Гипертензия, сахарный диабет и гиперхолестеролемия
45 – и летний человек обращается к врачу, обеспокоенный состоянием своего здоровья. При расспросе причиной своего беспокойства он называет отягощенную наследственность. Пять лет назад у его матери обнаружили диабет и высокий уровень холестерола. Он обеспокоен своим здоровьем и вероятностью развития сердечного заболевания. Физикальное обследование без особенностей.
Контроль уровня холестерола должен начинаться в 35 лет у мужчин и 45 лет у женщин. Американский Колледж Врачей не дает определенных интервалов между измерениями, но подчеркивает, что у пациентов высокого риска развития атеросклероза необходимо чаще измерять уровень холестерола. Лечение не должно быть основано на результатах единственного анализа, так как уровень холестерола может различаться на величину до
14 процентов при разных измерениях.
Проводить скрининг сахарного диабета целесообразно, только если у пациента есть факторы риска развития этого заболевания (ожирение, нарушение толерантности к глюкозе, этническая предрасположенность и/или отягощенная наследственность). Диагноз сахарного диабета ставят, если уровень глюкозы натощак был больше 126 мг/дл двукратно или при случайном измерении глюкоза выше 200 мг/дл при наличии симптомов.
Измерение АД необходимо проводить при каждом визите.
Злоупотребление алкоголем
55 – и летний мужчина обращается с жалобами на боль в горле. При дальнейшем расспросе он неохотно признает, что недавно был уволен с работы и испытывает проблемы в семье. Ранее ничем не болел, физикальное обследование в норме. Он сообщает, что выпивает по три порции виски каждый день после работы.
|
|
|
Для выявления злоупотребления алкоголем врач должен задать следующие вопросы:
· Вы когда-нибудь чувствовали необходимость пить меньше?
· Вас когда-нибудь раздражала критика посторонних по поводу ваших привычек в отношении спиртного?
· Вы когда-нибудь испытывали вину по поводу частого употребления алкоголя?
· Вы когда-нибудь принимали лекарства от похмелья по утрам?
Тест считается положительным при двух ответах «да», что должно возбуждать подозрение по поводу злоупотребления алкоголем.
Предотвращение насилия и травм
27 – и летняя женщина доставлено в приемное отделение с жалобами на боль в правой руке. На вопрос об обстоятельствах травмы она ответила, что упала со ступенек возле своего дома. Пациентка выглядит беспокойной и встревоженной. При осмотре на ягодицах обнаружено несколько ссадин до 2 сантиметров шириной.
Несчастный случай является самой частой причиной смерти до возраста 65 лет. Роль врача заключается в объяснении техники безопасности в различных обстоятельствах. Советы о том, чтобы пользоваться ремнями безопасности в машине, шлемами при езде на велосипеде, не водить машину в состоянии опьянения и опасности, сопровождающей хранение огнестрельного оружия в доме, могут снизить риск несчастного случая.
|
|
|
Важной ролью врача является выделение женщин, находящихся в группе риска физического или сексуального насилия. Просто задав вопрос женщине, не бьют ли ее или подвергают иной форме физического воздействия, позволяет выявить на 10 % больше жертв домашнего насилия.
Неотложная медицина 5
Сердечно-легочная реанимация
Поддержание основных жизненных функций
54 – х летний мужчина на представлении в опере внезапно вскакивает и хватается за грудь. Затем он заваливается на бок и падает на колени сидящей рядом женщине.
Определение.Алгоритм начальных действий при оказании помощи любому пациенту, не реагирующему на внешние раздражители.
Этиология.К потере сознания и остановке сердцебиения может привести любая из обширного списка кардиологических, неврологических, токсикологических и многих других причин. Большинство случаев остановки сердца происходят из-за вентрикулярных
|
|
|
нарушений ритма. Наиболее распространенной причиной серьезных аритмий является ишемия вследствие заболевания коронарных артерий или аномалий строения сердца.
Клинические проявления.Любой пациент с утратой реакции на внешние раздражители, наступившей достаточно остро.
Диагностика.Поначалу ставят клинический диагноз. Первым шагом будет проверка состояния пациента, с целью выяснить, действительно ли он потерял сознание или просто слегка заснул. Для этого пациента зовут или слегка трясут. Будьте осторожны, тряся пациента, потому что у него может быть серьезная травма, может даже шейного отдела позвоночника.
Лечение.Если не удается привести пациента в чувство, следующим шагом будет позвать на помощь. Хотя вполне естественным кажется сначала проверить пульс, это не тот рефлекс, выработки которого у вас добивается USMLE или Американская Ассоциация Сердца. Без ЭКГ, дефибриллятора и препаратов один или даже два оказывающих помощь человека мало что могут сделать для пациента с серьезным нарушением ритма кроме периодических сдавлений грудной клетки и проверки дыхательных путей. При наличии серьезной дисритмии, такой как асистолия или фибрилляция желудочков, шансов на выживание практически нет, если сердце не будет запущено через 10 минут.
|
|
|
Позвав на помощь, положите пациента на твердую, ровную поверхность лицом вверх. Проверьте проходимость дыхательных путей. Это вовсе не означает проведения эндотрахеальной интубации. Обеспечьте доступ воздуха, опустив подбородок больного и выдвинув челюсть. Это предпочтительнее, чем запрокидывание головы, особенно если есть вероятность травмы позвоночника.
Освободив дыхательные пути, проверьте дыхание пациента на глаз, слухом и почувствовав движение воздуха. Если дыхания нет, проведите два вдоха, примерно по 2 секунды на каждый. Наконец, проверьте наличие пульса на сонной артерии в течение по крайней мере 5 – 10 секунд. При отсутствии пульса начинайте сдавления грудной клетки с частотой 80 – 100 раз в минуту. Делайте 15 сдавлений, а затем 2 вдоха, независимо от числа человек, участвующих в спасательных мероприятиях.
Асистолия
54 – х летний мужчина на представлении в опере внезапно вскакивает и хватается за грудь. Затем он заваливается на бок и падает на колени сидящей рядом женщине. Удостоверившись, что мужчина без сознания, врач проверяет дыхательные пути и начинает проводить сдавления грудной клетки и искусственное дыхание. Прибывают парамедики, и на снятой ЭКГ обнаруживается отсутствие электрической активности сердца.
Определение. Это полное отсутствие электрической активности сердца. Это не означает наличие абсолютно плоской линии на ЭКГ, так как может сохраняться легкая вариабельность кривой.
Этиология.В основе асистолии чаще всего лежат ишемия и тяжелая сердечная патология. Другими возможными причинами являются гипоксия, гиперкалемия, гипокалемия, ацидоз, передозировка наркотиков и гипотермия.
Клинические проявления.Мертвый человек с асистолией на ЭКГ.
Диагностика.Для подтверждения асистолии всегда нужно просматривать несколько отведений.
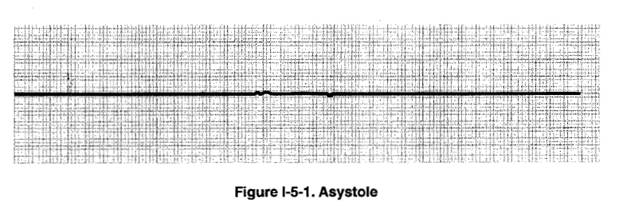
Лечение.Не прекращая проведения сердечно-легочной реанимации, обеспечьте внутривенный доступ и приготовьте пациента к интубации. Вводите по 1 мг адреналина каждые 3-5 минут, затем по 1 мг атропина каждые 3-5 минут. Также приемлемо введение более высоких доз адреналина, по 2-5 мг каждые 3-5 минут или постепенное повышение дозировки, например 1 мг, 3 мг, 5 мг. Применение чрескожного водителя ритма возможно при подозрении на чрезвычайно выраженную брадикардию. Бикарбонат полезен, если причиной асистолии является ацидоз или отравление трициклическими антидепрессантами.
Фибрилляция желудочков
54 – х летний мужчина на представлении в опере внезапно вскакивает и хватается за грудь. Затем он заваливается на бок и падает на колени сидящей рядом женщине. Удостоверившись, что мужчина без сознания, врач проверяет дыхательные пути и начинает проводить сдавления грудной клетки и искусственное дыхание. Прибывают парамедики, и на снятой ЭКГ обнаруживается фибрилляция желудочков. Самостоятельное дыхание отсутствует.
Определение.Беспорядочная электрическая активность на ЭКГ.
Этиология.В основе развития фибрилляции желудочков чаще всего лежат ишемия, инфаркт миокарда или тяжелая сердечная патология. Другие возможные причины – это гипоксия, гиперкалемия, гипокалемия, гипомагнеземия, ацидоз, передозировка наркотиков и гипотермия.
Клинические проявления.Мертвый человек с фибрилляцией желудочков на ЭКГ. Мертвые люди не дышат.
Диагностика.Полностью основана на данных ЭКГ.

Лечение.Согласно алгоритму, приведенному ниже.

Желудочковая тахикардия
54-х летний мужчина на представлении в опере внезапно вскакивает и хватается за грудь. Затем он заваливается на бок и падает на колени сидящей рядом женщине. Он в сознании, но дезориентирован и оглушен. Жалуется на одышку и головокружение. При осмотре яремные вены набухшие, АД 114/80. На ЭКГ желудочковая тахикардия с частотой 180 в минуту.
Определение.Желудочковая тахикардия (ЖТ) – это тахикардия с широкими, одинаковыми комплексами на ЭКГ. Волны Р отсутствуют.
Этиология.Ишемия, инфаркт миокарда, изменение анатомии сердца – самые частые причины ЖТ. Другие возможные причины – гипоксия, гиперкалемия, гипокалемия, гипомагнеземия, ацидоз, передозировка наркотиков и гипотермия. Прием хинидина, трициклических антидепрессантов и фенотиазинов может приводить к ЖТ. Синдромы, сопровождающиеся удлинением QT, также могут приводить к ЖТ. Дисритмию вызывает эктопический очаг в миокарде или АВ-узле. Если импульс зарождается возле АВ-узла, причиной этого является повторный вход (re-entry). Электрические импульсы должны распространяться в миокарде от миоцита к миоциту, не пользуясь преимуществом более быстро проводящих нормальных путей, таких как ножки Гиса и волокна Пуркинье. Замедление проведения приводит к уширению комплексов на ЭКГ. Частота обычно в пределах 160 – 240 в минуту. Torsade de pointes (пируэтная тахикардия) – это разновидность ЖТ, при которой форма импульсов меняется с ундулирующей амплитудой, что выглядит как «вращение вокруг одной точки». Может вызываться гипомагнеземией.

Клинические проявления.Выраженность симптомов зависит от продолжительности эпизода аритмии. Короткие атаки по нескольку секунд могут не вызывать никаких проявлений. Желудочковая тахикардия, длящаяся более 30 секунд, расценивается как продолжительная. Симптомы включают головокружение, гипотензию, недостаточность кровообращения, синкопе и смерть.
Диагностика.ЖТ видна на ЭКГ. Пациентам с синкопе предположительно сердечного генеза и у которых аритмия не видна при снятии ЭКГ, проводят электрофизиологическое исследование в попытке спровоцировать ЖТ.
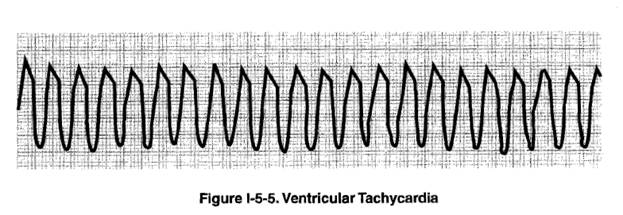
Лечение.Гемодинамически нестабильным пациентам с ЖТ требуется немедленная кардиоверсия. Признаки нестабильности гемодинамики, требующей кардиоверсии, включают гипотензию, боль в груди, изменения уровня сознания и недостаточность кровообращения. При мономорфной ЖТ сначала можно использовать низкий заряд в
100 Дж. Кардиоверсия должна быть синхронизированной. Тактика при ЖТ с отсутствием пульса такая же, как и при фибрилляции желудочков. ЖТ без значительных нарушений гемодинамики можно сначала лечить лидокаином. При отсутствии эффекта вводят прокаинамид. Амиодарон также полезен при ЖТ. Магнезия, в общем, тоже полезна, но применяется в основном при пируэтной тахикардии. В качестве долговременной терапии наиболее эффективны бета-блокаторы. ЖТ, приведшая к внезапной коронарной смерти, или ЖТ, устойчивая к медикаментозной терапии, может потребовать имплантации водителя ритма.
Дата добавления: 2018-06-01; просмотров: 300; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
