Обследование больного при сердечных шумах и кардиомегалии.
Сердечные шумы — шумы, возникающие в полостях сердца и в надклапанном отделе восходящей части аорты или легочного ствола при появлении завихрений в них потока крови. Условия для образования вихревых потоков и С. ш. возникают при патологии клапанов и дефектах перегородок сердца, расширении его полостей и участков легочного ствола или аорты (аневризмы), значительном ускорении потока крови при снижении ее вязкости (например, при анемии) или вследствие гиперкинетики сердечных сокращений (например, при тиреотоксикозе). Как и другие истинные шумы, С. ш. являются результатом суммации разных по частоте и амплитуде звуковых колебаний, но по преобладанию определенной частоты их в ряде случаев можно условно характеризовать как низко-, средне- или высокочастотные. В редких случаях в образовании шума участвуют высокие гармонические колебания, которые воспринимаются ухом как музыкальный шум. Хотя тоны сердца по физической природе также относятся к шумам, по восприятию они отличаются от протяжных С. ш. краткостью и отрывистостью звучания.
Основным методом выявления С. ш. является аускультация. Для анализа амплитудно-частотной характеристики С. ш. и их связи с определенными фазами систолы и диастолы сердца применяют фонокардиографию. Для выявления и оценки С. ш. с помощью аускультации рекомендуется выслушивать сердце в положении больного не только лежа на спине, но и, при необходимости, в положении на левом и на правом боку, на животе, в положении сидя и стоя, в фазах глубокого вдоха и выдоха, иногда также до и после физической нагрузки, приема нитроглицерина. Выслушивание проводится в так называемых стандартных точках, т.е. в определенных участках прекардиальной области (рис. 1), соответствующих местам проекции С. ш. от отдельных клапанов: 1) в области верхушки сердца — от двустворчатого (митрального) клапана (хотя сам двустворчатый клапан проецируется выше — у места прикрепления III ребра к грудине); 2) во втором межреберье, у правого края грудины, — от клапана аорты; 3) во втором межреберье, у левого края грудины, — от клапана легочного ствола; 4) у правого края нижней трети грудины — от трехстворчатого клапана; 5) в четвертом межреберье у левого края грудины (пятая точка, или точка Боткина — Эрба) — для выслушивания диастолического шума аортальной недостаточности, а в ряде случаев и шумов, связанных с поражениями митрального клапана. При выявлении С. ш. аускультацию не ограничивают стандартными точками, определяя места наилучшего выслушивания шума, его проведение на сосуды шеи или другие сосуды. При фонокардиографическом исследовании микрофон располагают в стандартных точках аускультации.
По происхождению С. ш. принято разделять на органические, связанные с пороками либо аневризмой сердца или отходящих от него сосудов, и функциональные, вызванные, например, ускорением тока крови, снижением ее вязкости, в т.ч. и так называемые невинные шумы сердца, нередко выявляемые у здоровых людей, особенно в детском и молодом возрасте.
По отношению к фазам сердечного цикла (рис. 2, 3) шумы сердца подразделяют на систолические, т.е. выслушиваемые между I и II тоном сердца (в фазу систолы), и диастолические, выслушиваемые в диастолической паузе между II и I тоном. С. ш., возникающие во время систолы и продолжающиеся после II тона сердца, называются систолодиастолическими шумами. В зависимости от того, какую часть систолы или диастолы занимает шум — начальную, среднюю, конечную (позднюю), его обозначают как соответственно прото-, мезо- и телесистолический (или прото-, мезо- и теледиастолический), а если он выслушивается от начала до конца паузы — как пан-, или голосистолический (соответственно пан-, или голодиастолический). Теледиастолический шум чаще называют пресистолическим.
Выслушиваемый С. ш. может быть коротким и длинным, нарастающим, убывающим, нарастающе-убывающим (на фонокардиограмме — ромбовидным, веретенообразным) и т.д. По высоте и тембру шум может быть грубым, нежным, дующим, скребущим, пилящим, рокочущим, музыкальным. Громкость шума зависит от многих условий, поэтому сама по себе она не может быть характеристикой тяжести порока или другого поражения сердца. У худощавых людей с тонкой грудной стенкой, а также у детей шумы бывают более громкими, чем у тучных. Эмфизема легких снижает звучность шумов за счет воздушной прослойки, отделяющей сердце от передней грудной стенки. При сердечной недостаточности интенсивность многих шумов, обусловленных органическим клапанным пороком, уменьшается, а иногда эти шумы даже исчезают. Громкость диастолических С. ш. снижается при тахикардии (за счет укорочения диастолы); эти шумы обычно исчезают при частоте сердечных сокращений свыше 100 в 1 мин. В связи с дыхательными колебаниями сердечного выброса интенсивность С. ш. может изменяться по фазам дыхания; резко ослабевают внутрисердечные шумы, как клапанные, так и внеклапанные, при натуживании после глубокого вдоха. При физической нагрузке, психическом возбуждении, лихорадке, когда повышается скорость циркуляции крови, сила С. ш. обычно увеличивается; при этом часто можно выслушать шумы, не определяемые в обычных условиях. С. ш. обусловленные клапанными пороками, наиболее хорошо выслушиваются в горизонтальном положении больного, но в целом они меньше зависят от изменения положения тела, чем функциональные шумы.
Диагностическое значение сердечных шумов. Шумы, возникающие при пороках сердца, имеют особенности происхождения и звучания, отражающие характер патологии. В зависимости от вида порока шум формируется в определенные фазы сердечного цикла, поэтому диагностическое значение имеет уже определение фазы сердечного цикла, в которой выслушивается шум.
Систолодиастолические шумы возникают при наличии дефекта перегородок сердца или шунта между крупными сосудами. Наиболее частая причина такого шума — открытый артериальный проток. Шум начинается сразу после I тона (рис. 3, е) с небольшим отступлением от него. По мере нарастания давления в аорте громкость шума увеличивается. Градиент давления между аортой и легочным стволом достигает максимума в конце систолы, и в это же время отмечается максимальное звучание шума. Он оканчивается в середине или в начале диастолы. Часто шум сопровождается дрожанием. Громкий С. ш. слышен над всей областью сердца, но имеет максимальную интенсивность во втором левом межреберье, откуда иррадиирует в третье межреберье; в положении больного лежа шум усиливается. Аневризма синуса Вальсальвы при прорыве ее в правый желудочек сопровождается систолодиастолическим шумом, который выслушивается слева от грудины. Диастолический компонент шума громче систолического.
Систолические шумы выслушиваются наиболее часто, т.к. образуются при самых разных заболеваниях сердца, включая миокардиты, кардиосклероз, кардиомиопатии, а также при анемии гиперкинетическом синдроме; они составляют наибольшую часть «невинных» шумов у практически здоровых лиц и, кроме того, могут быть важными аускультативными симптомами наиболее распространенных клапанных пороков сердца — недостаточности атриовентрикулярных клапанов или стеноза устья аорты либо легочного ствола (см. Пороки сердца приобретенные), а также дефекта перегородок сердца.
При митральной недостаточности систолический шум возникает вследствие регургитации крови из левого желудочка в левое предсердие. Он начинается сразу же после ослабленного I тона и убывает к середине систолы (рис. 3, а), но часто продолжается вплоть до начала II тона, т.е. бывает пансистолическим. Шум может иметь одинаковую силу на протяжении всей систолы, но может усиливаться к концу ее, часто носит дующий характер. Поражение сосочковых мышц при остром инфаркте миокарда, травматическом отрыве сосочковых мышц ведет к формированию острой митральной недостаточности; при этом выслушивается грубый и продолжительный систолический шум, который начинается с отрывом от I тона, имеет ромбовидную форму, проводится иногда на сосуды шеи и в межлопаточное пространство. Телесистолический (поздний) шум нередко выслушивается у больных с атеросклеротическим кардиосклерозом, при склеротическом перерождении сосочковых мышц, а также при пролапсе митрального клапана.
Систолический шум трикуспидальной недостаточности лучше выслушивается у основания грудины, часто усиливается на высоте вдоха и нередко отличается меняющейся интенсивностью в отличие от стабильного шума митральной недостаточности. Непостоянство шума более характерно для относительной трикуспидальной недостаточности. При улучшении состояния больного шум органической недостаточности не изменяется или даже усиливается в связи с повышением сократимости миокарда правого желудочка, тогда как шум относительной недостаточности становится более тихим или исчезает.
Систолический шум во втором межреберье справа от грудины характерен для аортального стеноза (шум изгнания). Чаще всего он имеет ромбовидную либо веретенообразную форму, начинается с некоторым отрывом от I тона (рис. 3, б), заканчивается перед началом II тона, часто иррадиирует на верхушку сердца и сонные артерии. Систолический шум аортального стеноза обычно сопровождается дрожанием грудной стенки определяемым пальпаторно («кошачье мурлыканье»). Такой же систолический шум изгнания, но во втором левом межреберье выслушивается при стенозе устья легочного ствола (рис. 3, г). Иногда он лучше всего слышен в третьем-четвертом межреберье, слева от грудины.
Систолический шум при дефекте межжелудочковой перегородки громкий, протяжный, резкий и даже грубый, сопровождается дрожанием, эпицентр которого находится в третьем-четвертом межреберье, у левого края грудины. Шум обычно перекрывает I тон и занимает всю систолу (рис. 3, в), иногда он регистрируется как нарастающе-убывающий. В горизонтальном положении шум более громкий, часто слышен на расстоянии, проводится в межлопаточное пространство. После введения мезатона он становится более интенсивным; сублингвальный прием нитроглицерина снижает его интенсивность.
При дефекте межпредсердной перегородки систолический шум начинается сразу после I тона, он неинтенсивный, дующий, сопровождается раздвоением lI тона. Интенсивность шума нарастает при физической нагрузке, но не достигает той степени, которая бывает при дефектах межжелудочковой перегородки.
Диастолические шумы практически всегда связаны с органической патологией сердца. Наиболее часто диастолические шумы обусловлены недостаточностью клапана аорты либо легочного ствола или стенозом атриовентрикулярных отверстий.
Диастолический шум аортальной недостаточности начинается в самом начале диастолы, в период II тона, который часто бывает замещен или перекрыт этим шумом. Шум высокочастотный, нежный, обычно дующий. Длительность шума зависит от тяжести аортальной недостаточности. При небольшой аортальной недостаточности диастолический шум короткий (протодиастолический; рис. 3, д), выявляют его с трудом, только при отсутствии посторонних шумов. При более выраженной аортальной недостаточности он занимает 1/2—2/3, диастолы, характеризуется убывающей интенсивностью; при тяжелых аортальных пороках шум нередко занимает всю диастолу. Многие исследователи считают; что при тяжелой аортальной недостаточности шум обычно интенсивнее. Он выслушивается в точке аускультации аортального клапана и в пятой точке, лучше слышен в положении больного лежа на животе при спокойном неглубоком дыхании.
Затихающий диастолический шум во втором (реже в третьем) межреберье слева от грудины признак недостаточности клапана легочного ствола. При относительной недостаточности клапана легочного ствола, возникающей вследствие гипертензии малого круга кровообращения, выслушивается тихий дующий диастолический шум, называемый шумом Стилла. Он начинается сразу после II тона и выслушивается на ограниченном участке во втором межреберье слева; в случаях раздвоения II тона шум начинается от его второго компонента.
Диастолический шум митрального стеноза возникает сразу после второго компонента раздвоенного II тона, имеет пресистолическое усиление, нередко музыкальный, сопровождается дрожанием грудной клетки. Шум обычно низкочастотный, лучше выслушивается на верхушке сердца при горизонтальном положении больного на левом боку, усиливается после физической нагрузки. Он может занимать всю диастолу; при этом сначала убывает, а затем, примерно с середины диастолы, продолжается с постоянной амплитудой до пресистолического усиления (рис. 3, д), связанного с систолой предсердий. Это объясняется тем, что в фазу быстрого заполнения левого желудочка кровь с большой скоростью устремляется через узкое отверстие, создавая шум, затихающий по мере снижения скорости потока и вновь усиливающийся при дополнительном его ускорении, связанном с систолой предсердий. При мерцательной аритмии пресистолическое усиление шума отсутствует. Наряду с диастолическим шумом определяется усиления I тона и раздвоение II тона, что создает так называемую мелодию митрального стеноза.
Диастолический шум с пресистолическим усилением определяется при миксоме левого предсердия (см. Сердце), он отличается непостоянством, его появление и интенсивность зависят от положения тела и скорости кровотока.
При выраженной органической аортальной недостаточности возникает функциональный стеноз левого атриовентрикулярного отверстия за счет того, что струя крови, регургитирующая в левый желудочек, приподнимает створку митрального клапана. При этом на верхушке сердца выслушивается диастолический шум с пресистолическим усилением (шум Флинта). Он не бывает таким продолжительным и громким, как при органическом митральном стенозе, не сопровождается усилением I тона и тоном открытия митрального клапана.
Нередко у детей с недостаточностью митрального клапана и дефектом межжелудочковой перегородки при значительной дилатации предсердий или желудочков определяется веретенообразный диастолический шум, отделенный интервалом от II тона и длящийся не более 0,2 с (шум Кумбса); он выслушивается около верхушки сердца только при наличии III тона.
Диагностическая дифференциация сердечных шумов производится прежде всего с шумами внесердечными (паракардиальными). Наибольшее сходство с С. ш. имеют шум трения перикарда, кардиопульмональные и плевроперикардиальные шумы. Шум трения перикарда выявляется при перикардитах, инфаркте миокарда, обычно в виде коротких царапающих звуков во время систолы или диастолы или в обеих фазах. Кардиопульмональные (кардиопневматические) шумы возникают в тех частях легких, которые соприкасаются с сердцем. Изменение размеров и положения сердца во время систолы вызывает быстрое передвижение воздуха в прилежащих к нему участках легких, что порождает высокочастотный шум. Кардиопульмональные шумы нередко выслушиваются у лиц с уменьшенным переднезадним размером грудной клетки, у молодых людей с возбужденной сердечной деятельностью (так называемый гиперкинетический тип сердечной деятельности), а также при выраженной гипертрофии сердца. Обычно они выслушиваются во время систолы, а при задержке дыхания на выдохе, как правило, исчезают. Плевроперикардиальные шумы, т.е. шумы трения, возникающие при сухом плеврите в зонах контакта плевры с перикардом, усиливаются во время вдоха. При дифференцировании природы шумов необходимо помнить также о различных сосудистых шумах.
Значительные трудности возникают иногда при дифференциации органических и функциональных С. ш. Для различения органических и «невинных» шумов предлагались различные приемы (физическая нагрузка, смена положения тела) и фармакологические пробы. Прием нитроглицерина вызывает усиление систолического шума аортального стеноза, ослабление шума митральной регургитации и усиление систолического шума трикуспидальной недостаточности. Функциональный пульмональный систолический шум выслушивается во втором межреберье, у края грудины. Шум обычно имеет веретенообразную форму и занимает первую половину систолы, всегда дующий, лучше слышен в положении больного лежа, усиливается под влиянием нагрузки, при лихорадке. Выдох улучшает слышимость этого шума. «Невинный» аортальный систолический шум возникает вследствие систолической вибрации растянутого корня аорты. Он занимает середину систолы, выслушивается во втором межреберном промежутке, у правого края грудины обычно проводится к верхушке сердца.
Диагностика природы С. ш. более точна при динамической оценке шума. При улучшении работы сердца органические шумы обычно становятся более отчетливыми. Можно исходить также из того, что шумы, слышимые в фазе диастолы, и шумы, занимающие всю систолу, никогда не бывают «невинными». Если возникает сомнение в природе шума, необходимо всестороннее обследование больного и динамическое наблюдение.
Кардиомегалия — общепринятый термин для обозначения увеличенного сердца. Увеличенными могут быть одна или все четыре камеры сердца. Определить, какая из камер сердца увеличена, не всегда легко, для этого могут потребоваться специальные исследования. У здоровых лиц размеры и конфигурация сердца варьируют в зависимости от конституции, геометрии грудной клетки, асимметричности расположения сердца в грудной клетке, фазы дыхания во время исследования и метода оценки размеров сердца. Небольшие размеры сердца не всегда являются показателем нормы, так же как и «увеличенное сердце» само по себе не означает наличие заболеваний миокарда или поражения клапанов сердца. Поскольку верхние пределы размеров сердца строго не определены, диагноз кардиомегалии является более субъективным, чем принято считать.
Кардиомегалию обнаруживают при физикальном обследовании или чаще при рентгенографии грудной клетки. Обычно увеличение сердца обнаруживают только после расширения полостей. Выраженная гипертрофия желудочков без расширения полостей может маскироваться под видом нормального сердца. Увеличение толщины стенки левого желудочка от 10 до 20 мм может указывать на значительную гипертрофию, однако один лишний сантиметр может быть незаметен при физикальном обследовании или рентгенографии грудной клетки.
Как только обнаруживается увеличение размеров сердца или какой-либо из его камер, врач должен определить причину и оценить физиологические последствия этого увеличения. Таким образом, диагноз кардиомегалии вызывает необходимость систематического исследования сердечно-сосудистой системы.
В данной главе не приводится полной дифференциальной диагностики кардиомегалии. Большинство состояний, которые могут привести к увеличению сердца, перечислены в табл.
Обычно кардиомегалию легче обнаружить в подострой или хронической, нежели в начальной или острой стадиях заболевания. При первичном обнаружении увеличения сердца не обязательно присутствие симптомов и признаков клинической сердечной патологии. Однако со временем у большинства больных с явной кардиомегалией появляются дополнительные клинические признаки заболевания сердца.
Анамнез кардиомегалии
Детально собранный анамнез не всегда может оказать помощь в объяснении причины кардиомегалии. Очень часто, когда увеличение камер сердца обнаруживается при рутинной рентгенографии или, что бывает реже, на ЭКГ, у больного полностью отсутствуют симптомы заболевания. Даже тщательный опрос не всегда может дать ключ к правильному диагнозу.
Симптоматика сердечно-сосудистых заболеваний
Часто у больных с кардиомегалией обнаруживаются симптомы заболевания сердца. Поскольку большинство случаев кардномегалии у взрослых связано с увеличением левого или правого желудочка, при сборе анамнеза следует сосредоточить внимание на выявлении признаков нарушения функции желудочков сердца или застойной сердечной недостаточности, которые до этого могут быть не диагностированы. При опросе следует обратить особое внимание на одышку в покое или при физической нагрузке. Такие симптомы, как ортопноэ, пароксизмальная ночная одышка или ночная астма, могут не привлекать внимания больного. Больные нередко приспосабливаются к хроническим заболеваниям сердца, не замечая существенных изменений самочувствия. Легкая утомляемость или не имеющее видимой причины снижение переносимости физических нагрузок могут оказаться важными признаками, указывающими на патологию сердца.
Проявлениями изолированной левожелудочковой недостаточности могут быть ортопноэ или одышка, реже — пароксизмальная ночная одышка. Недостаточность правого или обоих желудочков сердца приводит к системной венозной гипертензии. Следовательно, больного следует тщательно опросить о появлении отечности лодыжек или голеней, особенно в конце дня. В более выраженных случаях может отмечаться периодическое или стойкое увеличение живота вследствие гепатомегалии или асцита. Выбухание яремных вен больные обычно не замечают до тех пор, пока не возникнет значительное их расширение или недостаточность трехстворчатого клапана. Сердцебиения обычно являются неспецифическим симптомом, который непосредственно не относится к увеличению сердца.
Боли в грудной клетке. Несмотря на то что кардиомегалия не является характерным проявлением ишемической болезни сердца, ясно, что наличие в анамнезе инфаркта миокарда или преходящих симптомов в виде стабильной или нестабильной стенокардии должно обращать внимание клинициста на наличие атеросклероза коронарных артерий, являющегося наиболее распространенной кардиальной патологией у взрослых. Следовательно, ишемические боли в сердце являются важным симптомом. Сама по себе стенокардия не вызывает увеличения сердца, однако предшествующий инфаркт миокарда, приводящий к фиброзу сердечной мышцы, может привести к гипертрофии и дилатации сердца; у больных с выраженным нарушением функции левого желудочка обычно присутствует кардиомегалия различной степени выраженности, хотя выраженные нарушения движения стенки левого желудочка и значительное снижение фракции изгнания могут иногда встречаться у больного с коронарной болезнью, имеющего нормальный силуэт сердца. У больных с аневризмой левого желудочка в результате перенесенного инфаркта миокарда кардиомегалия, которая нередко проявляется в виде характерного выпячивания на рентгенологической тени сердца, является правилом.
В случаях острого перикардита, протекающего со скоплением жидкости в полости перикарда, иногда обнаруживается «кардиомегалия» слабой или умеренной степени. При некоторых видах хронического перикардита выпот в полость перикарда может приводить к значительному увеличению тени сердца. Тампонада перикарда, редкий, но опасный синдром, может возникнуть в целом ряде случаев, включая травму, уремию и коллагенозы. Обычно, хотя и не всегда, возникает боль в грудной клетке. Сердце увеличивается незначительно. Боль яри перикардите имеет плевральное происхождение и нередко может менять интенсивность при изменении положения тела, усиливаться при глотании и проходить при наклонах тела вперед.
История предшествующих заболеваний
Больных с подозрением или установленной кардиомегалии следует тщательно опросить относительно наличия в анамнезе шумов в сердце или острой ревматической атаки. Ревматизм встречается нечасто, однако многие помнят, что когда они были детьми или подростками, у них обнаруживали шумы в сердце. Наличие в анамнезе артериальной гипертензии, даже непостоянной, может иметь важное значение; гипертрофия левого желудочка развивается у многих пациентов с длительно существующей незначительной артериальной гипертензией. Фремингемское исследование показало, что артериальная гипертензия является наиболее частой причиной застойной сердечной недостаточности среди взрослого населения. Обычно кардиомегалия с расширением полости левого желудочка предшествует симптомам выраженной сердечной недостаточности в течение нескольких месяцев или лет.
Важное значение может иметь наличие сахарного диабета или нарушения толерантности к глюкозе. Доказано, что длительно существующий диабет может привести к нарушению функции миокарда и диабетической кардиомиопатии. Частота застойной сердечной недостаточности у пожилых больных диабетом, особенно у женщин, довольно высока. Кроме того, больные диабетом имеют повышенную предрасположенность к коронарной болезни, и в зрелом возрасте у них появляются клинические признаки ишемической болезни сердца. Следует помнить, что среди больных диабетом высока частота «скрытого» инфаркта миокарда; электрокардиографические признаки трансмурального инфаркта могут отмечаться при отсутствии в анамнезе болей в грудной клетке или диагностированной стенокардии. Особенно неблагоприятна комбинация диабета и артериальной гипертензии, которая очень часто приводит к увеличению сердца.
При сборе общего анамнеза следует обратить особое внимание на случаи перенесенных вирусных инфекций или тяжелого гриппа, по поводу которых больной обращался за медицинской помощью. Во многих случаях так называемая идиопатическая кардиомиопатия является результатом перенесенного ранее вирусного миокардита. Больные с подострым или острым вирусным миокардитом могут иметь сопутствующие симптомы: сильный кашель, лихорадку, недомогание и общую слабость.
Социальный анамнез
Важной потенциальной причиной кардиомегалии является алкогольное повреждение мышцы сердца. У лиц, потребляющих большое количество алкоголя в течение 10 или более лет, иногда развивается алкогольная кардиомиопатия, для которой характерно наличие кардиомегалии. Алкоголь следует рассматривать в качестве возможного этиологического фактора кардиомегалии у всех пьющих, даже если симптомы и признаки застойной сердечной недостаточности отсутствуют. Ключевым фактором является потребление большого количества этанола в течение многих лет. У таких пациентов цирроз печени обнаруживается не всегда.
Лекарственный анамнез
У больных, принимающих гидролазин или новокаинамид, существует риск возникновения лекарственного синдрома системной красной волчанки, при которой кардиомегалия может развиться в результате выпотного перикардита. Иногда аутоиммунный миокардит бывает результатом приема метилдофы. Лечение злокачественных новообразований адриамицином или другими соединениями антрациклина имеет важное значение в диагностике кардиомегалии; эти препараты при их накоплении в организме оказывают зависимое от дозы токсическое воздействие на миокард; в этих случаях кардиомегалия может развиться еще до появления симптомов застойной сердечной недостаточности.
ОБЯЗАТЕЛЬНЫЕ ВОПРОСЫ
У больных с бессимптомной кардиомегалией вероятнее всего кардиомиопатия или увеличение левого желудочка связаны с артериальной гипертензией. Если кардиомегалии сопутствуют клинические симптомы, то наиболее важна информация, относящаяся к возможным проявлениям застойной сердечной недостаточности. Очевидно, что данные анамнеза, указывающие на ишемическую болезнь сердца, также важны в постановке диагноза.
Первые восемь из перечисленных ниже вопросов касаются возможных причин кардиомегалии; остальные помогают в оценке функции сердечно-сосудистой системы.
1. Обнаруживали ли у Вас когда-нибудь шумы в сердце или ревматизм?
2. Было ли у Вас когда-либо повышено артериальное давление?
3. Употребляете ли Вы алкоголь? В каком количестве?
4. Перенесли ли Вы недавно вирусную инфекцию или грипп, которые дали осложнения на легкие?
5. Были ли Вы недавно беременны? У молодых женщин с кардиомегалией анамнез беременности имеет большое значение, особенно важны такие симптомы, как быстрая утомляемость и одышка в конце третьего триместра или после разрешения беременности, в течение которых могла развиться недиагностированная кардиомегалия.
6. Болели ли Вы или кто-либо из Ваших родственников сахарным диабетом?
7. Были ли у Вас сердечные приступы или боли в грудной клетке?
8. Не могли бы Вы вспомнить, какие медикаменты принимаете сейчас или принимали недавно?
9. Быстро ли Вы устаете?
10. Не стало ли Вам труднее в последнее время выполнять физическую работу?
11. Отмечаете ли Вы появление одышки во время или сразу после физической нагрузки?
12. Труднее ли Вам дышать в положении лежа, чем сидя или стоя?
13. Возникает ли у Вас иногда по ночам кашель или свистящее дыхание?
14. Отмечаете ли Вы отечность голеней, особенно в конце дня?
Общий осмотр. Больной с нераспознанной кардиомегалией очень часто выглядит абсолютно здоровым. С другой стороны, если кардиомегалия является следствием тяжелых заболеваний сердца, больной выглядит хронически больным. При значительных нарушениях функции сердца обнаруживаются одышка и тахикардия, которые особенно выражены в положении лежа. Больной с выраженной застойной сердечной недостаточностью обычно не может находиться в горизонтальном положении, кроме того, у него определяются периферические отеки. При тяжелой правожелудочковой сердечной недостаточности наряду с периферическими отеками отмечается асцит.
Обследование легких. Обследование легких в поисках хрипов или выпота в плевральной полости совершенно необходимо у больных с выраженной застойной сердечной недостаточностью; в редких случаях, когда легочное сердце является результатом легочной патологии, при обследовании легких обнаруживаются признаки хронического бронхита и эмфиземы.
Обследование сердца. У любого пациента с увеличением сердца необходимо тщательное и полное кардиологическое обследование. Начинать его следует с исследования венозного пульса на яремных венах с целью выявления их расширения. У больных, которые в состоянии лежать горизонтально без одышки, но имеют повышенное венозное давление, следует рассмотреть возможность изолированной правожелудочковой недостаточности или сдавливающего перикардита. У больных с кардиомиопатией иногда может появиться преимущественно правожелудочковая сердечная недостаточность и они не испытывают дискомфорта в положении лежа, несмотря на повышенное венозное давление.
Исследование артериального пульса может иметь диагностическое значение, если на сонных артериях обнаруживаются дрожание, медленное и малое наполнение пульса, являющиеся характерными признаками аортального стеноза. При аортальной недостаточности, которая обычно сочетается с кардиомегалией, каротидный пульс имеет увеличенную амплитуду и может быть «скачущим», нередко дикротическим. Необходимо точное измерение артериального давления, поскольку обнаружение артериальной гипертензии (даже если она обнаруживается впервые) может иметь значение для выяснения этиологии кардиомегалии.
Наиболее важной частью физикального обследования при подозрении на кардиомегалию является прекардиальная пальпация. При тщательном обследовании предсердечной области необходимо попытаться получить клинические признаки, подтверждающие увеличение сердца. Нормальный верхушечный толчок в положении лежа образуется за счет движения левого желудочка и левой части межжелудочковой перегородки. Верхушечный толчок обычно определяется по срединно-ключичной линии или медиальнее в четвертом или пятом межреберье. Если определить его пальпаторно не удается, делать это посредством перкуссии не имеет смысла. В этих случаях следует попытаться определить перкуторно левую границу сердца. У высоких худых субъектов в норме верхушечный толчок может иногда располагаться в пятом или шестом межреберье, однако обязательно по срединно-ключичной линии. Если верхушечный толчок смещается латерально, в левую половину грудной клетки, это свидетельствует о возможном увеличении сердца. Смещение верхушечного толчка более чем на 10 см от срединнэстернальной линии, считается обычно ненормальным. Площадь верхушечного толчка должна быть не более 4 см2, как правило, она меньше.
Определяется верхушечный толчок только в одном межреберье. Если размеры верхушечного толчка в положении лежа на левом боку превышают 3 см в диаметре, это свидетельствует об увеличении сердца.
Нормальный верхушечный толчок характеризуется выпячиванием передней грудной стенки в начале систолы с последующим четким втяжением во второй половине систолы (рис., а). Верхушечный толчок, имеющий на апекскардиограмме вид удлиненного плато или пологой кривой во время систолы, с выпячиванием грудной стенки, захватывающим вторую половину систолы, более всего характерен для дилатации левого желудочка или перегрузки давлением (рис.,б ). Наличие удлиненного систолического импульса в положении лежа может являться более достоверным показателем увеличения сердца, чем смещение верхушечного толчка кнаружи, которое может зависеть от различных экстракардиальных факторов, например, конституциональных особенностей, аномалий органов грудной клетки или заболеваний легких. Высокоамплитудный, приподнимающий верхушечный толчок с нормальной конфигурацией апекскардиограммы свидетельствует об объемной перегрузке левого желудочка, т. е. митральной или аортальной регургитации (рис., в).
Основные типы апекскардиограммы: нормальная (а), удлиненная (б) и гиверкинетическая (в). На диаграммах представлены основные варианты верхушечного импульса левого желудочка. У больных с подозрением на кардиомегалию или подтвержденным диагнозом кардиомегалии может отмечаться любой из представленных типов апекскардиограммы или отсутствие верхушечного толчка. Наиболее важным диагностическим признаком при пальпации предсердечной области является наличие удлиненного систолического импульса (выбухание левого желудочка), которое коррелирует со степенью увеличения массы левого желудочка как при перегрузке давлением, так и при его дилатации, и наблюдается при сферической форме полости левого желудочка и депрессии его функции в период систолы. У нормальных здоровых лиц при пальпации волна А не определяется.
Увеличение правого желудочка определяется по выпячиванию, обнаруживаемому при пальпации парастернальной области слева. За исключением молодых или очень худых субъектов в норме при пальпации этой области пульсация сердца не определяется. При исследовании с целью выявления парастернального выпячивания или увеличения правого желудочка больной должен задержать дыхание в середине выдоха, исследователь производит сильное надавливание ладонью по направлению от третьего к четвертому межреберью у левого края грудины. Дилатация или гипертрофия правого желудочка обычно сопровождается слабой пульсацией передней грудной стенки, которую нередко проще заметить, чем ощутить при пальпации.
Определение увеличения левого или правого желудочка при физикальном обследовании подтверждает диагноз кардномегалии. Однако верхушечный толчок не всегда легко пропальпировать; отсутствие четко пальпируемого верхушечного толчка не означает, что сердце имеет нормальные размеры. Верхушечный толчок обычно отсутствует у пожилых лиц. При гипертрофии правого желудочка парастернальное выпячивание часто не определяется.
Сердечные тоны и шумы. Наличие «органических» шумов или ненормальных тонов сердца подтверждает наличие кардиальной патологии и может прямо указывать на этиологию кардномегалии. Любой систолический шум изгнания большой продолжительности (хорошо слышимый в конце систолы) вероятнее всего является патологическим. Истинный голосистолический шум является патологическим и свидетельствует о митральной или трикуспидальной недостаточности. Диастолические шумы всегда являются патологическими и обычно дополняют аускультативную картину аортальной недостаточности или митрального стеноза. Определение щелчка изгнания или щелчка открытия также подтверждает наличие клапанного порока.
Диагностические исследования при кардиомегалии - Кардиомегалия
Оглавление
Кардиомегалия
Физикальное обследование
Диагностические исследования при кардиомегалии
Диагностическая оценка кардиомегалии
По сравнению с прошлыми годами, когда на вооружении исследователей были лишь ЭКГ и рентгенография органов грудной клетки с контрастированием пищевода с помощью бария, сейчас накоплен значительный опыт в оценке кардиомегалии. При использовании комбинации электрокардиографии, рентгенографии органов грудной клетки, радиоизотопных методов исследования сердца, эхокардиографии и ангиографии достоверность диагностики причины кардиомегалии достигает 100%. Только при кардиомиопатиях установить этиологию кардиомегалии точно порой не удается в некоторых случаях даже после биопсии миокарда.
Рентгенография
Рентгенография является часто первым показателем кардиомегалии и возможного заболевания сердца. Кроме того, рентгенография оказывает большую помощь в оценке характера и причины увеличения сердца. Стандартная рентгенограмма в прямой проекции представляет собой наиболее простой способ оценки размеров сердца. Несмотря на то что разработаны методы количественной оценки тени сердца (поперечный размер, продольный размер, размер наиболее широкой части, площадь тени сердца во фронтальной плоскости и т. д., заключение об увеличении размеров сердца чаще всего основывается на субъективном визуальном впечатлении, базирующемся на опыте врача и его представлении, каким должно быть нормальное сердце. Для количественной оценки увеличения размеров сердца используется кардиоторакальный индекс, который, однако, является довольно грубым показателем. Данный индекс представляет собой отношение поперечного размера сердца к внутреннему поперечному размеру грудной клетки в наиболее широкой ее части (рис.). У большинства здоровых взрослых субъектов кардиоторакальный индекс не превышает 50%. Однако рентгенологическая картина кардиомегалии складывается из многих факторов (описанных в последующей дискуссии) и некоторые из них не имеют никакого отношения к размерам самого сердца и его функции. Следует отметить, что увеличение сердца может наблюдаться при нормальном кардиоторакальном индексе и наоборот, истинные размеры сердца могут быть нормальными при увеличенном кардиоторакальном индексе.
Кардиоторакальный индекс (КТ).
КТ индекс равен отношению поперечного размера сердца (ПР+ЛР) за исключением жировой подушки верхушки сердца к внутреннему размеру грудной клетки (ВРГК): КТ индекс (ПР+ЛР): ВРГК, где ПР — расстояние от срединной линии до правой границы силуэта сердца, а ЛР — расстояние от срединной линии до левой границы силуэта сердца.
Известно несколько наиболее распространенных факторов, оказывающих влияние на оценку размеров сердца при рентгенологическом исследовании (см. «Причины псевдокардиомегалии» на предыдущей странице). У худых субъектов астенической конституции с удлиненной грудной клеткой вследствие низкого стояния диафрагмы и вертикального расположения сердца возможность диагностики увеличения сердца меньше. И наоборот, у коренастых субъектов гиперстенической конституции высокое стояние диафрагмы и горизонтальное положение сердца могут приводить к кажущейся кардиомегалии. Подобным образом при неадекватном вдохе во время рентгенографии или повышении уровня стояния диафрагмы любой этиологии, например, при увеличении живота, сердце располагается горизонтально, в результате чего его размеры кажутся увеличенными. С другой стороны, кардиомегалия может быть не видна при перераздутой грудной клетке (хронические заболевания легких). На интерпретацию размеров сердца также оказывает влияние положение пациента во время исследования. Если рентгенография в передней прямой проекции выполнена правильно, рукоятка грудины на снимке располагается по центру тел грудных позвонков. Даже при незначительном повороте тела больного конфигурация тени сердца и его размеры изменяются. Наложение тени перикардиальной или апикальной жировой подушки может привести к переоценке размеров сердца. Сердце может также смещаться в результате ателектаза, пневмоторакса и эвентрации органов брюшной полости через грыжевое отверстие в диафрагме, которые приводят к изменению конфигурации и видимых размеров сердца.
Наконец, к увеличению размеров сердца могут приводить изменения техники выполнения рентгенографии (недопустимые расстояния, использование портативной аппаратуры, снимок в задней проекции). Наилучшим показателем истинной кардиомегалии являются серийные рентгенограммы, выполненные по стандартной методике, на которых в динамике отмечается прогрессирующее увеличение сердца.
Прежде всего при рентгенологическом исследовании обнаруживаются признаки кардиомегалии, являющейся результатом увеличения полостей сердца. Как указывалось ранее, значительная гипертрофия желудочков может быть скрыта под видом сердца, имеющего на рентгенограмме нормальные размеры. По стандартной рентгенограмме, выполненной в передней прямой и боковой проекциях, бывает трудно судить об увеличении отдельных камер сердца. В норме на передней прямой рентгенограмме сердца границу правых отделов сердца образуют верхняя полая вена, правое предсердие и иногда нижняя полая вена, а левую границу —дута аорты, основной ствол и левая ветвь легочной артерии, левое предсердие и левый желудочек (рис. 2). Однако при увеличении сердца взаиморасположение этих структур может подвергаться различным изменениям. Кажущееся расширение левой границы сердца на самом деле может быть вызвано увеличением правых отделов, приводящим к смещению левых отделов сердца кзади и наоборот. Традиционная рентгенография органов грудной клетки с контрастированием пищевода барием может дать более точную информацию об увеличении отдельных камер сердца, чем стандартная рентгеноскопия (рис. 3). Сейчас это исследование используется менее широко, поскольку эхо-кардиография дает более точную информацию о наличии гипертрофии миокарда, нарушениях движения стенки желудочка и наличии жидкости в полости перикарда.
Увеличение левого предсердия можно обнаружить по наличию удвоенной плотности рентгенологической тени вдоль правой границы сердца и повышению уровня стояния левого главного бронха. В редких случаях при значительном расширении левого предсердия, его край выступает наружу и фактически образует правую границу сердца. На боковой рентгенограмме при очень большом левом предсердии может наблюдаться его увеличение кзади. Левое предсердие увеличивается, при митральных пороках, дефекте межжелудочковой перегородки, открытом артериальном протоке, недостаточности левого желудочка и во всех случаях увеличения общих размеров сердца (рис. 4).
Увеличение полости левого желудочка можно заподозрить при наличии на передней прямой рентгенограмме уменьшения тени сердца, увеличении выпуклости контура левого желудочка или смещении верхушки сердца книзу и кнаружи. Однако подобная рентгенологическая картина может наблюдаться и при увеличении правых отделов сердца. На боковой рентгенограмме увеличенный левый желудочек выступает кзади, за пределы контура нижней полой вены. В норме левый желудочек должен «прояснять» рентгенологическую тень нижней полой вены (рис. 5). Увеличение левого желудочка возникает при артериальной гипертензии, аортальных пороках сердца, митральной недостаточности, идиопатической гипертрофической кардиомиопатии, коарктации аорты, дефекте межжелудочковой перегородки, открытом артериальном протоке, коронарной болезни и кардиомиопатиях (см. рис. 5).
Увеличение правого предсердия довольно трудно определить рентгенологически, однако оно может проявляться уменьшением кривизны силуэта правых отделов сердца. Правое предсердие увеличивается при дефекте межпредсердной перегородки, аномалии Эбштейна и пороках трехстворчатого клапана.
Увеличение правого желудочка может приводить к повышению уровня расположения верхушки сердца над диафрагмой на передней прямой рентгенограмме и выраженной загрудинной выпуклости тени сердца (уменьшению загрудинного пространства на боковой проекции) (см. рис. 4). Правый желудочек может увеличиваться в результате легочной гипертензии (эмболия легочной артерии, митральный порок сердца, легочное сердце, нарушения функции левого желудочка и т. д.), пороков трехстворчатого клапана и клапана легочной артерии.
Состояние сосудов легких
Оценка легочных сосудов также может дать важную информацию для диагностики увеличения сердца. О легочной гипертензии, т. е. пороках митрального клапана, левожелудочковой сердечной недостаточности, могут свидетельствовать усиление теней легочных вен, расширение и нечеткость контуров корней легких, перибронхиальные манжеты, линии Керли (горизонтальные линии в области реберно-диафрагмальных углов) и выпот в плевральные полости. С другой стороны, уменьшение наполнения сосудов легких, при котором на рентгенограмме определяются прозрачные легочные поля, в сочетании с кардиомегалией могут свидетельствовать о препятствии оттоку крови из легочной артерии и вторичном сбросе крови справа налево (врожденные пороки сердца). Ясные легочные поля в сочетании с расширенными, нечетко контурируемыми границами сердца без изолированного увеличения какой-либо из камер сердца могут свидетельствовать о выпоте в полость перикарда, аномалии Эбштейна, поражении трикуспидальнвго клапана со сбросом крови справа налево или, что бывает реже, выраженном стенозе устья легочной артерии. Кардиомиопатия также может протекать с увеличением сердца неспецифической конфигурации, в этих случаях обычно определяются усиление легочного сосудистого рисунка и признаки «застоя» (рис. 6).
Ложные рентгенологические признаки увеличения сердца могут наблюдаться в результате перикардиальных или медиастинальных наложений, например, при кистах перикарда, тимомах и лимфомах, создающих иногда ложное впечатление об общем увеличении сердца или даже отдельных его камер.
Отложения кальция, которые лучше всего видны при флюороскопии органов грудной клетки, иногда можно увидеть и на четкой рентгенограмме. При обнаружении отложений кальция их локализация на аортальном или митральном клапане, перикарде или в коронарных артериях может оказать помощь в установлении причины увеличения сердца.
Электрокардиография
Стандартные 12 отведений ЭКГ могут оказать помощь в диагностике кардиомегалии. Электрокардиографические критерии гипертрофии предсердий и желудочков хорошо известны. Электрокардиографический диагноз гипертрофии или дилатации камер сердца не всегда означает, что специфическое увеличение камер сердца или кардиомегалия должны обнаруживаться на рентгенограмме грудной клетки или эхокардиограмме.
На основании ЭКГ могут быть подтверждены или заподозрены клинические признаки, касающиеся этиологии кардномегалии. Признаки явной гипертрофии левого желудочка и (или) увеличения левого предсердия совместимы с такими состояниями, как гипертоническая болезнь, идиопатическая гипертрофическая кардиомиопатия, аортальные или митральные пороки сердца или кардиомиопатии (рис. 7). Признаки гипертрофии правого желудочка и (или) правого предсердия на ЭКГ могут быть связаны с определенными видами врожденных пороков сердца, легочной гипертензией и легочным сердцем. Ишемические изменения или признаки инфаркта миокарда свидетельствуют об ишемической болезни сердца.
.
«Сердце спортсмена» тоже имеет специфические электрокардиографические признаки, включая синусовую брадикардию, атриовентрикулярную блокаду первой степени, раннюю реполяризацию и неспецифические изменения зубца Т. При гипотиреозе. Отмечается увеличение вольтажа зубцов, особенно в прекордиальных отведениях (усиление 2: 1). Наблюдаются типичные изменения ST—Т в отведениях от левого желудочка. ЭКГ соответствует выраженной гипертрофии левого желудочка.
Поражение сердца может проявляться низким вольтажом ЭКГ и брадикардией. Изменение величины зубцов, неспецифические изменения сегмента S—Т и зубца Т, а также другие изменения ЭКГ нередко отмечаются при кардиомегалии, однако не являются специфичными для этого состояния.
Эхокардиографии
Несмотря на то что комбинация клинического обследования, рентгенографии органов грудной клетки и ЭКГ может значительно сузить рамки дифференциальной диагностики у больного с кардиомегалией, непосредственная причина увеличений сердца все-таки может оказаться невыясненной. При использовании М- или двухмерной эхокардиографии, позволяющих точно оценить анатомические особенности и функциональное состояние сердца, можно определить точный диагноз, а иногда и прогноз заболевания.
При эхокардиографии используется сфокусированный пучок ультразвуковых волн, попеременно излучаемых и воспринимаемых эхокардиографическим датчиком, помещенным в прекардиальную область. Получаемая информация воспроизводится на дисплее эхокардиографа и записывается на бумагу (М-режим) или видеокассету (двухмерная эхокардиографии). Нормальная М-эхокардиограмма, зарегистрированная на уровне середины тела левого желудочка, показана на рис. 8. Обратите внимание на нормальные размеры камер сердца и нормальный характер движения в систолу межжелудочковой перегородки и задней стенки левого желудочка.
У больного с кардиомегалией комбинированная оценка М- и двухмерной эхокардиограмм может дать важную диагностическую информацию.
Клапаны сердца. На эхокардиограмме обычно можно увидеть все четыре клапана сердца. При исследовании можно без труда определить нарушения движения клапанов, утолщение створок и отложения кальция. Нередко удается выявить этиологию клапанного порока (ревматизм, врожденные пороки сердца, бактериальный эндокардит). Кроме того, изменения характера движения клапанов могут приводить к различным нарушениям гемодинамики, например, легочной гипертензии или повышению конечно-диастолического давления в левом желудочке.
Размеры камер сердца. Все четыре камеры сердца обычно хорошо визуализируются с помощью ультразвука, что дает возможность выявить увеличение отдельных камер или общую кардиомегалию. В большинстве случаев удается произвести точное измерение в см размеров левого желудочка и левого предсердия. Определить анатомические особенности правого желудочка и правого предсердия обычно несколько труднее.
Гипертрофия. На эхокардиограмме можно точно измерить толщину стенок обоих желудочков и межжелудочковой перегородки. Гипертрофия желудочков может быть концентрической (происходящей от перегрузки давлением) или асимметрической (при гипертрофической кардиомиопатии).
Характер движения стенок сердца. Характер движения стенок желудочков можно оценить на основании двухмерной и М-эхокардиограмм. Сегментарные или локальные нарушения сокращения мышечной стенки желудочка могут определяться при ишемической болезни сердца, в то время как диффузные нарушения сократимости — при длительно существующих пороках сердца, артериальной гипертензии и кардиомиопатии. На рис. 9 показан пример эхокардиограммы при тяжелой кардиомиопатии. Обращают на себя внимание большие размеры полости левого желудочка и уменьшение амплитуды движения стенки желудочка.
Поражения перикарда. Свободный выпот в полость перикарда на эхограмме имеет вид светлой зоны, по которой можно грубо оценить количество жидкости. Могут определяться утолщение перикарда, отложения кальция и наряду с этим — некоторые нарушения гемодинамики в результате сдавления сердца (тампонада сердца). На рис. 10 приводится пример массивного выпота в переднюю и заднюю части полости перикарда. Следует отметить, что по мере движения ультразвукового луча от левого желудочка по направлению к аорте и левому предсердию эхокардиографические признаки перикардиального выпота исчезают; это является классическим эхокардиографическим признаком наличия жидкости в полости перикарда.
Опухоли. Опухоли сердца и средостения могут давать ложную картину кардиомегалии на рентгенограмме. Внутрисердечные опухоли лучше всего выявляются при ультразвуковом исследовании, которое позволяет определить их локализацию относительно различных структур сердца. С другой стороны, кардиомегалия, выявляемая при рентгенографии органов грудной клетки, и нормальные результаты ультразвукового исследования свидетельствуют о наличии экстракардиальных (медиастинальных) образований.
Использование получаемой при эхокардиографии информации для диагностики
На основании информации, полученной при эхокардиографии и физикальном обследовании, можно определить этиологию увеличения сердца. Например, увеличение полости левого желудочка с хорошими характеристиками движения стенки (и характерными шумами) наблюдается при митральной или аортальной недостаточности, в то время как увеличение левого желудочка со снижением амплитуды движения стенки может наблюдаться при кардиомиопатии, ишемическом повреждении миокарда или, что встречается реже, терминальных стадиях пороков сердца; в последних трех случаях прогноз неблагоприятный. Гипертрофия левого желудочка с утолщенными, кальцифицированными, малоподвижными створками аортального клапана характерна для аортального стеноза. Изолированное увеличение левого предсердия в сочетании с утолщением и нарушением подвижности створок митрального клапана свидетельствует о митральном стенозе. Увеличение полости левого желудочка с хорошей подвижностью задней стенки и гипокинезией перегородки и передней стенки могут свидетельствовать о перенесенном инфаркте миокарда вследствие коронарной болезни.
Эхокардиография в значительной степени помогает в постановлении диагноза кардиомегалии на основании неинвазивных методик. В особенности ультразвуковое исследование позволяет провести дифференциальную диагностику причины увеличения сердца при таких состояниях, как перикардиальный выпот, пороки клапанов сердца и первичные поражения миокарда.
Катетеризация камер сердца
Катетеризация камер сердца является «золотым стандартом», по которому судят об информативности всех других методик исследования сердца. Этот метод рассматривается в качестве комбинированного гемодинамического и ангиокардиографического исследования, предпринимаемого с целью подтверждения предполагаемого диагноза, подготовки к операции на сердце или дифференциальной диагностики заболевания сердца.
Катетеризация полостей сердца дает точную информацию о давлении в левых и правых отделах (легочная гипертензия, повышение конечно-диастолического давления в левом желудочке), позволяет количественно оценить степень регургитации и стеноза клапанов, объемы и функцию левого и правого желудочков сердца, состояние коронарных артерий, выраженность гемодинамических нарушений при поражениях перикарда (тампонада сердца, констриктивный перикардит), диагностировать врожденные пороки сердца и патологическое шунтирование крови.
Дополнительно
При патологии, а иногда и у здоровых людей, помимо сердечных тонов, аускультация сердца дает возможность обнаружить другие звуковые явления, именуемые шумами. Они возникают при сужении отверстия, через которое протекает кровь, и при увеличении скорости кровотока. Такие явления могут быть обусловлены учащением сердечных сокращений или уменьшением вязкости крови.
Шумы сердца разделяются на:
- шумы, образующиеся внутри самого сердца (внутрисердечные),
- шумы, возникающие вне сердца (внесердечные, или экстракардиальные).
Внутрисердечные шумы чаще всего возникают в результате поражения клапанов сердца, при неполном смыкании их створок во время закрытия соответствующего отверстия или же при сужении просвета последнего. Они могут быть обусловлены также поражением мышцы сердца.
Внутрисердечные шумы бывают органическими и функциональными (неорганическими). Первые наиболее важны в диагностическом отношении. Они свидетельствуют об анатомических поражениях клапанов сердца или закрываемых ими отверстий.
Шум сердца, возникающий во время систолы, т. е. между первым и вторым тоном, называется систолическим, а во время диастолы, т. е. между вторым и следующим первым тоном, — диастолическим. Следовательно, систолический шум по времени совпадает с верхушечным толчком и пульсом на сонной артерии, а диастолический — с большой паузой сердца.
Изучение техники выслушивания шумов сердца лучше начинать с систолического (при нормальном сердечном ритме). Эти шумы могут быть мягкими, дующими, грубыми, скребущими, музыкальными, короткими и продолжительными, тихими и громкими. Интенсивность любого из них может постепенно уменьшаться или увеличиваться. Соответственно этому они называются убывающими или нарастающими. Систолические шумы, как правило, убывающие. Они могут прослушиваться во время всей систолы или части ее.
Выслушивание диастолического шума требует особых навыков и внимания. Этот шум по громкости значительно слабее систолического и имеет низкий тембр, с трудом улавливается при тахикардии (частота сердечных сокращений больше 90 в минуту) и мерцательной аритмии (беспорядочные сокращения сердца). В последнем случае для выслушивания диастолического шума следует использовать длинные паузы между отдельными систолами. Диастолический шум в зависимости от того, в какую фазу диастолы возникает, разделяется на три разновидности: протодиастолический (убывающий; возникает в самом начале диастолы, сразу после второго тона), мезодиастолический (убывающий; появляется в середине диастолы, несколько позже после второго тона) и пресистолический (нарастающий; образуется в конце диастолы перед первым тоном). Диастолический шум может длиться во время всей диастолы.
Органический внутрисердечный шум, обусловленный приобретенными пороками сердца, может быть систолическим (при недостаточности двух- и трехстворчатого клапанов, сужении устья аорты) и диастолическим (при сужении левого и правого предсердно-желудочковых отверстий, недостаточности клапана аорты). Разновидностью диастолического шума является пресистолический шум. Он возникает при митральном стенозе в связи с усилением тока крови через суженное отверстие в конце диастолы при сокращении левого предсердия. Если над одним из клапанов или отверстий выслушиваются два шума (систолический и диастолический), то это говорит о комбинированном пороке, т. е. о недостаточности клапана и сужении отверстия.
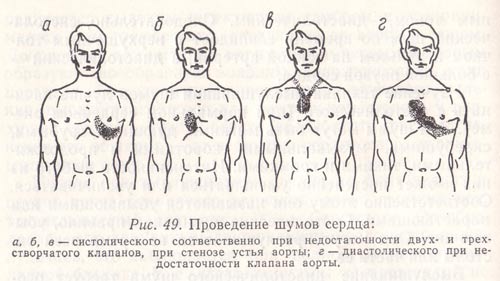
Рис. 49. Проведение шумов сердца:
а, б, в — систолического соответственно при недостаточности двух- и трехстворчатого клапанов, при стенозе устья аорты;
г — диастолического при недостаточности клапана аорты.
Локализация любого шума сердца соответствует месту наилучшего выслушивания клапана, в области которого этот шум образовался. Однако он может проводиться по току крови и по плотной мышце сердца в период ее сокращения.
Систолический шум при недостаточности двухстворчатого клапана (рис. 49, а) лучше всего выслушивается на верхушке сердца. Он проводится в сторону левого предсердия (II—III межреберье слева) и в подмышечную область. Этот шум становится более четким при задержке дыхания в фазе выдоха и в положении больного лежа, особенно на левом боку, а также после физической нагрузки.
Систолический шум при недостаточности трехстворчатого клапана (рис. 49, б) хорошо прослушивается у основания мечевидного отростка грудины. Отсюда он проводится кверху и вправо, в сторону правого предсердия. Этот шум лучше прослушивается в положении больного на правом боку при задержке дыхания на высоте вдоха.
Систолический шум при сужении устья аорты (рис. 49, в) лучше всего слышен во II межреберье справа от грудины, а также в межлопаточном пространстве. Он, как правило, имеет пилящий, скребущий характер и проводится по току крови вверх на сонные артерии. Данный шум усиливается в положении больного лежа на правом боку с задержкой дыхания в фазе форсированного выдоха.
Диастолический шум при митральном стенозе, возникающий в начале или середине диастолы, часто лучше прослушивается в области проекции двухстворчатого клапана (место прикрепления III ребра к грудине слева), чем на верхушке. Пресистолический, наоборот, лучше прослушивается в области верхушки. Он почти никуда не проводится и особенно хорошо слышен в вертикальном положении больного, а также после физической нагрузки.
Диастолический шум при недостаточности аортального клапана (рис. 49, г) выслушивается также во II межреберье справа от грудины и проводится по ходу тока крови вниз к левому желудочку. Он нередко лучше выслушивается в 5-й точке Боткина — Эрба и усиливается в вертикальном положении больного.
Органические внутрисердечные шумы, как уже отмечалось, могут быть результатом врожденных пороков сердца (незаращение межпредсердного — овального отверстия, дефект межжелудочковой перегородки — болезнь Толочинова — Роже, незаращение артериального — боталлова протока, сужение легочной артерии).
При незаращении межпредсердного отверстия отмечаются систолический и дастолический шумы, максимум слышимости которых выявляется в области прикрепления III ребра к грудине слева.
При дефекте межжелудочковой перегородки возникает скребущий систолический шум. Он выслушивается по левому краю грудины, на уровне III—IV межреберий и проводится в межлопаточное пространство.
При незаращении артериального протока (аорта соединена с легочной артерией) прослушивается систолический шум (иногда с диастолическим) во II межреберье слева. Он слабее слышен над аортой. Этот шум проводится в межлопаточную область ближе к позвоночнику и на сонные артерии. Его особенность в том, что он сочетается с усиленным вторым тоном на легочной артерии.
При сужении устья легочной артерии прослушивается грубый систолический шум во II межреберье слева у края грудины, мало передающийся в другие места; второй тон в этом месте ослаблен или отсутствует.
Шумы могут также возникать в результате расширения полостей сердца без органического поражения клапанного аппарата и соответствующих отверстий. Например, повышение артериального давления в системе большого круга кровообращения (гипертоническая болезнь, симптоматические гипертензии) может привести к расширению полости левого желудочка сердца и, как следствие, к растяжению левого предсердно-желудочкового отверстия. При этом створки митрального клапана не будут смыкаться (относительная недостаточность), в результате чего на верхушке сердца появляется систолический шум.
Систолический шум может возникать и при склерозе аорты. Он прослушивается справа во II межреберье у края грудины и обусловлен относительно узким устьем аорты по сравнению с расширенной восходящей частью ее. Этот шум усиливается при поднятых руках (симптом Сиротинина—Куковерова).
Повышение давления в малом круге кровообращения, например, при митральном стенозе, может привести к расширению устья легочной артерии и, следовательно, к возникновению диастолического шума Грэхема—Стилла, который выслушивается во II межреберье слева. По той же причине при митральном стенозе расширяется правый желудочек и возникает относительная недостаточность трехстворчатого клапана. При этом в области IV межреберья справа около грудины и у мечевидного отростка выслушивается дующий систолический шум.
При ускорении тока крови в результате тахикардии, при уменьшении ее вязкости вследствие малокровия, при нарушении функции папиллярных мышц (повышение или снижение тонуса) и в других случаях могут возникать функциональные систолические шумы.
При недостаточности клапана аорты на верхушке сердца нередко прослушивается функциональный диастолический (пресистолический) шум — шум Флинта. Он появляется, когда створки митрального клапана приподымаются сильной струей крови, поступающей из аорты во время диастолы в левый желудочек, и вызывают тем самым преходящее сужение левого предсердно-желудочкового отверстия. Шум Флинта прослушивается на верхушке сердца. Его громкость и продолжительность непостоянны.
Функциональные шумы сердца, как правило, выслушиваются на ограниченном участке (лучше всего на верхушке и чаще на легочной артерии) и имеют небольшую громкость, мягкий тембр. Они непостоянны, могут возникать и исчезать при различном положении тела, после физической нагрузки, в разных фазах дыхания.
К внесердечным шумам относятся шум трения перикарда и плевроперикардиальный шум. Шум трения перикарда возникает при воспалительных процессах в нем. Он выслушивается во время как систолы, так и диастолы, лучше выявляется в области абсолютной тупости сердца и никуда не проводится. Плевроперикардиальный шум возникает при воспалительном процессе участка плевры, прилегающего к сердцу. Он напоминает шум трения перикарда, но в отличие от него усиливается на вдохе и выдохе, а при задержке дыхания уменьшается или исчезает вовсе. Плевроперикардиальный шум прослушивается по левому краю относительной тупости сердца.
Дата добавления: 2018-05-09; просмотров: 505; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
