Кровоточащий полип перегородки носа.
Кровоточащий полип перегородки носа – это образование, по структуре близкое к ангиофибромам (доброкачественная опухоль, которая состоит из сосудистой и волокнистой соединительной ткани). Локализуется кровоточащий полип на широком основании хрящевого отдела носовой перегородки. Наблюдается в основном у женщин в период беременности и лактации.
Причины возникновения и течение болезни. Возникновению заболевания способствуют микротравмы слизистой оболочки носовой перегородки. Часто возникает во время беременности, что связано с эндокринной перестройкой организма женщины.
В передних отделах перегородки образуется полипозное образование на неширокой ножке красно-багрового цвета, которое достаточно прогрессивно растет и кровоточит. При пальпации (касании) пуговчатым зондом полип может кровоточить.
Клиническая картина.
Основными жалобами при кровоточащем полипе перегородки носа являются кровотечения из носа и затруднение носового дыхания. При осмотре носовой полости выявляется наличие полипа красно-багрового цвета. Если полип располагается в передних отделах носовой полости, то может закрывать общий носовой ход.
Диагностика.
Учитывая жалобы пациента и риноскопическую картину диагностика не вызывает затруднений.
Лечение.
Показано хирургическое лечение в стационаре. Обычно полип удаляют вместе с надхрящницей и слизистой оболочкой в области прикрепления ножки полипа. Возможен так же более щадящий подход – это проведение коагуляции (прижигание) краев раны в зоне кровотечения.
|
|
|
| 
|
| 
|
Рисунок 1
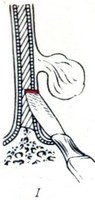
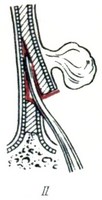
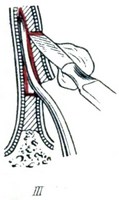
Удаление кровоточащего полипа носовой перегородки. I - разрез слизистой оболочки и хряща до слизистой противоположной стороны; II - отслаивание слизистой оболочки противоположной стороны; III - иссечение слизистой оболочки вместе с хрящом; IV - конечный результат.
Заболевания околоносовых пазух
Острые синуситы.
Острый синусит – это воспаление слизистой оболочки, возникшее в одной или нескольких околоносовых пазухах.
В зависимости от локализации синусит бывает:
· острый верхнечелюстной синусит;
· острый этмоидит (воспаление слизистой оболочки ячеек решетчатого лабиринта);
· острый фронтит (воспаление лобной пазухи);
· острый сфеноидит (воспаление клиновидной пазухи)
Если воспалительный процесс затронул все пазухи, то он диагностируется как острый пансинусит. Если воспаление пазух носа захватило одну половину головы (правая или левая лобная и верхнечелюстная пазухи), то данное состояние называется гемисинусит. Если воспалены более одной, но при этом ни все околоносовые пазухи, то данный процесс называется полисинусит (поли – от слова много).
|
|
|
Причины возникновения и течение болезни.
Синуситы по этиологическому фактору делятся на вирусные и бактериаальные, по патофизиологическому – гнойные и катаральные. Чаще всего вирусному синуситу соответствует катаральная форма, а бактериальным – гнойная.
Неблагоприятные факторы внешней среды, снижение иммунитета, стрессы, переутомление, однообразная и скудная еда, а так же индивидуальные особенности организма относятся к общим факторам провоцирующие возникновение синусита.
К местным причинам можно отнести нарушение вентиляционной и дренажной функций в «придаточных» пазухах носа. Они могут возникнуть при аллергии слизистой оболочки носа, истинной гипертрофии (увеличении) нижних носовых раковин, вазомоторном нарушении нейровегетатики нижних носовых раковин, врождённом увеличении средней или средних носовых раковин (конха буллёза), наличии гребней и шипов на перегородке носа, полипов полости носа и околоносовых пазух, а так же искривлении носовой перегородки.
Но все же, в возникновении острого синусита главную роль играет инфекция, в основном кокковая (стрептококк, стафилококк, пневмококк).
|
|
|
При возникновении острого воспалительного процесса нарушаются функции желез слизистой оболочки. Это приводит к недостатку секрета или к его избыточному скоплению. Изменяется направление струи вдыхаемого и выдыхаемого воздуха, что приводит к нарушению газообмена в околоносовых пазухах, угнетается функция мерцательного эпителия. Нарушение вентиляции пазух вызывает отечность слизистой оболочки, естественные соустья закрываются, и возникает застой секрета, нарушается обмен веществ. В начале заболевания экссудат (выпотевающая в месте воспаления из кровеносных сосудов жидкость) имеет серозный характер, потом слизисто-серозный. А с присоединением бактериальной инфекции он становиться гнойным, в нем присутствует большое число лейкоцитов. Кровеносные сосуды при этом расширены, капилляры излишне проницаемы, слизистая оболочка отечна.
Клиническая картина.
При остром синусите наблюдается слабость, головная боль, недомогание. Может возникнуть лихорадочное состояние, имеются воспалительные изменения в общем анализе крови. Наибольшее значение в диагностике этого заболевания имеют местные проявления воспаления.
Всем формам острого синусита присуще:
|
|
|
· Затруднение носового дыхания. Бывает постоянным или периодическим, одно или двухсторонним, может возникнуть из-за обструкции (перекрытия просвета) отверстий пазух носа отеком;
· Выделения из носа. Бывают постоянными и временными, с двух или одной стороны. Из-за отека слизистой оболочки полости носа или соустья (отверстие между околоносовой пазухой и полостью носа) выделения могут отсутствовать. Часто отмечается затекание секрета в носоглотку;
· Головные боли.
При тяжелом течении синусита возможна отечность мягких тканей лица в проекции гайморовых и лобных пазух. В некоторых случаях возникает периостит (воспаление надкостницы).
Диагностика.
При диагностике острых синуситов проводится риноскопия (осмотр полости носа), эндоскопия полости носа, рентгенологическое исследование околоносовых пазух и при необходимости диагностическая пункция верхнечелюстной пазухи с бактериологическим исследованием отмытого содержимого. В случае необходимости назначают исследования с помощью импульсного ультразвука, тепловидения, компьютерной (КТ) и магнитно-резонансной томографии (МРТ). Необходимо обязательно проводить дифференциальную диагностику острого синусита и отличать его от невралгии первой и второй ветви тройничного нерва.
Лечение.
Лечение острого синусита направлено на элиминацию очага инфекции, явлений воспалительного процесса и эвакуацию отделяемого из пазух(и). Кроме того, необходимо добиться восстановления вентиляционной и дренажной функций околоносовых пазух. Это важно с точки зрения предупреждения рецидивов (повторов) данного заболевания.
Обычно острые синуситы лечат в амбулаторных условиях. При катаральных риносинуситах назначается местное антибактериальное и противовоспалительное лечение. Необходимо проведение так называемой «разгрузочной» терапии (промывание носа методом перемещения жидкости, ямик-катетеризация, промывание носа по Пройду, пункция верхнечелюстной пазухи). Назначать секретомоторные (отхаркивающие) и секретолитические (разжижающие вязкую слизь) лекарственные препараты необходимо с осторожностью и по показаниям.
При тяжелой форме острого синусита (воспаление более одной пазухи), а так же при подозрении на развитие возможных осложнений острого синусита (чаще это риногенный менингит), при наличии сопутствующей тяжелой патологии, так же при невозможности провести специализированные ЛОР манипуляции амбулаторно, пациента направляют на лечение острого синусита в ЛОР-отделение стационара.
При гнойных синуситах обязательно назначаются антибактериальные препараты одновременно с противовоспалительными препаратами. Обязательно проведение одного из способов промывания околоносовых пазух носа. При затрудненной эвакуации слизисто-гнойного отделяемого из гайморовой пазухи, а это случается при блокировании верхнечелюстного соустья, проводится пункция верхнечелюстной пазухи. Иногда ее проводят несколько раз, до так называемых «чистых промывных вод».
Дата добавления: 2019-11-25; просмотров: 252; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
