Операции при заболеваниях уха
209
|
|
|
|

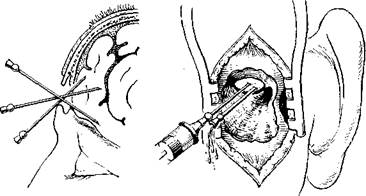
233. Направление игл при пункции мозжечка.
234. Обнажение твердой мозговой оболочки задней черепной ямки и пункция
мозжечка.
Место, направление пункции и глубина продвижения иглы в мозг зависят 'от предполагаемой локализации абсцесса. При подозрении на абсцесс височной доли мозга пункции подлежат прежде всего те его отделы, которые прилежат к крыше барабанной полости и ан-трума (иглу следует направлять попеременно вверх, кпереди и кзади). При поиске гнойника в мозжечке иглу направляют кпереди от сигмовидного синуса через траутмановский треугольник, кзади от
235. Направление игл при пункции лобной доли мозга через отверстие в цере
бральной стенке лобной пазухи (вид сбоку).
236. Промывание абсцесса височной доли мозга через две иглы.
237. Вскрытие абсцесса височной доли мозга скальпелем по игле.
238. Дренирование абсцесса височной доли мозга киллиановским носовым зер
калом.
него или даже через заднюю стенку синуса после предварительного его выключения (рис. 233, 234).
Поиск риногенных абсцессов мозга, обусловленных чаще всего-гнойными фронтитами, целесообразно вести через обнаженный участок твердой мозговой оболочки, прилежащий к церебральной стенке лобных пазух, в трех основных направлениях — кзади, вверх,, и кнутри (рис. 235).
Следует иметь в виду, что достоверность диагностических пункций мозга неабсолютна. Отрицательный результат пункции может быть обусловлен не только отсутствием гнойника в полости черепа или непопаданием иглы в него, но и другими причинами, в частности узким просветом иглы, непроходимостью ее в результате закупорки мозговым веществом, густым гноем, недостаточной герметизацией шприца, форсированным продвижением иглы через полость абсцесса.
|
|
|
Производить пункцию мозга или мозжечка более чем в трех — четырех направлениях и на глубину более 4 см нежелательно. Вместе с тем при убедительной симптоматике абсцесса и нарастающей тяжести состояния больного указанное число диагностических пункций с отрицательным результатом не должно служить препятствием для дальнейших целенаправленных пункций, поисков абсцесса и его опорожнения.
При попадании иглы в абсцесс содержимое его обычно достаточно свободно отсасывается шприцем. Отсоединение шприца от иглы спо-
14 Атлас оперативной оториноларингологии
210
Глава IV
Операции при заболеваниях уха
21 $
•собствует самопроизвольному истечению гноя. Во избежание инфицирования прилежащих тканей обнаженную твердую мозговую оболочку необходимо изолировать от гноя марлевыми тампонами, смоченными антисептическим раствором.
|
|
|
Опорожнения гнойника можно достигнуть тремя основными спо-•собами: повторными пункциями с отсасыванием гноя и введением в полость абсцесса различных лекарственных веществ; вскрытием абсцесса с последующим его дренированием; одномоментным радикаль-аым иссечением гнойника вместе с капсулой.
Первый метод подкупает своей относительной простотой и атрав-матичностью. Для лучшей ориентировки в локализации абсцесса н •облегчения повторного попадания в него иглой в нее можно ввести тонкую поливиниловую, полиэтиленовую, тефлоновую или другую .аналогичную трубку либо нить, которая служит проводником при последующих пункциях.
Отсасывание и промывание гнойника значительно облегчается, если пользоваться двумя иглами (Д. М. Рутенбург). Одну из них соединяют со шприцем, другая служит для вытекания жидкости при промывании абсцесса. Предложены спаренные иглы (В. Ф. Ундриц, Б. В. Еланцев) (рис. 236). Для промывания абсцесса пригодны стерильный изотонический раствор хлорида натрия и различные стерильные антисептические растворы в соответствующих концентрациях (раствор фурацилина, риванола, новокаина, перманганата калия, дерекиси водорода и др.).
|
|
|
После промывания в полость абсцесса можно ввести растворы йодолипола, метиленового синего, пенициллина и др. Частота пунк-дий и интервалы между ними зависят от индивидуальных особенностей больного и динамики заболевания. В первые 2—3 дня после •обнаружения абсцесса пункции его целесообразно производить ежедневно, в последующие дни — реже, через 2—3 дня.
При благоприятном течении болезни клинические признаки абсцесса исчезают через 2—3 нед. Если после трех — четырех пункций обратного развития патологического процесса не наступает, а тем «более состояние больного ухудшается, то следует без промедления принять меры для радикального опорожнения гнойника с помощью других методов.
Наиболее часто ото- и риногенные абсцессы мозга и мозжечка лечат путем их вскрытия и последующего дренирования. Этот метод применяют как самостоятельно, так и в дополнение к пункциям абсцесса. Вскрытие абсцесса производят обычно по игле, введенной в «го полость. Вначале делают небольшой (1—1,5 см) линейный или крестообразный разрез твердой мозговой оболочки, после чего скальпелем осторожно проникают в полость абсцесса. Дренажное отвер-•стие в гнойник из разреза в твердой мозговой оболочке можно сделать и более атравматичным способом — киллиановским зеркалом, ушным пинцетом, удлиненным кровоостанавливающим или кишечным зажимом (рис. 237, 238). Введя бравши инструмента в полость
|
|
|
абсцесса, их несколько раздвигают и тем самым создают необходимой величины канал для оттока гноя из абсцесса и последующего его дренирования. После вскрытия абсцесса его содержимое частично изливается в рану, нередко под значительным давлением. Во избежание вторичного инфицирования при этом мозговых оболочек и вещества мозга их предварительно тщательно изолируют марлевыми тампонами. Для снижения давления гноя в абсцессе и уменьшения вытекания его в рану абсцесс перед вскрытием желательно пунктировать и по возможности опорожнить.
Извлечение гноя из абсцесса производят марлевыми тампонами,. легким промыванием стерильным изотоническим раствором хлорида натрия или дезинфицирующими растворами, с помощью вакуумного отсоса. После опорожнения абсцесса полость п стенки его желательно подвергнуть визуальному обследованию через дренажный канал. при этом можно определить форму и величину абсцесса, выявить, имеющиеся отроги и карманы. С этой целью можно произвести контрастную абсцессграфию с йодолиполом. Зная исходную величину и форму абсцесса, можно правильнее судить о их динамике, целенаправленно проводить лечение больного.
Дренирование абсцесса осуществляют с помощью различного рода-дренажей (марлевые турунды, резиновые и стеклянные трубки, перчаточная резина и др.). Менее травматичными и более эффективными являются полоски из перчаточной резины.
Перевязки и смену дренажей в первые дни после операции производят ежедневно, при обильном отделяемом даже 2 раза в сутки. Сроки и кратность дренирования абсцесса в послеоперационном периоде определяются индивидуальными особенностями больного. Большое значение в этом отношении имеет динамика местных репа-ративных процессов.
При эффективном дренировании абсцесса, быстром уменьшении: гнойного отделяемого потребность в ежедневных осмотрах рапы исчезает. Во время очередной перевязки в таких случаях резиновую полоску погружать глубоко в полость абсцесса не следует. По мере сокращения полости абсцесса дренаж постепенно выталкивается тканями наружу.
Однако небольшое дренажное отверстие в абсцессе необходимо сохранять до полного исчезновения патологического отделяемого, отсутствие которого при стабильной и убедительной положительной; динамике заболевания позволяет удалить дренаж из раны и прекратить хирургические манипуляции в ней. Мозговая рана после этого быстро закрывается. Форсировать извлечение дренажа из абсцесса и сокращать время функционирования дренажного отверстия недопустимо.
Если гнойные выделения из раны не прекращаются или периодически увеличиваются, то это заставляет думать о наличии в абсцессе плохо дренируемых бухт и карманов и принимать дополнительные меры по их выявлению и опорожнению. При этом не исключается. 14*
212
Глава IV
.возможность генерализации гнойного процесса в полости черепа, развития менингоэнцефалита, а также наличия множественных абсцессов мозга, об этом свидетельствует отсутствие обратного развития общих мозговых и очаговых симптомов заболевания, появление новых признаков внутричерепных осложнений, а тем более ухудшение состояния больного. В таких случаях необходимы безотлагательное целенаправленное дополнительное обследование больного, активные поиски и срочная хирургическая элиминация вторичных гнойных очагов, присоединившихся к абсцессу мозга.
Послеоперационный период у больных с абсцессами мозга иногда осложняется пролапсом мозгового вещества, мозговой грыжей, хирургическое иссечение которой, как правило, неэффективно. Более оправданными в этом случае являются назначения лекарственной дегидратирующей и противовоспалительной терапии, повторные люм-бальные пункции, обеспечение эффективного дренирования абсцесса, декомпрессионные трепанации черепа, поиск и устранение очагов инфекции. Важное место в предупреждении и ликвидации отека мозга принадлежит реанимационным мероприятиям, коррекции обменных процессов и кислотно-щелочного состояния.
Показания к применению в клинической практике третьего способа удаления абсцессов мозга и мозжечка — через самостоятельный разрез, в обход уха и придаточных пазух носа, весьма ограничены. Его применяют в основном при абсцессах, располагающихся вдали от первичного гнойного очага и имеющих хорошо оформленную капсулу. Однако, ввиду того что ото- и риногенные абсцессы в абсолют-лом большинстве случаев локализуются вблизи первичного источника инфекции и, как правило, не имеют выраженной капсулы, в оториноларингологии метод удаления абсцессов мозга и мозжечка через самостоятельный хирургический подход применяется весьма редко. Пользуются им главным образом нейрохирурги. Описание соответствующих операций приведено в руководствах по нейрохирургии.
| 5 |
ГЛАВА
Операции при заболеваниях верхних дыхательных и пищепроводных путей
ОПЕРАЦИИ ПРИ ЗАБОЛЕВАНИЯХ НОСА И ОКОЛОНОСОВЫХ ПАЗУХ
Операции в полости носа
В данный раздел мы сочли необходимым включить наряду с хирургическими ряд «полухирургических» вмешательств (манипуляций): химическую каустику слизистой оболочки носовых раковин, гальва^ нокаустику носовых раковин, удаление инородных тел из полости носа, остановку носовых кровотечений.
Каустика носовых раковин химическими веществами
Показания: хронический гипертрофический ринит с умеренно выраженной гиперплазией слизистой оболочки, вазомоторный ринит (нейро-вегетативная форма). С этой целью используют 40—50% раствор нитрата серебра, хромовый ангидрид, трихлоруксусную кислоту.
Перед прижиганием слизистую оболочку носа смазывают 1—2 раза 3—5% раствором кокаина с 0,1% раствором адреналина. Нитрат серебра и трихлоруксусную кислоту наносят на слизистую оболочку носовой раковины зондом с тонкой ватной кисточкой. Хромовый ангидрид в виде нескольких кристаллов набирают металлическим зондом с нарезкой, проводят его над пламенем спиртовки, пока кристаллы не расплавятся, образуя «жемчужину». При каустике носовых раковин необходимо избегать прижигания симметричного участка носовой перегородки во избежание образования синехий. После каустики необходимо смазать полость носа маслом (вазелиновым, оливковым, персиковым и т. п.) и назначить закапывание масляных капель в нос в последующие дни по 5 капель 3 раза в день до ликвидации реактивных явлений.
214
Глава V
Дата добавления: 2019-02-22; просмотров: 108; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!


