ОСТРЫЕ РЕСПИРАТОРНЫЕ ВИРУСНЫЕ ИНФЕКЦИИ
ОРВИ, как правило, начинаются остро, с познабливания, чувства усталости, разбитости. Вскоре присоединяются так называемые катаральные явления: насморк, боли в горле (ринофарингит), осиплость голоса (ларингит), сухой болезненный кашель (трахеобронхит). Причина головной боли на таком фоне ясна.
Особенно выражена головная боль при гриппе, для которого, в отличие от других простудных заболеваний, характерно преобладание общей интоксикации (прострация, вы- сокая лихорадка) над нерезко выраженными катаральными явлениями (обычно —боли в глазах и легкое першение в горле).
Иногда при гриппе наблюдаются мелкие точечные кровоизлияния на слизистых оболочках полости рта, горла, век.
Головные боли при простудных заболеваниях снимаются так называемыми противовоспалительными средствами, которые обладают еще и аналгетическим (противоболевым), и снижающим температуру тела действием. Таких лекарств очень много, и начинать их перечисление следует с малины, которая является одним из первых противовоспалительных средств, известных в истории человечества. При этом следует отметить, что лечебным эффектом обладают не только и не столько ягоды малины, но и ее корни. Чай с малиной — старинное и уважаемое домашнее средство от простудных и вообще лихорадочных заболеваний.
Следующим узловым пунктом истории лекарств было исследование действующих начал ивовой коры (Salix) с последующим созданием аспирина (ацетилсалициловой кислоты). Появление этого уникального препарата произвело революцию в фармакологии. Благодаря своим мощнейшим противовоспалительным свойствам, аспирин стал незаменимым в лечении не только острых воспалительных заболеваний, но и таких считавшихся неизлечимыми, как ревматизм и подобные ему болезни. Аспирин прекрасно снижает даже угрожающе высокую температуру, обладая потогонным эффектом. Наконец, он в достаточной степени уменьшает боль, особенно исходящую из мышц, костно-суставно-го аппарата и головы, что делает его самым покупаемым лекарством в мире.
У аспирина и подобных ему препаратов есть только два нежелательных свойства — токсическое действие на клетки крови и раздражающее — на желудок. Первое проявляется при длительном приеме больших доз препарата, но некоторые, особо чувствительные люди могут вообще не переносить аспирин. Второе имеет значение в основном у пациентов с гиперсекреторным состоянием желудка или у язвенников. Максимальным устранением этого нежелательного эффекта занимаются ведущие фармакологические фирмы, создающие высокоочищенные, микрокристаллические и растворимые формы аспирина (Bayer в Германии, Carbier во Франции). Отечественный аспирин (ацетилсалициловую кислоту) нельзя давать детям до 5 лет; взрослым рекомендуется запивать его молоком или минеральной водой и не принимать препарат более 5 дней. Подобными аспирину свойствами обладает и широко известный нашему народу и любимый им анальгин. Его противолихорадочное действие значительно ниже, чем у аспирина, противовоспалительное также несколько менее выражено, но зато противоболевое — в несколько раз выше. Анальгин практически не раздражает желудок, может вводиться в организм не только через рот, но и внутримышечно, и даже внутривенно.
Хорошо зарекомендовал себя другой противовоспалительный препарат — парацетамол. Уступая аспирину в силе эффекта, он выигрывает в хорошей переносимости и возможности введения в прямую кишку. Свечи с парацетамолом вводят в прямую кишку детям, у которых при высокой температуре часто наблюдается рвота, затрудняющая прием лекарств через рот. Действие парацетамоловой свечи поразительно: вскоре ребенок успокаивается и засыпает, температура тела снижается быстро. Это связано с тем, что кровь из прямой кишки не проходит через печень, где частично разрушается всякое введенное через рот лекарство.
Не стоит применять противовоспалительные препараты для снижения температуры тела во что бы то ни стало. Высокая температура является защитной реакцией организма, убивающей вирус. Только чрезвычайное ее повышение в сочетании с признаками общей интоксикации (так называемая гипертермия) вынуждает к решительным действиям. Тогда, кроме аспирина и подобных ему средств, необходимо и физическое охлаждение (вентилятор, пузыри со льдом на голову и бедра, детям — растирание водкой с уксусом).
Иногда бывают ситуации, в которых описанные препараты малоэффективны или непереносимы. В таком случае следует либо попытаться усилить эффект аспирина (анальгина, парацетамола) методом потенцирования (добавить димедрол, аскорбиновую кислоту, глюконат кальция), либо двинуть «тяжелую артиллерию». Имеется в виду группа современных высокоэффективных препаратов для лечения «больших» воспалительных заболеваний (ревматизм, волчанка, артриты). К ним относятся бруфен (ибупрофен), дик-лофенак (вольтарен), лоназолак кальция. Принимают эти препараты по одной таблетке 2—3 раза в день, во время еды, в течение 3—5 суток.
Применение противовоспалительных и аналгетических средств при острых инфекциях называется симптоматическим, так как снимает один или несколько ведущих симптомов (головную боль, разбитость, повышенную температуру тела), но мало влияет на инфекционный очаг. Эффективное лечение последнего в домашних условиях удается при простудных заболеваниях, ангине и т. п. «Большие» инфекции требуют, конечно, госпитализации; то же необходимо и при некоторых осложнениях обычных инфекционных заболеваний.
Инфекционный очаг при ОРВИ лечат в зависимости от локализации.
Насморк. Говорят, без лечения он проходит за 7 дней, а если лечить — за неделю. Все-таки лучше лечить, так как в полости носа с помощью лечения уничтожается возбудитель, который может распространиться по организму.
У взрослых применяют сосудосуживающие препараты (5% раствор эфедрина, галазолин, санорин, нафтизин и др.), которые закапывают в обе ноздри по 3—5 капель, несколько раз в день. Маленьким (до 5 лет) детям их лучше не капать: для них выпускается мазь «Сунореф», содержащая все необходимые ингредиенты. Совсем маленьким (грудным) помогает женское молоко, закапываемое в ноздри.
Можно чередовать сосудосуживающие препараты с противовоспалительными (отвар ромашки, календулы, раствор протаргола), которые также закапывают в нос.
Фарингит, «красное горло». Надо полоскать. Если фарингит «сухой», с чувством першения в горле, то лучше всего помогают щелочно-масляные полоскания и ингаляции (например, теплое масло шиповника, пихтовое, морковное — «каротолин» — и немножечко питьевой соды). Если горло влажное, отечное и дыхание затруднено, то стоит использовать отвар календулы, ромашки, или раствор йодинола («синего йода») пополам с кипятком.
При конъюнктивите (красные глаза, отечные веки) необходимы глазные капли. Если конъюнктивит негнойный (вирусный), то лучше применять софрадекс или of tan - idu . При гнойном конъюнктивите необходимы капли с альбуцидом (10—20% раствор), левомицетином или раствор йодинола (пополам с теплой водой!). Помогают примочки из спитого чая (холодного!) в марлевых мешочках, на закрытые глаза. Внутрь принимают глюконат кальция в течение 3—5 дней (по 1 таблетке 3 раза в день).
Если конъюнктивит часто повторяется или не проходит за 1—2 дня, то необходима консультация офтальмолога. Распространение воспаления на оболочки глаза опасно для зрения!
Ларингит («царапанье» в горле, осиплость голоса). Наилучшее лечение — ингаляции. Можно просто дышать паром от вареной картошки, но лучше — над кипящей водой, в которую добавлены листья эвкалипта, календулы, шалфея). Имеются ингаляторы с пихтовым и эвкалиптовым маслом. Иногда, особенно у детей, необходима профилактика ложного крупа (острого расстройства дыхания), для чего применяют антибиотики, бронхорасширяющие препараты (эуфиллин, солутан), противоаллергические средства (димедрол, тавегил в возрастных дозах). Ложный круп чаще начинается ночью. Простуженный ребенок просыпается, мечется, беззвучно плачет. Он испуган — ему трудно дышать, и лицо его может начать синеть.
Первая помощь: в любую погоду, при любой температуре тела — схватите его, прямо в одеяле, и выбегайте на балкон или на улицу (где много кислорода). Немедленно проветрите помещение! Немедленно вызовите бригаду скорой помощи! Если есть в доме, то закапайте в нос 5% раствор эфедрина, чтобы ребенок ощутил горечь в рту, дайте таблетку димедрола. Скажите об этом врачу обязательно.
Трахеобронхит (сухой, затем влажный кашель, боли за грудиной). Необходимо сочетание:
1) ингаляции,
2) отхаркивающие средства,
3) тепловые процедуры — горчичники на грудь спереди и спину сзади,
4) баня — сауна или русская парная,
5) антибиотики, особенно детям (профилактика пневмонии).
Отхаркивающие средства увеличивают количество мокроты и разжижают ее, чем достигается улучшение самочувствия и удаление микроорганизмов из трахеи и бронхов. К ним относятся настои и отвары багульника, чабреца, листьев морошки, термопсиса, росянки, первоцвета. В аптеке продаются готовые микстуры и сиропы (детям — с корнем алтея, взрослым — с термопсисом). Очень мощным отхаркивающим свойством обладает препарат ацетилцистеин, выпускаемый в порошках по 0,2 г, под разными коммерческими названиями (Exomuc, Mucoiator и др.). Отхаркивающие средства надо принимать натощак, 3—4 раза в день.
Наилучшими антибиотиками для санации органов дыхания являются ампициллин и амоксициллин, цефуроксим, цефазолин.
Если причиной головной боли оказываются «большие» инфекции (гепатит и др.), то госпитализация необходима. При них головная боль не является ведущим симптомом, а развитие осложнений без специализированного лечения является правилом. Тем не менее, клиническую картину начинающегося вирусного гепатита полезно знать (ранний вызов врача, противоэпидемические мероприятия).
ВИРУСНЫЙ ГЕПАТИТ
Головная боль часто встречается при вирусном гепатите (болезни Боткина) до развития желтухи. При этом она является одним из компонентов так называемого продромального (начального) синдрома, продолжающегося 5—10 дней. Заподозрить гепатит можно, если, кроме головной боли, имеются такие признаки, как отсутствие аппетита, отвращение к курению табака, беспричинно повышенная утомляемость, тошнота и рвота, непонятные боли в области печени. Иногда появляется небольшая лихорадка, носовые кровотечения, «летучие» боли в суставах без их припухания. Имеет значение и контакт с больным гепатитом (например, в детском коллективе), указания на лечение какого-либо заболевания внутримышечными или внутривенными инъекциями или оперативное вмешательство на протяжении 45 дней до начала данного заболевания. Вскоре темнеет моча, обесцвечивается кал, желтеют глаза и затем кожа. Данные для диагностики вирусного гепатита налицо.
Правда, так бывает не всегда. Крепкие люди, занятые физическим трудом, могут перенести гепатит на «ногах», что весьма неблагоприятно сказывается на последующем восстановлении печени.
Нередко встречаются и безжелтушные формы гепатита, протекающие скрыто, но не менее агрессивно, чем классические.
Для точной диагностики гепатита существует ряд так называемых печеночных проб, самым распространенным из которых является исследование активности аминотранс-фераз (трансаминаз) в крови. Увеличение их активности (выше 1) наблюдается уже в продромальном периоде гепатита.
Учитывая скудость симптоматики вирусного гепатита у детей, мы советуем немедленно обследовать ребенка при наличии такого сочетания симптомов, как жалобы на головную боль и тошноту, а особенно при рвоте, даже однократной.
Может быть, легкую форму вирусного гепатита в настоящее время выгоднее лечить в домашних условиях. Правда, никогда не известно заранее, как он потечет и какие осложнения последуют.
Тяжелые формы гепатита сами могут давать смертельные осложнения, такие, как острое омертвение печени, поражения почек и головного мозга. Перенесенный гепатит любой тяжести может перейти в хроническую форму и далее в цирроз печени, который практически неизлечим (печень — жизненно важный орган!).
После перенесенного гепатита часто развиваются различные изменения желчевыводящих путей, в том числе желчнокаменная болезнь. Поэтому к вирусному гепатиту отношение должно быть серьезное!
Предположим, что по каким-либо причинам больной легкой формой гепатита лечится на дому. Что необходимо?
Прежде всего — покой. Пусть больной лежит в отдельной комнате и встает только «по нужде», даже если самочувствие его неплохое. Больная печень должна лежать на месте, а не трястись при ходьбе!
Необходимо соблюдать диету. Печень следует разгрузить прежде всего от мясной пищи. Еда должно быть легкой, молочно-растительной, с включением меда, отварной рыбы. Давайте щелочную минеральную воду! Нельзя употреблять алкоголь, острое и жареное, курить табак.
Необходимо воздействие на кишечник. Очищайте его клизмами. Дайте внутрь активированный уголь (4—6 таблеток в сутки), а также полифепан, которые связывают и выводят из организма токсины. Очень полезно для того же принимать пищевой сорбит (заменитель сахара) по 1—2 г каждые 3 часа (он является и легким слабительным). Еще лучше действует лактулеза (препарат «Бифитерал» в сиропе или его аналоги).
Полезны (но необязательны) внутривенные вливания 400 мл 5% или 10% раствора глюкозы и 200 мл 1% раствора глутаминовой кислоты.
Обязательна витаминизация — либо комплексные поливитаминные препараты, либо с помощью фруктовых соков. Сюда же относится препарат эссенциале (капсулы или инъекции), по схеме.
Делайте текущую дезинфекцию 0,5% раствором хлорамина. Обрабатывайте им посуду больного, мойте пол, протирайте дверные ручки и вещи домашнего обихода.
Устраните при гепатите А посетителей, особенно детей. После выздоровления сделайте заключительную дезинфекцию (хлорамином) комнаты.
Пусть больного периодически осматривает врач.
После перенесенного гепатита необходимо в течение как минимум 1 года беречь печень. Ешьте все вареное, избегайте алкоголизации и других форм интоксикации.
В первый год после болезни дважды сделайте ультразвуковое исследование печени. Пейте на ночь отвар мяты и бессмертника. АНГИНА
Ангина, или острый тонзиллит — воспаление миндалин. Заболевание это может быть достаточно легким и пройти без последствий; но встречаются и тяжелые ангины, вызывающие грозные, угрожающие жизни, осложнения.
Небные миндалины расположены на границе полости рта и глотки между двумя складками слизистой оболочки. Они состоят из лимфоидной ткани, т. е. представляют собой иммунные органы. Небные миндалины первыми вступают в контакт с многочисленными внешними факторами: пищевыми, микробными, токсическими, аллергенами и т. п. И они устроены так, чтобы осуществился полноценный контакт между всем тем, что попадает в рот, и лимфоидной тканью. Строение их удивительно — на их поверхности имеются так называемые физиологические раны, а в толще — углубления — крипты (рис. 4).
Если все органы человеческого тела природа тщательно оберегает, укрывая от внешней среды пленками, мембранами и другими защитными приспособлениями, то небная миндалина «специально» открыта для воздействий внешней среды. Благодаря своему устройству происходит постоянный, с рождения человека, контакт между внешней средой и иммунными клетками — лимфоцитами. И иммунная система человека вовремя реагирует на раздражения, заблаговременно наводняя организм необходимыми защитными факторами — антителами. Миндалины, таким образом, служат своеобразными датчиками, постоянно «просчитывающими» внешний мир. Он, в последние годы особенно, такой токсичный, так наводнен микробами и ядами! Всякое раздражение бывает чрезмерным, и тогда устройство небных миндалин оборачивается против них — возникает их воспаление.
Острый тонзиллит возникает в результате своеобразного суммирования двух факторов. С одной стороны, во внешней среде имеются особо патогенные микроорганизмы, избирательно поражающие организм, особенно его иммунные органы. Проникновение этих микробов и контакт их с миндалинами у непривитых лиц с большой вероятностью приводит к их воспалению (например, дифтерийная палочка).
С другой стороны, в возникновении ангины большую роль играют неспецифические факторы, снижающие «защиту» организма. Вот простейший «рецепт» для получения ангины: после теплой ванны выйти на мороз, глубоко подышать холодным воздухом и выпить кружку ледяной воды. 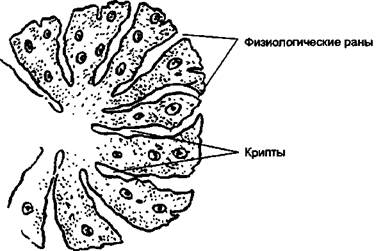
Рис. 4. Строение миндалины.
Ангина обеспечена. Почему? А потому, что в криптах миндалин постоянно живут различные микробы, но в норме они находятся в равновесии, как бы в состоянии «мирного сосуществования» с человеческой тканью. Особые клетки — лимфоциты—дальше крипты их не пускают. А внезапный холод вызывает спазм сосудов миндалин, ее кровоснабжение и питание внезапно резко ухудшаются, что сразу «разрывает дипломатические отношения» с микробным населением. Возникает перевес в сторону микроорганизмов — острое воспаление.
Часто, очень часто ангина возникает при совместном действии специфических (микробы) и неспецифических (холод, аллергия, другие тяжелые заболевания) факторов. Вот, например, при скарлатине ангина является важным местным компонентом заболевания, возбудителем которого (у детей) служит /3-гемолитический стрептококк. Но одного попадания микроба здесь недостаточно; у взрослых инфицирование этим микроорганизмом вообще к скарлатине никогда не приводит. Необходим аллергический компонент, т. е. своеобразная реакция организма на злополучный стрептококк. Поэтому скарлатина и представляет собой именно острое инфекционно-аллергическое заболевание.
Другой пример. Существует тяжелое заболевание — острый лейкоз, встречающийся преимущественно в детском и юношеском возрасте. Сущность его заключается в поражении костного мозга, вырабатывающего вместо нормальных клеток крови (эритроцитов, лейкоцитов, тромбоцитов) злокачественные клетки. При остром лейкозе нормальные клетки крови практически совсем не образуются, а злокачественные не способны выполнять свои функции. Резко снижается иммунитет. И нередко первым признаком этого страшного заболевания является именно ангина, особая, очень тяжелая (нормальных лимфоцитов в миндалине нет), затяжная и протекающая с полным омертвением миндалины, вызванном беспрепятственным распространением инфекции. Она так и называется: некротическая, или гангренозная, ангина. Таким образом, ангина может быть как самостоятельным заболеванием, так и симптомом другого, более тяжелого, заболевания. В повседневной клинической практике следует различать следующие виды ангин:
1) чисто «холодовые» (неспецифические) ангины после переохлаждения, купания в холодной воде, воздействия сильного холодного ветра, употребление мороженого зимой, у слегка разгоряченного вином человека на морозе и т. п.;
2) «простудные» ангины —все начинается с вирусной инфекции (насморк, кашель, болят глаза), которая как бы «протравливает» миндалины, ослабляет их — и развивается вторичный бактериальный тонзиллит; обычно такая ангина появляется не сразу, а на 3—5-й день после начала простуды, гриппа, ОРВИ;
3) стрептококковая инфекция может, в зависимости от возраста и чувствительности организма, вызывать как острый (ангину), так и хронический тонзиллит, а у детей — и скарлатину; при последней ангина является только одним из симптомов заболевания;
4) при дифтерии поражение миндалин очень часто сочетается с другими проявлениями заболевания (круп, миокардит и т. п.) и поэтому дифтерийная ангина также является только одним из симптомов дифтерии;
5) редкие специфические инфекции (инфекционный мононуклеоз, некоторые грибковые инфекции) также проявляются ангиной;
6) наконец, не следует забывать о вторичных тяжелых ангинах, которые могут развиваться при лейкозах и других серьезных заболеваниях.
Вот поэтому к ангине — отношение особое. Заболевший ангиной должен показаться хорошему врачу, быть под наблюдением и обязательно 2 раза (в начале болезни и через 10 дней) сдать анализы крови и мочи; лучше еще и сделать мазок из зева на /^-гемолитический стрептококк. Иногда, если врач озабочен какой-либо атипичной симптоматикой, больному назначают более подробное обследование — биохимическое, иммунологическое и т. д.
Признаками неосложненной ангины являются боль в горле, усиливающаяся при глотании, лихорадка (37,5...39,5°С), увеличение подчелюстных и околоушных лимфатических узлов, что может сопровождаться болями в ухе на стороне ангины. Для ангины характерны головная боль, разбитость, потливость, плохой сон, дурной запах изо рта, у маленьких детей — беспокойство, ночной бред, отказ от пищи, жажда.
Лечение обычной ангины обязательно включает в себя антибиотики, принимаемые через рот или вводимые внутримышечно. Если установлено стрептококковое происхождение заболевания (мазок из зева), то лучшим антибиотиком является амоксициллин (взрослым до 3 г в день, детям — в возрастных дозах) либо феноксиметилпенициллин (через рот, по схеме). Если возбудитель неизвестен, то лучше сразу применять антибиотики широкого спектра действия: цип-рофлоксацин (цифран) по 0,25—0,5 г 2—3 раза в день, через рот; азитромицин (по 0,2—0,5 г 2 раза в день, через рот); в тяжелых случаях — кефзол (цефазолин) по 1 г 3 раза в день, внутримышечно. Хорош, особенно в детской практике, комбинированный антибактериальный препарат бисептол (и его аналоги), выпускающийся как в виде сиропа, так и в таблетках, а также в ампулах для внутривенного введения (средняя доза — 480 мг дважды в день через рот).
Кроме антибиотиков, важны местные процедуры:
—полоскания горла раствором йодинола, лиловым раствором перманганата калия (марганцовки), 10% теплым раствором димексида, крепким (1 столовая ложка на 250 мл кипятку) отваром календулы или шалфея; теплым раствором мумие (0,2 г на 150 мл воды или молока);
—прямое ультрафиолетовое облучение миндалин (процедура под названием КУФ);
—согревающие компрессы на шею — полуспиртовые, с мазью Вишневского, а лучше — с распаренной в кипятке травой душицы (оригана), завернутой в виде лепешки в марлю;
—смазывание миндалин: раствором 3% йодида калия, пихтовым маслом; домашнее эффективное средство — очищенный керосин (после смазывания не полоскать горло!)
2 При ангине обязательно назначение аспирина, димедрола и витамина С в течение длительного времени (минимум недели), для профилактики поздних осложнений, о которых речь — впереди. Аспирин в начале заболевания, при высокой температуре тела, назначается (взрослым) по 0,5 г
3 раза в день (лучше быстрорастворимый Efferalgan — смесь аспирина и витамина С); затем, при нормализации температуры тела — по 0,25 г 2 раза в день. Димедрол назначают взрослым по 0,05 г однократно на ночь. У людей с заболеваниями желудка (гастриты, язвы) аспирин можно вводить внутривенно (препарат Aspergic injectable) либо заменять парацетамолом (препараты Dolico, Doliprane, Antalvic и др.) или вводить в свечах, в прямую кишку. Димедрол (при непереносимости) может быть заменен глюконатом кальция (взрослым по 0,5 г 3 раза в день внутрь или по 5—10 мл раствора внутримышечно ежедневно), пипольфеном (25 мг внутрь или внутримышечно), кларитином (х/2— 1 таблетка в день).
При ангине необходим постельный режим в первые дни заболевания, особая диета (полужидкая теплая пища без мелких сухих крошек), обильное питье с малиной и клюквой (морсы).
Ранним осложнением ангины является паратонзилляр-ный абсцесс — гнойник рядом с миндалиной. Отечность тканей вокруг гнойника может привести к удушью!
Осложнение чаще развивается при нелеченной или плохо леченной ангине.
Первый признак — больному трудно раскрыть рот. Боли становятся резкими; глотать невозможно, слюна течет изо рта наружу. Рот слегка полуоткрыт, из него — дурной запах. Лицо с застывшими чертами, страдальческой гримасой, иногда наблюдается отечность шеи (как при дифтерии!). Обычно наблюдается высокая температура тела с ознобами.
Лечение — только хирургическое, причем срочное (разрез).
Поздние осложнения. Через 3—4 недели после перенесенной ангины, особенно у детей и юношей, могут развиться поздние аллергические осложнения — ревматизм, ревматоидный полиартрит, нефрит, волчанка. В основе их развития лежат процессы так называемой аутоагрессии, при которых организм начинает с помощью иммунной системы разрушать собственные органы и ткани. Вот для профилактики этих редких, но серьезных осложнений, и назначают противовоспалительные и антиаллергические средства (простейшая комбинация — аспирин + димедрол + витамин С — упомянута выше).
Нередко перенесенная ангина, особенно гнойная, приводит к неполноценности миндалин — хроническому тонзил- литу, при котором миндалины перестают быть «датчиком», а становятся очагом инфекции. У таких больных часты головные боли, они невротизированы, бледны. Миндалины представляют собой губку, пропитанную гноем; часто возникают обострения тонзиллита, протекающие по типу нетяжелых, но затяжных, ангин. Некоторые больные (особенно дети и юноши) буквально «не вылезают» из ангин: то у них обнаруживаются признаки острого, то — хронического тонзиллита, а нормальными миндалины уже не бывают никогда.
У таких больных, как правило, развиваются инфекцион-но-аллергические осложнения: инфекционно-аллергиче-ский миокардит, полиартрит, очаговый нефрит и т. п. Поэтому появление признаков этих осложнений требует операции удаления миндалин — тонзиллэктомии.
Для наглядности приведем симптомы, при которых тон-зиллэктомия становится необходимой:
—частые обострения тонзиллита, особенно вызванного стрептококком с длительной слегка повышенной температурой тела вне обострения процесса в горле;
—появление болей в суставах;
—появление сердечных жалоб (усталость, перебои в сердце, одышка при ходьбе вверх по лестницеу молодых людей) и признаков поражения миокарда (синие губы, бледность, частый пульс в покое, нарушения ритма сердца, увеличение сердца, изменения электрокардиограммы и пр.);
—появление «почечных» жалоб (длительные головные боли, отечность лица и голеней, повышение артериального давления, изменения в анализах мочи), данные ультразвукового и рентгеновского обследования почек.
—
ОТИТ
Отит — острое воспаление среднего уха. Вообще ухо делится на наружное, среднее и внутреннее. К наружному относят ушную раковину и слуховой проход, к среднему — барабанную полость, отделенную от наружного барабанной перепонкой; внутреннее ухо (лабиринт) представляет собой непосредственно орган слуха и равновесия. Барабанная полость является резонатором и передатчиком звуковых колебаний; с помощью особых каналов — слуховых (евстахиевых) труб— оно соединено с полостью носоглотки (рис. 5).
Строение органа слуха. Учитывая наличие прямой связи барабанной полости с внешней средой (полостью глотки) через евстахиеву трубу, именно среднее ухо наиболее подвер- 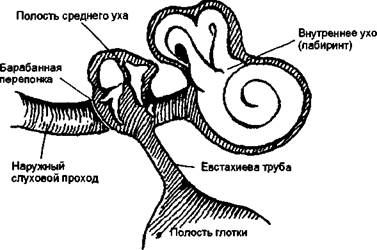
Рис. 5. Строение органа слуха.
жено воспалительным заболеванием. Острое воспаление его (отит) вызывается различными микроорганизмами; но, помимо микробного фактора, для его развития необходимы благоприятные условия. К ним относятся: 1) охлаждение и 2) непроходимость евстахиевой трубы.
Нередко, особенно у детей, отит возникает именно после охлаждения, при воздействии сильного ветра, холодного дождя, купания в холодной воде. Очень часто отит является осложнением обычной, нетяжелой «простуды» (ОРВИ), протекающей с воспалением носоглотки (ринофарингитом), при котором развивается отечность слизистой оболочки в месте впадения евстахиевых труб. Эти явления и обусловливают временную непроходимость трубы, что как бы «запускает» воспалительный процесс в среднем ухе.
Симптомы отита чаще развиваются на фоне признаков острого респираторного заболевания, но могут быть и самостоятельными признаками. Больной вначале жалуется на стреляющую боль в ухе, сопровождающуюся неприятным чувством «воды в ухе» (как бывает после купания). Маленькие дети отказываются от еды, плачут во время кормления. Повышается температура тела, боли усиливаются при глотании. Болезненно нажатие на козелок уха с больной стороны (единственный признак отита у маленьких детей). Точный диагноз ставит ЛОР-специалист при осмотре барабанной перепонки специальным инструментом. Если отит негнойный, то его обычно успешно лечат антибиотиками и местным применением тепла. Больной при этом не должен выходить на улицу (домашний режим). Антибиотики можно назначать внутрь (эритромицин, азитромицин, цифран, орелокс в обычных дозах) или внутримышечно (ампиокс, пенициллин, кефзол); дозу антибиотика подбирает врач. С первых дней заболевания необходимо вводить в нос противоотечные препараты (галазолин, 5% раствор эфедрина, ринофуг и пр.; детям — мазь «Сунореф») которые «разблокируют» евстахиеву трубу и способствуют стиханию воспаления. Эта же цель достигается полосканием носоглотки 5% теплым раствором поваренной соли с добавлением питьевой соды. Полезны согревающие (полуспиртовые) компрессы на ухо, на ночь; маленьким детям лучше использовать сухой компресс (обертывания ватой) в сочетании с ушными каплями «Софрадекс» (только при негнойных формах!). Полезна физиотерапия (УВЧ, индуктотермия и др.)
При гнойном отите боли усиливаются и становятся нестерпимыми; болит «вся голова». Слух снижается. Продолжается лихорадка, могут быть ознобы. При этой форме отита необходимо хирургическое вмешательство — парацентез (прокол барабанной перепонки) с последующими промываниями барабанной полости.
Нелеченный гнойный отит может давать тяжелые осложнения: мастоидит (воспаление сосцевидного отростка височной кости), лабиринтит (воспаление внутреннего уха) и даже менингит (воспаление мозговых оболочек), а также гнойники в головном мозге. Даже если эти опаснейшие осложнения и не развиваются, нелеченный или недостаточно леченный гнойный отит неизбежно переходит в хронический мезоэпитимпа-нит — прогрессирующее заболевание, сопровождающееся постоянным, многолетним гноетечением из уха, разрушением органа слуха с его потерей. Вывод очевиден: не пренебрегайте лечением острого отита, лечите его до полного исчезновения.
МЕНИНГИТ
Отдельному рассмотрению подлежат головные боли, возникающие при весьма серьезном заболевании — менингите, т. е. остром воспалении мозговых оболочек. При менингите головная боль является основной жалобой и ведущим симптомом. Заболевание встречается в любом возрасте, но чаще болеют дети. Первичный менингит развивается без предшествующей общей инфекции или заболевания какого-либо органа; вторичный — связан с осложнением других инфекционных (и прочих) заболеваний. Различают серозный и гнойный (особенно опасный) менингит.
Серозные менингиты — чаще вирусные. Нередко (при так называемом лимфоцитарном менингите) заболевание передается через мышей. Менингит может являться осложнением гриппа или другого простудного вирусного заболевания. При этом на фоне катаральных явлений возникает резкая головная боль, тошнота и рвота, высокая температура тела. При менингите больные возбуждены, беспокойны, наблюдаются судороги и расстройства сознания. Как правило, нарушается сон. Часто высыпает герпес («простуда») на губах, миндалинах, слизистой оболочке зева. В 15% случаев паротита (свинки) возможно развитие серозного менингита; в этих случаях регистрируется характерная припухлость в околоушной области.
Гнойный менингит вызывается менингококковой инфекцией. Часто он начинается с обычного насморка. Через 1—5 дней появляется сильная головная боль, лихорадка, 39...40°С , светобоязнь. У детей — частые судороги, светобоязнь, мелкоточечная сыпь на туловище и конечностях. При гнойном менингите возбуждение может сменяться, наоборот, потерей сознания до развития комы. Характерно положение тела больного менингитом; голова откинута назад, туловище прогнуто вперед («поза легавой собаки»). Возможны серьезные расстройства дыхания и сердечной деятельности. Заболевание заразно.
Симптоматика менингита приведена здесь лишь для быстрейшего направления больного к специалисту.
При менингите госпитализация в инфекционное отделение обязательна!
ПИЕЛОНЕФРИТ
Головная боль чрезвычайно часто возникает при остром и хроническом пиелонефрите — воспалении почечных лоханок. В детском возрасте она может быть даже единственной жалобой больного пиелонефритом. Именно поэтому материал о пиелонефрите частично рассматривается в данном разделе. Более подробно мы рассмотрим пиелонефрит в раделе «Боли в животе». Острый пиелонефрит начинается с чувства разбитости, озноба и головных болей — как грипп. Повышается температура тела, иногда до 39...40°С, затем — незначительные боли в поясничных областях и животе. Изменяются свойства мочи (она становится мутной, а при исследовании в ней обнаруживаются белок и лейкоциты. Иногда наблюдаются расстройства мочеиспускания (ложные позывы, учащенное и болезненное мочеиспускание).
Для хронического пиелонефрита характерны упорные, редко прекращающиеся головные боли, бледность и отечность кожи лица, быстрая утомляемость, периодические подъемы температуры тела. Головные боли при пиелонефрите зависят не только от интоксикации. Дело в том, что больные почки выделяют в кровь патологическое вещество (ангиотензин), суживающее сосуды и повышающее артериальное давление. Такая гипертензия, называемая почечной, и ответственна за появление головных болей при пиелонефрите.
Лечение пиелонефрита лучше проводить с участием специалиста— нефролога или уролога, тем более, что это заболевание может зависеть от поражения соседних органов (предстательной железы, матки, придатков). Упорный пиелонефрит в детском и юношеском возрасте часто связан с врожденными дефектами почек и мочевыводящих путей, которые могут требовать хирургической коррекции. До консультации специалиста и подробного обследования (анализ мочи, ультразвуковое, рентгеновское и радионуклидное исследование почек) можно лечить пиелонефрит «почечными» травами, давать клюквенный морс, брусничную воду, (1 столовая ложка на 300 мл кипятка, выпить в течение дня), настой березовых почек (10 г на 500 мл), шалфей, полевой хвощ и др., обильное питье. Головная боль при пиелонефрите уменьшается и исчезает при лечении основного заболевания, причем с использованием специальных препаратов, устраняющих именно почечную гипертензию (см. соответствующий раздел).
Дата добавления: 2019-02-12; просмотров: 170; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
