XL ЧЕРЕПНО-МОЗГОВЫЕ НЕРВЫ: ИТОГ
Мы уделили много времени обсуждению анатомии и физиологии черепных
нервов, а теперь посмотрим, как они связаны с кранио-сакральной системой при
диагнозе и лечении. Думаю, что лучше всего можно справиться с этой задачей -
оставить эту проблему в сложном, с мельчайшими подробностями и фрагментами,
состоянии. Это особенно подходит тем практикующим терапевтам, которые
специализируются в области очень тонких физиологических проявлений, реакций и
сил, на которых основана кранио-сакральная терапия. Кранио-сакральная терапия
одновременно является высоко интуитивной формой искусства и высоко научной
методикой. Я не собираюсь нарушать этот баланс, поэтому давайте в выводах лишь
бегло коснёмся краниальной нервной системы.
Каменистый участок височной кости обеспечивает доступ к лицевому и
преддверно-улитковому нервам. Мы можем использовать каменистую часть
височной кости как разделительную линию. Все краниальные нервы, стоящие в
порядке номеров перед лицевым нервом (VII), наиболее подвержены воздействию
дисфункции передней части основания черепа. То есть краниальные нервы с 1-го по
VI-ой наиболее часто проявляют дисфункции в связи с соматическими нарушениями
в лобно-решетчатом комплексе, в клиновидных и височных костях.
Проблемы с краниальными нервами VII-ым и VIII-ым в основном связаны с
дисфункцией височной кости, тогда как проблемы iX-ro, Х-го и XI-го нервов скорее
относятся к височно-затылочному шву и ярёмному отверстию. Дисфункция
языкоглоточного нерва (XII), возможно, будет вторичной по отношению к
проблемам затылочных мыщелков и атланто-затылочных сочленений.
|
|
|
Что касается оболочек, имейте в виду, что зрительные двигательные нервы
(111-й, IV-ый и VI-ой) проходят между слоями палатки мозжечка. Поэтому
ненормальное напряжение в этой оболочке часто лежит в основе косоглазия.
Помните также о том, что черепные нервы обычно проходят часть своего пути, неся
на себе рукава из твердой оболочки. Поэтому важно, чтобы система оболочек была
свободна от ненормального напряжения.
115
Глава 2
АНАТОМИЯ ШЕИ
I . ВВЕДЕНИЕ............................................................................................................. 117
II ФАСЦИИ ШЕИ..................................................................................................... 117
A. Введение...................................................................................................... 117
B. Оболочки шеи.............................................................................................. 118
1. Задний слой.......................................................................................... 118
2. Мягкая мозговая оболочка.................................................................. 119
3. Паутинная оболочка............................................................................ 120
4. Твердая мозговая оболочка................................................................. 121
|
|
|
C. Предпозвоночная фасция........................................................................... 123
1. Прикрепления...................................................................................... 123
2. Взаимосвязи нервов и мышц.............................................................. 124
D. Предтрахеальная фасция............................................................................ 127
E. Каротидные оболочки................................................................................ 128
F. Поверхностная фасция............................................................................... 129
G. Общий вид...................................................................................................... 131
III ПОДЪЯЗЫЧНАЯ КОСТЬ.................................................................................. 133
A. Введение...................................................................................................... 133
B. Структура..................................................................................................... 133
C. Прикрепления подъязычной кости........................................................... 135
1. Мышцы................................................................................................... 135
2. Другие прикрепления.......................................................................... 137
D. Функциональные группы мышц............................................................... 139
1. Мышцы, опускающие подъязычную кость....................................... 139
2. Мышцы, поднимающие подъязычную кость.................................... 139
3. Мышцы, отводящие подъязычную кость назад................................ 140
E. Общий обзор................................................................................................... 140
|
|
|
IV . ХРЯЩИ ГОРТАНИ............................................................................................ 141
A. Щитовидный хрящ..................................................................................... 141
B. Перстневидный хрящ гортани.................................................................. 141
C. Другие хрящи.............................................................................................. 143
V . ПОДДЕРЖИВАЮЩИЕ СТРУКТУРЫ И ФУНКЦИОНИРОВАНИЕ
ГОРТНИ..................................................................................................................... 143
A. Связки.......................................................................................................... 144
B. Мышцы.......................................................................................................... 144
C. Наружные пространственные отношения............................................... 144
D. Внутренняя структура................................................................................ 145
VI . ПРОСТРАНСТВА ШЕИ.................................................................................... 146
A. Под подъязычной костью........................................................................... 146
1. Предтрахеальное пространство.......................................................... 146
2. Ретровисцеральное пространство...................................................... 147
3. Каротидное пространство................................................................... 147
4. "Пред-предпозвоночное" пространство............................................ 148
B. Над подъязычной костью........................................................................... 148
|
|
|
1. Введение................................................................................................. 148
116
2. Внурифасциальные пространства........................................................ 149
a. Пространства подчелюстной железы.......................................... 149
b. Пространства паротидной железы............................................... 149
c. Жевательные пространства.......................................................... 150
d. Нижнечелюстные пространства................................................... 150
e. Кранио-сакральные замечания..................................................... 150
3. Взаимосвязанные пространства............................................................ 151
a. Введение........................................................................................ 151
b. Ретрофарингеальное пространство............................................. 151
c. Боковые фарингеальные пространства........................................ 151
d. Поднижнечелюстное пространство............................................. 151
e. Клиническое значение.................................................................. 152
4. Слепые мешки........................................................................................ 152
VII. Анатомия шеи: вывод.................................................................................. 152
117
I. ВВЕДЕНИЕ
Анатомия человеческой шеи неоднократно обсуждалась и анализировалась
многими поколениями студентов. Разные авторы по-разному описывали фасции
шеи. Каждое такое описание было попыткой упростить эту тему и сделать ее более
понятной в соответствии со взглядами каждого автора. Однако студентам может
показаться, что большая часть этих попыток упрощения оказалась напрасной.
Анатомия человеческой шеи в действительности очень сложна. В данной
главе я постараюсь описать эту анатомию, интегрировать структуру и функцию и
затем рассмотреть значение этой функциональной анатомии для врача,
занимающегося кранио-сакральной терапией. Я постараюсь не слишком вдаваться в
детали и представить картину в целом. Однако я прошу вас понять, что некоторые
детали все же необходимы для понимания строения и функционирования шеи и
всего организма.
Шея человека выполняет много функций. Она соединяет голову с телом и,
следовательно, является проводником всех нервных импульсов, проходящих в
любом направлении. Поскольку голова содержит в себе сосредоточение разума и
является центром принятия решений для всего организма (хотя мне приходилось
наблюдать и некоторые исключения), количество нервных импульсов, проходящих
через шею, огромно. Голова является «домом» для большей части наших сенсорных
органов; здесь расположены рецепторы зрения, слуха, равновесия, обоняния и вкуса.
Для того чтобы мы могли наилучшим образом использовать эти органы чувств, наша
голова должна двигаться в гармонии с телом; и именно наша шея обеспечивает
данную функцию. Правда, осязание, проприоцепция, боль и т.д. ощущаются
другими частями тела, и некоторые простые рефлексы передаются через спинной
мозг, однако информация всегда проходит через шею к голове для осуществления
центральной интеграции и принятия решений.
Любая пища, питье и воздух обычно попадают в тело через голову и шею.
Кровь идет из тела через шею, чтобы питать, защищать голову и выводить из нее
вредные вещества. Поэтому функционирование мозга, деятельность сенсорной
системы и всего тела зависят от эффективного и хорошо налаженного
функционирования транспортных систем шеи.
Для того чтобы осуществлять все эти сложные жизненно важные функции,
шея должна свободно вращаться вправо и влево, наклоняться в обоих направлениях,
сгибаться (вперед) и разгибаться (назад). Она также должна выдерживать вес головы
и не препятствовать прохождению нервов внутри или снаружи спинного мозга; не
сдавливать кровеносные и лимфатические сосуды, проходящие по ней;
поддерживать прохождение свежего воздуха; а также она должна открывать и
закрывать нужные трубки, чтобы еда и питье могли правильно проглатываться. Из-
за своей способности выполнять такое множество функций шея представляет собой
произведение искусства анатомической «инженерной мысли».
При рассмотрении шеи в контексте кранио-сакральной терапии нас прежде
всего будут интересовать фасции, хрящи, подъязычная кость и мышцы, а также
связанные с ними нервы, сосуды, железы и другие структуры.
А. Введение
II ФАСЦИИ ШЕИ
Фасции шеи обеспечивают поддержку и разделение всех других структур
шеи. Как только вы полностью поймете строение этих фасций, вам будет гораздо
проще понять строение и функции других тканей.
118
Фасции шеи могут быть представлены как трубки внутри трубок. Эти
трубки расположены продольно, так как служат для связи головы и шеи. Стенки
этих трубок периодически разъединяются, чтобы обеспечивать перегородки или
оболочки для других структур шеи. Разъединенные перегородки или оболочки
фасций используются для костей, мышц, внутренних органов (таких, как
щитовидная железа, пищевод и трахея), нервов и сосудов. В рамках кранио-
сакральной терапии мы должны рассматривать и оценивать воздействие, которое эти
фасциальные трубки и перегородки оказывают на жизненную силу и
функционирование тканей, которые они окружают.
В. Оболочки шеи
Прежде всего, давайте исследуем фасциальные трубки, расположенные
внутри позвоночного канала шеи. Эти трубки, оболочки шеи, представляют особый
интерес для кранио-сакральных врачей. Они составляют шейную часть «основной
связи» Сатерленда (то есть трубку твердой мозговой оболочки, функционально и
структурально связывающей затылок с крестцом).
Мы будем рассматривать фасции шеи в направлении изнутри наружу. В
качестве центральной точки отсчета мы будем использовать спинной мозг.
Задний слой.
Шейный отдел спинного мозга служит главным проводником нервных
импульсов между мозгом и отделом спинного мозга, расположенным под шеей.
Конечно же, спинной мозг прежде всего соединяет головной мозг с периферической
нервной системой. Существует небольшое количество нервных путей,
расположенных снаружи от спинного мозга, которые выполняют ту же функцию,
среди них можно назвать симпатические нервные цепи, волокна которых входят в
череп вместе с артериями, а также с языкоглоточным нервом, блуждающим нервом и
дополнительными краниальными нервами (ГЛАВА 1, РАЗДЕЛЫ vn-ГХ).
Продолговатый мозг, самая конечная часть головного мозга, является
продолжением шейной части спинного мозга на уровне большого отверстия ( foramen
magnum ) (широкое отверстие в затылочной кости, где оно располагается на
окончании позвоночника). От шейной части спинного мозга отходит восемь пар
дорсальных и вентральных корешков. От каждой стороны каждого сегмента
спинного мозга отходит один дорсальный и один вентральный корешок, которые
временно соединяются, чтобы образовать ствол, где-нибудь внутри
межпозвоночного отверстия. Дорсальный корешок несет в спинной мозг от
периферии сенсорный импульс; вентральный корешок посылает от центральной
нервной системы к телу моторные команды. Здесь интересен тот факт, что
вентральные моторные волокна, после выхода из межпозвоночного отверстия,
сообщаются с симпатической нервной системой (СМ. "СИМПАТИЧЕСКАЯ НЕРВНАЯ
СИСТЕМА" В ГЛОССАРИИ).
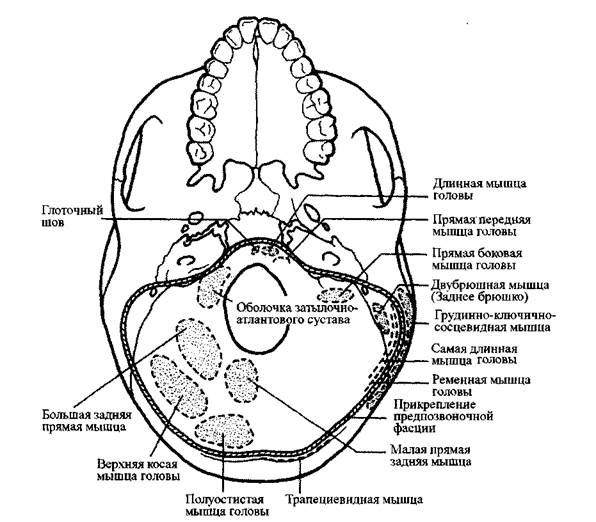
Позвоночный нерв С1 (который также называется подзатылочным нервом)
выходит из позвоночного канала между затылком и первым шейным позвонком,
проходит над дугой атланта и под позвоночной артерией, входит в подзатылочный
треугольник и обеспечивает иннервацию мышц, образующих этот треугольник
(верхняя и нижняя наклонные, а также прямая задняя большая мышца), так же как и
прямой задней малой мышцы головы и полуостистой мышцы головы. Изредка
подзатылочный нерв испускает сенсорную ветвь, снабжающую часть волосяного
покрова головы. Когда она присутствует, эта ветвь сопровождает затылочную
119
артерию и сообщается с большим и малым затылочными нервами, которые отходят
от корешков С2.
Компрессия затылочных мыщелков и/или затылочно-атлантовая
дисфункция, следующая за гипертонией подзатылочной мышцы, может быть
причиной дисфункции или упрощения подзатылочного нерва. Клинически это имеет
отношение к синдрому напряжения и боли в задней части головы, эта боль часто
распространяется от лобного отдела. Этот синдром можно эффективно вылечить при
помощи применения техники освобождения основания черепа (UPLEDGER,
1983:57).
Большой затылочный нерв в значительной степени выполняет сенсорную
функцию и входит в позвоночный канал из периферии, проходя между нижней
поверхностью дуги атланта и верхней поверхностью пластинки дуги второго
шейного позвонка. Этот нерв в значительной степени снабжает дорсальный корешок
С2. Он приносит ему сенсорную информацию от волосистой области кожи задней
части головы на уровне ее верхушечной точки. Он также обслуживает наклонную
нижнюю мышцу головы и может сообщаться с подзатылочным нервом.
Функционирование малого затылочного нерва в большей степени носит
моторный характер. Этот нерв отходит от вентрального корня С2 и снабжает (вместе
с вентральными (моторными) отделами С1, СЗ и С4 и краниальными нервами IX, X,
и XI) шейное сплетение. Нижние пять шейных сегментов спинного мозга снабжают
плечевое сплетение, которое иннервирует верхнее окончание.
Мягкая мозговая оболочка.
Это наиболее глубоко расположенная из трех оболочек. Она плотно
облегает всю центральную нервную систему и проводит кровеносные сосуды,
которые снабжают питательными веществами нервную ткань, и выводят из нее
отработанные метаболиты. Мягкая мозговая оболочка в основном состоит из
коллагена и эластичных волокон, покрытых плоскими сквамозными клетками.
Атроцитовые выступы от центральной нервной системы входят в мягкую мозговую
оболочку и проникают в ее капиллярную сетку, выполняя функцию прикрепления
мягкой мозговой оболочки к нервной ткани и, вероятно, принимая участие в
селективной транспортировке ионов и молекул в центральную нервную систему и из
нее (то есть как часть барьера крови/мозга).
Поскольку каждый нервный корешок выходит или входит в спинной мозг,
мягкая мозговая оболочка образует облегающую оболочку, которая следует за
нервным корнем до межпозвоночного отверстия. За пределами этого отверстия
рукав мягкой мозговой оболочки смешивается с периневрием нерва.
Наружная поверхность мягкой мозговой оболочки прерывисто прикреплена
к внутренней поверхности паутинной оболочки (второй из трех оболочек) тонкими
волокнистыми трабекулами. Пространство, расположенное между мягкой мозговой
оболочкой и паутинной оболочкой, называется подпаутинным пространством, оно
заполнено спинномозговой жидкостью.
Паутинная оболочка также облегает рукав, который следует за каждым
нервным корнем до межпозвоночного отверстия. Эта оболочка смешивается с
периостом в отверстии и там заканчивается. Подпаутинное пространство с
содержащейся в нем спинномозговой жидкостью также сопровождает каждый
нервный корень до межпозвоночного отверстия, где оно заканчивается, соединяясь с
менингеальными слоями.
В шейном отделе позвоночника мягкая мозговая оболочка местами
утолщается и содержит меньше сосудов, чем в самом черепе. Спереди она устилает
120
продольную вентральную трещину спинного мозга, где она образует волокнистую
связку, называющуюся lima splendens .
Зазубренные связки, также отходящие от мягкой мозговой оболочки,
находятся между корешками спинного мозга. Они расположены продольно между
дорсальными и вентральными корешками и образуют боковые треугольные
выступы, которые пронизывают паутинную оболочку и прикрепляются к внутренней
поверхности твердой мозговой оболочки, способствуя поддержанию спинного мозга
на своем месте (РИС. 2-1). Существует 21 пара зазубренных связок. Самая верхняя
пара прикрепляется к твердой мозговой оболочке в области большого отверстия,
пройдя между позвоночной артерией и подъязычным нервом. Самая нижняя пара
выходит из места соединения T12/L1.
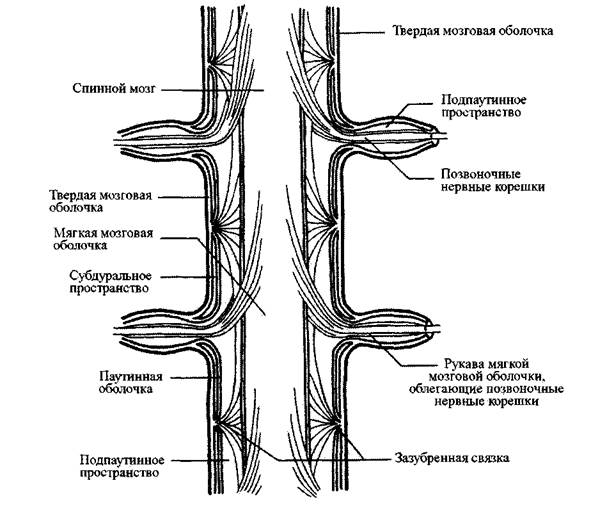
Рис. 2-1
Задний вид спинного мозга в разрезе
Паутинная оболочка.
Эта менингеальная мембрана очень хрупкая, в нормальном состоянии
внешне напоминающая целлофановую пленку и в основном неваскулярная. Я
наблюдал паутинную оболочку в отечном состоянии, и мне показалось, что она
превышала 6 см в толщину из-за разбухания и накопления жидкостей. Паутинная
оболочка отделена от мягкой мозговой оболочки подпаутинным пространством, а от
твердой мозговой оболочки (менингеальной мембраны, дальше всего
121
расположенной от центра) - субдуральным пространством. Оба эти пространства
содержат жидкости и обеспечивают движение между менингеальными слоями.
Подпаутинное пространство содержит спинномозговую жидкость (эта же
самая жидкость наполняет желудочки мозга). Несмотря на большое биохимическое
сходство, существуют сомнения относительно того, можно ли жидкость,
содержащуюся в субдуральном пространстве, с полным основанием назвать
спинномозговой. Я уверен в том, что можно; однако с практической точки зрения в
контексте кранио-сакральной терапии практически неважно, как мы назовем эту
жидкость.
Внутри черепа паутинная оболочка не устилает мягкую мозговую оболочку
во всех малых трещинах и бороздах головного мозга, за исключением серповидных
структур и мозжечкового намета, поскольку эти мембраны проходят между
полушариями головного мозга и мозжечка и таким образом способствуют
разделению двух половин мозга.
Внутри позвоночного канала паутинная мембрана представляет собой
трубчатую оболочку, которая свободно облегает мягкую оболочку мозга и ее
содержимое, спинной мозг и спинальные нервные корешки. Конечно, шейная
паутинная оболочка переходит во внутричерепную паутинную оболочку сверху и
грудную паутинную оболочку снизу. На протяжении всей длины спинного мозга
паутинная оболочка облегает нервные корешки, включая конский хвост (cauda
equina) - самую нижнюю точку окончания спинного мозга.
Субдуральное пространство в нормальном состоянии меньше в объеме, чем
подпаутинное пространство. Паутинная оболочка не соединяется с твердой мозговой
оболочкой так, как она соединяется с мягкой мозговой оболочкой при помощи
образования трабекул. Участки соединения паутинной и твердой оболочек
образуются лишь в их общих местах соединения, таких как межпозвоночное
отверстие, где обе мембраны заканчиваются, покрывая оболочкой нервные корешки.
Твердая мозговая оболочка.
Внутри черепного свода существует два слоя твердой мозговой оболочки,
плотно соединенные трабекулами. После того, как они проходят через большое
отверстие в шейный позвоночный канал, эти два слоя практически полностью
разделяются и становятся независимыми друг от друга. Наружный слой, которым в
черепе является эндост (внутренний периост) костей черепа, продолжается внутри
шейного канала как периост шейных позвонков и внутренняя «обшивка»
позвоночного канала. Внутренний слой становится твердой мозговой оболочкой
позвоночника и свободно облегает спинной мозг. В шейном отделе твердая мозговая
оболочка позвоночника начинается в большом отверстии (к которому она плотно
прикреплена по его периферии) и спускается по позвоночному каналу с
минимальными прикреплениями к другим фасциям и костям. Она образует
свободные оболочки, сопровождающие нервные корешки позвоночника, выходящие
из спинного мозга. Эти оболочки, подобно паутинным оболочкам, заканчиваются в
межпозвоночном отверстии.
Места прикрепления твердой мозговой оболочки находятся не внутри
позвоночного канала; внутри него твердая оболочка движется относительно
независимо от паутинной оболочки и от позвонков. Места прикрепления твердой
оболочки ограничены большим отверстием, С2, СЗ и S2. Это способствует
относительно незатрудненному движению спинного мозга внутри позвоночного
канала; в противном случае мы бы растягивали и напрягали наш спинной мозг при
любых движениях спины или шеи.
122
Пространство между твердой мозговой оболочкой позвоночника и
внутренним периостом позвонков (в особенности два внутрикраниальных слоя
твердой мозговой оболочки) называется эпидуральной полостью (или
пространством). В этой полости содержится большое количество ненатянутой
ареолярной ткани и венозное сплетение (подобное системе венозного синуса в
черепе), данная полость упрощает движение между твердой мозговой оболочкой
позвоночника и оболочкой, устилающей канал.
Твердая мозговая оболочка позвоночника прикрепляется к большому
отверстию и к задней части тел позвонков С2 и СЗ. С клинической точки зрения это
означает, что заболевания, нарушающие подвижность внутри позвоночного канала,
будут часто проявляться в виде дисфункции верхнего шейного отдела позвоночника
и поражения затылка острой болью. Твердая оболочка позвоночника соединяется
волокнистыми полосками с задней продольной связкой; однако эта связка не
ограничивает дуральную трубку так, как места прикрепления к С2, СЗ и S2 (РИС. 2-2).
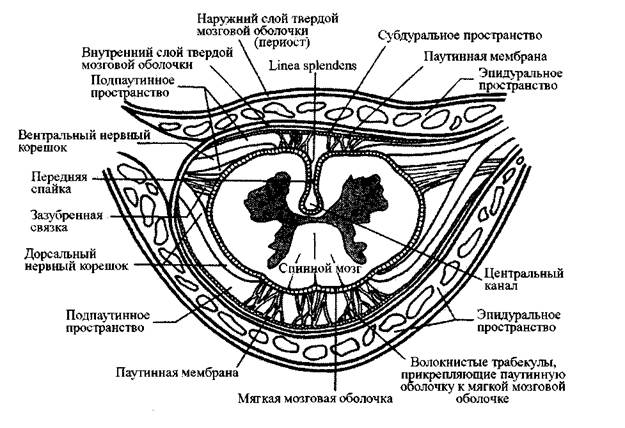
Рис. 2-2
Поперечный разрез шейного отдела позвоночника
Мне приходилось наблюдать много примеров поражений копчика, которые
этиологически были связаны с болью в верхней части шеи и/или в голове. Я только
что успешно закончил лечение 28-летней женщины, головные боли которой я
устранил функциональной коррекцией соматической дисфункции позвоночника в
месте грудного и поясничного соединения. Моя пациентка мучалась головными
болями примерно в течение года. Дисфункция явилась результатом неоднократных
чрезмерных растяжений и перенапряжений в ходе гимнастических тренировок.
А вот другой пример боли в голове/шее, вызванной дисфункцией/травмой
нижнего отдела позвоночника. Моей пациенткой была попавшая в автомобильную
катастрофу 8-летняя девочка, у которой была повреждена верхняя часть грудной
123
клетки. Диагностическое обследование не выявило никаких переломов. Несколько
недель спустя после несчастного случая у нее возникла постоянная боль в области
лба, а также церебральная дисфункция, проявившаяся в виде отставания в школе и
подтвержденная психологом. Краниальная дисфункция была вызвана
преимущественно ретракцией лобной кости до компрессии очевидно вследствие
гипертонуса мембраны. Коррекция поражения верхнего грудного отдела с
использованием функциональной расслабляющей техники спонтанно устранила
дисфункцию лобной кости и моментально излечила головную боль, а затем
постепенно улучшилась успеваемость девочки в школе.
Поясничное эпидуральное пространство часто использовалось в 60-х годах
XX века для помещения в него анестезирующих средств во время родов. В
результате ослаблялись болезненные ощущения во время схваток при минимальном
ослаблении силы схваток. В наши дни данная техника менее популярна из-за
различных возможных осложнений.
С. Предпозвоночная фасция.
Приставка «пред», стоящая перед словом «позвоночная» может ввести
читателя в заблуждение. Многие студенты справедливо полагают, что это означает,
что Предпозвоночная фасция находится перед позвонками. В действительности же
она образует вертикально расположенный цилиндр, состоящий из соединительной
ткани, который почти полностью окружает позвоночный столб и связанные с ним
мягкие ткани.
Прикрепления.
Сзади Предпозвоночная фасция прикрепляется к связке задней части шеи и к
остистым отросткам шейных позвонков. По бокам она прикрепляется к передним
бугоркам шейных поперечных отростков. Она завершает свою цилиндрическую
форму, покрывая передние поверхности тел позвонков. Таким образом, эта
фасциальная оболочка содержит внутри себя спинной мозг, три слоя менингеальных
фасций, описанных выше, позвоночный столб, а также задние, боковые и передние
мышцы, относящиеся к позвонкам. Также она содержит все связанные с
позвоночником нервы, сосуды, мышечные оболочки и структуры соединительной
ткани.
Сверху Предпозвоночная фасция прикрепляется к основанию черепа, окружая
места прикрепления большинства шейных мышц. Таким образом фасциальный
цилиндр содержит все мышцы, которые прикреплены к затылку глубоко внутри
трапеции (большая/малая задние прямые мышцы головы, верхняя косая,
полуостистая мышца шеи и ременная мышца головы), также как и грудинно-
ключично-сосцевидную мышцу. Направленное вверх растяжение затылочной кости
повлечет за собой вытягивание предпозвоночной фасции, а также связки задней
части шеи и всех шейных позвоночных шиловидных отростков (РИС. 2-3).
Поскольку место прикрепления предпозвоночной фасции к черепу
продолжается по бокам в обоих направлениях, оно пересекает шов между затылком
и височной костью. Здесь фасция облегает ременную мышцу головы, мышцу,
которая прикрепляется к грубым поверхностям нижней поверхности черепа. Затем
она поворачивает посередине за шейную ямку и каротидный канал и свободно
прикрепляется к каротидной оболочке, облегающей структуры, проходящие сквозь
эти отверстия. Затем она проходит по линии шва между затылком и каменистой
|
|
| 124 |
Рис. 2-3
Места прикрепления предпозвоночной фасции к черепу
частью височной кости спереди и посередине так, что фасциальная оболочка
облегает затылочные мыщелки и прямые боковые мышцы головы сбоку, а также
длинную мышцу головы и прямую переднюю спереди. Обе боковые стороны
предпозвоночной фасции сворачивают к середине и встречаются на серединной
линии черепа сразу за сфенобазилярным синхондрозом на затылке. Таким образом,
место прикрепления предпозвоночной фасции к черепу образует деформированный
круг, который включает места прикрепления позвоночных мышц к черепу, а также
суставы, соединяющие череп и шею.
Предпозвоночная фасция спускается от участков прикрепления к черепу к
месту соединения шеи и грудной клетки, где она простирается вдоль передней
поверхности позвоночной мускулатуры внутрь верхнего средостения грудной клетки
и переходит в переднюю продольную связку. Передняя пластинка предпозвоночной
фасции отделяется от ее заднего слоя и смешивается с пищеводом на уровне угла
Льюиса ( angle of Louis ) (грудины).
Взаимосвязи нервов и мышц.
Поскольку корешки плечевого сплетения выходят из пространства между
передней и средней лестничными мышцами в заднем треугольнике шеи,
предпозвоночная фасция обеспечивает оболочку для этих нервных корешков, а
также для подключичной артерии, поскольку они проходят под ключицу в
125
подмышечную ямку. Это продолжение становится подмышечной нейромышечной
оболочкой. Такая непрерывность фасций обеспечивает взаимосвязь руки и шеи при
установлении причины и следствия при болевых синдромах и дисфункциях.
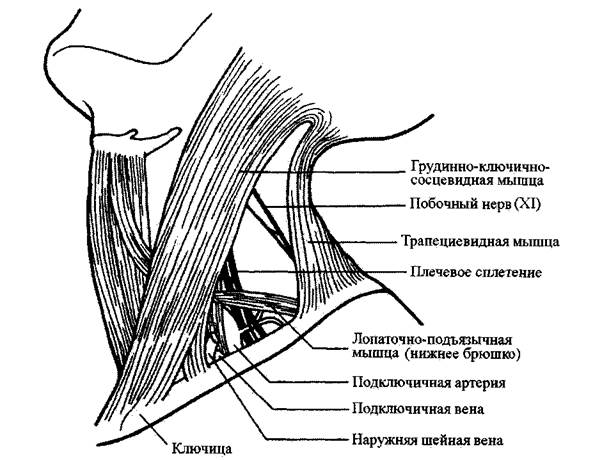
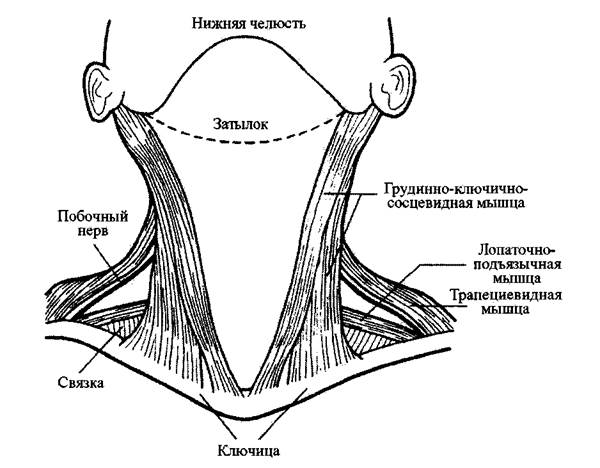
Задний треугольник шеи ограничен грудинно-ключично-сосцевидной
мышцей спереди, трапециевидной мышцей сзади и средней третью ключицы в
основании. Предпозвоночная фасция лежит в основании треугольника, в глубине
его. В верхней части треугольника Предпозвоночная фасция и поверхностная фасция
находятся в тесном контакте, они разделены только расщепляющей их плоскостью.
Таким образом, поскольку кожные ответвления шейного нервного сплетения
отходят от задней границы грудинно-ключично-сосцевидной мышцы, нервы
проходят сквозь оба фасциальных слоя почти одновременно. Побочный нерв
пересекает задний треугольник и пролегает между двух фасциальных слоев (РИС. 2-
4).
|
|
| Рис. 2-4 Задний треугольник шеи |
В нижней части заднего треугольника, расположенного ближе к ключице, два
фасциальных слоя разделяются, чтобы образовать пространство, заполненное
ненатянутой соединительной тканью и жиром. Также в этом пространстве находятся
подключичная вена, нижний конец наружной шейной вены, поперечные шейные
сосуды, надлопаточные сосуды, надключичные сосуды и заднее брюшко лопаточно-
подъязычной мышцы. Это пространство не соединяется ни с каким другим
пространством в шее и функционирует в качестве препятствия для проникновения
инфекции.
126
Под грудинно-ключично-сосцеввдной мышцей предпозвоночная и
поверхностная фасции разделяются. Затем поверхностная фасция простирается
спереди по бокам до внутренней шейной вены и общей каротидной артерии и
снабжает передне-боковой слой каротидной оболочки. Предпозвоночная фасция в
середине сворачивает за внутреннюю шейную вену, общую каротидную артерию и
блуждающий нерв. Для того, чтобы обеспечить независимое движение позвоночного
столба и его мышц, данная фасция отделяется от задней стенки каротидной
оболочки большим количеством ненатянутой соединительной ткани. Таким образом,
эта часть предпозвоночной фасции лежит над лестничными мышцами и часто
называется лестничной фасцией.
Диафрагмальный нерв по пути от своего начала в С4 к месту назначения -
диафрагме - проходит по передней поверхности передней лестничной мышцы
между мышцей и предпозвоночной фасцией и под грудинно-ключично-сосцевидной
мышцей. Он пересекается брюшком лопаточно-подъязычной мышцы и
поперечными шейными и надлопаточными сосудами и входит в грудную клетку с
передней лестничной мышцей, пройдя между подключичной артерией и веной.
Плечевое сплетение проходит между передней и средней лестничными
мышцами по пути к руке. Предпозвоночная фасция образует подмышечную
оболочку, облегающую сплетение и его ветви, обслуживающие мышцы рук.
Шейный симпатический нервный ствол обернут предпозвоночной фасцией,
расположенной продольно спереди от места прикрепления фасции к шейным
поперечным отросткам.
Спереди предпозвоночная фасция делится на две пластинки, отделяющие
пищевод от передней части мышц позвоночника. Передняя и задняя части
называются соответственно аларная ( alar ) и предпозвоночная пластинка.
Полученное отделенное пространство начинается на уровне черепа и продолжается
вниз до грудной полости; часто его называют «опасным пространством», поскольку
в нем могут распространяться инфекции в шее и в грудной клетке. Мне кажется, что
предназначением данного пространства является обеспечение движения между
позвоночным столбом (и связанными с ним структурами), пищеводом и трахеей.
Такое разделение фасции на пластинки обеспечивает нормальное скольжение
поверхностей без трения (РИС. 2-5).

Рис. 2-5
Поперечный разрез предпозвоночной фасции
127
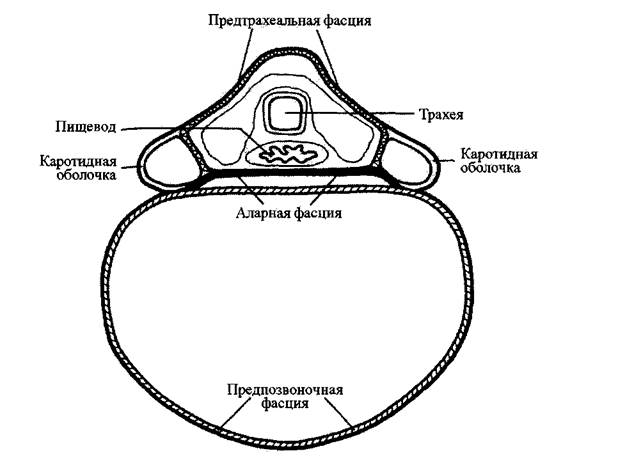
D . Предтрахеальная фасция
Название предграхеальной фасции описывает положение этой фасции между
подъязычной костью и перикардом перед трахеей. Она облегает фасциальную
трубку, которая окружает трахею и пищевод; боковые части трубки облегают
каротидные оболочки, а заднюю часть - аларная пластинка предпозвоночной
фасции. Кроме того, что она смешивается с боков с каротидными оболочками,
предтрахеальная фасция соединяется с поверхностной фасцией. Изредка для
обозначения предграхеальной фасции используется термин "висцеральная фасция"
(РИС. 2-6).
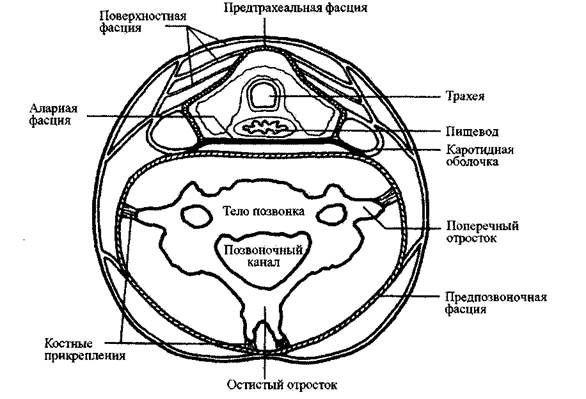
Рис. 2-6
Предтрахеальная фасция
По сравнению с предпозвоночной фасцией предтрахеальная фасция гораздо
более тонкая и более хрупкая, хотя при микроскопическом увеличении передняя
часть предпозвоночной фасции более плотная, чем ее продолжение за пищеводом.
Пластинки предтрахеальной фасции разделяются, чтобы образовать
оболочку, покрывающую щитовидную железу. Эта оболочка смешивается с
капсулой щитовидной железы, облегая ее, сквозь нее проникают сосуды и нервы,
обслуживающие железу.
Предтрахеальная фасция плотно прикрепляется к хрящу щитовидной железы
и к гиоидной кости над ней. Над местом соединения с гиоидной костью она
переходит в щечно-глоточную фасцию. Эта фасция прикрепляется к нижней
поверхности тела клиновидной кости и с двух сторон переходит фасции наружных
поверхностей щечных мышц. Такое строение обеспечивает непрерывность между
хрящом щитовидной железы, гиоидной костью и клиновидной костью.
Под гиоидной костью предтрахеальная фасция спускается вниз по шее за
подподъязычные (ременные) мышцы и в конечном итоге смешивается с передним
128
фиброзным перикардом за грудиной. Такое строение обеспечивает непрерывность
между сфеноидной костью и перикардом. Подъязычная кость и щитовидный хрящ
расположены между двумя концами этой фасции подобно подвижным или
колеблющимся соединениям предтрахеальной и щечно-глоточной фасций.
Б. Каротидные оболочки
Это парные продольно расположенные фасциальные трубки, которые отходят
от поверхностной фасции и вертикально проходят вдоль шеи, окружая общую и
внутреннюю каротидную артерии, шейные вены и блуждающие нервы. Эти
оболочки расположены в глубине грудинно-ключично-сосцевидной мышцы, спереди
они смешиваются с предтрахеальной фасцией, а в середине - с предпозвоночной
фасцией.
Каротидная оболочка разделена на три отдельных отсека. Внутренняя шейная
вена обычно расположена спереди и сбоку, блуждающий нерв - сзади и частично
между артерией и веной, а каротидная артерия обычно спереди и в середине или
прямо посередине по отношению к блуждающему нерву (РИС. 2-7).
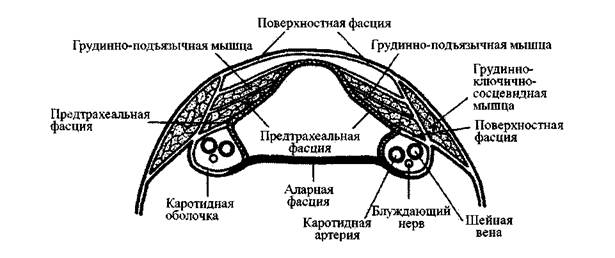
Рис. 2-7
Каротидные оболочки
Сверху каротидная оболочка прикрепляется прямо к нижней поверхности
основания черепа, образуя овал вокруг каротидного канала (который пронзает
каменистую часть височной кости и обеспечивает прохождение внутренней
каротидной артерии) и яремного отверстия (ГЛАВА 1).
Каротидная оболочка образует отверстие и фасциальный рукав для наружной
каротидной артерии, ответвляющейся от общей каротидной артерии на уровне
верхней границы хряща щитовидной железы, и окружает внутреннюю каротидную
артерию над раздвоением. Оболочка простирается вниз в грудную клетку, чтобы там
слиться с фасцией дуги аорты слева и с плечеголовной артерией справа. Эти артерии
дают начало двум общим каротидным артериям. В действительности, каротидные
оболочки можно рассматривать как протяжения фиброзного перикарда до шеи и
вверх в череп. Поскольку фиброзный перикард смешивается с фасцией
респираторной диафрагмы, мы можем наблюдать непрерывность фасций от
височных костей и затылочной кости до респираторной диафрагмы.
Мы можем поразмышлять о клинической значимости этой функциональной
анатомии. Подумайте об эффекте, который производит дисфункция респираторной
129
диафрагмы на кранио-сакральный механизм, особенно на функционирование
височной и затылочной костей. Также подумайте об эффекте этого соединения на
яремное отверстие и его содержимое. Структуры, проходящие сквозь это отверстие
и связанные с ними дисфункции, включают в себя: (1) Шейную вену. Мы считаем,
что анатомическая дисфункция в области этого отверстия препятствует
оптимальному венозному дренированию от краниального свода; (2) блуждающий
нерв. Симптомы дисфункции системы блуждающего нерва включают в себя
обмороки, головокружения, учащенное биение сердца, проблемы при глотании,
речи, нарушение пищеварительной функции, дыхания и функционирования
кишечника; (3) языкоглоточный нерв. Мы не часто можем заметить нарушение
функционирования этого нерва, поскольку основной его функцией является
ощущение вкуса горьких веществ на задней трети языка; это не является чем-то
таким, о потере чего мы будем сожалеть; (4) побочный спинной нерв, который
является моторным нервом для грудинно-ключично-сосцевидной и трапециевидной
мышц, а также для большого количества меньших по размеру, но не менее важных
мышц шеи. Очевидно, что нарушения яремного отверстия могут способствовать
возникновению дисфункций мышц шеи, которые в дальнейшем приведут к более
серьезной дисфункции яремного отверстия и так далее (ГЛАВА 1, РАЗДЕЛ VII).
Я наблюдал множество клинических случаев, при которых освобождение
диафрагмы (часто сопровождающееся эмоциональным расслаблением) обеспечивает
спонтанное освобождение височных костей, внутренняя ротация которых в
подобных случаях ограничена. После того, как функционирование височных костей
будет нормализовано, любой или все сразу "симптомы блуждающего нерва" могут
быть устранены. Головные боли, связанные с переполнением кровью, часто
являются результатом дисфункции яремного отверстия, частично вызванной
дисфункцией височной кости, которая может являться следствием ограничения
респираторной диафрагмы.
Из-за височного соединения дисфункции грудной клетки или респираторной
диафрагмы могут проявляться в виде TMJ синдрома или даже способствовать ему
(ГЛАВА 3).
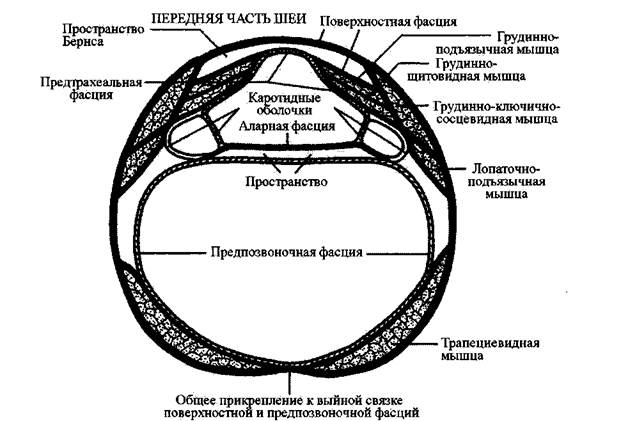
F . Поверхностная фасция
Поверхностная фасция шеи является продолжением фасций головы и лица.
Произвольная граница между двумя областями состоит из нижнего края нижней
челюсти спереди, линии с каждой стороны между углами нижней челюсти и
кончиком сосцевидного отростка височных костей и протяжения этих линий вокруг
задней части соединения головы и шеи до верхней выйной линии на затылке.
Снизу поверхностная фасция шеи прикрепляется к ключицам и грудине, где
она переходит в грудную/дельтовидную фасции. Над грудиной она делится на
отдельные передний и задний слои, образующие пространство Бернса ( space of
Burns ) прямо над надгрудинным углублением. Подкожная мышца шеи, которая
простирается от нижней челюсти до ключиц, обернута шейной поверхностной
фасцией. Мышечные волокна часто переплетаются с более глубокими волокнами
фасции. Пространство Бернса между поверхностной фасцией и более глубокой
фасцией шеи в передних отделах упрощает независимое движение подкожной
мышцы шеи (ИЛЛЮСТРАЦИИ 2-8-А и 2-8-В).
Сзади поверхностная фасция шеи выходит из шиловидного отростка шейных
позвонков и от выйной связки. Она окружает шею и образует цилиндр
130
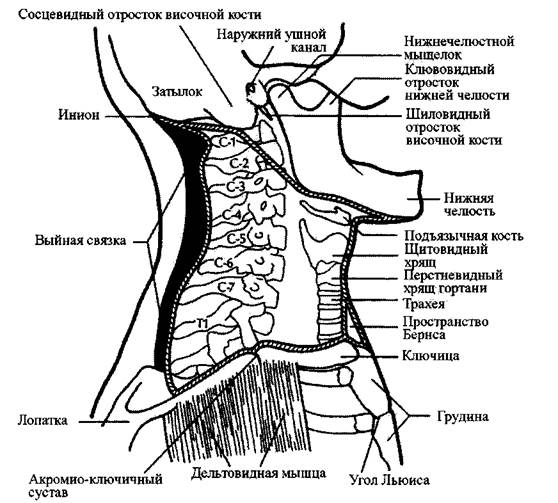
Рис. 2-8-А
Границы поверхностной фасции шеи
или рукав вокруг шейных структур. Внутренняя часть поверхностной фасции и
наружная часть предпозвоночной фасции соприкасаются. Поверхностная фасция
делится на два слоя и оборачивает трапециевидную мышцу. Спинной побочный нерв
(ГЛАВА 1, РАЗДЕЛ IX) расположен глубоко внутри трапеции и между слоями
поверхностной и предпозвоночной фасций. После оборачивания трапеции два
фасциальных слоя соединяются, чтобы образовать один слой, покрывающий задние
треугольники шеи. Задний треугольник спереди ограничен задним краем грудинно-
ключично-сосцевидной мышцы, а сзади - передним краем трапециевидной мышцы.
Эти две мышцы встречаются на затылке, чтобы образовать верхушку треугольника.
Основа его образована средней третью ключицы.
Лопаточно-подъязычная мышца (нижнее брюшко) пересекает задний
треугольник в диагональном направлении от верхней части (спереди) до угла
основания треугольника (сзади), который образован трапециевидной мышцей и
ключицей. Поверхностная фасция делится, чтобы обернуть эту мышцу. Затем слои
фасции соединяются между мышцей и ключицей, чтобы образовать связку, которая
способствует удержанию мышцы на месте (РИС. 2-9).
Поверхностная фасция также оборачивает грудинно-ключично-сосцевидную
и подподъязычную мышцу (за грудинно-ключично-сосцевидной), дополняя, таким
образом, свое цилиндрическое образование вокруг шеи. Передний слой, облегающий
подподъязычную мышцу, прикрепляется к подъязычной кости сверху и к грудине
131
снизу. Боковые границы пространства Бернса образованы грудинно-ключично-
сосцевидной мышцей (РИС. 2-10). Внутри этого пространства можно обнаружить
нижние окончания передних шейных вен, поперечную соединяющую вену между
ними и, возможно, небольшое количество лимфатических узлов.
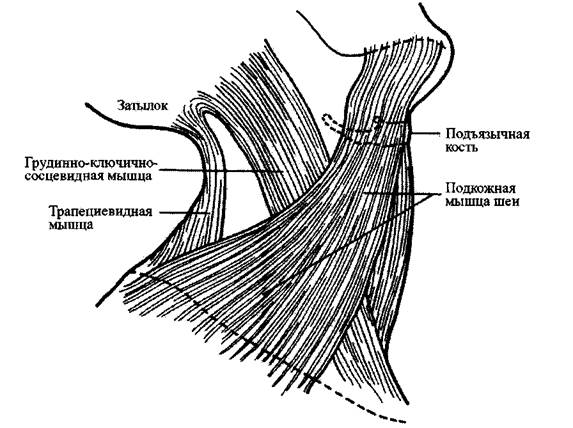
Рис. 2-8-В
Подкожная мышца шеи
G . Общий вид
Итак, подводя итог, следует сказать, что фасции шеи представляют собой
трубки внутри трубок (кроме каротидных оболочек), идущие снаружи по
направлению к центру. Поверхностная фасция является самой наружной трубкой.
Она оборачивает трапециевидную мышцу, нижнее брюшко лопаточно-подъязычной
мышцы, грудинно-ключично-сосцевидную мышцу и подподъязычную мышцу.
Каротидные оболочки (единственные парные фасциальные трубки шеи)
расположены спереди и сбоку от позвоночного столба. Они делятся на три
продольно расположенных отделения, содержащих каротидные артерии (общую
каротидную артерию сверху от разветвления и внутреннюю над ним), внутренние
шейные вены и блуждающие нервы.
Предтрахеальная фасция, расположенная спереди от трахеи и пищевода,
соединяет две каротидные оболочки через серединную линию и также оборачивает
щитовидную железу. Она облегает переднюю стенку и внутренний слой
фасциальной трубки, содержащей внутренние органы, проходящие через шею;
каротидные оболочки и предпозвоночная фасция также облегают эту трубку (РИС.
2-11).
|
|
| 132 |
Рис. 2-9
Задние треугольники шеи, вид спереди.
Предпозвоночная фасция образует цилиндр, окружающий позвоночный
столб, и связанную с ним мускулатуру. Спереди она делится на две пластинки, из
которых передняя (аларная пластинка) облегает висцеральную трубку,
изображенную выше. Между этими двумя пластинками расположено пространство,
идущее от основания черепа до верхней части грудной клетки. Это пространство
может заинтересовать хирургов, поскольку оно является проводником инфекции
между шеей и грудной клеткой, а также кранио-сакральных врачей потому, что оно
предоставляет некоторую свободу движения между позвоночным столбом и
внутренними органами шеи.
Твердая оболочка мозга образует водонепроницаемую границу полузакрытой
гидравлической системы, которую мы называем кранио-сакральной системой.
Паутинная оболочка является менингеальным слоем с наибольшей
предрасположенностью к разбуханию в связи с поражением или отравлением и
может образовать прикрепления к твердой мозговой оболочке - и то и другое
представляет собой значительные клинические проблемы. Прикрепления паутинной
оболочки к твердой мозговой оболочке могут вызвать сильные болевые ощущения,
которые нелегко устранить болеутоляющими медикаментами, акупунктурой или
другими средствами. Кранио-сакральная терапия часто может помочь людям,
страдающим от такого состояния, однако часто прежде, чем пациент почувствует
себя лучше, боль может усилиться.
|
|
| 133 |
Рис. 2-10
Поперечный разрез нижней части шеи с фасциальными отделениями
III ПОДЪЯЗЫЧНАЯ КОСТЬ
А. Введение
Подъязычная кость, расположенная в верхней передней части шеи, является
прекрасно продуманной соединяющей станцией. Без нее у нас бы не было горла;
наша кожа переходила бы прямо от нижней челюсти в грудную клетку.
Специалисты, занимающиеся исследованием височно-нижнечелюстного сустава,
часто используют обследования при помощи Х-лучей вертикального уровня
подъязычной кости с диагностической целью и как индикатор для прогнозирования.
Компетентная кранио-сакральная терапия требует детального знания строения этой
кости и связанных с ней анатомических структур.
В. Структура
Подъязычная кость непарная, она имеет U-образную форму; кривая линия
этой U находится впереди, а окончания - сзади. Кончики окончаний подвешены к
шиловидным отросткам височных костей при помощи шиловидно-подъязычных
связок. Подобно тому, как нижняя челюсть является единственной костью,
прикрепленной к височным костям височно-нижнечелюстными суставами, также
подъязычная кость может быть представлена как уменьшенный вариант нижней
челюсти, расположенный в том же направлении и также прикрепленный к височным
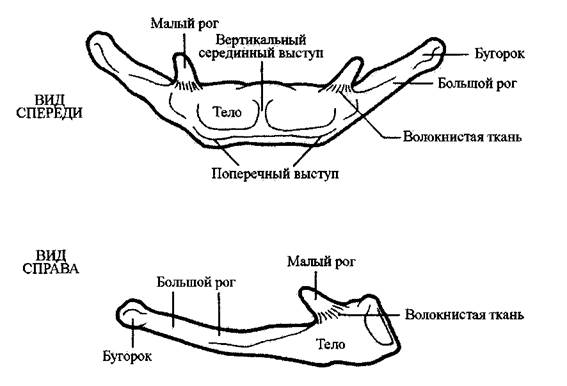
костям. Подъязычная кость состоит из пяти частей: тело (непарная часть), два
больших рога и два малых рога.
|
|
| 134 |
Рис. 2-11
Висцеральная фасциальная трубка
Тело подъязычной кости имеет четыре стороны и выгнуто вперед. Ее размеры
составляют 5 см в ширину и 2,5 см или меньше по вертикали; самая широкая ее
часть пересекает шею в горизонтальной плоскости. Ее передняя поверхность имеет
поперечный отросток и часто вертикальный серединный отросток, который делит ее
на боковые половины. Ее задняя поверхность гладкая, вогнутая и слегка направлена
вниз или каудально. Эта поверхность отделена от надгортанника щитовидно-
подъязычной мембраной и некоторым количеством ненатянутой соединительной
ткани. Верхний край тела подъязычной кости в некоторых местах закруглен и
выгнут вверх; нижний край представляет собой вогнутость вниз.
Большие рога отходят назад от бокового края тела кости, образуя выступы,
которые придают подъязычной кости ее U-образную форму. Их размер равен
примерно 3 см в длину, утончаясь сзади. На конце у каждого рога имеется бугорок.
Малые рога представляют собой маленькие конусовидные выступы (слегка
превышающие 1 см в длину), которые выглядят как продолжения поперечного
отростка тела подъязычной кости. Они имеют примерно 6 мм в диаметре в
основании и отходят от тела кости назад и слегка вверх. Обычно они прикреплены к
телу кости волокнистой тканью прямо над большими рогами. Иногда можно увидеть
рудиментарный синовиальный сустав между малыми и большими рогами (Рис. 2-
12).
|
|
| 135 |
Рис. 2-12
Подъязычная кость
Дата добавления: 2019-02-12; просмотров: 238; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!