I . Структура и функция глазного яблока
Структура.
Глазной нерв, самый маленький из трех ветвей тройничного нерва (V),
является чувствительным по отношению к глазному яблоку, слёзной железе,
соединительной оболочке глаза, некоторым слизистым оболочкам носа, к коже носа,
векам, лбу, коже головы и частично к палатке. Более подробно этот нерв будет
описан в разделе IV.B.
У глазного яблока много защитных приспособлений. Брови защищают от
стекающего со лба пота и от яркого света. Ресницы предохраняют от попадания в
глаз крупных пылинок и грязи, а также помогают дальнейшему рассеиванию яркого
света. Веки рефлекторно закрываются, когда какой-либо крупный предмет
приближается к глазу. При мигании веки действуют вместе с выделениями слезной
железы, чтобы содержать открытую поверхность глаза влажной и устранять остатки
органических веществ (как «дворники» на ветровом стекле машины).
Конъюнктива - это прозрачная оболочка, которая выстилает верхнюю и
нижнюю поверхность век, она складывается, чтобы покрыть поверхность за веками.
Она уменьшает трение при движении век по глазному яблоку и действует, как
защитный барьер от проникновения бактерий.
Слёзные железы, расположенные под веками, постоянно выделяют
жидкость, которая вымывает с поверхности глазного яблока скопившуюся грязь,
пыль и микроорганизмы. Этот слезовыделяющий механизм века сохраняет
поверхность глаза удивительно чистой. Жидкость также помогает предотвратить
инфекцию глазных структур. После промывания глазной поверхности жидкость
проходит в носовую полость по каналу, расположенному в медиальном углу
глазного отверстия. Избыточные выделения слёзной жидкости (при плаче или при
промывании глаза) переполняют канал, и жидкость вытекает на лицо, в этом случае
она называется «слезами».
|
|
|
Дисфункции любой из выше названных структур могут потенциально
привести к проблемам со зрением. И все-таки, несмотря на загрязнение воздуха,
тушь для ресниц, тени для век и выщипывание бровей, названные защитные
структуры обычно совместно успешно функционируют в течение жизни.
Внешним твердым покрытием глаза является склера. Она белая,
волокнистая и обеспечивает местоположение для шести наружных мышц глазного
яблока (Раздел III.E.1). Склера действует как защитное покрытие для внутренних
структур глаза и помогает сохранять форму глазного яблока. Передняя часть склеры
называется роговицей, она прозрачна, что позволяет световым волнам проходить
52
через зрачок. Выстилка склеры является сосудистой оболочкой с множественной
сетью сосудов внутренней части глазного яблока, и потому она участвует в
транспорте питания и продуктов обмена. Спереди сосудистая оболочка
превращается в ресничное тело, которое вырабатывает водянистую влагу,
водянистую жидкость, которая заполняет переднюю камеру глазного яблока (Раздел
III.J.2). Водянистая влага поглощается между радужной оболочкой и роговицей и
дренируется в венозные каналы.
|
|
|
Когда выработка этой жидкости превышает её поглощение, в передней
камере повышается давление, что может привести к глаукоме. Мышцы ресничного
тела действуют в соответствии с поддерживающими связками хрусталика. Можно
видеть хрусталик, связки и ресничное тело как три концентрических круга, причем
ресничное тело наиболее удалено. Хрусталик подвижен, он состоит, примерно, из
2000 слоев ткани, каждый слой используется для того, чтобы преломлять лучи света,
которые пропускаются в незначительном объеме. Когда сокращаются концентрично
расположенные мышцы ресничного тела, отдалённый круг становится меньше,
поддерживающие связки ослабляют напряжение, и хрусталик становится толще на
переднем и заднем конце и уменьшается в размере. Такое изменение формы
хрусталика позволяет сфокусироваться на близко расположенных объектах. Когда
мы фокусируем взгляд на отдалённых объектах, мышцы ресничного тела
расслабляются, связки усиливают напряжение, и хрусталик становится тоньше и
больше по размеру. Этот процесс изменения формы хрусталика называется
аккомодацией.
|
|
|
Сосудистая оболочка неразрывна с радужкой, с пигментной мышечной
структурой, окружающей хрусталик и содержащей как концентрично, так и
радиально расположенные волокна мышц. Радужная оболочка изменяет размер
зрачка при реакции на яркость и тусклость внешнего света. Сокращение
концентрично расположенных мышц уменьшает диаметр зрачка, снижая при этом
объём света, входящего в глаз и попадающего на сетчатку. Радиальные мышцы
радужной оболочки оказывают противоположное действие.
Выстилка сосудистым слоем в задней части глазного яблока представлена
сетчаткой, содержащей клетки фоторецепторов, называемые палочками и
колбочками (Раздел III.A.1 и 2). Сетчатка и хрусталик образуют границы задней
камеры глазного яблока, заполненную прозрачной вязкой жидкостью (стекловидная
жидкость), которая помогает глазному яблоку сохранить форму и обеспечивает
среду для прохождения лучей света. Большая часть массы глазного яблока состоит
из этой жидкости (Рис. 1-32).
Функция.
Когда световые волны впервые попадают в глаз, они слегка преломляются
при проходе через роговую оболочку; этот процесс называется «грубым
(необработанным) фокусом». Затем световые волны проходят через водянистую
влагу в передней камере, которая спереди соединяется с роговицей, а сзади с
радужной оболочкой и хрусталиком. Водянистая влага обычно заменяется или
«переворачивается» каждые четыре часа. Случайные частицы клеточных остатков
скапливаются в водянистой влаге и воспринимаются как пятна на зрительном поле.
Затем световые волны проходят через зрачок (который изменяет свой диаметр в
соответствии с интенсивностью внешнего света). И, наконец, световые волны
проходят через стекловидное тело и попадают на фоторецепторы сетчатки.
|
|
|
Как отмечалось в Разделе А. 1 и 2 , палочки и колбочки распределены
неравномерно. Центр сетчатки, который называется центральной ямкой сетчатки,
содержит только колбочки, и они используются для четкого зрения при ярком свете.
53
Колбочки не отвечают за слабый свет, затрудняющий чтение и другие действия,
связанные с четкой фокусировкой. Глазные яблоки постоянно двигаются для того,
чтобы возникающий интерес зрительного поля обязательно попадал на ямку.
Процент палочек увеличивается при удалении от ямки. Эти фоторецепторы
отвечают за слабый свет, но не дают информации о цвете. Итак, наше
периферическое зрение лучше при слабом свете. При попадании на сетчатку
световые волны меняются сверху до низу и из стороны в сторону. Интерпретации
перевернутого образа происходят в затылочных долях коры головного мозга.
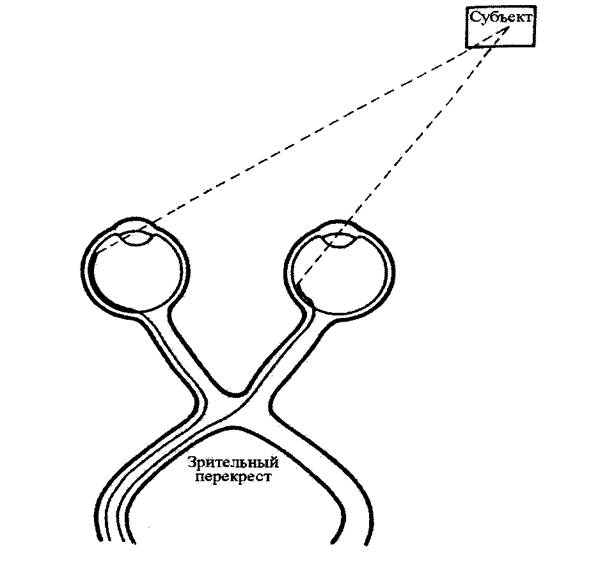
Помните, что чувствительные волокна из медиальной части каждой сетчатки
пересекаются на зрительном перекресте, тогда как волокна из боковых частей не
пересекаются (Раздел III.A.4) и (Рис. 1-33).
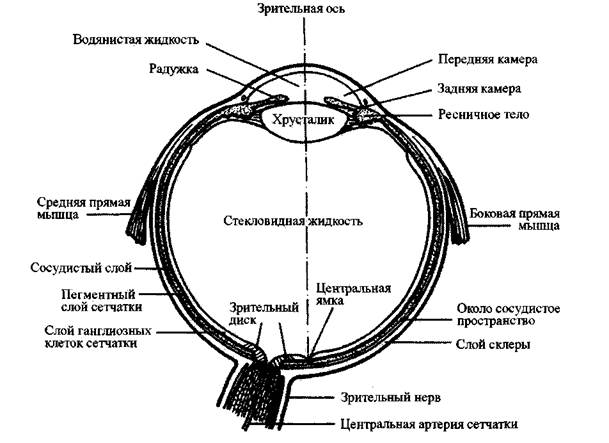
Рис. 1-32.
Глазное яблоко - поперечный разрез
Волокна сетчатки соединяются, чтобы образовать зрительный нерв (Раздел
III.A.2). Внутри глазной впадины зрительный нерв покрывается твёрдой оболочкой,
которая спереди смешивается со склерой. Когда нерв проходит по зрительному
каналу в клиновидной кости, он закреплён, и его движение ограничено из-за
прикрепления к трём менингеальным слоям (Раздел III.А.З).
J . Строение глазной впадины
Кости.
Давайте более подробно рассмотрим глазную впадину. Кости этой
структуры доступны для искусных рук врача - остеопата. Часто форму глазной
впадины описывают как пирамиду, в основании которой лежит глазничный ободок
54
(на внешней поверхности лица), а вершина представлена зрительным каналом. На
деле, от формы настоящей пирамиды она отличается по нескольким причинам. Во-
первых, объем самой глазной впадины примерно на 1,5 см больше в глубину, чем
ободок, в который надо поместиться; на этом расширении пристраивается слезная
железа. Во-вторых, верхушка «пирамиды» несколько смещена от центра, поэтому
она расположена примерно на сагиттальной плоскости прямо позади медиальной
стенки глазной впадины; медиальные стенки двух глазниц почти параллельны друг
другу.
|
|
Левая затылочная доля
Рис. 1-33.
Передача в мозг зримого образа
И, в-третьих, медиальные стенки по своей форме скорее четырёхугольны,
чем трёхугольны (Рис. 1-34).
В целях предстоящего обсуждения мы рассмотрим глазную впадину с точки
зрения расположения в ней четырех внутренних поверхностей, представленных
ниже. Подобное деление в некоторой степени является спорным и может
потребовать воображения. Кости, способствующие образованию медиальной стенки
глазной впадины: лобная (глазничный отросток), слёзная, решётчатая (глазничная
55
пластинка) и клиновидное тело (которое также способствует образованию
медиальной части зрительного канала) (Рис. 1-35).
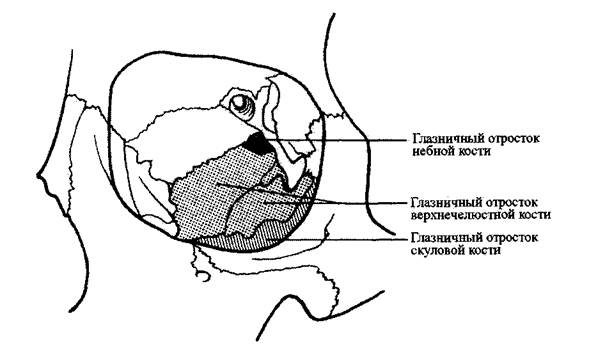
Кости, дающие глазничные отростки на дне глазной впадины: верхняя
челюсть, нёбная кость (сзади) и скуловая кость (Рис. 1-36).
Кости, способствующие образованию боковой стенки глазной впадины:
клиновидная (большое и малое крыло) и скуловая (лобный отросток) (Рис. 1-37).

Рис. 1-34.
Схематичный вид сверху глазной впадины
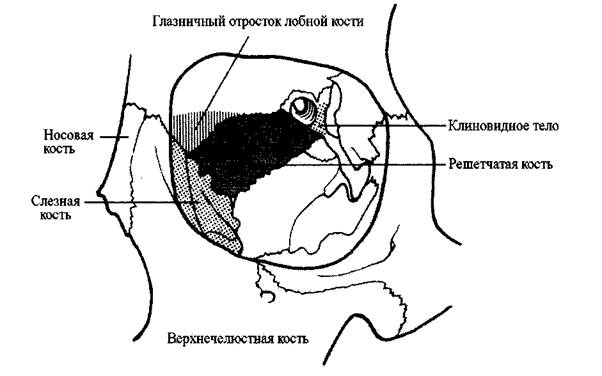
Рис. 1-35.
Медиальная стенка глазной впадины
|
|
| 56 |
Рис. 1-36.
Дно глазной впадины
Крышу глазной впадины в основном составляют глазничные отростки
лобной кости; сзади также участвует малое крыло клиновидной кости (Рис. 1-38).
Решётчатая кость участвует в образовании медиальной стенки очень тонким
пластом, который называется папирусной пластинкой. И только эта, как бумага,
пластинка отделяет клетки воздушной полости решётчатой кости от внутренней
части глазной впадины; через этот путь инфекция решётчатого синуса может
попасть в глазную впадину. Инфекция также может попасть в глазную впадину из
синусов лобной кости (при соединении с воздушными клетками воздушного синуса
решётчатой кости) или из синусов клиновидной кости (так как клиновидная кость
участвует в формировании зрительного канала и задней части медиальной стенки
глазной впадины). Учитывая эти соотношения, становится ясно, что применение
кранио-сакральной терапии для мобилизации лобных, клиновидных и решётчатых
костей подходит для того, чтобы предотвращать попадание инфекции из этих
синусов в глазную впадину. Использование техники V-spread и техники сошника
очень эффективно в сочетании с поднятием лобной кости и мобилизацией
клиновидной.
Техника V-spread применяется из разных положений. Во-первых, сзади
вперед. Процедура начинается с задних затылочных выпуклостей через
надпереносье (глабелла), и когда там достигнуто расслабление, двигайтесь под
углом вбок, чтобы отдельно лечить синусы лобной кости. Во-вторых, изнутри рта
палец направляется к средней линии и встречается с пальцами, широко
расставленными над глабеллой. Когда и здесь получено расслабление, двигайтесь
внешней рукой сбоку каждой стороны, чтобы корректировать синусы лобной кости.
И, в-третьих, направляйте энергию от крестовидного шва во рту вверх через
венечный шов. Это лечит синусы клиновидной кости.
В моей практике дисфункция решётчатой кости лучше поддаётся лечению
при использовании методики V-spread с продолжением мобилизации сошника, а
затем увеличивая движение клиновидной кости.
| 57 |
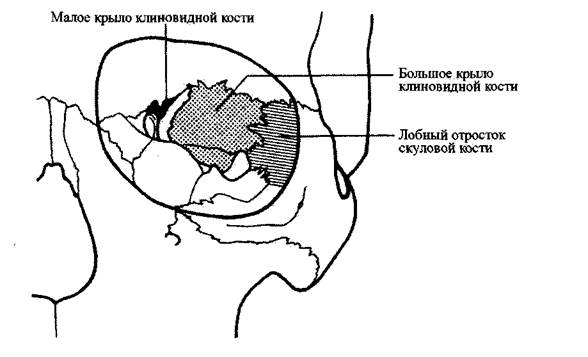
Рис. 1-37.
Боковая стенка глазной впадины.
Технику поднятия лобной кости всегда следует применять раньше
мобилизации клиновидной кости, так как, ограниченная функционально, лобная
кость может заблокировать движение клиновидной кости и снизить воздействие
применяемой методики на эту кость.
Дно глазной впадины отлого поднимается по средине вверх и вперёд; нет
реального разделения между дном и средней стенкой. Боковая граница дна частично
определяется подглазничной щелью, которая отделяет кость верхней челюсти от
большого крыла клиновидной кости. Подглазничная артерия и подглазничные нервы
проходят через эту щель. Подглазничная артерия является ветвью внутренней
верхнечелюстной артерии, которая в свою очередь ответвляет внешнюю сонную
артерию под височно-нижнечелюстным сочленением. Подглазничные нервы
(образованные от верхнечелюстной части тройничного нерва через клиновидно-
нёбные нервы и ганглий) являются сенсорными для надкостницы костей глазной
впадины. Некоторые волокна проходят через отверстие в лобно-решетчатом шве и
обеспечивают слизистые оболочки синусов решетчатой и клиновидной кости.
В этом случае легко понять положительное воздействие, получаемое при
мобилизации костей верхней челюсти, нёба и клиновидной кости. Техника твёрдого
нёба описана в 12-ой главе моей первой книги. Мобилизация костей верхней
челюсти и двух нёб вместе с клиновидной костью и её крыловидными отростками
будет воздействовать не только на подглазничную щель, но также и на клиновидно-
нёбный ганглий, его нервы и на подглазничные нервы. В свою очередь это
воздействует на синусы клиновидной, решетчатой и верхнечелюстной кости;
некоторые из этих синусов отделены от глазниц костным слоем менее, чем 0,5 мм
толщины.
Боковая стенка глазной впадины частично отделена от свода глазницы
верхней глазничной щелью, которая образована между большим и малым крылом
клиновидной кости. Через эту щель проходит множество важных нервов и сосудов.
| 58 |
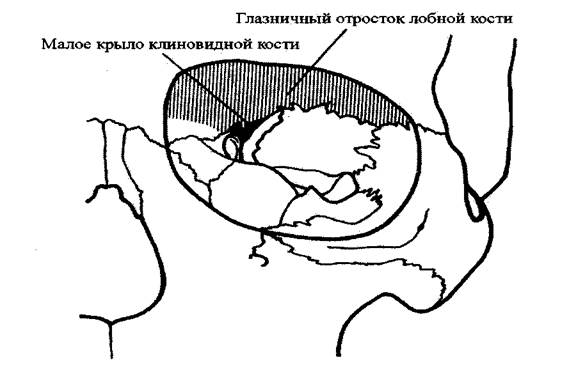
Рис. 1-38.
Свод глазничной впадины.
Ясно, что ограничение клиновидной кости или напряжение твердой
оболочки в этой области могут вызвать разнообразные клинические симптомы. При
лечении этой области, следует особо внимательно следить за любыми
ограничениями во швах между клиновидной, лобной и скуловой костями. Я
наблюдал много случаев, когда ограничение функции большого крыла клиновидной
кости в височном или лобном сочленении вызывало необъяснимую боль
глазницы/глаза, часто сопровождаемую эпизодическим ухудшением двигательного
управления глаза на этой же стороне при попытке использовать боковую прямую
мышцу для бокового движения глазного яблока.
Свод глазной впадины, в основном состоящей из тонкой лобной кости,
отделяет глазную впадину от передней черепной ямки. Сзади малое крыло
клиновидной кости отделяет глазную впадину от височной доли мозга. Синусы
лобной кости охватывают большую часть глазничного свода. Также в эту область
сбоку могут проникать некоторые клетки воздушной полости решетчатой кости.
Итак, глазница отделена с трех сторон от прилегающих синусов тонкими
слоями кости. При любых случаях синусита для лечения подходят все методики,
которые мобилизуют кости глазной впадины. Застой способствует распространению
инфекции (потенциально возможно серьезное клиническое осложнение) через
синусы в глазную впадину.
Я лечил 50-летнего мужчину, история болезни которого четко
демонстрирует возможное проникновение инфекции из синуса лобной кости в
глазную впадину. В подростковом возрасте пациент повредил правый глаз; глаз был
удален. В течение 30 лет он носил протез в правой глазнице. В то время, когда он
обратился за консультацией, он страдал от инфекции в глазнице с местным
воспалением и нагноением. Он говорил, что это началось с «простуды», после чего
из носа появились жёлто-зелёные выделения и умеренная боль в передней части лба,
которая переросла в сильную боль за переносьем. Очевидно, затем инфекция
проникла в правую глазную впадину, и в течение трёх дней до его визита в мой
59
кабинет он не мог носить протез. Офтальмолог прописал ему антибиотики за неделю
до моего осмотра; это не способствовало контролю за распространением инфекции.
Мой осмотр выявил ненормальное ограничение кранио-сакрального
движения правой лобной кости, лобно-носовых и внутриносовых швов, сошника,
правой верхнечелюстной кости и правой нёбной кости. При пальпации боль
проявлялась в правой области скулы, и отмечалась соматическая дисфункция в
верхней части шеи, а также сокращение ткани, более ярко выраженное на правой
стороне. Верхнее отверстие грудной клетки было слишком узким, и требовалось
много усилий, чтобы добиться достаточного расслабления.
Казалось очевидным, что распространение инфекции шло через лобный
синус, через клетки воздушной полости решётчатой кости в пустую правую
глазницу. Лечение заключалось в мобилизации всех названных выше структур и в
ослаблении ограничений в течение 24-х часов. Использовалась техника направления
энергии через область надпереносья, синус лобной кости и глазную впадину.
Посылающая рука всегда помещалась на заднем основании черепа.
Очищение от инфекции проходило последовательно в течение 24-х часов.
Может возникнуть вопрос, не было ли это скорее результатом воздействия
антибиотиков, чем кранио-сакрального лечения. В действительности, возможно, оба
типа терапии способствовали выздоровлению пациента.
Фасции глазной впадины.
Надкостница глазной впадины слегка прикреплена к костям, исключая швы,
каналы и другие отверстия. Она является продолжением твёрдой оболочки черепной
полости и надкостницы внешней части черепа, которая плотно прикреплена к
глазничному ободку.
На месте слезного выступа внугриглазничная надкостница расщепляется и
образует оболочку (называемую слёзной фасцией), в которой содержится слезный
мешок. Эта фасция образует надкостничную выстилку носослёзного канала, через
который слёзы проходят из глаза в носовую полость.
Сзади, глазничная надкостница уплотняется и образует кольцо вокруг
зрительного канала и медиальной части верхней щели, которое называется общим
сухожильным кольцом. Это кольцо обеспечивает прикрепление четырёх прямых
мышц и является продолжением их фасций (Рис. 1-39). На зрительном канале
происходит смешивание этих сухожилий мышцы, надкостницы и твердой оболочки,
в которую заключен зрительный нерв.
Пространство между всеми этими структурами внутри глазной впадины
заполнено жировой тканью за исключением пространства позади фасций прямой
мышцы, которая образует конус в задней части глазницы. Этот конус действует как
барьер для передачи текущей крови или гноя из одной части глазницы в другую.
Фасция глаза (Фасция Тенона (Tenon) лежит между жировой тканью и самим
глазным яблоком. Эта фасция крепко прикреплена сзади к склере на входе
зрительного нерва, а спереди примерно на 2 мм за удаленной частью роговицы.
Между этими двумя местами прикрепления фасция слегка прикрепляется к склере
множественными тонкими перекладинами. Фасция двигается вместе с глазным
яблоком; наружные глазные мышцы прикрепляются к ней также как и к глазному
яблоку. Искусственный глаз, внедренный в фасциальную оболочку, будет, поэтому
естественно двигаться под контролем мышц.
Поддерживающая связка Локвуда (Lockwood), прикрепленная к глазной
впадине посредине и сбоку, является уплотненной частью фасции Тенона. Она
образует бугорок для глазного яблока и помогает удерживать его на месте. Эта
связка получает фасциальную поддержку от оболочек различных внешних мышц.
|
|
| 60 |
| Существуют и другие связки, образованные из фасций наружных мышц, задача |
Рис. 1-39.
Общее сухожильное кольцо глазной впадины.
Дата добавления: 2019-02-12; просмотров: 291; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!