Селективная ваготомия в сочетании с дренирующей желудок операцией (по
Финнею). Объясните цели этих оперативных вмешательств
Селективная ваготомия (по Летарже) – пересечение ветвей блуждающих стволов, идущих к телу желудка – позволяет выключить первую сложнорефлекторную фазу желудочного пищеварения и, следовательно, уменьшить секрецию желудочного сока. Вследствие нарушения иннервации желудка происходит снижение его тонуса, возникает спазм привратника, что затрудняет эвакуацию содержимого в двенадцатиперстную кишку. Это диктует необходимость операции, способствующей опорожнению желудка, то есть дренирующей операции.
Билет №12
Вопрос 1:
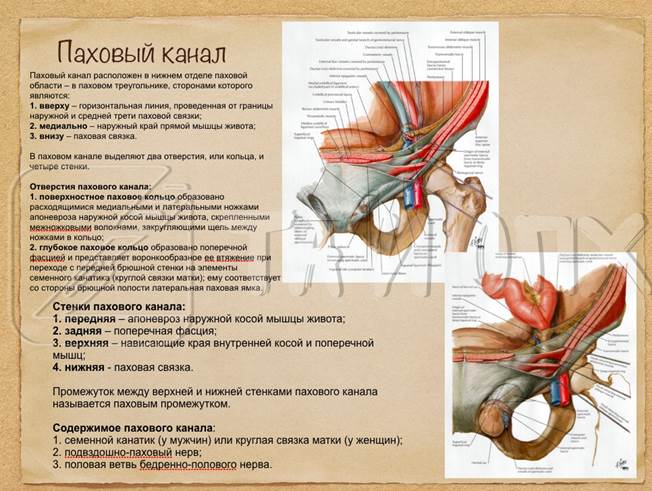
1.) Границами паховой области сверху является межостистая линия, снизу и латерально это проекция паховой связки, медиальную границу составляет проекция латерального края прямой мышцы живота. В пределах паховой области выделяют паховый треугольник и паховый промежуток. Паховый треугольник имеет постоянные границы. Верхней является горизонтальная линия,проведенная от границы между наружной и средней третью паховой связки до пересечения с латеральным краем прямой мышцы живота. Нижнелатеральной границей пахового треугольника является паховая связка. Медиальная граница пахового треугольника — латеральный край прямой мышцы живота. В зоне пахового треугольника располагаются паховый промежуток и паховый канал.
2.) Паховый промежуток — это пространство между париетальной брюшиной и поперечной фасцией, заполненное клетчаткой. Его называют также позадипаховым пространством, spatium retroinguinale. Он ограничен паховой связкой внизу, нижними свободными краями внутренней косой и поперечной мышц вверху и наружным краем прямой мышцы живота медиально. Этот участок пахового треугольника лишен полноценного мышечного прикрытия и потому является «слабым местом» передней брюшной стенки. Расстояние между верхней и нижней стенками пахового промежутка называется его высотой. Чем она больше, тем больше площадь «слабого участка» и больше вероятность возникновения паховой грыжи, потому что паховый промежуток соответствует задней стенке пахового канала, в которой расположено глубокое паховое кольцо. Если нижний край внутренней косой мышцы живота расположен низко по отношению к паховой связке, то он хорошо прикрывает глубокое паховое кольцо. Такую форму промежутка называют щелеобразно-овальной. Если нижний край внутренней косой мышцы проходит высоко и горизонтально, промежуток имеет треугольную форму, а мышечная защита задней стенки пахового канала меньше.
|
|
|
3.) Паховый канал
Паховый канал расположен в нижнем отделе паховой области – в паховом треугольнике, сторонами которого являются: вверху – горизонтальная линия, проведенная от границы наружной и средней трети паховой связки; медиально – наружный край прямой мышцы живота; внизу – паховая связка.
|
|
|
В паховом канале выделяют два отверстия, или кольца, и четыре стенки.
Отверстия пахового канала:
1) поверхностное паховое кольцо образовано расходящимися медиальными и латеральными ножками апоневроза наружной косой мышцы живота, скрепленными межножковыми волокнами, закругляющими щель между ножками в кольцо;
2) глубокое паховое кольцо образовано поперечной фасцией и представляет воронкообразное ее втяжение при переходе с передней брюшной стенки на элементы семенного канатика (круглой связки матки); ему соответствует со стороны брюшной полости латеральная паховая ямка.
Стенки пахового канала:
1) передняя – апоневроз наружной косой мышцы живота;
2) задняя – поперечная фасция;
3) верхняя – нависающие края внутренней косой и поперечной мышц;
4) нижняя – паховая связка.
Промежуток между верхней и нижней стенками пахового канала называется паховым промежутком.
Содержимое пахового канала:
семенной канатик (у мужчин) или круглая связка матки (у женщин);
|
|
|
подвздошно-паховый нерв;
половая ветвь бедренно-полового нерва.
Парная паховая область рассматривается особо, поскольку нижнемедиальный участок передней брюшной стенки является одним из наиболее выраженных «слабых мест», в результате чего здесь часто возникают паховые грыжи.
4.) Паховые грыжи
Различают врожденные и приобретенные, косые и прямые паховые грыжи. Косыми паховыми грыжами называются такие, при которых грыжевой мешок входит через глубокое паховое кольцо, проходит через весь паховый канал и выходит через поверхностное паховое кольцо. Грыжевой мешок располагается под наружной семенной фасцией, а элементы семенного канатика – кпереди и медиально от грыжевого мешка. В зависимости от степени развития различают следующие виды косых паховых грыж:
начальная;
канальная
Собственно паховая
Пахово-мошоночная

Косая паховая грыжа может быть врожденной и приобретенной.
Пластика грыжевых ворот при косых паховых грыжах направлена на укрепление передней стенки пахового канала, так как в процессе прохождения канала грыжевой мешок растягивает и истончает апоневроз наружной косой мышцы живота. Но это допустимо только при небольших, начальных грыжах у молодых людей. В остальных случаях необходимо укреплять заднюю стенку пахового канала.
|
|
|
Прямыми паховыми грыжами называются такие, при которых грыжевой мешок с внутренними органами проходит через медиальную паховую ямку и направляется в поверхностное паховое кольцо. При этом поперечная фасция (задняя стенка пахового канала) растягивается или разрушается, а грыжа находится вне семенного канатика. Прямые грыжи не спускаются в мошонку, так как этому мешает расположение внутренних пучков мышцы, поднимающей яичко, которые препятствуют продвижению книзу грыжевого выпячивания. Ввиду того, что внутренняя ямка расположена как раз против наружного отверстия пахового канала, грыжевой мешок идет в прямом направлении.
5.) Пластика грыжевых ворот при прямых паховых грыжах направлена на укрепление задней стенки пахового канала, так как в процессе выхода грыжи эта стенка истончается или разрушается.
Этапы грыжесечения
Обезболевание.
Оперативный доступ к грыжевому мешку.
Выделение грыжевого мешка из окружающих тканей до шейки.
Вскрытие грыжевого мешка в области дна и вправление его содержимого.
Обработка шейки грыжевого мешка (перевязывается с прошиванием в области ворот).
Отсечение грыжевого мешка дистальнее уровня перевязки.
Пластика грыжевых ворот.
Способы пластики грыжевых ворот:
Ненатяжные (пластика по Лихтенштейну, пластика с
использованием объемного протеза PHS)
Натяжные
Простые способы – закрытие дефекта брюшной стенки с помощью швов. Реконструктивные способы – изменение конструкции грыжевых ворот с целью их укрепления.



Вопрос 2:
Пункция мочевого пузыря:
Показания:задержка мочи при невозможности проведения катетеризации (вколоченный камень мочеиспускательного канала)
Техника: пункцию производят длинной иглой строго по срединной линии на 2 см выше лобкового симфиза через предпузырное клетчаточное пространство, предварительно сдвинув кожу. Иглу направляют перпендикулярно к поверхности кожи и прокалывают все слои брюшной стенки и стенку пузыря. В момент начала выделения мочи продвижение иглы прекращают.
Цистостомия:
Она бывает временная и постоянная.
Показания: травматические разрывы мочеиспускательного канала, повреждение передней стенки мочевого пузыря и др.
Техника: в качестве оперативного доступа чаще используют достцп Кейа длиной 10-12 см по средней линии живота от лобка по направлению к пупку. Рассекают белую линию живота, промедуток между прямыми и пирамидальными мышцами разделяют тупым путём. Расположенную под мышцами поперечную фасцию рассекают до уровня симфиза и вскрывают предпузырное пространство. Тупфером отодвигают к верхушке мочевого пузыря жировую клетчатку с переходной складкой брюшины. Стенку пузыря легко определить по мышечным волокнаи и поверхностным венам. На передневерхнюю стенку мочевого пузыря, не прокалывая слизистую оболочку, накладывают 2 держалки. Держалки слегка подтягивают и между ними вскрывают стенку пузыря. Во вскрытый мочевой пузырь вводят специальный катетер диаметром 1,5 см. На боковой стенке такой трубки ближе к её концу вырезают дополнительные овальные отверстия для предупреждения закупорки основного отверстия. Разрез стенки пузыря вокруг трубки плотно сшивают узловыми кетгутовыми швами. Отверстие в стенке пузыря, где выходит дренаж, должно находиться ближе к вершине пузыря, но не у самой брюшинной складки. Дренаж выводят наружу у верхнего угла раны. Накладывают послойные швы на рану. После извлечения трубки свищ самопроизвольно закрывается. Если необходимо наложить губовидный свищ, слизистую сшивают с кожей, такой свищ самостоятельно не закрывается. (Постоянная цистостомия)
Доступы к предстательной железе:
1. Надлобковый чреспузырный (по Фуллеру и Фрейеру.)
2. Позадилобковый внепузырный.
3. Подпузырный (по Милли)
4. Промежностный.
5. Ишиоректальный.
6. Трансректальный.

7. Трансуретральный
Билет 14
1.Хирургическая анатомия чревного ствола, верхней и нижней брыжеечной артерий. Нарушение кровообращение органов брюшинной полости.
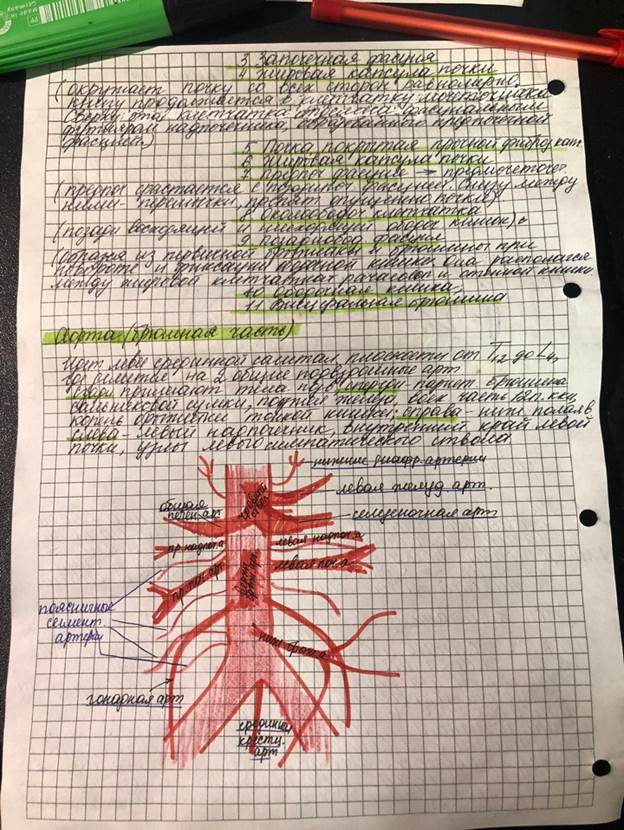
Чревный стволотходит от брюшной части аорты на уровне XII грудного позвонка и делится на три ветви:
1)Левая желудочная артерия, идет к малой кривизне желудка, дает ветви как к желудку, так и к брюшной части пищевода.
2) Общая печеночная артерия, отдает желудочно-двенадцатиперстную артерию и собственную печеночную артерию. Последняя располагается между двумя листками печеночно-двенадцатиперстной связки. В воротах печени собственная печеночная артерия делится на правую и левую ветви. Правая ветвь отдает артерию желчного пузыря. От собственной печеночной отходит правая желудочная артерия. Упомянутая выше желудочно-двенадцатиперстная артерия делится на две ветви: Правая желудочно-сальниковая артерия, которая направляется справа налево вдоль большой кривизны желудка, дает ветви к желудку и к сальнику, и верхние поджелудочно-двенадцатиперстные артерии.
Селезеночная артерия, Близ разделения на конечные ветви селезеночная артерия дает левую желудочно-двенадцатиперстную артерию, которая вдоль большой кривизны желудка идет слева направо и, соединившись с правой одноименной; аа. gastricae breves.
Верхняя брыжеечная артерия, отходит от передней поверхности аорты тотчас ниже червного ствола.Ветви: a) нижние поджелудочно-двенадцатиперстные артерии, направляется вправо по вогнутой стороне duodeni навстречу верхним; б) тонкокишечные артерии в) подвздошно-ободочно-кишечная артерия снабжает веточками нижний участок подвздошной кишки и слепую кишку и посылая к червеобразному отростку a. appendicularis;г) правая ободочная артерия д) средняя ободочная артерия проходит между листками mesocolon transversum, отдает правую и левую ветви: правая ветвь анастомозирует с a. colica dextra, левая — с a. colica sinistra.
Нижняя брыжеечная артерия, отходит на уровне нижнего края III поясничного позвонка. Ветви нижней брыжеечной артерии: a) a. colica sinistra б) аа. sigmoideae, анастомозируют с ветвями a. colica sinistra, и — с в) a. rectalis superior. Наиболее часто поражаются нижняя брыжеечная и верхняя брыжеечная артерии, затем чревный ствол. Различают две группы причин стенозов и окклюзий висцеральных ветвей брюшной аорты:внутрисосудистые (атеросклероз, неспецифический аортоартериит, аневризмы, фиброзно-мышечная дисплазия, облитерирующий эндартериит и др.); внесосудистые (компрессия сосудов извне анатомическими образованиями или опухолями органов брюшной полости).Наиболее массивные поражения кишечника развиваются при окклюзии верхней брыжеечной артерии. Так, при локализации в верхнем сегменте развивается инфаркт всей тонкой и правой половины толстой кишки; при локализации в среднем или нижнем сегменте инфаркт захватывает подвздошную и слепую кишку.
2. Представления о радикальных операциях при раке прямой кишки . Эта операция заключается в иссечении прямой кишки вместе с л/у, фасцией и клетчаткой.
1) Одномоментная брюшно-промежностная экстирпация. Положение по Тренделенбургу. Исп при раке прямой кишке в дист отделах.
1 этап. Делаем нижний срединный разрез, производим ревизию органов с целью установки локализации опухоли. Далее отводим сигмовидную кишку влево и рассекаем правый брюшинный листок его брыжейки. Ведем разрез вниз по правому краю прямой кишки. На уровне прямокишечно-пузырной складке делаем поперечный разрез, окаймляя переднюю поверхность ампулы,далее идем по левому краю к месту начала. Проникнув в подбрюшинному пространство – отделяем прямую кишку от крестца и стенок таза вместе с клетчаткой и л/у. Между лигатурами пересекаем артерии. Далее пересекаем сигмовидную кишку между раздавливающими жомами и погружают каждый из концов в кисетный шов. Дистальную культю погружаем в малый таз и над ней зашиваем края брюшины. В левой подвздошной области делаем косой попеременный разрез и выводим туда проксимальную культю. Производят послойное закрытие раны. Искусственный задний проход оставляют закрытым на 24-48 часов, после чего удаляют раскрытием кисетного шва.
2 этап. Заднепроходное отверстие закрывают кисетным швом. Делаем два полуовальных разреза по сторонам от заднего прохода до m.levator ani. От места схождения этих двух разрезов по срединной линии до копчика производим разрез, проникаем в полость малого таза и выводим дистальную культю прямой кишки. Рассекаем m.levator ani, которые фиксируют прямую кишку, и удаляем ее. Мышцы вместе с кровеносными сосудами перевязываем. Полость раны заполняем тампонами и мазью Вишневского, а переднюю половину разреза ушиваем шелковыми нитями.
2) Одномоментная брюшно-промежностная резекция прямой кишки. Исп при раке прямой кишки в прокс отделе не ближе 6 см к анальному отверстию
Разрез делаем аналогично. Мобилизуем дистальную половину сигмовидной кишки и ампулу прямой кишки. Выполняем внутрибрюшинно. После мобилизации закрываем брюшую полость. На втором этапе рассекаем слизистую оболочку заднего прохода на границе с кожей, отходя от нее на 4 см и выпрепаровывают ее в виде цилиндра. Разрезом впереди копчика проникаем в малый таз и перерезаем по выпрепарованной слизистой мышечную оболочку кишки, освобождая ее окр тканей. Далее выводим кишку через заднепроходный жом наружу. Низведенную кишку резицируют и проксимальный конец подшивают узловыми швами к краям слизистой оболочки заднего прохода.
3). Больному М., 52 лет, для устранения болевого синдрома при хроническом (рецидивирующем болевом) панкреатите производят паранефральную блокаду по А. В. Вишневскому. Какой критерий указывает хирургу на положение иглы в околопочечной клетчатке? Каким образом раствор новокаина достигает нервных
сплетений по ходу брюшной части аорты?
При попадании иглы в околопеченочную клетчатку из неё прекращается обратное вытекание раствора новокаина; игла «дышит». Раствор новокаина по клетчатке сосудистой «ножки» почки достигает брюшной части аорты, где располагаются чревное, верхнее брыжеечное, почечные, межбрыжеечное и нижнее брыжеечное нервные сплетения.
Билет№17 


Билет 21.
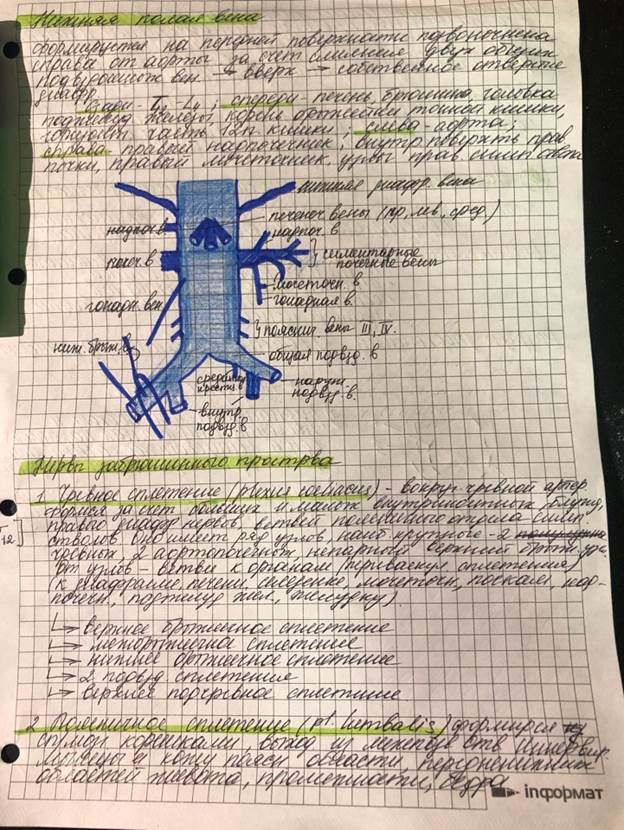
1. Топографическая анатомия подбрюшинного отдела малого таза. Фасции и
клетчаточные пространства, пути распространения мочевых и гнойных затеков.

 Подбрюшинный отдел, cavum pelvis subperitoneale. Расположен между брюшиной и париетальной фасцией (рис. 115), вмещает части органов, не имеющие брюшинного покрова, сосуды, нервы, лимфатические узлы и окружающую их рыхлую жировую клетчатку. Органы здесь покрыты висцеральной фасцией, которая отграничивает ряд висцеральных клетчаточных пространств: околопрямокишечное, околоматочное, околопузырное, околопростатическое и др.В подбрюшинном отделе малого таза, в сагиттальной плоскости, проходят два отрога фасции; спереди они прикрепляются у медиального края внутреннего отверстия запирательного канала, затем, следуя спереди назад, сливаются с фасциями мочевого пузыря, прямой кишки и прикрепляются к передней поверхности крестца, ближе к крестцовоподвздошному сочленению. В каждом из отрогов располагаются висцеральные ветви сосудов и нервов к органам таза. Во фронтальной плоскости, как было указано, между мочевым пузырем, предстательной железой и прямой кишкой у мужчин, между прямой кишкой и влагалищем у женщин располагается брюшинно-промежностный апоневроз, который, дойдя до сагиттальных отрогов, сливается с ними и достигает передней поверхности крестца. Таким образом, можно выделить следующие парие-
Подбрюшинный отдел, cavum pelvis subperitoneale. Расположен между брюшиной и париетальной фасцией (рис. 115), вмещает части органов, не имеющие брюшинного покрова, сосуды, нервы, лимфатические узлы и окружающую их рыхлую жировую клетчатку. Органы здесь покрыты висцеральной фасцией, которая отграничивает ряд висцеральных клетчаточных пространств: околопрямокишечное, околоматочное, околопузырное, околопростатическое и др.В подбрюшинном отделе малого таза, в сагиттальной плоскости, проходят два отрога фасции; спереди они прикрепляются у медиального края внутреннего отверстия запирательного канала, затем, следуя спереди назад, сливаются с фасциями мочевого пузыря, прямой кишки и прикрепляются к передней поверхности крестца, ближе к крестцовоподвздошному сочленению. В каждом из отрогов располагаются висцеральные ветви сосудов и нервов к органам таза. Во фронтальной плоскости, как было указано, между мочевым пузырем, предстательной железой и прямой кишкой у мужчин, между прямой кишкой и влагалищем у женщин располагается брюшинно-промежностный апоневроз, который, дойдя до сагиттальных отрогов, сливается с ними и достигает передней поверхности крестца. Таким образом, можно выделить следующие парие-
тальные клетчаточные пространства: предпузырное, позадипузырное, позадипрямокишечное и два боковых.
Предпузырное клетчаточное пространство, spatium prevesicale, s. retropubicum. Задняя стенка влагалища прямых мышц живота в нижнем отделе представлена поперечной фасцией. Параллельно ей, между фасциальными влагалищами пупочных артерий, натянут еще один листок фасции, который, дойдя до мочевого пузыря, переходит на его переднюю поверхность и дает отроги на его заднюю стенку. Эта так называемая предпузырная фасция (fascia prevesicale) является для мочевого пузыря висцеральной фасцией. Выше мочевого пузыря, между артериями, идущими к пупку, фасция представлена дупликатурой в виде треугольной пластинки. Оба ее листка (передний и задний) замыкаются на боковой поверхности мочевого пузыря. По его сторонам в кософронтальной плоскости расположены фасциальные боковые заслонки. Они отграничивают предпузырное клетчаточное пространство от расположенных позади них боковых клетчаточных пространств малого таза. Между мочевым пузырем и нижним краем лобкового сращения располагаются лобково-пузырные связки, ligg. pubovesicalia. Дном предпузырного пространства по сторонам от средней линии служит передний отдел диафрагмы малого таза. В предпузырном клетчаточном пространстве располагаются рыхлая жировая клетчатка, пузырное и предстательное венозные сплетения и артерии, участвующие в кровоснабжении мочевого пузыря. Пути распространения гнойных затеков из предпузырного пространства могут быть следующими: через бедренный и запирательный каналы на бедро; в боковые пристеночные пространства таза; в околопузырную висцеральную клетчатку; в свободную брюшную полость; во влагалища прямых мышц живота, в области пупка, под кожу. Предпузырное пространство при переломах лобковых костей служит местом скопления излившейся крови. При повреждении костей возможно также ранение мочевого пузыря с образованием мочевых затеков в предпузырное пространство с последующим развитием флегмоны.
Позадипузырное клетчаточное пространство, spatium retrovesicale. Располагается между задней стенкой мочевого пузыря, покрытого висцеральным листком предпузырной фасции, и брюшинно-промежностным апоневрозом. С боков это пространство ограничено уже описанными сагиттальными фасциальными отрогами. Дном служит мочеполовая диафрагма таза.
Здесь располагаются предстательная железа, имеющая очень прочную фасциальную капсулу (Пирогова — Ретция); конечные отделы мочеточников, семявыносящих протоков с их ампулами,
семенные пузырьки, рыхлая клетчатка и предстательное венозное сплетение. Гнойные затеки из позадипузырного клетчаточного пространства могут распространяться в заднее висцеральное клетчаточное пространство мочевого пузыря, в область пахового канала вдоль семявыносящего протока, в забрюшинное клетчаточное пространство по ходу мочеточников, в уретру, прямую кишку.
Позадипрямокишечное клетчаточное пространство, spatium retrorectale. Располагается между прямой кишкой с ее фасциальной капсулой (Амюсса) спереди и крестцом сзади. В жировой клетчатке позадипрямокишечного пространства располагаются вверху верхняя прямокишечная артерия, срединная и ветви латеральных крестцовых артерий, крестцовый отдел симпатического ствола с отходящими от него nn. splanchnici sacrales, plexus hypogastrics superior, nn. splanchnici pelvini от парасимпатических центров крестцового отдела спинного мозга, крестцовые лимфатические узлы, nodi lymphatici sacrales. Распространение гнойных затеков из позадипрямокишечного пространства возможно в забрюшинное клетчаточное пространство, боковые пристеночные клетчаточные пространства таза, висцеральное клетчаточное пространство прямой кишки (между стенкой кишки и ее фасцией) .
Боковые клетчаточные пространства, spatia lateralia dextrum et sinistrum: кровеносные сосуды (общие и внутренние подвздошные артерии и вены), лимфатические сосуды и узлы (вдоль общих и внутренних подвздошных артерий), висцеральные нервные сплетения, нервные стволы крестцового сплетения, мочеточники, семявыносящие протоки.
2. Принципы хирургического лечения вазоренальной гипертензии. Представление о
трансплантации почки

Вазоренальной гипертензией называется вторичный гипертензи-онный синдром, возникающий при различных нарушениях магистрального кровотока в почках.
Показания к нефрэктомии: 1) инфаркт почки с отсутствием или резким нарушением ее функции без надежд на восстановление; 2) множественные поражения стенотическими процессами основных ветвей почечной артерии; 3) сочетание стеноза почечной артерии с пиелонефритом и (или) атрофией почки; 4) отсутствие эффекта от ранее выполненной пластической операции на сосудах или резекции почки при условии бесперспективной повторной пластики или высокого риска из-за общего состояния больного; 5) дисплазия почки. Специальной предоперационной подготовки не требуется.
Особенности оперативной техники. Почка, как правило, выделяется легко. Следует соблюдать осторожность при выделении почки у больных с массивным коллатеральным кровотоком для профилактики послеоперационной гематомы. Не следует стремиться раздельно выделять почечную артерию и вену без необходимости, особенно при стенозе атеросклеротического характера. Такая необходимость возникает лишь при аневризме почечной артерии, поскольку в этом случае почка должна быть удалена вместе с измененной частью артерии.
Показаниями для резекции почки являются поражения ветви почечной артерии с наличием или без инфаркта сегмента почки и (или) значительной его атрофии в результате нарушения кровообращения. Другим показанием к такого рода операции являются аналогичные поражения добавочной артерии, диаметр которой исключает возможность пластики.
Показанием для нефропексии является артериальная гипертензия как следствие натяжения и ротации почечной артерии с уменьшением ее диаметра.
Трансплантация почки. Пересадка почки среди других операций по трансплантации жизненно важных органов получила наибольшее распространение как в эксперименте, так и в клинике.
Возможна ортотопическая пересадка органа — на место удаленной собственной почки реципиента и гетеротопическая — пересадка в таз (в подвздошную область) и на бедро. Преимуществом трансплантации почки в таз является то, что она располагается в условиях естественного температурного режима, и в этом случае легче осуществима имплантация короткого отрезка мочеточника в мочевой пузырь.
3. Одним из грозных осложнений после холецистэктомии является механическая
желтуха. Назовите одну из технических ошибок, которая является причиной этого
осложнения? Какие способы отведения желчи могут быть использованы для
устранения желчной гипертензии в подобных случаях?
Во время холецистэктомии был ошибочно перевязан общий желчный проток. Операции наружного или внутреннего дренирования внепеченочных желчных путей. (Наружное- в проток вставляется трубка для отведения желчи - при явлениях гнойного холангита, Внутреннее - наложение холедоходуоденоанастамоза - при непроходимости терминального отдела холедоха)
Дата добавления: 2019-01-14; просмотров: 493; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
