Схема расположения новообразованных сосудов при различных формах ХНВ
Nbsp; И. Б. Медведев, Е. И. Беликова, М. П. Сямичев ФОТОДИНАМИЧЕСКАЯ ТЕРАПИЯ В ОФТАЛЬМОЛОГИИ Москва 2006 УДК ББК И. Б. Медведев, Е. И. Беликова, М. П. Сямичев Фотодинамическая терапия в офтальмологии. – М.: , 2006. – с. Монография посвящена крайне актуальному вопросу современной клинической офтальмологии – лечению больных с наличием субретинальной неоваскулярной мембраны методом фотодинамической терапии. Особо следует подчеркнуть, что в отечественной литературе практически отсутствуют работы на эту тему. Существование в офтальмологии в настоящее время многочисленных оптических (гиперокуляры, телескопические очки, оптико-телевизионные методы увеличения изображения, комбинация очки-контактные линзы), консервативных (медикаментозная терапия), хирургических (удаление субретинальных мембран, транслокация сетчатки) и лазерных методов лечения данной тяжелой группы пациентов свидетельствует об отсутствии единого подхода к терапии заболевания. В работе представлен анализ литературных и собственных данных по истории метода, патогенезу развития мембран, характеру взаимодействия лекарственных препаратов и патологических тканей под действием света. Исследование основывается на 376 собственных исследованиях со сроком наблюдения от 6 месяцев до 4 лет. В результате накопленных литературных и клинических данных авторы впервые в нашей стране формулируют показания и противопоказания для применения фотодинамической терапии для лечения субретинальных мембран у больных с различными хориоретинальными патологиями. Книга иллюстрирована 60 рисунками, 6 таблицами и схемеми, имеет 142 литературные ссылки. Книга рассчитана на специалистов офтальмологов, студентов медицинских институтов. УДК ББК ISBN Издательство, 2006 ОГЛАВЛЕНИЕ Стр. 1. ВВЕДЕНИЕ……………………………………………………………………………………… 2. ХОРИОИДАЛЬНАЯ НЕОВАСКУЛЯРИЗАЦИЯ ПРИ ЗАБОЛЕВАНИЯХ ГЛАЗНОГО ДНА…………………………………..…………………………………………………………... 3. ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА ХОРИОИДАЛЬНОЙ НЕОВАСКУЛЯРИЗАЦИИ………………………………………………………………..…….. 4. СОВРЕМЕННЫЕ МЕТОДЫ ЛЕЧЕНИЯ ХОРИОИДАЛЬНОЙ НЕОВАСКУЛЯРИЗАЦИИ.………………………...…………………………………………… 5. ИСТОРИЯ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ……………………………………………. 6. МЕХАНИЗМ ДЕЙСТВИЯ, ЛОКАЛИЗАЦИЯ ФОТОСЕНСИБИЛИЗАТОРОВ……………. 7. ФОТОСЕНСИБИЛИЗАТОРЫ В ОФТАЛЬМОЛОГИИ………………………………………. 8. ЭКСПЕРИМЕНТАЛЬНОЕ И КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ В ОФТАЛЬМОЛОГИИ…………………………………………………………….. 9. ФОТОДИНАМИЧЕСКАЯ ТЕРАПИЯ С ВИЗУДИНОМ В ЛЕЧЕНИИ ХОРИОИДАЛЬНОЙ НЕОВАСКУЛЯРИЗАЦИИ ПРИ МАКУЛЯРНОЙ ПАТОЛОГИИ…………………………… 10. МЕТОДИКА ВЫПОЛНЕНИЯ ФДТ……………………………………………………………… 11. СОБСТВЕННЫЕ НАБЛЮДЕНИЯ……………………………………………………………… 12. ИЛЛЮСТРАЦИИ………………………………………………………………………………… 13. ЛИТЕРАТУРА……………………………………………………………………………………. 126 ВВЕДЕНИЕ Лечение сенильной макулодистрофии (СМД) с неоваскуляризацией, оказывающей разрушительное действие на центральное зрение, остается одной из неразрешимых проблем современной офтальмологии. Заболевание наиболее распространено среди городского населения пожилого возраста. На протяжении последних трех десятилетий диагностика данного недуга стала гораздо точнее, а достижения в области эпидемиологии, генетики, в частности ангиогенетики, способствовали формированию более глубокого понимания патофизиологического аспекта заболевания. Несколько лет назад единственным доступным методом лечения, который довольно спорно можно было назвать успешным, и который применялся у небольшого числа больных, была лазерная коагуляция сетчатки. В настоящее время, известным доступным и наиболее успешным методом воздействия на СМД с субфовеальной неоваскуляризацией, является фотодинамическая терапия (ФДТ). В ходе многоцентровых рандомизированных клинических исследований ФДТ с вертепорфином было продемонстрировано, что ФДТ способна эффективно снижать риск потери зрения у значительной части больных СМД с субфовеальной неоваскуляризацией. Областью применения ФДТ стали не только раковые опухоли, но и варикозные посттромбофлебитические болезни, лимфостазы, заживление ран, трофические язвы и др. В настоящее время в мире проводятся и другие крупные клинические испытания с использованием различных фотосенсибилизаторов, а также изучаются новые препараты на моделях животных. В том числе и мы совместно с нашими партнерами готовы к выпуску нового отечественного препарата. В доступной литературе механизм терапевтического воздействия и последовательность реакций при ФДТ представляется следующим образом. На первом этапе внутривенно вводится основной компонент лечения - фотосенсибилизатор, который накапливается в патогенных клетках. Второй этап – это лазерное воздействие, вызывающее изменение химической структуры препарата и образование свободного внутриклеточного кислорода, что в свою очередь и приводит к гибели патологичеких клеток неоваскулярной мембраны. Целью настоящей книги является предоставление широкому кругу офтальмологов информации об истории и принципах ФДТ, о доклинических исследованиях различных фотосенсибилизирующих красителей в эксперименте, а также о методике и опыте применения ФДТ в клинике. В нашей работе мы обобщили опыт группы зарубежных ученых, имеющих обширную практику в области фотодинамической терапии, а также свои наблюдения. К сожалению, мы пока единственный центр в Москве, у которого на вооружении находится этот метод. Надеемся, что эта книга будет интересна специалистам по витреоретинальной патологии и офтальмологам, сталкивающимся с проблемами возрастной патологии сетчатки. ХОРИОИДАЛЬНАЯ НЕОВАСКУЛЯРИЗАЦИЯ ПРИ ЗАБОЛЕВАНИЯХ ГЛАЗНОГО ДНА Фотодинамическая терапия – технология, позволяющая достаточно эффективно лечить хориоидальную неоваскуляризацию в заднем полюсе глаза, а именно в фовеа. Наиболее часто хориоидальная неоваскуляризация (ХНВ), или субретинальная неоваскулярная мембрана (СНМ), развивается на фоне сенильной макулодистрофии и миопии высокой степени. ХНВ описана также при ангиоидных полосах сетчатки, предполагаемом гистоплазмозе глаз, центральной серозной хориоретинопатии, после прямой лазеркоагуляции точек «просачивания» в макуле и контузионных повреждений, в идиопатических случаях. Несмотря на то, что СНМ встречается при различных нозологических формах и является осложнением вышепересичленных состояний макулярной области, тем не менее, эти патологические образования однотипны по механизмам развития, по строению и по исходным визуальным результатам. Этиология СНМ до конца не изучена. К основным факторам ее развития относят наследственные обменные изменения в хориокапиллярном слое и пигментном эпителии сетчатки, сосудистые заболевания, системные нарушения обменных веществ, токсические и световые повреждения. Среди факторов риска выделяют курение, гипертоническую болезнь, характер питания и некоторые глазные состояния. Вероятность потери зрения при СНМ колеблется значительно и зависит от стадии заболевания, возраста, расы, пола. Сенильная макулодистрофия (син.: центральная инволюционная хориоретинальная дистрофия, связанная с возрастом макулодистрофия, наследственные друзы, центральный хориоидит Хатчинсона-Тая, левантийская маляция сетчатки, поверхностный хориоидит Холтхауса-Батена, медоподобный хориоидит Дойна) - заболевание центрального отдела глазного дна у лиц пожилого и старческого возраста. Имеет наследственную предрасположенность. Характеризуется атеросклеротическим, аутоиммунным, клеточным и гуморальным поражением хориокапиллярного слоя, концевых капилляров сетчатки в области макулы, мембраны Бруха, пигментного эпителия сетчатки, а также на поздних стадиях и нейроэпителия. В подавляющем большинстве случаев поражаются оба глаза. СМД – наиболее частая причина легальной слепоты (острота зрения менее 0,01 в лучше видящем глазу) у людей старше 50 лет в Европе, США, Австралии. По предварительной оценке в США количество пациентов с СМД будет увеличиваться и захватит к 2020 году почти 3 миллиона людей. В настоящее время их около 640 тыс. У лиц старше 40 лет распространенность развитой СМД в США оценивается как 1,5% и возрастает до 15% у белых женщин старше 80. По данным отечественных ученых на долю СМД приходится примерно 14%, а у лиц в возрасте старше 50 лет – 45,9% от всех случаев сосудистых заболеваний. Кроме того, СМД служит одной из наиболее распространенных причин инвалидности по зрению. Выделяют следующие формы СМД: I. Неэкссудативная (сухая, предисциформная) форма: ретинальные друзы, дефекты пигментного эпителия, перераспределение пигмента, атрофия пигментного эпителия и хориокапиллярного слоя. II. Экссудативная (влажная, дисциформная) форма: 1) стадия экссудативной отслойки пигментного эпителия; 2) стадия экссудативной отслойки нейроэпителия; 3) неоваскулярная стадия; 4) стадия экссудативно-геморрагической отслойки пигментного эпителия и нейроэпителия. III. Рубцовая форма. Началом дистрофического процесса при СМД служит появление друз в центральной и парацентральной зонах сетчатки. Некоторые офтальмологи считают друзы проявлением нормального процесса старения, так как у части пациентов друзы остаются стабильными в течение многих лет и не вызывают заметного снижения зрения. У других пациентов друзы являются первым признаком СМД. Друзы представляют собой скопление коллоидного вещества между мембраной Бруха и пигментным эпителием. По Sarks, друзы могут быть разделены на твердые, или гиалинизированные, мягкие, или серозные, и кальцифицированные, или регрессирующие. Твердые друзы – мелкие, с четкими границами, дают раннюю гиперфлюоресценцию и позднее затухание свечения на флюоресцентной ангиографии (ФА). При биомикроскопии видна гиалиновая структура друз. Они обычно не сопровождаются серозной отслойкой пигментного эпителия сетчатки. Если на их фоне отмечается снижение зрения, то обычно это происходит вследствие развития ХНВ. Тем не менее, над друзами происходит атрофия клеток пигментного эпителия сетчатки, что при их центральном расположении может снижать остроту зрения. Мягкие, или серозные, друзы более крупные, бледные, менее четко очерченные, чем твердые. Они имеют тенденцию образовывать группы или сливаться. Гистологически они выглядят аморфными или гранулированными и сопровождаются дегенеративными изменениями пигментного эпителия сетчатки. На ФА они могут быть гипофлюоресцентными за счет накопления липидов и нейтральных жиров. К сожалению, этот тип друз сопровождается серозной отслойкой пигментного эпителия сетчатки и высоким риском снижения зрения. Дальнейшее развитие процесса приводит к появлению субретинальной неоваскуляризации и переходу заболевания в экссудативно-геморрагическую стадию. В последующем возможны резорбция геморрагий и развитие фиброзной рубцовой ткани. Кальцифицированные, или регрессирующие, друзы – белее и плотнее, чем мелкие друзы, у них обычно неровные края. Они представляют собой остатки твердых друз. Покрывающий их пигментный эпителий атрофирован. Пациенты с умеренным количеством друз в заднем полюсе глаза имеют высокий риск прогрессирования СМД (18% за 5 лет) и развития ХНВ или географической атрофии. Приблизительно 50 – 60% пациентов с экссудативной формой СМД имеют риск значительного снижения остроты зрения в течение 5 лет. Нарушение проницаемости мембраны Бруха приводит к скоплению жидкости под пигментным эпителием и формированию его отслойки. На глазном дне можно увидеть куполообразно проминирующий очаг с четкими границами. При этом острота зрения может оставаться нормальной или поддаваться коррекции положительными линзами. При нарушении межклеточных связей между пигментным и нейроэпителием возникает серозная отслойка последнего. Больные отмечают при этом появление скотом, метаморфопсий, снижение контрастной и цветовой чувствительности, остроты зрения. Развивающиеся на этом фоне нарушения в нейроэпителии как правило необратимы. На глазном дне определяется куполообразное утолщение сетчатки с нечеткими границами и различной степенью выраженности дезорганизации пигментного эпителия. В дальнейшем через мембрану Бруха из хориокапиллярного слоя в сетчатку начинают врастать сосуды - развивается хориоидальная неоваскуляризация. Происходит формирование субретинальной неоваскулярной мембраны. На глазном дне она выглядит как очаг грязно-серого цвета. Неполноценные стенки новообразованных сосудов склонны к разрыву, что чревато развитием обширных суб- и интраретинальных геморрагий с дальнейшим формированием в месте их расположения фиброза. Эти изменения значительно и необратимо снижают остроту зрения. По данным флюоресцентной ангиографии различают несколько видов ХНВ. Классификация хориоидальной неоваскуляризации * (Macular Photocoagulation Study Research Group, 1991) I. Классическая ХНВ (субретинальная неоваскулярная мембрана). II. Скрытая ХНВ: - фиброваскулярная отслойка пигментного эпителия; - просачивание из неопределяемого источника в фазу рециркуляции красителя. III. Предполагаемая ХНВ (другие ангиографические признаки, ассоциируемые с наличием ХНВ): - геморрагия по краю ХНВ; - зоны проминирующего блока свечения хориоидеи (вследствие гиперплазии пигментного эпителия или ретинального фиброза); - серозная отслойка пигментного эпителия. По локализации относительно фовеа выделяют: * · субфовеальную ХНВ; · юкстафовеальную ХНВ (1 – 199 мкм от фовеа); · экстрафовеальную ХНВ (далее 200 мкм от фовеа). * - подробное описание в главе «Инструментальная диагностика хориоидальной неоваскуляризации» Как видно из представленной ниже схемы, скрытая ХНВ располагается под ПРЭ, поэтому без проведения специальных диагностических исследований убедиться в ее наличии затруднительно. (Усовершенствованная схема van den Bergh H, et al. PDT of choroidal neovascularisation associated with age-related macular degeneration. Photodinam News 2001;4:4-8)
|
|
|
|
|
|
|
|
|
|
|
|
Схема расположения новообразованных сосудов при различных формах ХНВ
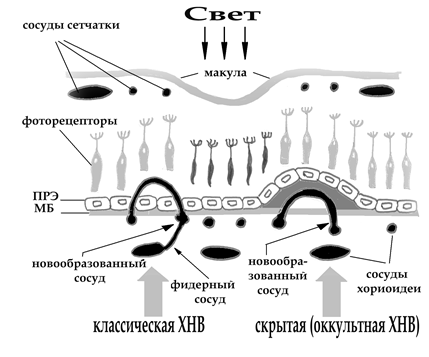
ПРЭ – пигментный ретинальный эпителий,
МБ – мембрана Бруха
На втором месте среди нозологий, осложняющихся развитием ХНВ, находится миопия. Распространенность миопии варьирует в широком диапазоне в разных географических областях. В Соединенных Штатах у 25% населения выявляется близорукость, в Исландии у 21%, в Швеции у 9%. Частота возникновения миопии является крайне высокой в Азии, особенно в Японии и Китае, где она достигает 75% к 15 годам. Ее распространение также зависит от специфических особенностей каждой страны, пола и расы. Она возникает чаще у женщин и азиатов, но реже встречается у африканцев и афроамериканцев. В то же время, доля миопии не превышает 2 - 5% у австралийских аборигенов и среди жителей Соломоновых Островов.
Патологическая миопия, превышающая 6 диоптрий, выявляется в 6 - 18% среди всей миопической популяции. Она встречается у 0,5 - 2% населения Соединенных Штатов Америки и Европы. Кроме того, она занимает седьмое место среди факторов, приводящих к слепоте в мире. Патологическая миопия характеризуется прогрессирующим удлинением глазного яблока, а также рядом дистрофических изменений в склере, хориоидее, мембране Бруха, пигментном эпителии сетчатки и в других слоях сетчатки. У больных с миопией в 6 и более диоптрий или с длиной зрительной оси 25мм. и более существует высокая вероятность возникновения поражений сетчатки. Подобное удлинение приводит к увеличению объема глазного яблока на 50% по сравнению с нормальным глазом. В перечень изменений на глазном дне в заднем полюсе, сопровождающих патологическую миопию, входят перипапиллярные дистрофические изменения, задняя стафилома, поверхностные трещины или разрывы мембраны Бруха, субретинальные кровоизлияния, возникновение областей атрофии в пигментном эпителии сетчатки и хориоидее, появление хориоидальной неоваскуляризации.
ХНВ при миопии является следствием атрофии хориокапиллярного слоя и грубых микроциркуляторных нарушений. Ее развитие и прогноз снижения зрения сопоставимы с таким при СМД. К сожалению, ХНВ при патологической близорукости чаще всего располагается субфовеально и ведет себя «агрессивнее» чем при СМД. У 62% пациентов моложе 50 лет ХНВ развивается на фоне близорукости.
Остальные заболевания, которые могут осложниться развитием хориоидальной неоваскуляризации, встречаются несопоставимо реже. Подход к лечению ХНВ независимо от вида первичного патологического процесса в заднем полюсе глаза аналогичен описанному при СМД.
Дата добавления: 2019-01-14; просмотров: 391; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
