НАЛИЧИЕ СМЕЩЕНИЙ ПОЗВОНКОВ И ЕГО ОЦЕНКА
ГОУВПО «Уральская государственная медицинская академия»
Министерства здравоохранения и социального развития РФ
Кафедра лучевой диагностики ФПК и ПП
ОЦЕНКА И ИНТЕПРЕТАЦИЯ ЛУЧЕВОГО ИССЛЕДОВАНИЯ ПОЗВОНОЧНИКА
Методические рекомендации для врачей рентгенологов (лучевой диагностики);
интернов, ординаторов и слушателей ФПК И ПП кафедр лучевой диагностики
Екатеринбург
2007
ГОУВПО «Уральская государственная медицинская академия»
Министерства здравоохранения и социального развития РФ
Кафедра лучевой диагностики ФПК и ПП
Утверждаю:
Проректор по довузовской подготовке
и последипломному обучению
профессор Сабитов А.У.
ОЦЕНКА И ИНТЕПРЕТАЦИЯ ЛУЧЕВОГО ИССЛЕДОВАНИЯ ПОЗВОНОЧНИКА
Методические рекомендации для врачей рентгенологов (лучевой диагностики);
интернов, ординаторов и слушателей ФПК И ПП кафедр лучевой диагностики
Екатеринбург
2007
«ОЦЕНКА И ИНТЕПРЕТАЦИЯ ЛУЧЕВОГО ИССЛЕДОВАНИЯ ПОЗВОНОЧНИКА»
|
|
|
Методические рекомендации для врачей рентгенологов (лучевой диагностики);
интернов, ординаторов и слушателей ФПК И ПП кафедр лучевой диагностики
Авторы-составители:
А.Э. Цориев к.м.н., ассистент кафедры лучевой диагностики УрГМА
М.В Налесник ассистент кафедры лучевой диагностики УрГМА, главный внештатный рентгенолог г. Екатеринбурга.
Рецензенты:
М.В.Ростовцев д.м.н., профессор, заведующий кафедрой лучевой диагностики
и лучевой терапии УГМАДО
Г.В.Дъячкова д.м.н., профессор, руководитель отдела клинико-экспериментального отдела лучевых методов диагностики и исследований РНЦ «ВТ и О им. Акад. Г.А.Елизарова»
М.В.Бабаев д.м.н., профессор, заведующий кафедрой лучевой диагностики
и лучевой терапии РГМУ
Методические рекомендации утверждены Ученым Советом ФПК и ПП УГМА
« » мая 2007 года. Протокол №
Учебное пособие предназначено для врачей рентгенологов, курсантов факультета повышения квалификации врачей и профессиональной переподготовки, интернов, аспирантов, ординаторов, студентов старших курсов.
Методические рекомендации подготовлены на основе материалов официально принятой в США и Европе классификации дистрофических изменений межпозвоночных дисков, руководств по лучевой диагностике ведущих специалистов Росси. В них освещены проблемы оценки и интерпретации лучевого исследования позвоночника.
|
|
|
В данных методических рекомендациях кратко обобщен опыт составления протокола, оценки и интерпретации лучевых исследований (рентгенографии, рентгеновской компьютерной томографии и магнитно-резонансной томографии) позвоночника с 1997 по 2007 годы. Приведена общая семиотика изменений позвоночного столба с акцентом на дистрофические его изменения, как наиболее часто встречающихся.Основой представления которой, явилась признанная в мире классификация изменений межпозвонковых дисков, разработанная и принятая в США в 2001 году и переведенная на русский сотрудниками кафедры лучевой диагностики УрГМА. Представлен алгоритм последовательной оценки составляющих позвоночника и классификация выявленных патологических изменений с поясняющими схемами и примерами из практики. В конце изложен оптимальный алгоритм лучевого обследования пациентов с жалобами на боль в шее и спине, представляющий собой адаптацию принятого в Европе.
|
|
|
Уральская государственная
медицинская академия, 2007
СОДЕРЖАНИЕ
| Введение | 3 | |
| Оценка оси позвоночника | 4 | |
| Наличие смещений позвонков и его оценка | 6 | |
| Оценка межпозвонковых дисков | 8 | |
| Оценка степени сужения естественных каналов и отверстий | 14 | |
| Оценка межпозвонковых суставов | 17 | |
| Оценка спинного мозга | 17 | |
| Приложение 1. Пример составления протоколов лучевого исследования позвоночника | 19 | |
| - спондилография | 19 | |
| - компьютерная томография | 19 | |
| - магнитно-резонансная томография | 20 | |
| Заключение. Рекомендуемый алгоритм лучевого исследования позвоночника при основных клинических проблемах | 21 | |
| Тестовые задания для самоконтроля | 25 | |
| Список литературы | 29 |
ВВЕДЕНИЕ
Заболевания позвоночника относятся к социально значимым. Боль в спине – одна из наиболее актуальных проблем здравоохранения. В течение жизни она возникает у 70–90% населения и ежегодно отмечается у 15–25% [1]. У трети пациентов в последующем развивается хроническая боль, которая сохраняется более 12 недель и служит причиной длительной нетрудоспособности у 4% населения [2]. Патология межпозвонкового диска – причина примерно 30% случаев боли в спине. Это – ее основная причина у лиц молодого возраста (30–50 лет). В большинстве случаев поражаются два последних диска: L5–S1 и L4–L5, реже L3–L4 [2-4]. Артроз межпозвонковых (фасеточных) суставов (спондилоартроз) является причиной боли в спине примерно в 20% случаев и в качестве таковой чаще встречается у пожилых в возрасте старше 65 лет, на долю болей, вызванных спондилоартрозом, приходится до 40% случаев у лиц старшего возраста [5].
|
|
|
Боли в шейном отделе позвоночника – тоже нередкое страдание у современного человека, так, до 66% взрослых испытывают боль в шее на протяжении жизни, а 54% - испытывали ее в течении последних полугода [6]. В любой произвольный момент времени до 9% населения имеют боль в шее, частота ее увеличивается с возрастом и выше у женщин [7].
В основном эти боли связаны с мышечно-тоническими нарушениями, преходящей, либо хронической дисфункцией связочно-суставно-мышечного аппарата позвоночника и других его мягких тканей [8], что не сопровождается видимыми изменениями позвоночника при его радиологической визуализации, либо выявляемые изменения носят неспецифический характер и не оказывают влияния на тактику ведения таких больных. Несмотря на это, лучевое исследование позвоночника остается наиболее часто проводимым исследованием в практике, особенно амбулаторной, практически любого радиолога. И выявляемые при нем изменения в подавляющем большинстве случаев носят дистрофический характер. В исследовании [9] показано, что у 79% бессимптомных лиц в возрасте от 50 до 65 лет по данным рентгенографии обнаруживались уменьшение высоты дисков, склероз замыкательных пластинок и остеофиты. Еще одно исследование, основанное на данных МРТ, продемонстрировало наличие значительных дистрофических изменений, таких, как выбухания и грыжи дисков, стенозы межпозвонковых отверстий, уменьшение высоты дисков и изменения структуры спинного мозга у 14% бессимптомных лиц в возрасте до 40 лет, и у 28% лиц старше 40 лет, тоже не имевших симптоматики [10]. Поэтому, с учетом высокой частоты выявления дистрофических изменений даже у бессимптомных лиц, основная масса всех пациентов с болевым синдромом не нуждаются в лучевом исследовании, как не привносящем ничего нового в диагноз. Однако, при появлении у больного неврологической симптоматики, изменения характера болей и безуспешности консервативного лечения, а также при подозрение на наличие других заболеваний, не относящихся к широко распространенным, появляется необходимость проведения визуализации. Кроме того, длительное течение болевого синдрома при спондилогенных цервико-, торако- и люмбалгиях заставляет лечащего врача, часто под напором обеспокоенного пациента, принимать решение о проведении лучевого исследования для того, чтобы обрести уверенность в правильности диагноза и убедиться в отсутствии более серьезных состояний. В этом случае результаты исследования, несмотря на подтверждение и так имевших место диагнозов и отсутствие дополнительной информации, способны оказать психотерапевтический эффект [11]. Важнейшее значение имеет визуализация при планировании хирургического лечения. В этой связи тем более важной является адекватная и стандартизованная интерпретация результатов визуализации для оценки анатомических взаимоотношений в зоне интереса и определения стадии патологического процесса. Правильное и единообразное представление о терминологии и классификации среди клиницистов и радиологов в данном случае являются насущной необходимостью. Наши рекомендации – это попытка краткого обобщения литературных данных и собственного опыта интерпретации лучевого исследования позвоночника и постоянного взаимодействия с клиницистами по этому поводу, в том числе и путем сопоставления лучевых и операционных данных.
Как правило, лучевое исследование позвоночника начинается со стандартной спондилографии в передней и боковой проекции, при наличии же симптомов нестабильности позвоночника спондилография дополняется его функциональным исследованием. Однако информации о состоянии мягких тканей, спинного мозга и невральных структур, оболочек рентгенография не дает, только в редких случаях позволяя выявить косвенные симптомы их поражения. Поэтому все большее, если не сказать, определяющее значение приобретают современные томографические методики: рентгеновская компьютерная томография и, особенно, магнитно-резонансная томография. Последняя, не сопровождаясь лучевой нагрузкой и имея ограниченное число четко очерченных противопоказаний, при условии ее доступности в конкретном регионе, уже превратилась в метод выбора при диагностике заболеваний позвоночника. Достаточно сказать, что на базе кафедры лучевой диагностики Уральской медицинской академии, которая включает в себя рентгенологические отделения двух крупнейших больниц Екатеринбурга, от 30 до 40% всех магнитно-резонансных исследований составляют исследования позвоночного столба. Эти цифры подтверждаются и другими отечественными и иностранными данными [12]. И если компьютерная томография пояснично-крестцового отдела позвоночника обладает сходной, в сравнении с МРТ, информативностью в диагностике дистрофических изменений [13], то МРТ грудного и шейного отдела позвоночника позволяет получить больше информации. В основном это связано с лучшей контрастностью мягких тканей на МРТ, а также ее полипозиционностью, хотя последнее преимущество практически нивелируется применением многосрезовой спиральной КТ, позволяющей проводить многоплоскостные реконструкции в любом направлении без потери качества изображения. Впрочем, визуализировать спинной мозг, субарахноидальные пространства и, особенно, оценить структуру спинного мозга остается возможным только при помощи МРТ.
Целью настоящих методических рекомендаций явилось обобщение встречающихся симптомов поражения позвоночного столба и составление краткого алгоритма оценки и интерпретации данных лучевого исследования позвоночника с акцентом на КТ и МРТ. Кратко изложены основные виды деформаций оси позвоночника и их классификация, особенности поражения межпозвонковых дисков и суставов, тел позвонков, описаны способы оценки сужения естественных каналов и отверстий и его классификация. Бóльшая часть данных рекомендаций посвящена дистрофическим изменениям, как наиболее часто встречающимся, и как наиболее часто вызывающими разночтения при интерпретации. В основу положена принятая в 2001 году в США «Номенклатура и классификация изменений межпозвонковых поясничных дисков по данным визуализации» [1], разработанная совместно североамериканскими радиологами, нейрохирургами и ортопедами, унифицирующая все симптомы и позволяющая корректно и единообразно их интерпретировать при составлении протокола исследования позвоночника и переведенная на русский язык сотрудниками нашей кафедры. Мы постарались свести к минимуму текстовую часть рекомендаций и максимально иллюстрировать их диагностическими изображениями и схемами, облегчающими восприятие и способствующими правильному практическому применению изложенного. Надеемся, что наши краткие рекомендации поспособствуют единообразию протоколов и заключений по данным визуализации позвоночника и устранению разночтений между специалистами при оценке ее результатов, что, в конечном итоге, приведет к улучшению понимания между диагностами и клиницистами и, как следствие – к правильной тактике ведения пациентов.
ОЦЕНКА ОСИ ПОЗВОНОЧНИКА.
Выделяют боковое искривление позвоночника (сколиоз, от греческого skoliosis - искривление) и изгибы его в сагиттальной плоскости – назад (кифоз, от греческого kyphosis - горбатость) и вперед (лордоз, от греческого lordos - выгнутый ). В свою очередь кифоз и лордоз бывают физиологические и патологические.
a. Сколиоз:
i. локализация вершины сколиоза:
ii. тип сколиоза
1. С-образный сколиоз (с одной дугой искривления).
2. S-образный сколиоз (с двумя дугами искривления).
3. 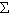 - образный сколиоз (с тремя дугами искривления).
- образный сколиоз (с тремя дугами искривления).
iii. величина сколиоза в градусах,
iv. степень сколиоза в соответствии с приказом МО РФ [14]:
1. степень сколиоза. Угол сколиоза 1° - 10°.
2. степень сколиоза. Угол сколиоза 11° - 25°.
3. степень сколиоза. Угол сколиоза 26° - 50°.
4. степень сколиоза. Угол сколиоза > 50°.
v. степень сколиоза по Чаклину [15]:
1. степень сколиоза. Угол сколиоза 5° - 10°
2. степень сколиоза. Угол сколиоза 11° - 30°
3. степень сколиоза. Угол сколиоза 31° - 60°
4. степень сколиоза. Угол сколиоза >60°
b. Физиологические изгибы:
i. Шейный и поясничный лордоз (отметить их сглаженность, выпрямление или усиление) (Рис.2-4).
|
|
| |||
| Рисунок 1. Примеры разных видов сколиоза позвоночника. а. С-образный сколиоз, б. S-образный сколиоз, в. | |||||
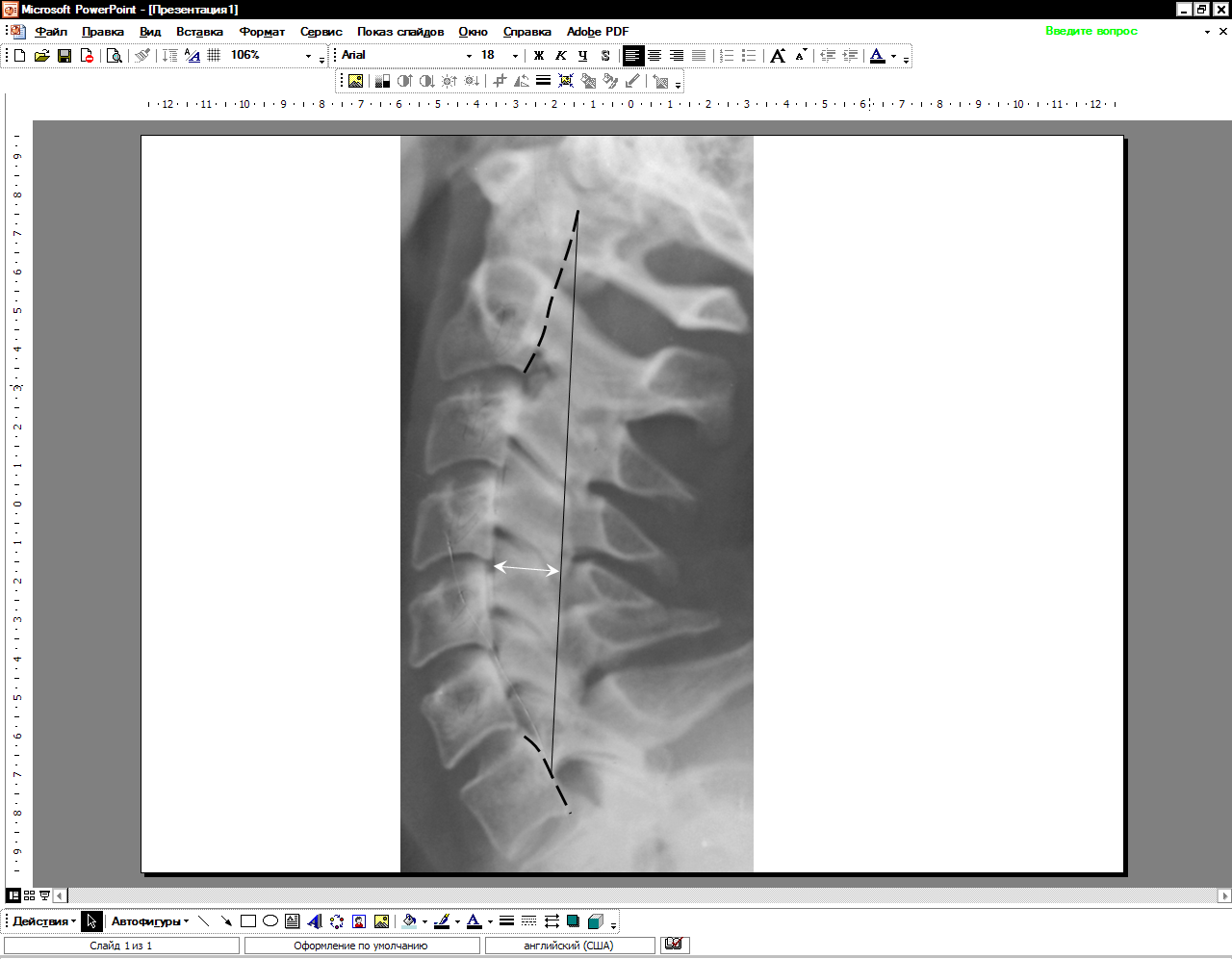
| Рисунок 2. Метод оценки шейного лордоза (Borden, 1960 [16]): на боковой рентгенограмме проводится линия, соединяющая заднюю поверхность зубовидного отростка С2 и заднюю поверхность тела С7. на уровне диска С4-С5 определяется глубина лордоза, в норме этот показатель 12+/-5 мм (7-17мм). | 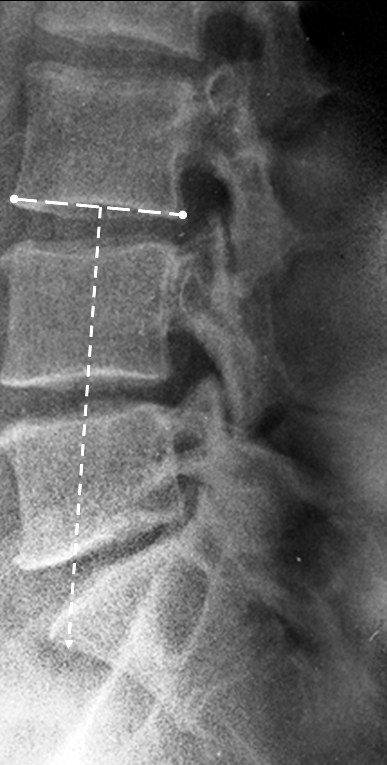
| Рисунок 3. Метод Фергюсона для оценки поясничного лордоза [17]: В норме на боковой рентгенограмме перпендикуляр, опущенный из середины каудальной замыкательной пластинки тела L3 позвонка, проходит через передне-верхний угол крестца; при гиперлордозе он отклоняется кпереди, при сглаженности лордоза - кзади. Здесь – сглаженность |
ii. Грудной кифоз
1. Норма у детей до 40°, у взрослых – до 50°. Кифоз более 60° - выраженный [15].
2. При необходимости экспертной оценки грудного гиперкифоза – измерение индекса кифоза (рис.4):
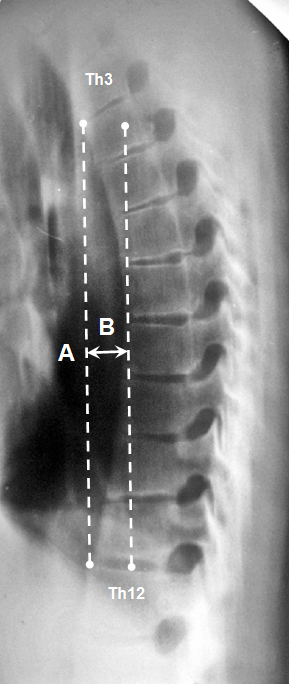
| Рисунок 4. Метод оценки грудного кифоза: На боковой рентгенограмме измеряют 2 величины: А - расстояние от передне-верхнего края Th3 позвонка до нижне-переднего края Th12; В - максимальная дистанция от линии А до переднего края позвоночного столба. Индекс грудного кифоза (ИК) = В/А. Величина его оценивается в бальной системе: до 0,09 - норма или 0 баллов; 0,09-0,129 - 1 балл; 0,130-0,169 - 2 балла; 0,170 и более - 3 балла. [18] |
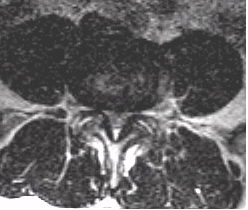
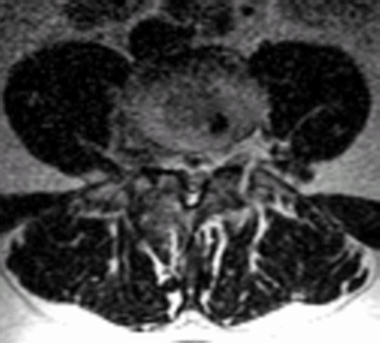
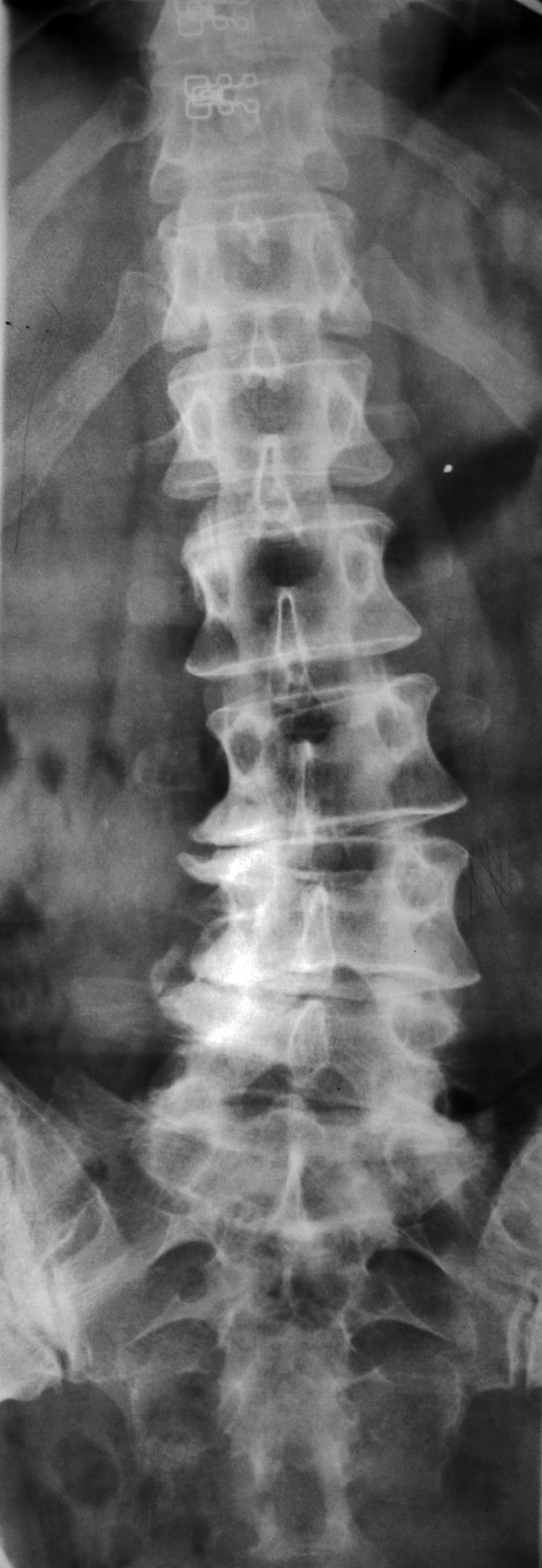
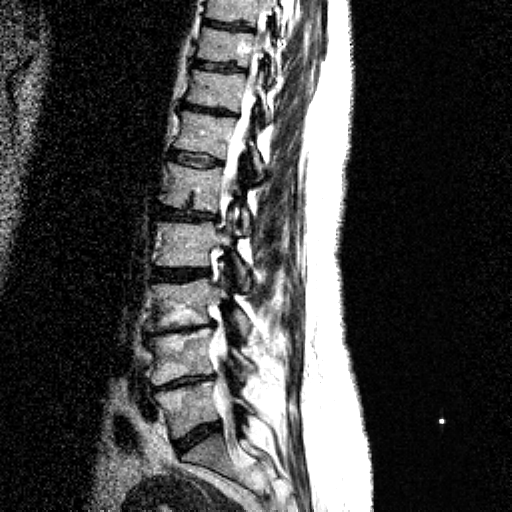
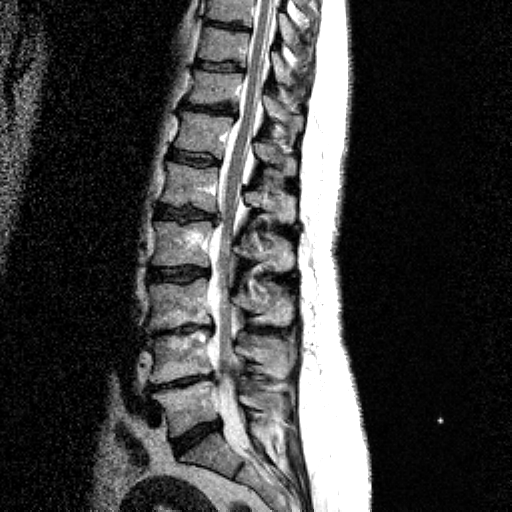
НАЛИЧИЕ СМЕЩЕНИЙ ПОЗВОНКОВ И ЕГО ОЦЕНКА
Рентгенографические критерии Познера [19] наличия патологического смещения: переднее смещение >8% (L1-L5) или 6% (L5-S1) от длины тела позвонка; угловое смещение (ротация) > 9° (L1-L5) или > 10° (L5-S1).
a. Смещение вперед (антелистез). Если сопровождается наличием дефекта (дефектов) в дуге позвонка – истинный спондилолистез. Указать смещение в миллиметрах или по отношению к сагиттальному размеру тела смещенного позвонка и степень спондилолистеза. Патологическими при проведении функциональных проб при спондилографии являются смещения более 3,5 мм. При статических КТ и МРТ смещений быть не должно. Степени смещения:
i. смещение менее, чем на половину сагиттального размера тела позвонка
ii. смещение более, чем на половину сагиттального размера тела позвонка, но менее, чем на целый позвонок
iii. полный спондилолистез – полная потеря контакта с нижележащим позвонком («соскальзывание»).
При отсутствии дефекта дуги – дистрофический антелистез. Величина смещения в миллиметрах (измеряется от линии, проведенной по задним поверхностям тел несмещенных выше и нижележащих позвонков), либо в процентах по Dupuis (пункт 7 и рис. 5).
б. Смещение назад (ретролистез). Выраженность смещения в миллиметрах (измеряется от линии, проведенной по задним поверхностям тел несмещенных выше и нижележащих позвонков), либо в процентах по Dupuis (пункт 7 и рис. 5).
Переднее либо заднее смещение для более точной их характеристики измеряют по Dupuis [20]. В этом случае исключается влияние проекционного увеличения, так как смещение оценивается в относительных величинах (в процентах длины тела позвонка).
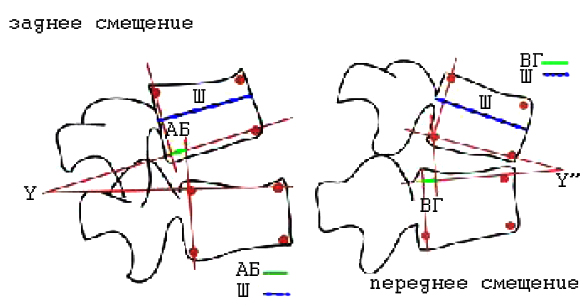
| Рисунок 5. Точное измерение смещений позвонков по Dupuis с соавт. [20]. Ш – ширина смещенного позвонка. АБ – заднее смещение (АБ/Шх100). ВГ – переднее смещение (ВГ/Шх100). Углы между смещенными позвонками измеряются после проведения линий, перпендикулярных к задним контурам тел позвонков. |
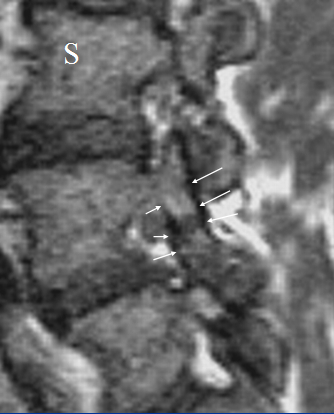
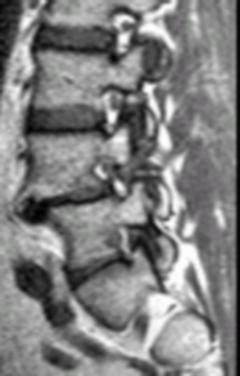
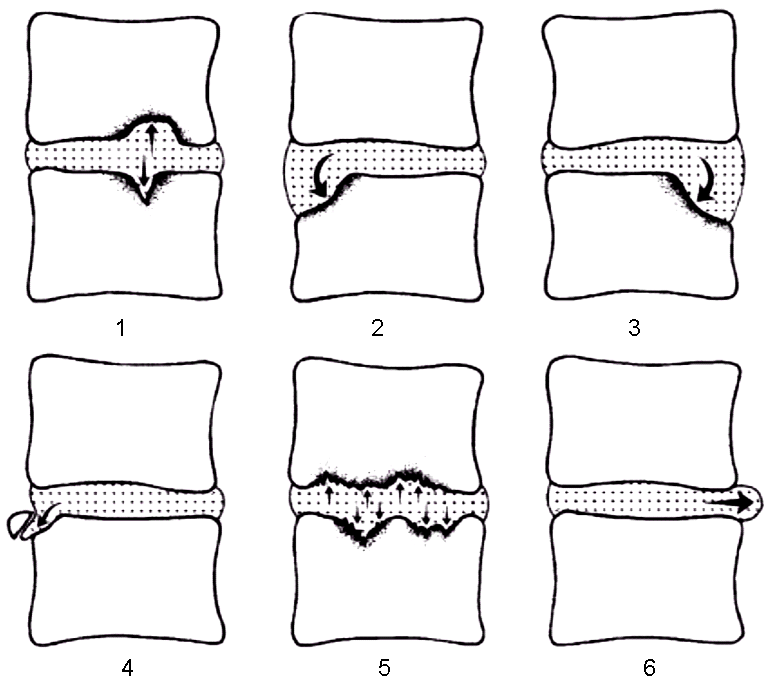
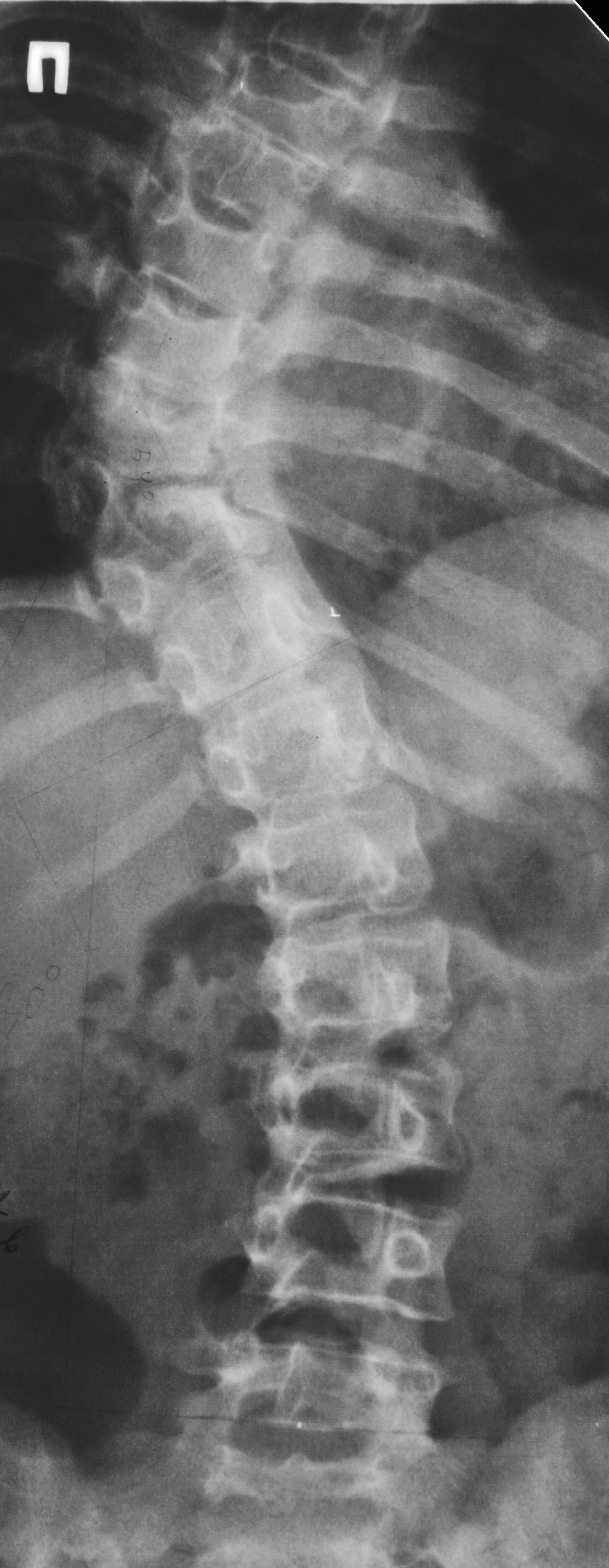
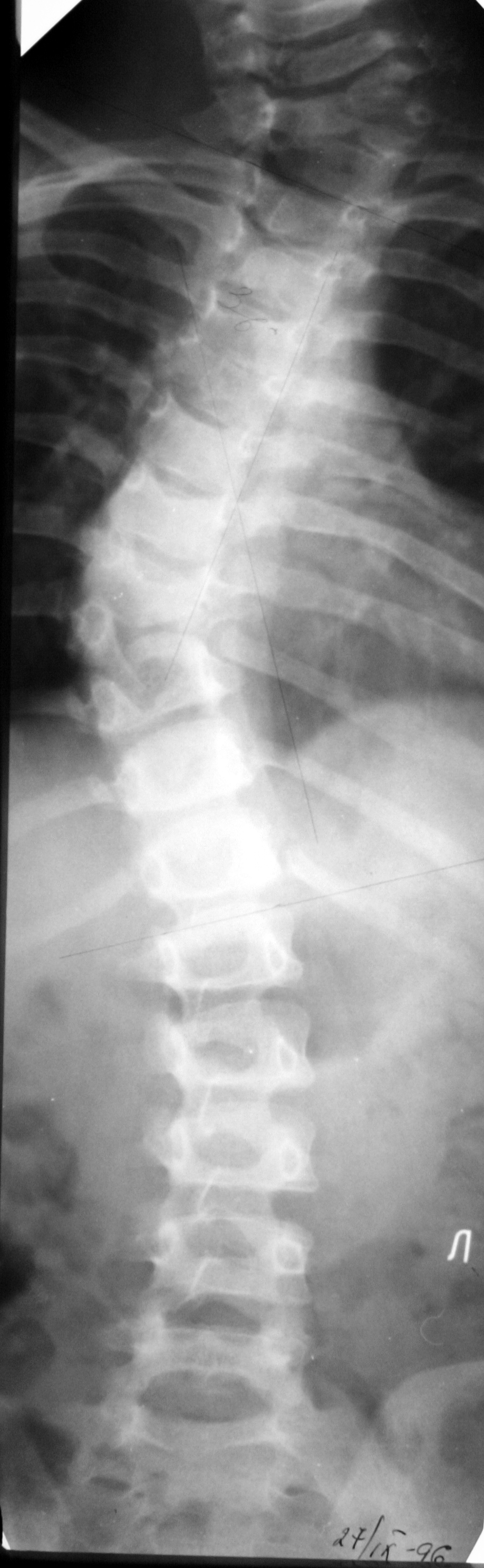
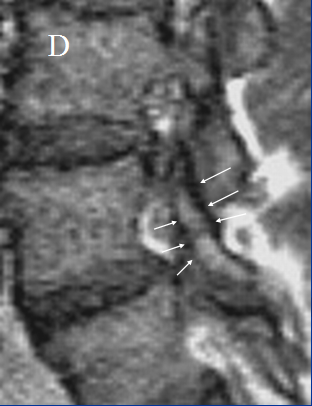
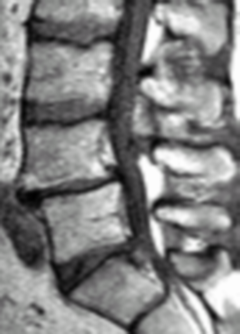
Отличие истинного спондилолиза от дистрофических антелистеза и ретролистеза базируется на визуализации дефекта (прямой признак) в дуге позвонка и локального расширения позвоночного канала на уровне смещения (косвенный признак) вследствие разнонаправленных смещений дуги и тела позвонка (рис. 6).
| Рисунок 6. Виды спондилолистеза. Сравнение дистрофического антелистеза (а-г) и спондилолистеза вследствие спондилолиза (д-ж) | |||||
|
|
| 
| ||
| а. Дистрофический антелистез (сужение позвоночного канала на уровне смещения) | б. Расширение щелей межпозвонковых суставов – подвывих | в. Интактная межсуставная часть дуги слева | г. Интактная межсуставная часть дуги справа | ||
|
| | |||
| д. Истинный спондилолиз (расширение позвоночного канала на уровне смещения, утолщение эпидуральной клетчатки) | е. На поперечном срезе видны щели спондилолиза и расширение позвоночного канала | ж. Малые стрелки – интактные межсуставные части дуг, толстые стрелки – щели спондилолиза | |||
ОЦЕНКА МЕЖПОЗВОНКОВЫХ ДИСКОВ
a. Высота (не изменена, увеличена, уменьшена, диск отсутствует)
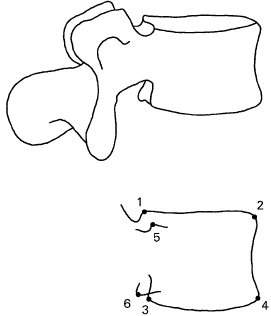
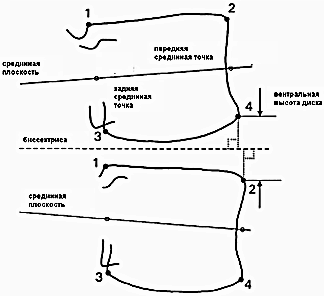
b. Методика измерения высоты диска (рис.7) [21].
| 
|
| Рисунок 7(а). Метод определения проекций углов тел позвонков. Поясничный позвонок, косой вид сверху при небольшой аксиальной ротации влево. Цифрами обозначены углы позвонков, являющиеся максимально удаленными точками их контуров. Имеются два передних (2, 4) и четыре задних угла (1, 3, 5, 6). Измерение высоты диска проводится с использованием углов 1-4. | Рисунок 7(б). Схема измерения высоты диска. Строятся передние и задние срединные точки, срединные плоскости и их биссектрисы. Передняя высота диска определяется суммой расстояний от угла 4 краниального позвонка и угла 2 вентрального позвонка о биссектрисы. Чтобы компенсировать различия, вызваные укладкой и увеличением, высота вентрального диска делится на среднюю глубину (среднее между краниальной и каудальной глубиной) каудального позвонка. Корректировка преобразует измеренную высоту в высоту диска под стандартным углом лордоза. Стандартизация угла позволяет сравнение высоты диска с радиографии, сделанной в различных укладках |
c. Структура диска (более надежно оценивается на КТ и МРТ) – не изменена, газ в полости диска (вакуум-эффект), дегидратация пульпозного ядра, потеря структуры диска – нет разницы между фиброзным кольцом и пульпозным ядром.
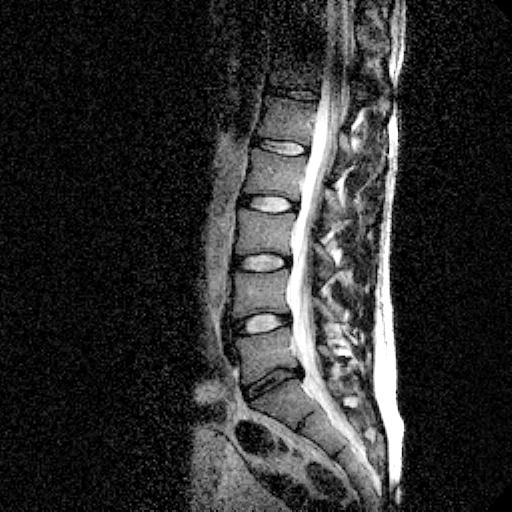
d. Рабочая классификация стадий дистрофических изменений межпозвонкового диска на МРТ (рис.8):
i. Отсутствие изменений – стадия 0.
ii. Полосовидная дегидратация (снижение сигнала на T2-взвешеных изображениях) пульпозного ядра – стадия 1. Эта стадия является рентген-негативной.
iii. Отсутствие дифференцировки пульпозного ядра и фиброзного кольца, гомогенно низкая интенсивность сигнала межпозвонкового диска на T2-взвешеных изображениях, с отсутствием уменьшения высоты диска, либо с ее умеренным, не более 1/3-2/3, уменьшением – стадия 2.
iv. Уменьшение высоты диска более, чем на 2/3, отсутствие нормальной структуры диска, кольцевидные краевые остеофиты тел позвонков - стадия 3 (рис. 2).
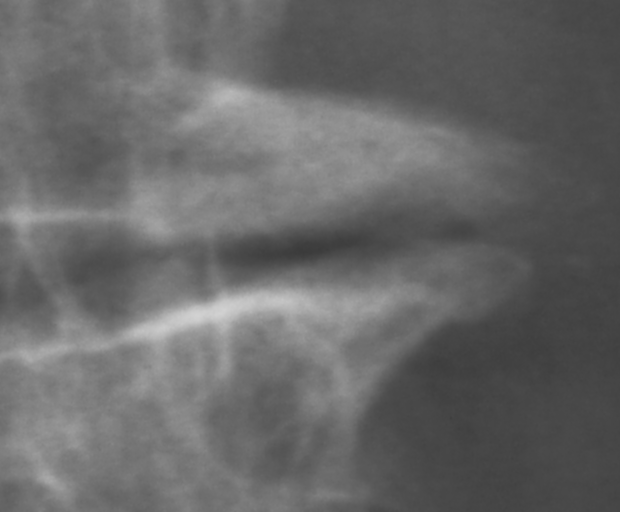
v. Фиброзный или костный анкилоз тел позвонков на почве дистрофических изменений – 4 стадия. Ее признаки: наличие кальциноза диска, распространяющегося от верхней до нижней замыкательных пластинок по данным КТ (рис.3); отсутствие контура замыкательных пластинок на МРТ и заполнение полости диска костной тканью; отсутствие разграничения между смежными телами позвонков хотя бы на одном срезе.
e. Состояние субхондальных отделов тел позвонков:
i. Субхондральный склероз (нет, сомнительный, определенный, выраженный) – для спондилографии и КТ, наиболее чувсвтвительный метод выявления остеосклероза – КТ. Выраженный остеосклероз виден и на МРТ.
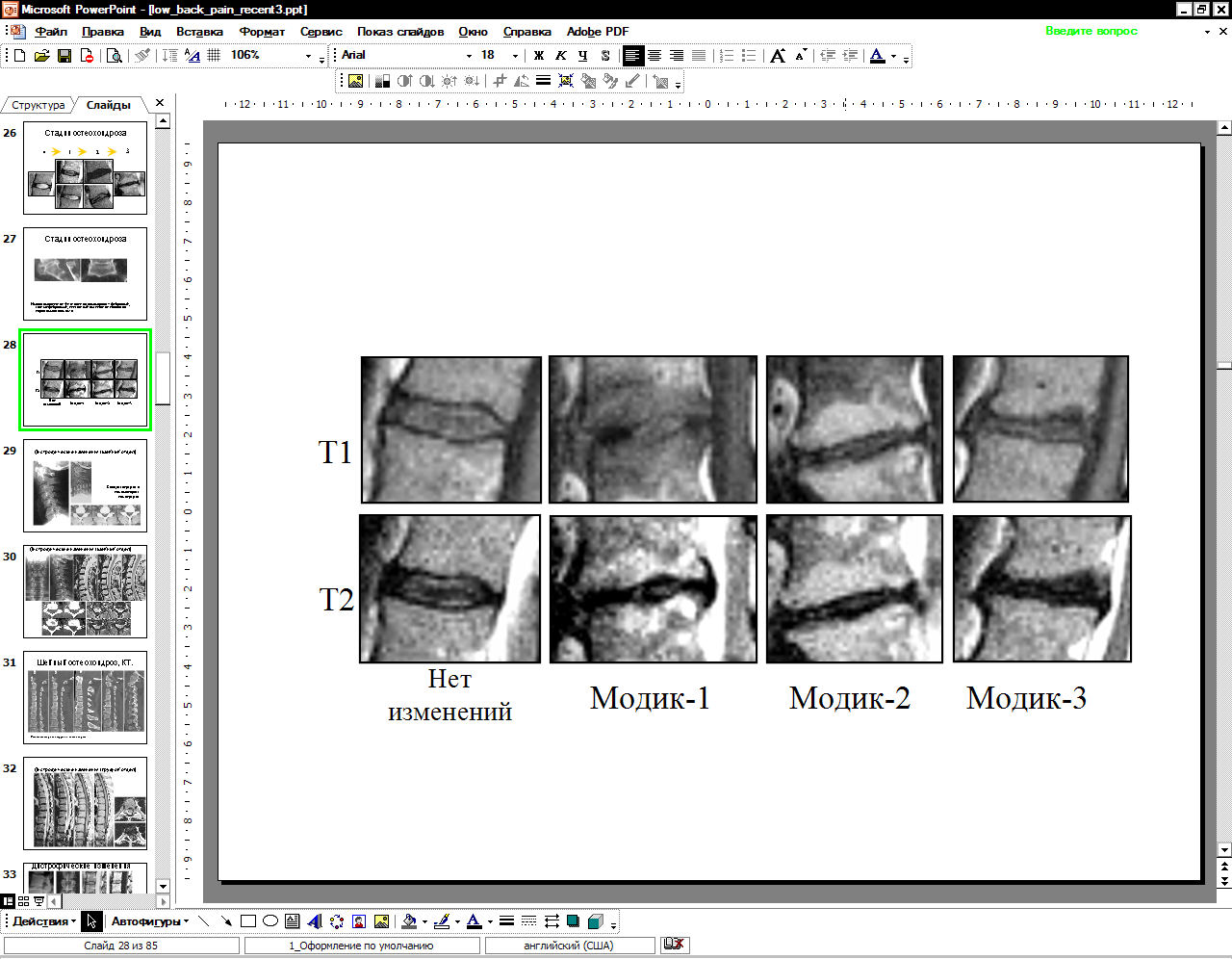
ii. Изменения по Modic [22], которые являются разными стадиями дистрофического процесса, могут развиваться последовательно, но встречаются не обязательно (видны на МРТ, рис. 9):
1. Субхондральные изменения по Модик 1 (отек костного мозга - гиперсигнал на T2W и гипосигнал на T1W изображениях).
2. Субхондральные изменения по Модик 2 (жировая конверсия костного мозга - гиперсигнал на T2W и T1W изображениях).
3. Субхондральные изменения по Модик 3 (остеосклероз - гипосигнал на T2W и T1W)
|
| 
| 
| 
| ||
| а. нормальный диск | б. дистрофические изменения 1 стадии | в. дистрофические изменения 2 стадии | г. дистрофические изменения 3 стадии | ||
| Рисунок 8(а-г). Рабочая классификация стадий дистрофических изменений межпозвонкового диска. | |||||
iii. Деструкция костных замыкательных пластинок (рис. 8(е-л))
1. полная
2. частичная (субхондральные каверны – есть, нет).

| 
|
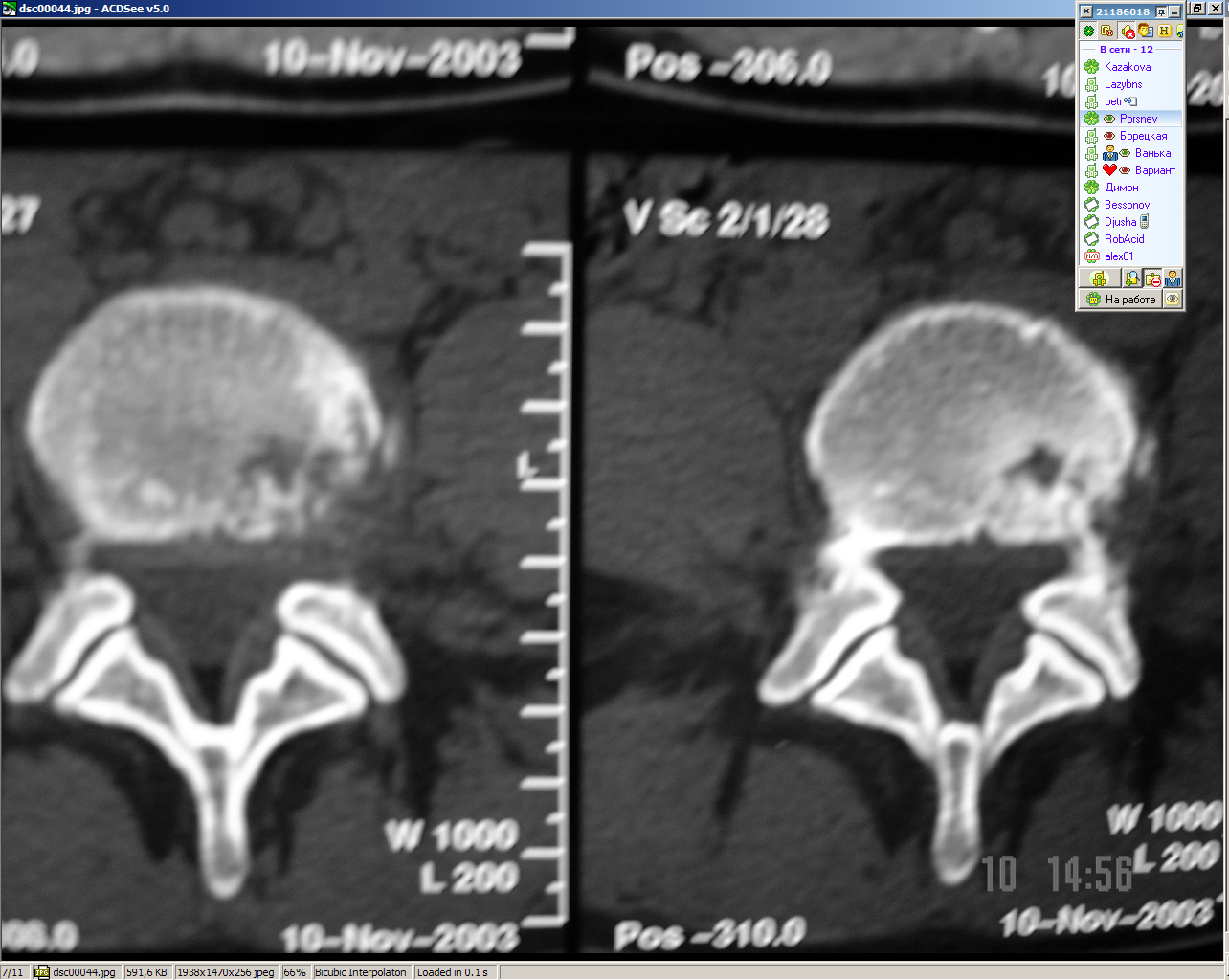
| Рисунок 8(д). Рабочая классификация стадий дистрофических изменений межпозвонкового диска. 4 стадия дистрофических изменений: кистный анкилоз тел позвонков по данным мультисрезовой КТ (сагиттальная и фронтальная реконструкции). | |
|
|
| |||
|
|
| |||
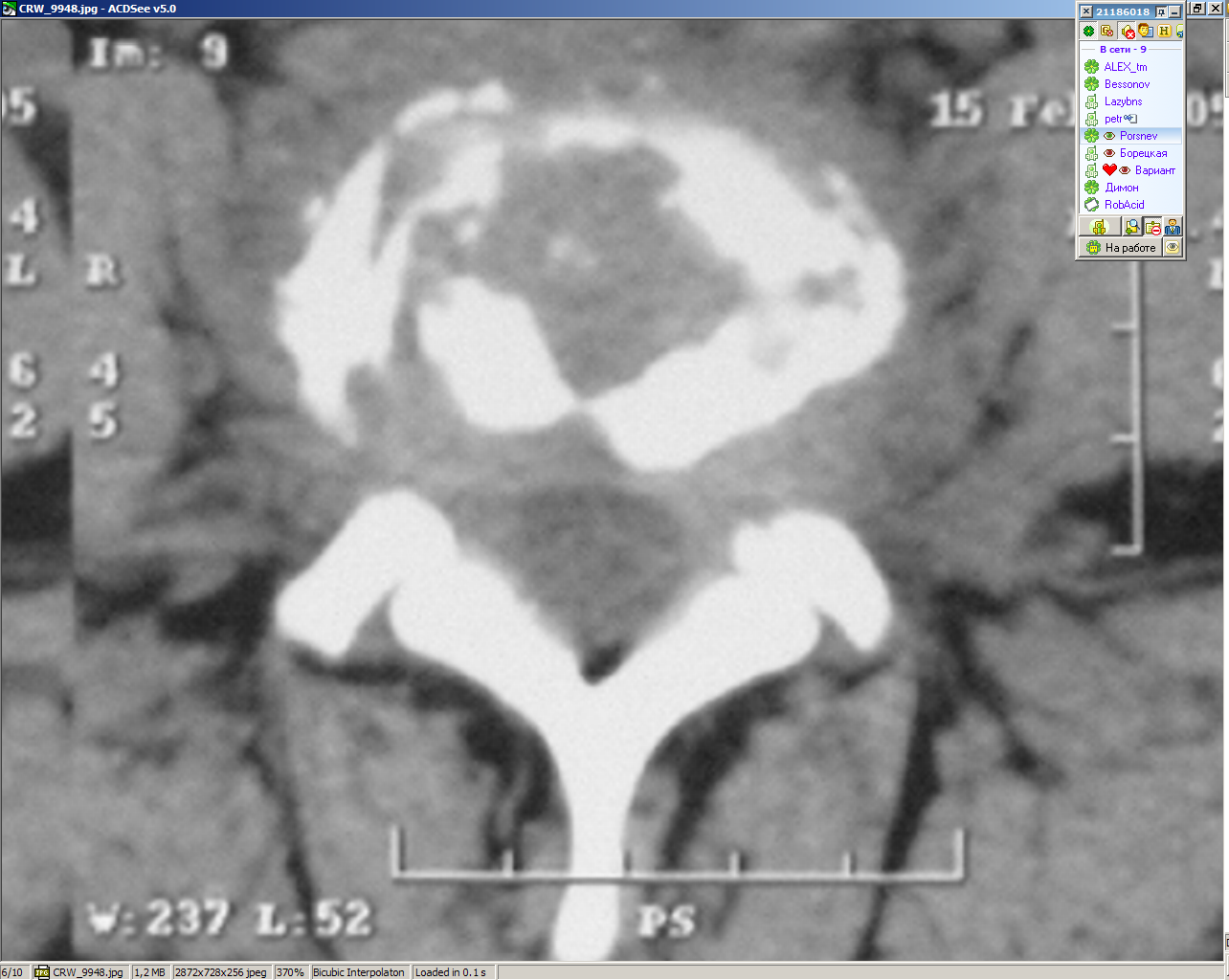
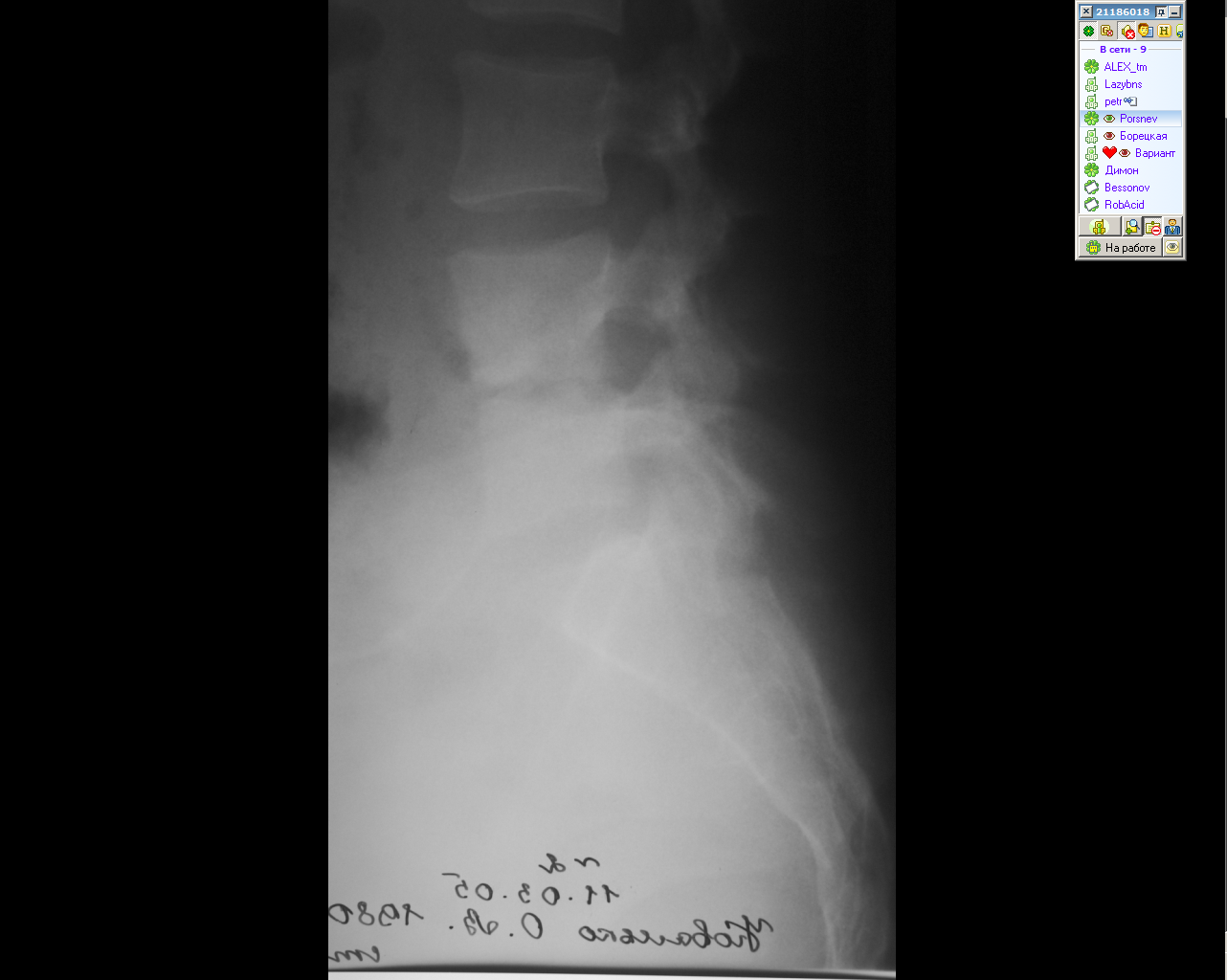
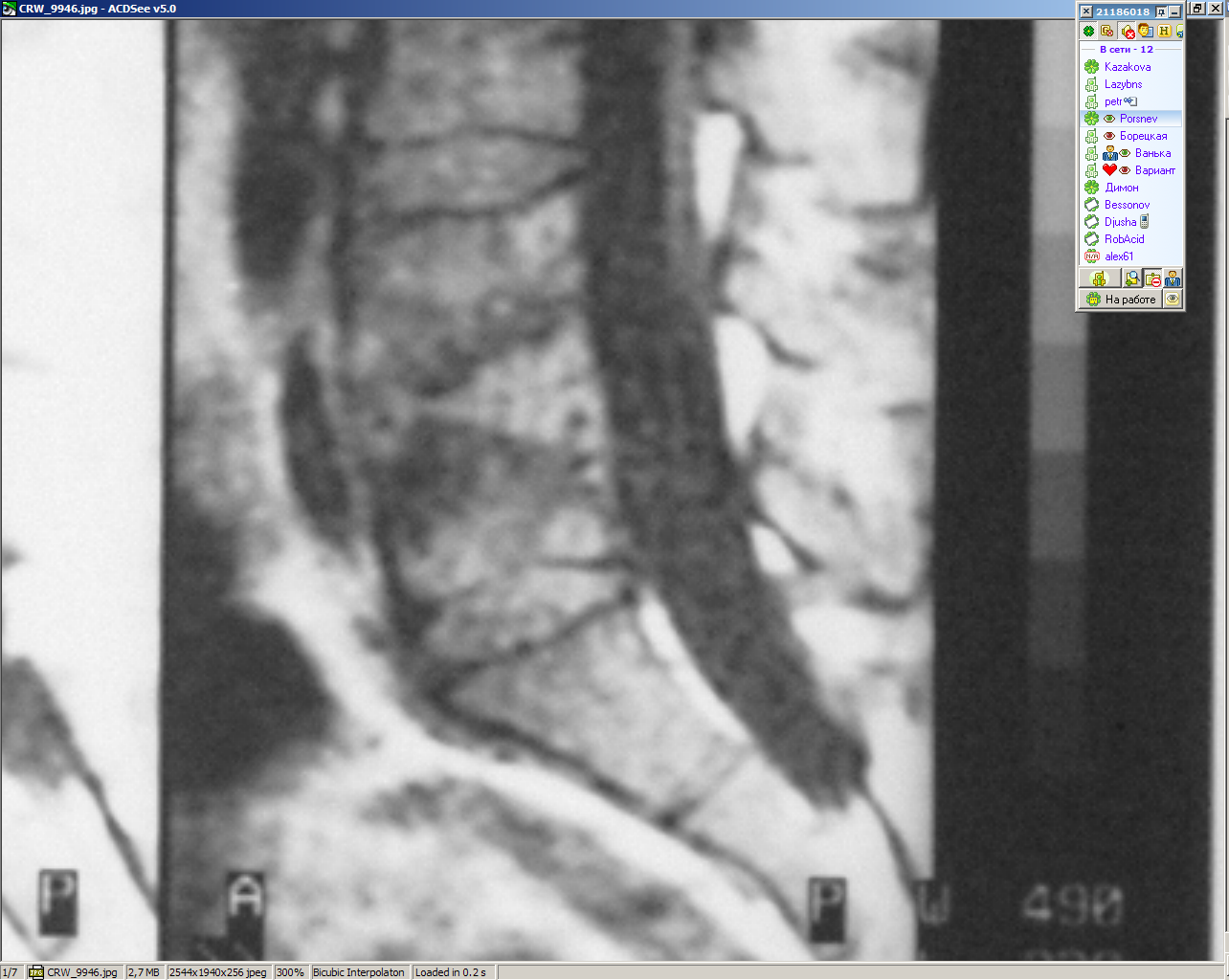
| Рисунок 8(е-з). Туберкулезный спондилит. Полная деструкция замыкательных пластинок по данным КТ (е), рентгенографии (ж) и МРТ (з). Частичная деструкция замыкательной пластинки на КТ (и), рентнегограмме (к) и МРТ (л) | |||||
f. Наличие остеофитов тел позвонков (рис. 10)
i. Линейные (остеохондроз)
ii. Клювовидные (спондилез)
iii. Локализация (по зонам – см. ниже, а также отличить, фокальные или кольцевидные).
g. Наличие смещений дисков
i. Внутрипозвонковая грыжа (грыжа Шморля, рис. 11)
ii. Диффузное выбухание диска (выпячивание вещества диска за пределы его анатомической полости на протяжении более, чем половины (180 градусов) его окружности (рис. 12)
1. симметричное
2. асимметричное (указать, в какой зоне больше выражено)
|
| Рисунок 9. Субхондральные дистрофические изменения тел позвонков, впервые описанные Modic с соавт. [22]. |
|
|
| |||
| Рисунок 10(а). Линейные остеофиты тел позвонков (остеохондроз) | Рисунок 10(б).Клювовидные остеофиты тел позвонков (деформирующий спонидилез)
| |||
|
|
Рисунок 11. Варианты грыж дисков 1 – центральная грыжа Шморля
2 – передняя грыжа Шморля
3 – задняя грыжа Шморля
4 – limbus vertebra
5 – болезнь Шойермана-Мау
6 – экструзия диска
| |||
iii. Фокальное смещение диска – грыжа.
1. грыжа диска на широком основании (смещение диска за пределы его полости, занимающее от ¼ до ½ его окружности)
2. фокальная грыжа диска (смещение диска за пределы его полости, занимающее менее ¼ его окружности)
3. варианты грыж дисков:
a. Протрузия диска – грыжа диска, максимальный размер которой располагается на уровне ее шейки (рис. 13а).
b. Экструзия диска - грыжа диска, максимальный размер которой в любой плоскости располагается вне ее шейки. Следует понимать, что возможно сочетание диффузного выбухания диска и его грыжи в одном и том же сегменте позвоночника.
| Рисунок 12(а). Симметричное диффузное выбухание диска | Рисунок 12(б). Асимметричное диффузное выбухание диска, больше выраженное в центральной и заднебоковой зонах слева |
Нередко встречается ситуация, когда остеофиты и смещенные фрагменты межпозвонкового диска, особенно кальцинированные, отличить не представляется возможным. Кроме того, иногда невозможно отличить диффузное выбухание диска от грыжи, либо их сочетания, потому что в поперечной плоскости нет четкой границы между дискомедуллярным конфликтом и его фрагментом. В таких случаях допускается использование термина «дискоостеофитический комплекс» (рис. 14), который отражает реально существующий патологический процесс (сочетание остеофитов и смещения диска за пределы его анатомических границ), с указанием той зоны, в котором радиальный размер (перпендикулярный окружности межпозвонкового диска) смещения и остеофита максимален при наличии его асимметрии.
4. описание локализации грыж дисков:
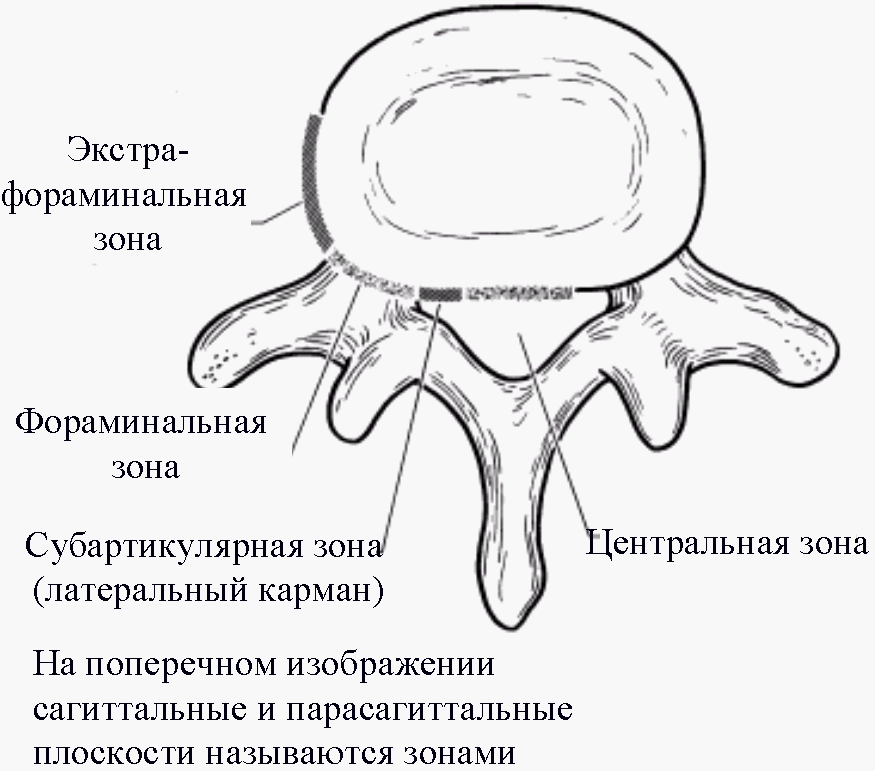
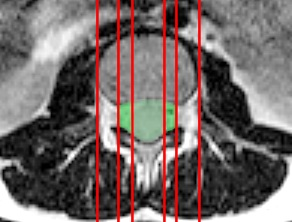
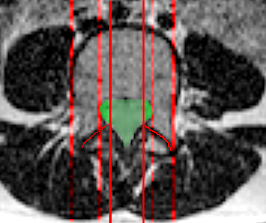
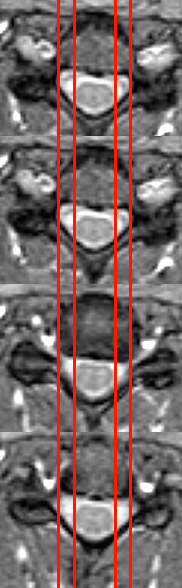
a. в поперечной плоскости (выделяется 4 зоны, центральная – между сагиттальными плоскостями, проведенными вертикально через самую медиальную точку щели дугоотростчатого сустава справа и слева; заднебоковая, или субартикулярная – между параллельными сагиттальными плоскостями, одной проведенной через самую медиальную точку щели дугоотростчатого сустава, а второй – через медиальный контур ножки дуги позвонка; фораминальная, ограниченнная плоскостями, проведенными через медиальный и латеральный контур ножки дуги позвонка, то есть естественными границами межпозвонкового отверстия; экстрафораминальная – расположенная снаружи от фораминальной (рис. 16) [23].
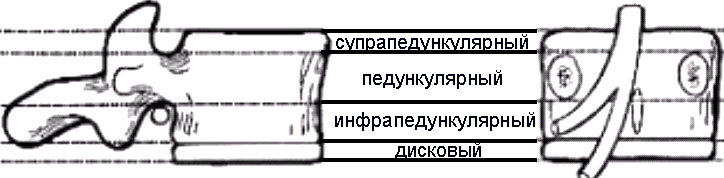
b. по высоте выделяется 4 уровня (рис. 15): супрапедикулярный, педикулярный, инфрапедикулярный и дисковый, границы между ними проходят по поперечным плоскостям, проведенным через верхние и нижние границы полости диска и через верхние и нижние контуры ножек дуг позвонков (рис.). Смещение фрагмента диска по вертикали называется миграцией, необходимо указать уровень миграции грыжи диска.
|
|
| ||||||
| а. Протрузия диска (максимальный размер грыжи AB - на уровне шейки) | б. Экструзия диска (максимальный размер грыжи AB в поперечной плоскости больше размера на уровне шейки) | в. Экструзия диска (максимальный размер грыжи AB в сагиттальной плоскости больше размера на уровне шейки) | ||||||
| Рисунок 13(а-в). Схематическое изображение протрузии (а) и экструзии (б, в) диска. | ||||||||
| 
| 
|
| Рисунок 14(а). Иллюстрация «дискоостеофитического комплекса в сегменте L4-L5. На сагиттальном срезе видно смещение диска как вперед, так и назад, причем и спереди и сзади есть признаки экструзии (белые стрелки). На поперечном срезе видно циркулярное смещение диска без признаков фокальности. Имеется спондилоартроз 2-3 стадии. | Рисунок 14(б).На увеличенном фрагменте изображения черными стрелками показаны краевые остеофиты тел позвонков | |
|
| Рисунок 15. Уровни, в соответствии которыми отмечается смещение фрагментов дисков по вертикали [23] | ||
|
| Рисунок 16. Схема определения локализации грыж в поперечной плоскости | ||
|
| 
| |
| а. Пояснично-крестцовый отдел | б. Грудной отдел | в. Шейный отдел | |
| Рисунок 17.Локализация зон (отграничены линиями), принятых для описания локализации смещений межпозвонковых дисков. | |||
Дата добавления: 2018-11-24; просмотров: 1485; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!