Частота и распространенность цирроза печени
Число больных с заболеваниями печени в течение последних десятилетий неуклонно увеличивается. Преимущественно это больные острыми и хроническими вирусными гепатитами и их конечными формами, такими как цирроз печени и портальная гипертензия. Эти состояния являются причиной высокой инвалидизации и смертности населения как развитых, так и отсталых стран. Так, в настоящее время в мире насчитывается 500 млн носителей вируса гепатита В и С, из которых у 30 % развиваются хронический гепатит и цирроз печени. Ежегодно первично заболевают гепатитом более 50 млн, а умирают до 1,5 млн человек. По данным ВОЗ, инфекционный гепатит занимает 9‑е место среди причин смертности, следуя непосредственно за хроническими заболеваниями легких и заметно опережая СПИД. Заражение инфекционным гепатитом А может происходить через пищу и воду, что таит в себе опасность эпидемического распространения. Сывороточный гепатит передается через кровь и половым путем, что приводит к увеличению числа болеющих гепатитом В и С, часто заканчивающихся циррозом печени. Заболеванию подвержены люди любого возраста, но чаще болеют дети и лица средних лет. Поскольку гепатит может протекать без ярких клинических проявлений, в стертой, безжелтушной форме или под маской других заболеваний (например, ОРВИ), то диагностика его может быть запоздалой, что увеличивает вероятность распространения и хронизации процесса. В связи с этим первыми признаками гепатита могут быть его осложнения, вызванные грубыми органическими изменениями в печени – кровотечение из варикозных вен пищевода, асцит, печеночная недостаточность. Лечение в таких случаях становится запоздалым, трудоемким, дорогим и менее эффективным.
|
|
|
Каковы же причины неуклонного роста заболеваемости острым и хроническим гепатитом? Таких причин несколько. Прежде всего, трудности диагностики малосимптомных форм гепатита, которые нередко проходят под маской простудных заболеваний или желудочно‑кишечных расстройств. Эти больные могут быть своевременно не выявлены, санитарно‑эпидемиологические мероприятия не проведены, что способствует переходу заболевания в хроническую форму. Такие больные могут быть заразны на протяжении длительного времени.
Избыточное употребление алкоголя, равно как ухудшение экологии среды обитания людей (ухудшение качества продуктов питания, воды и воздуха) способствует накоплению вредных химических элементов в клетках и тканях, дистрофии гепатоцитов, снижению неспецифической резистентности и аллергизации организма.
Известно, что неблагополучными эпидемическими очагами гепатита являются страны Азии и Африки, где ежегодное число заболевших гепатитом больше, чем в северных регионах планеты. Расширение миграционных процессов в наше время в значительной степени способствует выравниванию эпидемиологической обстановки. Перемещаясь на север жители южных стран «везут» с собой заболевания печени (эхинококкоз, гепатит, цирроз).
|
|
|
Распространение наркомании не только пагубно влияет на клетки головного мозга и печени, но и является способом прямой передачи вируса сывороточного гепатита В, С, D и других. Способствуют распространению парентерального гепатита «сексуальная революция» и вредные тенденции моды (татуировка, пирсинг).
К сожалению, одним из факторов передачи гепатита является увеличение числа хирургических вмешательств и гемотрансфузий. Этому способствуют и успехи развития хирургии, анестезиологии, пластической хирургии, трансплантологии, возросшая частота тяжелой техногенной травмы. Сегодня довольно широко распространены операции, о которых 20–30 лет назад не помышляли даже специалисты (или выполняли очень редко) – аорто‑коронарное шунтирование, артропластика, панкреатодуоденальная резекция, резекция печени, пересадка органов (почки, сердце, печень, легкие). Все эти операции сопровождаются переливанием значительных объемов донорской крови. Нарушение эпидемиологического режима на любом этапе лечения таких больных может привести к непоправимой беде.
|
|
|
Поэтому очень важно соблюдать все разработанные требования для предупреждения внутрибольничного заражения гепатитом.
Таким образом, большое число факторов, способствующих заражению вирусным гепатитом, высокий уровень хронизации процесса и его неблагоприятных исходов обусловливают актуальность проблемы лечения и профилактики заболеваний печени.
Цирроз печени
Цирроз печени – это конечная стадия ряда хронических воспалительных заболеваний печени, которая характеризуется гибелью гепатоцитов с образованием узлов‑регенератов и соединительнотканных перемычек, нарушением портокавального кровотока и всех функций органа. Из определения следуют три основные положения. Во‑первых, это не самостоятельное заболевание, а исход многих патологических процессов происходящих в паренхиме печени. Во‑вторых, при циррозе имеется выраженная диффузная структурная перестройка печеночной ткани с гибелью значительной массы гепатоцитов, нарушением архитектоники печеночной дольки, формированием на их месте узлов из метаплазированных клеток‑регенератов, окруженных мощными соединительнотканными перегородками. В‑третьих, такая деструктуризация печеночной ткани приводит к нарушению портокавального кровотока в печени и всех ее функций.
|
|
|
Этиология и патогенез
Длительное время единственной причиной цирроза печени считалась хроническая алкогольная интоксикация. Алкоголь является гепатотоксическим веществом, приводящим к жировой дистрофии печени. Однако в последующие годы цирроз печени был выявлен у больных, не употребляющих алкоголь, но перенесших вирусный гепатит. Такая связь наблюдается у 60–80 % больных. Число вирусов, вызывающих гепатит, постоянно увеличивается и сегодня известно более десяти их видов, наиболее частыми возбудителями гепатита являются вирусы А, В, С, D. Внедряясь в гепатоцит, они вызывают разрушение клетки. Если больной не умирает в остром периоде заболевания от печеночной недостаточности, погибшие гепатоциты замещаются регенерирующими клетками и соединительной тканью, и развивается цирроз печени.
Тем не менее алкоголизм многие исследователи называют второй по частоте причиной, вызывающей цирроз печени. По их данным, хроническая алкогольная интоксикация на протяжении ряда лет способна привести к деструкции гепатоцита и печеночной дольки. Другие исследователи полагают, что злоупотребление алкоголем и связанные с ним изменения печени (жировая дистрофия) являются лишь благоприятным фоном для вирусной инвазии – истиной причины заболевания.
Большое значение в возникновении хронического гепатита и цирроза печени занимают лекарственные препараты и химические интоксикации. Известно токсическое воздействие на печень фторсодержащих ингаляционных анестетиков (фторотан), антибиотиков (эритромицин, рифампицин), противотуберкулезных препаратов (изониазид), противовоспалительных (парацетамол) и противосудорожных средств (валпроат натрия в сочетании с фенобарбиталом), антидепрессантов (амитриптилин). Некоторые из них больные принимают длительное время и без соответствующего медицинского контроля. Химические производства, лаборатории, сельскохозяйственная химия, бытовые и транспортные загрязнения могут вызывать повышение концентрации ядовитых веществ в воздухе, воде, почве и пищевых продуктах. Они могут накапливаться в тканях организма и быть причиной иммунных и аутоиммунных процессов в печени, вызывая дегенерацию, метаплазию и гибель гепатоцитов.
Значительная роль в этиологии цирроза печени принадлежит многочисленным метаболическим нарушениям в организме, связанным с генетическими ферментативными расстройствами. К ним относятся гемохроматоз, болезнь Вильсона, дефицит а 1‑антитрипсина и ряд других нарушений. Гемохроматоз связан с избыточным накоплением в крови железа. При этом оно куммулируется в клетках печени, способствуя развитию цирроза. При болезни Вильсона происходит избыточное накопление в крови и тканях организма меди. Это приводит к нарушению функции центральной нервной системы и циррозу печени. При дефиците – антитрипсина развиваются эмфизема легких и цирроз печени.
Причиной цирроза печени может быть воспалительный процесс бактериальной природы в желчевыводящей системе, при котором развиваются холестаз, холангит, микроабсцедирование и склерозирование печеночной ткани. Аналогичные изменения могут возникать в результате паразитарной инвазии в печень (гельминтозы, амебиаз, эхинококкоз и др.).
Хронические и острые заболевания сердечно‑сосудистой системы могут явиться причиной портальной гипертензии и изменений в печени, характерных для цирроза. Так, повышение давления в верхней полой вене вследствие склерозирующего перикардита, пороков сердца с правожелудочковой недостаточностью, болезни Такаясу (стеноз верхней полой вены) могут резко затруднять портокавальный кровоток в печени и приводить у циррозу печени. Аналогичные изменения наблюдаются при болезни Бадда‑Киари – склерозе и тромбозе печеночных вен на уровне впадения их в нижнюю полую вену.
Несмотря на рассмотренное множество известных причин, вызывающих цирроз печени, есть пациенты, страдающие этим заболеванием, у которых при тщательном обследовании не удается обнаружить анамнестических или лабораторных указаний на его причину. В таких случаях говорят о криптогенном циррозе печени, который встречается у 5‑15 % больных.


Рис. 77. Вид печени при мелкоузловом (А) и крупноузловом (Б) циррозе
Макроскопически при циррозе печени наблюдается увеличение или уменьшение объема органа, изменение цвета от вишневокоричневого до «кирпичного» или серого. Поверхность печени становится бугристой, консистенция более плотной. Выделяют мелкоузловую и крупноузловую формы цирроза печени. При мелкоузловой форме – узлы одинакового размера, диаметром менее 3 мм. Большинство исследователей считают, что мелкоузловая форма характерна для ранней стадии болезни и наблюдается чаще при алкоголизме, обструкции желчных протоков, нарушенном оттоке венозной крови, гемохроматозе (рис. 77). При крупноузловой форме – узлы различной величины, намного больше 3 мм в диаметре. Некоторые из них достигают нескольких сантиметров. Соединительнотканные перегородки между узлами часто бывают широкими, втянутыми и выглядят как рубцы. Их выраженность определяет серый цвет печени и уменьшение ее размеров. Как правило, при таких изменениях бывает усилен венозный рисунок на связочном аппарате печени и брюшине в непосредственной близости от нее. При этом часто наблюдаются асцит, желтушность кожных покровов и внутренних органов. На разрезе видны те же узлы и плотные соединительнотканные перемычки, венозный рисунок печени обеднен, цвет ткани оранжевый или серый.
При микроскопическом исследовании дольчатое строение паренхимы печени с характерным расположением венозных сосудов, артериол и желчных капилляров, искажено. Вместо печеночных долек определяются узлы‑регенераты, состоящие из округлых, беспорядочно лежащих клеток разного размера. Портальные синусы и центральная вена отсутствуют или резко деформированы. Узлы окружены широкими прослойками соединительной ткани с редкими венозными, артериальными сосудами и желчными потоками (рис. 78).

Рис. 78. Микроскопическая картина цирроза печени: А – узлы‑регенераты; Б – широкие соединительнотканные перемычки
Клиническая картина и данные объективного исследования
Клиническая картина при циррозе печени может быть весьма разнообразна и зависит от выраженности изменений в паренхиме печени и ее функционального состояния. Только половина всех больных циррозом печени обращаются к врачу с жалобами на ноющие боли в правом подреберье, чувство тяжести в животе, плохой аппетит, быстрое насыщение, увеличение живота, быструю утомляемость, потемнение мочи после употребления алкоголя и других погрешностей в диете. Нередко больные указывают на перенесенный гепатит, злоупотребление алкоголем, наркоманию. При осмотре – кожа сухая, серо‑желтоватого цвета, питание нормальное или сниженное, при том, что живот кажется непропорционально увеличенным. На передней брюшной стенке часто заметен усиленный венозный рисунок. При пальпации живота может определяться передний край печени, который спускается ниже реберной дуги, плотный на ощупь. У не полных больных удается определить бугристую поверхность печени. Перкуторно часто определяется свободная жидкость в отлогих местах брюшной полости, большое ее количество (5–8 литров) обусловливает увеличение объема и напряжение живота, «зыбление» передней брюшной стенки при постукивании кончиками пальцев.
Около 30 % больных узнают о циррозе печени как о случайной находке при обследовании по поводу другой патологии или при диспансерном обследовании. Они не предъявляют жалоб и не считают себя больными, поскольку продолжают выполнять привычную для себя работу и некоторое беспокойство (тянущие боли в правом подреберье, увеличение живота и др.) объясняют другими причинами.
Примерно 20 % больных поступают в стационар с осложнениями цирроза печени – острой печеночной недостаточностью, напряженным асцитом, кровотечением из варикозно расширенных вен пищевода. Выраженность острой печеночной недостаточности может быть различной – от появления едва заметной желтухи до печеночной комы. Часто в таких случаях есть указания на наличие у больного алкогольной или наркотической зависимости, хронического гепатита, цирроза печени. Появляется желтушность кожных покровов, потемнение мочи, уменьшение ее суточного объема, увеличение живота, нарушение психики больного от заторможенности и неадекватной реакции на события до интоксикационного делирия и комы. Иногда у таких больных начинает резко нарастать асцит. Ограничение приема жидкости и применение диуретиков не вызывают желаемого эффекта. Нарастание асцита приводит к дыхательной недостаточности, невозможности находиться в горизонтальном положении (напряженный асцит). Нередко при физической нагрузке, натуживании, поднятии тяжести, кашле, наклонах туловища вперед возникают рвота темной почти неизмененной кровью, снижение артериального давления, потеря сознания. Кровотечение может быть достаточно обильным, приводить к выраженной анемии, а иногда к летальному исходу. У больных с выраженными изменениями паренхимы печени и декомпенсацией ее функции могут наблюдаться все 3 перечисленных осложнения (печеночная недостаточность, асцит, кровотечение из варикозно расширенных вен пищевода). Нередко такие больные умирают от прогрессирующей полиорганной недостаточности или кровотечения.
Течение цирроза печени зависит от выраженности деструкции печеночной ткани и соблюдения охранительного режима больным. Если острый гепатит, первопричина развития цирроза печени, протекал в легкой форме, был своевременно диагностирован и адекватно пролечен, а больной соблюдает диету с исключением острых блюд и алкоголя, то цирроз печени может развиваться очень медленно. В таких случаях через 10 лет после выявления заболевания, 50 % больных остаются компенсированными. Первично тяжелый деструктивный процесс в печени с развитием крупноузлового цирроза, нарушение больным диеты и злоупотребление алкоголем быстро приводят к декомпенсации функции печени и развитию таких тяжелых осложнений, как печеночная недостаточность, асцит, кровотечение из варикозных вен пищевода, что резко ухудшает прогноз заболевания. При этом лишь 16 % больных остаются живыми в течение 5 лет.
Лабораторная и инструментальная диагностика
В зависимости от выраженности морфологических и функциональных изменений печени диагностика цирроза может представлять определенные трудности или быть очень простой. Понятно, что при отсутствии жалоб, клинических и лабораторных проявлений весьма трудно поставить правильный диагноз. При этом могут помочь анамнестические указания о перенесенном вирусном гепатите, сведения об имеющейся или бывшей ранее алкогольной или наркотической зависимости, физикальные признаки увеличения печени и наличия асцита. Лабораторные данные могут показать небольшое повышение содержания билирубина в сыворотке крови, желчных пигментов в моче. При обострении хронического гепатита повышается уровень трансаминаз и щелочной фосфатазы.
В качестве инструментальных методов диагностики используют ультразвуковое исследование, дуплексное сканирование (допплерографию), компьютерную томографию, фиброгастродуоденоскопию, лапароскопию, биопсию печени. Ультразвуковое исследование может показать увеличение печени, уплотнение ее ткани, ширину внутрипеченочных и внепеченочных желчных протоков, наличие конкрементов в желчных путях, размеры и плотность поджелудочной железы, наличие свободной жидкости в отлогих местах брюшной полости. Дуплексное сканирование позволяет судить об увеличении диаметра воротной вены и замедлении кровотока в ней. При компьютерной томографии следует обратить внимание на размеры печени и плотности печеночной ткани, диаметр внутрипеченочных желчных протоков и кровеносных сосудов, однородность печеночной ткани, наличие жидкости в брюшной полости. При фиброгастродуоденоскопии можно увидеть наличие и выраженность варикозного расширения вен пищевода, морфологические изменения желудка, двенадцатиперстной кишки и фатерова сосочка. Лапароскопия позволяет оценить размеры и цвет печени, характер ее поверхности, усиление венозного рисунка связочного аппарата печени, наличие асцитической жидкости. Во время лапароскопии может быть выполнена щипковая или пункционная биопсия печени, позволяющая судить о морфологических изменениях печеночной ткани.
Всестороннее обследование позволяет поставить диагноз (цирроз печени) и исключить другую патологию с аналогичными проявлениями. Дифференциальный диагноз проводится с желчно‑каменной болезнью и ее осложнениями, патологией желудка, двенадцатиперстной кишки и острым панкреатитом, а также онкологическими заболеваниями названных органов. Для дифференциальной диагностики используются те же инструментальные методы.
Лечение
Цирроз печени впервые был описан Лаэннеком в 1819 году. За этот период появились важные результаты исследований в вопросах этиологии, патологической анатомии, клиники, диагностики и лечения данного заболевания. В подавляющем большинстве случаев острые и хронические болезни печени лечат терапевтическими методами. Хирургические вмешательства выполняются только при осложнениях, угрожающих жизни больного – напряженном асците, кровотечении из варикозных вен пищевода. Развитие хирургического лечения этих грозных осложнений прошло большой путь от эвакуации асцита до пересадки печени. На этом пути свой след оставили многие великие хирурги. Н.Н.Экк (1877) предложил идею портокавального анастомоза; Vidal (1903) впервые выполнил портокавальное соустье больному с асцитом; Whipple, Lord (1945) начали использовать портокавальный анастомоз при кровотечениях из вен пищевода; Blakemore (1950) предложил зонд с баллонами для сдавления вен пищевода при кровотечении; Ф. Г. Углов (1952) впервые выполнил портокавальный анастомоз в СССР; Т. Starzl (1967) выполнил первую успешную пересадку печени. В настоящее время продолжается поиск оптимальных методов медикаментозного и хирургического лечения заболеваний печени и их осложнений.
Поскольку цирроз печени сопровождается необратимыми органическими изменениями, то лечение данного заболевания – трудная задача. Суть его сводится к созданию охранительного режима для печени и предупреждению быстрого прогрессирования процесса. Преимущественно это соблюдение режима питания и диеты, применение витаминотерапии, гепатопротекторов, гормонов. То есть лечение этого заболевания в большей степени консервативное.
Хирургическое лечение применяется лишь при осложненных формах болезни – при наличии устойчивого к консервативным методам лечения (так называемого резистентного), напряженного асцита, а также кровотечении из варикозных вен пищевода. В подавляющем большинстве эти методы носят паллиативный характер, поскольку направлены на устранение основного проявления заболевания – асцита, остановку кровотечения из варикозных вен пищевода. Только последние 20 лет благодаря успехам трансплантологии стало возможным радикальное лечение цирроза печени и его осложнений путем трансплантации печени.
Портальная гипертензия
Портальная гипертензия – это значительное повышение давления (более 250 мм вод. ст.) в системе v. portae. Она возникает при нарушениях естественного оттока венозной крови от желудка, двенадцатиперстной кишки, желчных путей, поджелудочной железы, селезенки, тонкой и толстой кишки. По локализации препятствия оттоку крови из портальной системы выделяют подпеченочную, печеночную и надпеченочную формы портальной гипертензии (рис. 79).
Подпеченочная (предпеченочная) портальная гипертензия развивается при локализации препятствия в стволе воротной вены или ее крупных ветвях, встречается в 10 % портальной гипертензии.

Рис. 79. Уровень нарушения портокавального кровотока и формы портальной гипертензии
Она может быть обусловлена аномалиями развития воротной вены либо ее тромбозом. Приобретенный тромбоз воротной вены может возникать как осложнение при острых заболеваниях брюшной полости (холецистит, аппендицит, панкреатит, холангит), либо при сдавлении извне сосудов портальной системы кистами, опухолями поджелудочной железы с развитием вторичного тромбоза, травмах живота, состоянии гиперкоагуляции. Внутрипеченочная портальная гипертензия возникает при нарушении портокавального перетока крови в печени. Наиболее частой причиной этой формы портальной гипертензии является цирроз печени. На долю внутрипеченочной формы приходится до 85 % всех случаев портальной гипертензии.
Надпеченочная (постпеченочная) портальная гипертензия формируется при нарушении оттока крови локализовано, на уровне печеночных или верхней полой вен. Она возникает при облитерирующем эндофлебите печеночных вен с последующим их тромбозом (болезнь Киари), вено‑окклюзионной болезни, некоторых заболеваниях сердца, сдавлении нижней полой вены опухолью на уровне или выше места впадения печеночных вен (синдром Бадда‑Киари). Надпеченочная форма составляет 5 % от всех случаев портальной гипертензии.
Как видно из классификации, подавляющее большинство случаев портальной гипертензии приходится на внутрипеченочную форму, как правило, связанную с циррозом печени.
Портальная гипертензия является пусковым моментом некоторых патологических процессов в организме, таких как: асцитический синдром, варикозное расширение вен пищевода, печеночная кома.
Рассмотрим механизмы развития этих осложнений при циррозе печени. Печень представляет из себя «клубок» сосудов, в котором портальная система через многочисленные капилляры анастомозирует с кавальной системой. Диаметр капилляров печени суммарно во много раз превышает диаметр самых крупных сосудов человеческого тела (рис. 80).
В норме через «сито» печеночных балок по синусоидным капиллярам легко обеспечивается переток всей портальной крови в нижнюю полую вену. При циррозе печени, по мере сдавления синусоидных капилляров узлами‑регенератами и соединительной тканью, вся портальная кровь не может протечь через печень. Приток крови к печени преобладает над ее оттоком. Повышается давление в системе v. portae. По мере прогрессирования цирроза печени увеличивается портальное давление. Кроме изменения циркуляции жидкости внутри печени, происходит нарушение тока портальной крови в сторону меньшего давления. Клинически эти расстройства проявляются асцитом и варикозным расширением вен пищевода.


Рис. 80. Печень – это «клубок» портокавальных анастомозов А: 1 – v. portae; 2 – v. mesenterica interior; 3 – v. mesenterica superior; 4 –v. lienal.
Б: 1 – v. cava superior; 2 – v. portae; 3 – v. epigastrica superior; 4 – v. umbilicalis;
5 – v. epigastrica interior; 6 – vv. esofagii; 7 – vv. rectales
В патогенезе асцитического синдрома принимают участие многочисленные факторы, которые могут быть условно отнесены к местным (регионарным) и общим (системным). К регионарным факторам относят: синусоидальную гипертензию, повышенное лимфообразование, лимфатическую гипертензию. К системным факторам относят: гипоальбуминемию, активацию ренин‑ангиотензин‑альдостероновой системы, задержку натрия и воды. Синусоидальная гипертензия возникает при внутрипеченочной портальной гипертензии, вызывает повышенную транссудацию плазмы, богатой белком, в пресинусоидальное пространство Диссе, что приводит к значительному лимфообразованию в печени и увеличению числа отводящих внутрипеченочных лимфатических сосудов. Значительное увеличение истечения лимфы из грудного протока во внутреннюю яремную вену приводит к функциональной недостаточности терминального отдела грудного протока с развитием повышенного давления в лимфатической системе. Г ипоальбуминемия, возникающая вследствие нарушения белковосинтетической функции печени, приводит к снижению онкотического давления и повышению объема интерстициальной жидкости, что вызывает пропотевание жидкости в брюшную полость. Развитие варикозного расширения вен пищевода (равно как вен прямой кишки и передней брюшной стенки) является следствием портальной гипертензии и перестройки циркуляции венозной крови в спланхническом регионе. При этом часть воротной крови начинает оттекать по предсуществующим и малозначимым в норме внепеченочным портокавальным анастомозам (пищеводным, ректальным, передней брюшной стенки) (рис. 81).

Рис. 81. Портокавальный переток в норме (А); при циррозе печени (Б). 1) печень; 2) пищеводные портокавальные анастомозы; 3) ректальные портокавальные анастомозы; 4) портокавальные анастомозы передней брюшной стенки.
Эти пути варикозно расширяются, принимая на себя значительную часть крови из воротной системы, компенсируя нарушение венозного кровотока в печени. Но даже при значительном расширении не наступает адекватной компенсации. Кроме того, печень, не получая достаточно крови, не выполняет свои синтетические и детоксикационные функции. Развивается гипопротеинемия, гипокоагуляция, гипоферментемия, что ограничивает обменные процессы в тканях. Продукты метаболизма и токсины, всосавшиеся в кишечнике минуя печень, где должны быть обезврежены, в неизмененном виде поступают в системный кровоток, вызывая аммиачную интоксикацию, энцефалопатию и кому. Таковы механизмы развития портальной гипертензии и ее осложнений – асцитического синдрома, варикозного расширения вен пищевода и печеночной недостаточности.
Клиника портальной гипертензии
Ранние проявления портальной гипертензии не имеют патогномоничных признаков и так же как ранние стадии цирроза печени, характеризуются неспецифическими симптомами: слабостью, дискомфортом и вздутием живота, тошнотой, снижением аппетита. При прогрессировании портальной гипертензии появляется асцит, расширение подкожных вен брюшной стенки («голова медузы»), расширение вен пищевода, кардиального отдела желудка, геморроидальных вен, гепато‑и спленомегалия.
С возникновением асцита больных начинает беспокоить дискомфорт, чувство тяжести в животе, увеличение живота. При большом, напряженном асците появляется одышка, особенно в горизонтальном положении, могут формироваться пупочные, паховые грыжи (рис. 82). Резистентный асцит при циррозе печени развивается в 60 % случаев, летальный исход в течение года– 50 %.

Рис. 82. Больная с напряженным асцитом
При истончении грыжевого мешка и кожного покрова над ним возможен разрыв пупочной грыжи с быстрым истечением асцитической жидкости. Из брюшной полости через плевроперитонеальные щели асцитическая жидкость может проникать в грудную полость с формированием гидроторакса. При инфицировании асцитической жидкости возникает асцит‑перитонит, являющийся опасным осложнением цирроза печени и ведущий к высокой летальности. При асцит‑перитоните необходима экстренная операция (ее можно выполнить и лапароскопически), заключающаяся в санации и дренировании брюшной полости. Грозным осложнением портальной гипертензии является кровотечение из варикозно расширенных вен пищевода и кардиального отдела желудка. При кровотечении возникает рвота или срыгивание неизмененной кровью, без предшествующих болевых ощущений. При затекании крови в желудок может возникать рвота «кофейной гущей», черный жидкий стул – мелена. У больных появляется бледность, тахикардия, снижение артериального давления. При тяжелой кровопотере возникает геморрагический шок, нередко заканчивающийся летальным исходом. Кровотечение может привести к прогрессированию печеночной недостаточности, даже если до этого была ее компенсация. Оно осложняет цирроз печени почти в половине случаев, летальность при этом достигает 60 % (рис. 83).
Печеночная недостаточность проявляется неспецифическими симптомами: расстройством психики в виде неадекватного поведения, дезориентации в пространстве и времени, патологической сонливости, печеночной комы, которая, как правило, является конечной и необратимой стадией заболевания.

Рис. 83. Эндоскопическая картина при варикозном расширении вен пищевода с признаками кровотечения
Как начальные стадии цирроза печени, так и первые симптомы портальной гипертензии могут не иметь отчетливых признаков. Клинически больные часто практически не предъявляют никаких жалоб и продолжают выполнять привычную работу. На неблагополучие могут указывать незначительные боли после злоупотребления алкоголем и приема острой пищи, чувство тяжести в правом подреберье. Такое скрытое течение заболевания продолжается годами, в течение которых происходит увеличение печени, появление жидкости в животе, венозного рисунка на передней брюшной стенке. Нередко больные обращаются за врачебной помощью уже на этапе декомпенсации цирроза печени при наличии желтухи, асцита или кровотечения из варикозных вен пищевода. При их осмотре выявляют желтушность кожных покровов, напряженный асцит, при кровотечении – бледность кожных покровов, рвоту кровью, черный, дегтеобразный стул (мелену). Иногда эти признаки выявляют одновременно, что является крайне неблагоприятным прогностическим признаком. Для подтверждения диагноза и определения стадии заболевания необходимо проведение лабораторных и инструментальных методов диагностики. Лабораторная и инструментальная диагностика
Из лабораторных данных наиболее информативными являются: уменьшение эритроцитов и гемоглобина в периферической крови, выявляют повышение уровней билирубина, трансаминаз и щелочной фосфатазы в плазме крови, уменьшение содержания альбумина и факторов свертывания крови (в первую очередь протромбина).
Из инструментальных методов диагностики применяют те же, которые используют для диагностики цирроза печени (ультразвуковое исследование, допплерографию воротной вены, фиброгастродуоденоскопию, лапароскопию, биопсию печени).
Кроме того, для оценки уровня препятствия в воротной вене и выраженности портальной гипертензии применяют рентгеноконтрастные методы диагностики, такие как спленопортографию, трансумбиликальную портографию, чрескожную чреспеченочную портографию, целиакографию. Для выполнения спленопортографии пунктируют селезенку, измеряют давление в ее паренхиме и вводят контрастное вещество, которое заполняет селезеночную и воротную вены. Недостатком метода является высокая частота осложнений, связанных с кровотечением в брюшную полость из места пункции селезенки (до 20 %).
Менее опасным методом является катетеризация пупочной вены (трансумбиликальная портография). Однако для его осуществления необходима небольшая операция по созданию доступа к круглой связке печени, бужированию и катетеризации пупочной вены.
Чрескожная чреспеченочная портография позволяет четко визуализировать все основные притоки воротной вены. Также при этом можно выполнить эмболизацию варикозных вен желудка и пищевода. Недостатком метода, так же как при пункции селезенки, является высокая частота осложнений.
В течение последних лет применяют артериальную портографию (т. н. возвратная портография при выполнении целиакографии). При этом контрастное вещество вводят в чревную артерию. В настоящее время это менее инвазивное исследование почти полностью вытеснило прямые пункционные методы контрастирования сосудов портальной системы печени. Повышение диагностических возможностей метода связано с контрастированием как артериальной, так и венозной систем.
Лечение
Как правило, консервативное лечение портальной гипертензии применяют при относительно компенсированных формах цирроза печени. Оно направлено на создание условий для пролонгирования периода компенсации и замедления морфологической и функциональной дегенерации печени. С этой целью назначают глюкокортикоидные гормоны, гепатопротекторы, препараты, улучшающие микро– и макроциркуляцию крови, щадящий режим питания и диету. Больным с преобладанием асцитического синдрома рекомендуют ограничение приема жидкости, назначают мочегонные, сосудорасширяющие средства, вещества, улучшающие сердечную деятельность и реологические свойства крови.
Больным с варикозным расширением вен пищевода рекомендуют питание в виде протертых супов, жидких каш, паровых котлет в надежде на менее травматичное прохождение пищевого комка по пищеводу (пища должна быть слегка теплой). Из лекарственных препаратов назначаются (3‑блокаторы, гипоацидные вещества, обволакивающие средства. Напряженный или резистентный к консервативному лечению асцит, а также рецидивирующие кровотечения из варикозных вен пищевода являются показанием для хирургического лечения.
Хирургическое лечение асцита
Прогрессирование цирроза делает борьбу с асцитом все более сложной задачей. Наступает период, когда асцит становится резистентным к медикаментозному лечению. Накопление жидкости в брюшной полости ограничивает подвижность диафрагмы и вызывает нарушение функции внешнего дыхания. Больных беспокоит постоянная одышка, ощущение нехватки воздуха, они не могут спать и находиться в горизонтальном положении. Такое состояние требует срочной эвакуации асцитической жидкости путем лапароцентеза. При этом удаляется до 8‑10 литров транссудата. Нарушение функции дыхания устраняется, больные чувствуют значительное облегчение. Однако через 2–3 недели жидкость в брюшной полости накапливается вновь в том же количестве. Приходится производить повторную пункцию брюшной полости и эвакуацию асцита. Иногда в таких случаях в животе оставляют дренаж для постоянного удаления асцитической жидкости, но он быстро осумковывается и перестает выполнять свою функцию. Частые эвакуации асцитической жидкости нежелательны, так как эта жидкость содержит большое количество белка, потеря которого приводит к усугублению гипопротеинемии и ухудшению состояния больного. Поэтому повторное появление напряженного асцита нужно постараться предотвратить консервативными мероприятиями (мочегонные средства, гепатопротекторы и т. д.).
Хирургическая коррекция асцита у больных циррозом печени – задача сложная. Как правило, эти пациенты имеют множественные расстройства функционирования жизненно важных органов и систем. Операционно‑анестезиологический риск при этом является крайне высоким. Хирургическими пособиями, облегчающими и продлевающими жизнь таких больных, являются перитонеовенозное шунтирование, лимфовенозные анастомозы. Поскольку асцитическая жидкость по своим химико‑физическим свойствам близка к плазме крови, разработана система по ее фильтрации и возврату в сосудистое русло (рис. 84). Операция лимфовенозного соустья устраняет застой лимфы и направлена на предотвращение проникновения жидкости в брюшную полость.


Рис. 84. Схема и рентгенограмма перитонеовенозного шунта при асците
К сожалению, эти методы нерадикальные, временные и часто малоэффективные. Радикальным может быть только пересадка печени. Однако эта операция возможна (при наличии центра, выполняющего такие операции), если: 1) больной может перенести большой объем хирургического вмешательства; 2) имеется соответствующий донор печени (поиск и подбор донорской печени – большая проблема трансплантологии). Хирургическое лечение портальной гипертензии и кровотечений из варикозных вен пищевода
Задачи хирурга: 1) уточнить источник кровотечения; 2) остановить кровотечение; 3) осуществить профилактику повторного кровотечения.
Уточнение источника кровотечения необходимо для целенаправленного применения возможных методов гемостаза. Известно, что при циррозе печени кровотечение может быть обусловлено: варикозно расширенными венами пищевода – 83 %, варикозно расширенными венами желудка – 10 %, синдромом Мэллори‑Вейса – 4 %, язвой двенадцатиперстной кишки – 3 % наблюдений.

Рис. 85. Эндоскопическое лигирование варикозных вен пищевода
Для каждого вида кровотечения применяют свой метод гемостаза. Важно выбрать адекватный способ, поскольку второй попытки остановки кровотечения может и не представиться. Для определения источника кровотечения используют срочную фиброэзофаго‑гастродуоденоскопию (ФЭГДС), во время которой подтверждают диагноз варикозного расширения вен пищевода, определяют зону нарушения целостности вены и интенсивность кровотечения. При умеренном кровотечении из варикозных вен пищевода, синдроме Мэллори‑Вейса или язвы двенадцатиперстной кишки сразу может быть предпринята попытка его эндоскопической остановки. Наиболее эффективным методом остановки кровотечения из варикозных вен пищевода является их эндоскопическое лигирование. При этом эффективность метода достигает 90 %, а количество рецидивов составляет примерно 10 % (рис. 85). 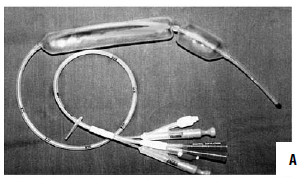

Рис. 86. Зонд Блэйкмора. А – общий вид; Б – схема постановки
При интенсивном кровотечении, когда невозможно найти участок с нарушенной стенкой вены, при тяжелом состоянии больного показана постановка зонда Блэйкмора (с его установки и следует начинать лечение в большинстве случаев, так как эндоскопический гемостаз пока возможен не во всех учреждениях, да и в ночное время может не быть нужного специалиста и соответствующего технического обеспечения, а, кроме того, эндоскопический гемостаз на высоте кровотечения может быть технически невыполним, так как кровь будет заливать оптику). Эффективность метода достигает 85 %, а количество рецидивов – 50 % (рис. 86). Баллонная тампонада зоны кровотечения позволяет временно его остановить, после этого проводится гемостатическая терапия и восполняется кровопотеря. Через сутки давление в баллонах снижают. При остановке кровотечения могут быть предприняты попытки эндоскопической профилактики кровотечения путем паравазальной склеротерапии (при этом эффективность метода составляет около 90 %, а рецидивы кровотечения возникают почти в 30 % случаев) или эндоскопического лигирования вен пищевода (рис. 85; рис. 87).
При возобновлении кровотечения баллонная тампонада может быть продолжена или поставлен вопрос о хирургическом гемостазе. В качестве хирургического вмешательства применяют: открытую перевязку варикозных вен пищевода, операцию Таннера‑Топчибашева – внутрибрюшинное поперечное пересечение желудка в верхней трети с лигированием сосудов и последующим восстановлением его целостности или более простой вариант этой операции с использованием кругового аппаратного шва пищевода в нижней трети (рис. 88). В настоящее время чаще применяют операцию М. Д. Пациоры – гастротомию и прошивание варикозных вен внутрибрюшного отдела пищевода и дна желудка со стороны желудка.


Рис 87. Паравазальное склерозирование. А) момент операции; Б) результат операции
С целью профилактики повторных кровотечений применяют операции, направленные на снижение давления в воротной вене с помощью различных портокавальных анастомозов. Смысл их состоит в создании новых путей оттока крови из системы воротной вены с помощью формирования: 1) прямого портокавального анастомоза, 2) мезентерикокавального анастомоза, 3) спленоренального анастомоза (проксимального или дистального) (рис. 89).
Создание прямых портокавальных анастомозов приводит к быстрому снижению портального давления вследствие сброса крови в систему нижней полой вены. Важно выбрать оптимальный диаметр анастомоза. Большой диаметр (более 10 мм) приводит к ухудшению функции печени, за счет уменьшения ее кровоснабжения, и развитию тяжелой энцефалопатии вследствие гипераммониемии (выпадает детоксикационная функция печени). В последние годы в мировой практике получили распространение портокавальные анастомозы с диаметром искусственного венозного протеза 6, 8 и 10 мм, при которых происходит частичный сброс портальной крови в систему нижней полой вены и указанные осложнения не развиваются. Проксимальный спленоренальный анастомоз требует удаления селезенки, что в условиях обилия венозных анастомозов может быть довольно тяжелой операцией и сопровождаться значительной кровопотерей.

Рис. 88. Варианты хирургических операций при кровотечении из варикозных вен пищевода: А) транссекция пищевода с перевязкой вен; Б) операция Таннера‑Топчибашева; В1, В2 – ее вариант с использованием сшивающего аппарата
Дистальный спленоренальный анастомоз позволяет сохранить селезенку и не так резко снижает портальное давление, поскольку при этом кровь от воротной вены оттекает через сеть анастомозов и паренхиму селезенки. Такие хирургические вмешательства возможны при отсутствии симптомов печеночной недостаточности, грубых нарушений функционального состояния других органов. При функциональной ограниченности жизненно важных органов и систем целесообразно выполнить декомпрессию портальной системы с помощью чрезъяремного внутрипеченочного порто системного шунтирования (TIPS) (рис. 90). Операция осуществляется по следующей технологии: катетеризируют яремную вену, затем катетер проводят в верхнюю полую и потом в одну из печеночных вен. Далее катетер через ткань печени (перфорируя ее) проводят в одну из портальных вен. Баллонным катетером канал в печени между кавальной и портальной системами расширяют до 6–8 мм и стентируют специальным каркасомстентом. 
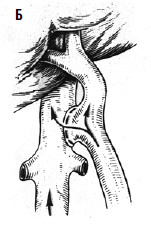



Рис. 89. Варианты искусственных портокавальных анастомозов: А – проксимальный спленоренальный; Б – дистальный спленоренальный;
В – мезентерикокавальный Н‑анастомоз; Г – способ формирования аутовенозного протеза большого диаметра
Все эти методы лечения, к сожалению, паллиативные и направлены на устранение ведущего осложнения заболевания – кровотечения из варикозных вен пищевода. Поскольку это лечение симптоматическое, то заболевание постепенно прогрессирует и заканчивается печеночной недостаточностью и смертью больного. Единственным методом радикального лечения заболевания является пересадка печени (рис. 91). В настоящее время разработаны несколько вариантов этой сложной операции и достигнуты положительные результаты. Хирургическая часть данной проблемы, можно сказать, решена.

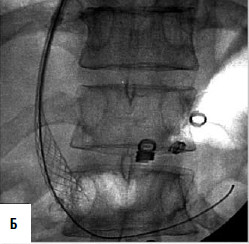

Рис. 90. Операция чрезъяремного внутрипеченочного портосистемного шунтирования (TIPS): А – схема операции; Б – этап постановки стента; В – контроль проходимости стента
Трудности заключаются в более раннем определении показаний для трансплантации печени, пока в организме не развились необратимые расстройства других органов и систем. Другая важная задача – получение донорской печени. Эта задача может быть решена только при разработке программы органного донорства. 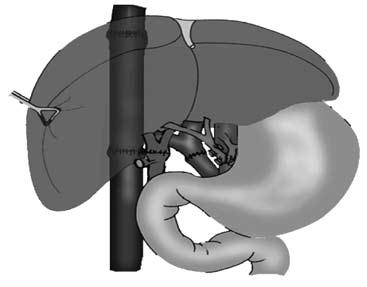
Рис. 91. Принципиальная схема ортотопической трансплантации печени
Таким образом, цирроз печени является исходом многих воспалительных и метаболических процессов в этом органе. Прогрессирование заболевания может быть медленным или весьма стремительным. На этапе выраженных морфологических и функциональных нарушений развивается портальная гипертензия, проявляющаяся асцитическим синдромом и кровотечениями из варикозных вен пищевода. Такие больные становятся инвалидами и нередко, после развития грозных осложнений, многие из них умирают. Консервативные методы лечения на этом этапе являются неэффективными. В настоящее время разработаны многочисленные способы хирургических вмешательств. Большинство из них, как уже указывалось, имеют паллиативный характер. Развитие трансплантологии органов и тканей дало надежду на разработку радикального метода лечения многих тяжелых заболеваний с необратимыми изменениями в органах. Биологические, хирургические и этически‑правовые аспекты этой проблемы во многом решены. Необходимо дальнейшее развитие решение проблем тканевого и органного донорства.
Тестовые задания для самоконтроля
Выберите один или несколько правильных ответов .
1. Функции печени, которые нарушаются при циррозе:
1) образование желчи;
2) образование факторов свёртывания крови;
3) белковопродуцирующая;
4) детоксикационная;
5) кроветворная.
2. Фактор, наиболее важный в этиологии цирроза печени: 1) вирусный гепатит В, С;
2) многолетнее злоупотребление алкоголем;
3) метаболические нарушения (гемохроматоз, болезнь Вильсона‑Коновалова, дефицит а1‑антитрипсина);
4) заболевания сосудов (синдром Бадда‑Киари);
5) иммунологические факторы.
3. Виды портальной гипертензии: 1) надпечёночная;
2) комбинированная;
3) печёночная;
4) изолированная;
5) подпечёночная.
4. Инструментальные методы диагностики, применяемые для выявления цирроза печени и его осложнений: 1) ультразвуковое исследование;
2) фиброгастродуоденоскопия;
3) лапароскопия;
4) компьютерная томография;
5) биопсия печени.
5. Эндоскопические операции, которые производятся для профилактики кровотечения из варикозных вен пищевода: 1) транссекция пищевода;
2) лигирование варикозных узлов;
3) операция Таннера‑Топчибашева;
4) склерозирование вен пищевода;
5) TIPS.
6. Макроскопические варианты цирроза печени: 1) надпечёночный;
2) мелкобугристый;
3) печёночный;
4) крупнобугристый;
5) подпечёночный.
7. Положение относительно печёночной дольки, которое занимают вены кавальной системы: 1) периферическое;
2) центральное;
3) с долькой не связаны;
4) пронизывают дольку во всех направлениях;
5) идут с периферии внутрь дольки.
8. Симптомы, которые нередко наблюдаются при кровотечении из варикозных вен пищевода: 1) анемия;
2) потеря сознания;
3) обильная рвота кровью;
4) мелена;
5) боли за грудиной.
9. Принципы, положенные в основу медикаментозной схемы лечения кровотечения из варикозных вен пищевода: 1) уменьшение поступления крови в портальную систему;
2) предупреждение инфекции;
3) увеличение свёртывающей способности крови;
4) снятие болевых раздражителей;
5) уменьшение секреции пищеварительных желёз.
10. Радикальный метод лечения портальной гипертензии: 1) транссекция пищевода;
2) формирование портокавального анастомоза;
3) удаление селезёнки;
4) операция Таннера‑Топчибашева;
5) пересадка печени.
11. Сосуды, проходимость которых при циррозе печени нарушается в первую очередь: 1) артериальные;
2) венозные;
3) лимфатические/
12. Капилляр, проходящий в центре печёночной балки: 1) венозный;
2) артериальный;
3) лимфатический;
4) желчный;
5) аберрантный.
13. Признак портальной гипертензии, определяющийся при фгдс: 1) бледность слизистой оболочки;
2) наличие разрывов слизистой в кардиальной части желудка;
3) множественные эрозии и изъязвления слизистой;
4) вены, выбухающие в просвет пищевода;
5) сужение кардиального отдела желудка.
14. Принципы, положенные в основу консервативного метода лечения кровотечения из варикозных вен пищевода: 1) баллонная тампонада пищевода;
2) снятие болевых рефлексов;
3) ограничение объёмного кровотока в портальной системе;
4) назначение седативных средств;
5) повышение свёртывающей способности крови.
15. Давление в системе воротной вены можно быстро и эффективно снизить: 1) наложив портокавальный анастомоз;
2) выполнив лигирование варикозных узлов;
3) выполнив TIPS;
4) выполнив склерозирование вен пищевода;
5) выполнив иссечение слизистой пищевода.
16. Положение относительно печёночной дольки, которое занимают вены портальной системы: 1) периферическое;
2) центральное;
3) с долькой не связаны;
4) пронизывают дольку во всех направлениях;
5) идут от центра к периферии дольки.
17. Жидкость, текущая в печёночных синусах: 1) венозная кровь;
2) артериальная кровь;
3) смешанная кровь;
4) лимфа;
5) желчь.
18. Признаки портальной гипертензии, которые могут быть выявлены при лапароскопии: 1) множественные стеатонекрозы;
2) наличие асцитической жидкости;
3) плотная бугристая печень;
4) инъецирование сосудами связочного аппарата печени;
5) фибринозные наслоения на стенках кишечника.
19. Факторы, которые могут повлиять на центральную нервную систему (цнс), при формировании портокавального анастомоза большого диаметра: 1) токсическое воздействие аммиачных соединений крови;
2) тромбоз анастомоза;
3) рецидив кровотечения;
4) неадекватное распределение потоков крови;
5) гипоксия ЦНС.
20. Факторы, определяющие выбор способа профилактики рецидивов кровотечения из варикозных вен пищевода: 1) тяжесть основного заболевания;
2) возраст больного;
3) наличие сопутствующих заболеваний;
4) оснащение медицинского учреждения;
5) квалификация хирурга.
21. Морфологические изменения печени, происходящие при её циррозе: 1) гибель гепатоцитов;
2) воспаление в желчных протоках;
3) образование узлов‑регенератов;
4) образование внутрипечёночных портокавальных анастомозов;
5) образование междольковых соединительнотканных перемычек.
22. Венозные анастомозы, по которым осуществляется портокавальный переток при портальной гипертензии: 1) внутрипечёночные;
2) пищеводные;
3) прямокишечные;
4) передней брюшной стенки;
5) почечные.
23. Осложнения цирроза печени: 1) желтуха;
2) асцит;
3) кровотечение из варикозных вен пищевода;
4) печёночная недостаточность;
5) гепатоцелюллярная карцинома.
24. Метод диагностики, которым подтверждается кровотечение из варикозных вен пищевода: 1) ультразвуковое исследование;
2) фиброгастродуоденоскопия;
3) лапароскопия;
4) компьютерная томография;
5) рентгеноконтрастная эзофагография.
25. Инструмент, которым осуществляется баллонная тампонада при кровотечении из варикозных вен пищевода: 1) гастроскоп;
2) зонд Эбботта‑Миллера;
3) бронхоскоп;
4) зонд Блейкмора;
5) зонд Петцера.
Рекомендуемая литература
Основная
Хирургические болезни / ред. Кузин М. И. 3‑е изд., перераб. и доп. М.: Медицина, 2002.
Дополнительная Болезни печени и желчевыводящих путей: Руководство для врачей // Под ред. В. Т. Ивашкина. 2‑е изд. М., 2005. 536 с.
Подымова С. Д. Болезни печени: Руководство для врачей. М.: Медицина. 1984. 480 с.
Шалимов А. А., Саенко В. Ф., Шалимов С. А. Хирургия пищевода. М.: Медицина. 1975. 366 с.
Шерлок Ш., ДулиДж. Заболевания печени и желчных путей: Практ. рук.: Пер. с англ. М.: 1999. 864 с.
Дата добавления: 2018-09-22; просмотров: 239; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
