Апраксии Виды, клинические проявления, топическая диагностика
Апраксия - нарушение целенаправленных действий и двигательных навыков при сохранности составляющих их элементарных движений. Возникает при поражениях коры теменно-височных отделов или проводящих путей мозолистого тела, соединяющих полушария. Для осуществления праксиса в основном необходимы сохранность кинестетической (афферентной) основы движений, сохранность кинетической (эфферентной) основы, сохранность зрительно-пространственных координат, способность к программированию, контролю в организации целенаправленных движений. В реализации этих предпосылок принимают участие разные области полушарий большого мозга, поэтому функциональная система праксиса включает различные корковые зоны (префронтальные, премоторные поля - поля 6, 8; постцентральные отделы, поля 39, 40). При повреждении того или иного участка функциональной системы нарушается один из факторов и возникает апраксия. Часто апраксия сочетается с признаками нарушений других высших психических функций.
Идеаторная апраксия - неспособность к составлению и выполнению серии последовательных действий. Возникает при поражении лобных долей. Нарушена правильная последовательность действий, появляются персеверации. Важно, что больной не в состоянии исправлять ошибки в своих действиях.
Идеомоторная (кинестетическая) апраксия возникает при поражении премоторной зоны коры, ее развитие связано с нарушением пространственных и соматотопических представлений. Отмечаются трудности в выполнении действия по заданию (поднять вверх руку, сжать кулак и пр.), нарушение имитации действия с отсутствующими предметами (больной не может показать, как положить сахар и размешать его ложкой в стакане, открыть спичечный коробок и зажечь спичку). Проявлением идеомоторной апраксии может служить апраксия одевания, которая выявляется при надевании верхней одежды, ботинок и т.д. (больной не может правильно надеть рубашку, попасть рукой в рукав, застегнуть пуговицу). Одновременно нередко наблюдаются аналогичные трудности в движениях губ, щек, языка, неспособность выполнить ими движение по команде (оральная апраксия).
|
|
|
Моторная (кинетическая) апраксия проявляется нарушением как спонтанных действий, так и действий по подражанию или заданию. Причиной является расстройство осуществления двигательного акта при сохранной возможности его планирования. Движения нечеткие, плохо скоординированные. Затруднено воспроизведение последовательных комплексов движений рук (например, довести до конца строки ломаную линию) с замедленностью движений, персеверациями. Контроль за правильностью выполнения действий сохранен, пациент осознает ошибки и пытается их исправить. Моторная апраксия развивается при поражении лобно-теменной области доминантного полушария. Одновременно возможны моторная афазия, аграфия.
|
|
|
Вариантом моторной является лобная апраксия, возникающая вследствие нарушения программирования последовательной серии движений. Развивается вследствие поражения полюсов лобных долей. Утрачиваются темп, плавность, ритмичность двигательных актов. Возможен распад целенаправленных движений и действий. В этом случае у больного нарушается программа действия, отсутствует контроль его результатов. Подобная апраксия сочетается с нарушением социально приемлемых форм поведения.
Конструктивная апраксия характеризуется трудностью сложить целое из частей: например, построить геометрическую фигуру - треугольник, квадрат. Возможно нарушение пространственной ориентации, теряется способность рисовать, копировать рисунок. Конструктивная апраксия возникает при поражении коры угловой извилины, области внутритеменной борозды, прилежащих отделов затылочной доли.
Пространственная апраксия развивается при поражении нижнетеменных и теменно-затылочных областей доминантного полушария. Проявляется расстройствами пространственно-ориентированных движений и действий: например, в пробах Хеда с воспроизведением движений рук врача, стоящего напротив больного, при задании нарисовать план комнаты и т.д.
|
|
|
Особой формой является апраксия левой руки, возникающая у правшей вследствие поражения срединных отделов мозолистого тела, в результате чего нервный импульс, формирующий задачу движения, не доходит до нижнетеменных отделов правого полушария. Это затрудняет выполнение нужного движения левой рукой при сохранении способности выполнять движения правой рукой.
Методика исследования. Исследование праксиса и гнозиса проводят по следующей схеме.
1. Воспроизведение поз пальцами рук.
2. Оральный праксис (высунуть язык, коснуться языком правого и левого углов рта, верхней и нижней губы).
3. Исследование динамической организации двигательного акта: проба кулак-ладонь-ребро, I палец - II-I-V. Нарисовать по образцу.
4. Пространственный и конструктивный праксис. Проба Хеда (больной путает фронтальную и сагиттальную плоскости, правую и левую стороны). Составление из набора палочек (спичек) геометрических фигур.
5. Воспроизведение жестов: показать, как грозят пальцем, машут рукой при прощании, подзывают к себе.
|
|
|
6. Воспроизведение действий с воображаемыми и реальными предметами.
7. Узнавание предметных изображений, сюжетных картин, лиц людей. Амнезия - нарушение различных видов памяти: кратковременной, долговременной, модально-специфической и модально-неспецифической (связанной и не связанной с видом запоминаемой информации).
Вопрос№31: Вегетативная нервная система (симпатическая и парасимпатическая) и симптомы ее поражения.
Ответ: Вегетативная (автономная) нервная система регулирует все внутренние процессы организма: функции внутренних органов и систем, желез, кровеносных и лимфатических сосудов, гладкой и частично поперечнополосатой мускулатуры, органов чувств. Она обеспечивает гомеостаз организма, т.е. относительное динамическое постоянство внутренней среды и устойчивость его основных физиологических функций (кровообращение, дыхание, пищеварение, терморегуляция, обмен веществ, выделение, размножение и др.). Кроме того, вегетативная нервная система выполняет адаптационнотрофическую функцию – регуляцию обмена веществ применительно к условиям внешней среды.
Автономная нервная система находится в зависимости от высших центров нервной системы. Между автономной и соматической частями нервной системы существует тесная анатомическая и функциональная взаимосвязь. В составе черепных и спинномозговых нервов проходят вегетативные нервные проводники. Основной морфологической единицей вегетативной нервной системы, как и соматической, является нейрон, а основной функциональной единицей – рефлекторная дуга. В вегетативной нервной системе имеются центральный и периферический отделы. Выделяют также симпатическую и парасимпатическую части. Основное различие их состоит в особенностях функциональной иннервации и определяется отношением к средствам, воздействующим на вегетативную нервную систему. Симпатическая часть возбуждается адреналином, а парасимпатическая – ацетилхолином. Тормозящее влияние на симпатическую часть оказывает эрготамин, а на парасимпатическую – атропин.
Симпатическая часть вегетативной нервной системы. Ее центральные образования расположены в коре большого мозга, гипоталамических ядрах, стволе мозга, в ретикулярной формации, а также в спинном мозге (в боковых рогах). Корковое представительство выяснено недостаточно. От клеток боковых рогов спинного мозга на уровне от СVIII до LII начинаются периферические образования симпатической части. Аксоны этих клеток направляются в составе передних корешков и, отделившись от них, образуют соединительную ветвь, которая подходит к узлам симпатического ствола. Здесь часть волокон заканчивается. От клеток узлов симпатического ствола начинаются аксоны вторых нейронов, которые вновь подходят к спинномозговым нервам и заканчиваются в соответствующих сегментах. Волокна, которые проходят через узлы симпатического ствола, не прерываясь, подходят к промежуточным узлам, находящимся между иннервируемым органом и спинным мозгом. От промежуточных узлов начинаются аксоны вторых нейронов, направляющиеся к иннервируемым органам. Симпатический ствол располагается вдоль боковой поверхности позвоночника и в основном имеет 24 пары симпатических узлов: 3 шейные, 12 грудных, 5 поясничных, 4 крестцовых. Так, из аксонов клеток верхнего шейного симпатического узла формируется симпатическое сплетение сонной артерии, из нижнего – верхний сердечный нерв, образующий симпатическое сплетение в сердце (оно служит для проведения ускорительных импульсов к миокарду). От грудных узлов иннервируются аорта, легкие, бронхи, органы брюшной полости, от поясничных – органы малого таза.
Парасимпатическая часть вегетативной нервной системы. Ее образования начинаются от коры большого мозга, хотя корковое представительство, так же, как и симпатической части, выяснено недостаточно (в основном это лимбикоретикулярный комплекс). Выделяют мезенцефальный и бульбарный отделы в головном мозге и сакральный – в спинном мозге. Мезенцефальный отдел включает клетки черепных нервов: III пара – добавочное ядро Якубовича (парное, мелкоклеточное), иннервирующее мышцу, суживающую зрачок; ядро Перлиа (непарное мелкоклеточное) иннервирует ресничную мышцу, участвующую в аккомодации. Бульбарный отдел составляет верхнее и нижнее слюноотделительные ядра (VII и IX пары); Х пара – вегетативное ядро, иннервирующее сердце, бронхи, желудочнокишечный тракт, его пищеварительные железы, другие внутренние органы. Сакральный отдел представлен клетками в сегментах SIII–SV аксоны которых образуют тазовый нерв, иннервирующий мочеполовые органы и прямую кишку.
Особенности вегетативной иннервации. Все органы находятся под влиянием как симпатической, так и парасимпатической частей вегетативной нервной системы. Парасимпатическая часть является более древней. В результате ее деятельности создаются устойчивые состояния органов и гомеостаз. Симпатическая часть изменяет эти состояния (т.е. функциональные способности органов) применительно к выполняемой функции. Обе части функционируют в тесном взаимодействии. Однако может возникать функциональное преобладание одной части над другой. При преобладании тонуса парасимпатической части развивается состояние парасимпатотонии, симпатической части – симпатотонии. Парасимпатотония характерна для состояния сна, симпатотония – для аффективных состояний (страх, гнев и др.).
Для оценки состояния вегетативной нервной системы применяются следующие функциональные пробы.
Холодовая проба. В положении больного лежа подсчитывают частоту сердечных сокращений и измеряют артериальное давление. После этого кисть другой руки опускают на 1 мин в холодную воду температуры 4 °С, затем вынимают руку из воды и каждую минуту регистрируют артериальное давление и частоту пульса до возвращения к исходному уровню. В норме это происходит через 2–3 мин. При повышении артериального давления более чем на 20 мм рт.ст. реакция оценивается как выраженная симпатическая, менее чем на 10 мм рт. ст. – как умеренная симпатическая, а при снижении давления – как парасимпатическая.
Глазосердечный рефлекс (Даньини–Ашнера). При надавливании на глазные яблоки у здоровых лиц сердечные сокращения замедляются на 6–12 в минуту. Если число сокращений замедляется на 12–16, это расценивается как резкое повышение тонуса парасимпатической части. Отсутствие замедления или ускорение сердечных сокращений на 2–4 в минуту указывают на повышение возбудимости симпатической части.
Солярный рефлекс. Больной лежит на спине, а обследующий производит давление рукой на верхнюю часть живота до ощущения пульсации брюшной аорты. Спустя 20–30 с число сердечных сокращений замедляется у здоровых лиц на 4–12 в минуту. Изменения сердечной деятельности оцениваются, как при глазосердечном рефлексе.
Ортоклиностатический рефлекс. Исследование проводится в два приема. У больного, лежащего на спине, подсчитывают число сердечных сокращений, а затем предлагают быстро встать (ортостатическая проба). При переходе из горизонтального положения в вертикальное частота сердечных сокращений увеличивается на 12 в минуту с повышением артериального давления на 20 мм рт.ст. При переходе больного в горизонтальное положение показатели пульса и давления возвращаются к исходным в течение 3 мин (клиностатическая проба). Степень ускорения пульса при ортостатической пробе является показателем возбудимости симпатической части вегетативной нервной системы. Значительное замедление пульса при клиностатической пробе указывает на повышение возбудимости парасимпатической части.
Проводятся также фармакологические пробы. Проба с адреналином. У здорового человека подкожное введение 1 мл 0,1 % раствора адреналина вызывает через 10 мин побледнение кожи, повышение артериального давления, учащение пульса, увеличение уровня глюкозы в крови. Если указанные изменения возникают быстрее и оказываются более выраженными, это говорит о повышении тонуса симпатической иннервации.
Кожная проба с адреналином. На место укола кожи иглой наносится капля 0,1 % раствора адреналина. У здорового человека на таком участке возникают побледнение и розовый венчик вокруг.
Проба с атропином. Подкожное введение 1 мл 0,1 % раствора атропина вызывает у здорового человека сухость в полости рта и кожи, учащение пульса и расширение зрачков. Атропин, как известно, блокирует Мхолинореактивные системы организма и является, таким образом, антагонистом пилокарпина. При повышении тонуса парасимпатической части все реакции, возникающие под действием атропина, ослабляются, поэтому проба может быть одним из показателей состояния парасимпатической части.
Исследуются также сегментарные вегетативные образования.
Пиломоторный рефлекс. Рефлекс «гусиной кожи» вызывается щипком или с помощью прикладывания холодного предмета (пробирка с холодной водой) или охлаждающей жидкости (ватка, смоченная эфиром) на кожу надплечья или затылка. На одноименной половине грудной клетки возникает «гусиная кожа» в результате сокращения гладких волосковых мышц. Дуга рефлекса замыкается в боковых рогах спинного мозга, проходит через передние корешки и симпатический ствол.
Проба с ацетилсалициловой кислотой. Со стаканом горячего чаю больному дают 1 г ацетилсалициловой кислоты. Появляется диффузное потоотделение. При поражении гипоталамической области может наблюдаться его асимметрия. При поражении боковых рогов или передних корешков спинного мозга потоотделение нарушается в зоне иннервации пораженных сегментов. При поражении поперечника спинного мозга прием ацетилсалициловой кислоты вызывает потоотделение только выше места поражения.
Проба с пилокарпином. Больному подкожно вводят 1 мл 1 % раствора пилокарпина гидрохлорида. В результате раздражения постганглионарных волокон, идущих к потовым железам, усиливается потоотделение. Следует иметь в виду, что пилокарпин возбуждает периферические Мхолинорецепторы, вызывающие усиление секреции пищеварительных и бронхиальных желез, сужение зрачков, повышение тонуса гладкой мускулатуры бронхов, кишечника, желчного и мочевого пузыря, матки. Однако наиболее сильное действие пилокарпин оказывает на потоотделение. При поражении боковых рогов спинного мозга или его передних корешков в соответствующем участке кожи после приема ацетилсалициловой кислоты потоотделения не возникает, а введение пилокарпина вызывает потоотделение, поскольку сохранными остаются постганглионарные волокна, реагирующие на этот препарат.
Световая ванна. Согревание больного вызывает потоотделение. Рефлекс является спинальным. аналогичным пиломоторному. Поражение симпатического ствола полностью исключает потоотделение на пилокарпин, ацетилсалициловую кислоту и согревание тела.
Термометрия кожи (кожная температура). Исследуется с помощью электротермометров. Кожная температура отражает состояние кровоснабжения кожи, которое является важным показателем вегетативной иннервации. Определяются участки гипер, нормо– и гипотермии. Различие кожной температуры в 0,5 °С на симметричных участках является признаком нарушений вегетативной иннервации.
Дермографизм. Сосудистая реакция кожи на механическое раздражение (рукояткой молоточка, тупым концом булавки). Обычно на месте раздражения возникает красная полоса, ширина которой зависит от состояния вегетативной нервной системы. У некоторых лиц полоса может возвышаться над кожей (возвышенный дермографизм). При повышении симпатического тонуса полоса имеет белый цвет (белый дермографизм). Очень широкие полосы красного дермографизма указывают на повышение тонуса парасимпатической нервной системы. Реакция возникает по типу аксонрефлекса и является местной.
Для топической диагностики используется рефлекторный дермографизм, который вызывается раздражением с помощью острого предмета (проводят по коже острием иглы). Возникает полоса с неровными фестончатыми краями. Рефлекторный дермографизм представляет собой спинномозговой рефлекс. Он исчезает при поражении задних корешков, спинного мозга, передних корешков и спинномозговых нервов на уровне поражения.
Выше и ниже пораженной зоны рефлекс обычно сохраняется.
Зрачковые рефлексы (описаны в разделе 4.1). Определяются прямая и содружественная реакции зрачков на свет, реакция их на конвергенцию, аккомодацию и боль (расширение зрачков при уколе, щипке и других раздражениях какоголибо участка тела)
32. Плечевое сплетение и симптомы его поражения.
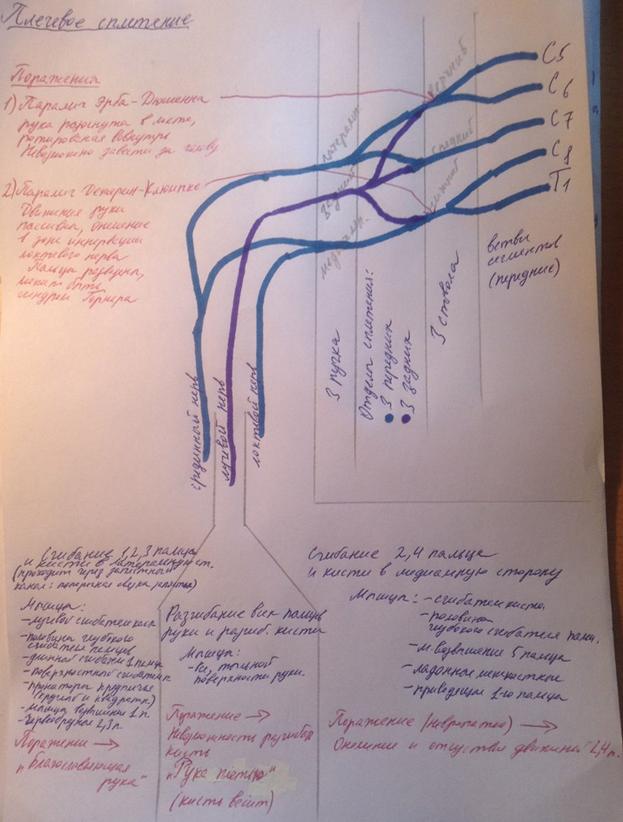
Плечевое сплетение образуется из V–VIII шейных нервов, I и II грудных нервов. Плечевое сплетение осуществляет иннервацию мышц плечевого пояса и руки.
Передние ветви грудных нервов не формируют сплетения, а образуют обособленные межреберные нервы, иннервирующие межреберные мышцы, мышцы, поднимающие ребра, и мышцы живота.
Ветви сегментов (С5 –Т1) формируют три ствола (верхний, средний и нижний), которые далее делятся на 3 передних и 3 задних отделов сплетения, из которых в свою очередь формируются латеральный, задний и медиальный пучки, формирующие срединный, лучевой и локтевой нервы (смотреть схему выше!).
Невропатия лучевого нерва. Среди нервов верхней конечности лучевой нерв поражается чаще других (см вопрос 34).
Невропатия локтевого нерва. среди поражений нервов плечевого сплетения по частоте занимает второе место (см вопрос 35).
Невропатия срединного нерва. Изолированное поражение срединного нерва встречается реже, чем локтевого (см вопрос 33).
Поражения плечевого сплетения – плексопатии.
При поражении всего плечевого сплетения возникают периферический паралич (парез) и анестезия (гипестезия) руки.
Верхний паралич Дюшенна – Эрба. Изолированное повреждение верхнего первичного ствола сплетения приводит к параличу и атрофии проксимальных мышц руки – дельтовидной, двуглавой, внутренней плечевой, плечелучевой и короткого супинатора. Вследствие этого невозможны отведение верхней конечности в плечевом суставе и сгибание ее в локтевом. Движения пальцев руки и самой кисти сохраняются. Больные жалуются на боли и парестезии по наружному краю плеча и предплечья. В этой зоне отмечается снижение чувствительности.
Нижний паралич Дежерин-Клюмпке. При поражении нижнего первичного ствола сплетения возникает паралич, а затем и атрофия мелких мышц кисти, сгибателей кисти и пальцев. Движения плеча и предплечья сохранены в полном объеме. Отмечается гипестезия на кисти и пальцах (зона локтевого нерва) и по внутренней поверхности предплечья.
(Симптоматика, сходная с клинической картиной поражения плечевого сплетения, может наблюдаться при шейном остеохондрозе и плечелопаточном периартрите (синдром Дюплея). Болезненное ограничение движений в плечевом суставе, особенно при отведении и внутренней ротации, обусловлено воспалительными изменениями периартикулярной ткани, иногда сопровождающимися отложением солеи в сухожилии надкостной мышцы или в подакромиальной синовиальной сумке.)
Лечение. Как правило, показаны анальгетики, ноотропные препараты, массаж, ЛФК, рефлексотерапия, физиотерапия. При травматическом повреждении стволов плечевого сплетения возникают показания для реконструктивных микрохирургических операций.
33.Клиника поражения срединного нерва.
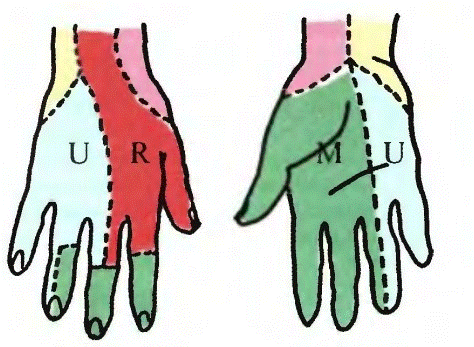
Признаки: полное или частичное нарушение проводимости, симптомы выпадения движений, чувствительности и вегетативных функций в области всех разветвлений нерва ниже уровня его повреждения. Срединный нерв. При изолированном повреждении страдает пронация, ослабляется ладонное сгибание кисти, нарушаются сгибание I, II, III пальцев и разгибание средних фаланг II и III пальцев. Развивается атрофия мышц лучевой половины: поверхностной головки глубокого сгибателя I пальца, мышц противопоставляющей и короткой отводящей I палец и первой, второй червеобразных мышц кисти. Нарушаются противопоставление, отведение и ротация I пальца. Кисть становится похожей на обезьянью лапу. Нарушается чувствительность кожи ладонной поверхности I, II, III пальцев и лучевой стороны IV пальца, соответствующей им части ладони, а также на тыле дистальных фаланг этих пальцев (рис. 1). Характерны вазомоторно-секреторно-трофические расстройства. Кожа I, II, III пальцев становится синюшной или бледной, ногти — тусклыми, ломкими и исчерченными. Мягкие ткани атрофичны, пальцы истончены, выражены гиперкератоз, гипергидроз, изъязвления. При попытке удержать лист бумаги между II и I пальцами больной вынужден выпрямить I палец, чтобы осуществить захват за счет приводящей мышцы, иннервируемой локтевым нервом. У больного теряется чувство ощущения предметов, из-за отсутствия оппозиции I пальца нарушаются все виды захватов. Рука служит только для вспомогательных действий. При одновременном повреждении сухожилий кисть вообще становится непригодной к трудовой деятельности.

Рис. 1. Симптомы повреждения срединного нерва: а — «обезьянья лапа»; б — зоны нарушения чувствительности; в — при попытке сжать пальцы в кулак I и II пальцы не сгибаются
ВОПРОС 34.
При объективном осмотре пациента выявляют:
● парестезии и гипестезию в области тыла I, II, III пальцев, задней поверхности предплечья (70%);
● слабость в мышцах-разгибателях кисти и пальцев, слабость супинатора, плечелучевой мышцы (60%);
● невозможность отведения и приведения большого пальца (70%);
● снижение карпорадиального рефлекса (50%);
● мышечные атрофии (40%);
● появление боли во время супинации предплечья с преодолением сопротивления и в пробе с разгибанием среднего пальца (50%);
● болезненность при пальпации по ходу лучевого нерва (60%).
Диагностика поражения лучевого нерва
● Электронейромиография.
● Рентгенография или компьютерная томография локтевого и/или лучезапястного сустава.
Дата добавления: 2018-06-27; просмотров: 910; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
