Кровотечение из вен пищевода при циррозе печени
Около 50% пациентов с циррозом печени имеют варикозно-расширенные вены пищевода и кардиального отдела желудка. Первое кровотечение из варикозно-расширенных вен пищевода сопровождается 50% летальностью.
Клинически кровотечение из вен пищевода сопровождается рвотой «кофейной гущей» или черным стулом. Косвенно на желудочно-кишечное кровотечение может указывать нарастание энцефалопатии, гипотония, снижение уровня гемоглобина в динамике. Всем пациентам необходимо выполнение ректального исследования.
Количество пациентов с варикозно-расширенными венами пищевода увеличивается по мере декомпенсации цирроза печени: так, варикозно-расширенные вены пищевода имеются у 40% больных с циррозом печени класса А и у 85% - с циррозом печени класса С. Поэтому всем пациентам с циррозом печени должна проводиться эзофагогастродуоденоскопия в динамике. Кроме высокого балла по шкале Чайлда-Таркотта-Пью, также важным фактором, предсказывающим кровотечения, является наличие красных пятен в пищеводе при эндоскопии. Красные точки и пятна слизистой желудка свидетельствуют о формировании портальной гастропатии.
Расширение вен пищевода, диагностируемое при эзофагогастродуоденоскопии, делится на выраженное (более 5 мм) и невыраженное.
При невыраженном варикозном расширении вен пищевода для профилактики кровотечения должны быть назначены β-блокаторы (анаприлин). При выраженном варикозном расширении вен пищевода рекомендованы β-блокаторы или лигирование вен пищевода.
|
|
|
Минимальная доза анаприлина составляет 20 мг 2 раза в день, доза титруется до максимально переносимой. Критерий адекватности дозы β-блокаторов - урежение частоты сердечных сокращений на 25% от исходной.
При состоявшемся кровотечении из вен пищевода необходим перевод пациента в реанимационное отделение.
Методы ведения пациентов с кровотечением из варикозно-расширенных вен пищевода в реанимационном отделении.
• Интубация трахеи.
• Восстановление объема циркулирующей крови (раствор альбумина, СЗП, инфузионная терапия 5% глюкозой).
• Переливание эритроцитарной массы (целевой уровень гемоглобина не менее 80 г/л).
• Фармакологическое снижение портального давления (терлипрессин, соматостатин, октреотид).
• Эндоскопические методы остановки кровотечения (склеротерапия или лигирование вен пищевода).
• Трансъюгулярное внутрипеченочное портосистемное шунтирование - при неэффективности эндоскопических и фармакологических методов (побочный эффект - резкое нарастание энцефалопатии).
• Постановка зонда Блэкмора (не более чем на сутки) при продолжающемся кровотечении.
|
|
|
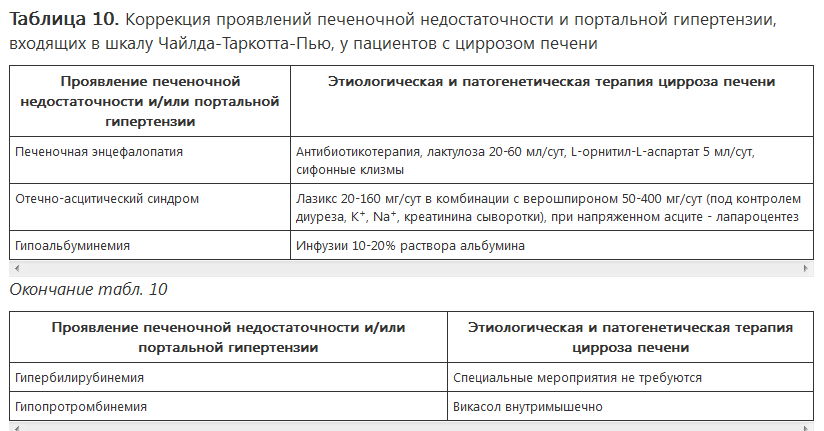
• Омепразол 40 мг/сут для терапии портальной гастропатии. Одновременно с этим важно проводить терапию, направленную на компенсирование цирроза печени и перевод пациента в более легкий класс по системе Чайлда-Таркотта-Пью (табл. 10).
Значительно реже встречаются кровотечения из геморроидальных вен, желудочные кровотечения, кровотечения при выполнении диагностических манипуляций. В таких случаях необходимо хирургическое вмешательство.
Бактериальная инфекция - фактор риска кровотечения у пациентов с циррозом печени
Установлено, что 2/3 пациентов с желудочно-кишечным кровотечением имеют какую-либо бактериальную инфекцию. Частым осложнением цирроза печени является проникновение бактерий в асцитическую жидкость из кишечника и развитие спонтанного бактериального перитонита. Любая бактериальная инфекция ассоциирована с риском желудочно-кишечного кровотечения. Кроме того, патогенная микрофлора желудочно-кишечного тракта является продуцентом аммиака и других токсинов, что является причиной печеночной энцефалопатии. Это означает, что всем пациентам с декомпенсированным циррозом печени необходимо назначать антибиотики.
Антибиотики при циррозе печени назначаются для:
|
|
|
• коррекции печеночной энцефалопатии (препарат выбора - рифаксимин - антимикробный препарат широкого спектра бактерицидного действия; препарат не всасывается при приеме внутрь, поэтому создает высокие концентрации в просвете кишечника, где снижает образование бактериями аммиака и других токсических соединений, которые в случае тяжелого заболевания печени, сопровождающегося нарушением процесса детоксикации, участвуют в патогенезе и симптоматике печеночной энцефалопатии);
• терапии бактериальной инфекции, в том числе спонтанного бактериального перитонита (препараты выбора - парентеральные лекарственные формы амоксициллин/клавуланата, цефалоспоринов III поколения, фторхинолонов, метронидазола);
• профилактики спонтанного бактериального перитонита, особенно пациентам с состоявшимся желудочно-кишечным кровотечением (для снижения риска повторного кровотечения) и/или симптомами системного воспаления, такими как лейкоцитоз, повышение скорости оседания эритроцитов, повышение температуры тела (препараты выбора: цефалоспорины III поколения, фторхинолоны).
Гипокоагуляционные состояния у пациентов с синдромом холестаза
Гипокоагуляционный механизм при заболеваниях, сопровождающихся синдромом холестаза, отличается от вышеописанного механизма.
|
|
|
Синдром холестаза является ведущим синдромом при заболеваниях печени, связанных с:
• большинством лекарственных поражений печени (андрогены, эстрогены, анаболики, антибиотики);
• аутоиммунными болезнями печени (первичным билиарным циррозом, первичным склерозирующим холангитом);
• опухолями печени;
• вторичным билиарным циррозом.
Одним из проявлений холестаза является снижение всасывания жирорастворимых витаминов, в частности витамина К, при участии которого происходит синтез протромбина. Таким образом, механизм гипопротромбинемии при холестазе отличается от такового при нарушении синтетики в печени при печеночной недостаточности. Клинически дефицит витамина K сопровождается повышенной кровоточивостью. Условие снижения всасывания витамина K - длительный холестаз (месяцы, годы).
Основным препаратом, назначаемым при холестазе, является урсодезоксихолевая кислота, которая обладает холелитолитическим, желчегонным, гепатопротективным и гипохолестеринемическим действием. При длительном приеме в дозе 13-15 мг/кг массы тела 2 раза в сутки препарат, улучшая реологию желчи, косвенно способствует всасываемости витамина K и повышению протромбинового индекса.
Необходимо помнить, что ионообменные смолы (холестирамин, колестипол), которые назначают для терапии кожного зуда, беспокоящего пациентов с холестазом, также уменьшают всасывание витамина K за счет адсорбционного эффекта.
Дефицит витамина K восполняется парентерально 3мл(30 мг) в сутки по потребности, длительность введения препарата определяется индивидуально.
Гипокоагуляционные состояния при острой печеночной недостаточности
Особый случай представляет геморрагический синдром в результате острой печеночной недостаточности.
Как было отмечено выше, геморрагический синдром развивается на стадии цирроза печени. Однако при острых гепатитах (чаще всего это острый алкогольный гепатит, реже - острые вирусные гепатиты) может возникнуть функциональная неполноценность клеток печени за счет массивного воспаления, что сопровождается печеночной недостаточностью (гипопротромбинемией), более выраженной, чем при циррозах печени в исходе хронических гепатитов.
В связи с этим протромбиновый индекс и ПТВ также используют в различных оценочных и прогностических шкалах у пациентов с острым гепатитом. Например, самая известная шкала для прогноза пациентов с острым алкогольным гепатитом - индекс Маддрея:
Индекс Маддрея = 4,6 х (ПТВ пациента, с-ПТВ в контроле, с) + уровень билирубина сыворотки, мкмоль/л ÷ 17.
При значении индекса Маддрея более 32 (острый алкогольный гепатит тяжелого течения) риск летального исхода высок и составляет более 50% в короткие сроки - в течение 30 дней. Индекс Маддрея менее 32 характерен для острого алкогольного гепатита легкого течения, сопровождающегося небольшой летальностью.
Примечательно, что терапия острого алкогольного гепатита тяжелого течения преднизолоном не увеличивает риск развития желудочно-кишечного кровотечения - одного из самых ожидаемых побочных эффектов стероидотерапии.
Тромбоцитопения у пациентов с острой печеночной недостаточностью за счет гиперспленизма возможна, однако возникает крайне редко, так как гиперспленизм не успевает сформироваться. Также не успевают активироваться антисвертывающие и фибринолитические системы. По этой причине в случае летального исхода пациенты реже умирают от кровотечения. Причиной смерти, как правило, являются печеночная недостаточность и отек головного мозга.
Гипопротромбинемия корригируется внутривенным введением препаратов витамина К. В России в настоящее время зарегистрирован препарат викасол (действующее вещество - менадиона натрия бисульфит), который представляет собой синтетический водорастворимый аналог витамина К3. Его высшие дозы (в/м): разовая - 15 мг, суточная - 30 мг.
Следует помнить, что при острой печеночной недостаточности существует опасность коррекции нарушений свертывания крови введением СЗП, так как она увеличивает объем циркулирующей крови и может спровоцировать отек головного мозга у этой группы пациентов.
Дата добавления: 2018-05-02; просмотров: 2923; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
