ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ОБРАЗОВАНИЯ МЯГКИХ ТКАНЕЙ И КОСТЕЙ ЛИЦА 4 страница
Преднизолон дают по схеме из расчета 2—4 мг/кг массы тела ребенка (не более 40 мг в сутки) 24— 28 дней — через день в 6 и 9 ч утра, что совпадает со временем естественного выброса гормонов коры надпочечников. Этот препарат останавливает рост гемангиом и вызывает склерозирование ангиоматозных тканей. При возобновлении роста опухоли через 1,5—2 мес после первого курса проводят повторный курс гормональной терапии.
При лечении гемангиом ЧЛО преднизолоном положительный эффект отмечается у 30—40 % больных. Лечение стероидами ведет к длительному иммунологическому компромиссу, увеличению частоты заболеваний дыхательных путей. Расширение границ гормональной терапии не всегда оправдано.
Не утратила своего значения при гемангиомах лучевая терапия: усовершенствование методики облуче-ниЯ, мелкое фракционное облучение! использование мягкого рентгеновского излучения явились важными этапами в эволюции данного
метода.
При лечении обширных гемангиом лица (особенно в области век) низковольтная рентгенотерапия является методом выбора. При ней достигаются наилучшие результаты в косметическом плане. Однако применение подобных методов лечения у детей должно быть строго дозировано, так как постоянно существует опасность развития лучевой болезни, нарушения роста скелета, возникновения атрофических изменений кожи, эндокринных нарушений, лучевых катаракт, рака кожи.
|
|
|
Рентгеноэндоваскулярная окклю зия (эмболизация). В результате развития рентгеноэндоваскулярной хирургии в лечении сосудистых новообразований ЧЛО у детей метод эмболизации занял прочное место. Этот метод заключается во введении эмболизирующего вещества в просвет сосуда, питающего новообразование, с целью его обтурирова-ния. За счет снижения притока крови сосудистое новообразование значительно уменьшается, что позволяет использовать склерозирую-щую терапию, криотерапию с более высоким эффектом. В качестве эм-болизирующих веществ применяют различные препараты: гемостатиче-скую губку, тефлон, гидрогель и др. Массивная кровопотеря и повреждение лицевого нерва являлись частыми осложнениями при ранее проводимых оперативных вмешательствах. Рентгеноэндоваскулярная окклюзия — весьма перспективный метод лечения гемангиом, так как позволяет избежать опасных осложнений. Этот метод применяют в специализированных ан-гиографических центрах, где есть соответствующее оборудование и
ПОДГОТОВЛеННЫе CUCLinejinv-iDi
рентгеноангиохирургии.
Локальная гипертермия СВЧ электромагнитного поля (ЭМП). Влияние сверхвысокочастотного ЭМП на биоткани основано на том, что полярные молекулы воды приходят в возбужденное состояние, при этом возникают резонансные явления и происходит разрыв внутримолекулярных связей. Это дестабилизирует структуру воды, делает ее подвижной и чувствительной к различным влияниям. Увеличение продолжительности действия СВЧ-поля вызывает лиофилизацию клеточных структур, что в свою очередь влияет на подавление синтеза опухолевых белков и, следовательно, способствует гибели патологической ткани.
|
|
|
Методика выполнения локальной гипертермии СВЧ ЭМП состоит в следующем: под наркозом под нижнюю границу опухоли вводят температурный датчик, цифровое табло которого находится в одном блоке с аппаратом «Яхта-3». Частота СВЧ-поля 915 МГц, длина волны 33 см. Излучатель, превышающий по площади гемангиому, присоединяют к аппарату и системе охлаждения поверхности кожи, затем плавно включают мощность СВЧ до стабилизации температуры в опухоли в пределах 43—44 °С в течение 5—6 мин, затем мощность снижают и через 10 мин излучатель отключают, но он остается на коже до выравнивания температуры.
Для успешного лечения крупных и обширных гемангиом ЧЛО у детей метод локальной гипертермии СВЧ ЭМП может использоваться самостоятельно и в сочетании с рентгеноэндоваскулярной окклюзией. Самостоятельно он может быть применен при гемангиоме объемом не более 100 см3 и скорости кровотока не выше 10—15 м/с. Выполнение метода при гемангиоме, объем которой более 100 см3 и скорость кровотока выше 10—15 м/с, требует проведе-
|
|
|
451
Рис. 12.12. Локальная СВЧ ЭМП - гипертермия капиллярно-кавернозной ге-мангиомы околоушно-жевательной области.

Рис. 12.13. Внешний вид больного с артериовенозными коммуникациями.
ния рентгенангиоокклюзии с целью снижения скорости кровотока в опухоли, что повышает эффективность СВЧ ЭМП (рис. 12.12).
Основные этапы диагностики и лечения сосудистых новообразований — гемангиом и ангиодиспла-зий — представлены в табл. 12.1.
Артериовенозные коммуникации (свищи) с локализацией в мягких тканях и челюстных костях (костные формы гемангиом). Артериове-
/1 СТ
нозные коммуникации (АВК) с локализацией в области верхней или нижней челюстей — это сосудистые пороки, встречающиеся нечасто и представляющие большие трудности для диагностики и лечения. Они наблюдаются у пациентов с момента рождения, однако их основные клинические проявления чаще возникают после 7—11 лет на фоне гормональной перестройки. Причиной прогрессирования порока является гемодинамическая перестройка, часто связанная с регионарной гипертензией, влияющей на окружающие ткани, в том числе на костные структуры, с образованием внутрикостных полостей.
|
|
|
Сосудистые дисплазии верхней и нижней челюстей сопровождаются поражением не только кости, но и мягких тканей лица. В литературе описано немало случаев летального исхода в связи с массивной крово-потерей как до лечения, так и во время оперативных вмешательств на пораженной челюсти. Очень важно определение ранних признаков этой патологии.
Наиболее характерными клиническими признаками АВК в области верхней или нижней челюстей в ранние сроки служат появление сла-бовыраженной припухлости мягких тканей щеки, телеангиэктазии на коже, со временем нарастающая подвижность зубов и гиперемия десне-вого края этих зубов (при этом зубы интактны), кровотечение. Кровотечение возникает либо в результате удаления патологически подвижных зубов, либо спонтанно из поддесне-вого края, а также во время прорезывания постоянных зубов. При поражении верхней челюсти часто отмечаются носовые кровотечения.
При клиническом осмотре определяются увеличение тела челюсти, асимметрия лица за счет наличия артериовенозных свищей в области мягких тканей, сосудистого рисунка различной степени интенсивности (рис. 12.13) на коже или слизи-
Таблнца 12.1. Основные симптомы, методы диагностики и лечения сосудистых новообразований ЧЛО в детском возрасте
| Нозологическая форма | Симптомы заболевания | Методы диагностики | Методы лечения |
| Капиллярная гемангиома | Ярко-розового или красного цвета, с четкими границами, выступающее над уровнем кожи образование, исчезающее при надавливании | \намнез. Осмотр. Пальпация. УЗ И | <.риодеструкция. Тазеротерапия |
| Кавернозная гемангиома А. Крупная | Ограниченное образование, мягкоэластичной консистенции, выступающее над уровнем окружающих мягких тканей и занимающее одну анатомическую область. При пальпации безболезненно, симптом «сдавливания и наполнения» положительный, объемом не более 100 см | Анамнез. Осмотр. Пальпация. УЗИ + доп-плерография | Локальная гипертермия СВЧ ЭМП. Склерозирующая терапия |
| Б. Обширная | Образование мягкоэластичной консистенции, выступа- | Анамнез. Осмотр. Пальпа- | Внутрисосудистая эмболизация. Ло- |
| ющее над уровнем окружающих мягких тканей, занима- | ция. УЗИ + доп-плерография | кальная гипертермия СВЧ ЭМП. | |
| ющее несколько анатомиче- | (скорость крово- | Гормонотерапия. | |
| ских областей, объемом более | тока более 10 | Склерозирующая терапия (70 % спирт) | |
| 100 смЗ; симптом «сдавлива- | см/с). Ангиогра- | ||
| ния и наполнения» положи- | фия | ||
| тельный, скорость кровотока более 10 см/с | |||
| Капиллярная дисплазия | Образование мягкоэластичной консистенции, бледно- | Анамнез. Осмотр. Пальпа- | Лазеротерапия |
| розового цвета, иногда багрово-синюшное, не выступающее над уровнем кожи, при надавливании бледнеет, симптом «наполнения» отрицательный | ция | ||
| Венозная | Образование мягкоэластич- | Анамнез. | Внутрисосудистая |
| дисплазия | ной консистенции, без чет- | Осмотр. Пальпа- | склерозирующая терапия (3 % раствор тромбовара). |
| ких границ, оттенок кожи или слизистой оболочки по- | ция. УЗИ + доп-плерография. | ||
| лости рта синюшный. Симп- | Ангиография, | Непрямая склеро- | |
| том «сдавливания и наполнения» положительный | прямая флебография | зирующая терапия (70 % спирт) |
стой оболочке полости рта, повы- Рентгенологически отмечаются
шение температуры кожи и слизи- участки разволокнения костной
стой оболочки над очагом пораже- ткани крупнопетлистого строения,
ния. При аускультации выслушива- сочетающиеся с участками деструк-
ются грубый диастолосистоличе- ции ячеистого характера. Определя-
ский шум в области сонных арте- ется патологическая резорбция кор-
рий на стороне поражения и пуль- ней молочных зубов, что приводит
сация в области мягких тканей по- к их выраженной подвижности, за
раженного отдела лица. чатки постоянных зубов смещены,
4S3
|
|
отмечается задержка их формирования (рис. 12.14).
КТ не дает четкого представления о характере поражения, однако при этом исследовании можно обнаружить объемное новообразование с нечеткими границами, выполняющее всю толщу тела челюсти, а также его соотношение с воздухоносными пазухами и полостью черепа (рис. 12.15, а).
При допплеровском УЗИ у детей отмечается грубый систолический шум в сонных артериях, скорость кровотока в области поражения и по сонным артериям 40—50 см/с и выше (рис. 12.15, б).
Одним из наиболее эффективных методов диагностики артериовеноз-ной дисплазии ЧЛО является ангиография. Ангиографическая картина при данной патологии характеризуется локализованным скоплением контрастного вещества в толще челюсти, без четких границ. Вены контрастируются на 1—2-й секунде, несколько деформированы, небольшого диаметра, умеренно извиты (рис. 12.15, в). При поражении нижней челюсти имеются изменения нижнечелюстной и подъязычной артерий, которые в ряде случаев деформированы, извиты, иногда расширены. К зоне поражения в нижней челюсти подходит множество как крупных, так и мелких артерий, пронизывающих нижнюю челюсть на разных уровнях (в области нижнечелюстного отверстия или в местах прикрепления подбородочно-язычной и под-
Рис. 12.14. Артериовенозные коммуникации. Ортопантомо-грамма.
бородочной-подъязычной мышц). Другие артерии могут достигать зоны поражения через нижнечелюстное отверстие с контралатераль-ной стороны, проходя через передний отдел нижней челюсти.
Основным источником кровоснабжения АВК верхней челюсти является верхнечелюстная артерия. Уже в начальных отделах верхнечелюстная артерия увеличена в диаметре, извита и в толще кости сливается в конгломерат деформированных сосудов без четких границ. Другими источниками кровоснабжения зоны поражения верхней челюсти чаще всего служит лицевая артерия, которая отдает свои диста-льные ветви в зону поражения (рис. 12.15, г).
Наиболее эффективным методом лечения АВК ЧЛО у детей, разработанным в последние годы на кафедрах детской хирургии МГМСУ и детской челюстно-лицевой хирургии РГМУ, является сочетание эн-доваскулярной окклюзии (эмболи-зации) с внутрикостным введением жидкого биополимерного клея. Этот метод основан на ограничении притока крови и перестройке гемодинамики в сочетании с закрытием костных полостей и последу^ ющей репарации, что дает стойкий лечебный эффект.
Дети с сосудистыми новообразованиями должны лечиться в специализированных детских челюстно-лицевых стоматологических подразделениях поликлиники и стационара. Лечение необходимо начинать
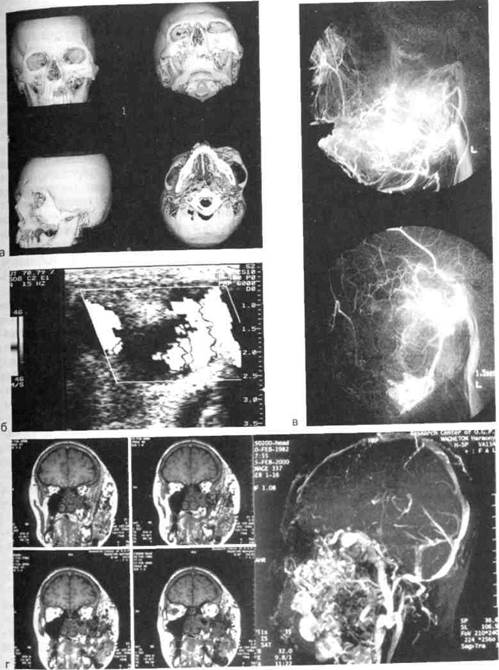
Рис. 12.15. Артериовенозные коммуникации.
а - КТ в формате 3D костей лицевого скелета; б - УЗИ с допплерографией; в - ангио-
грамма; г — МРТ мягких тканей головы.
SS
 |
|
| Рис. 12.16. Капиллярная лимфангиома верхней губы. |
сразу после обнаружения гемангио-мы (недоношенность не является противопоказанием). Лечение и реабилитацию проводят в условиях диспансеризации (см. Диспансеризация детского населения у стоматолога).
12.2.4. Лимфангиома
Среди новообразований и опухолей лица, полости рта и шеи у детей лимфангиома занимает особое место, что обусловлено отсутствием единого мнения о ее происхождении, разнообразии клинических проявлений, различных по морфологической структуре и локализации лимфангиом, трудностями диагностики, отсутствием радикального способа лечения.
Существует два мнения о происхождении лимфангиом: одни авторы относят эти опухоли к истинным, другие к порокам развития лимфатической системы.
Подтверждением того, что лимфангиома возникает вследствие диз-эмбриогенеза лимфатической системы, является следующее: лимфангиома чаще всего бывает врожденной или проявляется вскоре после рождения, может сочетаться с другими врожденными пороками развития. Лимфангиомы могут воспаляться.
Лимфангиома ЧЛО у детей составляет 6—9 % доброкачественных мягкотканных опухолей, среди сосудистых — 9—18 %. Лимфангиомы головы и шеи составляют 52—54 % всех лимфангиом, и у большинства детей (65—85 %) они проявляются при рождении или в первые месяцы жизни.
Лимфангиомы по морфологическому строению бывают капиллярно-кавернозными, кавернозными, кистозными, кистозно-кавернозны-ми, по степени роста — ограниченными, диффузными, поверхностными, глубокими, по локализа-
456
ции — в области лица, шеи, полости рта [Фролова А.И., 1983].
Эта опухоль может локализоваться в одном анатомическом сегменте или распространяться на несколько соседних областей. На шее наиболее частой ее локализацией является поднижнечелюстная, позадиче-люстная и надключичная области, нередко с распространением на область лица, дна полости рта и языка. На лице она наиболее часто поражает верхнюю губу, щечную и околоушную области и нередко язык.
Клиническая картина лимфангиомы у детей зависит от ее локализации, анатомо-топографических особенностей пораженной области, размера, распространения и гистологической структуры.
Лимфангиома лица. При изолированном поражении верхней губы (рис. 12.16), как правило, определяется припухлость половины губы мягкой тестоватой консистенции, безболезненная при пальпации, без четких границ, распространяющаяся в область носогубной борозды, что вызывает сглаженность последней. При незначительном поражении увеличивается толщина губы, при более выраженном — заметно увеличение продольного и поперечного ее размеров. Красная кайма губы расширена, угол рта растянут и опущен.
Основным клиническим (патогно-моничным) диагностическим признаком лимфангиомы считается наличие на слизистой оболочке полости рта, губы единичных или множественных пузырьков, наполненных прозрачным или кровянистым содержимым и рассеянных по поверхности слизистой оболочки губы или сгруппированных по линии смыкания губ (рис. 12.17).
Лимфангиома щечной области представляет собой опухолевидную припухлость без четких границ, переходящую в неизмененные окружа^ ющие ткани, мягкой тестоватой
консистенции, безболезненную при пальпации. При наличии крупных морфологических структур (кистоз-но-кавернозной формы) лимфангиома может контурироваться и выбухать кнаружи или в сторону преддверия полости рта. Цвет кожных покровов над новообразованием чаше всего не изменен. Однако возможен синеватый оттенок кожи за счет просвечивания содержимого поверхностно расположенных крупных полостей. При этом наблюдается симптом зыбления и возможна подчеркнутость сосудистого рисунка подкожных вен вследствие атрофии жировой клетчатки.
На слизистой оболочке щеки имеются пузырьковые высыпания. Пузырьки лимфангиомы не всегда определяются одновременно с выявлением новообразования. Они могут появиться через некоторое время, даже через несколько лет после обнаружения лимфангиомы (при воспалении, после травмы или оперативного вмешательства).
Возможно распространение опухоли щечной области и половины верхней губы на подглазничную область и боковую поверхность носа, вследствие чего возникает деформация половины кожно-хрящевого отдела носа со смещением крыла носа вниз.
При поверхностном расположении лимфангиомы в околоушной области, в подкожной жировой клетчатке, над фасцией железы клиническая картина сходна с таковой при локализации опухоли в щечной области.
При глубоком расположении лимфангиомы, под плотной фасцией околоушной слюнной железы, в толще железы или под железой, клинические проявления этой опухоли иные. Окраска кожных покровов над новообразованием не изменена, при пальпации определяется безболезненная, плотноэластичной консистенции припухлость, несколько контурируемая.
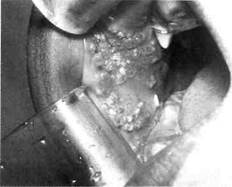
Рис. 12.17. Пузырьковые высыпания на слизистой оболочке щеки при лимфан-гиоме.
Возможна локализация лимфангиомы в области глазницы, половины лица. В первом случае наблюдается утолщение век, особенно за счет диффузной припухлости, при пальпации тестоватой консистенции, без четких границ, безболезненная. Глазная щель сужена или полностью сомкнута, кожа век обычной окраски или с синюшным оттенком (рис. 12.18).
По краю века, на конъюнктиве возможны пузырьковые высыпания с серозным или кровянистым содержимым, которые могут лопаться и кровоточить. При распространении лимфангиомы на ретробуль-
4<;7
Дата добавления: 2021-12-10; просмотров: 17; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!


