Иннервация кисти срединным нервом
· Feb. 3rd, 2016 at 6:55 AM
 [читать] (или скачать)
[читать] (или скачать)
статью в формате PDF
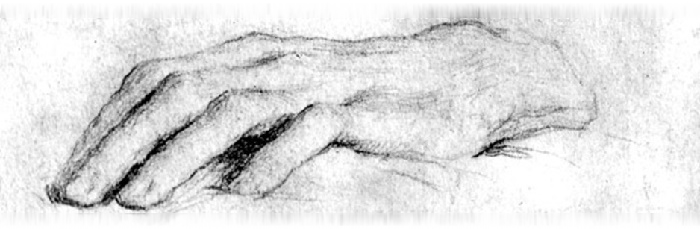
Срединный нерв (лат. nervus medianus) осуществляет чувствительную (сенсорную) и двигательную (моторную) иннервацию кисти (следует отметить, что срединный нерв содержит также большое количество вегетативных волокон, и поэтому его поражение чаще всего сопровождается выраженным акроцианозом, гипергидрозом, атрофией мышц [особенно возвышения I пальца - тенара], а также каузалгией). Для того чтобы осуществить иннервацию кисти (преимущественно ее ладонной поверхности) срединный нерв проходит лучезапястный сустав на двух уровнях (что важно не только с анатомической, но и с клинической точки зрения): над суставом и в суставе (через запястный [карпальный] канал).
Прежде чем переходить к теоретическому изложению по теме «иннервация кисти срединным нервом» рекомендую ознакомиться со следующими анатомическими препаратами, которые значительно облегчат усвоения предлагаемой далее информации.
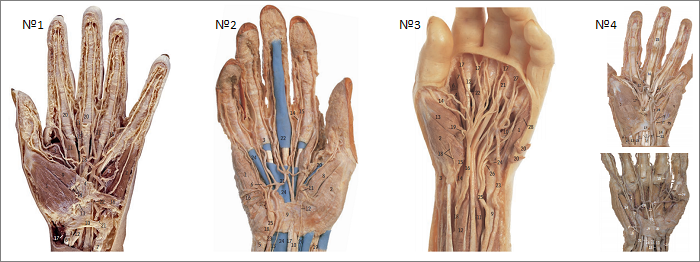
 смотреть анатомический препарат №1 (см. указатели №: 12, 13, 14)
смотреть анатомический препарат №1 (см. указатели №: 12, 13, 14)
смотреть анатомический препарат №2 (см. указатели рис А. №: 10, 11, 12)
смотреть анатомический препарат №3 (см. указатели рис. А №: 16, 17, 18, 19; рис. В №: 9)
смотреть анатомический препарат №4 (см. указатели №: 21, 22, 23)
Над лучезапястным суставом проходит ладонная (кожная, чувствительная) ветвь срединного нерва (ramus palmaris n.medianus), которая берет свое начало от лучевой стороны ствола срединного нерва в субфасциальном пространстве примерно в 80 мм проксимальнее уровня дистальной кожной складки запястья (Rascetta) и имеет длину в среднем 130 мм (длина от места отхождения от ствола срединного нерва на уровне предплечья). Затем она появляется в подкожной клетчатке внутренней поверхности запястья (то есть, на уровне нижней границы нижней трети предплечья) как перфоратор. После прободения собственной фасции (иногда в собственном канале собственной фасции) она направляется по линии проекции локтевого края сухожилия лучевого сгибателя кисти в сторону ладони, где делится на 2 - 3 ветви: постоянные - лучевую, срединную, и непостоянную - локтевую. Лучевая ветвь направляется к коже возвышения большого пальца, срединная - в центр ладони, локтевая - в сторону возвышения мизинца. В ряде случаев ладонная кожная ветвь срединного нерва в виде бифуркации делится примерно в 45 мм дистальнее уровня дистальной кожной складки запястья. В этом случае она вступает в тесные взаимоотношения с сухожилием длинной ладонной мышцы, вплоть до ее пенетрации на уровне перехода в ладонный апоневроз. Между ладонной кожной ветвью срединного нерва и терминальными ветвями n. cutaneus antebrachii lateralis или, в некоторых случаях, с поверхностной ветвью лучевого нерва, формируются соединения (anastomoses).
|
|
|
 Указанная особенность прохождения ладонной ветви срединного нерва (вне карпального канала) объясняет отсутствие расстройств чувствительности и/или болевого синдрома в области ладони кисти при синдроме карпального (запястного) канала, и наличие указанных выше расстройств в области 1, 2, 3 (4) пальцев (см. далее).
Указанная особенность прохождения ладонной ветви срединного нерва (вне карпального канала) объясняет отсутствие расстройств чувствительности и/или болевого синдрома в области ладони кисти при синдроме карпального (запястного) канала, и наличие указанных выше расстройств в области 1, 2, 3 (4) пальцев (см. далее).
|
|
|
В запястном (карпальном) канале срединный нерв находится под удерживателем сгибателей – под поперечной связкой запястья (lig. carpi transvesum или retinaculum flexorum) между синовиальными влагалищами сухожилия длинного сгибателя I пальца и влагалищами поверхностного и глубокого сгибателей пальцев. В пределах нижней половины запястного канала, чаще всего в непосредственной близости к дистальному краю поперечной связки запястья, происходит разделение ствола срединного нерва на порции. Если срединный нерв делится на две порции (рассыпная форма ветвления срединного нерва) – на латеральную (лучевая порция [рис. А: R]) и медиальную (локтевая порция [рис. А: U]), то латеральная порция является общим ладонным нервом, отдающим общие пальцевые ветви - nn. digitales palmares communis (2-я, 3-я, 4-я ветви [на рис. А: 2, 3, 4] (1-я ветвь – мышечная к тенару – см. далее)) для большого пальца (при этом они сопровождают с обеих сторон сухожилие длинного сгибателя большого пальца) и для лучевой поверхности второго (указательного) пальца, а медиальная порция, также являющаяся общим ладонным нервом, делится на две общие ладонные пальцевые ветви (5-я, 6-я - ко второму и третьему межпальцевым промежуткам [на рис. А: 5,6]), каждая из которых затем делятся на две «подветви» - собственные пальцевые нервы) и направляются только к коже соответствующих пальцев, при этом на пальцах они проходят вдоль всех трех синовиальных влагалищ сухожилий сгибателей II-III-IV пальцев, участвуя в их иннервации [смотреть рисунок]. Деление 5-го и 6-го общих пальцевых нервов (ветвей) может происходить на разных уровнях от линии пястно-фаланговых суставов - linea transversa distalis palmaris (2-я, 3-я и 4-я ветви срединного нерва, не делясь, доходят до дистальной фаланги большого пальца и лучевой стороны указательного пальца). По данным А.С. Нарядчиковой (1953) 5-я ветвь в 66% случаев делится на собственные пальцевые нервы на 0,5 - 1,5 см проксимальнее дистальной поперечной ладонной складки, в 33% случаев - на уровне этой линии. 6-я ветвь в 58% случаев делится на уровне вышеназванной складки, в 25% случаев - на 0,5 - 1,5 см проксимальнее, в 17% - дистальнее этой складки. 4-я и 5-я ветви иннервируют первую и вторую червеобразные мышцы, 6-я ветвь в 16% случаев участвует в иннервации третьей червеобразной мышцы (червеобразные мышцы участвуют в сгибании в пястно-фаланговых суставах). Третью червеобразную мышцу в 100% случаев иннервирует глубокая ветвь локтевого нерва. Эта ветвь проецируется на кожу в виде линии длиной 1,5 см, проведенной дистальнее гороховидной кости, вдоль медиального ее края. Если срединный нерв делится на три порции (концентрированная форма деления), то все они являются общими ладонными пальцевыми нервами (на рис. Б: I, II, III), которые направляются в I, II, III межпальцевые промежутки.
|
|
|
|
|
|
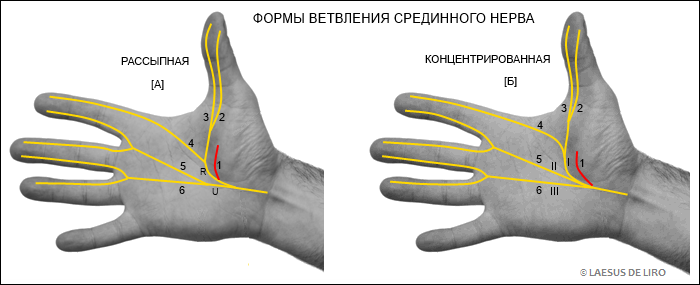
Из всего многообразия форм ветвления срединного нерва были выделены три: концентрированная, рассыпная, промежуточная. Концентрированная форма ветвления срединного нерва (19% случаев), рассыпная (11% случаев), промежуточная форма (70% случаев) не коррелируют с формой кисти (ульнарная, радиальная, широкая, узкая). Концентрированная форма ветвления характеризуется меньшей величиной площади, занимаемой ветвями срединного нерва. Рассыпная форма характеризуется высоким делением основного ствола срединного нерва на лучевую и локтевую порции, которые не сливаются на всем протяжении и занимают большую площадь, чем концентрированная форма (А.С. Нарядчикова, 1953).

1-я ветвь (на рис. А и Б: 1) - возвратная двигательная ветвь тенара или первая мышечная ветвь срединного нерва [по А.С. Нарядчиковой] (ближайшая к лучевому караю ладони): снабжает мышцы eminentiae thenar (возвышение большого пальца – тенар), за исключением глубокой головки m. flexor pollicis brevis (по данным А.С. Нарядчиковой, срединный нерв всегда иннервирует глубокую головку короткого сгибателя большого пальца) и m. adductor pollicis, а также кожу лучевого края большого пальца. При концентрированной и промежуточных формах ветвления она отходит от ствола срединного нерва, при рассыпной - от лучевой (латеральной) его порции. Мышечная ветвь к мышцам возвышения большого пальца отходит почти всегда на уровне нижнего края поперечной связки запястья, иногда прободая ее вблизи нижнего (дистального) ее края (мышечная ветвь всегда располагается поверхностно по отношению к общему стволу I и II общих пальцевых нервов). Далее она направляется латерально, отдает кожные веточки, затем, поперечно пересекая мышечные волокна, делится на ветви, которые входят в проксимальные трети мышц: короткую мышцу, отводящую большой палец (m. abductor pollicis brevis), мышцу, противопоставляющую большой палец (m. opponens pollicis), поверхностную головку короткого сгибателя большого пальца (m. flexor pollicis brevis). Кроме того, в 77% случаев с мышечной ветвью срединного нерва глубокая ветвь локтевого нерва образует «thenar ansa» или «anastomoses Cannieu-Riche», через которую происходит обмен нервными волокнами. Этот анастомоз располагается на поверхности короткого сгибателя большого пальца (Mc Cabe S.J., Kleinert J.M., 1990).

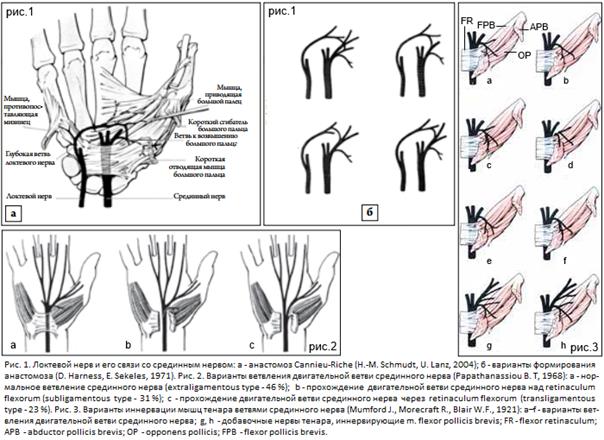
 Повреждение мышечной (1-й) ветви срединного нерва чревато атрофией мышечного возвышения большого пальца, выпадением функции отведения и противопоставления большого пальца и, соответственно, невозможности сжать кисть в кулак. Человеческая кисть, теряя функцию большого пальца, теряет свои самые главные возможности для осуществления функции захвата, щипка путем сближения с каждым из пальцев, особенно с указательным пальцем, а также для объединения усилий с четырьмя пальцами одноименной или другой руки. Это большая трагедия для пациента. Поэтому изучение проекции мышечной ветви срединного нерва, направляющейся к мышцам возвышения большого пальца (короткая отводящая и противопоставляющая большой палец, наружная и глубокая головки короткого сгибателя большого пальца) имеет большое прикладное значение. Эту зону стали называть «запретной». Об этой зоне подробно будет изложено в следующей статье.
Повреждение мышечной (1-й) ветви срединного нерва чревато атрофией мышечного возвышения большого пальца, выпадением функции отведения и противопоставления большого пальца и, соответственно, невозможности сжать кисть в кулак. Человеческая кисть, теряя функцию большого пальца, теряет свои самые главные возможности для осуществления функции захвата, щипка путем сближения с каждым из пальцев, особенно с указательным пальцем, а также для объединения усилий с четырьмя пальцами одноименной или другой руки. Это большая трагедия для пациента. Поэтому изучение проекции мышечной ветви срединного нерва, направляющейся к мышцам возвышения большого пальца (короткая отводящая и противопоставляющая большой палец, наружная и глубокая головки короткого сгибателя большого пальца) имеет большое прикладное значение. Эту зону стали называть «запретной». Об этой зоне подробно будет изложено в следующей статье.
«Запретная зона» кисти
· Feb. 6th, 2016 at 1:52 PM
 [читать] (или скачать)
[читать] (или скачать)
статью в формате PDF

Актуальность. Из всех ветвей срединного нерва (n. medianus) на ладони наибольшее значение имеет мышечная ветвь, предназначенная для иннервации мышц тенар (первая ветвь срединного нерва по А.С. Нарядчиковой) [смотреть схему иннервации кисти срединным нервом]. Повреждение мышечной ветви срединного нерва чревато атрофией мышечного возвышения большого пальца, выпадением функции отведения и противопоставления большого пальца и, соответственно, невозможности сжать кисть в кулак. Человеческая кисть, теряя функцию большого пальца, теряет свои самые главные возможности для осуществления функции захвата, щипка путем сближения с каждым из пальцев, особенно с указательным пальцем, а также для объединения усилий с четырьмя пальцами одноименной или другой руки. Это большая трагедия для пациента.
 Поэтому изучение проекции мышечной ветви срединного нерва, направляющейся к мышцам возвышения большого пальца (короткая отводящая и противопоставляющая большой палец, наружная и глубокая головки короткого сгибателя большого пальца) имеет большое прикладное значение. Эту зону стали называть «запретной». Исключение разрезов в этой области исключает возможность повреждения наиболее важной области срединного нерва (в тканях кисти) – место деления на его основные ветви (с 1-й по 6-ю), среди которых, наибольшее значение имеет, как было указано выше, 1-я (мышечная) ветвь. Также врачи должны быть насторожены в отношении возможности повреждения мышечной ветви срединного нерва при наличии у пациента травмы (резанной или колотой раны) в «запретной зоне» кисти, которая (травма) также может быть причиной нарушения структурной целостности мышечной ветви с описанными выше последствиями.
Поэтому изучение проекции мышечной ветви срединного нерва, направляющейся к мышцам возвышения большого пальца (короткая отводящая и противопоставляющая большой палец, наружная и глубокая головки короткого сгибателя большого пальца) имеет большое прикладное значение. Эту зону стали называть «запретной». Исключение разрезов в этой области исключает возможность повреждения наиболее важной области срединного нерва (в тканях кисти) – место деления на его основные ветви (с 1-й по 6-ю), среди которых, наибольшее значение имеет, как было указано выше, 1-я (мышечная) ветвь. Также врачи должны быть насторожены в отношении возможности повреждения мышечной ветви срединного нерва при наличии у пациента травмы (резанной или колотой раны) в «запретной зоне» кисти, которая (травма) также может быть причиной нарушения структурной целостности мышечной ветви с описанными выше последствиями.
«Запретную зону» определяют следующим образом (А.С. Нарядчикова, 1953) [смотрите рис. 1]. На коже ладони необходимо провести три ориентирных линии:
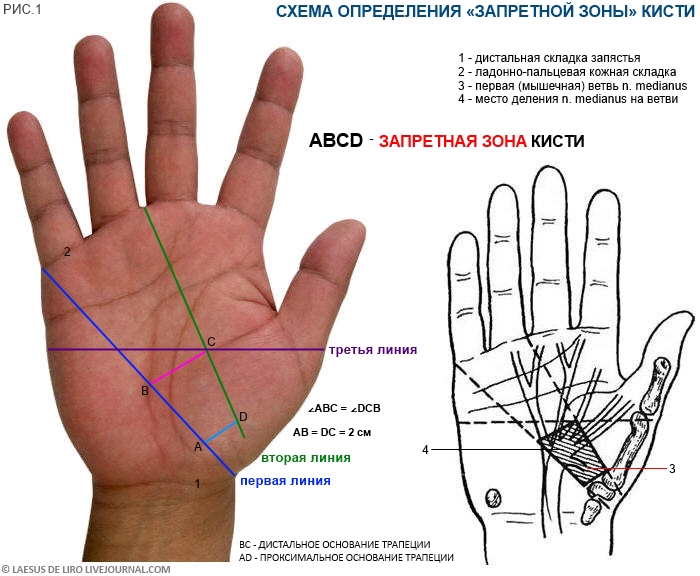
первая линия проводится от лучевого конца дистальной кожной складки (3) лучезапястного сустава (соответствует суставу между большой многогранной и ладьевидной костью) до локтевого конца кожной складки основания V пальца (12); эта линия с локтевой стороны ограничивает предел, в котором может варьировать проекция первой мышечной ветви срединного нерва;
вторая линия проводится от точки, расположенной на 1,5 см дистальнее кожной складки лучезапястного сустава в направлении лучевой стороны большого пальца (соответствует суставу между пястной костью большого пальца и большой многоугольной), до угла третьего межпальцевого промежутка; эта линия ограничивает предел, в котором может варьировать проекция первой ветви срединного нерва с лучевой стороны;
третья линия проводится в горизонтальном направлении на уровне сустава между основной фалангой и пястной костью большого пальца в направлении локтевой стороны кисти.
Дистальным основанием трапеции является прямая линия, проведенная от места пересечения второй и третьей линий до встречи с первой линией так, чтобы углы между искомым основанием первой и второй линий были равны между собой. Боковыми сторонами трапеции являются отрезки первой и второй линий на протяжении 2 см каждая. При соединении боковых сторон получается проксимальное основание трапеции. В среднем «запретная зона» имеет следующие параметры: дистальное основание длиной 1,5 см, боковые стороны - 2 см, проксимальное основание - 1 см.
 Мышечная (двигательная) ветвь срединного нерва может в кисти иметь различное расположение. Обычно она отходит с лучевой стороны срединного нерва у места выхода его из-под поперечной связки запястья. Нерв продолжается в лучевую сторону и входит в мышцы тенара между короткой приводящей первый палец мышцей и коротким сгибателем первого пальца. Однако встречаются и варианты анатомии: двигательная ветвь отходит от срединного нерва в пределах карпального канала, продолжается дистально, проникает через связку и иннервирует мышцы тенара. Это следует учитывать при выполнении операции.
Мышечная (двигательная) ветвь срединного нерва может в кисти иметь различное расположение. Обычно она отходит с лучевой стороны срединного нерва у места выхода его из-под поперечной связки запястья. Нерв продолжается в лучевую сторону и входит в мышцы тенара между короткой приводящей первый палец мышцей и коротким сгибателем первого пальца. Однако встречаются и варианты анатомии: двигательная ветвь отходит от срединного нерва в пределах карпального канала, продолжается дистально, проникает через связку и иннервирует мышцы тенара. Это следует учитывать при выполнении операции.
Анастомоз Мартина-Грубера
· Jan. 23rd, 2016 at 6:14 AM
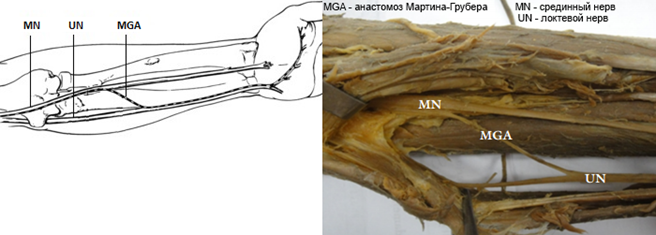
Анастомоз Мартина-Грубера (АМГ) - это соединение между срединным и локтевым нервами (срединно-локтевой анастомоз) на предплечье. Эта анатомическая особенность может искажать клиническую картину при поражении указанных выше нервов, а также затруднять интерпретацию результатов электрофизиологического исследования (ЭНМГ). Учитывая широкую распространенность анастомоза (см. далее), он рассматривается как вариант развития, а не аномалия. Впервые соединение между срединным и локтевым нервами в области предплечья шведский анатом Мартин в 1763 г. описал как ветвь, которая «иногда проходит под круглым пронатором». При этом в своей работе он не оставил никаких комментариев по поводу того, какие волокна - двигательные или чувствительные - содержит данный анастомоз и что он иннервирует. Позже, в 1870 г., Грубер, препарировав 250 предплечий, обнаружил 38 подобных соединений. Впоследствии соединение срединного и локтевого нервов получило название анастомоза Мартина-Грубера.
 Следует обратить внимание на то, что анастомоз Мартина-Грубера это анастомоз от срединного нерва к локтевому нерву (Martin-Gruber anastomosis, median-to-ulnar anastomosis in the forearm). В случае направления анастомоза от локтевого нерва к срединному его называют анастомозом Мариначчи (Marinacci anastomosis, ulnar-to-median anastomosis in the forearm). Подробнее в статье «The communications between the ulnar and median nerves in upper limb» Dr. Nadire Unver Dogan, Department of Anatomy, Selcuk University, Meram Medical Faculty, Konya, Turkey (journal «Neuroanatomy» [2009] 8: 15 - 19) [читать].
Следует обратить внимание на то, что анастомоз Мартина-Грубера это анастомоз от срединного нерва к локтевому нерву (Martin-Gruber anastomosis, median-to-ulnar anastomosis in the forearm). В случае направления анастомоза от локтевого нерва к срединному его называют анастомозом Мариначчи (Marinacci anastomosis, ulnar-to-median anastomosis in the forearm). Подробнее в статье «The communications between the ulnar and median nerves in upper limb» Dr. Nadire Unver Dogan, Department of Anatomy, Selcuk University, Meram Medical Faculty, Konya, Turkey (journal «Neuroanatomy» [2009] 8: 15 - 19) [читать].
Филогенетически АМГ может рассматриваться как остатки общего вентрального нервного ствола, иннервирующего мышцы-сгибатели, присутствующего на ранних стадиях развития (факт того, что наличие анастомоза филогенетически обусловлено, подтверждают данные исследования Shu et al. [1999], отмечавших его широкую распространенность у обезьян). Распространенность АМГ, по данным анатомических исследований, различна и составляет от 6,6% до 23% (при этом чаще анастомоз встречается справа, и в 10 - 40% случаев он бывает двусторонним), а по данным электрофизиологических исследований - от 3,3 % до 57%. Значимого преобладания встречаемости АМГ в зависимости от пола, а также расовой принадлежности не выявлено. Не исключается генетическая обусловленность наличия срединно-локтевого соединения.
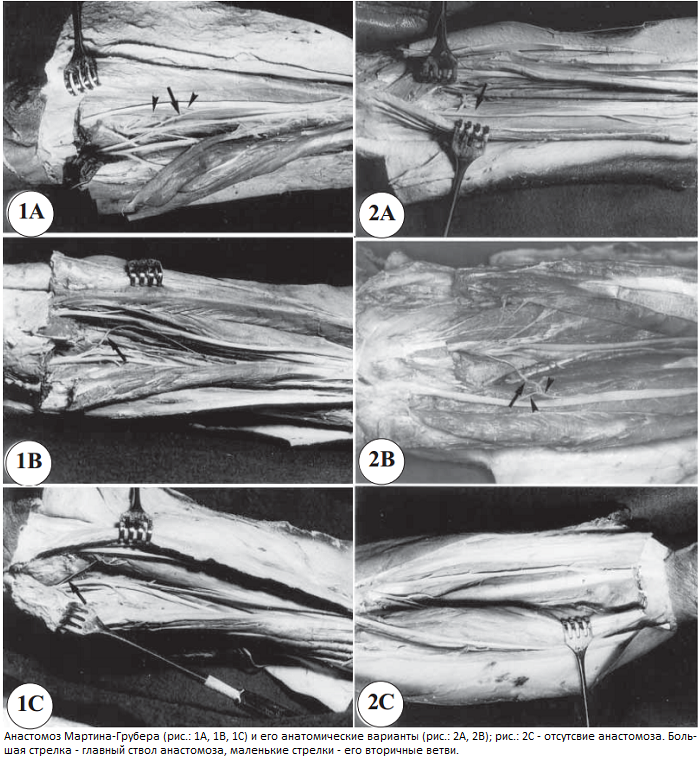
Анастомоз в своем составе может содержать как двигательные, так и чувствительные волокна, в зависимости от варианта соединения. В большинстве случаев анастомоз отходит от переднего межкостного нерва, соответственно, в этом случае он содержит исключительно двигательные волокна. Гораздо реже анастомоз отходит непосредственно от срединного нерва, в этом случае он может содержать в своем составе чувствительные волокна. Схематическое изображение различных анатомических вариантов АМГ представлено ниже (единой анатомической классификации АМГ не существует):
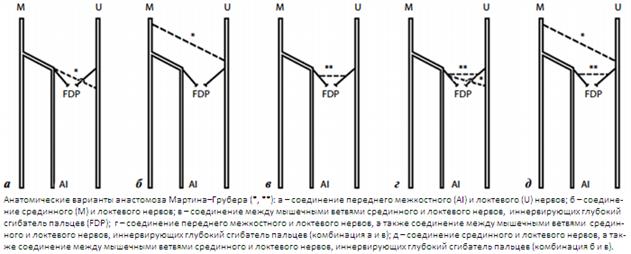
В результате проведенных электрофизиологических исследований было установлено, что нервные волокна, проходящие через АМГ от срединного к локтевому нерву, иннервируют мышцы кисти в различных комбинациях: первую тыльную межкостную мышцу, мышцы тенара и гипотенара. В соответствии с этим разработана электрофизиологическая классификация АМГ: I тип - иннервирует мышцы гипотенара; II тип - иннервирует первую тыльную межкостную мышцу; I + II тип - иннервирует мышцы гипотенара и тыльную межкостную мышцу; III тип - иннервирует мышцы тенара. Наиболее часто встречается II тип анастомоза.
Как было указано выше, АМГ оказывает значительное влияние на клиническую картину поражений периферических нервов верхней конечности, затрудняя постановку верного диагноза. В случае наличия соединения между срединным и локтевым нервом классическая картина поражения определенного нерва может становиться неполной либо, наоборот, избыточной. Так, при поражении срединного нерва в предплечье дистальнее места отхождения АМГ, например при синдроме запястного канала, симптоматика может быть неполной – сила мышц, которые иннервируются волокнами, проходящими в составе анастомоза, не страдает, кроме того, в случае наличия сенсорных волокон в составе соединения расстройства чувствительности могут не возникать или быть выраженными незначительно. В случае же поражения локтевого нерва дистальнее места присоединения АМГ клиника может становиться избыточной, так как помимо собственных волокон локтевого нерва страдают волокна, пришедшие через данное соединение от срединного нерва. В этом случае помимо клинических проявлений поражения локтевого нерва дополнительно может возникнуть слабость мышц, иннервируемых через анастомоз срединным нервом, а также в случае наличия сенсорных волокон в составе анастомоза - расстройства чувствительности, характерные для поражения срединного нерва. Иногда сам анастомоз может быть дополнительным потенциальным местом поражения за счет компрессии со стороны прилежащих мышц.
Помимо затруднений при установлении диагноза наличие анастомозов между нервами может приводить к выбору неверной тактики лечения из-за несоответствия клинической картины и степени поражения нерва. Особенно это актуально при дифференциальной диагностике полного и частичного поражения нерва, например в результате травмы. Из-за наличия анастомозов и вариабельности иннервации мышц кисти их сила и чувствительность в соответствующем нерву участке кожи могут страдать незначительно. Это приводит к ошибочному назначению консервативного лечения вместо оперативного лечения. В данном случае может быть полезно ультразвуковое исследование нервного ствола, позволяющее визуализировать место поражения нерва и оценить степень его поражения.
Наличие АМГ возможно подтвердить с помощью электронейромиографии (ЭНМГ) посредством сравнения амплитуд моторного ответа (М-ответа) мышц кисти, полученных при супрамаксимальной стимуляции срединного и локтевого нервов в проксимальной (область локтя) и дистальной (область запястья) точках. В случае наличия анастомоза М-ответ мышц кисти, иннервируемых им, будет выше при стимуляции срединного нерва в проксимальной точке, чем в дистальной, при этом М-ответ при стимуляции локтевого нерва, наоборот, будет ниже в проксимальной точке, чем в дистальной. Значимым является отличие амплитуд при стимуляции в проксимальной и дистальной точках в 1,2 раза. При этом должны оцениваться именно оба нерва, так как подобные изменения изолированно одного нерва могут свидетельствовать о его поражении. Из-за близкого расположения мышц кисти между собой при использовании поверхностных электродов М-ответ может регистрироваться от соседних мышц вследствие объемного распространения потенциала. Это может ошибочно трактоваться как наличие АМГ. В таких случаях источник регистрируемого М-ответа может быть уточнен при помощи игольчатых электродов.
Другой техникой, помогающей определить наличие АМГ, является техника коллизии импульсов (collision technique), впервые использованная для этого Kimura в 1976 г. Суть этой техники заключается в одновременной стимуляции нерва в дистальной и проксимальной точках, в результате чего антидромный импульс из точки дистальной стимуляции блокирует встречный ортодромный импульс из проксимальной точки. Таким образом, в случае отсутствия анастомоза М-ответ на стимул в проксимальной точке не возникает, а в случае его наличия позволяет в зависимости от места стимуляции (дистальная точка срединного или локтевого нервов) выделить М-ответ от мышц, иннервируемых волокнами, проходящими через этот анастомоз, либо, наоборот, заблокировать импульс, исключив, таким образом, М-ответ.
по материалам статьи «Анастомоз Мартина-Грубера и его клиническое значение» И.Г. Михайлюк; Кафедра нервных болезней с медицинской генетикой и нейрохирургией ГБОУ ВПО «Ярославский государственный медицинский университет» Минздрава России (журнал «Клиницист» № 1, 2015) [читать статью полностью]
 читайте также статью «Аномалии иннервации: варианты и типичные электронейромиографические признаки» Д.А. Гришина, Н.А. Супонева, Э.В. Павлов, Н.Г. Савицкая; ФГБНУ «Научный центр неврологии», Москва, Россия (журнал «Нервно-мышечные болезни» №2, 2016) [читать]
читайте также статью «Аномалии иннервации: варианты и типичные электронейромиографические признаки» Д.А. Гришина, Н.А. Супонева, Э.В. Павлов, Н.Г. Савицкая; ФГБНУ «Научный центр неврологии», Москва, Россия (журнал «Нервно-мышечные болезни» №2, 2016) [читать]
Дополнительная информация:
[1] из книги «Диагностика повреждения периферических нервов» Рассел C.М.; глава №1: «Диагностическая анатомия срединного нерва», С. 33 - 34; 2009
В области предплечья могут существовать анастомозы между локтевым нервом и срединным нервом, либо его передней межкостной ветвью. Возможно огромное множество вариантов таких анастомозов, но несколько наиболее распространенных имеет существенное клиническое значение.
Анастомоз Мартина-Грубера встречается у 15% пациентов и включает мышцы возвышения большого пальца кисти, иннервируемые срединным нервом (мышца, противопоставляющая первый палец; короткая мышца, отводящая первый палец; короткий сгибатель первого пальца). Этот анастомоз формируется следующим образом: нервные волокна, иннервирующие мышцы возвышения большого пальца, отходят не как обычно, книзу от срединного нерва через двигательную ветвь тенара, а от передней межкостной ветви, проходя через глубокий сгибатель пальцев к локтевому нерву, и далее входят в область ладони через глубокую локтевую ветвь. В глубине ладони эти волокна возвращаются назад, к двигательной ветви тенара, где иннервируют соответствующие мышцы. Это дистальное соединение между глубокой локтевой ветвью и двигательной ветвью тенара в области ладони именуется анастомозом Рише-Канью и анатомически (не функционально) выявляется по крайней мере в 50% случаев. Вот почему, при существовании этого анастомоза, когда двигательные аксоны, обеспечивающие иннервацию мышц тенара, проходят через локтевой нерв, при низких повреждениях срединного нерва в области запястья или предплечья двигательная функция тенара остается сохранной. Вследствие этого повреждение локтевого нерва в области запястья в таких случаях приводит к намного более серьезному функциональному дефициту кисти, чем можно было бы ожидать. При другом варианте в анастомоз Мартина-Грубера вовлекаются собственные мышцы кисти, обычно иннервирующиеся глубокой локтевой ветвью, включая червеобразные мышцы, первую тыльную межкостную мышцу, мышцу, отводящую большой палец, и глубокую (локтевую) часть короткой мышцы, сгибающей большой палец. При этом варианте двигательные волокна, иннервирующие указанные мышцы, опускаются в составе срединного нерва и затем возвращаются к локтевому нерву на середине предплечья через соединительные ветви от переднего межкостного нерва, прободая глубокий сгибатель пальцев или огибая его.
[2] «Актуальные вопросы неврологии» шестая межрегиональная научно-практическая конференция, посвящённая смежным вопросам неврологии и психиатрии; Новосибирск, Томск, 27 - 28 мая 2009 года; статьи и тезисы; статья «Клиническая значимость уровня срединно-локтевого неврального анастомоза при туннельных синдромах» Захаров Я. Ю., Лейдерман Е. Л.,г. Екатеринбург (С. 84):
«В рамках туннельных синдромов верхних конечностей слабость мышцы противопоставляющей большой палец ассоциируется с синдромом запястного канала. Однако при анастомозе Мартина-Грубера часть нервных волокон на предплечье отходит от срединного к локтевому нерву, и парез данной мышцы может быть следствием ущемления локтевого нерва в канале Гийона. В клинической практике нами было зарегистрировано несколько случаев слабости мышцы противопоставляющей большой палец у больных исключительно с синдромом кубитального канала, что возможно при срединно-локтевом невральном анастомозе выше уровня кубитального канала. При стимуляционной электронейромиографии у данных больных (отводящие электроды расположены на мышце противопоставляющей большой палец) были выявлены некоторые особенности: более высокая амплитуда М-ответа при стимуляции срединного нерва в области подмышечной ямки в сравнении с точками стимуляции на уровне локтевой ямки и в дистальных отделах предплечья; наличие позитивной волны М-ответа при стимуляции срединного нерва на уровне локтевой ямки и в дистальных отделах предплечья; более высокая амплитуда М-ответа при стимуляции локтевого нерва (в дистальных точках) в сравнении со стимуляцией срединного нерва. Таким образом, выделение четких электронейромиографических критериев определения уровня срединно-локтевого неврального анастомоза дает возможность правильно интерпретировать данные клиники, дифференцировать туннельные синдромы в области запястья и кубитального канала и правильно определить область воздействия лечебными факторами».
Cиндром кубитального канала (СКК) - невропатия локтевого нерва вследствие его компрессии на уровне локтя (локтевого сустава). Кубитальный канал ([КК] канал Муше) - это канала на уровне заднемедиальной области локтевого сустава, где локтевой нерв ([ЛН] n. ulnaris) проходит два остеофиброзных туннеля: [1] первый туннель локализуется подкожно в заднемедиальной области локтя в позадинадмыщелковой борозде [ПНМБ; син.: борозда локтевого нерва] - в изогнутом костном канале между медиальным надмыщелком плечевой кости [лежащим кпереди и медиально] и олекраноном локтевой кости [лежащим кзади и латерально] (в этом туннеле нерв окружен клетчаткой и заключен в серозную сумку, которая скользит по надмыщелку и препятствующую раздражению ЛН во время движений в локтевом суставе [скольжение и растяжение ЛН внутри КК осуществляется на 4,5 - 8 мм]); первый тунель (позадинадмыщелковая борозда) сверху покрыт [«крыша» КК] фиброзной связкой Осборна, которая располагается между медиальным надмыщелком плечевой кости и локтевым отростком локтевой кости (наиболее часто ЛН сдавливается именно связкой Осборна); дистально связка Осборна продолжается в уплотненную фасцию локтевого сгибателя кисти [m. flexor carpi ulnaris]; таким образом, [2] второй туннель для ЛН формируется под уплотненной фасцией локтевого сгибателя кисти .
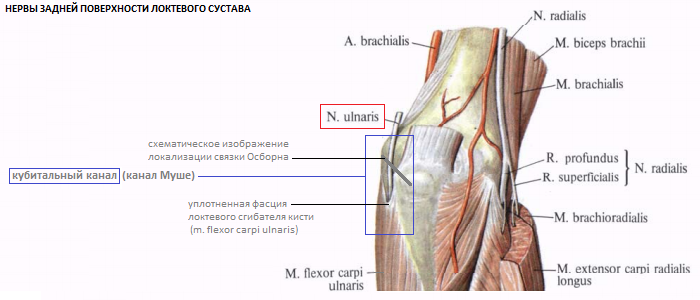
 Справочная информация. ЛН состоит из чувствительных и двигательных волокон и обеспечивает чувствительность в области кисти (локтевая [внутренняя] половина тыльной и ладонной поверхности кисти, в т.ч тыльная и ладонная поверхность V пальца и [локтевой сторон] IV пальца), осуществляет иннервацию мышц кисти - мышц гипотенара (короткой ладонной мышцы, мышцы, отводящей мизинец, короткого сгибателя мизинца, мышцы, противопоставляющей мизинец), третьей и четвертой червеобразных мышц, межкостных мышц, короткого сгибателя большого пальца (его глубокой головки), мышцы, приводящей большой палец кисти.
Справочная информация. ЛН состоит из чувствительных и двигательных волокон и обеспечивает чувствительность в области кисти (локтевая [внутренняя] половина тыльной и ладонной поверхности кисти, в т.ч тыльная и ладонная поверхность V пальца и [локтевой сторон] IV пальца), осуществляет иннервацию мышц кисти - мышц гипотенара (короткой ладонной мышцы, мышцы, отводящей мизинец, короткого сгибателя мизинца, мышцы, противопоставляющей мизинец), третьей и четвертой червеобразных мышц, межкостных мышц, короткого сгибателя большого пальца (его глубокой головки), мышцы, приводящей большой палец кисти.
 читайте также пост: Локтевой нерв [n. ulnaris] (на laesus-de-liro.livejournal.com) [читать]
читайте также пост: Локтевой нерв [n. ulnaris] (на laesus-de-liro.livejournal.com) [читать]
Заболеваемость СКК составляет 24 - 30 на 100 000 в общей популяции (женщины заболевают СКК чаще, чем мужчины; с возрастом повышается вероятность развития СКК как у женщин, так и у мужчин). Таким образом, среди всех форм мононевропатий СКК занимает второе место по распространенности после синдрома запястного канала (к развитию СКК предрасполагают особенности анатомического строения КК и особенности биомеханики ЛН при сгибании руки в локтевом суставе). При разогнутом локтевом суставе полость КК имеет форму эллипса, а при сгибании локтевого сустава площадь поперечного сечения КК уменьшается на 55% и становится щелевидной. При сгибании руки в локтевом суставе происходит 7-ми кратное повышение давления в КК. Соответственно, длительное нахождение руки в положении «сгибания» в локтевом суставе (особенно синхронно со сгибанием кисти - напряжение уплотненной фасции локтевого сгибателя кисти - см. выше), часто повторяющиеся сгибания и разгибания локтевого сустава, неудобное положение руки с опорой на локоть способствуют повреждению ЛН в КК и развитию СКК.
При хронической компрессии ЛН возникают три патофизиологических феномена, играющих ключевую роль в развитии невропатии: [1] нарушение венозного оттока в нерве, [2] истончение миелиновой оболочки, [3] ишемия нерва. При СКК кроме внешнего механического давления на ЛН есть внутреннее давление, развивающееся вследствие двух процессов: [1] микрокровоизлияний и [2] отека из-за локальной ишемии нерва. К анатомическим факторам, предрасполагающим к возникновению СКК, относятся: [1] поверхностное расположение ЛН на уровне КК; [2] микротравматизация нерва, последующее развитие спаечного процесса в КК и нарушение скольжения нерва при сгибании и разгибании предплечья в локтевом суставе; [3] аномалии развития костно-связочной системы на уровне КК и наличие подвывиха или вывиха ЛН на данном уровне.
 Обратите внимание! Наличие таких заболеваний, как сахарный диабет, ожирение, остеоартрит повышает риск развития СКК. Возникновение СКК может провоцироваться повторяющимися сгибаниями руки в локтевом суставе, длительным нахождением руки в положении сгибания в локтевом суставе, длительным сгибанием руки с опорой на локоть (особенно с опорой на твердую поверхности стола). Риск развития СКК повышен у швей, ювелиров, кассиров, фасовщиков, столяров, программистов (или при длительной работе за компьютером), а также фермеров, строителей, уборщиков (распространенность СКК среди лиц перечисленных профессий составляет 2,8-6,8%). Также значимым фактором риска развития СКК является вибрация (распространенность СКК среди лиц, чья профессиональная деятельность сопряжена с воздействием вибрации, достигает 42,5%). Отмечают позы в период сна, при которых повышается риск развития СКК: поза «зародыша», поза «на боку» с расположением согнутой руки под подушкой.
Обратите внимание! Наличие таких заболеваний, как сахарный диабет, ожирение, остеоартрит повышает риск развития СКК. Возникновение СКК может провоцироваться повторяющимися сгибаниями руки в локтевом суставе, длительным нахождением руки в положении сгибания в локтевом суставе, длительным сгибанием руки с опорой на локоть (особенно с опорой на твердую поверхности стола). Риск развития СКК повышен у швей, ювелиров, кассиров, фасовщиков, столяров, программистов (или при длительной работе за компьютером), а также фермеров, строителей, уборщиков (распространенность СКК среди лиц перечисленных профессий составляет 2,8-6,8%). Также значимым фактором риска развития СКК является вибрация (распространенность СКК среди лиц, чья профессиональная деятельность сопряжена с воздействием вибрации, достигает 42,5%). Отмечают позы в период сна, при которых повышается риск развития СКК: поза «зародыша», поза «на боку» с расположением согнутой руки под подушкой.
Обычно СКК дебютирует с чувствительных нарушений - [1] онемения и [2] парестезий в IV и V пальцах. Сначала симптомы непостоянны и возникают при провокации - продолжительном сгибании предплечья, прямой компресси ЛН в ПНМБ. Характерно усиление симптомов в ночное время, во время сна, что может нарушать сон пациентов (при положении руки: согнута в локтевом и лучезапястном суставе (усиление давления уплотненной фасцией локтевого сгибателя кисти). Невропатические симптомы обычно усиливаются при повторных движениях в локтевом суставе, при длительном сгибании руки в локтевом суставе. По мере прогрессирования СКК чувствительные нарушения становятся постоянными. В соответствующей области кисти выявляется гипалгезия, могут наблюдаться другие невропатические феномены - гиперестезия, дизестезия, боль, аллодиния (невропатическая боль). На ранней стадии СКК пациенты могут ощущать слабость в кисти при отсутствии объективных признаков пареза мышц, иннервируемых ЛН. У пациентов с СКК снижено дискриминационное чувство (т.е. способность различать два одновременно наносимых раздражения). Однако, при легкой степени выраженности СКК и на начальной стадии заболевания чувствительные нарушения могут не определяться при стандартном неврологическом осмотре.
Рекомендуется использовать специальные провокационные пробы для выявления СКК: [1] тест сгибания локтевого сустава, [2] тест Тинеля, [3] тест на сдавление локтевого нерва. Тесты считаются положительными, если в результате их выполнения возникают невропатические симптомы - онемение, парестезии или болезненные покалывания вдоль локтевой стороны кисти и в IV и V пальцах (иногда указанные сенсорные ощущения могут распространятья на медиальной поверхности предплечья). Чувствительность теста сгибания локтевого сустава составляет 75%, теста Тинеля - 75%, теста на сдавление ЛН - 89%. Самой высокой чувствительностью (98%) обладает комбинированный тест: одновременное выполнение теста на сгибание локтевого сустава и пальцевое сдавление ЛН в области кубитального канала. Тест сгибания локтевого сустава проводится сидя или стоя; пациента просят максимально согнуть руку в локтевом суставе, при этом максимально супинировав предплечье (сгибание кисть и пальцев может усиливать сенсорных проявлений провокационного теста); удерживать руку в данном положении в течение 3 минут. При наличии СКК соответствующие невропатические симптомы обычно появляются уже через 1 минуту нахождения руки в вышеописанном положении. Тест Тинеля выполняется сидя или стоя; пациента просят согнуть руку в локтевом суставе; врач производит перкуссию (постукивание) по области кубитального канала. В ходе выполнения теста пациент с СКК отмечает появления вышеописанных невропатических симптомов. Тест на сдавление ЛН заключается в том, что пациента просят согнуть руку в локтевом суставе на 20 градусов и полностью супинировать, а затем врач производит пальцевое давление на ЛН, немного проксимальнее кубитального канала, в течение одной минуты. Аналогично вышеописанным тестам, у пациента с СКК возникают соответствующие невропатические симптомы.
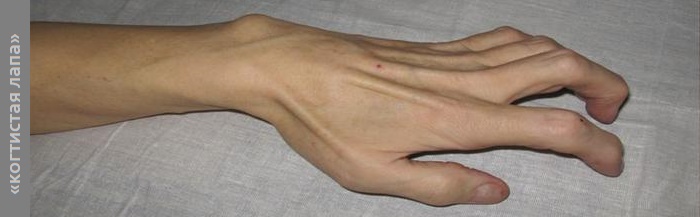
 При прогрессировании СКК пациенты жалуются на неловкость в пальцах кисти во время совершения тонких движений, например, застегивание пуговиц на одежде, письмо. В дальнейшем развивается периферический парез мышц кисти, иннервируемых локтевым нервом. При отсутствии лечения возникает атрофия мышц гипотенара и первой тыльной межкостной мышцы, происходит «когтеобразная» деформация IV и V пальцев, поэтому кисть при СКК называют «когтистой».
При прогрессировании СКК пациенты жалуются на неловкость в пальцах кисти во время совершения тонких движений, например, застегивание пуговиц на одежде, письмо. В дальнейшем развивается периферический парез мышц кисти, иннервируемых локтевым нервом. При отсутствии лечения возникает атрофия мышц гипотенара и первой тыльной межкостной мышцы, происходит «когтеобразная» деформация IV и V пальцев, поэтому кисть при СКК называют «когтистой».
Двигательные нарушения при СКК можно выявить с помощью нескольких тестов: [1] быстрые поочередные прикосновения большого пальца к подушечкам II-V пальцев (наблюдается замедленность и неточность выполнения движений, особенно при соприкосновении с IV и V пальцами); [2] синхронное сгибание и разгибание пальцев кисти (выявляется замедленность сгибаний IV и V пальцев, признаки «когтистой» кисти вследствие слабости третьей и четвертой червеобразных мышцы, межкостных мышц, короткого сгибателя мизинца; [3] отведение II пальца (исследование силы первой дорсальной межкостной мышцы: при СКК пациент не может удерживать II палец в положении отведения при действии сопротивления; [4] затруднение [или невозможность] худержания плоского предмета (например, листа бумаги) между I и II пальцами кисти (положение пальцев как при щипковом движении); вследствие компенсации двигательного дефицита пациент сгибает большой палец в межфаланговом суставе - симптом Фромента (компенсация слабость мышцы, приводящей большой палец, посредством сокращением длинного сгибателя большого пальца, иннервируемого срединным нервом); [5] тест одновременного отведения всех пальцев кисти, а затем их одновременного приведения (тест выполняется сидя, предплечье полностью пронировано, кисти лежат на столе ладонями вниз, все пальцы полностью разогнуты) - пациенты с СКК не могут привести мизинец к IV пальцу, мизинец остается в положении отведения (симптом Вартенберга); [6] тест «поместить всю кисть в карман брюк» - пациентам с СКК не удаётся выполнить данное задание, так как мизинец остается отведенным от IV пальца (симптом Вартенберга) и не позволяет опустить всю кисть в
карман.
 Обратите внимание! Симптом Вартенберга свидетельствует о слабости межкостных мышц и мышц гипотенара. Появление симптома объясняется следующим образом. Приведение мизинца осуществляют межкостные мышцы, а отведение - мышцы гипотенара. Обе группы мышц иннервируются локтевым нервом. При этом в отведении мизинца также участвуют мышцы, иннервируемые лучевым нервом - разгибатель мизинца и общий разгибатель пальцев. Соответственно, у пациентов с СКК при слабости мышц, иннервируемых ЛН, доминируют по силе мышцы, иннервируемые интактным лучевым нервом, и происходит отведение мизинца. [!!!] При наличии повреждения и ЛН, и лучевого нерва, симптом Вартенберга не наблюдается.
Обратите внимание! Симптом Вартенберга свидетельствует о слабости межкостных мышц и мышц гипотенара. Появление симптома объясняется следующим образом. Приведение мизинца осуществляют межкостные мышцы, а отведение - мышцы гипотенара. Обе группы мышц иннервируются локтевым нервом. При этом в отведении мизинца также участвуют мышцы, иннервируемые лучевым нервом - разгибатель мизинца и общий разгибатель пальцев. Соответственно, у пациентов с СКК при слабости мышц, иннервируемых ЛН, доминируют по силе мышцы, иннервируемые интактным лучевым нервом, и происходит отведение мизинца. [!!!] При наличии повреждения и ЛН, и лучевого нерва, симптом Вартенберга не наблюдается.
 читайте также пост: Лучевой нерв [диагностическая анатомия] (на laesus-de-liro.livejournal.com) [читать]
читайте также пост: Лучевой нерв [диагностическая анатомия] (на laesus-de-liro.livejournal.com) [читать]
Клиническое обследование - основа диагностики СКК. Для подтверждения диагноза используется электронейромиография (ЭНМГ) - «золотой стандарт» диагностики СКК. ЭНМГ применяют для определения уровня повреждения ЛН, оценки функции ЛН по скорости распространения возбуждения (СРВ) и амплитуде потенциала действия. К ЭНМГ-признакам повреждения ЛН в КК относятся: [1] локальное снижение СРВ (менее 50 м/с); [2] разница между СРВ по ЛН дистально и в области локтя более 10 м/с; [3] снижение амплитуды мышечного ответа (М-ответа) на 20% и более при стимуляции выше локтя (признак блока проведения на уровне КК).
Диагноз «СКК» устанавливается при наличии [1] клинических симптомов СКК и [2] ЭНМГ-признаков компрессии ЛН на уровне локтя (обратите внимание: бессимптомное повреждение ЛН в области КК по данным ЭНМГ определяются у 14,7% клинически здоровых людей). С помощью ЭНМГ проводят дифференциальный диагноз между СКК и цервикальной радикулопатией, плечевой плексопатией, компрессией ЛН в канале Гийона. Также ЭНМГ используется для динамического наблюдения, оценки восстановления функции ЛН после проведенного лечения. В последние годы в практической деятельности широко используется метод ультразвукового исследования (УЗИ) периферических нервов. На сегодняшний день УЗИ ЛН в области КК рекомендуется как дополнительный метод визуализации, который помогает подтвердить диагноз идиопатического СКК и исключить специфический генез невропатии локтевого нерва. УЗИ ЛН обычно проводится всем пациентам, которым планируется хирургическое лечение СКК. МРТ КК, как и УЗИ, позволяет оценить состояние нерва и окружающих его тканей. Однако МРТ КК не используется в широкой практической деятельности вследствие высокой стоимости, отсутствии преимуществ перед УЗИ.
Степень тяжести СКК устанавливается с помощью специальных шкал. Первая шкала по оценке тяжести СКК была разработана МакГоуэном (McGowan) в 1950 году. В 2011 году была предложена новая классификации степени тяжести СКК, в которой учитываются не только субъективные симптомы и клинические признаки, но и СРВ. В данную классификацию включена графа «выбор метода лечения», что повышает ее практическую значимость:
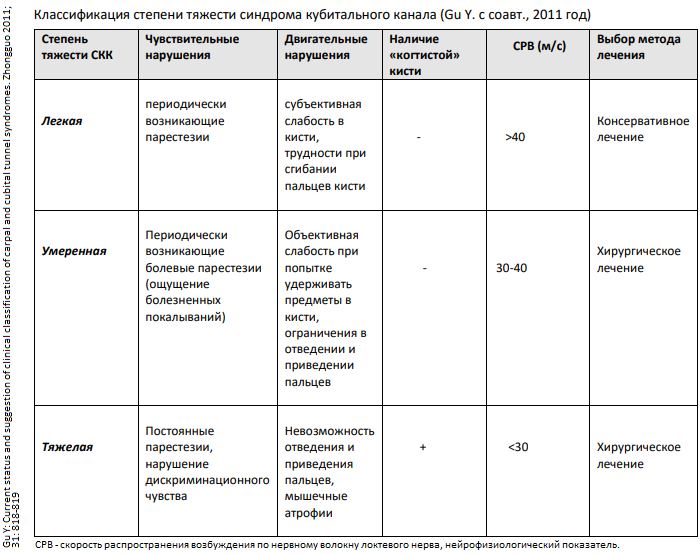
В лечении СКК применяются консервативные, малоинвазивные и хирургические методы. На ранних стадиях и при легкой и умеренной степени СКК обычно применяются консервативные, малоинвазивные методы. Консервативные методы лечения включают: [1] информирование пациента о позах и движениях руки, которые способствуют компрессии ЛН в КК; [2] рекомендации [2.1] избегать длительного нахождения руки в положении сгибания в локтевом суставе или в опоре локтем на твердую поверхность, [2.2] избегать совершения повторных, однотипных движений сгибания и разгибания руки в локтевом суставе, [2.3] не лежать на области локтя. Шинирование, наложение ортеза на область локтевого сустава на период сна достоверно позволяют избежать длительного нахождения руки в положении сгибания. Возможно использование похожих приспособлений, например, мягкого валика, зафиксированного в области локтевой ямки. Специальная лечебная гимнастика при СКК («упражнения на скольжение локтевого нерва»), которая выполняется ежедневно по 2 - 3 раза в день. Также показан терапия, включающая α-липоевую кислоту, ипидакрин, витамины группы В (В1, В6, В12 [в высоких дозах]).
 В нашей стране для лечения СКК широко применяются блокады с глюкокортикостероидом (ГКС). Данную процедуру рекомендуется выполнять под контролем УЗИ или рентгена. Возможно использование блокады с ГКС при легкой и умеренной степени СКК. Однако авторы последнего Кохрановского обзора методов лечения СКК заключили, что блокада с ГКС не превосходит плацебо по своей эффективности при наблюдении за пациентами в течение 3 месяцев.
В нашей стране для лечения СКК широко применяются блокады с глюкокортикостероидом (ГКС). Данную процедуру рекомендуется выполнять под контролем УЗИ или рентгена. Возможно использование блокады с ГКС при легкой и умеренной степени СКК. Однако авторы последнего Кохрановского обзора методов лечения СКК заключили, что блокада с ГКС не превосходит плацебо по своей эффективности при наблюдении за пациентами в течение 3 месяцев.
При отсутствии эффективности консервативного лечения в течение 3-х месяцев, наличии выраженных чувствительных нарушений и слабости мышц кисти, тяжелой степени СКК показано хирургическое лечение. Многие эксперты считают, что хирургическое лечение следует рекомендовать уже при умеренной степени СКК. Наличие у пациента с СКК атрофий мышц кисти - абсолютное показание к операции. Разработано несколько видов хирургического лечения СКК: простая декомпрессия, декомпрессия с транспозицией (подкожной или подмышечной), эндоскопическая декомпрессия, а также медиальная эпикондилэктомия. Наиболее часто для хирургического лечения СКК применяется простая декомпрессия из открытого доступа, в ходе которой рассекают связку Осборна и проводят невролиз (высвобождают нерв от рубцовых сращений с окружающими тканями).

Подробнее о СКК в следующих источниках:
статья (обзор) «Синдром кубитального канала: современные принципы диагностики и лечения» Головачева В.А., к.м.н., Парфенов В.А., Головачева А.А., Евзиков Г.Ю., Юсупова Р.М., Щеглова Н.С., Зонов М.Г.; ФГАОУ ВО Первый МГМУ им. И.М. Сеченова МЗ РФ: Кафедра нервных болезней и нейрохирургии лечебного факультета, Клиника нервных болезней им. А.Я. Кожевникова - Университетская клиническая больница №3 (журнал «Неврология, нейропсихиатрия, психосоматика» раздел - online-first, 2019) [читать] или [читать];
статья «Синдром кубитального канала. Литературный обзор» И.Г. Ханнанова, А.Р. Галлямов, А.А. Богов (млад.), М.Р. Журавлев, А.А. Богов; Республиканская клиническая больница МЗ РТ, г. Казань; Казанская государственная медицинская академия - филиал РМАНПО МЗ РФ, г. Казань (журнал «Практическая медицина» №8, 2017) [читать];
статья «Синдром кубитального канала, диагностика и выбор тактики лечения» Р.Ф. Масгутов, А.А. Богов (млад.), А.Р. Галлямов, А.А. Рогожин, Л.Р. Валеева, И.Г. Ханнанова, В.Л. Филлипов, И.Ф. Ахтямов, А.А. Богов; Республиканская клиническая больница МЗ РТ, Казанский (Приволжский) федеральный университет, Казанский государственный медицинский университет, Казанская государственная медицинская академия (журнал «Практическая медицина» №4, 2015) [читать];
статья «Нейропатия локтевого нерва» И.Ф. Гарбуз, доктор мед. наук, проф., А.А. Веретенников, врач-травматолог-ортопед (журнал «Теоретическая и клиническая медицина») [читать];
статья «Хирургичееское лечение кубитального синдрома» А.А. Богов, И.Г. Ханнанова, М.Р. Журавлев, А.А. Богов мл., А.Ф. Шадрина; Республиканская клиническая больница МЗ РТ, г. Казань (журнал «Практическая медицина» №4, 2016) [читать];
сатья «Применение интраоперационного электрофизиологического мониторинга при декомпрессии локтевого нерва в области локтевого сустава» А.Г. Федяков, О.Н. Дубровина, О.Н. Древаль, А.В. Горожанин, Е.Н. Пластуненко; ФГБУ «Городская клиничес-кая больница им. С.П. Боткина»; ФГБУ ДОП РМАПО, Москва (журнал «Вопросы нейрохирургии» №6, 2014) [читать];
статья «Высокоразрешающее ультразвуковое исследование локтевого нерва в норме и при развитии синдрома кубитального канала» В.Г. Салтыкова, ФГУ «Центральный НИИ травматологии и ортопедии им. Н.Н. Приорова Минздравсоцразвития России», Москва; ГОУ ДПО «Российская медицинская академия последипломного образования» Минздравсоцразвития России», Москва (журнал «Ультразвуковая и функциональная диагностика» №6, 2009) [читать]
Локтевой нерв (n. ulnaris)
· Jun. 2nd, 2018 at 3:21 AM
… коротко о главном
 [читать] (или скачать)
[читать] (или скачать)
статью в формате PDF
 Локтевой нерв (ЛН, n. ulnaris) иннервирует большинство собственных мышц кисти, обеспечивая, тем самым, тонкие координированные движения кисти. С другой стороны, ЛН не иннервирует мышцы в области плеча, а в области предплечья иннервирует только две мышцы.
Локтевой нерв (ЛН, n. ulnaris) иннервирует большинство собственных мышц кисти, обеспечивая, тем самым, тонкие координированные движения кисти. С другой стороны, ЛН не иннервирует мышцы в области плеча, а в области предплечья иннервирует только две мышцы.
ЛН следует от подмышечной области до возвышения мизинца (с локтевой стороны верхней конечности), скрытый в глубине мышц. Направляясь дистально, ЛН проходит под медиальной головкой трехглавой мышцы плеча, затем следует вдоль тыльной стороны локтя, на предплечье проходит под локтевым сгибателем кисти и в конечном итоге входит в канал Гюйона в области запястья (особенности расположения ЛН в глубине ладони обусловливают проявление его тяжелого поражения в виде так называемой «когтистой лапы»). Наиболее частым местом локализации повреждения локтевого нерва является область позади локтя (кубитальный туннельный синдром), где нерв распложен поверхностно и наиболее уязвим при динамической компрессии.
ЛН является продолжением медиального (внутреннего) вторичного пучка плечевого сплетения (соответственно в нижнем отделе верхней половины плеча ЛН располагается вдоль медиальной стороны плечевой артерии). В проксимальном отделе плеча ЛН лежит на переднем крае медиальной межмышечной перегородки (ММП) - толстой фасциальной пластинке, разделяющей мышечные массы сгибателей и разгибателей плеча. Примерно на середине плеча, локтевой нерв прободает эту ММП или (примерно в 50% случаев, проходит через арку [дугу длину в несколько сантиметров], образованную расширением ММП, прикрепляющимся к медиальной головке трехглавой мышцы плеча). Пройдя сквозь ММП (или арку ММП) ЛН оказывается на передне-медиальной поверхности медиальной головки трехглавой мышцы плеча, как бы обернутый ею, и внутри которой он следует вниз по плечу. Так как медиальная головка трехглавой мышцы плеча сужается в дистальном отделе перехода в сухожилие, ЛН выходит из этой мышечной массы и оказывается в заднемедиальной области локтя, продолжая свой ход подкожно - в позадинадмыщелковой борозде [ПНМБ] (в изогнутом костном канале между медиальным надмыщелком плечевой кости [лежащим кпереди и медиально] и олекраноном локтевой кости [лежащим кзади и латерально]).
 читайте также пост: Кубитальный туннельный (ульнарно-кубитальный) синдром (на laesus-de-liro.livejournal.com) [читать] или [читать]
читайте также пост: Кубитальный туннельный (ульнарно-кубитальный) синдром (на laesus-de-liro.livejournal.com) [читать] или [читать]
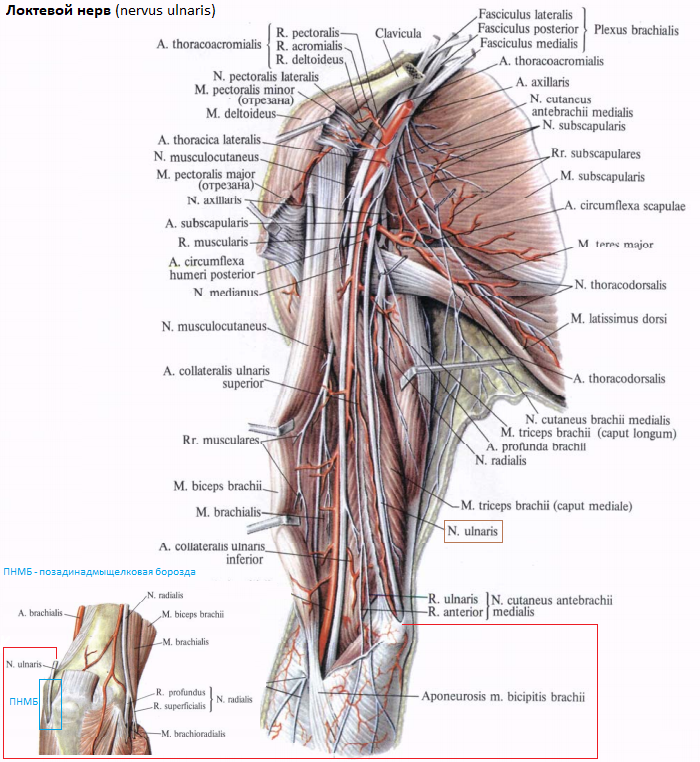
 Обратите внимание! Подвижность ЛН меняется на протяжении его хода в медиальной области плеча. Находясь кпереди от межмышечной перегородки в верхней половине плеча, ЛН относительно подвижен. Однако в нижней половине плеча он становится неподвижным вследствие его фиксации трехглавой мышцей и аркой (при ее наличии). Тотчас проксимальнее ПНМБ в области локтя ЛН опять становится подвижным.
Обратите внимание! Подвижность ЛН меняется на протяжении его хода в медиальной области плеча. Находясь кпереди от межмышечной перегородки в верхней половине плеча, ЛН относительно подвижен. Однако в нижней половине плеча он становится неподвижным вследствие его фиксации трехглавой мышцей и аркой (при ее наличии). Тотчас проксимальнее ПНМБ в области локтя ЛН опять становится подвижным.
Внутри ПНМБ (канала) ЛН наиболее уязвим для внешних воздействий. Далее ЛН вступает в локтевой канал который состоит из двух сегментов: [1] первым сегментом является отрезок, где ЛН проходит под апоневрозом, соединяющим два сухожилия [плечевой и локтевой головок] локтевого сгибателя запястья (m. flexor carpi ulnaris); этот апоневроз в ряде случаев может продолжаться в проксимальном направлении, соединяя медиальный надмыщелок и олекранон (таким образом, он может закрывать костную ПНМБ); обратите внимание: как правило, в первом сегменте от ЛН отходят ветви, которые иннервируют локтевой сгибатель запястья (сгибает запястье [кисть] в локтевом направлении, а также приводит кисть); [2] вторым сегментом локтевого канала является отрезок, где ЛН проходит в глубине между двумя мышечными головками [плечевой и локтевой] локтевого сгибателя запястья.
 Обратите внимание! Примерно у 75% людей апоневроз между двумя головками [плечевой и локтевой] локтевого сгибателя запястья очень толстый, в этом случае он носит название фасции Осборна, которая может играть определенную роль в развитии компрессии ЛН. При сгибании локтя апоневроз локтевого сгибателя запястья натягивается, создавая потенциальную возможность компрессии проходящего под ним ЛН. Более того, при сокращении самого локтевого сгибателя запястья ЛН может еще больше сдавливаться во втором, более дистальном, сегменте локтевого канала. Это частично объясняет тот факт, что при одновременном сгибании локтя и сгибании кисти в локтевом направлении могут усиливаться симптомы компрессии ЛН в области локтя.
Обратите внимание! Примерно у 75% людей апоневроз между двумя головками [плечевой и локтевой] локтевого сгибателя запястья очень толстый, в этом случае он носит название фасции Осборна, которая может играть определенную роль в развитии компрессии ЛН. При сгибании локтя апоневроз локтевого сгибателя запястья натягивается, создавая потенциальную возможность компрессии проходящего под ним ЛН. Более того, при сокращении самого локтевого сгибателя запястья ЛН может еще больше сдавливаться во втором, более дистальном, сегменте локтевого канала. Это частично объясняет тот факт, что при одновременном сгибании локтя и сгибании кисти в локтевом направлении могут усиливаться симптомы компрессии ЛН в области локтя.
После прохождения в глубине двух головок локтевого сгибателя запястья, ЛН следует далее вниз по предплечью под локтевым сгибателем запястья и отдает еще одну двигательную ветвь (также в проксимальном отделе предплечья) к глубокому сгибателю пальцев (m. flexor digitorum profundus), который сгибает дистальные фаланги четвертого и пятого (мизинца) пальцев. В дистальной трети предплечья ЛН оказывается расположенным между сухожилиям и локтевого сгибателя запястья [медиально] и глубокого сгибателя пальцев [латерально] (в этой области ЛН не покрыт мышцами).
В дистальной половине предплечья от ЛН отходят две чувствительные ветви. [1] Первая ветвь - это тыльный локтевой кожный нерв (или тыльная [задняя] ветвь ЛН - ramus dorsalis n. ulnaris), который отходит примерно на 5 - 10 см выше запястной складки от дорсомедиальной поверхности ЛН, затем прободает фасцию предплечья тотчас выше дорсомедиальной (т.е. тыльно-локтевой) области запястья. Он пересекает запястье и распадается на свои конечные ветви, иннервируя дорсомедиальную треть кисти (локтевую часть тыла кисти), в т.ч. тыльную поверхность пятого и медиальную (локтевую) половину четвертого пальцев (однако область [тыла] дистальных фаланг, т.е. область вокруг ногтевых пластинок этих пальцев, иннервируется поверхностной чувствительной веточкой локтевого нерва, выходящей из канала Гюйона – см. далее). [2] Вторая чувствительная ветвь - это ладонный локтевой кожный нерв (или ладонная ветвь ЛН - ramus palmaris nervi ulnaris), который отходит от ЛН приблизительно в 5 - 10 см проксимальнее запястья от переднелатеральной поверхности ЛН и сопровождает ЛН на протяжении нескольких сантиметров. Затем эта ветвь входит в подкожное пространство проксимально от запястной складки и следует в (иннервирует) область возвышения мизинца (гипотенар, лат. - eminentiae hypothenar).
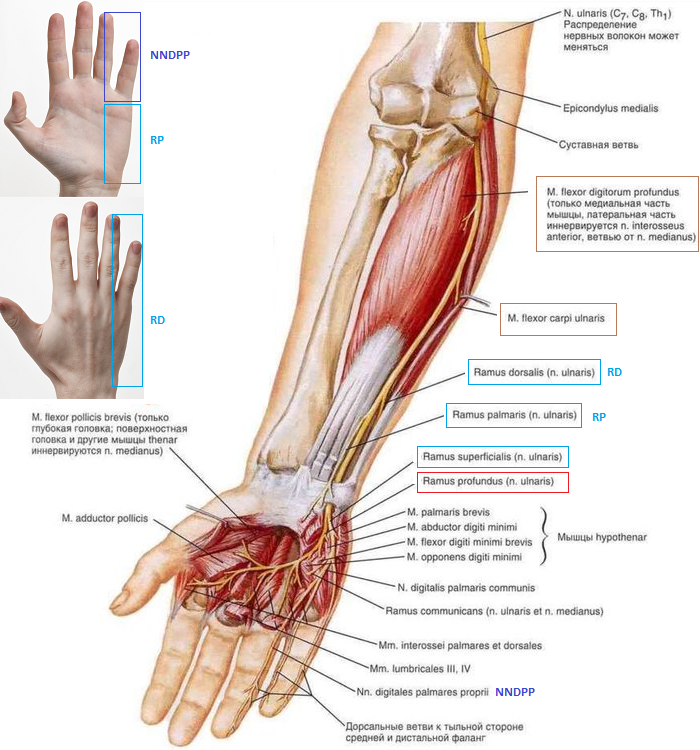
Вернемся к «основному (магистральному)» стволу ЛН. Дойдя до запястья ЛН входит в область кисти через канал Гюйона (КГ; син.: гороховидно-крючковидный канал – см. далее). Несмотря на то, что КГ имеет один проксимальный вход, у него существуют два дистальных выхода - глубокий, направляющийся вглубь кисти, и поверхностный (см. далее). Вход в канал формируют следующие структуры. Выступ гороховидной кости образует медиальную (т.е. с локтевой стороны) стенку канала, доходя до середины ее. Латеральная стенка (т.е. с лучевой стороны) формируется другим выступом - крючком крючковидной кости, доходящим до дистальной трети стенки канала. В области выхода из канала образуется развилка: латеральная (т.е. ближе к лучевой стороне) его часть принимает глубинное положение и проходит в строго латеральном направлении (в лучевую сторону). Медиальная его часть сохраняет поверхностное положение и продолжает ход КГ (с локтевой стороны кисти).
Таким образом, пройдя КГ ЛН делится на поверхностную и глубокую ветви (соответственно поверхностной и глубокой частям развилки КГ). Поверхностная (кожная, чувствительная) ветвь дает три пальцевые веточки (со стороны ладони) - к обеим сторонам V и локтевой стороны IV пальца (она снабжает также кожу ладони на локтевой половине).
Глубокая (мышечная) ветвь снабжает все мышцы гипотенара (короткая ладонная мышца - m. palmaris brevis; мышца, отводящая мизинец - m. abductor digiti minimi; короткий сгибатель мизинца - m. flexor digiti minimi brevis; мышца, противопоставляющая мизинец - m. opponens digiti minimi), третью и четвертую червеобразную мышцу для четвертого и пятого пальцев (m. lumbricales, сгибают проксимальную и выпрямляют среднюю и дистальную фаланги), все межкостные мышцы (mm. interossei - тыльные межкостные мышцы разводят или раскрывают пальцы, ладонные межкостные мышцы приводят или закрывают пальцы) и следующие мышцы большого (I-го) пальца (которые не снабжены от срединного нерва): глубокая головка короткого сгибателя большого пальца кисти (m. flexoris pollicis brevis), мышца, приводящая большой палец кисти (m. adductor pollicis).
 Обратите внимание! В некоторых источниках иннервацию короткой ладонной мышцы приписывают поверхностной (чувствительной) ветви (веточка, которая иннервирует эту мышцу, обычно отходит от чувствительной ветви на выходе ее из дистального конца КГ). Короткая ладонная мышца сокращаясь сморщивает кожу в области гипотенара. Это углубляет ладонную впадину, что, возможно, помогает при хватании.
Обратите внимание! В некоторых источниках иннервацию короткой ладонной мышцы приписывают поверхностной (чувствительной) ветви (веточка, которая иннервирует эту мышцу, обычно отходит от чувствительной ветви на выходе ее из дистального конца КГ). Короткая ладонная мышца сокращаясь сморщивает кожу в области гипотенара. Это углубляет ладонную впадину, что, возможно, помогает при хватании.
 читайте также пост: Топография и невропатия локтевого нерва на уровне канала Гюйона (на laesus-de-liro. livejournal.com) [читать] или [читать]
читайте также пост: Топография и невропатия локтевого нерва на уровне канала Гюйона (на laesus-de-liro. livejournal.com) [читать] или [читать]

Основные функции ЛН:
двигательная:
[1] сгибание и отведение кисти в локтевуюсторону (локтевой сгибатель кисти);
[2] сгибание ногтевых (дистальных) фаланг IV - V пальцев (глубокий сгибатель пальцев);
[3] сгибание основных фаланг с одновременным разгибанием средних и ногтевых (дистальных) фаланг IV - V пальцев (червеобразные мышцы);
[4] отведение и приведение II - V пальцев (межкостные мышцы);
[5] приведение большого пальца (мышца, приводящая большой палец);
[6] сгибание, отведение, противопоставление мизинца (короткий сгибатель мизинца; мышца, отводящая мизинец; мышца, противопоставляющая мизинец);
чувствительная: иннервация локтевой части кисти с тыльной и ладонной сторон, тыльная и ладонная поверхности V и локтевой стороны IV пальцев.

Cимптомы и тесты, позволяющие быстро диагностировать повреждение ЛН:
[1] «когтистая» форма кисти;
[2] тест сжатив кулак (не сжимаются III, IV, V пальцы);
[3] затруднено царапание мизинцем по столу;
[4] затруднено сведение и разведение пальцев;
[5] тест большого пальца (тест Фромана) невозможность удержать лист бумаги между II и выпрямленным I пальцами;
[6] атрофии в области гипотенара, в первом межпальцевом промежутке;
[7] автономная зона иннервации - ладонная поверхность концевой фаланги V пальца.
Дата добавления: 2021-06-02; просмотров: 103; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
