Х- сцепленный тип наследования
В Х-хромосоме могут локализовываться как доминантные так и рецессивные гены. У человека известно более 200 генов, в основном патологических, сцепленных с Х-хромосомой.
У женщины аномальный ген может находиться в одной или обеих Х-хромосомах, у мужчин –только в одной Х-хромосоме, поэтому не только доминантный ген, но и рецессивный в его Х-хромосоме всегда будет проявляться. Такое состояние гена называется гемизиготным.
Если в Х-хромосоме локализуется рецессивный ген, то такой тип наследования называется
Х-сцепленным-рецессивным.
Для этого типа наследования характерны следующие признаки:
- болеют преимущественно лица мужского пола
- больные дети рождаются от фенотипически здоровых родителей, но мать больного является гетерозиготной носительницей патологического гена («кондуктор»)
- больные мужчины не передают заболевания своим сыновьям, но все их дочери становятся «кондукторами»
- редкие случаи заболевания женщин возможны, если их отец болен, а мать носительница.
Если в брак вступает здоровый мужчина и гетерозиготная женщина, то вероятность рождения больного мальчика в данной семье составляет 50% от всех мальчиков (или 25% всех детей), а все девочки этих родителей будут здоровы, но половина из них станут носительницами патологического гена.
В случае если в брак вступает больной мужчина и здоровая женщина все дети будут здоровыми, но дочери получат от отца мутантный аллель и станут «кондукторами».
|
|
|
Третий вариант браков встречается редко при рецессивном сцепленном с Х-хромосомой наследовании,- это брак между больным мужчиной и гетерозиготной женщиной. В этом случае ожидается рождение половины больных мальчиков, половина девочек также будет больна, а половина станут носительницами патологического гена.
Классическим примеров рецессивного сцепленного с Х-хромосомой наследования является гемофилия.
Клиника заболевания связана с тем, что из-за недостатка необходимых для свертывания крови факторов больные страдают кровоточивостью. Даже после небольших травм возникают значительные кровопотери, развиваются анемия, гемартрозы.
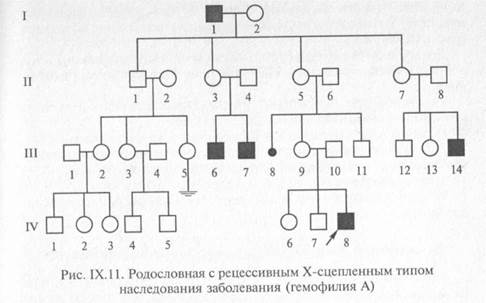
Кроме гемофилии, рецессивный сцепленный с Х-хромосомой тип наследования характерен для псевдогипертрофической миопатии Дюшенна, некоторых форм дальтонизм( частичный дальтонизм), раннее облысение.
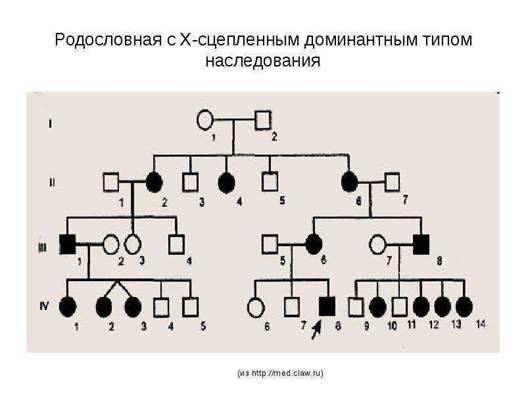
Если в хромосоме Х локализуется доминантный ген, такой тип наследования называется
Х-сцепленным- доминантным.
Для него характерны следующие признаки:
- заболевание прослеживается в каждом поколении
- если отец болен, то все его дочери будут больными, а все сыновья здоровыми
- если больна меть, то вероятность рождения больного ребенка равна 50% независимо от пола
- болеют как мужчина ,так и женщины, но в целом больных женщин в семье в 2 раза больше, чем больных мужчин
- у здоровых родителей все дети будут здоровыми.
|
|
|
По этому типу наследуются темная эмаль эубов, полный дальтонизм, д-резистентный рахит( рахит, который не лечится витамином Д), отсутствие резцов в челюсти.
Родословная семьи с доминантным сцепленным с Х-хромосомой типом наследования
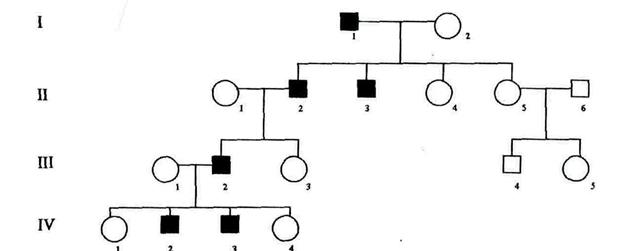
Сцепленной с Y -хромосомой наследование характеризуется тем, что гены, локализованные в Y-хромосоме, передаются только сыновьям пораженного отца, а его дочери остаются здоровыми, т.к. они никогда не получают Y-хромосомы от отца. По такому типу у человека наследуются «мохнатые уши»- наличие волос по краю ушных раковин, ихтиоз (злокачественное образование рогового слоя эпидермиса-чешуйки, умирают от отсутствия кожного дыхания), перепончатость пальцев.
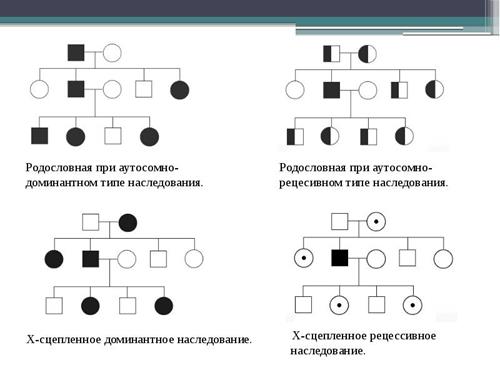
Проводя анализ родословных, можно выявить лиц, генетически предрасположенных к тому или иному заболеванию, выявить тип наследования заболевания. Это позволяет эффективно проводить лечебно-профилактические мероприятия, направленные на предупреждение развития у них патологии, или прогнозировать рождение больного ребенка.
|
|
|
1. близнецовый –позволяет оценить роль генетических и средовых факторов
в развитии конкретного признака или заболевания у близнецов. Близнецы могут быть: монозиготные(однояйцевые) и дизиготные(разнояйцевые). Исследуют конкордантность (сходства) и дискордантность (различия).
2. цитогенетический –анализ кариотипа человека. Он включает экспресс-диагностику пола (определение Х- и Y- хроматина) и кариотипирование (определение количества и качества хромосом) используют для диагностики хромосомных заболеваний.
3. биохимический- выявляются изменения в обмене веществ. Исследуется белковый, липидный, углеводный обмен. С помощью этого метода выявляются генные мутации,т.к. они
вызывают изменение ферментов, что приводит к нарушению обмена веществ. Используется при диагностики энзимопатий.
4. дерматоглифический- изучение отпечатков пальцев, ладоней. Используется для определения зиготности близнецов, диагностики геномных и хромосомных мутаций (болезнь Дауна, Патау).
|
|
|
5. популяционный –проводится изучение распространения отдельных генов и генотипов (нормальных и патологических), хромосомных аномалий в человеческих популяциях. В генетике человека популяцией можно считать- группу людей, занимающих определенную территорию и свободно вступающих в брак.
6. Клинико-генеалогический метод, или метод сбора и анализа родословных, является одним из основных в медицинской генетике.
2. другие методы изучения наследственности.
Цитогенетический:
- методы экспресс-диагностики плода – определение Х и Y хроматина (тельце Бара и F- тельце).
- кариотипирование с целью диагностики хромосомных заболеваний.
Основными показателями для исследования этими методами является:
1). Пренатальная диагностика плода в семьях отягощенных заболеваниями сцепленными с Х-хромосомой.
2) недифферинцированная олигофрения.
3) привычные выкидыши и мертворождения.
4) многие врожденные пороки развития у ребенка.
5) Бесплодие мужчин.
6) нарушение ментруального цикла.
7) пренатальная диагностика при возрасте матери старше 35 лет.
Материал- клетки периферической крови (лимфоциты) клетки, полученные при амниоцентезе.
Экспресс- диагностика- для определения Т.Барра.
Материал- клетки со слизистой щеки, луковицы волоса, влагалищного мазка.
Окрашивают6 ацетросеином (при определении Т.Барра) и просматривают с помощью светового микроскопа.
Для выявления Y –хромосом клетку красят акрихином и просматривают с помощью люминисцентного микроскопа- это сильно светящаяся точка по величине отличающаяся от других.
Окончательный диагноз ставится после исследования кариотипа.
Генетика соматических клеток- наследственность и изменчивость соматических клеток, особенности целого организма.
Материал- биопсия (прижизненное иссечение тканей).
Аутопсия (от трупов)- фибробласты в лимфоидных клетках.
Методы:
- простое культивирование – размножение клеток на питательных средах с целью получения их в достаточном количестве для разных методов исследования.
- гибридизация –слияние клеток двух разных типов (между клетками разных людей и мышей) этот метод помогает установить группы сцепления, хромосомные перестройки.
- клонирование- получение потомков от одной клетки (клон). Помогает при трансплантации (первый патент на клонирование выдан в 1980г).
- селекция- отбор клеток с заранее заданными свойствами культивирование их на селективных питательных средах.
Дерматоглифия – узучение нарушения капиллярныз узоров пальцев, ладоней, стоп.
Цель- установление личности, отцовства, зиготности близнецов.
Папиллярные гребни на различных участках гребешковой кожи образуют узоры разного типа и ориентации. Узоры изучают на отпечатках, сделанных на бумаге, после нанесения на кожу типографской краски. На пальцевых подушечках имеются узоры трех типов: дуги, петли и завитки. Количественным показателем узора является гребневый счет – число папиллярных линий между дельтой (трирадиус) и центром узора. Узоры есть и на ладонях. В межпальцевых промежутках есть трирадиусы (а, b ,c, d), а вблизи от браслетной складки расположет главный ладонный трирадиус t. Если соеденить трирадиусы а,d и t, то получим главный ладонный угол аtd, который в норме не превышает 57º. На ладони различают три главные флексорные (сгибательные) борозды: борозды большого пальца, косая и поперечная. Совокупность радиальных петель на 4 и 5 пальцах, четырех пальцевой борозды и главного ладонного угла свыше 60-80º свидетельствует о врожденном компоненте наследственного заболевания. В медико-генетических консультациях дерматоглифический анализ чаще используется в качестве экспресс-метода диагностики некоторых геномных мутаций (болезни Дауна), реже хромосомных мутаций.
Близнецовый метод- позволяет оценить влияние внешних и внутренних факторов среды на генотип, фенотип (введён в медицинскую практику в 1876г Ф.Гальтоном)
- монозиготные близнецы- развиваются из одной яйцеклетки.
- дизиготные близнецы – развиваются их нескольких оплодотворенных яйцеклеток.
Монозиготные близнецы имеют одинаковый генотип, различие зависит от факторов внешней среды.
Близнецы могут быть:
- конкордантными- одинаковые по конкретному признаку.
-дискордантными- разные по конкретному признаку.
Т.к. монозиготные близнецы имеют одинаковый генотип, то конкордантность их выше, чем у дизиготных.
Влияние наследственности на заболевание определяют по формуле Хольцингера: , где Н-коэффициент наследумости; Е- коэффициент влияния среды. Н – определяется по формуле:
Н= Кмб- Кдб , где К-конкордантность близнецов, Мб- монезиготные близнецы, дБ- дизиготные
100%- Кдб близнецы.
Биохимический метод- позволяет выявить изменения в обмене веществ.
Иммунологический – уточнить диагноз иммунодефичитных состояний при подозрении на резус-конфликтную ситуацию по Rh.
Популяционно-статистический- даёт возможность рассчитать в популяции частоту нормальных и патологических генов и генотипов по формуле Харди-Вайнберга.
Методы пренатальной диагностики (обнаружить заболевание у ещё не родившегося ребенка): УЗИ, амниоцентез, определение альфа-фетопротеина.
Моделирование- изучение болезни человека на животных.
РАЗДЕЛ 7. МЕДИКО-ГЕНЕТИЧЕСКОЕ КОНСУЛЬТИРОВАНИЕ
МЕДИКО-ГЕНЕТИЧЕСКОЕ КОНСУЛЬТИРОВАНИЕ(МГК)
1. задачи и организация МГК.
Медико-генетическое консультирование- вид специализированной медицинской помощи направленный на предупреждение рождения в семье больного ребенка.
Задачи:
- консультирование ретроспективное и проспективное. Проспективное-прогноз рождения больного и и здорового ребенка с семье, где детей ещё нет. Ретроспективное- прогноз рождения здорового ребенка в семье, где уже есть больной ребенок.
- пренатальная диагностика врожденных и наследственных заболеваний ультразвуковым, цитогенетическим, биохимическим, молекулярно-генетическими методоми.
- помощь врачам других специальностей в постановке диагноза.
- ведение регистрации детей с врожденной и наследственной патологией и их диспансерное наблюдение.
- пропаганда медико-генетических знаний среди населения.
- объяснение пациентам и его семье степени риска рождения больного ребенка.
Чаще за МГК обращаются:
- семьи в которых есть больные дети.
- семьи, где болен один супруг и родителей интересует прогноз будущих детей.
- семьи, где здоровые дети, по линии одного или обоих родителей имеются родственники с наследственной патологией.
Чтобы правильно рассчитать риск нужно поставить точный диагноз и определить тип наследования в данной семье. В связи с этим в штате МГК есть: врач-генетик, врач акушер-гинеколог, врач УЗД, биохимик-генетик, врач лаборан-цитогенетик.
Средний мед. персонал (медсестры, фельдшер-акушерка, фельдшер-лаборант) обеспечивают работы врачей, участвуют во врачебном приеме, проводят забор и подготовку материала для цитогенетического и биохимического исследования, ведут медицинскую документацию.
Минимальный перечень лабораторные исследованияй в МГК:
- определение полового хроматина (тельце Бара у женщин)
- кариотипирование (определяется кариотип –составляется идиограмма, определяется в сыворотке крови, околоплодных водах,
- определение в сыворотке крови альфа –фетопротеина и др.
- потовый тест для диагностики муковисцедоза.
2. Этапы консультирования:
- этап. Уточнение диагноза заболевания (если он не поставлен, чаще при множественных пороках). Иногда точный диагноз быает установлен до обращения в МГК (гемофилия, сахарный диабет). В случае множественных пороков развития диагноз может быть поставлен только после тщательного анализа родословной, обследования пробанда и его родственников, применения цитогенетического и других специальных методов исследования.
- этап. Определение генетического прогноза для потомства. Определение генетического риска- вероятность появление определенной аномалии. Установив диагноз, закономерности его передачи в семье и определив, является ли данная патология следствием новой мутации или возникла как результат скрытого носительства патологического гена. Производится расчет повторного риска рождения больного ребенка в семье. Это входит в функции врача-генетика.
Генетический риск определяется двумя способами:
А) путем теоретических расчетов
Б) с помощью эмперических данных.
При хромосомных заболеваниях, вызванных числовыми аномалиями хромосом, вероятность повторного рождения больного ребенка в семье крайне мала (1%) если известно, что ни у одного из родителей нет хромосомной аномалии, а также другие факторы риска (возраст матери).
Прогноз для потомства в семье, где ребенок родился с транслокационной формой болезни Дауна, неблагоприятен (при транслокации 14/21 риск потомства равен 10% если носитель мать, и 2,5% если носитель отец).
При транслокации 21-й хромосомы, её гомологический риск повторного рождения больного ребенка-100% независимо от того отец или мать несут эту транслокацию.
Прогнозирование подкрепляется клиническими и биохимическими методами ( снижение в сыворотке крови у сестер или матери уровня антигемофильного глобулина может быть доказательством гетерозиготного носительства гена гемофилии).
В настоящее время для многих наследственных заболеваний возможна ДНК- диагностика гетеродиагностических носителей гена.
Гетерозиготным носителям не рекомендуются родственные браки, т.к. риск рождения больного ребенка увеличен.
3. этап ознакомление обратившихся с генетическим прогнозом и соответствующие рекомендации.
Генетический риск считается низким если вероятность рождения больного ребенка до 5%-это не является противопоказанием для деторождения, средний риск-6-20%- планирование беременности в зависимости от тяжести заболевания и возможности пренатальной диагностики, высокий риск- больше 20% -деторождение не рекомендуется.
Давая заключение учитывается 3 фактора:
ü величина риска
ü тяжесть заболевания
ü эффективность лечения заболевания
ü возможность пренатальной диагностики
- современные методы пренатальной диагностики ВПР.
Своевременное прерывание беременности необходимо при таких наследственных заболеваниях и врожденных пороках, лечение которых на современном уровне не даёт олжного результате, или возникшее в период внутриутробного развития.
Основными показателями для проведения пренатальной диагностики является «группа риска». Прогноз потомства, осуществляемый в МГК, является вероятным и не может точно ответить однозначно, завершится ли данная беременность рождением здорового или больного ребенка.
Эффективность МГК значительно повышается а применением современных методов пренатальной диагностики. Это позволяет определить заболевание до рождения ребенка, но и прервать беременность при поражении плода в первом и втором триместре.
Основные показания для пренатальной диагностики:
- наличие в семье наследственного заболевания
- возраст женщины более 35 лет и мужчины больше 40 лет.
- наличие у женщины Х-сцепленного рецессивного гена.
- женщины имеющие в анамнезе- выкидыши, мертворождения, детей с пороками развития.
- беременные из зоны повышенного радиоактивного фона.
- транслокации у одного из родителей.
- гетерозиготность обоих родителей по одной паре аллелей при аутосомно-рецессивных заболеваниях.
Основные методы пренатальной диагностики:
- УЗИ (УЗД) плода:
· В 14-16 недель
· 20-21 неделю
· 26-27 недель
определяются грубые пороки мозга (анэцефалия, гидроцефалия, микроцефалия, черепно-и спинномозговые грыжи), пороки конечностей (отсутствие конечности или её части), костные аномалии, аномалии внутренних органов (почек, ЖКТ, сердца), степень асфиксии).
Разные аномалии определяются в разные сроки беременности.
Помнить: разные пороки диагностируются в разные сроки беременности. Метод безопасен для матери и плода.
б) амниоцентез- цитогенетическое и биохимическое исследование околоплодной жидкости. Проводится в 14-16 недель. Определяется кариотип в клетках околоплодной жидкости (амниотической) – профилактика рождения ребенка с хромосомным заболеванием.
Осложнения:
ü инфицирование
ü гибель плода
ü выкидыш (самопроизвольное прерывание беременности)
поэтому делается только с согласия женщины.
в) определение альфа-фетопротеина (АФП)- в сыворотке крови беременной и амниотической жидкости.АФП продуцируется печенью. Повышение АФП наблюдается при спинномозговых грыжах плода, анэцефалии, гидроцефалии, гибель плода, пороках ЖКТ, угрозах выкидыша, а также при некоторых заболеваниях матери: опухолях, циррозах печени, хроническом гепатите. Снижение АФП – при хромосомной патологии (синдром Дауна и Эдвардса).
г) биопсия хориона (7-9 неделя беременности)- через шейку матки берут кусочек плацентыс помощью специального гибкого катетера с последующим цитогенетическим и биохимическим исследованием. Надостаток: более высокая частота выкидышей после взятия биопсии ворсин хориона.
Д) фетоскопия (амниоскопия) – визуальное наблюдение плода в полости матки через эластический зонд, оснащенный оптикой. Исследование проводят на 18-22 неделе беременности.
Диагностика видимых пороков развития- конечностей, расщелины, ахондроплазии, ихтиоза, буллёзного эпидермолиза путём биопсии кожи плода.
Методв пренатальной диагностики с каждым годом совершенствуются. В настоящее время применяется «ранний» амниоцентез (11-13 нед.)- для анализа берут 1-2 мл околоплодной жидкости.
Плацентоцентез- получение плаценты во втором триметсре беременности.
Хондроцентез- позволяющий получить пуповинную кровь плода.
В настоящее время пренатальная диагностика при МГК семей нашла широкое применение, постоянно увеличивается число, распознаваемых наследственных болезней и ВПР.
Таким образом выполняется одна из главных задач современной мед. генетики: предупреждение рождения детей с тяжелой наследственной или врожденной патологией.
Массовые скринирующие методы диагностики наследственных заболеваний: неонатальный скрининг на фенилкетонурию и гипотиреоз (3-5 д/ж).
4 профилактика наследственных заболеваний.
Около1/3 детской смертности в развитых странах составляют последствия наследственных болезней альи ВПР. Лечить эффективно многие заболевания не удается, поэтому профилактика наследственных болезней должна занимать важное место в работе мед. персонала и в организации здравоохранения.
Профилактика может быть первичной, вторичной, третичной.
Первичная: комплекс мероприятий направленных на предупреждение зачатия больного ребенка:м
- иопределение оптимального возраста женщины в пределах 21-25 лет.
- отказ от деторождения в случаях высокого риска наследственной патологии.
- отказ от деторождения в длизкородственных браках
- улучшение среды обитания.
т
Вторичная: элиминация эмбриона вынужденная при тяжелых и смертельных заболеваниях.
Третичная : направлена на предотвращения развития болезни у родившегося ребенка.
Преконцепционная профилактика- комплекс мероприятий для обеспечения оптимальных условий для созревания зародешевых клеток, образования зтготы. Это возможно, когда супруги планируют рождение ребенка.
За 3-4 мес до зачания они проходят мед. обследование, за 2-3 мес. проводится применение комплекса витаминов. Желательно вести здоровый образ жизни.
Дата добавления: 2021-07-19; просмотров: 124; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
