Болезни гипофиза и гипоталамо-гипофизарной системы
Лекция
Тема. Диагностика болезней надпочечников и гипофиза.
Хроническая надпочечниковая недостаточность (гипокортицизм).
Гипокортицизм (болезнь Адиссона) – заболевание, вызванное первичным (иммунным, туберкулёзным и др.) либо вторичным (при патологии гипоталамо-гипофизарной системы) двусторонним поражением коры надпочечников с недостаточной продукцией минерало- и глюкокортикоидных гормонов. Женщины болеют чаще мужчин.
Этиология и патогенез.
Болезнь Адиссона – полиэтиологическое заболевание. Играют роль туберкулёз надпочечников, сифилис, тифы, амилоидоз, метастазы злокачественных опухолей, длительный приём гормонов коры надпочечников, аутоиммунный процесс. В ряде лучаев причина остаётся невыясненной.
Вследствие атрофии или анатомического поражения коры надпочечников развивается недостаточность кортизона с клиническими проявлениями в виде гипотензии, нарушения углеводного, жирового, белкового обменов. Снижение уровня кортизона в крови приводит к компенсаторному повышению секреции b-липотропина, обладающего свойствами стимулировать меланоциты, что вызывает гиперпигментацию кожи и слизистых. Альдостероновая недостаточность реализуется в виде усиленной экскреции Na и Cl, задержки К.
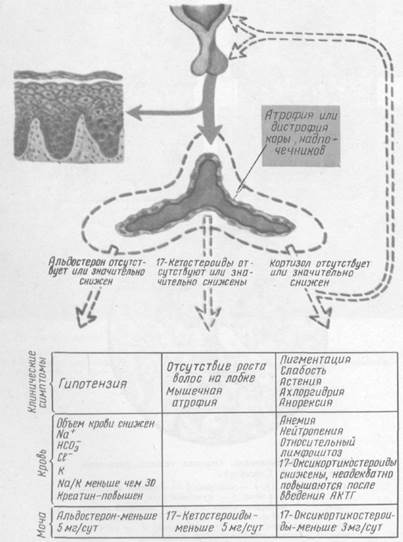
Схема 6. Патогенез и развитие клинических симптомов при первичной хронической недостаточности надпочечников
При тяжёлом гипоальдостеронизме возникают грубые электролитные нарушения с дегидратацией и коллапсом.
Клиническая картина.
Обусловлена недостатком минерало- и глюкокортикоидов. Наиболее характерными симптомами, выраженность которых, как правило, отражает тяжесть заболевания, являются: гипотония, гиподинамия, адинамия, нарушения со стороны ЖКТ.
Последние характеризуются снижением или отсутствием аппетита (самый ранний симптом), тошнотой, рвотой, запорами, поносами. Нередко наблюдается снижение кислотности желудочного сока. Отмечаются нервно-психические расстройства: повышенная раздражительность или депрессивные состояния, головные боли, бессонница. При R-логическом обследовании отмечается уменьшение размеров сердца. На ЭКГ признаки гиперкалиемии. Степень пигментации кожи не отражает тяжести болезхни Адиссона, но уменьшение или увеличение её в процессе лечения свидетельствует об эффективности лечения.
При вторичном Адиссонизме проявления заболевания менее выражены. Иногда в клинической картине преобладают признаки недостаточности альдостерона. Очень редко болезнь протекает без пигментации (белый адиссон), причиной которого является туберкулёз надпочечников.
При отсутствии лечения или чрезвычайных состояниях организма (травма, операция, интоксикация) у больных развивается грозное осложнение – адиссонический криз, при котором состояние постепенно или резко ухудшается: нарастают общая слабость, адинамия, появляется тошнота, рвота, понос, резко падает АД, развивается гипогликемия. В периферической крови увеличивается количество эритроцитов, гемоглобина, повышается СОЭ, увеличивается содержание остаточного азота. Если при адиссоническом кризе не оказана своевременная помощь, больной погибает при явлениях сердечно-сосудистой и почечной недостаточности.
Течение болезни хроническое с периодическими обострениями. Степень тяжести определяется выраженностью основных симптомов заболевания.
.Контрольные вопросы:
1. расскажите о сущности болезни
2. назовите причины первичного гипокортицизма
3. назовите причины вторичного гипокортицизма
4. перечислите основные симптомы заболевания
Болезни гипофиза и гипоталамо-гипофизарной системы
Гигантизм — заболевание, при котором под воздействием избыточного количества соматотропного гормона происходит усиленный, более или менее равномерный рост костей, органов и тканей. Гигантизм развивается только в период роста.
Этиология и патогенез . В. Г. Баранов (1966) считает, что гигантизм и акромегалия — это варианты одного и того же заболевания, протекающего по-разному в период роста и у взрослых.
Клиническая картина. У мужчин гигантизм наблюдается чаще, чем у женщин. Усиление роста начинается обычно в период полового созревания. Больные жалуются на головные боли, быстрый рост. Если опухоль прорастает в подбугорье (гипоталамус), может развиться несахарный диабет. Больные высокого роста; длина конечностей преобладает над длиной туловища. Мышечная сила со временем снижается. Размеры внутренних органов чаще увеличены пропорционально росту. Однако у некоторых больных отстает развитие сердечно-сосудистой системы, у них появляются тахикардия, одышка при движении, обморочные состояния. У большинства больных снижена функция половых желез. Нередко наблюдается увеличение щитовидной железы. При рентгенологическом исследовании обнаруживают увеличение турецкого седла, увеличение трубчатых костей в длину, особенно костей предплечий и голеней. Зоны роста открыты. В более поздних стадиях в связи с ростом опухоли снижается зрение. Дифференцировать гигантизм чаще всего приходится от вторичного гипогонадизма. При вторичном гипогонадизме рост высокий, но не выходит за пределы возрастной нормы. Имеются выраженные признаки снижения функции половых желез.
Прогноз и трудоспособность определяются интенсивностью роста аденомы гипофиза и выраженностью обменных нарушений, вызванных избыточной продукцией соматотропного гормона. При выраженных метаболических изменениях или росте опухоли гипофиза трудоспособность снижена. При отсутствии эозинофильной аденомы гипофиза и обменных нарушений гиганты вполне трудоспособны.
Акромегалия — заболевание, при котором под воздействием избыточного количества соматотропного гормона гипофиза происходит неравномерный рост костей, мягких тканей и внутренних органов.
Этиология и патогенез. В основе заболевания лежит повышенная продукция эозинофильными клетками гипофиза соматотропного гормона. В большинстве случаев акромегалии имеет место опухоль гипофиза. Клинические проявления обусловлены воздействием избыточного количества соматотропного гормона на органы, ткани и обмен веществ, а также сдавливанием окружающих тканей растущей опухолью.
Клиническая картина. Жалобы на головную боль, боли в руках, суставах, пояснице. Постепенно меняется внешний вид больного. Увеличивается нижняя челюсть, в связи с чем подбородок становится массивным и выступает вперед (прогнатизм), увеличиваются надбровные дуги и скулы, кости носа, область затылочного бугра. Между зубами появляются промежутки, зубы нижней челюсти выступают вперед. Увеличиваются язык, уши, мягкие ткани лица. Кожа утолщена, собирается в складки, повышается ее потливость и влажность. Становятся толще кости рук и стоп, особенно пяточная кость. При рентгенологическом исследовании обнаруживают увеличение размеров турецкого седла, увеличение и утолщение костей черепа, изменения в позвонках, утолщение костей кистей и стоп, остеопороз. У 1/2 больных акромегалией отмечается диффузное или узловое увеличение щитовидной железы. Часто обнаруживают скрытую или явную форму сахарного диабета. У женщин нередко нарушен менструальный цикл, у мужчин наблюдается импотенция. В поздней стадии заболевания может быть снижена функция надпочечников. При росте опухоли гипофиза окулист выявляет застойные соски зрительных нервов и снижение бокового зрения.
Диагноз. При выраженных клинических проявлениях диагноз нетруден. Акромегалия развивается постепенно, и сам больной иногда не замечает перемен в своей внешности. В таких случаях помогает просмотр фотографий больного за несколько лет. Следует расспросить больного, не увеличился ли у него размер обуви; если он носит кольцо — не стало ли оно мало. В диагностике помогают характерные рентгенологические изменения костей, изменение полей зрения, повышение уровня соматотропного гормона в крови.
Течение, прогноз, трудоспособность. Течение заболевания, как правило, медленное с периодическими обострениями, в редких случаях галопирующее — больной погибает через 2—3 года от начала заболевания. Трудоспособность снижена. Больные не могут выполнять работу, связанную
Гипофизарная карликовость (гипофизарный нанизм). Характеризуется отставанием в росте и физическом развитии. Как правило, отмечается недостаточное половое развитие и нередко гипотиреоз. Заболевание развивается вследствие недостаточной продукции соматотропного гормона или снижения к нему чувствительности периферических тканей, а также снижения гонадотропной, тиреотропной и адренокортикотропной функций гипофиза.
Этиология и патогенез. В этиологии гипофизарной карликовости основное значение имеет генетическая обусловленность; играют роль также инфекции, опухоли и травмы, приводящие к поражению гипоталамо-гипофизарной области.
Клиническая картина. Задержка роста у ребенка выявляется обычно в первые 2—4 года жизни. Характерно отставание в росте с сохранением пропорционального строения тела. У детей с гипофизарной карликовостью кожа мягкая, эластичная, у взрослых — сухая, морщинистая. Мышечная система развита слабо. Характерно позднее окостенение скелета, эпифизарные щели долго остаются открытыми. Задерживается развитие половых желез и вторичных половых признаков. В очень редких случаях у карликов деятельность половых желез сохранена. Психическое развитие нормальное с некоторыми чертами, свойственными детскому возрасту. Гипофизарную карликовость необходимо дифференцировать от кретинизма, болезни Дауна, хондродистрофии и дистрофии при голодании.
Диабет несахарный.
Заболевание, характеризующееся увеличением выделения мочи и повышенной жаждой. Развивается вследствие снижения уровня антидиуретического гормона.
Этиология и патогенез. Причины развития различны: острые и хронические инфекции, опухоли, травмы, приводящие к поражению супраоптического ядра подбугорья (гипоталамуса), подбугорно-гипофизарного тракта и задней доли гипофиза. Несахарный диабет может быть обусловлен генетически.
Клиническая картина. Основные симптомы — повышенные диурез и жажда, низкая плотность мочи. Обычно больной выпивает и выделяет от 3 до 8 л жидкости, но в отдельных случаях — до 20—30 л в сутки. Наблюдается у лиц обоего пола, у детей и у взрослых. Характерна низкая относительная плотность мочи и отсутствие в анализах мочи лейкоцитов, эритроцитов, цилиндров. Аппетит обычно снижен, и больные могут быть пониженного питания. Если несахарный диабет развился в раннем детском возрасте, у детей отстает общее и половое развитие. Больные несахарным диабетом очень плохо переносят ограничение жидкости. Дифференциальный диагноз проводят с сахарным диабетом, психогенной полидипсией и почечной недостаточностью.
Прогноз и трудоспособность зависят от причины, вызвавшей заболевание. При наличии опухоли, травмы диэнцефально-гипофизарной области прогноз и трудоспособность зависят от эффективности лечения основного заболевания. У больных несахарным диабетом возможно полное излечение (после терапии малярии, гриппа и других инфекций). В тех случаях, когда заболевание удается компенсировать введением антидиуретического гормона, трудоспособность больных сохраняется. При неэффективности заместительной терапии трудоспособность ограничена, и больные нуждаются в трудоустройстве с установлением им инвалидности III группы, если они теряют в заработной плате, а при отсутствии эффекта от лечения — II группы с предоставлением надомной работы.
Иценко – Кушинга болезнь.
Этиология и патогенез . В основе болезни лежит повышенная продукция АКТГ в гипофизе и гиперпродукция глюкокортикоидов и мужских половых гормонов в надпочечниках. Клиническая картина обусловлена воздействием на обмен, органы и ткани избыточного количества гормонов коры надпочечников. Избыточная продукция АКТГ в гипофизе может возникать в результате поражения подбугорья (гипоталамуса) и стимулирующего воздействия кортикотропинактивирующего фактора на переднюю долю гипофиза или при наличии базофильной аденомы гипофиза.
Симптомы болезни Иценко — Кушинга наблюдаются при раковой опухоли в легких, поджелудочной железе, яичниках, матке. Эти опухоли продуцируют АКТГ-подобную субстанцию, которая повышает функцию коры надпочечников.
Клиническая картина. Болезнь Иценко—Кушинга чаще наблюдается у женщин, преимущественно в возрасте от 20 до 40 лет, но может быть
и у детей. Больные жалуются на общую слабость, утомляемость, головную боль, сонливость, жажду, боли в костях и особенно в области позвоночника, в ногах. Характерен внешний вид больного. Отмечается перераспределение жира: отложение его в области лица, шеи, живота, туловища, плеч. Ноги и руки становятся худыми, ягодицы сглажены; стрии в области живота, внутренней поверхности бедер, плеч, молочных желез. Лицо округлой формы, багрово-красного цвета с цианотическим оттенком (матронизм). Кожа тонкая, множество гнойничков, фурункулов. У женщин наблюдается рост волос на лице, нарушается менструальный цикл, у мужчин уменьшается либидо и потенция.
Одними из ведущих симптомов заболевания являются артериальная гипертония, поражение сердца (электролитно-стероидная кардиопатия). Возможно развитие стероидного диабета.
Наблюдаются изменения психики: появляются раздражительность, эйфория или, наоборот, депрессивное состояние, иногда возникает реактивное состояние. При начале заболевания в детском возрасте отмечается задержка роста и полового развития.
Лабораторные и рентгенологические исследования. Наибольшее диагностическое значение имеет повышение уровня 17-ОКС в крови и 17-ОКС и 17-КС в моче. Рентгенологическое исследование турецкого седла, грудного и поясничного отделов позвоночника позволяет обнаружить аденому гипофиза и остеопороз. В дифференциальной диагностике с кортикосте-ромой помогают пробы с метапироном, АКТГ и дексаметазоном.
Прогноз больных зависят от тяжести заболевания, своевременности рентгенотерапии или хирургического лечения и адекватности последующей заместительной терапии.
Контрольные вопросы:
1. перечислите эндокринную патологию связанную с нарушением функции гипофиза
2. перечислите эндокринную патологию связанную с нарушением функции гипоталамо-гипофизной системы
3. расскажите об особенностях течения несахарного диабета
4. Назовите клинические проявления болезни Иценко-Кушинга
5. Расскажите о диагностике и принципах лечения болезни Иценко-Кушинга
Ожирение
Ожирение — заболевание организма, характеризующееся избыточным отложением жира в подкожной клетчатке и тканях вследствие нарушения обмена веществ. Ожирение может быть самостоятельной болезнью (обычное, или истинное — алиментарное ожирение, конституционально-наследственное ожирение) или выступать как симптом заболеваний, причиной которых чаще всего является нарушение функции эндокринных желез или поражение ЦНС. Обычное ожирение очень распространено. У женщин частота ожирения достигает 50%, у мужчин — 30%, а у детей -10% (Р. Шимончих). После 70-летнего возраста обычно отмечается понижение средней массы тела.
Впервые вопросы лечебного питания были изложены Гиппократом в специальной книге «Диетика» еще за 23 столетия до нашего времени. Проблеме ожирения и способам его лечения посвящены труды Диоклеса (IV век до н. э.), Ибн Сины (Авиценны) (более чем 1000 лет назад), Гале на, Фальта, Ноордена и др.
Этиология. По В. Г. Баранову, первичное и основное значение в развитии обычного ожирения имеет неполноценность центров гипоталамуса, регулирующих аппетит. К факторам, способствующим развитию обычного ожирения, относятся в первую очередь избыточное потребление пищи, особенно богатой углеводами и жирами, злоупотребление алкогольными напитками, недостаточная физическая активность, возраст старше 40 лет, наследственная предрасположенность к ожирению. Симптоматическое ожирение развивается чаще всего вследствие эндокринных заболеваний (адипозогенитальная дистрофия, синдром Кушинга, гипотиреоз, гиперинсулинизм, гипогонадизм) или патологических процессов в ЦНС (травмы головного мозга, энцефалит, опухоли дна III желудочка мозга и т. д.).
Патогенез. Основную патогенетическую роль в развитии обычного ожирения играет нарушение функции коры большого мозга и гипоталамуса и в первую очередь нервных образований в заднем гипоталамусе, входящих в состав пищевого центра — вентромедиальных и вентролатеральных ядер. Поражение вентро-медиальных ядер — «центров сытости» — приводит к возбуждению вентролатеральных ядер — «центров аппетита». Повышенное поступление пищи (углеводов, жиров) вследствие возбуждения пищевого центра приводит при недостаточной физической активности к накоплению жира в жировых депо. Существенное значение в развитии ожирения может иметь снижение липолиза (расщепление жира) вследствие преобладания тонуса парасимпатического отдела вегетативной нервной системы над симпатическим. Это приводит к стимулированию выработки инсулина В-клетками панкреатических островков (островки Лангерганса) с последующим ожирением. Полагают, что фактором, способствующим усилению секреции инсулина и про-грессированию ожирения, является р-эндорфин. Последний синтезируется клетками аденогипофиза. Роль эндокринных факторов в развитии обычного ожирения невелика. Однако в развитии симптоматического ожирения эндокринным факторам придают существенное значение. Вследствие недостаточной продукции жиромоби-лизующих гормонов: АКТГ, ТТГ, СТГ, тироксина и трийодтиро-нина, адреналина, норадреналина и глюкагона — происходит снижение липолиза. Это является причиной недостаточного использования жировых депо как источника энергии. Развитию ожирения, в первую очередь симптоматического ожирения, способствуют понижение продукции половых гормонов, что приводит к сдвигу обмена глюкозы по пентозному циклу, а также повышение продукции глюкокортикоидов, усиливающих отложение гликогена в печени и тормозящих вследствие этого липолиз. Избыточное отложение жира приводит чаще всего к поражению сердечнососудистой системы, органов дыхания с возможным развитием сердечной или легочно-сердечной недостаточности, нарушению функции желудочно-кишечного тракта, печени и т. д. При ожирении происходит увеличение абсолютного количества общей и внеклеточной жидкости с одновременным ее уменьшением во внутриклеточном пространстве. Внутриклеточная дегидратация усиливается с нарастанием массы тела и становится наиболее выраженной при III и IV степенях ожирения (В. П. Лапшин),
Патологическая анатомия. При обычном ожирении отмечаются отложение жира в коже, подкожной клетчатке, брыжейке, сальнике, околопочечной и медиастинальной клетчатке, эпикарде, миокарде, печени, поджелудочной железе. Печень увеличена вследствие жировой инфильтрации и явлений застоя. При симптоматическом ожирении морфологические изменения зависят от основного заболевания.
Классификация. Общепринятой классификации ожирения нет. М. Н. Егоров и Л. М. Левитский выделяют следующие формы ожирения.
Формы общего ожирения: 1. Алиментарные формы: а) привычно гипералиментарные; б) дезрегуляционные; в) конституционально-наследственные; г) смешанные. 2. Эндокринные формы: а) гипотиреоидные; б) гипогенитальные; в) над-почечниковые (корково-надпочечниковые); г) гипофизарные; д) смешанные (полиэндокринные). 3. Церебральные (нервные) формы: А. По типу локальных нарушений: а) корковые (психосоматические); б) гипоталамические (диффузные); в) гипоталамо-гипофизарные (синдром Пехкранца— Бабинского—Фрелиха). Б. По этиологическим моментам: а) посттравматические; б) постинфекционные.
Д. Я. Шурыгин, П. О. Вязицкий, К. А. Сидоров предлагают
более упрощенный вариант классификации ожирения, удобный в практической работе.
I . Формы первичного ожирения:
1. Алиментарно-конституциональное ожирение.
2. Нейроэндокринное ожирение: а) гипоталамо-гипофизарное ожирение; б) адипозогенитальная дистрофия (у детей и подростков).
II . Формы вторичного (симптоматического) ожирения:
1. Церебральные.
2. Эндокринные:
а) гипотиреоидные; б) гипоовариальные; в) так называемое климактерическое;
г) надпочечниковое.
Выделяют следующие степени обычного ожирения: I степень (легкая) — избыток массы тела превышает «идеальную» массу для данного человека на 10—29%; II степень (средняя) — на 30— 49%; III степень (тяжелая) —на 50—99%; IV степень — масса тела превышает «идеальную» на 100% и более. В зависимости от стадии обычное ожирение может быть стабильным или прогрессирующим. Выделяют также осложненные и неосложненные случаи обычного ожирения.
Клиника. Больные с обычным (истинным) ожирением предъявляют жалобы на выраженную прибавку массы тела, одышку, боли в области сердца, повышенную потливость, вялость, апатию, сонливость, быструю утомляемость, головокружение, головную боль, повышенный аппетит, наклонность к запорам и т. д.
Отложение жира у этих больных обычно равномерное, но по мере прогрессирования болезни жир откладывается преимущественно на животе, груди, шее, спине и тазовом поясе . Кожа влажная (гипергидроз), нередко пастозная, с повышенной функцией сальных желез. Часто возникают экзема, пиодермия, фурункулез. Образуются пупочные и паховые грыжи.
Со стороны сердечно-сосудистой системы отмечается наклонность к брадикардии. Верхушечный толчок иногда ослаблен или отсутствует. Границы сердца расширены (поперечное положение), тоны сердца глухие, нередко выявляется артериальная гипертония. Часто развивается общий атеросклероз, обусловленный нарушением обмена липидов. Вследствие атеросклероза венечных артерий сердца ухудшается кровообращение в миокарде, что ведет к развитию ишемической болезни сердца — стенокардии, кардиосклерозу, инфаркту миокарда. Нередко отмечается недостаточность кровообращения (одышка, цианоз, отеки и т. д.). Сердечнососудистые нарушения возникают у больных ожирением примерно в 2 раза чаще, чем у людей с нормальной массой тела.
Нарушения функции органов дыхания проявляются в развитии дыхательной, недостаточности.
Последняя обусловлена высоким стоянием диафрагмы из-за накопления жира в сальнике. Снижается жизненная, дыхательная и запасная емкость легких, что приводит к дефициту кислорода в организме. Возникает одышка при небольшой физической нагрузке, а затем и в покое, нередко -легочно-сердечная недостаточность. Отмечается склонность к бронхитам и пневмониям, развитию которых способствуют застойные явления в малом круге кровообращения и малая глубина дыхания. Органы пищеварения также вовлекаются в патологический процесс. Возникают дилатация и опущение желудка (гастроптоз), иногда гастрит. Печень обычно увеличена, что обусловлено, с одной стороны, ее жировой инфильтрацией, а с другой — явлениями застоя. Часто бывают холецистит и холангит, желчнокаменная болезнь, острый и хронический панкреатит.
Нарушения функции мочевыводящей системы проявляются в развитии пиелита, уретрита, цистита, мочекаменной болезни. Половая система также страдает: у женщин нередко нарушается менструальный цикл, наступают бесплодие, самопроизвольные аборты, а у мужчин ослабляются половое чувство и потенция.
Изменения нервной системы проявляются в виде сонливости, бессонницы, головной боли, ослабления памяти. Иногда могут быть упорные миалгии, невралгии и невриты. На фоне обычного ожирения может развиться вторичный гипоталамический синдром.
Последний проявляется в виде булимии, полидипсии, сонливости, артериальной гипертонии, нарушения углеводного обмена, стрий и т. д. При нормализации массы тела эти «гипоталамические симптомы» обычно полностью исчезают. В ряде случаев у больных ожирением развивается «пиквикский сидром». Этот синдром, обусловленный нарушением вентиляции легких, характеризуется резким ожирением в сочетании с гиперсомнией, затрудненностью дыхания, особенно во время сна (сильный храп), нередко цианозом слизистых оболочек и кожи.
Лабораторные данные. В крови нередко гиперхолестеринемия, повышение содержания 6-липопротеидов и свободных жирных кислот. Часто нарушается углеводный обмен вплоть до развития сахарного диабета. Нередко отмечается повышение уровня в крови мочевой кислоты как проявление нарушения пуринового обмена с развитием подагры, снижение общего количества белка за счет уменьшения уровня альбуминов. Часто наблюдаются повышение общей коагулирующей активности крови, уровня фибриногена, уменьшение уровня гепарина и угнетение фибринолиза. Содержание натрия и калия в крови и моче при ожирении I—III степени не изменено, а при IV степени ожирения уровень натрия в крови увеличен, а выделение его с мочой уменьшено. При ожирении I—II степени содержание альдостерона и ренина в плазме крови в пределах нормы, а при ожирении III— IV степени — повышено (вторичный альдостеронизм) (В. П. Лапшин) . Нередко повышение в крови уровня соматостатина, АКТГ, ЛГ, АДГ, инсулина и снижение уровня СТГ, ТТГ и ПРЛ. В моче нередко отмечается протеинурия, иногда микрогематурия вследствие застойных явлений в почках. Понижена экскреция с мочой адреналина и ДОФА. Основной обмен и йодкумулирующая способность щитовидной железы нередко снижены.
Диагноз и дифференциальный диагноз. Диагноз обычного ожирения (самостоятельное заболевание) устанавливают на основании анамнестических данных (систематическое переедание, особенно злоупотребление пищей, богатой углеводами и жирами, малоподвижный образ жизни, наследственная предрасположенность к тучности) и данных объективного обследования (равномерное отложение жира по всему телу, отсутствие симптомов первичной недостаточности эндокринных желез). Обычное ожирение дифференцируют от ожирения при болезни Иценко—Ку-шинга и глюкостероме, адипозогенитальной дистрофии, гипотиреоза, гиперинсулинизма, первичного гипогонадизма, заболеваний ЦНС.
В отличие от обычного ожирения болезнь Иценко—Кушинга и глюкостерома сопровождаются избирательным отложением жира на лице, шее, груди, животе в сочетании с относительно тонкими конечностями. Ожирение надпочечникового происхождения характеризуется также багрово-мраморным рисунком кожи, дистрофическими процессами в коже и мышцах, гирсутизмом, соответствующими лабораторными данными (высокие показатели гормонального фона) и данными рентгенодиагностики (гиперплазия обоих надпочечников или опухоль одного из них). Об адипозогенитальной дистрофии свидетельствует отложение жира по женскому типу (на груди, животе, лобке, бедрах, в области таза) в сочетании с резкой гипоплазией половых органов. При ипотиреоидном ожирении равномерное отложение жира сочетается с симптоматикой гипотиреоза (сонливость, зябкость, сухость кожи, пастозность, брадикардия, низкие показатели СБЙ крови и т.д.). Ожирение при гиперинсулинизме выражается в равномерном отложении жира и приступах гипогликемии (слабость, потливость, чувство голода, дрожание, низкое содержание сахара в крови и т. д.). Гипогенитальное ожирение характеризуется отложением жира по женскому типу, евнухоидными пропорциями скелета (высокий рост, длинные конечности при относительно коротком туловище) в сочетании с недоразвитием половых органов и вторичных половых признаков. При гипоталамическом ожирении масса тела бурно нарастает в течение нескольких месяцев, жир откладывается по женскому типу. Для этой формы ожирения характерны булимия и полидипсия, а также сочетание ожирения с симптомами органического поражения ЦНС. Органические неврологические симптомы возникают вскоре после черепно-мозговой травмы или инфекции, чаще нейроинфекции (грипп, менингит, энцефалит).
Прогноз. При рано начатом и систематическом лечении прогноз благоприятный. Основной причиной смертности являются сердечно-сосудистые заболевания (инфаркт миокарда, инсульт и т. д.) и пневмонии.
Контрольные вопросы:
1. в чем сущность заболевания
2. назовите причины ожирения
3. расскажите о патогенезе ожирения
4. расскажите о классификации ожирения
5. как изменяется масса тела в зависимости от степени ожирения
6. какая патология прогрессирует при ожирении
Дата добавления: 2021-01-21; просмотров: 33; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
