Показания к проведению обезболивания при ортопедических вмешательствах:
1. препарирование зубов под комбинированные цельнолитые коронки;
2. препарирование зубов с выраженой гиперестезией твердых тканей зубов;
3. препарирование зубов при выраженном феномене Годона-Попова;
4. препарирование кариозных полостей под вкладки;
5. препарирование зубов с резко выраженным екватором;
6. психологическое напряжение перед препарированием.
Противопоказания для инъекционной анестезии (Ю.А.Федоров с соавт. 1988):
1. аллергия к местным анестетикам;
2. сердечно-сосудистая недостаточность
3. выраженные функциональные нарушения в работе печени и почек;
4. функциональные заболевания нервной системы (невралгия, истерия);
5. гемофилия.
Показания к проведению аппликационного обезболивания:
1. поверхностное препарирование зубов;
2. препарирование кариозных полостей под вкладки;
3. незначительное допрепарирование зубов (при снятом слое эмали);
4. снятие повышенного рвотного рефлекса перед получением оттиска;
5. обезболивание места инъекции;
Инфильтрационное обезболивание (прямое и непрямое):
-поднадкостничное,
-околоверхушечное,
-внутрикостное,
-послойное,
-интралигаментарное.
Проводниковое (стволовое):
-периферическое,
-центральное (суббазальное).
для аппликационного обезболивания используют:
1. дикаин (растворы 0,25%-0,5%)
2. совкаин (растворы 0,05%-0,2%)
3. тримекаин (4-10% растворы)
4. пиромекаин (2% раствор)
5. лидокаин ( 2-10% растворы, мазь, аэрозоль)
|
|
|
6. фаликаин (мази, пасты, аэрозоли)
7. тетракаин (мази)
8. фтористые, стронциевые, аспириновые, сульфидиновые пасты;
9. прополис, паста ПДД и др.
Аппликационная анестезия проводится путем втирания анестетиков в твердые ткани зубов или путем приложения ватного шарика смоченного в растворе анестетика.
МЕСТНОЕ ИНЪЕКЦИОННОЕ ОБЕЗБОЛИВАНИЕ
Безопасность и эффективность местного обезболивания в ортопедической стоматологии зависят в первую очередь от инструментария, которым осуществлена инъекция. Основной инструментарий - это карпульные шприцы и иглы, одноразовые пластмассовые шприцы с иглами. Также применяют карпулы и флаконы с анестетиками.
Требования к инъекционному инструментарию:
1. нанесение минимальной травмы пациенту
2. возможность точно доставить обезболивающий раствор к месту назначения и создать депо анестетика
3. точнее дозирование анестетика
Все вышеперечисленные требования можно сформулировать в другой форме: в наборе должны быть иглы разнообразной длины, на корпусе шприца – деления для точного дозирования анестетика, конструкция шприца должна обеспечить возможность введения анестетика под давлением.
|
|
|
Одноразовые пластмассовые шприцы: на сегодняшний день применяются преимущественно шприцы типа «Луер» объемом 1 мл (инсулиновые), 2 мл и 5 мл. Длина иглы инсулинового шприца 10 мм, внешний диаметр иглы 0,3 мм Корпуса шприцев на 2 мл фирмы «Байер» спаяны с иглой, длина которой 10 мм, а диаметр 0,3 мм, что позволяет проводить поднадкостничное введение раствора под давлением. К шприцам типа «Луер» добавляются иглы длиной 35 мм и диаметром 0,8 мм, длиной 25 мм и диаметром 0,3 мм, длиной 10 мм и диаметром 0,3 мм На корпусе 2,5 и 10 мл шприцов нанесены деления по 0,1 мл, корпуса инсулиновых шприцев маркируют в единицах инсулина, соответственно которым четыре деления – 0,1 мл анестезирующего раствора. Эти шприцы используют для проведения инфильтрационной и проводниковой анестезии.
Карпульные шприцы многоразового использования изготавливают из металла (нержавеющая сталь, титан) или пластмассы. Шприц должен быть совместимым с иглами разных фирм, быть достаточно крепким для введения анестетиков под давлением, иметь эстетичный вид, быть простым и удобным в применении одной рукой, обеспечивать проведение аспирационной пробы.
Металлический карпульный шприц состоит из корпуса, штока, которые могут иметь разнообразную форму. Как правило, корпус шприца имеет цилиндрическую форму с окошком, имеет боковой паз для расположения карпулы. На корпус навинчивается предохранитель ниппеля съемной головки с резьбой для фиксации иглы. Шприц имеет два держателя для указательного и среднего пальцев руки. Шток выполнен в виде стержня с плунжером на одном конце и держателем для пальца на другом. Карпульний инъектор имеет две съемные головки с разными ниппелями: для игл европейской и американской систем.
|
|
|
Инъекторы подразделяют:
1.по способу введения карпулы в шприц:
- карпулу вкладывают в окошко в корпусе шприца;
- карпулу заряжают через заднюю часть корпуса.
2. по способу фиксации в руке врача
3.по углу расположения головки шприца ( 180 градусов – для проводникового и терминального обезболивания, 30-40гр.- для интралигаментарной анестезии).
Иглы для карпульных шприцов одноразового использования, что существенно уменьшает риск инфицирования пациента. Карпульная игла состоит из металлической иглы и пластмассовой муфты (конуса). Длинный конец (для введения в ткани) заканчивается срезом, короткий конец предназначен для прокола пробки карпулы. На внутренней поверхности пластмассового конуса нанесена резьба для навинчивания иглы на шприц. Величина и форма конуса зависит от типа иглы: европейская (широкая и короткая головка) или американская (узкая и длинная головка) системы. На внешней стороне пластмассового корпуса иглы есть метка красной точкой для индикации среза иглы. Срез иглы бывает коротким (70 градусов), средним или стандартным (45гр.), длинным (10-20гр.) и мультисрез ( сложный, тройной срез). Иглы с коротким и средним срезом отлично продвигаются при обезболивании под надкостницей. Иглы с длинным срезом при надавливании могут травмировать кость, потому их применяют при обезболивании мягких тканей. Иглы различаются на длинных – от 28,9 до 41,4 мм, короткие – от 10 до 25,5 мм. Большинство фирм выпускают стандартные иглы длинной 10, 25 и 35 мм. Выбор длины иглы зависит от типа анестезии: проводниковая – длинные иглы, терминальная, инфильтрационная – короткие иглы. Стандартный диаметр карпульной иглы -0,3мм. Внешний диаметр иглы называют ее номером и указывают на футляре.
|
|
|
Средства используемые для местной инъекционной анестезии:
1. новокаин (растворы 0,25%-2%)
2. тримекаин (растворы 0,1-2%)
3. лидокаина гидрохлорид (0,25% - 2%)
4. мепивакаин (2-3% растворы)
5. бупивакаин (0,5-0,75% растворы)
6. артикаин (2-4% растворы)
| Название анестетика | Длитель-ность анестезии без вазоконстриктора, мин | Длитель-ность анестезии с вазоконст-риктором, мин | Токсич-ность | Анестезирующая актив-ность | Максимально допус-тимая доза свазо-конст-риктором | Максимально допустимая доза без вазоконстриктора |
| новокаин | 15-30 | 30-40 | 1 | 1 | 14 | 7 |
| лидокаин | 30-60 | 120-130 | 2 | 4 | 7 | 4,5 |
| мепивакаин | 45-90 | 120-360 | 2 | 4 | 6,5 | 4,5 |
| артикаин | 60 | 180 | 1,5 | 5 | 7 | |
| бупивакаин | 120-240 | 180-240 | 7 | 6 | 1 | 2 |
В большинстве современных анестетиков для пролонгации та обеспечения эфективной анестезии, уменьшения их токсичности используют растворы вазоконстрикторов.
Эталонным анестетикам сейчас считается 2% раствор лидокаина с адреналином 1:100000.
Обследование пациента перед проведением обезболивания.
Перед проведением обезболивания необходимо собрать следующие анамнестические данные:
- использовалась ли ранее локальная анестезия;
- были ли осложнения при использовании местной анестезии;
- были ли аллергические реакции на местные анестетики;
Использование анестезий для обезболивания разных функционально ориентированных групп зубов
| Вид местной инъекционной анестезии | Показания |
| Проводниковая анестезия | Препарирование группы зубов на нижней челюсти |
| Инфильтрационная анестезия | Препарирование зубов на верхней челюсти, препарирование фронтальной группы зубов и премоляров нижней челюсти при использовании анестетиков четвертого поколения |
| Интралигаментарная анестезия | Препарирование зубов верхней и нижней челюсти, дополнительная анестезия при неэфективности проводниковой анестезии на нижней челюсти |
| Интрасептальная анестезия | Препарирование зубов верхней и нижней челюсти, дополнительная анестезия при неэфективности проводниковой анестезии на нижней челюсти |
Проводниковые анестезии, используемые в ортопедической практике.
Мандибулярная анестезия.
¨ Чаще всего в ортопедической стоматологии выполняется внутриротовым путем. Эфективность такой анестезии до 75%.
Мишени инъекции:
- внутренняя: крылочелюстное пространство, мандибулярная бороздка (задний ее скат), мандибулярное отверстие;
- внешняя: крылочелюстное углубление на уровне самого глубокого места венечной вырезки переднего края нижней челюсти или средине расстояния между верхними и нижними молярами при максимально открытом рте или на 1см выше окклюзионной поверхности нижних моляров.
Ход иглы: слизистая оболочка, тонкая пластинка щечной мышцы, рыхлую соединительную ткань до контакта с костью. Нервы, которые анестезируются: n.alveolaris inferior, n.lingvalis и иногда n.buccalis.
Наиболее эфективной является блокада нижнего луночкового нерва по Гоу-Гейтсу (G.A.Gow-Gates, 1973). Эффективность этой методики колеблется от 90 до 97%. Эффективность сохраняется при раздвоеном нижнем луночковам нерве и нижнечелюстном канале. Аспирационные пробы бывают позитивными всего в 1,6-1,9% случаев.
Методика анестезии: при максимальном открывании рта место вкола находится на латеральном крае крыло-челюстного углубления, медиальнее медиального пучка сухожилия височной мышцы, высота точки вкола определяется сразу под медиально-небным бугорком второго моляра верхней челюсти. Иглу продвигают в направлении, которое совпадает с линией сообщающей противоположный угол рта с межкозелковой вырезкой на стороне инъекции (T.Jastak, J.A.Yangiela, D.Donaldson 1995, S.F.Malamed 1997), до контакта с костью, глубина продвижения иглы составлает в среднем 25 мм. В случае если целевого пункта не достигли иглу выводят к поверхности слизистой оболочки, уточняют ориентацию иглы и повторно проводят до целевого пункта. В случае если целевой пункт достигнут успешно иглу отводят назад на 1мм и проводят аспирационную пробу. При отрицательной аспирационной пробе вводят 1,7-1,8 мл анестезирующего раствора. После введения анестезирующего раствора пациента просят не закрывать рот еще 2-3 минуты.
Б) Торусальная анестезия (по Вайсбрему)
Целевой пункт: нижнечелюстной бугорок. Техника анестезии: пациент максимально широко открывает рот. Место вкола иглы: точка созданая пересечением горизонтальной линией проведенной на 5мм ниже жевательной поверхности третьего верхнего моляра с желобком образованным латеральным склоном крылочелюстной складки и щекой. Шприц располагают в противоположном углу рта на уровне первого моляра, игла направлена перпендикулярно к ветви нижней челюсти. Иглу углубляют в мягкие ткани до кости на глубину 15-20 мм, проводят аспирационную пробу, вводят 1,5-2,0 мл анестетика, обезболивая нижнеальвеолярный, щечный и язычный нервы.
1. Инфильтрационная анестезия.
А) наднадкостничная анестезия
Методика анестезии: вкол иглы делают по переходной складке между обезболивыемым зубом и зубом расположенным медиальнее и продвигают до места выше верхушки обезболиваемого зуба, где медленно выпускают 0,5-0,7 мл анестетика.
Б)поднадкостничная анестезия
Методика анестезии: вкол иглы делают немного выше или в саму переходную складку, продвигают на 2-3 мм, вводят под слизистую оболочку 0,2-0,3 мл анестетика. Через 60 секунд прокалывают надкостницу, продвигают иглу в направлении верхушки корня, выпускают под надкостницу 0,4-0,5 мл анестетика.
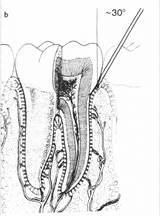
2.Внутрикостная анестезия (спонгиозная анестезия)
а) интралигаментарная
Методика состоит в том, чтобы анестезирующий раствор вводился в периодонтальную щель, из которой он проникает в губчатое пространство межзубной перегородки. Инъекция проводится в основание десневого сосочка с дистальной или медиальной стороны зуба. Скос иглы направляют к кости. Введение анестетика длится 1-2 мин. Для однокорневого зуба используют одну инъекцию и дозу 0,3-0,4 мл, для многокоренного – две и 0,5-1 мл анестетика. Используют мультипликационные шприцы и специальные иголки. Эффект анестезии наступает мгновенно (под иглой).
Характерно наступление полного
эффекта и относительно
непродолжительная длительность
пульпарной анестезии.
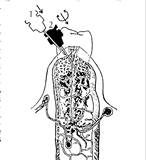
Б) интрасептальная анестезия
Метод требует использования специальных игл и мультипликационных шприцов. Игла вводится в основание дистального десневого сосочка относительно обезбаливаемого зуба, около 2 мм ниже (выше) верхушки сосочка в его центр под углом 45° к оси зуба. Скос иглы должен быть направлен к кости. После достижения межзубной перегородки выпускается капля анестетика, с усилием прокалывается кортикальная пластинка и вводится 0,5-0,7 мл анестетика. Анестезия наступает практически мгновенно. Если анестезия неэффективна можна провести аналогичную инъекцию с медиальной стороны зуба.
VII. Материалы контроля для подготовительного этапа занятия:
VII.1. Вопросы:
1. Анатомия тройничного нерва.
2. Теорииболевой чувствительности дентина.
3. Теории болевой чувствительности на центральном уровне.
4. Теории действия анестезирующих растворов.
5. Какие показания для использования анестезии в ортопедической стоматологии?
6. Когда используется аппликационная анестезия?
7. Методики проводниковой анестезии на нижней челюсти.
8. Методики инфильтрационной анестезии.
9. Методики внутрикостной анестезии.
10. Обследование больных перед проведением анестезии.
Дата добавления: 2021-01-21; просмотров: 56; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
