Проведено клиническое и лабораторное обследование:
Общий анализ крови от 28.04.2015 г: эритроцита 4,52*1012/л, гемоглобин 146 г/л, цветной показатель 0,96, лейкоциты 6,2*10*109/л, сегментоядерные 50, эозинофилы 5, лимфоциты 10, палочкоядерные 35. СОЭ 10 мм/час. (лимфоцитопения). Общий анализ мочи от 28.04.2015 г.: количество 50 мл, удельный вес 1030, реакция – кислая, PH 6.0, лейкоциты 2-3 в поле зрения. Психолог: Интеллектуальное развитие ниже возрастной нормы.
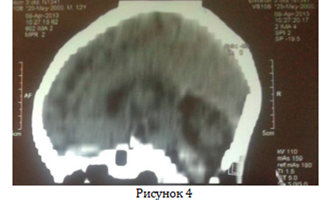
Логопед: Общее недоразвитие речи II уровень. Мозжечковая дизартрия. Компьютерная томография головного мозга от 29.04.2015 г.: на серии КТ сканов в MPR реконструкциях негрубо расширены экстрацеребральные ликворные пространства. Срединные структуры не смещены. Умеренно расширены боковые желудочки. Очаговых изменений в веществе головного мозга не выявлено. В задней черепной ямке расширены субарахноидальные пространства. В намете мозжечка: ликворные образования. Миндалины мозжечка гипоплазированы. Заключение: энцефалопатия с атрофическими изменениями в мозжечке с наличием арахноидальной кисты в намете мозжечка (рисунок 4). Рентгенологическое исследование органов грудной клетки от 27.04.2015 г.: на рентгенограмме грудной клетки форма ее изменена: бочкообразная с расширением межреберных промежутков в верхних отделах. Очаговые и инфильтративные тени в легких не определяются. Легочный рисунок деформирован, сгущен в медиальных долях. Корни легких расширены, бесструктурные. Сердце вертикально расположено «капельное», уменьшено в размерах, синусы свободны. Заключение: картина хронического деформирующего бронхита с эмфиземой в стадии обострения (рисунок 5). Окулист от 28.04.2015 г.: диски зрительных нервов розовые монотонно окрашены, округлые, границы четкие. Вены нормального калибра, извиты, артерии ссужены, умеренно извиты. На конъюнктиве с 2-х сторон телеангиэктазии в виде паукообразного разрастания сосудов. DS OU Телеангиэктазии. Ангиопатия сетчатки.
Таблица 1. Иммунологические показатели иммуноглобулинов.
| IgG мг/дл | 560 | N 600-1400 |
| IgM мг/дл | 97,8 | N 50-260 |
| IgA мг/дл | 15 | N 34-240 |
Анализ крови на α-фетопротеин – 52.37 (N < 7.29)
Молекулярно-генетическое обследование – мутация гена АТМ

Задача №5
Мальчик Г.М. Ребенок родился доношенным, от первой беременности. Течение беременности. Течение беременности без патологии, ВПС (тетрада Фалло) диагностирован ребенку в 19 недель. Матери на момент начала беременности 21 года. Отцу 27 лет. Наследственность по линии матери – дисплазия почки, хронический пиелонефрит, лекарственная аллергия на пенициллиновую группу. Наследственность по линии отца не отягощена. Роды срочные. Вес при рождении 51 см. Период новорожденности – находился в реанимации по поводу ВПС, прооперирован в феврале 2017 год в 10 мес, получал стационарное лечение в ДГБ №1 до двух недель.
На первом году жизни ежемесячно страдал ОРВИ, обструктивные бронхиты, неодократно служили поводом для госпитализации. После года жизни ежемесячно ОРВИ, рецидивирующие обструктивные бронхиты, получал ингаляционную противовоспалительную и бронхолитическую терапию. Нервно-психическое развитие- самостоятельная ходьба в 1 год 3 мес, говорит 3-5 простых слов, водянка яичка, грубый голос. Реакции Манту не делали, прививки не делали.
Объективно: общее состояние удовлетворительное. Физическое развитие по возрасту. Масса тела 19 кг Телосложение нормостеническое. Психомоторная задержка речевого развития. Лицо удлиненное, микрогнатия, широкая переносица, мелкие зубы, асимметрия лица, глазной гипертелоризм, низко посаженные и деформированные ушные раковины. Кожные покровы- послеоперационный рубец на груди, небольшие проявления атопического дерматита. Слизистые чистые. Зев не гиперемирован, расщепление твердого неба. Лимфоузлы не увеличены. Тоны сердца ясные. Легкие: дыхание жесткое, хрипов нет. Тоны сердца ясные, ритмичные. Живот мягкий, безболезненный. Печень не увеличена. Стул, диурез в норме.
1. Предполагаемый диагноз?
2. Исследования необходимые для постановки окончательного диагноза?
3. Молекулярно-генетическое исследование?
4. Терапия?
Задача №5 (анализы)
Клинический анализ крови: без патологии.
| Показатель | Ед. изм. | Норма | ||
| Биохимия сыворотки | ||||
| Общий белок | г/л | (65 - 85) | 71 | |
| Альбумин | г/л | (30 - 55) | 48 | |
| Мочевина | ммоль/л | (2.5 - 6.5) | 3.2 | |
| Глюкоза | ммоль/л | (3.9 - 5.8) | 4.9 | |
| Общий холестерин | ммоль/л | (3.2 - 6.2) | 4.4 | |
| Щелочная фосфатаза | ед/л | (0 - 240) | 202 | |
| Альфа-амилаза | ед/л | (22 - 80) | 50 | |
| Кальций общий | ммоль/л | (2.2-2.7) | 2,2 | |
| Кальц ионизир | ммоль/л | (1.1-1.3) | 1,1 | |
| Электролиты в сыворотке | ||||
| Калий | ммоль/л | (3.75 - 5.30) | 4.20 | |
| Натрий | ммоль/л | (135 - 148) | 146 | |
| Хлор | ммоль/л | (98 - 108) | 101 | |
Таблица 1. Иммунологические показатели в динамике.
| Показатель | 1 год | 1,5 г | 1,8 л | 2,5 л | 2,9 | 2,11 | 3,7 | 3,9 | 4 г |
| IgA (г/л) (N для детей до 4-х лет – 0,2-1,5) | 0,38 | 0,7 | 0,67 | 0,2 | 0,67 | 0,4 | 0,67 | 0,7 | 0,67 |
| IgG (г/л) (N для детей до трех лет – 4,5-11) | 3,1 | 14,6 | 9,56 | 3,6 | 9,56 | 12,9 | 8,63 | 10.1 | 10.8 |
| IgM (г/л) (N для детей до трех лет – 0,5-2) | 0,47 | 1,4 | 1,15 | 0,62 | 1,15 | 0,9 | 0,41 | 0,31 | 0,28 |
| IgE (Ме/мл) | 36 (N до 23) | 2,6(N до 40) | 396(N до 40) | 250(N до 40) | 166(N до 40) | 68 (N до 40) | 41 (N до 56) | 120 (N до 56) | 1431 (N до 70) |
Таблица 2. Оценка показателей клеточного иммунитета.
| Возраст | CD3+ | CD4+ | CD8+ | CD16+ CD56+ | CD19+ | CD4+/CD8+ |
| 1, 1 года | 24% ↓ (N 54–76) | 15%↓ (N 31–54) | 7%↓ (N 12–30) | 14% (N 3–17) | - | 2.1 |
| 1,8 л | 31%↓ (N 40–70) | 19%↓ (N 25-50) | 9%↓ (N 10–30) | 23%↑ (N 3–16) | 41%↑ (N 17–40) | 2,1 |
| 2,3 г | 30%↓ (N 43–76) | 21%↓ (N 23–48) | 9%↓ (N 15–30) | 12% (N 4–23) | 56%↑ (N 14–44) | 2,42 |
| 2,5 л | 30%↓ (N 43–76) | 18%↓ (N 23–48) | 10%↓ (N 15–30) | 1%↓ (N 4–23) | 1 | 1,8 |
| 3,6 л | 35%↓ (N 43–76) | 22%↓ (N 23–48) | 10%↓ (N 15–30) | 19% (N 4–23) | 46%↑ (N 14–44) | 2,3 |
| 6 л | 45,1%↓ (N 55–78) | 29,9% (N 27–53) | 13,5%↓ (N 19–34) | 11,1% (N 4–26) | 43,6%↑ (N 10–31) | 2,2 |
По данным ультразвукового исследования – тимус не визуализируется
Молекулярно – генетическое обследование: флюоресцентная гибридизация in situ (FISH) с ДНК-зондом TUPLE 1 (HIRA) - делеции длинного плеча 1 копии 22-й хромосо мы — del 22q11.2.
Задача №6
Мальчика У. , 4 год, 10 мес. Из анамнеза жизни выяснено, что он рожден от второй беременности, протекавшей на фоне гестоза, угрозы прерывания беременности и анемии. Рожден в первых срочных родах массой 3660 г, длиной 53 см. Приложен к груди в первые сутки. На грудном вскармливании находился один месяц. Вакцинация БЦЖ и против гепатита В выполнена в роддоме. В дальнейшем профилактические прививки не проводились.
Наследственность: у прабабушки по материнской линии были дети, которые страдали кровоточивостью (синяки, носовые кровотечения), у бабушки – 2 мальчика из двойни умерли в младенческом возрасте: один – на первом месяце жизни при неизвестной причине, второй – на первом году жизни от пневмонии. Установлено, что у двоюродного брата (сибса) имеют место частые простудные заболевания.
С двухмесячного возраста у ребенка на фоне искусственного вскармливания дебютировал атопический дерматит в сочетании с кожными геморрагическими высыпаниями, течение дерматита упорное, постоянно рецедивирующее, высыпания имели распространенный характер. С раннего возраста многократные, практически ежемесячные острые респираторные вирусные инфекции, повторные отиты, фарингиты, бронхиты, неоднократно получал курсы антибактериальной терапии. Состоял на учете у инфекциониста с диагнозом персестирующая герпесвирусная инфекция. Также постоянно наблюдался диарейный синдром. В возрасте 5 месяцев находился на лечении в ОДКБ г. Иванова. При поступлении в клинику отмечены выраженные геморрагии на коже головы, туловища, конечностей, сочетавшиеся с проявлениями тяжелого атопического дерматита.
Объективно: вес – 19 кг, рост – 110 см. Физическое развитие расценено как среднее, гармоничное. Гиперактивен, двигательно расторможен. Самочувствие удовлетворительное. Кожные покровы бледные, сухие. На коже туловища, конечностей (голени, предплечья, поясница) определяются отдельные экхимозы, в области ягодичной складки – петехиальные элементы. Генерализованная лимфоаденопатия. Суставы не изменены, движения в конечностях в полном объеме, выявлена плоско-вальгусная стопа. Сердечно-легочная деятельность удовлетворительная. Живот мягкий, безболезненный, печень по краю реберной дуги, селезенка +1,5 см из под реберной дуги. Имеется правосторонняя паховая грыжа. Физиологические отправления не нарушены.
1. Предполагаемый диагноз?
2. Исследования необходимые для постановки окончательного диагноза?
3. Молекулярно-генетическое исследование?
4. Терапия?
Задача №6 (анализы)
В клиническом анализе крови: WBC 3.0 х10*9 /л; HGB 118 г/л; RBC 3.99 х10*12/л; PLT 31 х10*9 /л; средний объем тромбоцита 7.1 фл (N 8.3-10.9), лимфоциты 18 %, нейтрофилы 51%, эозинофилы 11%, моноциты 8%, базофилы 1% СОЭ 11 мм/ч.
В иммунограмме больного: IgM до 13,5 мг% (норма 43–239 мг%), IgA, составивших 147 мг% (норма14–108 мг%) и IgG – 2002 мг% (норма 500–1200 мг%), IgЕ 2504 мг% (норма до 100 мг%).
Определении экспрессии WAS-протеина в клетках периферической крови отмечено резкое ее снижение на лимфоцитах пациента по сравнению с лимфоцитами донора (2,5% против 87%)
Молекулярно-генетическое обследование: мутация гена WAS во 2 экзоне:612 G>A, 86 Arg>His
Задача №7
Мальчик Г.Г, 13 лет, жалобы на поражение кожи, обострение атопического дерматита. Наблюдается с диагнозом бронхиальная астма, получает базисную противовоспалительную терапию.
Ребенок родился доношенным от 4 беременности. Течение беременности без патологии. Матери на момент начала беременности 24 года. Отцу 36 лет. Наследственность по линии матери- пневматоцеле, бронхиальная астма, атопический дерматит первого месяца жизни. Роды срочные. Вес при рождении 3490, рост 50 см. Период новорожденности – БЦЖ в роддоме, поствакцинальный период без особенностей, с первого дня жизни проявления атопического дерматит. Вскармливание грудное до 9 мес, затем безмолочная смесь.. Перенесенные заболевания на первом году жизни – атопический дерматит, с рождения ОАП проток. В 8 мес первый обструктивный синдром, в 1,2 г перенес правосторонню пневмонию, тяжелое течение, по поводу которой получал лечение в отделении ОАРИТ. Перенесенные заболевания после 1 года – наблюдается с диагнозом S-образное искривлинение позвоночника 3 степени, в пять лет оперирован по поводу краниостеноза, в 10 лет перенес правостороннюю пневмонию, стационарное лечение в СПБГПМУ, в 10 лет оперирован по поводу ВПС: ОАП. Проведено КТ от 09.10.2017: картина диффузных интерстициальных изменений обоих легких (интерстииальный фиброз?) более вероятно в структуре бронхиолита, Получал наружную противовоспалительную, антимикотическую терапию. Реакции Манту со слов без патологических изменений, Прививки не делали.
Объективно: Общее состояние удовлетворительное. Физическое развитие по возрасту. Масса тела 48,35 . Рост 163 см. Телосложение нормостеническое. Психомотрное развитие по возрасту. Питание нормальное, в полости рта сохраняются молочные зубы. Кожные покровы выраженные проявления атопического дерматита, с признаками инфицирования на руках и ногах. Слизистые чистые, язык обложен белым налетом. Зев не геперимирован. Лимфоузлы не пальпируются. Сердечные тоны ясные ритмичные, в легких дыхание жесткое, хрипы справа больше в нижних отделах сухие. Живот мягкий безболезненный, печень, селезенка не увеличены. Стул, мочеиспускание в норме.
1. Предполагаемый диагноз?
2. Исследования необходимые для постановки окончательного диагноза?
3. Молекулярно-генетическое исследование?
4. Терапия?
Задача №7 (анализы)
Клинический анализ крови, биохимический анализ крови без патологических изменений.
Дата добавления: 2020-11-23; просмотров: 113; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
