Травматические повреждения тканей и органов челюстно - лицевой области
Травмы челюстно-лицевой области у детей сопровождаются не только значительными повреждениями ее, но и последствиями, связанными с задержкой развития и роста тканей лица и челюстей, что вызывает посттравматические дефор мации их.
ОСОБЕННОСТИ ПОВРЕЖДЕНИЙ ТКАНЕЙ ЛИЦА И ЧЕЛЮСТЕЙ , КЛАССИФИКАЦИЯ
Особенности повреждений тканей лица и челюстей обусловлены анатомо-фи-зиологическим строением и функциями их у детей:
1. В лицевой области, в тканях полости рта локализуются органы чувств, ре
чи, начальные отделы дыхательной и пищеварительной систем. Поэтому при их
повреждении возникают разнообразные нарушения функций дыхания, речи,
приема пиши и т. п.
2. Лицо играет эстетическую роль, поэтому деформации, возникающие в ре
зультате ранений, пагубно влияют на психику ребенка. Он чувствует себя неполно
ценным, поэтому пытается не общаться, не трать с ровесниками. Это формирует
замкнутость, агрессивность и другие негативные черты характера, что приводит к
социальной дезадаптации ребенка. Поэтому травматические повреждения лица
следует рассматривать как психосоматическое заболевание.
3. При ранениях челюстно-лицевой области наблюдается несоответствие меж
ду внешним видом и тяжестью повреждения. Из-за сокращения мимических
мышц и хорошего тургора тканей даже незначительные по объему раны мягких
тканей зияют, а в сочетании с переломами челюстей, кровотечениями и гематома
ми, обморочным состоянием ребенка в результате сотрясения или ушиба голов
ного мозга производят впечатление очень тяжелых повреждений, несовместимых
с жизнью. Такой вид больного пугает молодого врача и вызывает у него ощуще
ние неуверенности в своих возможностях. Но это лишь на первый взгляд. Пра
вильная первичная хирургическая обработка раны сразу изменяет внешний вид
пациента и уменьшает функциональные нарушения (рис. 231-233).
4. Близость к челюстно-лицевой области жизненно важных органов — головного мозга, органов зрения и слуха, глотки — резко ухудшает состояние больного при их повреждении. В 50 % случаев тяжелые травмы челюстно-лицевой области сочетаются с сотрясением или ушибом головного мозга. Симптомы сотрясения мозга (потеря сознания, тошнота, рвота, головокружение) могут отсутствовать в
307
r-аздел а
Травматические повреждения тканей и органов челюстно-лицевой области
|
|
| Рис . 231. Ребенок со скальпированной ра- Рис . 232. Тот же больной на этапе первич- ной носа и левой подглазничной области ной хирургической обработки раны |
|
|
Рис . 233. Тот же больной после проведенной первичной хирургической обработки раны
первые сутки после травмы, что обусловлено эластичностью костей черепа, костными швами и родничками, которые не закрылись и позволяют полости черепа увеличиваться при развитии отека мозга. Более позднее появление симптомов отека мозга при его ушибе или сотрясении можно объяснить наличием больших, чем у взрослых, су-барахноидальных пространств. У детей грудного возраста наблюдается преимущественно бессимптомное течение начального периода травмы головного мозга, обусловленное недостаточной дифференциацией нервной ткани, поэтому если речь идет о повреждении головного мозга, необходима срочная квалифицированная консультация детского невропатолога или нейрохирурга.
5. При повреждениях органов полости рта и челюстно-лицевой области
естественное кормление часто затруднено. Это чрезвычайно осложняет весь пе
риод заболевания у детей раннего возраста, поскольку у них высокая чувстви
тельность к энергетическим расходам, поэтому обеспечение возможности нор
мального кормления в первые же часы после повреждения является одной из са
мых важных задач хирурга.
6. Невозможность или затруднение закрывания рта и глотания из-за травмы
создают условия для вытекания слюны из ротовой полости на переднюю поверх
ность грудной клетки. Последняя охлаждается, кожа на ней мацерируется и, как
следствие, может возникнуть так называемая контактная пневмония, что особен
но опасно у детей младшего возраста. Кроме того, теряя слюну, ребенок теряет
важные защитные факторы (микроэлементы, лизоцим) и жидкость.
ЗЛЯ
7. Повреждения тканей лица и челюсти часто осложняются разными видами асфиксий (дислокационная, обтурационная, стенотическая, клапанная, аспира-ционная). В связи с выраженной узостью дыхательных путей и склонностью к отеку их слизистой у маленьких детей быстро развивается стенотическая асфиксия, может возникнуть угроза для жизни.
8. Угроза легочных осложнений. По бронхо-, гемато-, лимфогенным путям инфекция проникает в легочную ткань. Значительная кровопотеря, обезвоживание, нарушение питания создают условия для развития бронхитов и пневмоний. Аспирация слизи и крови, заполняющих мелкие бронхи, приводит к инфицированию их. Возникают нарушения легочного кровообращения, являющиеся результатом:
а) нервно-рефлекторных раздражений зоны n.trigeminus, передающихся на ве
гетативную нервную систему и вызывающих застойное полнокровие легких;
б) циркуляторных расстройств, возникающих в связи с нервно-рефлекторны
ми влияниями коры большого мозга при комбинированных черепно-мозговых
повреждениях.
9. Наличие поврежденных зубов и их отломков в полости рта может вызвать
обтурационную асфиксию, а также вторичную инфекцию в дыхательных путях и
легких. Пораженные хроническим периодонтитом зубы, особенно во временном
прикусе, а также наличие гангренозного зуба в щели перелома челюстей могут
стать причиной развития остеомиелита. В 6,1 % случаев зубы становятся вторич
ными источниками инфицирования не только раны, но и окружающих тканей.
Особенно опасны ранения языка отломками зубов. Однако вместе с неблагопри
ятным влиянием на клиническое течение травматических повреждений зубы иг
рают и положительную роль. Во-первых, при наличии зубов на нижней челюсти
облегчается диагностика ее перелома по характеру нарушения прикуса. Кроме то
го, они могут препятствовать смещению отломков. Во-вторых, зубы — хорошая
опора для фиксации шин и ортодонтических аппаратов при переломах. В-третьих,
зубы после срастания перелома становятся опорой для разных видов протезов.
10. Ткани лица и полости рта имеют повышенную резистентность к разным видам микроорганизмов. В них кроме нейротрофических и иммунных факторов важную роль играет антагонистическое влияние многочисленных ассоциаций микробов и бактерицидных свойств слюны. Повышенные регенераторные способности поврежденных тканей лица и ротовой полости обусловлены кроме хорошего кровоснабжения и иннервации наличием у детей значительного количества рыхлой мезенхимальной соединительной ткани с низкодифференцированными клеточными элементами, которые, по мнению В.И. Давыдовского, являются "потенциалом регенерации ткани". Учитывая вышеупомянутое, хирург может экономнее, чем в других областях, иссекать края раны при ее хирургической обработке.
11. При травме лица и челюстей у детей повреждаются зоны роста, из-за чего нарушается гармоническое развитие тканей различных отделов лица. Это, а также проведенная неадекватно повреждению хирургическая обработка раны является причиной разнообразных посттравматических и послеоперационных деформаций, приводящих ко вторичным нарушениям различных функций.
12. Хорошая васкуляризация и иннервация тканей лица, с одной стороны,
способствуют возникновению значительных кровотечений и гиповолемического
шока, особенно у маленьких детей, у которых объем крови составляет 1/12 мас-
309
Раздел 9
Травматические повреждения тканей и органов челюстно-лицевой обла'
|
|
| 311 |
сы тела, с другой — эти обстоятельства являются решающими при заживлении ран и быстрой реабилитации пациентов.
Травматические повреждения челюстно-лицевой области у детей составляют 9-15 % по отношению к травмам других локализаций и 25-32 % — к количеству всех повреждений лица у взрослых. Практически каждый четвертый пациент с челюстно-лицевой травмой — ребенок. В городах травмы лица у детей происходят в 10 раз чаще, чем в сельской местности.
Травматические повреждения тканей челюстно-лицевой области у детей подразделяют таким образом:
1. Повреждения мягких тканей.
2. Повреждения твердых тканей: костей, зубов.
3. Комбинированные повреждения — твердых и мягких тканей: повреждения различных отделов челюстно-лицевой области; переломы челюстей, сочетанные с ушибленными ранами, гематомами, ранами с дефектом тканей, с переломами костей носа.
4. Комбинированные (смешанные, микстовые) повреждения — с черепно-мозговой травмой, травмой глаза, ЛОР-органов и т. п.
ТРАВМЫ МЯГКИХ ТКАНЕЙ
Травмы мягких тканей составляют 90 % всех травм челюстно-лицевой области. 65 % травм получают дети 6-14 лет, мальчики в 2 раза чаще, чем девочки. Около 35 % больных — это дети 4-5 лет, которые обращаются на пункт неотложной помощи по поводу травм мягких тканей лица.
Классификация повреждений мягких тканей челюстно-лицевой области у детей приведена на схеме 12.
|
|
Ушиб (contusiones). Для ушиба, сопровождающегося гематомой, характерны
отек мягких тканей и изменение цвета кожи на сине-красный (рис. 234). Со вре
менем (через 3-5 дней) цвет кожи изменяется на зелено-желтый, а затем посте
пенно нормализуется, отек тканей уменьшается. Лечат ушиб в первые 2 сут, прик
ладывая холод, а далее — тепловыми
процедурами (компрессы с димексидом,
лазеротерапия, ультразвук). Если при
травме повреждаются большие сосуды,
то образуются значительные по размеру
гематомы. Сразу после травмы кровь
можно отсосать шприцем и наложить да
вящую повязку, а дальше лечить как
ушиб. При образовании больших гема
том лечение их должно проводиться в
условиях челюстно-лицевого стациона
ра; ребенку назначают медикаментозную
противовоспалительную терапию, явля-
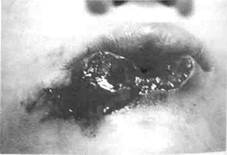
Рис. 234. Ребенок с посттравматической ющуюся профилактикой нагноения ге-
гематомой верхнего века левого глаза и т-. „„,„„п5п,
г-гапни».,,. „„ - матом. Если же гематома нагноилась,
ссадинами левой половины спинки и крыла
носа проводят ее вскрытие, рану дренируют.
Ссадины — это повреждение поверхностного слоя кожи (эпидермиса). Возникают от трения кожи с грубой твердой поверхностью, обычно при падении ребенка (доска, асфальт). При ссадинах на поврежденной поверхности наблюдается кровоточивость из капилляров в виде росы или капель.
Лечение ссадин заключается в смазывании их раствором бриллиантового зеленого, кератопластическими средствами. Заживают ссадины с образованием ко-
Схема 12. Классификация повреждений мягких тканей челюстно-лицевой области
Раздел 9
Травматические повреждения тканей и органов челюстно-лицевой области
|
|
рочек, которые самостоятельно отходят после эпителизации поверхности на 8-12-е сутки (в зависимости от площади повреждения).
Раны. По механизму и характеру травмирующего агента раны разделяют на резаные (Vulnera incisa), рубленые (Vulnera caesa), колотые (Vulnera puncta), ушибленные (Vulnera contusa), рваные (Vulnera lacerata), укушенные (Vulnera morsua), огнестрельные (Vulnera sclopetaria) и смешанные (Vulnera mixta).
Жалобы зависят от вида и размера раны, сочетания с повреждением других органов и систем, соматического состояния ребенка. Обычно дети или их родители жалуются на кровоточивость или кровотечение из поврежденного участка, дефект мягких тканей, боль и возможное нарушение функций.
Клиника. Вышеперечисленные виды ран характеризуются определенным нарушением целостности мягких тканей: если раны резаные, то края их ровные, линейной формы; рваные и ушибленные раны неправильной формы с рваными краями (рис. 235); колотые имеют небольшое входное отверстие и длинный раневой канал, огнестрельные чаще сопровождаются дефектом мягких тканей (рис. 236).
|
|
Количество больных с укушенными ранами лица в последнее время значительно возросло. Они составляют 10 % общего количества больных с изолированными ранами. Кусают обычно домашние животные (собаки, кошки), укусы иногда имеют множественный характер, в некоторых случаях сопровождаются повреждением нервных стволов, больших сосудов, а также (часто) дефектами мягких тканей с неровными краями (рис. 237), комбинациями разных видов ран, длительным течением раневого процесса (на 3-5-е сутки отек тканей может увеличиваться, возникают явления воспаления).
| Рис . 235. Рана нёба (после падения ребенка на карандаш) |
|
|
| Рис . 236. Огнестрельный дефект кончика и крыльев носа |
| Рис . 237. Укушенная рана нижней губы с дефектом тканей |
Все ранения мягких тканей сопровождаются болевой реакцией, кровотечением (85 % из них — внутренние, при проникновении в ротовую полость, 15 % — наружные). Постановка диагноза чаще не вызывает трудностей.
Лечение. После осмотра и определения вида раны проводят хирургическую обработку ее (в зависимости от срока обращения за помощью).
Основные принципы хирургической обработки раны при травматическом повреждении челюстно-лицевой области заключаются в том, что вмешательство должно быть полным по объему, наиболее ранним и щадящим. Хирургическая обработка раны может быть первичной (первичная ранняя — до 36 ч, отсроченная — до 48 ч, поздняя — после 72 ч) и вторичной — проведенной второй раз.
В связи с особенностями кровоснабжения, иннервации и применения средств противовоспалительной терапии принято накладывать глухие швы на рану в челюстно-лицевой области в период до 72 ч с момента травмы.
Проведение первичной ранней, отсроченной и поздней хирургической обработки ран берет свои истоки из хирургии военных времен. Оказание хирургической помощи подчинялось стратегии и тактике военных действий, а также необходимости в короткие сроки, поэтапно, в особых условиях осуществить медицинскую помощь. В мирное время такие положения не являются безусловными. Хирургическая обработка раны должна проводиться как можно раньше, в полном объеме и, при необходимости, с ликвидацией дефекта местными тканями.
Этапы хирургической обработки раны челюстно-лицевой области такие:
1) асептическая и антисептическая обработка операционного поля;
2) обезболивание;
3) окончательная остановка кровотечения;
4) ревизия раны;
5) послойное ушивание раны из глубины.
Для проведения первичной хирургической обработки (ПХО) раны организационно решается вопрос относительно вида обезболивания, выбора шовного материала, обеспечения неподвижности обработанного участка лица, последующего питания ребенка (особенно при травме тканей околоротовой области).
Выбор метода обезболивания для проведения ПХО раны зависит от вида, распространенности, локализации ее, возраста ребенка.
При местном обезболивании преимущество нужно отдавать инфильтрацион-ному методу раствором анестетика малой концентрации. Если есть возможность и необходимость, то хирургическую обработку проводят под проводниковым обезболиванием (экстраоральным способом), рану на верхней губе — под инфра-орбитальной анестезией, на нижней — под ментальной.
Если анестезиолог и хирург-стоматолог пришли к выводу, что операцию необходимо проводить под наркозом, то методом выбора должен быть интубацион-ный наркоз, если рана в ротовой полости, а при поверхностных ранах — ингаляционный масочный, внутривенный или внутримышечный наркоз.
После проведения обезболивания проводят обработку операционного поля. Последняя у детей имеет свои особенности заключающиеся в том, что не применяются концентрированные растворы, например, спирта, йода. Из антисептиков при загрязненных ранах используют раствор фурацилина, марганцевокислого калия (1:5000), 2 % раствор перекиси водорода, риванола, микроцида, диоксиди-на, мирамистина, йодовидона, йодобака, эктерицида, поверхностно-активные вещества (рокал, катамин АБ). Обработка окружающих тканей проводится антисептиками движениями от раны. Далее необходимо окончательно остановить
413
Раздел 9
Травматические повреждения тканей и органов челюстно-лицевой области
кровотечение из раны для последующей ее ревизии. Остановку кровотечения со всей поверхности раны осуществляют посредством физических (механических, термических) и медикаментозных средств.
При наличии кровоточащего сосуда необходимо наложить кровоостанавливающий зажим и провести электрокоагуляцию или лигировать его.
I [ри кровотечении из раны с большой площадью поверхности применяют тампоны, пропитанные растворами перекиси водорода, тромбина с адреналином, капрофером, или гемостатические салфетки. Дополнительно сверху на тампон кладут пузырь со льдом. В последнее время для прекращения кровотечения широко используют гемостатические губки ("Стеринсон", "Спонгостан", Телофо-ам", "Кровостан"), а также клеи, основой которых являются мономерные эфиры цианакриловой кислоты ("ЕДП-адгезив", "Цианобонд-5000", "Истмен-910"), производные фероцена ("Циакрин АП-1").
Затем проводят ревизию раны, при которой уточняют размеры последней, ход раневого канала и степень повреждения тканей и органов по ходу его, наличие инородных тел. Перед обследованием рану следует хорошо осветить (использовать лобные рефлекторы), определить глубину, наличие ее сообщения с ротовой, носовой, верхнечелюстной полостями; наполнить рану антисептиками, а после этого отсосать содержимое отсосом, но ни в коем случае не проталкивать грязь из поверхностных отделов вглубь. После этого начинают ревизию раны.
При ревизии особенное внимание обращают на колотые раны (на нёбе, в кры-лочелюстной области). При этом нужно обязательно ревизовать дно раны, чтобы не оставить незамеченным инородное тело, поэтому ее переводят в резаную. Далее определяют все нежизнеспособные ткани — раздавленные, синюшного цвета, мелкие и лишенные кровоснабжения лоскуты тканей, неспособные прижиться, и те, которые нужно экономно иссечь.
Последним этапом хирургической обработки раны является ее ушивание. Раны без дефекта тканей ушивают послойно, из глубины, плотно, не оставляя мест для формирования гематом и "карманов" с раневым содержимым, которые в последующем являются угрозой нагноения. При ранах, проникающих в ротовую полость, сначала ушивают слизистую оболочку изнутри, а затем мышцы, подкожную жировую клетчатку и кожу — снаружи. Относительной гарантией заживления первичным натяжением является адекватное дренирование раны в течение 2-3 сут. При необходимости дренирования раны со стороны кожи, когда это имеет эстетическое значение, можно использовать 2-3 тоненьких дренажа из толстой полиамидной лигатуры. Для профилактики нагноения глубокие раны дренируют, а если они проникают в полость рта, дренаж выводят в рот и фиксируют швом,.чтобы ребенок не вытолкнул его языком. При нагноении раны принципиальным является снятие 2-3 швов и дренирование ее в нижнем полюсе.
Если нет значительного натяжения тканей (а его не должно быть при правильно выполненной операции), то для ушивания их применяют полиамидную нить № 4-6 нулей (ею ушивают кожу и иногда — слизистую оболочку) либо саморассасывающийся шовный материал. На мышцы, подкожную жировую клетчатку накладывают швы кетгутом, викрилом и другими материалами.
Для улучшения условий заживления используют такие виды физиотерапии, как лазерное облучение, ультразвук. Швы на коже снимают на 7-8-е сутки.
Посте снятия швов для формирования эластичного атрофического рубца це-
- ссообразно использовать эластопротекторы — контрактубекс, цепан, ворен — в
ечение длительного времени (до 6 мес) в виде легкого массажа или фонофореза.
При ранах с дефектом тканей используют местнопластические приемы по Шимановскому, Лимбергу или свободную пересадку кожи (рис. 238-241).
1 пя замещения посттравматических дефектов хрящевых отделов носа успешно используют свободную пластику по Суслову. Суть последней заключается в пере-сачке в дефект носа свободного кожно-хряшевого лоскута с уха (рис. 242-244).
' При откушенном или полностью оторванном лоскуте тканей носа или уха, если родители принесли эти лоскуты к врачу, он, предварительно оценив их состояние, реплантирует последние (рис. 245-248). Даже если ткани не способны полностью прижиться, возможно их частичное восстановление. За время некротизации поскута рана успевает заполниться грануляциями, что позволяет уменьшить площадь дефекта. Поэтому с некрэктомией не следует спешить.
Для правильного сохранения оторванных (откушенных) тканей необходимо поместить их в чистый полиэтиленовый пакет и обложить льдом. Использовать реплантат при правильной транспортировке и сохранении можно в срок до 24 ч. Чем реплантат больше по площади, тем меньший срок его хранения, то есть тем быстрее нужно его реплантировать. В некоторых случаях при реплантации нужна консультация микрохирурга. В послеоперационный период обязательно применяют гипотермию реплантированной части тканей в течение 2-3 сут, а в некоторых случаях (для улучшения капиллярного кровотока, внутриклеточного обмена, иммуностимуляции, антикоагуляции реплантированных тканей) — трудотерапию. Пиявки являются "фабрикой" производства биологически активных веществ. В современной трудотерапии используются пиявки, выращенные в производственных условиях и прошедшие медицинский контроль. Гирудотера-пию начинают применять в раннем послеоперационном периоде (с первых суток). Сеансы проводят ежедневно в течение 8-10 дней. Длительность одного сеанса зависит от насыщения пиявки и, как правило, составляет 30-40 мин. После сеанса реплантат или трансплантат обрабатывают гелем Sinyak-off или Hirudo PROKT. При невыполнении этих требований эффективность реплантации тканей или органа значительно снижается (рис. 249-253).
Проведение первичной хирургической обработки укушенных ран лица имеет свои особенности. Во-первых, сразу после укуса нужно тщательно обработать рану 10 % раствором хозяйственного мыла от периферии к центру. Во-вторых, обычно это раны с рваными и размозженными краями, поэтому их нежизнеспособные слои нужно иссечь. В-третьих, укушенные раны после проведения хирургической обработки нужно дренировать в течение 5-7 сут (они все заведомо 100 % инфицированы), за исключением неглубоких и мелких ран. Кроме того, хирурги вместе с рабиологами должны определить показания относительно проведения антирабической вакцинации (приказ министра здравоохранения Украины "О профилактике заболевания людей бешенством"), поскольку вирус бешенства распространяется периневрально со скоростью 3-5 мм в час и при неправильно избранной тактике к прививке ребенок может погибнуть.
В связи с тем что юридически вакцинация проводится в условиях поликлиники или стационара, приводим некоторые сведения о прививке.
Q1 /.
Раздел 9
Травматические повреждения тканей и органов челюстно-лицевой области
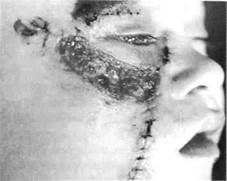
Рис . 238. Ребенок с ушибленной раной правой половины лица после первичной хирургической обработки. В подглазничной области — дефект ткани, рана гранулирует. Запланирована свободная пересадка кожи

Рис . 239. Этап свободной кожной пластики у того же больного

Рис . 244. Тот же ребенок после снятия швов

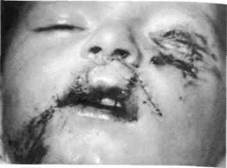
Рис . 245. Укушенная рана носа и левой подглазничной области с дефектом тканей

Рис . 240. Укушенная рана левой щеки с дефектом тканей после первичной хирургической обработки. Дефект левой щеки умышленно оставлен для последующей свободной пластики

Рис . 241. Дефект тканей левой щеки ликвидирован свободным кожным лоскутом

Рис . 246. Откушенный собакой фрагмент носа того же больного (кончик, крылья и перегородка носа)

Рис . 247. Реплантированная ушная раковина после хирургической обработки укушенной раны правого уха (с момента травмы прошло свыше 24 ч)

Рис . 242. Тотальный дефект носа ликвидирован филатовским круглым стеблем (в 8-летнем возрасте) и свободным кожно-хря-щевым трансплантатом по Суслову (в 12 лет). Нос ребенка в возрасте 10 мес откусила свинья
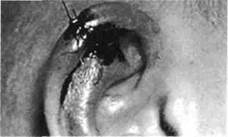
Рис . 243. Вид ушной раковины того же ребенка после взятия треугольного кожно-хрящевого лоскута с верхнего полюса ее для формирования крыла носа

Рис . 248. Некроз реплантированного участка ушной раковины

Рис . 249. Укушенная рана верхней губы с дефектом тканей (рядом размещен откушенный участок губы)
Раздел 9
Травматические повреждения тканей и органов челюстно-лицевои области
|
|
|
|
|
|
| Рис . 250. Неправильная транспортировка откушенного участка тканей верхней губы того же больного в бутылке с 10 % раствором хлорида кальция |
| Рис . 251. После первичной поздней хирургической обработки раны с надеждой на приживление неправильно сохраняемого лоскута тканей |
| Рис . 253. Тот же ребенок после некрэкто-мии (гранулирующая поверхность губы); площадь первичного дефекта уменьшена |

Рис . 252. Фото того же ребенка. Надежды на приживление лоскута не оправдались — некроз реплантированного лоскута на 11-е сутки
В зависимости от вида и степени контакта укушенного ребенка с животным различают:
1. Ослюнение кожных покровов в участке ссадин.
2. Ослюнение поврежденных кожных покровов и неповрежденной слизистой оболочки.
3. Укусы легкие — одиночные, неглубокие, конечностей и туловища.
4. Укусы средней тяжести — поверхностные, одиночные укусы и царапины кисти (за исключением пальцев), ослюнение поврежденных слизистых покровов.
5. Укусы тяжелые — любые укусы головы, лица, шеи, пальцев рук, обширные укусы. К тяжелым также относят любые укусы, нанесенные хищниками (лиса, волк, енотовидная собака, барсук, куница).
Для вакцинации против бешенства используют 2 типа вакцин: из мозга овец (типа Ферми) и культуральную антирабическую инактивированную вакцину (КАВ), изготовленную из клеток почек сирийского хомяка. Обе вакцины выпускают в сухом виде. Для пассивной профилактики применяют специфический ан-тирабический у-глобулин, который изготовляют из сыворотки крови коней. Пре-
парат выпускается в виде жидкости. При вакцинации против бешенства следует придерживаться таких схем лечения:
1. При ослюнении, укусах легкой и средней тяжести, нанесенных здоровым и привитым против бешенства животным, прививки не назначают. За такими животными устанавливают наблюдение ветеринара в течение 10 сут.
2. При легких и средней тяжести укусах, нанесенных в неблагополучной местности здоровыми, но не привитыми животными, назначают двукратное введение вакцины типа Ферми или КАВ в один день: детям в возрасте до 10 лет — по 1,5 мл с интервалом 30 мин, а 10 лет и старшим — по 3 мл.
3. При тяжелых неспровоцированных укусах, нанесенных нескольким лицам, проводят курс лечения вакциной Ферми или КАВ по условным показаниям — по 5 мл (детям в возрасте до 10 лет — 2,5 мл) в течение 3-4 сут. Во всех случаях осуществляют ветеринарное наблюдение за животным в течение 10 сут.
4. При ослюненин поврежденных кожных покровов больными животными вводят вакцину Ферми по 2 мл в течение 12 сут или КАВ по 1,5 мл в течение 7 сут.
5. При значительном ослюненин неповрежденной кожи, неповрежденных слизистых оболочках больным животным или больному человеку назначают вакцину Ферми по 1,5 мл в течение 15-18 сут или КАВ но 1,5 мл в течение 12 сут.
6. При легких укусах, нанесенных больным животным, назначают вакцину Ферми по 1,5 мл в течение 20 сут или КАВ по 1,5 мл в течение 12 сут с последующей ревакцинацией этой вакциной по 1,5 мл на 10-е и 20-е сутки с начала основного курса прививки.
7. При укусах средней тяжести, нанесенных больными животными в неблагополучных местностях, назначается комбинированное введение антирабического у-глобулина и через 24 ч — вакцинация вакциной Ферми и КАВ по 2,5 мл в течение 21 дня, перерыв — 10 сут, а затем ревакцинация по 2,5 мл на 10-е и 20-е сутки для обеих вакцин и дополнительно на 35-е сутки — для вакцинации КАВ.
8. В благополучных местностях при укусах средней тяжести допускается ле
чение без у-глобулина. Вводят вакцину Ферми по 1,5 мл в течение 20 сут или
КАВ по 3 мл в течение 18 сут с последующей ревакцинацией этими вакцинами по
1,5 мл на 10-е и 20-е сутки с момента окончания основного курса прививок.
9. При тяжелых укусах, нанесенных больными животными, сразу вводят анти-
рабический у-глобулин и через 24 ч — вакцину Ферми или КАВ по 2,5 мл в тече
ние 25 сут с последующей ревакцинацией этими же вакцинами по 2,5 мл на 10,
20-е и 35-е сутки по завершении курса прививок.
При травмах возможно проникновение не только вируса бешенства, но и столбняка, поэтому важное значение приобретает вопрос определения показаний и проведения противостолбнячной прививки, что осуществляется вместе с педиатром. Срочную противостолбнячную профилактику проводят при травмах с нарушением целостности больших по площади участков кожных покровов и слизистой оболочки, отморожений и ожогов 2, 3, 4-й степеней, укусов животных. С этой целью используют противостолбнячный анатоксин (ПСА), противостолбнячный человеческий иммуноглобулин (ПСЧИ), при отсутствии ПСЧИ — противостолбнячную сыворотку (ПСС). ПСС и ПСА вводят в подлопаточную область подкожно, ПСЧИ — внутримышечно в верхне-наружный квадрант ягоди-
41 q
Раздел 9
Травматические повреждения тканей и органов челюстно-лицевои области

 цы. Перед введением ПСС проверяют чувствительность к ней, проводя внутри-кожную пробу в разведении 1:100. Пробу оценивают через 20 мин. Отрицательной является проба, если диаметр отека и покраснения тканей, появляющихся в месте введения, меньше 1 см. Положительной является проба, когда отек или покраснение достигает в диаметре 1 см и больше.
цы. Перед введением ПСС проверяют чувствительность к ней, проводя внутри-кожную пробу в разведении 1:100. Пробу оценивают через 20 мин. Отрицательной является проба, если диаметр отека и покраснения тканей, появляющихся в месте введения, меньше 1 см. Положительной является проба, когда отек или покраснение достигает в диаметре 1 см и больше.
Особенное внимание нужно уделить болезни "кошачьей царапины" (доброкачественный лимфогранулематоз, болезнь Дебре, кошачья чесотка), поскольку причиной ее является травма (царапина кошкой), а следствием — неспецифическое воспаление лимфоузлов.
Возбудитель этого заболевания принадлежит к группе хламидий (возбудитель орнитоза, трахомы) и от других хламидий отличается незначительной чувствительностью к антибиотикам тетрациклиновой группы. Болезнь развивается в результате укусов и царапин кошками (чаще котятами). Кошки при этом остаются здоровыми и (возможно) являются механическими переносчиками, а резервуаром — мыши или мелкие птицы, на которых охотятся кошки. Чаще болеют дети, но бывают и семейные вспышки заболевания. Больной человек безопасен для окружающих. На месте царапины или укуса возникает воспалительная реакция (гиперемия, инфильтрат). Потом возбудитель проникает в кровь, поражаются регионарные лимфатические узлы, происходит гематогенная диссемина-ция. Инкубационный период длится 7-14 сут (иногда до 3 мес).
В последующем нарастают явления интоксикации — высокая температура тела, головная боль, печень и селезенка увеличиваются. Иногда развивается миокардит, менингит. На месте укуса возникает первичный аффект — папула с красным ободком вокруг, а затем — гнойничок и язва. Развивается регионарный лимфаденит — постоянный и характерный симптом болезни. Лимфатические узлы увеличены, безболезненны, не спаиваются с тканями. В 50 % узлы будут нагнаиваться (гной густой, желто-зеленый). При посеве его роста микроорганизмов не наблюдается. Сыпь на коже кореобразная, мелкая, по типу узловатой эритемы. Заболевание может длиться 1-2 года, имеет циклический характер, рецидивирует. Диагноз ставят на основании данных внутри кожной пробы с орнитозным аллергеном и реакции связывания комплемента (РСК) с орнитозным антигеном в динамике.
Лечение проводится вместе с инфекционистом — назначают преднизолон в течение 7 сут, УВЧ, диатермию наувеличенные лимфатические узлы. При нагноении последних хирург-стоматолог вскрывает абсцесс. В некоторых случаях пораженный узел удаляют. Прогноз благоприятный.
ОЖОГИ
Ожоги (combustiones) — это повреждение тканей, развивающееся в результате местного действия высоких температур, электрического тока, химических, радиационных веществ и т. п.
У детей ожоги составляют от 4,8 до 10 случаев на 1000 населения. Из всего количества обожженных 48 % составляют дети, а наиболее многочисленную группу — дети в возрасте от 2 до 5 лет (33 %). Среди причин летальных исходов у детей ожоги составляют 2 %, то есть каждый пятидесятый ребенок умирает вследствие ожоговой травмы. В последние годы наблюдается увеличение количества ожогов.
Самая частая причина ожогов — контакт с горячей жидкостью и пламенем, с
пектрическим током. Среди детей с ожогами случаи обваривания составляют 54 %.
В зависимости от этиологического фактора различают ожоги термические, . 1ектрические, химические и лучевые. Термические ожоги лица горячей водой или маслом возникают в результате выливания их на себя. Это случается чаще с кетьми 1-3 лет (рис. 254). Ожоги пламенем, бензином возникают у подростков, которые имеют дело с техникой, изучают строение разных взрывных устройств и т. п. (рис. 255).
Ожоги у детей имеют свою специфику, связанную с анатомо-физиологически-ми особенностями строения детского организма в целом и челюстно-лицевой области — в частности. То, что отличает детский организм (диспропорция роста скелета, меньшая площадь кожи, ограниченные компенсаторные возможности дыхательной системы, повышенный обмен веществ, высокая потребность тканей в кислороде), обусловливает развитие ожогового шока при меньших размерах площади ожогов, чем у взрослых. У детей для определения площади ожогов используют модифицированное для каждой возрастной группы "правило девятки" (рис. 256), то есть площадь каждой анатомической области в процентах составляет число 9.
Соотношение площади поверхности отдельных анатомических областей тела у детей разного возраста приведено ниже (табл. 9).
Для ожогов лица у детей характерным (то есть отличающим их от ожогов другой локализации) является то, что при одинаковой температуре и экспозиции они более глубокие, это обусловлено строением кожи ребенка (тонким роговым слоем), хорошо развитой сетью капилляров. Часто ожоги лица у детей сочетаются с ожогами тканей полости рта, что может вызвать ожоги тканей слизистой оболочки дыхательных путей и пищевода с последующим их стенозом; при наличии ожогов отек тканей у детей всегда выражен и быстро нарастает, особенно на веках; на лице наблюдается неравномерность поражения различных отделов по глубине (нос, уши, надбровные дуги — чаще IV степени, носогубные складки — II степени, веки — I степени), то есть выступающие над общей поверхностью час-
Таблица 9. Площадь (%) отдельных анатомических участков тела у детей разного возраста (по C.Lund, N. Browder)
| Области тела | Возраст | |||||
| До 1 года | 1год | 5 лет 13 | 10 лет | 15 лет | Взрослые | |
| Голова | 19-20 | 17 | 10-11 | 8-9 | 7 | |
| Шея | 2 | 2 | 2 | 2 | 2 | 2 |
| Грудь | 10 | 10 | 10 10 | 10 | 10 | |
| Живот | 8 8 | 8 | 8 | 8 | 8 | |
| Спина | 11 | 11 | 11 | 11 | 11 | 11 |
| Ягодицы | 5-6 | 5-6 | 5-6 | 5-6 | 5-6 | 5-6 |
| ____JJojTOBbie органы | 1 | 1 | 1 | 1 | 1 | 1 |
| Плечи (2) | 8 | 8 | 8 8 | 8 | 8 | |
| ___ Предплечья (2) | 5-6 | 5-6 | 5-6 5-6 | 5-6 | 5-6 | |
| Кисти | 5 | 5 | ~ 5 5 | 5 | 5 | |
| _____ Бедра (2) | 11 | 13 | 16 17 | 18 | 19 | |
| Голень (2) | 9-10 | 10 | 11 12 | 13 | 14 | |
| ___ Ступни (2) | 5-7 | 5-7 | 5-7 5-7 | 5-7 | 5-7 | |
321
Раздел 9
I ревматические повреждении п^анеи и иршпи,
|
|
| Рис . 255. Ребенок с келоидными рубцами лица после ожога пламенем |
|
|
|
|
Рис . 254. Рубцовая деформация правого крыла носа, верхней и нижней губ правосторонняя микростома после ожога кипящим маслом

1 год
Рис . 256. Определение площади ожогов у детей по "правилу девятки"
ти лица больше контактируют с фактором, вызывающим ожог (рис. 257-259).
Местные проявления термических ожогов в зависимости от глубины поражения характеризуются по степеням:
I степень — выраженная гиперемия кожных покровов, образование ненапряженных цельных пузырьков, содержащих светло-желтого цвета блестящую жидкость. При ожоге I степени происходит отслоение эпидермиса, отек тканей, повышение проницаемости капилляров, увеличение выхода плазмы. В маленьких пузырьках жидкость может всосаться назад, а в больших — нет, что определяется характеристиками саморегуляции тканей. Состав жидкости небольших пузырь-

Рис . 257. Ребенок с выраженной рубцовой деформацией лица и контрактурой шеи (ожог кипящим маслом в возрасте 2 лет)

Рис . 258. Тот же ребенок после устранения контрактуры шеи и формирования нижней губы, верхнего и нижнего преддверия рта

ис. 259. Ребенок с послеожоговыми келоидными рубцами, повлекшими деформацию нижней губы и контрактуру шеи
ков положительно влияет на течение раневого процесса, а в значительных по размерам пузырях имеет отрицательное влияние. В ранние сроки после ожога отслоенный, но не травмированный эпидермис защищает от высыхания подлежащие слои дермы, поэтому иссекать его над пузырьком не следует. В последующем большие пузыри освобождают от их содержимого, сохраняя этот слой.
II степень характеризуется более глубоким поражением эпидермиса и значительным экссудативным воспалением. Следствием этого процесса является отслоение эпидермиса и формирование пузырей. Они содержат прозрачную желтую жидкость, по составу подобную плазме, которая со временем становится желеобразной. Воспаление серозное и редко сопровождается нагноением. Эпителизация происходит за счет клеток основного слоя и придатков кожи. Иногда на месте ожога остается гиперпигментация.
III степень делится на две подгруппы — А и Б. Для врача очень важно определить степень ожога — III А или III Б, поскольку лечение их отличается и результат после заживления будет разным.
При ожогах III А степени возникает частичный некроз кожи с сохранением росткового слоя эпидермиса и ее дериватов. Поэтому именно при этой степени ожога возможно полное восстановление поврежденной поверхности кожи.
Клинически наблюдаются большие, чаще поврежденные пузыри, имеющие розовое дно, чувствительность которого незначительно снижена. При этой степени поражения на месте поврежденных пузырей возможно образование струпа. Если пузырь цел, то он содержит жидкость желтого цвета.
При ожоге III Б степени погибают все слои кожи, поэтому возможность
323
Травматически
е повреждения тканей и органов челюстно-лицевой области
|
|
| зырей и эрозий. До конца скрытого периода (приблизительно на 14-те сутки) кожа становится сухой, плотной, имеет глянцевый вид, после чего начинается период гиперемии и отека тканей. Затем наступает вторая волна гиперемии кожи. Эритема в это время имеет четкие границы. Усиливается отек тканей, охватывающий толщу кожи, подкожную жировую клетчатку и даже межфасциальные пространства. Появляются пузыри с опалесцирующеи жидкостью, которые со временем лопаются, что сопровождается сильной болью. После этого образуются плохо заживающие эрозированные и изъязвленные поверхности. При лучевых ожогах может возникать некроз тканей, который бывает только сухим. Для постановки диагноза у детей с ожогами следует придерживаться такой схемы: 1. Характеристика ожогового фактора (нужно знать, чем вызван ожог: пламенем, паром, горячей водой, металлом, химическим веществом и т. п.). 2. Глубина ожоговых ран. 3. Локализация ожоговых ран. 4. Общая площадь поражения (использование "правила девятки"). 5. Период ожоговой болезни (ожоговый шок, острая ожоговая токсемия, ожоговая септикотоксемия, период реконвалесценции). 6. Осложнения ожоговой болезни (местные и общие). 7. Сопутствующие болезни. Пример правильной формулировки диагноза: ожог пламенем I-II-III АБ степеней носа, щёк, подбородка, губ, шеи, груди, конечностей, передней поверхности тела, ожог дыхательных путей, ожоговый шок средней тяжести (рис. 261). |
островковой эпителизации исключена. Образуются пузыри, заполненные геморрагическим содержимым. Если пузырь поврежден, дно ожоговой раны сухое, тусклое, белое, болевая чувствительность его резко снижена или даже отсутствует. Струп желтого, серого и всех оттенков коричневого цвета.
IV степень ожогов самая тяжелая, поскольку при ней погибает не только собственно кожа, но и подлежащие ткани - подкожная жировая клетчатка, мышцы, кости. Эта степень характеризуется образованием ожогового струпа разной толщины, коричневого или черного цвета, участков некроза тканей. В окружающих тканях возникают явления стаза крови, повышается проницаемость капилляров, выпотевание плазмы в ткани, что вызывает их отек.
В клинике не наблюдаются ожоги костей, поскольку с такими тяжелыми повреждениями дети обычно не выживают.
Химические ожоги имеют также четыре степени поражения. В отличие от термических поражений, III степень не разделяется на "А" и "В". Степень ожогов зависит от концентрации и количества растворов, времени контакта и скорости нейтрализации химического вещества. У детей химические ожоги чаще возникают на слизистой оболочке ротовой полости в результате попытки выпить какую-то жидкость. Ожоги слизистой оболочки ротовой полости обычно поверхностные. Глубокие ожоги ее возможны только при высокой концентрации разных химических растворов. Такой тип ожогов слизистой оболочки ротовой полости возникает в результате контакта тканей с уксусной эссенцией, концентрированным раствором или кристаллами перманганата калия, ацетоном, раствором хлора, "Белизной", моющими жидкостями "Мистер Мускул", "Ёрш" и т. п. Эти поражения опасны в связи с возможностью развития ожогов слизистой оболочки пищевода, а в дальнейшем — и стриктуры его и кардиального отдела желудка.
Химические ожоги кожи наблюдаются значительно реже, чем термические. Дети могут получить их на уроках химии при проведении опытов с кислотами, если они случайно разбрызгаются. При ожогах кислотой ткани кожи обезвоживаются, что вызывает коагуляцию тканевых белков. В месте контакта с кислотой образуется плотный сухой струп, имеющий четкие границы с полоской гиперемии по периферии. Струп углублен в кожу. Щелочи, в отличие от кислот, растворяют и эмульгируют жиры кожи, в результате чего происходит быстрое нарушение целостности кожных покровов. Щелочи вызывают образование влажного некроза, поэтому струп рыхлый, грязно-белого цвета, в тканях не формируется демаркационный вал.
Лучевые ожоги кожи у детей чаше вызывает ультрафиолетовое излучение (при длительном пребывании на солнце, не защищая лицо; рис. 260), реже — проникающая радиация (при получении лучевого лечения или пребывании в зоне радиационного облучения).
Лучевые ожоги характеризуются фазностью течения (первичная реакция, скрытый период, период гиперемии и начала отека тканей, период пузырей и период некрозов).
При первичной реакции, имеющей рефлекторный характер, появляется эритема, сопровождающаяся ощущением жжения. Потом возникают общая слабость, головная боль, тошнота, рвота. Этот период продолжается несколько часов, после чего наступает скрытый период. Для него характерно образование пу-
Рис . 260. Ребенок с ожогом кожи лица I степени лучами солнца (недозированное пребывание на солнце в коляске)
Рис . 261. Пациент с большой площадью ожога пламенем кожи лица, шеи, туловища, конечностей
324
Раздел 9
Ожоговая болезнь
Для ожоговой болезни характерны такие стадии: шок, токсемия, инфекционные осложнения.
Наблюдается обратно пропорциональная зависимость течения ожоговой болезни от возраста ребенка: чем он младше, тем тяжелее течение болезни. У 5-7 % детей с ожогами может развиваться так называемая ожоговая энцефалопатия, которая относится к серьезным органным осложнениям со стороны центральной нервной системы.
Существенную роль в патогенезе отека мозга при ожогах играет шок с последующим развитием нарушения кровообращения и обмена веществ.
Ожоговый шок у детей обычно развивается при поверхностных ожогах, охватывающих свыше 10 % поверхности тела, и глубоких ожогах менее 5 % поверхности тела. Течение шока у детей тяжелее, чем у взрослых, и быстрее переходит в тяжелую клиническую форму.
Ожоговый шок является разновидностью травматического. У детей ожоговый шок чаще приобретает декомпенсированный характер, поскольку ведущая роль в патогенезе его принадлежит нарушениям функции нервной системы. В начале заболевания нервно-болевые импульсы вызывают перенапряжение, а в дальнейшем — истощение центральной нервной системы, которая у детей находится в стадии формирования и особенно чувствительна к раздражителям. У детей с большой площадью пораженных тканей и при неадекватном лечении возможно развитие шока, клиническим симптомом которого в первую очередь является неадекватность поведения: они не плачут, бледные, вялые и адинамичные. Наблюдается цианоз кожи и слизистых оболочек, мышечное дрожание, конечности холодные. Затем возникают жажда, рвота, судороги.
Следующая стадия ожоговой болезни — ожоговая токсемия — является следствием всасывания и распространения в организме продуктов денатурации и распада собственных тканевых белков. Клинически это проявляется повышением температуры тела, полиурией, постепенным развитием анемии. Такие симптомы возникают при распространенных ожогах III степени, охватывающих свыше 7-8 % площади тела. Поверхностные ожоги (I-II степени) даже с большой площадью поражения, если они заживают без нагноения, не сопровождаются клиническими признаками токсемии.
Инфекционные осложнения проявляются в трех видах - ожоговая интоксикация, ожоговое истощение, ожоговый сепсис.
Ожоговая интоксикация развивается как следствие последующего всасывания микробных токсинов и продуктов распада тканей на фоне адекватной реактивности организма. Ожоговое истощение является продолжением интоксикации, но на фоне значительного снижения иммунологической реактивности. Проявляется оно анемией, снижением массы тела, замедлением репаративних процессов. Тяжелые формы истощения клинически ничем не отличаются от ожогового сепсиса, который при неадекватном и неэффективном лечении может закончиться летально.
Лечение ожогов
Дети с ожогами лечатся у комбустиолога в специализированных ожоговых
Травматические повреждения тканей и органов челюстно-пицевой области
пах Врач-стоматолог обычно оказывает первую помощь, предусматривающую "безболивание и первичную антисептическую обработку ожоговой поверхности. ° Первая и неотложная помощь при термических поражениях:
1) забрать ребенка от термического очага или вынести его из опасной зоны и ппекоатить действие термического фактора;
2) ее in необходимо, восстановить проходимость дыхательных путей (удалить глизь рвотные массы, мобилизовать вперед язык при его западении);
3) охладить обожженные участки лица повязками с холодной водой или охлаж-яаюшими препаратами ("Tensocold"), крпокомпрессами ("Comprigel", "Articare");
4) при выраженной болевой реакции и больших участках ожогов ввести обезболивающие препараты (наркотические анальгетики);
5) наложить на раневые поверхности стерильные повязки.
Противошоковую терапию необходимо проводить всем детям с площадью
ожогов свыше 10 % поверхности тела и детям до трех лет с ожогами свыше 5 % поверхности тела.
Схема противошоковой терапии:
1. Оксигенотераиия (дыхание увлажненным кислородом).
2 Инфузионная терапия (введение растворов новокаина 0,1 % по 10мл на 1кг массы тела ребенка, а также смесей: 20 % раствора глюкозы, 5 % аскорбиновой кислоты, тиамина, пиридоксина гидрохлорида, коргликона или строфантина, гидрокортизона или преднизолона, инсулина).
3 Обезболивающие, сердечные и другие средства (25 % раствор анальгина, 1 % раствор димедрола, 2,5 % раствор пипольфена, нейролептик (дроперидол) 0,5мл на 1 кг массы тела).
4. Витаминотерапия (витамины группы В, С).
5. Антибиотики широкого спектра действия.
6. Щелочные воды, диета, предотвращающая брожение в кишечнике и метеоризм.
Ожоговые раны на лице практически всегда лечат открытым спосооом. иора-ботка их должна быть максимально щадящей. Перед обработкой и перевязкой у детей проводят седативную подготовку или общее обезболивание.
Лечение ожогов I степени несложное и включает применение мазей, кремов, имеющих в своем составе антиоксиданты ("Эрисод", "Ресод", "Дибунол", "Лика-пантин", гепариновая мазь). Через 1-3 сут воспалительная реакция угасает, уменьшается отек тканей и гиперемия.
При ожогах II степени целые пузыри не вскрывают, а напряженные надсекают возле основания. Ожоговую поверхность обрабатывают антисептиками (раствор танина, перманганата калия, эктакридина лактат, фурацилин, ротокан, хлор-гексидин, диоксидин, йодовидон, йодопирон). В первой фазе раневого процесса раневые поверхности смазывают адсорбирующими экссудат мазями ("Левоми-коль", "Левосин", Талагран"). Во второй фазе для ускорения отторжения некротизированной кожи используют ферменты и содержащие их препараты (трипсин, химотрипсин, ируксол, террилптин и т. п.), после чего применяют геле-вые сорбенты - Телевин", "Дебризан", "Целосорб", "Альгипор". Мази накладывают на лицо 2-4 раза в сутки. При этом образуются ожоговые струпья коричневого цвета, которые должны отпасть самостоятельно.
327
Раздел 9
Травматические повреждения тканей и органов челюстно-лицевои оолачи

Рис . 262. Послеожоговая правосторонняя Рис . 263. После оперативного вмешатель-
микростомия ства у того же ребенка
При глубоких ожогах III А степени местное лечение первой фазы раневого процесса заключается в использовании гиперосмолярных препаратов, в состав которых входят полиэтиленоксиды и проксанол (мазь "Диоксидиновая", "Лево-син", "Левомиколь", "Нитацид", "Диоксизоль", "Офлотримол-П"). Демаркационный вал при этих ожогах образуется к концу первой недели, поэтому некрэкто-мию у детей следует выполнять не позже 7-8-х суток, повторную — с 9-10-х суток после очистки раневой поверхности. Далее раневую поверхность готовят к свободной пересадке кожи или к закрытию ее посредством местнопластических приемов: перемещением лоскутов по Шимановскому, лоскутами на ножке из окружающих участков, лоскутами на сосудистых ножках и т. п. С этой целью используют стимулирующие рост грануляций мази ("Альгипор", "Комбутек", мазь Вишневского, Конькова). С развитием биотехнологических методов в настоящее время восстановление кожного покрова можно осуществить путем выращивания и пересадки многослойных аутологических кератиноцитов, аллогенных керати-ноцитов, фибробластов; использования композиций, составной частью которых является губка с внеклеточным матриксом дермы.
При ожогах химическими веществами для обработки поверхности используют средства, нейтрализущие это вещество: если ожог вызван кислотой или солями металлов (азотнокислое серебро, медный купорос, хлористый цинк) — 5 % раствор соды, щелочами — слабые растворы лимонной или борной кислоты (1 чайная ложка на 1 стакан воды), перманганат калия, если известью — раствор глюкозы. Применять их нужно в виде аппликаций.
Образующиеся в результате ожогов гипертрофические и келоидные рубцы участков ротовой щели, ноздрей, век могут вызывать микростомию, синехии, выворот век, опущение угла рта (рис. 262, 263). Чтобы предотвратить это, поверхность рубцов обрабатывают эластопротекторными мазями типа контрактубекс, ворен, цепан, а также широко используют физпроцедуры — электрофорез лида-зы, фонофорез гидрокортизона, парафиновые и озокеритовые аппликации, гелий-неоновое облучение, массаж, миогимнастику.
Электроожоги. Среди ожогов лица у детей 7 % составляют электроожоги. Электроожоги чаще ограничены по площади, но глубокие, что связано с малой толщиной мягких тканей и высоким сопротивлением костей лица, черепа (рис. 264). У детей младшего возраста они обычно возникают в результате введения в
|
|
полость рта электрических проводов (шнура от электроприборов, обнаженных проводов). Различают прямое и непрямое, специфическое и неспецифическое действие тока.
Специфическое действие проявляется биологическим, электрохимическим, тепловым, механическим эффектами.
Неспецифическое действие обусловлено выделением других видов энергии, в которые превращается электрический Рис. 264. Ребенок с некрозом тканей пра- ток вне организма (например, ультра-
апА шеки и половины нижней челюсти пос- , х . г
вой щег-и фиолетовое и инфракрасное облуче-
ле электроожога т Tr J
ние). Следствием этого являются ожоги
роговицы, конъюнктивы.
Клиника электротравмы разнообразна по проявлениям и характеризуется общими и местными симптомами. Электрический ток при прохождении через организм ребенка вызывает нарушения деятельности в первую очередь сердечнососудистой, нервной и дыхательной систем. Неврологические симптомы проявляются парезами, параличами, невритом; сердечно-сосудистые — тахикардией, акроцианозом, головной болью, головокружением.
Выделяют четыре степени тяжести поражения током:
I — кратковременные судороги, сокращение мышц без потери сознания;
II — судорожные сокращения мышц с потерей сознания, но с сохранением
функций дыхания и сердечной деятельности;
III — потеря сознания и нарушение сердечно-сосудистой деятельности или (и) дыхания;
IV — мгновенная смерть.
Местными проявлениями при поражении электрическим током являются электроожоги. Различают их виды:
1) контактные поражения (истинные электроожоги);
2) ожоги вспышкой вольтовой дуги;
3) вторичные термические ожоги;
4) смешанные и комбинированные поражения.
При действии электрического тока появляются так называемые метки или знаки тока, то есть ожоги на местах входа и выхода его. Эти знаки имеют серый или желто-бурый цвет, плотные на ощупь, с валообразным утолщением по краям. На местах действия электрического тока могут возникать некротические участки, особенно в углах рта и на языке, которые долго очищаются от омертвевших тканей и длительно заживают.
Лечение электротравм начинают с восстановления сердечно-сосудистой деятельности, дыхания. С этой целью проводят искусственное дыхание, непрямой массаж сердца, другие необходимые реанимационные и лечебные мероприятия.
Местное лечение электроожогов следует начинать с назначения полосканий полости рта антисептиками (фурацилин, эктерицид, риваноль, ротокан).
329
Раздел 9
Травматические повреждения тканей и органов челюстно-лицевой области
После отслоения омертвевших мягких тканей применяют кератопластичес-кие препараты (масло облепихи и шиповника, каратолин).
Для формирования эластичных рубцов назначают массаж, физпроцедуры (электрофорез лидазы, озокерит, облучение гелий-неоновым лазером), мази "Контрактубекс", "Ворен", "Цепан".
Профилактика вторичных послеожоговых деформаций лица — это своевременное проведение местнопластическпх оперативных вмешательств. Если образовались деформирующие рубцы или микростомы, через год после ожога выполняют реконструктивные операции.
ОТМОРОЖЕНИЕ
Отморожение (congelations) — это повреждение, возникающее при местном влиянии низкой температуры. У детей наблюдается редко, преимущественно в сельской местности и у социальнонеблагополучного контингента детей. Возникновению отморожений у них способствуют нерациональная одежда, недосмотр, а также выраженная гидрофильность тканей в детском возрасте. На лице чаще всего поражаются выступающие участки — уши, нос, подбородок (обычно в результате действия низкой температуры и холодного воздуха). Изредка у детей могут наблюдаться отморожения губ и языка, возникающие при попытке лизнуть очень холодные металлические предметы.
В зависимости от глубины поражения различают 4 степени отморожения:
Г — поражение поверхностных слоев эпидермиса;
II — поражение основного слоя эпидермиса с образованием пузырей;
III — омертвение всей толщи кожи;
IV — гибель хрящей крыльев носа и ушных раковин. Кости лицевого скелета при отморожении не поражаются.
В развитии местных нарушений под действием холода выделяют два периода — дореактивный (местной гипотермии тканей) и реактивный (после согревания тканей). В дореактивный период обычно появляются ощущения покалывания и жжения в пораженном участке кожи, сменяющиеся анестезией. При осмотре можно выявить резко бледную кожу отмороженной части лица. У детей наблюдаются отморожения преимущественно I и II степени.
При отморожении I степени бледность кожи сменяется гиперемией или цианозом, нередко она имеет "мраморный вид". Появляется выраженный отек мягких тканей лица. Такие изменения самостоятельно ликвидируются в течение 4-7 суток.
При отморожении II степени развивается некроз поверхностных слоев кожи (вплоть до сосочкового) с образованием пузырей, наполненных прозрачным содержимым. Кожа вокруг пузырей синюшно-красного цвета. Если содержимое пузырей не будет нагнаиваться, то выздоровление наступит в течение 12-14 дней.
Омертвение кожи на всю толщу наступает при отморожении III степени. При этом возникают пузыри, заполненные геморрагическим содержимым. Позже на их месте образуется струп черного цвета, отторжение которого заканчивается на 3-4-й неделе. После этого образуется гранулирующая рана, заживающая вторичным натяжением.
При отморожении IV степени признаки некроза тканей появляются уже в ран-
, Сроки реактивного периода. В таких случаях погибают хрящи носа или ушных '" ковин. Отморожения лица III—IV степени у детей наблюдаются очень редко. '^' Под действием низких температур у детей может возникнуть особый вид хро-
ческого дерматита, называемый озноблением. Это патологическое состояние кожи, развивающееся в результате длительного действия низкой температуры и овышенной влажности воздуха; характеризуется отеком, синюшностью, болезненностью кожи, зудом ее и т. п.
■ Лечение детей с отморожениями лица осуществляют в условиях челюстно-■шневого стационара. В первую очередь следует восстановить кровообращение в пораженном участке путем согревания. Для этого используют легкий массаж теп-топ рукой или шерстяной мягкой тканью (очень осторожно, чтобы механически не повредить кожу) или теплые грелки. Такую процедуру проводят до потепления и покраснения кожи. В любом случае не нужно растирать отмороженную часть спиртом. Это еще больше охлаждает ткани.
Специального лечения отморожение Г степени не требует.
При отморожении II степени стенку пузыря необходимо сберечь. Вскрытие его проводят лишь при нагноении содержимого или подозрении на более глубокое поражение тканей.
При отморожении III и IV степени в условиях стационара, учитывая особенности клинического течения, осуществляют некрэктомию, назначают инфузион-ную противовоспалительную терапию, антикоагулянты, антигистаминные и обезболивающие препараты, витамины, противостолбнячную и противогангре-нозпую сыворотки, а также физиотерапевтические процедуры (электрофорез, фонофорез, СВЧ) для профилактики развития воспалительных процессов и формирования грубых деформирующих рубцов.
При возникновении дефекта кончика или крыла носа, ушной раковины после отморожений III и IV степени в последующем проводят реконструктивно-вос-становительные операции.
'«П
331
Раздел 9
Травматические повреждения тканей челюстно-лицевой
|
|
ТРАВМЫ ЗУБОВ
Травмы зубов у детей составляю! 5 % всех травм челюстно-лицевой области.
Повреждение зубов чаще всего наблюдается у детей 2-3 и 8-11 лет, что объясняется наиболее активным двигательным периодом пх развития. Основная причина повреждения зубов у детей старшею возраста - падение на твердые поверхности пол, стол, ступеньки, у детей младшего возраста — травмирование зубов твердыми игрушками.
Резцы травмируются чаще, чем моляры и премоляры, поражение последних обычно сопровождается переломом челюсти. Травмируются преимущественно резцы верхней челюсти.
Среди всех травм зубов вывихи временных занимают первое место (до 50 %), на втором месте — переломы постоянных (без раскрытия полости зуба) и на третьем — вывихи постоянных зубов. Ушиб зуба наблюдается редко.
Травмы зубов классифицируют следующим образом:
1. Ушиб зуба.
2. Травматическая дистопия зуба (вывих):
— по вертикали, сагптталп, траисверзали.
3. Потеря зуба.
4. I [арушение целостности зуба:
— перелом части коронки:
— перелом корневой части (косой, продольный, поперечный).
5. Комбинированная травма.
Ушиб зуба — это механическое воздействие па зуб без повреждения его анатомической целостности. При ушное зуба возможно кровоизлияние в пульпу вследствие разрыва сосудисто-нервного пучка. Но временном прикусе наблюдается очень редко.
Жалобы. В первые часы после травмы ребенок жалуется на незначительную боль в зубе при накусывании.
Клиника. При осмотре выявляется незначительная подвижность травмированного зуба в одном направлении, болезненная перкуссия, никаких изменений окружающих тканей и зуба не наблюдается. I User зуба может изменяться на розовый, когда целостность сосудисто-нервного пучка нарушена.
Состояние пульпы оценивают по данным электроодонтодиагностики (ЭОД). Анализируя их, нужно учитывать: данные показатели — для временных пли постоянных зубов, постоянных со сформированным корнем пли нет. ЭОД следует проводить через 1,3 и 6 мес после травмы. Если в динамике ЭОД прослеживается рост показателей, что свидетельствует о гибели пульпы, необходимо проводить эндодонтическое лечение. На рентгенограмме при ушибе зуба, если он к моменту травмы был здоровым, никаких изменений в тканях нериодонта и кости не определяется. При наличии в нем хронического периодонтита или хронического пульпита после механического повреждения возможно обострение процесса, а на рентгенограмме видны характерные для вышеназванных заболеваний изменения в пе-риодонте.
Ушиб зуба следует диф ф ер е н ц и р о в а т ь с:
а) неполной травматической дистопией (в таком случае подвижность зуоа
возможна в нескольких направлениях, на рентгенограмме — расширение перио-донтальной щели):
б) переломом корня (рентгенологическая картина характеризуется нарушени
ем его целостности):
в) внутрипульпарной гранулемой, при которой розовая окраска коронки зуба
наблюдается на одной из его поверхностей.
Лечение ушиба зуба заключается в обеспечении покоя, исключения его из окклюзии, назначения механически щадящей диеты. При необходимости прово-ш гея противовоспалительное лечение.
Если по данным ЭОД и клинически определяется гибель пульпы в постоянных зубах, следует провести ее экстирпацию и пломбирование канала, а во временных, в зависимости от состояния корня, — .чечение или удаление зуба.
После ушиба зуба возможны различные последствия: как восстановление функции пульны, так и гибель пульпы; облитерация канала; возникновение периодонтита; развитие радикулярной кисты; прекращение формирования корня в постоянном или временном зубе.
Травматическая дистопия зуба. В общепринятом понимании слово "вывих" означает стойкое смещение суставных поверхностей сочлененных костей за пределы их физиологичной подвижности, вызывающее нарушение функции сустава. Зуб и его соединение с лункой не образуют сустав, ибо отсутствуют суставные поверхности, суставная полость и синовиальная жидкость, поэтому и не может быть его вывиха. Исходя из анатомических взаимоотношений зуба и лунки, следует говорить о травматической дистопии его. Понятие "вывих зуба" здесь является условным, как и вывих глаза, хрусталика, сухожилия, нерва, яичка.
Травматическая дистопия (вывих) зуба — смещение зуба относительно лунки за счет разрыва или растяжения волокон нериодонта и травмирования стенки лунки корнем зуба. При этом происходит изменение положения зуба в одном из трех направлений: по вертикали (смещение в сторону окклюзионной плоскости — экструзия или погружение его в костную ткань альвеолярного отростка — интрузия; поворот вокруг продольной осп — посттравматическая тортоокклюзия), по сагиттали (смещение в преддверном направлении, в сторону ротовой полости), по траисверзали (смещение в сторону соседних зубов).
Жалобы — на наличие подвижного зуба, изменение его положения (увеличение высоты; поворот зуба; смещение коронки кнаружи или внутрь), невозможность сомкнуть зубы так, как до травмы.
Клиника. Травматическая дистопия зуба характеризуется повышенной подвижностью его, изменением обычного положения. При экструзии зуб перемещается на верхней челюсти книзу, а на нижней — кверху, при этом режущий край выступает над окклюзионной плоскостью. При травматической тортоокклюзии часть коронки зуба изменяет положение под разными углами вокруг продольной сн-'и. При смещении по сагптталп коронка зуба перемещается вперед или назад, а по траисверзали — вправо или влево, иногда перекрывая коронку соседнего зуба. " результате таких перемещений зубов нарушается прикус. При этом нижняя че-■ пость приобретает вынужденное положение, ибо ребенок инстинктивно смещает еС- Кроме того, возникает боль в зубе, невозможность откусывать, закрывать рот. Часто это сопровождается отеком тканей губы, десен, их гиперемией, иногда мо-
333
Аздел 9
Травматические повреждения тканей чен^ши-лпцсо,,,, w^,,.
сет быть кровоточивость из периодонтальной щели, что свидетельствует о трав-ie сосудисто-нервного пучка. При травматической дистопии зуба сосудисто-юрвпый пучок растягивается, но не рвется, то есть пульпа функционирует. Перкуссия травмированного зуба болезненна. На рентгенограмме определяется рас-ппренпе периодонтальной щели (равномерное пли неравномерное).
Дифференциальная диагностика проводится с: переломом альвеолярно-•о отростка; положением зубов при дпастеме (треме) в период формирования при-суса; перемещением зуба при болезнях пародонта; аномалией положения зуба.
Лечение. При травматической дистопии постоянного зуба со смещением под [роводниковым или общим обезболиванием (в зависимости от пеихоэмоцио-идыюго состояния и возраста ребенка) смещенный зуб ренонируют в правильное положение, накладывают шину-скобу или одномоментно изготовляют шину-каппу, фиксирующую травмированный и окружающие 2-3 зуба. Это касается как постоянных, так и временных зубов, в которых не начался процесс резорбции корней.
При травматической дистопии временных зубов с корнями, которые начали рассасываться, последние подлежат удалению. В некоторых случаях целесообразно заместить потерянные зубы ортодонтическим аппаратом.
Возможные последствия неполного вывиха: повреждение сосудисто-нервного пучка травмированного зуба, развитие периодонтита, прекращение формирования корня в постоянном или временном зубе, срасщение зуба с остатками перио-допта в неправильном положении.
Интраоссальная травматическая дистопия (вколоченный вывих, интрузия) зуба — это частичное или полное проникновение корпя и коронки зуба в губчатую кость. Чаще такая травматическая дистопия по вертикали наблюдается на верхней челюсти в участке резцов.
Жалобы ребенка — на боль в зубе, уменьшение высоты зуба или его отсутствие на своем месте.
Клиника. При осмотре лица определяется отек мягких тканей губы. В полости рта — отек десен, кровотечение из них; зуба па месте пет или видна часть его коронки, горизонтальная плоскость вколоченного зуба на верхней челюсти выше, а на нижней — ниже, чем рядом расположенных зубов. Перкуссия травмированного зуба болезненна. Иногда при пальпации альвеолярного отростка можно выявить часть коронки зуба. Для подтверждения диагноза проводят рентгенографию альвеолярного отростка в травмированном участке. На рентгенограмме -режущий край коронки травмированного зуба верхней челюсти расположен выше (па нижней — ниже) соседних зубов. Прослеживаются участки нормальной периодонтальной щели и тень корня без нее (в месте вколачивания). Если сила действия была большой и зуб вышел за пределы лунки, то его можно увидеть в те.че челюсти, верхнечелюстной пазухе или мягких тканях.
Дифференциальная диагностика проводится с травматической дистопией, когда коронка смещена в сторону преддверия пли нёба, потерей зуба, переломом коронки.
Лечение. При вколоченном вывихе зуба у детей до 2 лет можно надеяться на самостоятельное его "прорезывание". Если этого не произошло через 4-6 мес после травмы, то зуб удаляют. Временный зуб, корень которого рассосался на \, •>
высоты, также подлежит удалению. Хирургическая репозиция зуба с последующей фиксацией проводится при вколоченном вывихе временного зуба со сформированным корнем, резорбция которого erne не началась, и постоянного зуба.
Под проводниковым пли общим (по показаниям) обезболиванием зуб репо-niipvioT и возвращают в лунку. Дальше его фиксируют в правильном положении гладкой шиной-скобой или шиной-каппой на 2-3 нед. После вмешательства обязательно назначают противовоспалительную терапию. В течение всего периода печения особое внимание уделяют гигиене полости рта. Нужно чистить зубы 3-4 раза в сутки мягкой щеткой, после еды полоскать рот антисептиками. В последующем ребенок должен находиться под наблюдением ортодонта для предотвращения деформаций зубного ряда и терапевта-стоматолога, который проводит контрольную ЭОД травмированного зуба для выявления возможного некроза пульпы или изменений в тканях периодонта. Если в динамике показатели ЭОД свидетельствуют о гибели пульпы, то необходимо провести экстирпацию ее и пломбирование канала зуба.
Последствиями вколоченного вывиха могут быть: развитие острого, а затем травматического хронического периодонтита, периостита; прекращение формирования корня временного или постоянного зубов; дефекты и деформации зубного ряда.
Потеря зуба. При таком виде травмы зуб полностью теряет связь с лункой и мягкими тканями (происходит разрыв тканей периодонта, круговой связки, сосудисто-нервного пучка). Чаще во время травмы удаляются центральные резцы верхней челюсти.
Жалобы ребенка — на боль в участке травмированного альвеолярного отростка, отек мягких тканей губы, кровотечение изо рта и отсутствие зуба. Иногда родители или дети приносят зуб с собой.
Клиника. При осмотре участка повреждения выявляется отсутствие зуба в дуге, кровоточивость из лунки или сгусток в пей, возможно повреждение мягких тканей альвеолярного отростка. На рентгенограмме: зуб в лунке и окружающих костных и мягких тканях отсутствует.
Дифференциальную диагностику проводят (если зуб не нашли) с интра-оссальной травматической дистопией зуба и отломом его корня или коронки.
Лечение. При потере зуба в результате травмы осуществляют реплантацию ого, которая показана в постоянном прикусе в зубах со сформированным хотя бы па 1/2 длины корнем и временном прикусе в зубах со сформированным корнем. Во всех других случаях реплантация не проводится, а через 1-2 мес осуществляют замещение отсутствующего зуба протезом.
Этапы реплантации такие: под проводниковым пли общим обезболиванием проводится тщательный кюретаж лунки — убирают сгусток, мелкие отломки кости, инородные тела, обрабатывают ее антисептиками и обязательно вызывают кровоточивость стенок лунки (то есть она не должна быть "сухой"). В дальнейшем врач избирает лечебную тактику относительно пульпы травмированного зуба. Ориентировочный срок, прошедший от момента потери зуба до его реплантации, когда можно обойтись без пломбирования канала, — 6-12 ч. Опыт свидетельствует, что в эти сроки пульпа не погибает. При отдаленной реплантации.
335
раздел а
Травматические повреждения тканей челюстно-лицевой области
когда с момента травмы прошло более 12 ч. проводят экстирпацию пульпы и пломбирование канала. Затем зуб помещают в лупку, фиксируют шиной-скобой или шиной-каппой в течение 4 нед.
Обязательно назначается противовоспалительная терапия. Особое значение имеет гигиена полости рта.
Следствиями травмы, в результате которой происходит потеря зуба, могут быть: развитие хронического периодонтита, воспалительных процессов мягких тканей, кости, лунки; дефект зубного ряда.
Перелом коронки зуба. Различают отлом эмали, отлом коронки в пределах дентина, отлом всей коронки.
Жалобы. При отломе эмали зуба и коронки в границах дентина дети жалуются только на наличие дефекта коронки зуба, пульпа чаще не поражается, а при переломе зуба в пределах дентина или всей коронки — на боль при приеме горячей или холодной пищи или на острый край, царапающий язык или щеку.
Клиника. Определяется нарушение целостности коронки зуба в границах эмали и дентина (возможно, с раскрытием полости зуба) пли отсутствие коронки. Повышенная подвижность зуба наблюдается редко или может быть I степени. Иногда возникает болевая реакция на перкуссию, f la рентгенограмме определяется дефект коронки в пределах эмали и дентина, над пульповой камерой имеется прослойка дентина (если камера закрыта) или она отсутствует (полость зуба открыта); корни зубов могут находиться на разных стадиях формирования, изменений в тканях пе-риодонта обычно не выявляется (при условии, что их не было до момента травмы).
Лечение. При отломе части коронки в пределах эмали, то есть скалывании, проводят шлифование острых краев и покрытие поверхности фторлаком или другим реминерализирующим средством, обеспечивают зубу покой путем "выключения" его из окклюзии. В последующем ликвидацию дефекта части коронки зуба осуществляют фотополимерными материалами.
При скалывании части коронки зуба в границах эмали и дентина без раскрытия пульповой камеры на место отлома накладывают кальцийсодержащую пасту и защищают зуб посредством металлической или целлулоидной коронки. Через 1 -1,5 нед, когда сформируется достаточное количество заместительного дентина, после проведения контрольной ЭОД зуба осуществляется восстановление анатомической целостности его композиционными материалами.
При переломах коронки зуба с раскрытием пульповой камеры, если после травмы прошло 24 ч, проводится витальная ампутация или экстирпация пульпы с последующим пломбированием канала и замещением дефекта коронки зуба. Если травма зуба была получена несколько часов назад, то можно применить биологический метод лечения пульпита с защитой коронки зуба и последующим закрытием дефекта композиционными материалами. Дети с переломом коронки зуба находятся па диспансерном наблюдении до полного формирования корня зуба.
При полном переломе коронки зуба проводится пломбирование канала. В последующем восстанавливают анатомическую целостность коронки штифтовым зубом, если это был постоянный зуб со сформированным или сформированным на 2/3 корнем, или без штифта фотополимерными материалами.
Перелом корня зуба. Чаще перелом корня происходит в постоянных зубах фронтальной группы. Переломы корней временных зубов наблюдаются очень
редко, что обусловлено анатомическими особенностями строения зуоа и альвеолярного отростка.
Переломы корня постоянного зуба делят на косые, продольные, осколочные и комбинированные.
Жалобы. Ребенок жалуется на боль при накусывании на зуб, его подвижность, отек десен.
Клиническая картина при переломах корня зуба бедная и зависит от уровня перелома, наличия смещения отломков, повреждения пульпы. Могут быть незначительная подвижность, болезненные перкуссия и надавливание на зуб.
Окончательный диагноз устанавливается после проведения прицельной рентгенографии зуба. На рентгенограмме определяется место нарушения целостности тканей корня зуба.
Лечение. При переломе корня временного зуба без смещения отломков последний фиксируют шиной-каппой на 3-4 нед. После этого в течение 6 мес ребенок должен быть под наблюдением. Если произошел перелом корня временного зуба со смещением, то он подлежит удалению.
При переломе верхушки корня постоянного зуба и последующем развитии периодонтита верхушка корня подлежит удалению после пломбирования канала и ликвидации воспалительных явлений вокруг нее. Если же воспаления периодон-та нет, то верхушку не удаляют.
При переломе корня постоянного зуба в средней его части, если пульпа погибла, канал пломбируют и изготовляют штифтовый зуб. В тех случаях, когда пульпа остается живой, зубу обеспечивают покой, исключив его из акта жевания посредством каппы. В течение последующих 6 мес ребенок находится под наблюдением стоматолога-терапевта, осуществляющего контроль ЭОД зуба, а при необходимости проводит эндодонтическое лечение его.
Комбинированная травма характеризуется сочетанием нескольких видов повреждений зубов. Различают:
— смещение зуба в двух или нескольких направлениях при травматической дистопии;
— травматическую дистопию зуба с переломом коронки;
— травматическую дистопию зуба с переломом корпя;
— интрузию зуба с переломом коронки;
— интрузию зуба с переломом корня;
— потерю зуба вследствие травмы в сочетании с переломом коронки или корня его.
Лечение осуществляется в зависимости от вида травмы.
ЧЧ7
Травматические повреждения тканей челюстно-лицевой области
ТРАВМЫ ЧЕЛЮСТЕЙ
Удельный вес больных с травматическими повреждениями челюстей составляет около 5 % общего количества травм челюстно-лицевой области у дети"!, у 4,5 % больных эти повреждения сочетаются с ранами пли ушибом мягких тканей. В Украине в 2002 г. частота травм челюстей составляла 1,4 на 10 000 детского населения, наибольшее количество травмированных детей в Донецкой области, Крыму, наименьшее — в Черновицкой и Сумской областях.
Переломы челюстей чаще возникаю]' при падении с высоты и в результате дорожно-транспортных происшествий. В подавляющем большинстве случаев травмируется нижняя челюсть. В 30 % случаев переломы сопровождаются закрытой черепно-мозговой травмой. Наиболее частой локализацией переломов нижней челюсти является мыщелковый отросток — 50 % случаев; у трети больных перелом мыщелкового отростка сочетается с переломами других отделов нижней челюсти и чаще наблюдается у детей 10-12 лет. Такая локализация в известной мере объясняется анатомическими особенностями строения челюсти в детском возрасте, среди которых самыми весомыми являются: эластичность кости, утолщенная надкостница, наличие зон роста и зачатков постоянных и временных зубов в челюсти. Кроме того, на челюстях есть места наименьшего сопротивления. Так, на верхней челюсти это линии соединения костей лица (средняя линия, альвеолярный отросток); зачатки зубов, расположенных под инфраорбитальным краем, и верхнечелюстная пазуха, отделенная от носа тонкой перегородкой. На нижней челюсти местами наименьшего сопротивления является альвеолярный отросток, где размещены зачатки зубов, прорезавшиеся зубы или зубы с ^сформированными корнями; средняя линия, шейка суставного отростка, угол нижней челюсти и ментальный отдел. Особенности строения челюстей у детей лучше рассматривать в соответствии с возрастом ребенка, используя деление фазы развития собственно кости и зачатков зубов на несколько периодов. Это облегчает оценку клинических симптомов.
/ период — от рождения до 6 мес — характеризуется наличием в челюстях зачатков преимущественно временных зубов, расположенных поверхностно в области альвеолярных отростков; их наличие в челюстях имеет меньшее практическое значение для клиники, чем места, где еще не закончилась минерализация кости и образование костного сочленения.
// период — от 6 мес до 2,5 года. К 2,5 годам все временные зубы верхней и нижней челюстей уже прорезались, однако корни их еще не сформированы, лунки зубов недостаточно минерализованы, круговая связка рыхлая. Поэтому наиболее частой травмой у детей этого возраста является вывих зуба. В этот же период за счет того, что зачатки всех фронтальных постоянных зубов уже сформировались, наступает ослабление структуры челюсти в области альвеолярных отростков именно во фронтальном участке, что обусловливает достаточно частые в этом возрасте повреждения его как на верхней, так и на нижней челюстях.
Уже до конца 2-го года жизни в толще кости появляются фолликулы с зачатками первого малого коренного зуба и через несколько месяцев — зачатки большого коренного зуба, потом второго малого коренного зуба, а на 5-м году жизни — зачатки зуба мудрости.
338
В III периоде (от 2,6 года до 7 лет) выделяют две фазы: 1-я — от 2,6 года до ^ лет, 2-я — от 5 до 7 лет. В 1-ю фазу развития зачатков постоянных зубов структура челюсти ослаблена за счет их фолликулов и отсутствия процесса рассасывания корней молочных зубов. Челюсть в этот период будто нафарширована зубами, что и способствует частому возникновению повреждений альвеолярного отростка.
Во 2-ю фазу происходит внутренняя перестройка кости нижней челюсти, осуществляемая благодаря процессу рассасывания корней временных резцов, ускорения роста постоянных зубов и, соответственно, интенсивного роста альвеолярного отростка и тела кости.
IV период (7-12 лет) — завершение замены всех временных зубов на постоянные (иногда кроме клыков). Поэтому к 13 годам челюсти приобретают устойчивость, поскольку исчезают все "слабые места", где раньше были зубные зачатки.
Классификация травм костей лица приведена на схеме 13.
УШИБ ЧЕЛЮСТЕЙ
Ушиб челюстей у детей — явление достаточно частое. Однако в некоторых случаях последствия такого повреждения очень неприятные. Ушиб челюстей нередко сопровождается повреждением мягких тканей (от ссадин до ушибленных ран), образованием гематом мягких тканей и посттравматическим регионарным лимфаденитом. В таких случаях при неправильном лечении (назначение согревающих компрессов) возникает гнойное воспаление мягких тканей и челюстей. Среди последствий ушиба челюсти следует выделить посттравматический периостит, часто переходящий в хроническую стадию и вызывающий деформацию челюстей. Такой периостит долго и не всегда эффективно лечат физиотерапевтическими методами. При ушибе области жевательных мышц могут возникнуть посттравматический миозит или контрактура. В таких случаях при обследовании ребенка выявляют ненастоящую (ложную) симптоматику одностороннего перелома нижней челюсти (смещение средней линии нижней челюсти относительно верхней в сторону места ушиба). Самым грозным последствием ушиба челюсти может быть развитие саркомы у детей младшего возраста, поскольку именно в возрасте до 8 лет надкостница находится в состоянии активного роста и перестройки и ее малодифференцированные клетки могут приобретать признаки атипичного роста.
ПЕРЕЛОМЫ НИЖНЕЙ ЧЕЛЮСТИ
Жалобы и клиническая картина переломов нижней челюсти (fractwae ossium mandihulae) зависят (кроме названных ниже возрастных особенностей и наличия мест наименьшего сопротивления) от локализации перелома, сочетания с закрытой черепно-мозговой травмой, смещения (или нет) отломков сломанной челюсти.
Жалобы ребенка — на боль в челюсти в месте удара, нарушение прикуса, невозможность принимать пищу, надавливать на зубы, иногда — на отсутствие последних в результате травмы.
Клиника. Переломы нижней челюсти без смещения фрагментов встречаются в 36 % случаев и часто сочетаются с гематомами, ссадинами или ранами мягких тканей, поэтому при осмотре определяется отек тканей вокруг места удара (линии перелома), то есть значительная асимметрия лица. Открывание рта обычно
339
Травматические повреждения тканей челюстно-лицевой области
|
|
|
|
Схема 13. Классификация травматических повреждений костей лица
340
болезненно, нарушение прикуса не происходит. Может наблюдаться травма зубов — ушиб, травматическая дистопия, перстом. I Ipn переломах по типу "зеленой ветки" периост удерживает фрагменты челюстей как будто в футляре. Такие переломы чаше возникают у детей с временным или постоянным прикусом в результате действия травмирующего агента незначительной силы.
Переломы челюсти, возникающие при сильном ударе и сопровождающиеся смешением отломков, клинически характеризуются наличием гематомы, раны мягких тканей, болезненностью и невозможностью открывания и закрывания рта, кровотечением из тканей десен, ранами слизистой оболочки и надкостницы, отсутствием одного или нескольких зубов, нарушением прикуса. Последнее зависит' от того, в каком месте произошел перелом. Механизм смещения отломков нижней челюсти приведен в табл. 10.
Травматические повреждения тканей челюстно-лицевой области
При срединных переломах отломки не смещаются при вертикальной линии перелома или расположении в ней одного из центральных резцов, поэтому нарушения прикуса нет. Последнее происходит тогда, когда линия перелома проходит под углом, но обычно это смещение отломков незначительно, ибо последние уравновешиваются мышцами.
Ментальные переломы, а также переломы в области моляров (одно- или двусторонние) всегда будут характеризоваться наличием одно- или двустороннего открытого прикуса с контактом лишь на коренных зубах; пальпаторно по краю нижней челюсти определяется симптом ступеньки, то есть смещение отломков, крепитация их при бимануальном исследовании с одной или обеих сторон. При двустороннем ментальном переломе (если имеется значительное смещение срединного отломка кзади и книзу) возможно возникновение дислокационной асфиксии.
При одностороннем переломе угла нижней челюсти срединная линия смещается в больную сторону и с этой же стороны формируется открытый прикус, а при двустороннем она остается посредине, но тоже возникает открытый прикус.
Для односторонних переломов суставного отростка, чаще возникающих при падении на подбородок, характерным является:
1) ограниченное открывание рта и наличие болезненного отека тканей околоушной области;
2) асимметрия лица за счет смещения челюсти в сторону перелома;
3) боль на стороне перелома при надавливании на подбородок;
4) смещение средней линии в больную сторону (рис. 265).
Учитывая наличие раны на подбородке, врач пункта неотложной помощи должен тщательно обследовать ребенка для исключения отраженного перелома суставного отростка.
При двустороннем переломе суставных отростков у детей до 7 лет смещения отломков практически не происходит, а чаще возникают переломо-вывихи головки или переломы шейки суставного отростка по типу "зеленой ветки". Тогда ребенка тревожит боль в височно-нижнечелюстном суставе при жевании и нажатии на подбородок. У детей старшего возраста преобладают переломы суставных отростков со смещением, тогда обе ветви нижней челюсти смещаются кверху, а нижняя челюсть — назад, поэтому возникает открытый и дистальный прикус.
 При постановке у детей диагноза "перелом нижней челюсти" возникают определенные трудности:
При постановке у детей диагноза "перелом нижней челюсти" возникают определенные трудности:
1) при сборе анамнеза и установлении механизма травмы дети не могут проанализировать свои ощущения, точно охарактеризовать боль;
2) быстрый отек мягких тканей не позволяет тщательно пропальпировать место травмы;
3) беспокойное поведение ребенка
Рис. 265. Прикус у ребенка с переломом ПРИ Рентгенографии затрудняет получе-
правого мыщелкового отростка (стрелками ние качественных снимков,
обозначено смещение центральной линии Заключительный диагноз перелома
резцов в сторону перелома) нижней челюсти ставят после проведе-
342
|
|
Рис . 266. Обзорная рентгенограмма в прямой проекции носо-лобной укладки костей лицевого черепа ребенка с переломом правого суставного отростка, головка суставного отростка смещена внутрь на 90°
ния рентгенологического исследования в боковой укладке по Генишу или обзорной рентгенограммы нижней челюсти в прямой проекции, при переломе суставного отростка — орто-пантомограммы или рентгенограммы сустава по Шуллеру или Парма.
На рентгенограммах обычно определяется нарушение целостности костной ткани, наличие линии перелома, смещение отломков челюсти (рис. 266-271).
В сложных диагностических случаях переломов суставного отростка нижней челюсти у детей для постановки окончательного диагноза при отсутствии явных клинических и рентгенологических признаков используют метод спиральной компьютерной томографии с мультипланарной реконструкцией (рис. 272).
Таким образом, диагноз перелома нижней челюсти основывается на жалобах
|
|
и анамнезе (травма, болевые ощущения в области удара, невозможность закрывать рот), данных объективного обследования (нарушение прикуса, смещение отломков, симптом ступеньки по краю нижней че-
Рис . 267. Обзорная рентгенограмма костей лицевого скелета ребенка с травматическим переломом левого суставного отростка нижней челюсти (до операции). Определяется нарушение целостности кости в виде ломаной полосы просветления в области шейки суставного отростка нижней челюсти слева. Головка левого суставного отростка нижней челюсти смещена внутрь под углом 75°
Газдеп э
 Травматические повреждения тканей челюстно-лицевой области
Травматические повреждения тканей челюстно-лицевой области

Рис . 268. Обзорная рентгенограмма костей лицевого скелета того же ребенка после операции. Головка левого суставного отростка нижней челюсти расположена под углом 10 °
Рис . 270. Обзорная рентгенограмма костей лицевого скелета ребенка с переломом левого суставного отростка нижней челюсти


Рис . 269. Обзорная рентгенограмма нижней челюсти ребенка с травматическим переломом тела нижней челюсти в области левых премоляров. Малый отломок нижней челюсти смещен кверху и внутрь, большой — книзу
|
|
Рис . 271. Рентгенограмма по Генишу половины нижней челюсти ребенка с переломом тела челюсти в области премоляров
люсти, асимметрия лица за счет отека мягких тканей в области перелома) и данных рентгенологического исследования (наличие линии перелома, смещение отломков челюсти). Дифференциальный диагноз переломов нижней челюсти следует проводить с ушибом мягких тканей, травмами зубов, передними и задними вывихами нижней челюсти, патологическими переломами на фоне опухолевого процесса.
Лечение переломов нижней челюсти зависит от возраста ребенка, локализации перелома, смещения отломков, сопутствующих повреждений тканей челюстно-лицевой области и т. п. Консолидация отломков нижней челюсти на альвеолярном отростке происходит в сроки до 2 нед, в участке тела и ветви челюсти — До 3 нед. Именно на это время накладывают устройства для иммобилизации отломков.
Различают временную и постоянную иммобилизацию.
Временная иммобилизация фрагментов нижней челюсти осуществляется посредством лигатурного связывания. Показания к его применению — переломы
Ч/i/i
345
|
|
| Раздел 9 |
Рис. 272. Спиральная компьютерная томография с мультипланарной реконструкцией ребенка с переломом левого суставного отростка
нижней челюсти в постоянном прикусе, когда невозможно осуществить постоянную фиксацию отломков. Лигатуры для иммобилизации фрагментов как можно раньше следует заменить на лечебные шины и аппараты, которые остаются до полной консолидации отломков. Для лигатурного связывания в детской практике используют проводку диаметром 0,2-0,3 мм (бронзово-алюминиевую, медную с эпоксидным покрытием). Существуют разные варианты лигатурного связывания и их модификации, но всегда необходимо учитывать основные правила их наложения:
Травматические повреждения тканей челюстно-лицевой области
1) лигатуры накладываются на зубы по обе стороны от линии перелома и охватывают минимум по два здоровых зуба;
2) расположенные в линии перелома зубы в лигатурное связывание не включают;
3) лигатуру скручивают по часовой стрелке и она не должна травмировать слизистую оболочку десен и межзубной сосочек.
Постоянная иммобилизация отломков предусматривает применение разных видов зубо-десневых шин, шин-капп, остеосинтеза и т. п.
При поднадкостничных переломах тела нижней челюсти без смещения отломков у детей до 7-8 лет используют пластмассовые каппы с целью ограничения нагрузки на челюсть. Такой вид фиксации обусловлен тем, что надкостница хорошо удерживает отломки челюстей. Использование пращевидных повязок для лечения переломов челюстей не имеет никакого смысла, поскольку они не фиксируют челюсть так, как нужно, а при беспокойном поведении ребенка не держатся на голове. Учитывая то, что переломы нижней челюсти часто сопровождаются закрытой черепно-мозговой травмой, пращевидная повязка при возникновении рвоты — одного из симптомов такой травмы — может способствовать развитию аспирационной асфиксии. Ребенок с переломом нижней челюсти по типу "зеленой ветки" нуждается в соблюдении режима: ограничении активности; механически щадящей диете, тщательном уходе за ротовой полостью, особенно при повреждении слизистой оболочки и надкостницы, а также профилактике нагноения подслизистых и поднадкостничных гематом, сопровождающих переломы нижней челюсти в 90 % случаев; в связи с этим не следует применять УВЧ, СВЧ, а также согревающие компрессы на мягкие ткани в первые 2-3 сут после травмы.
В сменном прикусе смещенные отломки челюсти репонируют и фиксируют шинами-каппами. До недавнего времени они изготовлялись исключительно из пластмассы типа протакрил, что имеет существенные недостатки: изготовление их требует много времени; в состав пластмассы входит мономер, который часто вызывает аллергические реакции со стороны слизистой оболочки полости рта. Сейчас шины-каппы изготовляют по "Essix''-технологии. Такие шины отличаются легкостью, быстрым изготовлением и отсутствием токсического и аллергического действия на ткани десен, плотным прилеганием к ним, хорошей фиксацией фрагментов поврежденной челюсти. У детей 12-14 лет при наличии всех зубов на челюстях можно использовать различные виды назубных шин (рис. 273).
|
|
Остеосинтез у детей имеет ограниченные показания к применению в период сменного прикуса, что обусловлено наличием и
Рис. 273. Обзорная рентгенограмма (в прямой проекции) нижней челюсти ребенка с травматическим переломом ее ментального отдела слева после иммобилизации фрагментов проволочными шинами с зацепными крючками и межчелюстной тягой
Я.Л7
Раздел 9
"Ч
Травматические повреждения тканей челюстно-лицевои сголаии
|
|
Рис. 274. Обзорная рентгенограмма в передне-задней проекции и носо-лобной укладке костей лицевого скелета ребенка с травматическим отраженным переломом правого суставного отростка нижней челюсти (до операции). Определяется нарушение целостности кости в виде неровной треугольной тени просветления в области шейки правого мыщел-кового отростка. Головка правого мыщелкового отростка смещена внутрь и образует с ветвью нижней челюсти угол 90°
Рис. 275. Обзорная рентгенограмма костей лицевого черепа того же ребенка после операции. Головка правого суставного отростка находится в правильном положении, угол с ветвью нижней челюсти составляет 0°
возможностью травмирования зон роста, зачатков постоянных зубов. Этому методу отдают предпочтение при переломах угла, ветви и мыщелкового отростка нижней челюсти со смещением у детей старшего возраста. Для остеосинтеза используют костный шов или фиксирующиеся шурупами титановые пластины.
Переломы суставного отростка без смещения или с углом смещения до 30 фиксируют назубными шинами, шинами-каппами, двучелюстной бреккет-систе-мой. При смещении отломка суставного отростка более 30° или переломо-вывихе проводят оперативную репозицию отломков. Практика лечения таких переломов показала, что фиксировать репонированный суставной отросток нет необходимости. Для обеспечения покоя нижней челюсти после репозиции отломков применяются проволочные шины с зацепными петлями и межчелюстной тягой (у детей старшего возраста) или шины-каппы (у детей младшего возраста) (рис. 274, 275). С целью улучшения течения раневого процесса и профилактики местных осложнений детям назначают антибактериальные, антигистаминные препараты, витамины групп A, D, Е, стимуляторы остеогенеза, анальгетики, а также механически щадящую и витаминизированную пищу. Питание детей с переломами челюстей на период иммобилизации отломков должно отвечать таким требованиям:
— все продукты должны быть в жидком, полужидком, протертом или кашицеобразном виде;
— еда должна быть витаминизированной, богатой белками и углеводами и легко усваиваться;
— способ введения пищи подбирается индивидуально с учетом местного статуса (наличие дефекта зубного ряда, куда можно ввести трубочку, носик поильника или канюлю шприца для подачи пищевой смеси): иногда применяют и зонтовое питание, особенно в тех случаях, когда нарушено глотание;
— при переломах челюстей изменяется режим питания — оно становится дробным — до 6-8 раз в сутки, но уменьшается ее объем за один прием.
Для формирования костной мозоли ребенку необходима диета с повышенным содержанием белка, кальция, фосфора и витаминов. Поэтому в рацион включают молочные продукты, мясо, рыбу, яйца, овощи, фрукты в оптимальным для усвоения соотношении кальция, фосфора, магния.
Особое внимание уделяют гигиене полости рта. Ребенок старшего возраста может ухаживать за полостью рта без помощи взрослых, а младшим детям взрослые очищают ее спринцовкой или шприцом. Если ребенок пребывает в стационаре, то широко используют аэрозольные орошения полости рта разными антисептиками, а в период консолидации отломков применяют физпроцедуры: электрофорез кальция на место перелома, магнитотерапию, гелий-неоновое облучение.
Последствиями переломов нижней челюсти могут быть: развитие воспалительных процессов мягких тканей и кости (абсцессы, флегмоны, остеомиелит), отставание в росте и деформация челюсти, прикуса, дефект зубного ряда, артрит и анкилоз височно-нижнечелюстного сустава, контрактуры.
ПЕРЕЛОМЫ ВЕРХНЕЙ ЧЕЛЮСТИ
Переломы верхней челюсти (fracturae os maxillae) у детей бывают редко и обычно являются следствием тяжелых травм. Классифицируются они по Фору и предусматривают рубрикацию не только переломов верхней челюсти, но и скуловой кости, дуги, носа, то есть среднем! зоны лица. У детей различают нижний, средний и верхний типы перелома.
Линии "слабости" по Дюшанжу и Вассмунду, Амбредану, предложенные для классификации у взрослых, для детей не всегда характерны. Единственная линия перелома, совпадающая с таковой у взрослых, — это проходящая по основанию альвеолярного отростка линия Герена. При среднем переломе верхней челюсти у детей (особенно раннего возраста) нарушение целостности костей определяется в нетипичных местах, то есть проходит не по костным швам (местам соединения верхней челюсти со скуловой костью, глазницей, носовыми костями), что связано с эластичностью костной ткани челюстей. Верхний перелом верхней челюсти *- это черепно-челюстное разъединение, возникающее у детей очень редко при тяжелой (например автомобильной) травме.
Гравмы верхней челюсти часто сопровождаются дефектом костной ткани, нёба, носа. Вызвано это как силой удара, так и анатомическим строением среднего отдела лица (наличие воздухоносных пазух, носовых полостей, плотное соединение слизистой оболочки пазух с костями). Кроме того, близость мозгового черепа (верхняя челюсть тесно связана с костями черепа) способствует при травме
349
Раздел 9
Травматические повреждения тканей челюстнолицевой области
челюсти возникновению явлений сотрясения или ушиба головного мозга, а также переломов или трещин решетчатых костей, турецкого седла, больших и малых крыльев клиновидной, височной костей и костей глазницы.
Жалобы детей — на боль в травмированном участке челюсти, отек тканей верхней губы или окружающих глазницу, кровотечение изо рта, носа, ушей, отломанные зубы или их отсутствие в лунке, невозможность плотно сомкнуть зубы, отказ от еды, головную боль, тошноту, рвоту.
Клиника. При травме верхней челюсти, сочетающейся с закрытой черепно-мозговой травмой, на первый план выходят нарушения общего состояния больного. Дети адинамичные, бледные, в анамнезе может быть головокружение пли потеря сознания. Такого больного обязательно нужно проконсультировать и одновременно лечить у нейрохирурга или невропатолога, особенно это касается детей младшего возраста, когда диагноз "сотрясение" пли "ушиб" головного мозга поставить трудно. Местные проявления перелома верхней челюсти такие: мягкие ткани верхней губы, подглазничных участков, носа отечные, возможно нарушение их целостности; кровотечение из носа, рта, иногда опущение среднего отдела .тнца, симптом очков. Последний возникает при кровоизлиянии в клетчатку век сразу после перелома верхней челюсти, скуловой кости или глазницы и обычно разлитой. При изолированных переломах основания черепа симптом очков появляется лишь через 24-48 ч и не выходит за пределы круговой мышцы глаза. Если перелом низкий, возникает симптом Герена — боль по ходу линии перелома при надавливании руками на крючки крыловидных отростков клиновидной кости. В ротовой полости определяется разрыв слизистой оболочки альвеолярного отростка или гематома в месте удара; зубы отломаны пли вколочены в кость верхней челюсти; возможна патологическая подвижность отломков, дефект костной ткани верхней челюсти, сообщение полости рта с верхнечелюстной пазухой.
Для выявления переломов верхней челюсти проводят рентгенологическое исследование челюсти и черепа в разных проекциях, что обусловлено сложностью определения линии перелома, строением верхней челюсти и т. п. Так, при переломе альвеолярного отростка выполняют внутриротовые снимки, переломах скуловой кости — обзорную рентгенограмму в посо-подбородочной проекции, аксиальную и полуаксиальную; для определения нарушения целостности стенок верхнечелюстной пазухи — рентгенограмму околоносовых пазух. Широко применяют ортопантомографию и компьютерную томографию, МРТ, спиральную компьютерную томографию с мультипланарной реконструкцией.
Диагноз ставят, основываясь на жалобах, анамнезе, данных объективного и рентгенологического исследования верхней челюсти и черепа.
Дифференциальную диагностику следует проводить с ушибом верхней челюсти, травмами мягких тканей лица, переломами костей носа и основания черепа.
Лечение детей с переломами верхней челюсти и травмой головного мозга проводится совместно с невропатологом или нейрохирургом. При сотрясении головного мозга назначают строгий постельный режим (особенно в первые 4 сут), снотворные (при необходимости). Если имеется подозрение на закрытую черепно-мозговую травму, вводят 25 % раствор сернокислой магнезии внутримышечно или внутривенно, 10 % раствор хлорида кальция, 40 % раствор глюкозы внут-
ривенно, 2,5 % раствор пипольфена, лазикс внутримышечно. Для предотвращения развития воспалительных процессов мягких тканей и костей проводят антибактериальную, дезинтоксикационную и витаминотерапию. Назначают полноценную пищу, обогащенную витаминами, белками и механически обработанную (протертую или полужидкую).
Местное .течение переломов верхней челюсти заключается в эффективной иммобилизации отломков, первичной хирургической обработке ран мягких тканей и костей, которую проводят под общим обезболиванием после осмотра ребенка педиатром, анестезиологом и невропатологом. Первичная хирургическая обработка включает ревизию ран (при необходимости — верхнечелюстной пазухи), удаление мелких отломков, остановку кровотечения, репозицию отломков челюсти и их фиксацию, ушивание мягких тканей и слизистой оболочки.
Основным принципом иммобилизации отломков верхней челюсти независимо от вида перелома (нижний, средний, верхний) является фиксация их к неподвижным костям черепа и скуло-глазничного комплекса, расположенным выше линии перелома. Фиксировать отломки верхней челюсти к нижней не имеет смысла: во-первых, последняя подвижна, что будет создавать условия для микроэкскурсий между отломками и тягу их книзу; во-вторых, не выполняется главное правило наложения шин при переломах костей — иммобилизующее устройство должно находиться с обеих сторон от линии перелома; в-третьих, закрывается рот, что нарушает гигиену ротовой полости и функцию височно-нижнечелюстного сустава, а это способствует развитию воспалительных процессов слизистой оболочки полости рта и тканей пародонта, артритов височно-нижнечелюстного сустава. Лишь при сочетании травм верхней и нижней челюстей возникает потребность межчелюстного шинирования, тогда в зависимости от возраста ребенка используют разные виды назубных шин. Для фиксации отломков при нижних переломах верхней челюсти у детей используют ортодонтпчеекпе аппараты — шины Ванкевич, Порта, индивидуальные пластинки, шины-каппы из термопластических материалов с внеротовой фиксацией — при отсутствии зубов.
Отломки верхней челюсти при средних переломах фиксируют посредством остеосинтеза (костным швом, спицей Кпршнера, мини-пластинками), а верхних — к верхнечелюстному или скуловому отростку лобной кости по Адам-су, Швыркову, применяя S-образные крючки.
Последствиями переломов верхней челюсти могут быть: развитие воспалительных процессов мягких тканей и костей челюсти — абсцессы, флегмоны, остеомиелит, синуситы, менингит; нарушение прикуса, развитие деформаций, гайморит и задержка прорезывания зубов; медпастинпт.
Дети с травмами верхней челюсти подлежат диспансерному наблюдению и лечению у ортодонта, терапевта-стоматолога, челюстно-лицевого хирурга и других специалистов (по показаниям) не менее двух лет.
Дата добавления: 2019-09-08; просмотров: 257; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!