Общие принципы патогенетической терапии
Главным способом ликвидации одонтогенного воспалительного процесса служит санация первичного очага инфекции. В одних случаях, это консервативное воздействие, в других — хирургическое: удаление пульпы, части зуба или всего зуба, а при распространенной инфекции, по показаниям, — адекватные нозологической форме хирургические мероприятия.
Вопрос о сохранении или удалении зуба — источника инфекции до настоящего времени остается дискуссионным. Боль-
51
шинство исследователей считает оправданным немедленное удаление «причинного» зуба. Другие — за индивидуальное решение этого вопроса.
Большинство специалистов полагают, что сохранению подлежат постоянные однокорневые сформированные зубы при условии немедленного пломбирования корневого канала на всем протяжении и осуществления по мере стихания воспаления операции резекции верхушки корня. Для многокорневых зубов в настоящее время разработаны различные варианты консервативно-хирургического лечения, которые позволяют сохранить зуб или его часть, в дальнейшем реставрируемую.
Для практической стоматологии детского возраста важен вопрос о сохранении или удалении временных зубов с различными патологическими процессами.
Все дети с одонтогенными воспалительными заболеваниями должны получать комплексное лечение. Хирургический способ лечения больных с острыми нагноительными процессами остается незыблемым и в наше время для большинства воспалительных заболеваний. Многовековая история лечения гнойньгх ран выработала общее, основополагающее правило — широкое вскрытие очага, всех карманов и затеков, по возможности полное иссечение некротизированных тканей; эффективное дренирование гнойного очага; раннее закрытие раны с целью создания благоприятных условий для ее заживления. Это остается принципом, неизменным даже при условии использования антибиотиков и других современных лекарственных средств. Как неотложное мероприятие проводят хирургическое дренирование инфекционного очага (удаление зуба — источника инфекции, проведение внутри- и внеротовых разрезов околочелюстных мягких тканей по поводу абсцессов и флегмон, остеоперфорация и внутрикостное промывание воспалительного очага при одонтогенном остеомиелите, удаление секвестров и погибших зачатков при хроническом остеомиелите).
|
|
|
При проведении комплексной терапии следует исходить из индивидуальных особенностей ребенка и видоизменять лечение в зависимости от степени выраженности общих и местньк проявлений. При назначении лечения необходимо учитывать характер и вид возбудителя, его устойчивость к антибиотикам, общее состояние больного и его возраст, характер местного процесса, его локализацию и стадию развития.
|
|
|
52
Обширные и фундаментальные материалы литературы последних 20 лет говорят о том, что антибиотики стали менее эффективны. Упорство и тяжесть течения гнойной хирургической инфекции, безуспешность проводимой терапии на современном этапе обусловлена в ряде случаев появлением антибиотикоустой-чивьгх штаммов стафилококка, ослаблением антигенного воздействия и торможением процессов иммуногенеза
По данным Tenover (1996), в развитии и распространении резистентности к антбиотикам играют роль три фактора, мутации в генах, что приводит к расширению спектра резистентности, передача генов резистентности от одних микроорганизмов к другим и усиление селективного давления условий среды в больницах и за их пределами, что активизирует процесс развития резистентности микроорганизмов.
Общие лечебные мероприятия осуществляют для борьбы с инфекцией и интоксикацией, а также коррекции нарушений в системе неспецифической и иммунологической резистентности. В комплекс общих лечебных мероприятий входит симптоматическая терапия (борьба с болью, сопутствующими функциональными нарушениями органов и систем).
|
|
|
Антибактериальную терапию острого гнойного воспалительного процесса следует проводить с учетом особенностей инфекции в челюстно-лицевой области и разделением антибактериальных химиопрепаратов на группы для наиболее частого применения (препараты выбора), для тяжелых случаев и резервную. Этот принцип деления может быть использован для формирования структуры и резерва антибактериальных препаратов.
Способы применения антибактериальных препаратов при гнойной инфекции в челюстно-лицевой области различны. Однако практически всегда используют местное лечение в виде растворов для кратковременного, фракционного или длительного промывания гнойной раны (фурациллин, хлоргексидин, диоксидин, перекись водорода, перманганат калия и др.), мазей на водорастворимой основе («Диоксиколь», «Левосин», «Левомеколь», 5 % диоксидиновая, йодопироновая мази, 10 % мазь мафенида ацетата и др.), комплексных препаратов для местного лечения («Лизо-сорб», «Теральгим», «Альгимаф») Местное воздействие всегда сочетается с общей антибактериальной терапией.
Один из важнейших принципов антибактериальной терапии заключается в проведении ее по строгим показаниям, на основе
|
|
|
53
точного диагноза и знания этиологического фактора заболевания (этиотропная терапия). Кроме того, необходимо учитывать распределение препаратов в органах и тканях, «эффект накопления», совместимость с другими антибактериальными препаратами и лекарственными средствами, используемыми в схеме лечения.
Рациональный подход к антимикробной терапии основывается на выделении, идентификации и определении чувствительности микроорганизмов к препаратам. Чем выше чувствительность, тем эффективнее лечение.
В настоящее время разработано большое количество методов для определения чувствительности микрофлоры к антибиотикам. Кроме традиционных методов (диффузии в агар с использованием бумажных дисков, пропитанных антибиотиком; разведения в плотной питательной среде; серийных разведении в жидкой питательной среде), используют так называемые «ускоренные» варианты (кассетный микрометод; ускоренный метод в полужидкой среде; автоматизированные методы). Однако все они обладают определенными недостатками. Традиционные методы не позволяют в течение короткого времени определять чувствительность к антибиотикам облигатных анаэробов, так как для их культивирования необходимо не менее 7 сут. Учитывая преобладание именно этих возбудителей в сочетании со стафилококками в гнойных очагах челюстно-лицевой области, практическая ценность традиционных методов значительно снижается.
Ускоренные методы позволяют сократить сроки определения чувствительности облигатных неспорообразующих анаэробов к антибиотикам до 1—3 сут, однако требуют специального оборудования и техники анаэробного культивирования. Поэтому в практической медицине (особенно на уровне поликлинического звена) не всегда возможно определение антибиотикочувствитель-ности. В связи с этим для правильного назначения антибактериальных препаратов необходимо учитывать этиологический фактор (преобладание в ассоциациях облигатных анаэробных механизмов) и назначать препараты, к которым наиболее чувствительны эти бактерии (используя аннотации к препаратам, специальные таблицы чувствительности).
До результатов антибиотикограммы назначают препараты широкого спектра действия — пенициллин, линкомицин, кеф-зол, ампицилин, гентамицин, оксацилин, ампиокс-натрий, эрит-ромицин, нетромицин, цефазолин, цефалексин.
54
Основные принципы классического применения антибиотиков, сформулированные Флеммингом, не потеряли значимости и в наши дни.
1. Выбор антибиотика в соответствии с чувствительностью микроорганизма.
2. Высокая концентрация антибиотика в крови и очаге воспаления.
3. Проведение лечения до полного подавления инфекции. Малые дозы антибиотиков приводят к привыканию.
Все сказанное требует от врача умелого, правильного и дифференцированного подхода к назначению антибиотиков. Близким к идеалу является назначение антибиотика, соответствующего антибиотикограмме.
Антибиотики предпочтительнее комбинировать с синергис-тами. Необходимо не только добиваться клинического эффекта, но и предотвращать быстрое развитие резистентной флоры. После проведения теста на чувствительность начинают лечение антибиотиком, соответствующим антибиотикограмме.
В отношении анаэробных микроорганизмов наиболее эффективны макролиды, тетрациклин, полусинтетические пени-циллины, левомицетин, клиндамицин, некоторые цефалоспо-рины, а также доксициклин, фузидин, флоримицин, ниглазол. Причем, чувствительность к данным препаратам выражена сильнее у грамотрицатеяьных строгих анаэробов: бактероидов, фузобактерий, вейлонелл. Грамположительные анаэробы, кокки (особенно пептококки) отличаются большим количеством рези-стентных штаммов.
Факультативно-анаэробные бактерии проявляют избирательную чувствительность. Стафилококки подвержены воздействию оксациллина, азлоциллина, гентамицина, фосфомицина, некоторых цефалоспоринов, эритромщина, тетрациклина, доксицик-лина, ристомицина, флоримицина, левомицетина и резистент-ны к наиболее часто применяемым пенициллинам, олеандоми-цину, сульфаниламидам. Меньшее количество резистентных штаммов у стрептококков — они более чувствительны к сульфаниламидам, пенициллинам и другим антибактериальным препаратам.
Как было сказано выше, определение чувствительности выделенных штаммов к антибиотикам является оптимальным вариантом, так как у разных штаммов одного вида она может варьировать, однако в практических условиях это не всегда реально.
55
Поэтому лабораторные тесты на чувствительность к антибактериальным препаратам проводят в следующих случаях.
1. Наблюдается тенденция к септическому течению заболевания.
2. Выделенный микроорганизм относится к виду, который часто бывает резистентным к химиопрепаратам.
3. Послеоперационный период, несмотря на проводимую химиотерапию, приобретает затяжное течение.
4. Заболевание носит рецидивирующий характер.
5. Лечение остеомиелитов одонтогенного и неодонтогенного происхождения.
После определения чувствительности данного штамма проводят окончательную коррекцию антибактериальной терапии.
Кроме того, тактика антибактериальной терапии имеет определенную специфику при разных формах гнойно-воспалительных заболеваний в челюстно-лицевой области и шеи.
При неодонтогенных заболеваниях (фурункулах, нагноившихся эпидермоидньгх, врожденных кистах, ранах травматического происхождения, не сообщающихся с полостью рта и др.) к препаратам выбора относят оксациллин, эритромицин, тетрациклин; в тяжелых случаях (при угрозе осложнений) — азлоциллин, гентамицин, левомицетин; препаратами резерва являются цефу-роксим, фосфомицин, доксициклин.
При одонтогенных воспалительных заболеваниях (абсцеди-рующий лимфаденит, аденофлегмона, флегмона) в связи с преобладанием анаэробной и смешанной флоры препаратами выбора служат: полусинтетические пенициллины (ампициллин, кар-бенициллин, ампиокс), стрептомицин, эритромицин, олеандо-мицин, тетрациклин, нитазол, метронидазол, фурагин, фурозо-лидон; в тяжелых случаях — азлоциллин, гентамицин, клинда-мицин, левомицетин, метрогил, диоксидин, грамицидин; препараты резерва включают: рифампицин, фосфомицин, цефурок-сим, цефотаксим, доксициклин, флоримицин, фурагин К.
При остеомиелите следует отдавать предпочтение препаратам остеотропного действия (фузидин натрия, линкомицин); в тяжелых случаях — ристамицину и рифампицину. При этом надо учитывать, что ряд препаратов при благоприятном течении больные могут принимать внутрь, а при тяжелом течении — парентерально.
Необходимо подчеркнуть опасность комбинаций с антибиотиками, вызывающими ототоксическое и нефротоксическое дей
56
ствие (стрептомицин, канамицин, антибиотики неомицинового яда и т.д.). Следует широко использовать сульфаниламиды (суль-фадиметоксин, бисептол и т.д.).
Развитие деструктивных изменений в очаге воспаления указывает на повышенную чувствительность к стафилококку и токсическую сенсибилизацию, а также на слабые защитные механизмы.
При тяжелом течении гнойно-воспалительного процесса проводят детоксикационную терапия с внутривенным введением гемодеза, изотонического раствора хлорида натрия, 5 % раствора глюкозы, реополиглюкина, растворов «Дисоль», «Хлосоль».
Воздействие на иммунную систему, определяемое как иммунотерапия и иммунокоррекция, включает иммунозаместитель-ную терапию, иммуностимуляцию и выведение ингибирующих иммунологическую реактивность факторов.
Иммунотерапия и иммунокоррекция — это два различных понятия, но в то же время их разграничение условно.
К иммунотерапии относят использование иммунологичес-ких препаратов с лечебной целью. Иммунотерапия представляет собой пассивное иммунозаместительное воздействие, например введение антитоксичной противодифтерийной, противостолбнячной сывороток для профилактики и лечения дифтерии и столбняка, использование антигриппозных, антистафилококковых сывороток, выделенных из них иммуноглобулинов (концентрат антител), препаратов у-глобулина, т.е. готовых антител (пассивный иммунитет).
К числу иммунотерапевтических воздействий относят также выведение иммунных комплексов и ингибирующих факторов, которые связывают антитела, введенные с заместительной целью, или блокируют эффект иммунокоррегирующих препаратов. С этой целью проводят гемодиализ, гемосорбцию, иммуносорб-Цию, плазма- и лимфаферез. Многочисленные исследования показали, что в некоторых случаях плазма- и лимфаферез оказываются достаточными для нормализации иммунного статуса, ослабленного за счет ингибирующих факторов.
К иммунотерапии многие относят и десенсибилизирующую иммунизацию больных тем аллергеном, который вызвал заболевание. Смысл этого воздействия заключается в индуцировании выработки JgG антител той же специфичности, что и антитела класса JgE, которые вызывают аллергию.
57

Иммунокоррекция — это активное вмешательство в работу иммунной системы, исправление ее дефектного функционирования путем стимуляции или супрессии всей системы или ее отдельных клеточных субпопуляций (Т-хелперы, Т-супрессоры, Т-киллеры), стимуляция или блокада клонов конкретной специфичности. Иммунокоррекцию проводят фармакологическими, физико-химическими методами и с помощью генной инженерии (фенотипическая коррекция, схема 3).
58
Фармакологические препараты, влияющие на работу иммунной системы, разделяются на иммуностимуляторы, иммунодеп-пессанты и иммуномодуляторы. В свою очередь, иммуностимуляторы делят на синтетические, применяемые при лечении различных заболеваний (декарис — гельминтов, диуцефон —лепры и т.д.), и естественные (вакцины и эндотоксины). Эти препараты различно воздействуют на активность Т-, В-звеньев иммунитета и систему фагоцитирующих клеток (например, метилурацил, де-лагил, нуклеинат натрия стимулируют активность Т-хелперов и фагоцитоз, а декарис — Т-супрессоров, фагоцитоз и т.д.).
Принципиально новое направление в иммунокоррекции появилось с открытием и применением гормонов и медиаторов, вырабатываемых самой иммунной системой для регуляции и созревания функции иммунокомпетентньгх клеток. К ним относятся ти-мические факторы (тактивин, тималин, тимоптин, тимоген и т.д.), костномозговые факторы (миелопид, САП — стимулятор антите-лопродуцентов и т.д.), интерлейкины (лимфокины и монокины).
Назначение стафилококкового анатоксина (антигенный раздражитель) показано всем больным с тяжелыми формами течения гнойной хирургической инфекции. Его эффективность проявляется в снижении интоксикации, нормализации температуры, улучшении общего состояния, более быстром отграничении воспалительного процесса. Он препятствует генерализации процесса.
Антистафилококковый у-глобулин дает выраженный антитоксический, антибактериальный и антивирусный эффект, активизирует фагоцитоз, уменьшает перифокальное воспаление.
Для повышения фагоцитарной активности лейкоцитов назначают стимуляторы ретикулоэндотелиальной системы (нуклеиновый натрий, метилурацил).
Гнойная хирургическая инфекция вызывает выраженный гиповитаминоз. Особенно резко проявляется недостаточность витаминов С и В. В связи с этим широко практикуют назначение витаминов С, b[, Вд Bg, В ^, PP.
Чрезвычайно важная роль в комплексном лечении больных со стафилококковой инфекцией принадлежит общеукрепляющей терапии. Повышение защитных сил организма больного ребенка осуществляется посредством регулярного введения крови, плазмы, сывороточного альбумина, антистафилококкового у-глобу-лина. Это одновременно и пластический материал, и полноценное питание, биологический стимулятор и готовые антитела. Все
59
эти препараты оказывают также хорошее дезинтоксикационное и иммунологическое действие.
С целью повышения эффективности антибактериальной терапии, стимуляции защитных сил организма, усиления репара-тивных процессов используют бактериальный полисахарид — продигиозан, а также препараты: галаскорбин, пентоксил и ме-тацил. Продигиозан, не оказывая антибактериального действия, вызывает перестройку ряда систем организма: стимулирует фагоцитарную функцию, активирует некоторые факторы гуморального иммунитета, усиливает деятельность гипофизарно-надпо-чечниковой системы. В отделениях реанимации или специализированных стационарах практикуют также подведение антибиотиков в зону воспаления: непосредственно в рану с помощью диализа, катетеризации вен, лимфогенным путем.
Пирамидиновые производные — пентоксил и метацил — оказывают противовоспалительное действие, регулируют белковый, углеводный и жировой обмен, активируют фагоцитоз и регенеративные процессы, а при сочетании с антибиотиками и суль-фаниламидами уменьшают их отрицательное влияние на защитные силы организма.
Местное лечение при гнойном процессе — неотложное вмешательство по принципу экстренной хирургии.
Если общее и местное лечение начато своевременно (в период развития инфильтрата) и проведено в полном объеме, то воспалительный процесс чаще подвергается инволюции и значительно реже переходит в гнойную фазу.
При местном лечении в фазе воспалительного инфильтрата используют полуспиртовые или масляные согревающие компрессы, УВЧ, электрофорез.
После хирургического вмешательства при проведении местного лечения ведущая роль принадлежит рациональному дренированию. Для достаточного оттока экссудата и предупреждения слипания краев раны осуществляют ее дренирование (пассивное или активное), а в наиболее тяжелых случаях применяют раневой диализ. Эффективное дренирование способствует также уменьшению болей, снижению интоксикации и внутритканевого давления, ограничению зоны некроза и созданию неблагоприятных условий для размножения микроорганизмов.
Для местного лечения используют препараты, подавляющие рост анаэробов: диоксидин, левомицетин, грамицидин, неоми-
60
цин. Они достаточно активны и в отношении факультативных бактерий. Практически не оказывает влияния на бактерии всех групп фурациллин (1:5000), поэтому его применение в качестве антисептика при местном лечении, по-видимому, нецелесообразно. Раствор другого препарата этой группы — фурагина — оказывает выраженное антибактериальное действие и не имеет побочных эффектов.
Традиционное использование для лечения гнойных ран растворов антисептиков неоправдано, так как большинство из них не обладает достаточной антибактериальной активностью в отношении основной массы возбудителей одонтогенной инфекции. Установлено, что необходимую антибактериальную активность из группы антисептиков обеспечивают лишь современные мощные химиопрепараты-антисептики, обладающие широким спектром антимикробного действия: йодопирон, бетадин, диоксидин;
поверхностно-активные антисептики — ДМСО, ЭДТА, кетамин АВ, этоний, катапол.
К существенным недостаткам большинства препаратов, применяемых для местного лечения гнойных ран, относятся однонаправленность их действия, кратковременный лечебный эффект, невозможность лекарственного вещества проникать в глубь тканей из-за гидрофобной основы.
Для I фазы раневого процесса (травматического воспаления) рекомендованы современные лекарственные средства на гидрофильной основе, в качестве которой использована смесь полиэтиленоксидных гелей с разным молекулярным весом (400 и 1500) в соотношении 4:1. Полиэтиленоксидный гель растворяет гидрофильные и гидрофобные вещества, активно абсорбирует раневой экссудат, хорошо наносится на раневую поверхность и, равномерно по ней распределяясь, не препятствует физиологическим процессам в ране, хорошо смывается, не травмируя грануляции.
Принципиальное отличие этих препаратов («Левомеколь», ^евосин», 10 % мазь мафенид -ацетата, 5 % диоксидиновая и йодопироновая мази, азолы на водорастворимой основе в форме пенных аэрозолей — «Диоксизоль^, «Сульйодовизоль») заключается в высокой осмотической активности, обеспечивающей необходимое дегидратационное действие на ткани в очаге воспаления. Так, осмотическая активность 5 % диоксидиновой мази в 10--15 раз превышает таковую гипертонического раствора. В гной-
61
ной ране активность гипертонического раствора, разбавленного экссудатом, сохраняется 1—2 ч, а мазей на водорастворимой основе — в течение 16—20 ч. Кроме того, полиэтиленгликоли усиливают активность антибиотиков, антисептиков, входящих в состав мази, образуют с ними комплексные соединения, улучшают высвобождение лекарственных веществ, обеспечивают их проникновение в глубину тканей.
Хороший лечебный эффект дает применение 0,02 % раствора хлоргексидина, хлорофиллипта, эктерицида, полимерных повязок, содержащих декстран, димексид, протеолитические ферменты.
Во II фазе раневого процесса (регенерации, или пролиферации) широко используют индифферентные мази, которые не оказывают раздражающего действия на окружающие ткани (мазь Вишневского, винилин, облепиховое масло, сок и масло шиповника, коланхоэ, метилурациловая мазь, желе солкосерила и различные аэрозоли: «Винизоль», «Олазоль», «Левовинизоль»). Применение антибактериальных мазей на вазелино-ланолиновой основе во II фазе можно считать оправданным, поскольку индифферентная основа не препятствует репаративным процессам, а включение в состав мази антибиотиков или антисептиков следует рассматривать как одну из мер профилактики вторичной инфекции, подавления вегетирующей в ране микрофлоры.
В ряде случаев положительное действие оказывают препараты на основе альгиновой кислоты: они пористы и гигроскопичны, дают антисептический эффект, заметно влияют на рост соединительной ткани.
Большинство средств, применяемых во II фазе раневого процесса, отличаются однонаправленностью действия, т.е. не решают всех лечебных задач. Кроме того, аэрозольные препараты являются источником возникновения лекарственных поражений дыхательной системы и причиной развития аллергических заболеваний у медперсонала.
В связи с этим наиболее перспективно применение комплексных препаратов многонаправленного действия в форме пенных аэрозолей («Сульйодовизоль», «Диоксизоль», «Гипозоль»). Аэрозольный состав практически полностью остается на поверхности раны, обеспечивая достаточную концентрацию антимикробного препарата. Кроме того, пенообразующие аэрозоли хорошо защищают грануляции от повреждающего действия повязки,
62
способствуют процессу эпителизации. Они могут быть использованы для профилактики вторичной инфекции непосредственно перед наложением вторичных швов и в послеоперационном периоде — на швы. «Диоксизоль», кроме того, эффективен и в I фазе раневого процесса, так как обладает сильно выраженным осмотическим, антимикробным и обезболивающим свойством, за счет включенного в его состав анестетика.
В III фазе раневого процесса (формирования и перестройки рубца) местно, как правило, используют кератопластические средства для ускорения эпителизации и физиотерапевтические процедуры (тепловые прогревания, электрофорез ферментов и др.) для предотвращения образования гипертрофических и кел-лоидных рубцов.
Таким образом, местное применение лекарственных препаратов остается важным компонентом лечения гнойных ран. Для его успешной реализации должны быть соблюдены следующие принципы.
1. Местное медикаментозное лечение не подменяет адекватной хирургической обработки и в большинстве случаев имеет вспомогательное значение.
2. Использование лекарственных средств производится в строгом соответствии с фазами раневого процесса.
3. В I фазе раневого процесса используются средства с выраженным дегидратационным, некролитическим, антибактериальным, обезболивающим действием. В современных условиях наиболее перспективны комплексные препараты на гидрофильной основе.
4. После очищения раны и уменьшения воспалительных явлений по возможности выполняется ее раннее оперативное закрытие.
5. Во II фазе раневого процесса, при невозможности закрыть рану оперативным способом, применяются препараты, способствующие росту грануляций и препятствующие развитию вторичной инфекции. Наиболее перспективны для этих целей пенообразующие аэрозоли — производные альгиновой кислоты и биогенные препараты.
6. В III фазе для образования, созревания грануляционной ткани и ускорения эпителизации используются лекарственные средства, способствующие стимуляции регенеративных процессов и предупреждающие обострение воспаления. Среди них —
63
полуспиртовые компрессы, мазь Вишневского и ее комбинация со спиртовыми салфетками, винилин, полимерол, солкосерил, «Левомеколь».
В последние годы все большее развитие получают патогенетические методы лечения.
Больным с различными гнойными процессами в околочелюстных мягких тканях проводят физиотерапевтические процедуры: УВЧ, УФО, электрофорез с линкомицином, облучение терапевтическими лазерными аппаратами («Оптодан», «Узор» и др.) в комплексе с другими методами лечения. При рациональном лечении у больных довольно быстро улучшается общее состояние, снижается температура тела, уменьшается интоксикация, прекращается дальнейшее распространение гнойного процесса.
Одним из высокоэффективных и перспективных методов лечения воспалительных процессов является использование лазерной терапии при воспалительно-деструктивных процессах в области лица и шеи.
Излучение гелий-неонового лазера (ГНЛ) оказывает положительный терапевтический эффект во всех фазах раневого процесса. В фазе экссудации ГНЛ способствует нормализации кровообращения и сосудистой проницаемости, следовательно, снижению экссудации и уменьшению отека тканей. При этом увеличивается потребление кислорода, улучшается тканевое дыхание, нормализуется кислотно-основное равновесие в тканях, окружающих рану.
В фазе пролиферации ГНЛ стимулирует метаболические процессы с увеличением митотической активности клеток, способствует образованию и созреванию грануляционной ткани, ускоряет формирование коллагеновых и эластиновых волокон, активизирует прорастание сосудов и нервов.
Направленная на ликвидацию тромбогеморрагического синдрома, восстановления микроциркуляции, метаболизма и других нарушений, лазерная терапия воздействует на основные звенья патогенеза воспаления.
Доказано [Бахтин, 1995], что при лечении больных с воспалительными процессами в челюстно-лицевой области и шеи для нормализации фибринолиза и гемокоагуляции, улучшения микроциркуляции и стимуляции метаболизма целесообразно использовать лучи импульсных лазеров с длиной волны 0,85—0,95 мкм,
64
мощностью 3—4 Вт, частотой следования импульсов 80, 150, 300 Гц, экспозицией 2—3 мин на поле или лучи лазеров постоянной генерации с длиной волны 0,63 мкм, плотностью потока мощности 100—200 мВт/ см2 и экспозицией 2—3 мин на поле. Серийным производством поставляются высокоэффективные терапевтические аппараты «Узор» и «Оптодан». Особенно приемлем для практической (в том числе поликлинической) службы аппарат «Оптодан». Портативный, удобный в использовании, с отличным дизайном, он является незаменимым в детской практике.
Широко используются физиотерапевтические методы: ультразвук, УВЧ-терапия, магнитотерапия, УФ-облучение, гиперба-рическая оксигенация, магнитолазерная терапия, постоянное магнитное поле.
Немедикаментозная терапия служит альтернативой «фармакологической перенасыщенности» детского организма в современных условиях.
Большой интерес для местного лечения ран представляет использование низкочастотного ультразвука, сочетающего в себе хирургическое и терапевтическое воздействие. Обязательное условие проведения низкочастотной ультразвуковой обработки — наличие жидкой среды между торцом волновода и раневой поверхностью, которая является хорошим проводником ультразвуковых колебаний. Роль жидкой среды могут выполнять растворы антибиотиков, антисептиков, физиологические растворы и др. При этом действие препаратов дополняется и усиливается ультразвуком, что вносит коррекцию в течение раневого процесса. При помощи ультразвука удается достичь более быстрого и эффективного очищения раны от поверхностных некротических образований, продуктов жизнедеятельности и распада микроорганизмов, погибших клеточных элементов. Выраженное бактерицидное и бактериостатическое действие на микрофлору раны осуществляется как за счет непосредственного воздействия ультразвука на микробные клетки, так и вследствие повышения антисептических свойств «озвучиваемых» лекарственных растворов, активации общих и местных факторов резистентности организма. Ультразвуковая обработка стимулирует регенерацию и заживление ран.
Вторичные эффекты, реализуемые на уровне организма в целом, опосредованы первичными эффектами, возникающими в ране. На рану действует комплекс физических факторов: акустических и гидродинамических, температурных и др., обуслов-
65
Глава 2
ливающих сложные биологические, физико-химические, биохимические, биофизические процессы в ране, проявляющиеся в специфической и неспецифической реакциях живой системы.
Низкочастотную ультразвуковую обработку применяют, как правило, при обработке гнойных ран, ран с признаками начинающегося нагноения, а также при вялотекущих процессах. Имеются сообщения об ультразвукой обработки ран с целью профилактики нагноительных осложнений, а также подготовки раневого ложа для пластического закрытия.
Биологический эффект ультразвука заключается в воздействие на микрофлору — механическом разрушении микроорганизмов и снижении их резистентности к антибиотикам.
Повреждающий эффект ультразвука в отношении бактерий, по мнению ряда авторов [Цыбров, 1986; Шулаков, 1995], определяется воздействием акустических факторов, основную роль среди которых играют мощные кавитационно-гидравлические удары. Имеются также сообщения о свойстве влиять на микроорганизмы не сразу, а через развитие в клетках метаболических и морфологических нарушений, которые препятствуют дальнейшей жизнедеятельности бактерий.
Рабочие параметры ультразвукового воздействия на рану следующие: частота колебаний торца волновода — 16—44 кГц, амплитуда — около 70 мкм. Во многом лечебный эффект определяется интенсивностью воздействия. При малой интенсивности (до 1,5 Вт/см2) отмечают стимулирующий эффект на обменные процессы, при средней (1,5—3 Вт/см2) — в жидкой среде микроорганизмы погибают, а изменения биологических тканей носят обратимый характер. При интенсивности более 3 Вт/см2 в тканях происходят необратимые изменения структуры и функции. Поэтому целесообразно использовать среднюю интенсивность ультразвука для гранулирующих ран.
Существуют три основных метода обработки раны низкочастотным ультразвуком: погружение рабочей части волновода в лекарственный раствор на раневой поверхности, а также обработка в струйном и аэрозольном режимах.
Первый метод с погружением обладает целым рядом недостатков, которые затрудняют или ограничивают его применение. Прежде всего, возникают трудности с удержанием лекарственного раствора на раневой поверхности при наличии ран с плоским дном, занимающих «вертикальное» или «потолочное» рас-
66
Клинические проявления воспалительных заболеваний
положение, со сложным рельефом поверхности, а также проникающих или сквозных ран. Если объем «озвучиваемого» вещества невелик, то под воздействием ультразвуковой энергии происходит быстрый нагрев раствора до температуры, превышающей 37 "С, что приводит к термическому повреждению и гибели клеток за счет денатурации белковых молекул. Это приводит к дополнительному повреждению и вновь создает условия для размножения бактерий.
Процесс очистки раневой поверхности носит диффузионный характер, поэтому переход в раствор частиц (гнойно-некротических образований, раневого детрита и др.) увеличивает концентрацию раствора и снижает степень диффузии. Следовательно, скорость очищения раневой поверхности уменьшается вплоть до полного прекращения. Это вызывает необходимость периодической замены лекарственного раствора, что создает определенные технические трудности, увеличивает время обработки и расход раствора, снижает эффективность метода. Использование метода с погружением для обработки гранулирующей раны с краевой эпителизацией приводит к разрушению нежной грануляционной ткани и торможению эпителизации вследствие эффекта кавитации в растворе.
Метод ультразвуковой струйной обработки заключается в подаче под некоторым давлением на раневую поверхность лекарственного раствора через осевой канал колеблющегося волновода. Раствор образует струю, по которой на поверхность раны передаются ультразвуковые колебания. Преимущество способа заключается в возможности обработки раны любой конфигурации, расположения и размера. Однако к недостаткам способа относятся большой расход лекарственного раствора, повреждающее действие на молодую грануляционную ткань и нецелесообразность использования способа при проникающих и сообщающихся ранах.
Основная причина увеличения воспалительных процессов в челюстно-лицевой области заключается в недостаточно массовом применении мер по санации полости рта. Но даже при достаточно полном охвате санацией основных контингентов не наблюдалось видимого снижения частоты воспалительных заболеваний. Следовательно, «виновниками» в частоте воспалительных заболеваний могут служить и другие факторы.
По-видимому, на данном этапе следует учитывать в первую
67
очередь качество санации. Необходима не формальная, а рациональная санация и достаточный контроль за тем, что мы подразумеваем под санацией.
К другим факторам, обусловливающим частоту и тяжесть воспалительных процессов, относят массовую сенсибилизацию со снижением защитных свойств организма, появление видоизмененных форм микроорганизмов, резистентных к распространенным лекарственным препаратам.
В клиническом аспекте следует выделить большое многообразие форм воспалений и отсутствие четких граней между ними, что затрудняет диагностику, а, следовательно, и своевременную рациональную терапию.
Пути улучшения помощи детям с воспалительными процессами в челюстно-лицевой области следует искать в улучшении охвата и качества санации, ранней диагностике и прерывании острой одонтогенной инфекции, оперативной мобилизации всех ресурсов при развивающихся гнойных формах воспаления.
Значительная часть больных с острыми воспалительными процессами без выраженных признаков общей реакции не нуждается в госпитализации и находится на амбулаторном лечении. Однако детям с острыми воспалительными процессами и выраженным общим проявлением воспалительной реакции необходимо специализированное комплексное лечение в условиях стационара. Такая же тактика должна осуществляться для всех детей с острыми гнойными воспалительными процессами в челюстно-лицевой области, а для младшей возрастной группы, до 3 лет — в обязательном порядке.
В период реконвалесценции должна быть предусмотрена преемственность в мероприятиях, проводимых врачами специализированных стационаров, детских поликлиник и врачей участков.
68
Глава 3
Одонтогенные воспалительные процессы
Патологические процессы, развивающиеся в различных тканях, органах и средах организма вследствие распространения инфекции из пораженных структур зуба или околозубных тканей, называются одонтогенными (рис. 1, 2, вклейка).
Чаще всего — это кариес или его осложнения. Одонтогенные процессы связывают также с травмой зуба или окружающих его тканей. Инфицирование пульпы и периодонта может происходить и в интактном зубе ретроградно, т.е. из инфицированной кости, например при хроническом остеомиелите. Патологические процессы, вызванные или поддерживаемые инфицированными или погибшими зачатками, также относятся к одонтогенным.
В группе одонтогенных воспалительных процессов принято рассматривать также пульпит и периодонтит.
Пульпит
Воспаление пульпы зуба развивается у детей как во временных, так и постоянных зубах на разных этапах их формирования. Особенности развития пульпита обусловлены морфологической и функциональной незрелостью в период формирования корня зуба и изменениями, происходящими в пульпе в период резорбции корней временных зубов.
Как и кариес, воспаление пульпы встречается чаще во временных и постоянных молярах нижней челюсти, чем в резцах и
69
молярах верхней челюсти. Риск развития одонтогенных воспалительных процессов, к которым относится пульпит, особенно велик у детей с декомпенсированной формой кариеса. Развитие пульпита, как и интенсивность кариеса, находится в определенной зависимости от уровня реактивности организма ребенка. Поэтому и оздоровление дети этой группы должны проходить под наблюдением не только стоматолога, но и педиатра [Максимова, 1986].
Воспаление пульпы в подавляющем большинстве случаев возникает как осложнение кариеса, вследствие проникновения микроорганизмов или их токсинов в пульпу зуба из кариозной полости через слой сохранившегося дентина. При этом из-за довольно тонкого эмалевого барьера, небольшого слоя дентина и сравнительно обширного объема пульпы инфекция из кариозной полости во временном зубе быстрее проникает в пульпу, чем в постоянном. По тем же причинам пломба из амальгамы во временных зубах, наложенная с недостаточной термоизолирующей прокладкой, быстро приводит к развитию пульпита. Инфициро-вание пульпы возможно и гематогенным путем при остром инфекционном заболевании ребенка (тяжелое течение кори, скарлатины, ангины и т.д.), но этот путь инфицирования пульпы наблюдается очень редко. Второй по частоте причиной служит механическая травма зуба, когда вследствие ушиба зуба, разрыва пульпы, отлома коронки фронтального зуба или вскрытия рога пульпы при препарировании кариозной полости, развивается пульпит. Воспаление пульпы может быть вызвано также сильнодействующими раздражающими химическими препаратами и составными частями пломбировочных материалов, которые применяют при лечении временных и постоянных несформированных зубов с кариесом (фосфорная кислота, мономер пластмассы, несвязанная ортофосфорная кислота в силикатных цементах и т.д.). У детей пульпиты вследствие травмы и химических раздражении наблюдаются значительно чаще, чем у взрослых.
Классификация пульпитов
В настоящее время наиболее простой и приемлемой в клинической практике детской стоматологии является классификация пульпитов Е.Е. Платонова.
Острый пульпит частичный (pulpitis acuta partialis) общий (pulpitis acuta diffusa).
70
Хронический пульпит фиброзный (pulpitis chronica fibrosa)
гангренозный (pulpitis chronica
gangraenosa)
гипертрофический (pulpitis chronica
hipertrophica)
Хронический пульпит в стадии обострения (pulpitis chronica exacerbata)
Клиническое проявление пульпита и развитие патологического процесса в пульпе у детей существенно отличаются от таковых у взрослых.
Почти все формы пульпита в детском возрасте, как острая, так и хронические, протекают чаще при неглубоком кариозным дефекте, без сообщения с полостью зуба. Тем не менее, воспалительный процесс быстро распространяется вглубь, захватывая коронковую и корневую пульпу. Это связано с особенностями строения эмали и дентина во временных и постоянных зубах, а также возрастными особенностями пульпы, которая у детей содержит больше клеточных элементов, меньше волокон. При воспалении развитая сеть кровеносных и лимфатических сосудов приводит к быстрому развитию экссудативного процесса.
У детей хронические формы пульпита преобладают над острыми, и это объясняется тем, что хронический пульпит чаще развивается как первично-хронический процесс вследствие хороших условий для оттока воспалительного экссудата, а не только как исход острого пульпита.
Клиническая картина одной и той же формы пульпита зависит от периодов формирования зуба (несформированный временный зуб, период физиологического покоя, период рассасывания корня).
Острый общий пульпит протекает с различными клиническими проявлениями. Организм ребенка реагирует на воспалительный процесс в пульпе гиперергически и неадекватно силе раздражителя. Это объясняется выраженной реактивностью организма ребенка.
Среди смешанной микрофлоры преобладает вирулентная стафилококковая инфекция. Сенсибилизация пульпы микроорганизмами и продуктами их обмена ведет к быстрому нагноению при небольшом количестве возбудителей в пульпе.
Значительно чаще, чем у взрослых, в детском возрасте при пульпитах (острых и обострившихся хронических) возникает ре-
71
акция со стороны периодонта. Это связано с поступлением в пе-риодонт вирулентной инфекции, токсинов и продуктов обмена воспаленной пульпы. Особенно много их поступает при пульпите в несформированных временных и постоянных зубах, когда апикальное отверстие широкое, и экссудат проникает из пульпы в периодонт. Определенное значение имеют особенности строения периодонта в детском возрасте: большое количество клеточных элементов, кровеносных и лимфатических сосудов, довольно рыхлая соединительная ткань. Все это способствует его большей реактивности в ответ на воздействие неблагоприятных факторов, по сравнению с периодонтом постоянных сформированных зубов. Кроме того, костная ткань, ограничивающая периодонт, имеет небольшую толщину кортикальной пластинки, тонкие костные балочки, большие костномозговые пространства, что также влияет на развитие воспаления в окружающих тканях.
Острый частичный пульпит
Во временных зубах острый частичный пульпит встречается очень редко, так как при наличии вирулентной инфекции и пониженной сопротивляемости организма ребенка эта форма быстро переходит в диффузное воспаление. Слабо выраженная болевая реакция во временных и постоянных зубах с несформированными корнями обусловлена хорошим оттоком экссудата через широкие корневой канал и дентинные канальцы. В результате эта форма пульпита в младшем возрасте проходит незамеченной для ребенка и его родителей. Через 2 ч кратковременная фаза острого частичного воспаления переходит в общее. При гистологических исследованиях пульпы временных зубов с диагнозом острого частичного пульпита ни в одном случае диагноз не подтвердился [Чупрынина, 1985].
У детей более старшего возраста клиническая картина острого частичного пульпита складывается из кратковременных болевых приступов, чередующихся с длительной ремиссией, что напоминает течение пульпита у взрослых. Острый очаговый пульпит следует дифференцировать от острого общего и хронического фиброзного пульпита. Диагноз острого частичного пульпита может быть поставлен при случайном вскрытии пульпы в процессе препарирования кариозной полости или при отломе коронки на уровне пульпы, если стоматологическая помощь оказана не позже чем через 1—2 ч. При такой форме пульпита прогноз
72

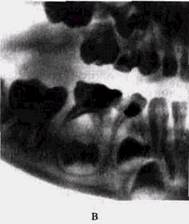
Рис 3 Разрежение костной ткани в области бифуркации и верхушки дистального корня |г7 при хроническом гангренозном пульпите временного зуба (рентгенограмма)
для сохранения пульпы благоприятный в связи с ее высокой способностью к регенерации.
Острый диффузный (общий) пульпит
Клинические проявления этой формы пульпита разнообразны и зависят от возраста ребенка, его реактивности и сопротивляемости инфекции, а также от групповой принадлежности зуба и степени его сформированности.
У маленьких ослабленных детей острое общее воспаление пульпы может сопровождаться реактивным воспалением периодонта и разрежением костной ткани челюсти (рис. 3). Клинически это выражается болезненной перкуссией, гиперемией слизистой оболочки альвеолярного отростка, болью и утолщением надкостницы, отеком мягких тканей, увеличением и болезненностью регионарных лимфатических узлов. При такой форме пульпита ухудшается общее состояние ребенка, поднимается температура тела до 38—39 "С, нарушаются сон, аппетит, ребенок становится капризным и беспокойным. Такое течение острого общего пульпита следует дифференцировать, в первую очередь, от обострения хронического периодонтита, хронического гангренозного пульпита в стадии обострения, периостита челюсти. Учитывая ряд
73

сходных симптомов при этих заболеваниях, единственно надежным диагностическим признаком служит состояние пульпы после ее обнажения.
Следующим клиническим вариантом является развитие острого общего пульпита в зубах со сформированными корнями у детей более старшего возраста. В этом случае симптоматика четко выражена и характеризуется резкой пульсирующей самопроизвольной болью приступообразного характера, возникающей без воздействия внешних раздражителей. Боли носят иррадирующий характер с короткими ремиссиями, усиливаются к вечеру и, особенно, ночью, а также при приеме пищи и горячей воды.
Во временных зубах в период формирования или резорбции корней клиническая картина общего острого пульпита может быть выражена слабо за счет хорошего оттока воспалительного экссудата через широкие дентинные канальцы и апикальные отверстия несформированных и рассасывающихся корней. Эти же условия способствуют быстрому переходу острой стадии воспаления в хроническую.
Острый общий пульпит переходит в хроническую форму или заканчивается гибелью пульпы. Чем меньше возраст ребенка, тем чаще некротизируется пульпа. Прогноз для пульпы при остром общем пульпите благоприятен, если лечение проводится своевременно, корневую пульпу иногда удается сохранить, а в корон-ковой — изменения носят необратимый характер.
Диагностика пульпита у детей значительно сложнее, чем у взросльк: возникают трудности при осмотре ребенка, сложно собрать анамнез, субъективные данные не надежны и трудновыяв-ляемы, в большинстве случаев приходится ориентироваться только на объективные симптомы. Постановка диагноза только на основании клинического обследования часто приводит к ошибкам.
У детей любого возраста хронические формы пульпита встречаются значительно чаще, чем острые, как во временных, так и постоянных зубах. Наиболее распространен хронический фиброзный, затем — хронический гангренозный и наиболее редко — хронический гипертрофический пульпит.
Во временных зубах развитие хронического пульпита происходит чаще как первично-хронический процесс, реже — как исход острого. На ранних стадиях хронического пульпита болевые ощущения выражены больше, а по мере нарастания воспалительных изменений они ослабевают.
74
Хронический фиброзный пульпит
Этот вид пульпита выявляют во время плановых профилактических осмотров и санации полости рта. При осмотре обнаруживают кариозную полость, чаще небольшого размера, со светлым размягченным дентином. Полость зуба обычно не вскрыта. Зондирование болезненное, при удалении размягченного дентина возникает незначительная кровоточивость пульпы. Боль от температурных раздражителей довольно быстро проходит.
Во временных и постоянных несформированных зубах хронический фиброзный пульпит протекает с незначительными болевыми ощущениями либо бессимптомно. В анамнезе иногда отмечаются боли в прошлом. Хронический фиброзный пульпит дифференцируют от хронического гангренозного пульпита и глубокого кариеса. Трудности в дифференциальной диагностике этих заболеваний возникают, если не вскрыта полость зуба.
Хронический гангренозный пульпит
Вторая по частоте форма хронического пульпита у детей развивается из острого диффузного или хронического фиброзного пульпита. Жалобы незначительные, иногда их нет; из опроса удается выявить, что когда-то зуб болел, цвет зуба может быть изменен (более темный). Кариозная полость может быть различной глубины, но чаще — неглубокая. Иногда отмечают гнилостный запах изо рта, что связано с распадом пульпы под влиянием микроорганизмов.
Хронический гангренозный пульпит может протекать при неглубокой кариозной полости, в типичных случаях обнаруживают сообщение с полостью рта. Зондирование в глубине полости зуба либо в устьях каналов болезненное. Препарирование кариозной полости болевых ощущений не вызывает, при вскрытии обнаруживают серую массу с характерным гнилостным запахом. В многокорневых зубах состояние корневой пульпы в разных каналах не всегда бывает одинаковым: в одних — зондирование болезненно в устье, в других — в глубине канала. На десне соответственно проекции верхушки корня может быть свищ. Регионарные лимфатические узлы увеличены и малоболезненны.
При хронических формах пульпита — фиброзной и, особенно, гангренозной — рентгенологически выявляют изменения в пе-риодонте и кости, а также у верхушки корня и в области бифуркации моляров. При фиброзной форме хронического пульпита мо-
75
лочных зубов изменения на рентгенограмме присутствуют в 50—57 % случаев, а при гангренозной форме — до 80—100 % [Сырбу, 1979, Авраменко, 1987, Колосов, 1991, Чернухина, 1994]. Клиническая картина пульпита часто не соответствует состоянию периапикаль-ных тканей, особенно при хронической гангренозной форме.
Хронический гангренозный пульпит следует дифференцировать от хронического фиброзного пульпита и хронического периодонтита, при отсутствии жалоб и неглубокой кариозной полости — от среднего кариеса, а при обострении процесса — от острого общего пульпита, острого периодонтита, обострения хронического периодонтита. Т.Ф. Виноградова [1968] отмечает, что у 62 % детей с хроническим пульпитом временных зубов процесс заканчивается периодонтитом.
Хронический гипертрофический пульпит
Эта разновидность пульпита встречается редко. Длительно действующие хронические раздражения способствуют пролиферации клеток соединительной ткани в пульпе. Коронка значительно разрушена, под влиянием постоянного травмирования ткань пульпы разрастается в виде полипа на широкой ножке. Обнаженная пульпа малочувствительна при поверхностном зондировании, глубокое зондирование болезненно. Размеры разросшейся пульпы различны. Иногда она незначительно возвышается над уровнем крыши полости зуба, а иногда заполняет всю кариозную полость. Разросшаяся гипертрофированная пульпа кровоточит при зондировании и имеет вид ткани красного цвета. Из опроса выясняется, что зуб когда-то болел, но затем боли исчезли, и осталась только незначительная чувствительность во время еды.
Хронический гипертрофический пульпит следует дифференцировать от десневого сосочка, вросшего в кариозную полость, и от грануляционной ткани периодонта, попавшей в полость зуба через перфорационное отверстие в дне или стенке зуба или через устья каналов рассосавшихся корней, при хроническом гранулирующем периодонтите.
Обострение хронического пульпита
Усиление вирулентности микроорганизмов, находящихся в пульпе, ухудшение условий для оттока экссудата, ослабление защитных сил организма ребенка могут привести к обострению хро-
76
нического пульпита. Появляются жалобы на постоянную ноющую боль, усиливающуюся при надавливании на зуб; характерны отек окружающих мягких тканей, острое воспаление регионарных лимфатических узлов. Иногда ухудшается общее состояние ребенка. В анамнезе отмечаются боли в зубе в более раннем периоде. Кариозная полость может быть различной глубины, при закрытой полости зуба ее вскрывают. Пульпа менее болезненная, чем при остром пульпите. На рентгенограмме наблюдаются деструктивные изменения в области верхушки корня и бифуркации временных моляров.
Дифференциальную диагностику проводят с острым общим пульпитом (особенно реакцией окружающих мягких тканей у маленьких детей), острым и обострившимся хроническим периодонтитом.
Внутрипульпарная гранулема
Обнаруживается во временных и постоянных зубах, преимущественно в резцах По сути, это вариант хронического, редко встречающегося воспаления пульпы, характеризующийся превращением пульпы в грануляционную ткань. При локализации внут-рипульпарной гранулемы в корневой пульпе она по мере разрастания приближается к дентину, резорбирует его и цемент корня со стороны пульпарной полости, в результате происходит перелом корня. Обычно внутрипульпарную гранулему обнаруживают случайно при рентгенологическом исследовании по поводу другого заболевания. Разрастаясь, грануляции могут привести к перфорации стенки канала и перелому корня. В связи с этим пломбирование постоянных зубов проводят со штифтом. Каналы временных зубов пломбируют пастой.
Ретроградный пульпит
Инфицирование пульпы, чаще постоянных зубов, может происходить через верхушечное отверстие при патологических процессах в окружающей зуб кости. Это наблюдается при длительно протекающих остеомиелитах, как правило с гиперпласти-ческим течением, хронических оститах, костных формах актино-микоза. Длительное время заболевание протекает бессимптомно и выявляется при целенаправленном исследовании.
Патологические процессы, происходящие в пульпе, соответствуют уровню серозного или пролиферативного воспаления
77
с незначительными фиброзными изменениями. Как правило, в процесс вовлекаются сразу несколько зубов.
Первичные объективные данные о наличии процесса получают, используя ЭОД. Наблюдается резкое увеличение показателя электровозбудимости (до 40—80—100 мА). ЭОД необходимо произвести повторно, чтобы исключить случайные факторы.
При рентгенологическом исследовании выявляют признаки поражения внешне интактных зубов: вокруг корней зубов с инфицированной пульпой имеются очаги разрежения с неправильными, но четкими контурами, зоны разрушения окружены валом уплотненной кости, периодонтальная щель расширена, корни пораженных зубов резорбированы, как бы «изъедены» по краю.
Лечение больных с пульпитом
Лечение детей с пульпитами должно проводиться с учетом того, что очаги хронической инфекции одонтогенного происхождения могут неблагоприятно влиять на течение общих заболеваний. В связи с этим назрела необходимость пересмотреть вопрос о показаниях к санации временных зубов с хроническими формами пульпита.
Вопрос о целесообразности лечения ребенка с хроническим пульпитом временного зуба следует решать после рентгенологического обследования и сопоставления клинических и рентгенологических проявлений заболевания.
При посещении стоматолога наибольший страх вызывает бормашина. Стоматологические вмешательства больше, чем другие, ассоциируются с болью и другими неприятными ощущениями. Поэтому проблема премедикации особенно актуальна в детской стоматологической практике. Психологические и фармако-терапевтические воздействия на беспокойных детей с повышенной эмоциональной реакцией снимают чрезмерное напряжение.
Для премедикации назначают малые транквилизаторы — си-базон и мебикар в возрастной дозировке за 30—40 мин до начала лечения. Для детей младшего возраста предпочтительнее использовать сибазон, а для достижения более сильного транквилизи-рующего эффекта — комбинацию сибазона с мебикаром.
Для обезболивания пульпы применяют различные методы анестезии: инфильтрационный, проводниковый, аппликационный, интралигаментарный, рефлексоанальгезию, электрообезболивание, а также наркоз: масочный, интубационный, внутривенный.
78
При лечении методом витальной экстирпации пульпы иногда применяют внутрипульпарное обезболивание с помощью безыгольного инъектора.
Традиционные методы анестезии — проводниковой и ин-фильтрационной — у детей вызывают негативную реакцию в виде страха перед шприцем и иглой. В этой ситуации наиболее приемлема интралигаментарная анестезия, которую в последние годы все чаще применяют в стоматологической практике. Имеются лишь одиночные работы по использованию этого метода обезболивания у детей [Шугайлов и др., 1992, Рзаева и др., 1994]. В детской стоматологической практике для аппликационной анестезии применяют отечественные мази: 5% пиромекаиновую и 5% пироме-каиновую с метилурацилом на коллагене [Конобевцевидр., 1982].
Общее обезболивание проводят детям, не переносящим ане-стетик, с неуравновешенным психоэмоциональным состоянием, сопровождающимся страхом, обмороком, повышенным рвотным рефлексом, а также детям с эпилепсией, детским церебральным параличом, олигофренией и т.д. В детской стоматологической практике для общего обезболивания чаще применяют масочный наркоз смесью фторотана, закиси азота и кислорода. Угнетая слюноотделение, фторотан обладает большой силой наркотического действия (в 50 раз активнее закиси азота), обеспечивая быстрые вхождение в состояние наркоза и восстановление сознания. Использование этого метода обеспечивает высокоэффективную анестезию пульпы [Иванов и др., 1990].
Ткань пульпы обладает значительной способностью к репа-ративным и пластическим процессам. Основная задача при лечении детей с пульпитом заключается в ликвидации одонтогенной инфекции и, по возможности, сохранении жизнеспособности пульпы, особенно корневой ее части, а также предупреждении заболеваний периодонта.
При лечении очень важно обеспечить условия для завершения формирования зубов, временных и постоянных, и физиологической резорбции временных зубов. Применяют консервативный и хирургический методы лечения. Консервативная терапия направлена на сохранение всей пульпы. Хирургическое лечение заключается в частичном (пульпотомия или ампутация) или полном (пульпэктомия или экстирпация) удалении всей пульпы. Выбор метода лечения определяют характер воспалительного процесса, состояние здоровья ребенка, групповая принадлежность
79
зуба, расположение кариозной полости, степень сформирован-ности корня или его резорбции (для временных зубов).
Биологический метод
Сохранение жизнеспособности пульпы временных зубов способствует их функции вплоть до физиологической смены, предупреждает развитие осложнений в периодонте и кости челюсти, а в постоянных зубах обеспечивает полноценное завершение формирования.
Полное сохранение пульпы у детей возможно при остром частичном пульпите, в том числе травматического происхождения, и хроническом фиброзном пульпите. Некоторые авторы указывают на возможность использования биологического метода при остром общем пульпите, не сопровождающемся реакцией окружающих мягких тканей, но в большинстве случаев у детей эта рекомендация клинически несостоятельна.
Использование биологического метода при санации зубов с пульпитом способствует сокращению повторных обращений больных в 10 раз и экономии работы стоматолога [Чупрынина, 1985].
Противопоказанием для этого метода служит активная резорбция корней временных зубов [Виноградова, 1987]. Лучшие результаты этот метод показал у детей в стадии компенсации кариозного процесса. У детей с декомпенсированной формой кариеса, низкими показателями неспецифической резистентности организма консервативное лечение временных зубов с пульпитом оказалось неэффективным [Сайфулина и др., 1983].
Большинство врачей являются сторонниками радикального метода лечения больных с пульпитом, так как в широкой практике биологический метод дает большое число осложнений. Это связано с ошибками в диагностике, отсутствием клинических тестов, точно определяющих форму пульпита и степень распространенности воспалительного процесса. Расхождение между клиническим и патанатомическим диагнозами составляет 70—90 %.
Для сохранения жизнеспособности пульпы производят непрямое ее покрытие лекарством, если пульпа не вскрыта, и прямое, в ходе которого на обнаженную пульпу накладывают лечебную пасту. Препараты, выбираемые для консервативного лечения, должны соответствовать следующим требованиям: обладать выраженным антибактериальным и противовоспалительным действием, стимулировать регенерацию пульпы и не вызывать ее раздражения, кроме того, у них должен отсутствовать аллерги-
80
ческий компонент и микробная резистентность к ним.
Большинство клиницистов как в нашей стране, так и за рубежом, при использовании биологического метода отдают предпочтение препаратам на основе гидроксида кальция. Лечебные материалы, содержащие гидроксид кальция, обладают антимикробной активностью (благодаря выраженной щелочной реакции), стимулируют пластическую функцию пульпы, в результате чего образуется заместительный дентин — «дентинный мостик». Наилучшие результаты отмечаются в случае использования «Кальме-цина» при лечении временных моляров у детей в возрасте от 4 до 7 лет, когда корни находятся в состоянии физиологического покоя, и в постоянных несформированных зубах, особенно при лечении хронического фиброзного пульпита [Чупрынина, 1985].
B.C. Иванов [1990] отмечает, что в последние годы увеличилось количество отрицательных результатов лечения биологическим методом с использованием препаратов на основе гидроксида кальция: не исключена возможность кальцификации корон-ковой и корневой пульпы; не обеспечивается уничтожение всех микроорганизмов в размягченном дентине.
Тем не менее, в настоящее время препараты на основе гидроксида кальция сохраняют свою популярность. В детской стоматологии применяют «Кальмецин», «Dycal» (Германия), «Sterimax», «Life» (США) и др. В зависимости от показаний лечение биологическим методом при пульпите проводят либо в одно, либо в два посещения.
При лечении в два посещения, в первый раз применяют препараты с антимикробным и противовоспалительным действием: антибиотики, глюкокортикоиды, ферменты. Однако не следует оставлять под постоянной пломбой ни антибиотиков, ни глюкокортикоидов, ни других антибактериальных средств, чтобы не вызвать угнетения дентинообразовательной функции пульпы и избирательного подавления микроорганизмов.
При лечении биологическим методом зубов с несформированными корнями применяют препараты гликозаминогликанов — хонсурид, луронит [Урбанович, 1978]. Предложены также лечебные пасты, содержащие коллаген [Дмитриева, 1987], костную муку с гепарином [Чумаков и др., 1986], лизоцим с витамином «А» [Анохин, 1986]. Продолжает находить применение цинк-эв-геноловая паста, хотя Н.М. Чупрынина [1985] считает, что эта паста редко дает положительный результат.
81
Метод витальной ампутации
Жизнеспособная корневая пульпа служит надежным барьером для проникновения микроорганизмов в периапикальные ткани и предотвращает развитие одонтогенных очагов воспаления. Поэтому метод витальной ампутации направлен на сохранение жизнедеятельности корневой пульпы. Верхушечная часть корневой пульпы, периодонт и зона роста представляют единое биологическое целое. Корневая пульпа хорошо кровоснабжена, ткань ростковой зоны содержит большое количество клеточных элементов, обладающих высокой защитной и формообразующей способностью. Корневая пульпа построена по типу глубоковолок-нистой соединительной ткани с небольшим количеством клеточных элементов и способна к метаплазии и построению дентино-, цементно- и остеоподобной ткани. Эти особенности корневой пульпы способствуют ее устойчивости, особенно в верхушечной части, к неблагоприятным воздействиям.
Показания к применению метода витальной ампутации те же, что и биологического метода: острый частичный и хронический фиброзный пульпит. Незаконченное формирование корней и только что начавшаяся резорбция корней молочных зубов служат прямыми показаниями к использованию метода витальной ампутации. При отломе коронки постоянного несформированного зуба с обнажением пульпы на значительном протяжении виталь-ная ампутация пульпы показана, если после травмы прошло не более 2—3 дней. При значительной резорбции корней временных зубов реактивность пульпы снижена, и метод витальной ампутации противопоказан. Раскрытие полости зуба и удаление корон-ковой пульпы проводится после инфильтрационного или проводникового обезболивания. Детям с неуравновешенным психоэмоциональным восприятием можно сочетать местную анестезию с психотерапевтической и медикаментозной подготовкой малыми транквилизаторами в возрастной дозировке.
Раскрыв полость зуба, удаляют пульпу из коронки и устьев каналов и проводят глубокую ампутацию на 1/2 или 1/3 длины корня, в зависимости от формы пульпита, а при травме пульпы — от срока, прошедшего с момента травмы. Во время удаления пульпы необходимо избегать образования рваной раны. Для остановки кровотечения на раневую поверхность накладывают гемоста-тические средства на 10—20 мин. Раневую поверхность корневой
82
пульпы закрывают теми же лечебными пастами, которые используют и при консервативном методе лечения больных с пульпитом. Пасту наносят осторожно, без давления. После витальной ампутации в зубах с несформированными корнями продолжается рост корня в длину, а в области раневой поверхности образуется дентинный мостик.
При значительном инфицировании пульпы в однокорневых постоянных зубах показан метод сохранения верхушечной части корневой пульпы и ростковой зоны. Для этого проводят под анестезией максимально возможное удаление пульпы бором, а на культю, с целью мумификации и дезинфекции, накладывают смесь фенола с формалином (в соотношении 2:1). Завершают лечение нанесением на культю формалиновой пасты. Пасту готовят extempore: 1 капля формалина, 1 капля глицерина, кристаллик тимола и оксид цинка. При этом создается слой мумифицированной пульпы, которая отделена от жизнеспособной верхушечной части и ее ростковой зоны. Эффективность лечения контролируют через 3—12 мес и до окончания формирования корня. Если выявлено, что формирование корня прекратилось, проводят лечение, как при хроническом периодонтите, т.е. производят полное удаление пульпы.
Метод витальной экстирпации
Метод можно проводить во временных и постоянных зубах с законченным формированием корней, если корневые каналы проходимы. При соблюдении этих условий метод применим при всех формах пульпита и проводится также, как у взрослых.
При осуществлении этого метода необходимо обеспечить хорошую анестезию. Однако в детской стоматологии метод витальной экстирпации не получил широкого применения, так как он является длительным и трудоемким, а дети не всегда способны выдержать длительное многоэтапное лечение.
Метод девитальной ампутации
Наиболее часто в детской стоматологической практике этот метод используют при остром общем и хроническом фиброзном пульпите во временных молярах, а также в постоянных несформированных молярах. Девитальная ампутация не показана при хроническом гангренозном и обострившимся хроническом пульпите. Если полость зуба не вскрыта после удаления размягченно-
83
го дентина, то ее целесообразно вскрыть шаровидным бором № 1, предварительно применив аппликационное обезболивание.
В качестве девитализирующего средства используют мышьяковистую пасту, которая оказывает некротизирующее действие на пульпу. Использование мышьяковистой пасты связано с ее способностью быстро диффундировать в ткань. В случае нахождения мышьяковистой пасты в полости зуба более 24—48 ч мышьяковистый ангидрид достигает периодонта и вызывает в нем очаги деструкции.
Некротизация пульпы мышьяковистой пастой все еще остается основным методом лечения детей с пульпитом, так как этот метод позволяет максимально щадить психику ребенка и во второе посещение проводить лечение безболезненно. При этом нет необходимости проводить местное обезболивание, чего так боятся дети. Мышьяковистую пасту применяют в тех же дозах, что и у взрослых. Во второе посещение удаляют коронковую пульпу, тщательно раскрывая полость зуба и учитывая топографию устьев корневых каналов. В полости зуба оставляют тампон с резорцин-формалиновой смесью (жидкостью), которая обладает способностью диффундировать по дентинным канальцам, а после мумификации пульпы — заполнять пространство между уменьшившейся в объеме корневой пульпой и стенками канала. В третье посещение в условиях сухого рта удаляют временную повязку, тампон, и на дно полости зуба накладывают резорцин-формалиновую пасту, которая за счет диффузии заканчивает мумификацию пульпы.
Мумифицирующие вещества не нарушают процесса формирования корня и резорбции корней временных зубов.
При малоболезненной пульпе в период активного рассасывания корней временных зубов в качестве некротизирующего средства можно использовать фенол-формалин (тампон оставляют на 4—5 дней). Так как мышьяковистая паста обладает большой токсичностью, то для некротизации пульпы предлагают использовать пасты, в состав которых входит параформальдегид. Он вызывает расширение сосудов в пульпе с последующим стазом и некрозом, но не приводит к патологическим изменениям в перио-донте даже при длительном нахождении. Лечение проводят ампутационным методом в три посещения. Параформальдегидную пасту в объеме, равном головке шаровидного бора № 3, накладывают на 5—6 дней [Соснин и др., 1992]. Существуют готовые пара-формальдегидные пасты: «Sinarsen», «Fasipulpin», «Devipulp» и тд.
84
Однако приготовленные впрок, они быстро теряют свою активность. Это связано с тем, что параформальдегид на воздухе под действием воды и температуры деполимеризуется.
Если острый пульпит у детей сопровождается резко выраженной воспалительной реакцией периодонта и окружающих мягких тканей, лимфаденитом, то в первое посещение не следует накладывать мышьяковистую пасту. Следует осторожно вскрыть полость зуба, создать отток экссудату и назначить противовоспалительное лечение: внутрь — ацетилсалициловую кислоту (доза зависит от возраста) после еды; сульфаниламидные препараты, глю-конат кальция, обильное питье. Наложение мышьяковистой пасты проводят после того, как стихнут воспалительные явления.
Метод девитальной экстирпации
Метод показан при всех видах пульпита в однокорневых временных и постоянных зубах и постоянных сформированных молярах с хорошо проходимыми каналами. Этапы лечения при девитальной экстирпации такие же, как у взрослых.
Метод полного удаления пульпы — самый надежный в отношении ликвидации одонтогенной инфекции и профилактики периодонтита, если пульпа удалена полностью, а каналы запломбированы на всем протяжении. Однако верхушки корней временных зубов часто изогнуты, из-за расположенного под ними зачатка постоянного зуба, и запломбировать их полностью не всегда удается. В этом случае для пломбирования следует использовать резорцин-формалиновую пасту, обладающую мумифицирующим действием.
При хорошо проходимых каналах для пломбирования используют нераздражающие пасты на масляной основе (эвгенол, облепиховое масло и т. д.).
Ошибки в лечении и постановке диагноза связаны с недостаточным сбором анамнеза, неправильной оценкой признаков и степени распространенности воспаления пульпы, недооценкой болевого симптома. Они могут возникать также при недостаточном обосновании показаний и противопоказаний к лечению зубов с пульпитом биологическим и методом витальной ампутации коронковой пульпы, недоучете своеобразия течения острого общего пульпита и реакции окружающих мягких тканей у маленьких детей. Много неприятностей связано с мышьяковистой пастой. Если временная повязка наложена неплотно, то просо-
85
чившаяся в окружающие ткани мышьяковистая паста может вызвать некроз слизистой оболочки десны, щеки, языка. При длительном соприкосновении ее с тканями возможны некроз и секвестрация части альвеолы. Из-за передозировки или длительного пребывания мышьяковистой пасти в кариозной полости развивается острый мышьяковистый периодонтит. У детей диффузия мышьяковистой пасты в периодонт происходит быстрее, чем у взрослых, из-за анатомических особенностей временных зубов. Возникающий острый периодонтит отличается длительным течением и трудно поддается терапии. Для лечения используют антидот мышьяка унитиол, а также раствор йодинола и йодида калия.
Частой ошибкой при лечении больных с пульпитом во временных молярах является перфорация дна полости зуба, когда не учитываются анатомические особенности строения твердых тканей и пульпы временных зубов.
В последние годы много критических замечаний предъявляется в адрес популярного метода лечения временных и постоянных несформированных зубов с пульпитом — девитальной ампутации пульпы. Действительно, часто из-за диагностической ошибки при хроническом гангренозном пульпите со значительным некрозом пульпы лечение временных моляров проводят методом девитальной ампутации. Нередко раскрытие полости временного моляра производят не полностью, а «кое-как». С целью сокращения посещений лечение проводят не в три, а в два посещения. В результате этих врачебных ошибок некротизированная в корневых каналах пульпа не успевает достаточно мумифицироваться под действием импрегнационных средств, и постепенно, безболезненно развивается хронический гранулирующий периодонтит.
Несвоевременное и неправильное лечение детей с острым и хроническим пульпитом может привести к быстрому переходу одонтогенного воспалительного процесса в следующую стадию:
периодонтит, гнойный периостит, острый остеомиелит.
Периодонтит
В структуре стоматологических заболеваний осложнения кариеса составляют около 35—50 % от всех случаев обращения за стоматологической помощью [Иванова, 1992, Кузьмина, 1995, Марченко и др., 1998]. Число осложнений кариеса, в том числе
86
периодонтиты, постоянно высоко даже у городского населения России. Причем чем хуже организована санация, тем чаще диагностируют воспалительные заболевания периодонта.
Периодонт располагается в пространстве, ограниченном с одной стороны кортикальной пластинкой лунки, а с другой — цементом корня. Особенность периодонта несформированного зуба состоит в том, что, простираясь от шейки зуба до сформировавшейся части корня и сливаясь с зоной роста, он находится в контакте с пульпой корневого канала. По мере формирования корня размер ростковой зоны апикального отверстия и контакт с пульпой уменьшаются, а длина периодонтальной щели увеличивается. После окончания развития верхушки корня еще в течение года продолжается формирование периодонта. По мере рассасывания корня временного зуба длина периодонтальной щели уменьшается, а контакт периодонта с пульпой и губчатым веществом кости вновь увеличивается.
В период резорбции корня временного зуба в месте его прилегания к зачатку постоянного губчатое вещество и кортикальная пластинка, ограничивающая периодонтальную щель и цемент корня, рассасываются, что приводит к исчезновению периодонта на этом участке [Чупрынина, 1985].
Отсутствие стабильной структуры и толщины периодонта в верхушечной части является анатомо-физиологической особенностью в период развития и формирования корней временных и постоянных зубов.
Периодонт у ребенка представлен довольно рыхлой соединительной тканью и содержит большое количество клеточных элементов и кровеносных сосудов, что обусловливает его реактивность при воздействии неблагоприятных факторов.
Основной причиной развития периодонтита является инфекция, когда микроорганизмы, их токсины, биогенные амины, поступающие из воспаленной некротизированной пульпы, распространяются в периодонт.
Второе место занимает травма зуба: ушиб, вывих, перелом корня на том или ином уровне. В этом случае речь идет преимущественно о фронтальных зубах. Маленькие дети, начинающие ходить, падают лицом вниз, в результате чего возникают различные виды неполных вывихов, в том числе вколоченных, нередко сопровождающихся разрывом сосудисто-нервного пучка. В школьном возрасте чаще происходит травма постоянных несформиро-
87
ванных фронтальных зубов. Если дети не обращаются за помощью, пульпа постепенно, без выраженных клинических проявлений, гибнет, и развивается хронический периодонтит. Определенную роль в возникновении периодонтита может сыграть механическая травма во время обработки корневого канала острыми инструментами, иглами, дрильборами или при выведении пломбировочного материала за верхушку.
Определенную роль в развитии периодонтита у детей играют сильнодействующие химические и лекарственные вещества, проникающие в периодонт во время лечения пульпита. Нередко встречаются случаи периодонтита, особенно во фронтальных зубах верхней челюсти, из-за нежелания использовать изолирующие прокладки при работе с эвикролом.
Сокращение времени лечения больных с пульпитом за счет уменьшения сроков пребывания мумифицирующих средств в полости рта приводит к дальнейшему прогрессированию патологического процесса, переходу одной нозологической формы в другую [Иванова, 1992]. Выявлено также, что в 20 % случаев возникновение периодонтита было обусловлено затянувшимся лечением зубов с пульпитом, особенно в случаях плохопроходимых каналов. При этом нарушались правила эндодонтической обработки каналов, а после проведения метода девитализации допускалась замена мумифицирующих средств на антибиотики, ферменты и т. д. У 4 % больных периодонтит был вызван ошибками или осложнениями в процессе лечения: перфорацией дна полости зуба или корней, наличием в канале отломка эндодонтического инструмента, чрезмерным выведением пломбировочного материала в заверхушечную область и у 6 % — неполным пломбированием корневого канала. У 2 % больных возникновение периодонтита было связано с длительным применением препаоатов мышьяка.
Таким образом, в 41 % наблюдений возникновение периодонтита обусловлено ятрогенными факторами. В редких случаях воспаление периодонта может развиваться гематогенным путем при острых инфекционных заболеваниях детей. Возможен путь распространения инфекции на периодонт per continuitatem из воспаленных тканей, расположенных по соседству [Грошиков, 1970, Иванов и др., 1984].
По данным А. Кодуковой [1989] и М.С. Ивановой [1992], особенности возникновения и характер течения воспалительных процессов в периодонте, кроме непосредственных этиологичес
ких факторов, в значительной степени определяются также местным и общим уровнем резистентности организма. Такие сопутствующие острые и хронические заболевания, как грипп, ангина, заболевания желудочно-кишечного тракта и др., снижают защитный потенциал и иммунологическую реактивность организма, создавая предпосьыки для возникновения острого и хронического периодонтита.
При периодонтите обнаруживают различные ассоциации микроорганизмов. В составе микрофлоры преобладают грамполо-жительные кокки (в основном стрептококки и стафилококки), а также дрожжи, лактобактерии, актиномицеты и т. д. Среди наиболее часто выделяемых микроорганизмов на первом месте — аэробные и анаэробные виды стрептококков, затем — стафилококки.
При диагностике хронических периодонтитов временных зубов у детей нельзя ограничиться только клиническими данными. Полное представление о характере воспалительного процесса и степени его влияния на зачаток постоянного зуба дают данные рентгенологического исследования. Его надо проводить не только при возникновении различных осложнений воспалительного процесса, но и перед лечением любого зуба с хроническим периодонтитом, так как даже при спокойном клиническом течении воспаления рентгенологически могут выявляться серьезные осложнения, меняющие лечебную тактику.
Особую ценность в решении этого вопроса в детской практике приобретает использование хорошо зарекомендовавшего себя метода панорамной рентгенографии. В короткое время и при незначительной дозе облучения он дает максимум информации о состоянии периапикальных тканей всех зубов, позволяет наметить правильные лечебные мероприятия, избежать осложнений и т.д.
Классификация периодонтитов
По этиологическому признаку выделяют инфекционные, травматические и медикаментозные периодонтиты. По локализации — апикальные и маргинальные. По течению патологического процесса различают острые (серозные и гнойные), хронические (фиброзные, гранулирующие, гранулематозные) и обострившиеся хронические периодонтиты.
Периодонтит называется маргинальным, или краевым, если воспалительный процесс первично возник у десневого края. Причиной его служит чаще всего травма десневого сосочка каранда-
89
шом, пищей, острыми стенками кариозной полости, краями коронки. Длительное раздражение десны способствует переходу острого маргинального воспаления в хроническое.
Острый верхушечный периодонтит
Клиническая и патологоанатомическая картина острого периодонтита временных зубов в основном такая же, как постоянных. Однако анатомические особенности временных зубов обусловливают некоторое своеобразие в развитии острого периодонтита: в связи с широким апикальным отверстием в периодонт на этапе формирования или рассасывания корней воспаление пульпы легко переходит на периапикальные ткани. Иногда периодонтит развивается раньше, чем воспаление охватывает всю корневую пульпу. Более тяжелое течение периодонтита временных зубов и переход воспалительного процесса на окружающие мягкие и костные ткани связан с пониженной сопротивляемостью детского организма.
При остром верхушечном периодонтите дети жалуются на выраженную постоянную нарастающую боль, усиливающуюся при надавливании на зуб. Ребенок точно указывает больной зуб. Следующими важными симптомами служат отек десны, припухлость окружающих мягких тканей и увеличение регионарных лимфатических узлов, резко болезненная перкуссия зуба. Во временных зубах острый периодонтит развивается очень быстро и, если не создается отток экссудату, инфекция быстро распространяется по кости челюсти, вызывая периостит. У маленьких детей в ответ на воспаление периодонта нарастают общие признаки интоксикации: повышается температура, возрастают СОЭ и лейкоцитоз.
Острый верхушечный периодонтит у детей встречается редко, его необходимо дифференцировать от обострения хронического периодонтита. Клиническая картина обоих заболеваний может быть идентичной, но при остром периодонтите на рентгенограмме нет отклонений от нормы, а при обострении хронического периодонтита рентгенологически четко определяются характерные изменения.
Профилактика острого периодонтита заключается в ранней, своевременной и правильной санации зубов с пульпитом. Острый верхушечный периодонтит может закончиться выздоровлением, переходом в хроническую форму, а в случае нарастания воспалительного процесса — развитием периостита или остеомиелита.
90
Хронический периодонтит
У детей воспалительные процессы в пульпе и периодонте тесно связаны между собой. Более 30 % хронических периодонтитов развиваются в случаях неправильного лечения зубов с пульпитом, около 38 % — при развитии кариеса без лечения и около 30 % — в результате травмы.
У детей 6—8 лет хронический гранулирующий периодонтит развивается в результате травмы постоянных несформированных резцов (чаще верхней челюсти) и вследствие декомпенсирован-ного острого течения кариеса в первых молярах.
Хронический периодонтит развивается как исход острого верхушечного периодонтита или как первично-хронический процесс в результате хронического пульпита. В патологоанатомичес-кой картине хронического периодонтита преобладают явления не экссудации, как при остром процессе, а пролиферации: разрастания фиброзной или грануляционной тканей.
Хронический периодонтит во временных и постоянных несформированных зубах часто возникает при наличии неглубокой кариозной полости, при отсутствии сообщения с полостью зуба. Это объясняется анатомическими особенностями строения твердых тканей временных и постоянных зубов с незаконченным формированием корней.
Хронический фиброзный периодонтит
Осложнение возникает как исход пульпита, острого периодонтита и после лечения хронического гранулирующего и грану-лематозного периодонтита. Развивается только в зубах со сформированными корнями (временных и постоянных зубов). В период формирования зуба, при отсутствии стабильной структуры в области верхушки корня, и в период резорбции корней временных зубов фиброзный периодонтит не наблюдается. Клинически фиброзный периодонтит не сопровождается какими-либо симптомами и иногда обнаруживается случайно при рентгенологическом исследовании зубочелюстной системы. Жалобы отсутствуют, перкуссия безболезненна, десна нормальной окраски, подвижность зуба не выявляется. Иногда изменяется цвет коронки зуба: он становится более тусклым с сероватым или синеватым оттенком.
Диагноз ставят на основании рентгенологического исследования: фиброзный периодонтит характеризуется утолщением и
91
уплотнением периодонта, о чем свидетельствует расширенная периодонтальная щель. Ширина периодонтальной щели изменяется на ограниченном участке или, реже, на всем протяжении периодонтального пространства, что зависит от распространенности воспалительного процесса.
Хронический фиброзный периодонтит дифференцируют от среднего кариеса, хронического гангренозного пульпита, в меньшей степени — от глубокого кариеса. Сходная с хроническим фиброзным периодонтитом рентгенологическая картина наблюдается в период, когда формирование верхушки корня закончено, и в течение года периодонтальная щель остается физиологически расширенной. Увеличение периодонтальной щели отмечают также при некоторых видах неполного вывиха резца в сторону соседнего зуба. В этом случае периодонтальная щель сужена с той стороны, куда сместился зуб, и расширена с противоположной от смещения стороны.
Хронический гранулематозный периодонтит
Как и хронический фиброзный, гранулематозный периодонтит во временных зубах наблюдается редко. Развивается преимущественно в постоянных зубах со сформированными корнями, протекает бессимптомно, редко образуется свищ в области пораженного зуба. Обычно кариозная полость не сообщается с полостью зуба. На рентгенограмме гранулематозный периодонтит выявляется в виде очага деструкции костной ткани округлой или овальной формы у верхушки корня с четкими контурами диаметром до 5 мм (рис. 4). Костная ткань вокруг гранулемы обычно не изменена, реже по ее краям видна уплотненная склерозиро-ванная зона, отграничивающая кость нормального строения. Наличие склероза указывает на реакцию кости при длительном течении воспалительного процесса. Периодонтальная щель, ограниченная кортикальной пластинкой, прослеживается не на всем протяжении корня. Верхушка корня зуба, расположенного в гранулеме, чаще не резорбирована.
Дифференцировать хронический гранулематозный периодонтит следует от среднего кариеса, хронического гангренозного пульпита, других форм периодонтита, кистогранулемы, кисты и неполного вывиха зуба в сторону окклюзионной плоскости. Рентгенологически при неполном вывихе в сторону окклюзионной плоскости видна опустевшая часть альвеолы, напоминающая гра-
92
Рис 4 Хронический гранулематозный периодонтит в области 6 1 6 (ре нтге н о грам ма)
нулему. Некоторые естественные отверстия (резцовое, ментальное) проецируются на верхушку корня, имитируя гранулему. В постоянных несформированных зубах гранулему следует дифференцировать от зоны роста формирующегося зуба. Ростковая зона ограничена непрерывной кортикальной пластинкой. При грану-лематозном периодонтите периодонтальная щель имеет неравномерную ширину, в верхушечной части корня расширена. Кортикальная пластинка прослеживается только до того участка корня, от которого начинается расширение периодонтальной щели.
Хронический гранулирующий периодонтит
Наиболее часто воспаление периодонта временных зубов переходит в хронический гранулирующий периодонтит. Чаще заболевание протекает бессимптомно при неглубокой кариозной полости, и это вызывает затруднения в постановке диагноза, так как клиническая картина напоминает средний кариес.
Иногда больные могут жаловаться на болезненность при приеме пищи, чувствительность при накусывании, дискомфорт или чувство распирания в области больного зуба. Необходимо ) ловить реакцию ребенка на некоторые болевые ощущения, возникающие при препарировании кариозной полости, что поможет в постановке диагноза и в дифференциальной диагностике.
Гранулирующая форма периодонтита временных зубов со-
93
провождается образованием свища с отделяемым или появлением выбухающих грануляций на десне, коже поднижнечелюстной области, щеки.
Появление устья свищевого хода на коже лица приводит к развитию воспалительного процесса в его окружности. Кожа в окружности свища гиперемирована, со временем приобретает синюшно-цианотичный оттенок, мацерируется, истончается. Из устья свища могут выбухать грануляции. При переходе воспалительного процесса на подлежащую жировую ткань возникает воспалительный инфильтрат, обычно 1—2 см в диаметре.
Свищ может временно закрываться при налаживании оттока экссуддата через разрушенную коронку и появляться вновь, иногда в новом месте на коже лица.
Иногда пальпируют хорошо выраженный тяж, идущий от устья свища к разрушенному зубу. Этот тяж и является свищевым ходом, вокруг которого постепенно развилось большое количество соединительной ткани.
Такая картина послужила основанием для обозначения данного процесса как «мигрирующая гранулема». Это определение иногда еще встречается в литературе, причем как самостоятельная нозологическая форма. В современных классификациях болезней, руководствах и учебниках такой нозологической формы не существует, что правомерно, так как это только проявление периодонтита. Не учитывать этиологию и патогенез данного процесса — значит оказывать больному неадекватную помощь. Сходная картина на коже лица наблюдается при кожной и подкожной формах актиномикоза.
Преобладание гранулирующей формы периодонтита и частое возникновение свищей связаны с анатомическими особенностями строения кости в детском возрасте. Если свищ расположен не в области проекции верхушки корня, а ближе к деснево-му краю, то это может быть связано со значительной степенью рассасывания или несформированности корня. То же наблюдается при локализации воспалительного процесса в области бифуркации корней. Резорбция корней временных зубов может ускоряться, замедляться или прекращаться. Оставшаяся часть верхушки корня временного зуба нередко перфорирует костную стенку, истонченную воспалительным процессом, и травмирует щеку или губу, что приводит к образованию декубитальной язвы. Такой временный зуб подлежит удалению. Обнаженную острую верхуш-
94

Рис. 5. Хронический гранулирующий периодонтит V IV 1 IV V (рентгенограмма). Гибель зачатков 5 |5. Повреждение зачатка fT Признаки развивающегося остита в области проекции V IV 1 IV V.
ку корня нередко принимают за прорезающийся бугор постоянного зуба или за секвестр.
При хроническом гранулирующем периодонтите часто гибнет зона роста, что приводит к прекращению формирования корня. Иногда грануляционная ткань прорастает в канал корня, в результате чего появляются болезненность и кровоточивость при обработке канала. Вросшую грануляционную ткань следует отличать от оставшейся в глубине канала пульпы при хроническом гангренозном пульпите.
|
|
На рентгенограмме при хроническом гранулирующем периодонтите временных зубов выявляется очаг деструкции костной ткани вблизи верхушек корней, но более интенсивное разрежение локализуется в области бифуркации корней (рис. 5). Это связано с проникновением инфекции и продуктов распада пульпы в пе-риодонт через дополнительные канальцы дна полости зуба [Чуп-рынина, 1985]. Очаги деструкции могут занимать все пространство между корнями, распространяться на участки кости, окружающие , корни, и возникать в области раз-нулиру"ющий Тр^о^тиг^ вивающихся зачатков постоянных
(ренггенофамма). Гибель зачат- ^s ^ис- 6)- т-0- Виноградова каТ]. [1987] рассматривает подобный
95
|
|
|
|
|
|
Рис. 7. Хронический гранулирующий периодонтит (рентгенограмма):
а — периодонтит) V IV , осложненный хроническим оститом;
б — разрушение кортикальной пластинки фолликула fVT
в — патологический процесс локализуется в области бифуркации корней V IV|.
процесс в кости как «хронический остит». Этот термин использовал и Е.Е. Платонов [1959], характеризуя хронические периодонтиты у взрослых с большими очагами деструкции кости челюсти (рис. 7). Хронический гранулирующий периодонтит, возникая в периодонте временного зуба, быстро распространяется в ширину и глубину, в той или иной степени влияя на формирование зачатка постоянного зуба (рис. 8,9). О вовлечении в воспалительный процесс фолликула постоянного зуба свидетельствует прерывистость кортикальной пластинки, отграничивающей его со всех сторон. Влияние хронического гранулирующего периодонтита зуба на состояние зачатка зависит от интенсивности воспаления и стадии развития фолликула и определяет следующие исходы.
96

Рис. 8. Хронический периодонтит V IVl и гибель зачатка 5|. Хронический периодонтит |IV V, но кортикальная пластинка фолликулов сохранена на всем протяжении (рентгенограмма).
|
|
Рис. 9. Хронический гранулирующий периодонтит У) (рентгенограмма). Гибель зачатка 7]. Хронический гранулирующий периодонтит TV] Кортикальная пластинка Т| сохранена, и он продолжит формирование.
1. При возникновении хронического периодонтита временного зуба на раннем этапе формирования фолликула, до начала обызвествления, зачаток может погибнуть. На рентгенограмме определяют прерывистость или отсутствие кортикальной пластинки и отсутствие зачатка.
2. Из периодонта инфекция может проникнуть в фолликул на раннем этапе его формирования, во время начала минерализации. Даже при сохранении зачатка нарушенный процесс минерализации проявляется клинически в виде местной гипоплазии
97
| Рис 10 ЗубТурнера |
| Рис 11 Секвестра ция зачатка ~Л\ вследствие гибели зоны роста и прекращения формирования корня (рентгенограмма) |

или формировании зуба Турнера (рис 10) коронка такого зуба недоразвита, сплюснута, желтого цвета, иногда наблюдается аплазия эмали
3 В том случае, если коронка постоянного зуба уже сформировалась, а воспалительный процесс со стороны временного зуба продолжается, деструкция, разрушая кортикальную пластинку фолликула, достигает ростковой зоны, которая гибнет Формирование зуба прекращается, и он секвестрирует как инородное тело(рис 11)
4 Вследствие разрушения костной перегородки, отделяю-
98


Рис 12 Радикутмрные кисты нижней челюсти вследствие хрони-ческих периодонтитов ["^(а) и [IV V (б) (рентгенограмма)
щей зачаток постоянного зуба от временного, вероятно преждевременное прорезывание постоянного зуба с корнем, не закончившим формирование Из-за укороченного корня постоянный зуб остается подвижным и склонным к полному вывиху
5 Воспалительный процесс во временном зубе может привести к ретенции соответствующего постоянного зуба и развитию кисты (рис 12)
Хронический гранулирующий периодонтит следует дифференцировать от среднего кариеса, иногда от глубокого кариеса, хронического гангренозного пульпита
99
Хронический периодонтит в стадии обострения
Любая форма хронического периодонтита временных и постоянных зубов может сопровождаться обострением воспалительного процесса, который при соответствующих условиях (перенесенные заболевания, переохлаждение и т.д.) осложняется периоститом, остеомиелитом, флегмоной.
Клиническая симптоматика при обострении хронического периодонтита такая же, как при остром, но воспалительный процесс в детском возрасте развивается более агрессивно. В этом определенная роль принадлежит аллергическому фактору. Эту форму периодонтита следует дифференцировать от острого периодонтита и пародонтита.
Дата добавления: 2018-10-27; просмотров: 377; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!