Частичное иссечение измененных тяжей ладонного апоневроза на ладони и на пальцах
Хирургическое вмешательство при этой методике иссечения ладонного апоневроза (перерожденных тяжей его) включает локальное вмешательство в пределах здоровых участков ладонного апоневроза. Как правило, иссечение ладонного апоневроза хирургами производится, начиная с проксимальной части с переходом на пальцы, причем не только продольных и вертикальных тяжей (перегородок), но и поперечных волокон ладонного апоневроза в дистальной части кисти.
Оперативные вмешательства этим больным в основном проводятся под местной инфильтрационной анестезией 0,25% раствором новокаина.
Кожные разрезы на ладони делаются полуовальные или S-образные с переходом на палец (по показаниям) продольным разрезом по локтевому или лучевому краю пальца (пальцев). При наличии дефицита кожи на ладони размерами 1,5x2 см и более проводилась свободная кожная пластика полнослойным перфорированным лоскутом с предплечья или лоскутная кожная пластика на ножке с передней брюшной стенки. Однако, ВСЕ случаи выполнения данного вмешательства закончились неудачей, т.к. в итоге функция кисти после операции не улучшается.
Частичное иссечение только измененных участков ладонного апоневроза при контрактуре Дюпюитрена у всех больных в послеоперационном периоде может привести к распространению патологического процесса на другие оставшиеся тяжи, особенно на тяжи ульнарного края апоневроза. Такое же распространение на тяжи ульнарного края с последующим развитием контрактуры пальцев возможно даже после экзартикуляции пальца в пястнофаланговом суставе. При послеоперационном распространении патологического процесса проявление распространения заболевания по частоте поражения пальцев идет как и при клиническом проявлении контрактуры Дюпюитрена в типичной убывающей последовательности, характерной для этой патологии: IV палец, затем V палец, далее III палец, II палец и I палец. Следует помнить также, что послеоперационное распространение контрактуры Дюпюитрена у некоторых больных может сочетаться с рецидивом заболевания.
|
|
|
Итак, частичное иссечение только измененных тяжей ладонного апоневроза в пределах здоровых тканей позволяет сделать заключение, что в каждом конкретном случае необходимо избрать обоснованный для данного больного объем хирургического вмешательства (иссечения ладонного апоневроза). Поэтому хирургу следует помнить и предвидеть прогноз оперативного вмешательства у каждого больного, а для этого необходимо тщательное обследование больного до операции и установление полного диагноза.
^2. Тотальное иссечение апоневроза на ладони и измененных тяжей на пальцах
|
|
|
Оперативные вмешательства (иссечение ладонного апоневроза) проводились, начиная с проксимальной части кисти, т.е. от карпальной связки, после чего наступало полное обнажение всего подапоневротического пространства (анатомически важных для кисти образований, расположенных под ладонным апоневрозом).
Операции проводились под местной инфильтрационной анестезией при обескровливании операционного поля на плече или предплечье, а также под внутривенной анестезией 2% новокаином или микстом (5% раствор новокаина в сочетании с белковым раствором), или местной анестезией 0,5% раствором новокаина.
Для тотального иссечения ладонного апоневроза в основном применяются разрезы по Дэвису (разрез проходит по проксимальной и дистальной ладонным складкам, и иссечение апоневроза проводится из-под кожного лоскута-мостика). На пальцах проводились Г-образные разрезы. Дефекты кожи устраняются свободной кожной пластикой толстыми расщепленными лоскутами (толщиной 0,7 мм) или же полнослойным перфорированным кожным лоскутом, чаще на «зияющую» рану ладони, которая возникала после устранения контрактуры пальцев. На отдаленных сроках эта обширная операция не предупреждает распространения патологического процесса на неиссеченные тяжи апоневроза на IV-V пальцах, на фасцию тенара и гипотенара, а также рецидивы заболевания, несмотря на радикальность самой операции, так как полностью удаляется анатомический субстрат контрактуры Дюпюитрена.
|
|
|
Рецидивы контрактуры Дюпюитрена на пальцах возможно и не связаны с объемом иссечения апоневроза на ладони, а техническими погрешностями по ходу операции, т.е. нерадикальностью иссечения пораженных тяжей II порядка в пределах пальца.
Как показывают множество клинических наблюдений, период восстановления функции оперированной кисти после тотального иссечения ладонного апоневроза занимает длительное время, что указывает на важнейшие функции этого анатомического образования для кисти и подсказывает о нецелесообразности выполнения данной операции у больных с контрактурой Дюпюитрена пальцев кисти.
^3. Иссечение верхушки - проксимальной части ладонного апоневроза и измененных тяжей на пальцах.
Иссечение только верхушки - проксимальной части ладонного апоневроза (или трапециевидного лоскута в конусе ладонного апоневроза) проводятся под внутривенной местной анестезией новокаином или микстом. Кожные разрезы делаются по проксимальной ладонной складке длиной до 4-х см или же поперечные разрезы между возвышениями тенара и гипотенара. Для удобства иссечения проксимальной части ладонного апоневроза эта поперечная рана дополнительно расширялась по углам кверху и книзу. На пальцах – Г-образные разрезы. Причем всем больным после иссечения ТОЛЬКО верхушки апоневроза, через две недели со дня операции (т.е. после снятия кожных швов) на дистальную часть ладонного апоневроза - на область оставшихся узлов и тяжей рекомендовано проводить ультразвуковую терапию (12 сеансов в дозировке 0,6-0,8 вт/см2 ежедневно).
|
|
|
Однако, как показывается большинством клинических наблюдений, в течение года и позже после иссечения только проксимальной части апоневроза и дополнительной ультразвуковой терапии на дистальный отдел ладонной поверхности кисти наблюдается дальнейшее распространение патологического процесса на продольные тяжи дистального отдела апоневроза и далее на пальцы. Это можно объяснить тем, что после подобной операции сохраняются участки ладонного апоневроза, излюбленно поражаемые патологическим процессом - продольные тяжи ульнарного края в дистальном отделе ладонного апоневроза.
Хотя методика иссечения трапециевидного лоскута в конусе ладонного апоневроза предлагается для практических врачей во всех 3-х изданиях в книге Е.В.Усольцевой и К.И.Машкара «Хирургия заболеваний и повреждений кисти» и эти авторы отмечают преимущества метода, так как, по мнению авторов, проводится иссечение зон повышенной афферентной иннервации ладонного апоневроза, тем не менее, наблюдения не подтверждают высокую эффективность этого метода. Этот способ является самым малотравматичным среди радикальных эффективных способов операций, сокращает сроки восстановления трудоспособности в послеоперационном периоде за счет более раннего восстановления функции пальцев оперированной кисти, особенно после иссечения только проксимальной части ладонного апоневроза. Однако всегда следует помнить, что после этой операции сохраняется кроме средней части ладонного апоневроза и дистальный отдел его с продольными тяжами, на которых и начинается патологический процесс, чаще в ульнарном крае апоневроза - на тяжах к IV-V пальцам. Более того, по мнению автора, предложившего этот метод (П.Д.Топалов, 1954), эта операция позволяет выключить функцию пораженных пучков ладонного апоневроза, вызвав этим атрофию от бездействия, а также выключить поток патологических импульсов в центральную нервную систему и ответные вегетодистрофические реакции. Как показали клинические наблюдения, даже после проведения этой операции в сочетании с ультразвуковой терапией в послеоперационном периоде на дистальный отдел ладонного апоневроза – на область патологического очага – наблюдается прогрессирование заболевания, требующее повторного вмешательства.
^4. Иссечение проксимальной и средней частей ладонного апоневроза и измененных тяжей на пальцах.
Все операции по этой методике проводятся под внутривенной местной анестезией новокаином. Разрезы для иссечения проксимальной и средней частей ладонного апоневроза имеют форму цифры 7, т.е. разрез начинался от карпальной связки и продолжался по ходу проксимальной ладонной складки в лучевую сторону кисти до дистальной ладонной складки и далее по ходу дистальной ладонной складки переходил под углом на локтевой край кисти. Таким образом, образующийся при этом разрезе лоскут отсепаровывался и иссекались проксимальная и средняя части ладонного апоневроза. При наличии контрактуры пальца в пястнофаланговом суставе под углом до 160° контрактура пальца после этого вмешательства всегда устранялась и обычно этим ограничивались, если патологические ткани на ладони не оставались и не пальпировались. При наличии остающихся тяжей и узелков их обычно легко удается иссечь после отсепарования кожи на ладони по нижнему краю раны в дистальном направлении. Однако при контрактуре пальца (пальцев) в проксимальном межфаланговом суставе всегда проводится дополнительный Г-образный разрез на пальце, но этот разрез никогда не соединяется с разрезом на ладони и таким образом иссечение перерожденного тяжа на пальце проводилось из-под кожного мостика-туннеля, что технически представляет значительные трудности. При таком способе иссечения ладонного апоневроза из-под кожного мостика по ходу операции относительно часто повреждаются пальцевые нервы. После иссечения перерожденных тяжей на пальцах из Г-образных разрезов, при возникшем дефиците кожи на пальце производится свободная кожная пластика лоскутом из предплечья или же «излишком» кожи, возникающем после иссечения тяжа на пальце из-за того, что кожа по объему (в поперечном направлении пальца увеличивается из-за «нароста» тканей – «плюс-ткань»), а в продольном направлении кожа пальца находится в состоянии контракции в положении сгибания.
1. Подготовка к операции:
- Обескровливание:
Операцию проводят на обескровленной руке, чтобы гарантировать оптимальные условия видимости и ограничить опасность повреждения важных структур (нервов, кровеносных сосудов, сухожилий).
Оперируемую руку оборачивают резиновым бинтом и на время операции пережимают в плече манжетой под давлением. - Дезинфекция кожи и покрытие стерильной тканью:
Чтобы избежать инфекции, кожу дезинфицируют, а поле операции покрывают стерильной тканью. - Увеличительные очки:
Операцию проводят с применением увеличительных очков, помогающих хорошо различать и тем самым оберегать важные функциональные структуры руки.
2. Последовательность проведения операции:
- Нанесение линии разреза (рис. 4)
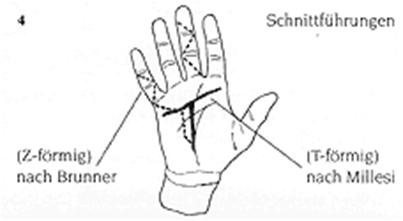
- Кожный разрез
- Осторожное препарирование кожи как можно толще, чтобы не повредить ее кровоснабжение и избежать некроза (омертвения участков кожи).
- Отделение болезненно измененного ладонного апоневроза на высоте запястья.
- Удаление ладонного апоневроза в направлении от запястья к пальцам с постоянным высвобождением сосудисто-нервного пучка, ведущего к пальцам.
- В области пальцев препарирование сосудисто-нервного пучка сложнее, хотя нервы при первичной операции не сращены с тяжами, но они могут ими спиралевидно обвиты (т. н. Iselin-нерв).
- Контрактуры, в большинстве случаев средних суставов, изчезают, как правило, после иссечения рубцовых тяж сами или под давлением. Иногда необходимо оперативное выпрямление сустава, в зависимости от тяжести контрактуры.
- После удаления контрактурных тканей перепроверяется целостность сосудисто-нервного пучка.
- Успех операции можно проверить визуально и на ощупь.
- Прокладка дренажа по методу Редона для отвода послеоперационного кровотечения, чтобы избежать возникновения гематом в области ладони.
- Удаление обезкровливающей манжеты, остановка кровотечения сначала давлением на рану, затем электрокоагуляцией (прижиганием) еще кровоточащих сосудов.
- Наложение шва
- Давящая повязка со стальной ватой
- Иммобилизация с помощью гипсовой шины
Послеоперационное лечение
Дата добавления: 2018-08-06; просмотров: 341; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
