Смена постельного белья поперечным способом
1) Готовим мешок для грязного белья.
2)  Моем руки, надеваем перчатки.
Моем руки, надеваем перчатки.
3) Готовим чистую простыню, скатав ее до середины в поперечном направлении.
4) Приподнимаем голову и верхнюю часть туловища пациента, убираем из-под его головы подушки.
5) Скатываем грязную простыню со стороны изголовья в поперечном направлении до середины кровати.
6) Расстилаем чистую простыню на освободившуюся часть кровати валиком к пациенту.
7) Меняем наволочки, укладываем подушки под голову пациенту.
8) Приподнимаем нижнюю часть туловища пациента и ноги, поддерживая его в области поясницы.
9) Убираем грязную простыню в приготовленный мешок.
10) Расстилаем чистую простыню, заправляя ее края под матрац.
11) Укладываем пациента в удобное положение.
12) Меняем пододеяльник, укрываем пациента одеялом.
13) Убираем мешок с грязным мешком в специальное помещение.
14) Снимаем перчатки, погружаем их в емкость с дезраствором, моем руки.
Смена нательного белья
1) Готовим мешок для грязного белья.
2)  Моем руки, надеваем перчатки.
Моем руки, надеваем перчатки.
3) Приподнимаем верхнюю часть туловища пациента и скатываем грязную рубашку от крестца к затылку, укладываем пациента.
4) 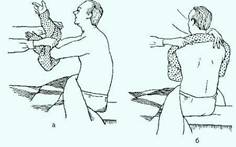 Приподнимаем руки пациента к голове и переводим рубашку через шею, голову и руки пациента. Если одна рука повреждена, снимаем грязное белье со здоровой руки, затем с больной.
Приподнимаем руки пациента к голове и переводим рубашку через шею, голову и руки пациента. Если одна рука повреждена, снимаем грязное белье со здоровой руки, затем с больной.
5) Убираем грязную рубаху в приготовленный мешок.
|
|
|
6) Надеваем чистую рубашку на руки пациента и, приподняв их к голове, переводим рубаху через голову пациента. При повреждении одной руки: надеваем чистое белье сначала на больную руку, затем — на здоровую.
7)  Приподнимаем нижнюю часть туловища пациента и расправляем рубаху от затылка до крестца.
Приподнимаем нижнюю часть туловища пациента и расправляем рубаху от затылка до крестца.
8) Укладываем пациента в удобное положение, укрываем одеялом.
9) Снимаем перчатки, погружаем их в емкость с дезраствором, моем руки.
При смене белья нельзя ни чистое, ни грязное белье класть на тумбочки пациентов или соседние кровати.
Белье меняют регулярно не реже 1 раза в 5 сут, после гигиенической ванны, а при необходимости чаще, по мере загрязнения. Белье неопрятных пациентов, а также белье, загрязненное кровью, гноем, следует менять только в резиновых перчатках и маске.
2) Санитарная обработка поверхностей в помещениях лечебно-профилактических учреждений (ЛПУ) является одним из звеньев в цепи санитарно-противоэпидемических мероприятий, направленных на профилактику внутрибольничной инфекции (ВБИ).
Под санитарной обработкой поверхностей в помещениях ЛПУ подразумевается их очистка от грязи, пыли, субстратов биологического происхождения и дезинфекция, т.е. уничтожение на поверхностях микроорганизмов - возбудителей инфекционных заболеваний.
|
|
|
Воздух и дополнительно поверхности в помещениях ЛПУ обеззараживают ультрафиолетовым облучением с помощью бактерицидных облучателей, которые по месту расположения могут быть потолочными, настенными и передвижными, а по конструкции - открытого (применяют в отсутствие больных), закрытого (возможно применение в присутствии людей) и комбинированного типа.
Санитарно-техническое оборудование протирают ветошью или чистят щетками (ершами), смоченными в дезинфицирующем растворе или используют чистяще-дезинфицирующие средства в виде порошка, пасты, геля или другой готовой формы, рекомендованные для этих целей и обладающие наряду с дезинфицирующими свойствами хорошими потребительскими качествами (моющими, отбеливающими, чистящими, дезодорирующими). Чаще всего это хлорактивные или кислородсодержащие средства.
Уборочный инвентарь: ветошь, салфетки, губки, мочалки и т.д. - после уборки помещения и обработки объектов замачивают в дезинфицирующем растворе, по истечении экспозиции стирают или моют, прополаскивают водопроводной водой, высушивают и хранят в определенном месте. Использованные ветошь, салфетки и т.д. можно продезинфицировать также способом кипячения. Емкости, из которых производилась обработка помещений, освобождают от использованного дезинфицирующего раствора, моют и высушивают. Ерши, щетки замачивают в дезинфицирующем растворе на определенный срок, после чего споласкивают водопроводной водой. Все средства для уборки помещений должны находиться в отдельной комнате, каждое на своем, для него отведенном месте, и быть промаркированы в соответствии с тем, для обработки какого объекта и какого помещения они предназначены. Для каждого помещения и для отдельных объектов должен быть отдельный уборочный инвентарь.
|
|
|
Генеральные уборки в ЛПУ проводятся в соответствии с планом-графиком.
Препарат для проведения дезинфекции и его концентрация выбираются исходя из конкретного инфекционного заболевания. В зависимости от вида медицинского изделия проводят дезинфекцию высокого (ДВУ), промежуточного (ДПУ) и низкого уровней (ДНУ).
Медицинские изделия или инструменты можно условно разделить на несколько видов. "Некритические" контактируют с неповрежденной кожей. "Полукритические" контактируют со слизистыми оболочками или поврежденной кожей. "Критические" проникают в стерильные ткани организма или сосуды, контактируют с кровью или инъекционными растворами, например, хирургические инструменты.
|
|
|
ДВУ используется для обработки "критических" предметов. При этом методе обработки погибают все микроорганизмы, кроме спор бактерий.
ДПУ используется для обработки "полукритических" предметов. При проведении ДПУ погибают вегетативные формы бактерий, в том числе микобактерии, большинство вирусов и грибов. Однако споры бактерий в этих условиях выживают. Мелкие нелипидные вирусы, напримерэнтеровирусы, риновирусы, более устойчивы к бактерицидным средствам. Крупные же липидные вирусы, такие как аденовирусы, вирус гепатита В и ВИЧ, обычно погибают при обработке дезинфектантами промежуточного уровня.
ДНУ используется для обработки "некритических" и некоторых "полукритических" предметов. Например, для обработки ванн, которые применяют при гидротерапии пациентов с поврежденной кожей. После ДНУ погибают вегетативные формы большинства видов бактерий, вирусы и грибы. Не реагируют на этот метод обработки споры бактерий, микобактерии и мелкие нелипидные вирусы.
3) Дреннаж
Все дренажи должны быть стерильными и использоваться только один раз. Хранятся они на стерильном столе или в стерильном растворе антисептика. Перед использованием промываются в стерильном 0,9% раствором натрия хлорида. Трубчатые дренажи вводит в рану или полости врач.
Дренажи могут выводится через рану, но чаще они выводятся через отдельные дополнительные проколы рядом с послеоперационной раной и фиксируются швами к коже. Кожу вокруг дренажа ежедневно обрабатывают 1% раствором бриллиантовой зелени и проводят смену марлевых салфеток - "штанишек". Медицинская сестра наблюдает за количеством и характером отделяемого по дренажу.
При наличии геморрагического содержимого обязательно вызывается врач, измеряется АД и подсчитывается пульс. Дренажная трубка от пациента может удлиняться с помощью стеклянных и резиновых трубок, сосуд, в который она опускается, должен быть стерильным и наполнен на 1/4 часть раствором антисептика. Для профилактики проникновения инфекции по дренажной трубке проводится смена сосуда ежедневно. Пациента укладывают на функциональную кровать так, чтобы дренаж был виден и уход за ним не был затруднён, придают положение, способствующее свободному оттоку отделяемого. При использовании активного дренирования с помощью электроотсоса надо наблюдать за его работой, поддерживая в системе давление в пределах 20-40 мм. рт. ст., за заполняемостью сосуда. При сомнении в проходимости дренажа срочно вызывается врач. По назначению врача отделяемый экссудат может быть направлен на исследование в бактериологическую лабораторию.
Удаление трубчатых дренажей проводит врач. Если дренаж при манипуляциях выпадает из раны или полости, то медицинская сестра срочно сообщает об этом врачу. Использованный дренаж обратно не вводится.
БИЛЕТ №5
1. Особенности размещения больных в хирургическом отделении.
Размещение больных хирургического стационара проводится с учетом характера их заболевания и тяжести общего состояния. Так в общехирургическом отделении должны размещаться раздельно пациенты с гнойными процессами и пациенты, готовящиеся к плановым операциям и перенесшие плановые и экстренные вмешательства при отсутствии гнойных осложнений в послеоперационном периоде. Это делается в целях предупреждения распространения инфекции. В больницах, имеющих несколько хирургических отделений, одно из них обязательно должно быть рассчитано на лечение больных с гнойными заболеваниями и гнойными послеоперационными осложнениями. В таких больницах могут также создаваться специализированные хирургические отделения: травматологическое, урологическое, сердечно-сосудистой хирургии, хирургии легких и др.
2. Дезинфекция воздуха, техника безопасности при этом.
Простое проветривание помещения позволяет снизить количество микробов в воздухе примерно на 80%. Для обеспечения чистоты воздуха палаты необходимо проветривать регулярно: открывать форточки, фрамуги, а в летнее время - окна. Частота и длительность зависят от времени года. В зимнее время проветривание производят не реже 2-3 раз в день, а летом при наличии сеток окна должны быть открыты круглые сутки. Во время проветривания медсестра должна хорошо укрыть больных, следить, чтобы не было сквозняков. Проветривание считается обязательным мероприятием и не подлежит обсуждению со стороны больных.
Операционные, перевязочные, палаты, где находятся больные с гнойно-септическими осложнениями, палаты отделений реанимации и интенсивной терапии обязательно оборудуются стационарными лампами для ультрафиолетового облучения воздуха. В других помещениях хирургического отделения допускается применение передвижных установок.
Прямое облучение проводится при отсутствии в помещении людей. Когда невозможно вывести тяжелых больных, кварцевание проводится рассеянным лучом с использованием специальных экранов.
В оборудованных помещениях, кроме естественной, используется и принудительная вентиляция. Для очистки воздуха промышленность изготавливает специальные фильтры, которые устанавливаются в воздуховоды и вентиляционные люки и обеспечивают задержку до 99,999% микробов, взвешенных в проходящем через фильтр воздухе. Кроме того, для снижения микробной обсемененности воздуха в помещениях используют воздухоочистители передвижные рециркуляционные (ВОПР). Работа их основана на непрерывной циркуляции воздуха через фильтр из ультратонких волокон. Воздухоочистители предназначены для очистки воздуха от пыли и бактерий в помещениях медицинских учреждений. Запыленность и микробная обсемененность помещения снижается в течение 15 минут работы в 7-10 раз.
3. Особенности ухода за больными, оперированными на органах мочевыделительной системы.
У больных, перенесших операцию, надо следить за временными дренажами, применяемыми для отведения мочи из мочевого пузыря. Дренажи могут закупориваться сгустками крови, слизью, отложениями солей, что приводит к задержке мочи.
Необходимо своевременно промывать дренажную трубку, а если нет возможности восстановить проходимость, то заменить ее новой. Делает это врач или специально обученная медсестра. Для профилактики инфекции все дренажные трубки, обеспечивающие отток мочи, соединяются со стерильными сосудами для сбора мочи.
Волосы на коже, окружающей дренажную трубку, тщательно выбривают. Если после операции рекомендовано постоянное ношение мочеприемника, необходимо знать правила ухода за ним. По мере наполнения его снимают, выливают мочу и промывают проточной водой.
Периодически (не реже 1 раза в 2—3 суток) кипятят или обрабатывают дезинфицирующими растворами (перманганатом калия, фурацилином и др.). Для больных с ограниченным объемом движений особое значение имеют своевременная смена повязки, протирание тела и смена белья.
Билет 6
1.Пролежни
\Пролежни - это участки тела лежачего больного, появляющиеся в результате обескровливания и омертвения тканей из-за продолжительного сдавленности или смещения их между скелетом и постелью.
Места образования пролежней
В положении «на спине» пролежни развиваются: в области затылка, лопаток, на локтях, крестце, седалищных буграх, пятках.
положении «на боку»: в области ушной раковины, плечевого, локтевого суставов, бедренного, коленного суставов, на лодыжке.
В положении «сидя»: в области лопаток, крестца, пяток, пальцев стопы.
Профилактика пролежней
В профилактике пролежней нуждаются пациенты, которые пользуются креслом-каталкой, лежачие, страдающие частичной неподвижностью, недержанием мочи и/или кала, истощенные или с ожирением, страдающие сахарным диабетом или после инсульта. Основными принципами профилактики пролежней являются:
уменьшение сдавленности, сдвига или трения;
уменьшение раздражителей кожи;
снижение влажности кожи;
личная гигиена;
полноценное питание;
правильность отправлений мочи и кала. Для уменьшение сдавленности необходим мягкий, упругий матрас, например из поролона толщиной не менее 15 см.
Следует чаще менять положение тела больного - не реже, чем каждые 2-3 часа, в том числе и ночью.
Под костные выступы следует подкладывать валики или мягкие подушки, которые увеличивают площадь соприкосновения тела пациента и поверхности постели.
Белье без швов.
Лечение пролежней заключается в соблюдении трех принципов: следует максимально восстановить кровообращение на месте повреждения, необходимо способствовать отторжению мертвых тканей и нужно помогать заживлению раны.
2.Генеральная уборка
В операционном блоке, отделении общей хирургии, отделении анестезиологии, реанимации и интенсивной терапии, централизованном стерилизационном отделении Генеральная уборка проводится один раз в неделю.
1-ый этап-подготовительный:
-одеть спецодежду, маску, колпак, перчатки, фартук, спецобувь;
-приготовить промаркированный уборочный инвентарь (ведра, тазы, швабры, ветошь и.т.д.);
-приготовить рабочий моющий раствор: 50гр. стирального порошка, 170 мл перекиси водорода до 10 литров воды (20-40 градусов);
-приготовить рабочий дезинфекционный раствор:
0,1% жавель- солида=7 таблеток (60 мин.) или
0,1% деохлора=7 таблеток (60 мин.)
2-ой этап- влажная уборка: -промыть моющим раствором от чистой зоны в стороны грязной зоны (потолок, стены, подоконник, поверхности шкафов, столов и т.д., дверей и пола, радиаторов отопления, водопроводные и канализационные трубы, раковины, ручки кранов, ручки дверей);
3-ий этап-дезинфекция помещения: -промыть дезинфицирующим раствором от чистой зоны в сторону грязной зоны; -залить дезинфицирующий раствор на 60 минут; -промыть чистой водой от чистой зоны в сторону грязной зоны; -протереть чистой ветошью . В оперблоке, в стерильных блоках ЦСО и бактериологической лаборатории-стерильной ветошью.
4-ый этап-кварцевание (2 часа): -включить бактерицидную лампу; -повесить на дверь вывеску «Внимание, включен бактерицидный облучатель!»; -записать время в журнал кварцевания и в журнал проведения генеральной уборки.
5-ый этап-проветривание: -проветрить помещение в течение 15-30 минут в зависимости от сезона.
3.Помощь больному при мочеиспускании в постели
Пациентам, находящимся на постельном, строгом постельном и палатном режимах, выделяют индивидуальные судна и мочеприемники.
Не все пациенты могут свободно помочиться или опорожнить кишечник в постели. Чтобы помочь пациенту, необходимо:
1. Попросить всех, кто может, выйти из палаты, оставив пациента одного на некоторое время.
2. Отгородить пациента ширмой.
3. Подавать пациенту только теплое судно и мочеприемник.
4. Придать пациенту, если нет противопоказаний, более удобное для мочеиспускания и дефекации положение с помощью функциональной кровати или других приспособлений (сидячее или полусидящее).
5. Для обеспечения мочеиспускания можно открыть кран с водой. Звук льющейся воды рефлекторно вызывает мочеиспускание.
Подача судна
Алгоритм действия:
1. Наденьте перчатки.
2. Отгородите пациента ширмой.
3. Ополосните судно теплой водой, оставив в нем немного воды.
4. Левую руку подведите под крестец сбоку, помогая пациенту приподнять таз. При этом ноги у пациента должны быть согнуты в коленях.
5. Подложите под таз пациента клеенку.
6. Правой рукой подведите судно под ягодицы пациента, чтобы промежность оказалась над отверстием судна.
7. Прикройте пациента одеялом и оставьте на некоторое время его одного.
8. По окончании дефекации правой рукой извлеките судно, помогая при этом левой рукой пациенту приподнять таз.
9. Осмотрев содержимое судна, вылейте его в унитаз, судно ополосните горячей водой. При наличии патологических примесей (слизи, крови и так далее), оставьте содержимое судна до осмотра врачом.
10. Подмойте пациента, сменив предварительно перчатки и подставив чистое судно.
11. После выполнения манипуляции уберите судно и клеенку.
12. Судно продезинфицируйте.
13. Накройте судно клеенкой и поставьте на скамеечку под кровать пациента или поместите в специально выдвигающееся устройство функциональной кровати.
14. Уберите ширму.
15. Снимите перчатки, вымойте руки.
БИЛЕТ 7
1. Организация хирургического отделения.
Хирургическое отделение развертывается в больницах на 75 коек и более. В крупных лечебных учреждениях, как правило, бывает несколько хирургических отделений. В больницах, имеющих несколько хирургических отделений, одно из них обязательно должно быть рассчитано на лечение больных с гнойными заболеваниями и гнойными послеоперационными осложнениями. В таких больницах могут также создаваться специализированные хирургические отделения: травматологическое, урологическое, сердечно-сосудистой хирургии, хирургии легких и др.
Для выполнения больным хирургических операций развертывается специальный комплекс помещений, называемый операционным блоком. Существует две системы размещения операционного блока: децентрализованная и централизованная. При первой из них операционный блок развертывается отдельно для каждого хирургического отделения, при второй - для всех хирургических отделений вместе. Централизованную систему предпочтительно использовать в крупных больницах, имеющих несколько хирургических отделений.
Хирургическое отделение имеет палаты для размещения больных, сестринские посты, перевязочные, процедурные, клизменную, ординаторскую, кабинет заведующего, комнаты старшей сестры и сестры хозяйки, столовую, помещения для сортировки и временного хранения грязного белья и предметов уборки, ванную, санитарные узлы и туалеты, подсобные помещения. Размещение больных хирургического стационара проводится с учетом характера их заболевания и тяжести общего состояния. Так в общехирургическом отделении должны размещаться раздельно пациенты с гнойными процессами и пациенты,
готовящиеся к плановым операциям и перенесшие плановые и экстренные вмешательства при отсутствии гнойных осложнений в послеоперационном периоде. Это делается в целях предупреждения распространения инфекции.
Палаты хирургического отделения снабжаются функциональными кроватями, позволяющими придать больному в постели различные положения и легко передвигающимися. У каждого больного должна быть своя прикроватная тумбочка для размещения личных вещей. Для больных с постельным режимом желательно иметь подъемные надкроватные столики. Необходимо чтобы палаты снабжались сигнализационным устройством вызова медицинского персонала.
Сестринский пост обычно располагается в коридоре так, чтобы обеспечить хороший обзор палат. Пост оборудуют шкафами для хранения медикаментов, предметов ухода за больными. Обычно на посту имеется также специальный стол, в ящиках которого хранится документация (листы врачебных назначений, журнал передачи дежурств, журнал для записи больных, готовящихся к обследованию различными методами и др.).
Перевязочные предназначены для проведения больным перевязок и других манипуляций. В общехирургическом отделении организуют 2 перевязочные: "чистую" и "гнойную".
Процедурная — это помещение, в котором проводятся: забор крови из вены на анализы, внутривенное введение лекарственных веществ, заполнение систем для трансфузий, определение группы крови и резус-фактора, выполнение проб на индивидуальную совместимость крови. Оборудование процедурной: шкаф или стол для хранения медикаментов; биксы со стерильными перевязочными материалами, шприцами, иглами, системами для внутривенных вливаний и др.
Клизменная - специальное помещение для постановки клизм. Здесь можно также осуществлять промывание желудка, катетеризацию мочевого пузыря.
Ординаторская - рабочее место врачей, где они оформляют различную медицинскую документацию. В ординаторской расставляется необходимая для работы врачей мебель (столы, стулья, книжный и платяной шкафы), обычно оборудуется полка с отсеками по числу палат для хранения историй болезни, устанавливается панельный негатоскоп.
Комната старшей сестры обычно используется не только как ее рабочее место, но и как помещение для хранения медикаментов, других изделий медицинского назначения. Старшая сестра ведет медицинскую документацию: журнал учета лекарственных средств, журнал учета больничных листов и др.
В комнате сестры-хозяйки обычно хранятся спецодежда медперсонала, белье для больных.
2. Первая помощь при рвоте.
Первое, что необходимо сделать – а точнее не делать – не мешать больному закончить рвотный процесс.
Для облегчения состояния больного при рвоте необходимо удобно посадить его, на грудь положить полотенце или клеёнку, ко рту поднести ведро или тазик. В крайнем случае, уложить его в постель, свесить голову набок (голова должна в этом случае по уровню быть ниже туловища), подставить тазик.
После того, как основная масса содержимого желудка выйдет, больному необходимо дать стакан воды прополоскать рот, уложить в постель (если не сделали этого ранее).
Остановить рвоту помогут такие лекарственные препараты, как церукал и мотилиум (назначение и дозировки обычно указываются в инструкции). Также остановить рвоту смогут помочь несколько мятных капель, кусочек льда.
Если же рвота имеет причиной укачивание, «морскую болезнь», то попробуйте дать больному скополамин, придерживаясь инструкции. Какое-то время постараться обойтись без еды, можно дать активированный уголь (хорошо связывает токсины) из расчёта одна таблетка на десять килограммов веса больного.
Рвота обезвоживает организм, поэтому для восстановления водно-соляного баланса больному необходимо давать обильное питьё, используя для этих целей глюкозосолевые растворы.
3. Уход и наблюдение за дренажами брюшной полости.
Основные задачи при уходе за дренажами: обеспечение условий для постоянного оттока гнойных ран и полостей.
Это сводится к выполнению следующих требований: 1. Следить за состоянием дренажной трубки. Она должна быть фиксирована коже-шелковой лигатурой с помощью лейкопластыря. Запрещено допускать выпадение дренажа — это может привести к тяжелым осложнениям.
2. Вести контроль за целостностью дренажной системы. Дренажная трубка не должна перегибаться или сдавливаться в глубине, либо вне раны. 3. Дренирование должно обеспечить отток содержимого на протяжении срока лечения раны или полости. При нарушении оттока следует провести промывание дренажной системы антисептическими растворами фурациллина 1:5000 или диоцида 1:1000. 4. Осуществлять ежедневную замену на стерильную всей периферической части дренажной системы, гранулированная в сосуде для сбора отделяемого. 5. Свободный конец дренажной трубки, в которой фиксирован резиновый палец от перчатки с отверстием на конце, должен постоянно находиться в антисептическом растворе, которым заранее заполнен сосуд. При этом следует контролировать состояние уровня жидкости, емкости и осуществлять его своевременное опорожение.
Кожу вокруг дренажа ежедневно обрабатывают 1% раствором бриллиантовой зелени и проводят смену марлевых салфеток - "штанишек". Медицинская сестра наблюдает за количеством и характером отделяемого по дренажу.
Билет 8
Вопрос 1 техника проведения очистительной клизмы
Последовательность действий:
1. Налить в кружку Эсмарха 1,0-1,5 л воды комнатной температуры (20° С, при атоническом запоре температура воды должны быть ниже 12 ° С, при спастическом - выше, до 42° С); для разжижения и облегчения выведения кала в воду можно добавить масло (подсолнечное, касторовое, вазелиновое).
2. Открыть вентиль на резиновой трубке и заполнить ее водой. Закрыть вентиль.
3. Подвесить кружку на стойку, смазать ее наконечник.
4. На кушетку, покрытую клеенкой, свисающей в таз, уложить больного на левый бок; ноги больного согнуты в коленях и слегка приведены к животу. Если больного невозможно уложить на бок, клизму ставят в положении на спине.
5. Объяснить больному, что он должен постараться задержать воду в кишечнике на несколько минут для лучшего разжижения каловых масс
6. I и II пальцами левой руки раздвинуть ягодицы, а правой рукой осторожно ввести наконечник в анальное отверстие, продвигая его в прямую кишку по направлению к пупку (на 3-4 см), а затем параллельно позвоночнику (на 8-10 см).
7. Приоткрыть вентиль - вода начнет поступать в кишечник (но не слишком быстро, т.к. это может вызвать боли). Если вода не поступает в кишечник поднять кружку выше или попробовать изменить положение наконечника (провести глубже или слегка вытянуть наружу), если это не помогает - извлечь наконечник, промыть его под сильной струей воды (возможно, он забился каловыми массами) и ввести вновь.
8. После введения воды в кишечник закрыть вентиль и осторожно извлечь наконечник
9. Быстро подать судно (если процедура выполнялась не в "клизменной")
Вопрос 2 управление функциональной кроватью в послеоперационном периоде
Как пользоваться функциональной кроватью
Для тяжелобольных нужны специальные функциональные кровати, которые позволяют обеспечить требуемое положение (например, полусидячее и др.). Функциональная кровать состоит из рамы с панелями, двух спинок, двух боковых решеток, надкроватного столика и корзины. Панель кровати составлена из трех подвижных секций: головной, тазобедренной и ножной.
Боковые решетки у функциональной кровати съемные и могут использоваться для обеспечения безопасности детей младшего возраста или как вспомогательные устройства, с помощью которых бинтами можно фиксировать руки и ноги больного при проведении длительных внутривенных вливаний и т.д. Надкроватный столик состоит из подноса и двух ножек и устанавливается непосредственно над кроватью перед лицом больного, если последний находится в полусидячем положении. Имеется корзина для горшка.
Вопрос 3 Особенности работы медсестры в отделении реанимации
Работа сестер в отделениях реанимации и интенсивной терапии
Старшая сестра отделения (палаты) должна иметь достаточный стаж и опыт работы по анестезиологии и реанимации, быть знакомой с существующими положениями о правах и обязанностях среднего медперсонала. Она организовывает труд всего среднего медперсонала палат, составляет график работы, дежурств и отпусков, обеспечивает соблюдение внутреннего распорядка и техники безопасности в отделении, следит за соблюдением санитарно-гигиенического режима, за пополнением отделения медикаментами, оборудованием, его эксплуатацией и ремонтом, правильным хранением и учетом сильнодействующих и ядовитых средств, контролирует стерилизацию инструментов и аппаратуры, а также перевязочного материала. Вместе с заведующим отделением она осуществляет мероприятия по повышению квалификации среднего медицинского персонала и систематически повышает свою квалификацию на курсах один раз в 3 года.
Палатная сестра отделения реанимации и интенсивной терапии проводит основную работу по интенсивному наблюдению за больными и их лечению. Одна сестра обслуживает 3 больных.
Работу необходимо организовать так, чтобы медсестра могла осуществлять все необходимые действия, не выходя из палаты. Для этого следует разместить ее рабочее место с необходимыми медикаментами и приспособлениями в самой палате.
Медицинская сестра обязана осуществлять общее наблюдение за больным и вносить все сведения о его состоянии и проведенных лечебных процедурах в специальную карту; строжайше соблюдать санитарно-гигиенический режим, осуществлять уход за больным, а также туалет трахеи и бронхов у больных, находящихся на продленной искусственной вентиляции легких.
Медицинская сестра должна уметь:
1) ввести желудочный зонд и удалить содержимое из желудка,
2) катетеризировать мягким катетером мочевой пузырь и осуществлять его промывание;
3) подключать наиболее часто используемую контрольно-диагностическую и лечебную аппаратуру (электрокардиограф, электроэнцефалограф, наркозный аппарат);
4) осуществлять подкожные, внутримышечные и внутривенные инъекции лекарственных веществ;
5) подготовить систему для внутривенных введений крови, а также плазмо- и кровезамещающих растворов;
6) определить группу крови и резус-фактор;
7) обращаться с катетером, проведенным в подключичную и другие магистральные вены;
8) осуществлять асептичные введения растворов анестезирующих веществ через катетер, находящийся в перидуральном пространстве;
9) проводить ингаляцию кислорода и наркотических смесей в послеоперационном периоде, а также осуществлять другие лечебные ингаляции;
10) грамотно помогать врачу-анестезиологу при проведении эндотрахеального наркоза.
Кроме этого, медсестра должна знать основные фармакологические вещества, применяемые при лечении больных, находящихся в палате реанимации и интенсивной терапии и правила их хранения, уметь их выписывать; владеть методами простейшей сердечной и дыхательной реанимации; уметь применять ручные дыхательные приспособления типа РПА-2 или РДА-2, а также владеть методами стерилизации аппаратуры и инструментария.
Осуществляя наблюдение за больным, сестра через определенные промежутки времени вносит в карту данные о его состоянии. При этом она отмечает:
1) состояние сознания и активность больного;
2) окраску кожных покровов и слизистых оболочек;
3) частоту пульса и величину артериального давления;
4) характер и частоту дыхания;
5) температуру тела, измеренную в подмышечной впадине и прямой кишке (измеряется по показаниям, но не реже 3 раз в сутки);
6) величину центрального венозного давления;
7) состояние передней стенки живота, а также отхождение или неотхождение газов.
Гигиенический и лечебно-профилактический уход включает в себя такие мероприятия, как мытье или другую санитарную обработку, подмывание больного, смену белья и перестилание постели. В системе этих мероприятий важное место занимает профилактика пролежней, которая заключается в периодическом поворачивании больного, активном массаже всего тела и протирании кожи камфорным спиртом, подкладывании под крестец наполненного воздухом резинового круга, а под пятки - ватно-марлевых колец.
Особое значение имеет уход за полостью рта, так как она является одной из самых инфицированных областей тела. Рот прополаскивают после каждого приема пищи слабым раствором перманганата калия. Палочкой с ватным тампоном, смоченным 5% раствором борной кислоты, 2-3 раза в день интенсивно протирают десны, зубы, язык и внутреннюю поверхность щек. При наличии трещин в углах рта их смазывают стерильным вазелином.
Для предотвращения развития острого воспаления околоушной железы больному 3-4 раза в день дают лимон для стимуляции слюноотделения или закапывают на язык 3-4 капли 2% раствора пилокарпина.
При грибковом поражении полости рта (кандидозе), которое выражается в появлении белых плотных налетов на языке и слизистой оболочке щек, их снимают тампоном, смоченным 10-15% раствором гидрокарбоната натрия. Мелкие язвочки обрабатывают 5% раствором аскорбиновой кислоты. Для уменьшения чувства жажды и сухости во рту губы и язык больного смачивают обильно увлажненным марлевым шариком или тампоном. Обязательно ведется учет выпитой и выделенной жидкости.
Если больной самостоятельно не может мочиться, то ему на область мочевого пузыря кладут грелку или применяют катетеризацию, после чего промывают мочевой пузырь 30 мл раствора фурацилина 1:1000.
При задержке стула и явном наличии содержимого в толстой кишке ее опорожняют с помощью клизмы.
Глаза ежедневно 2 раза в день промывают теплым 3% раствором борной кислоты с помощью марлевого тампона.
Слуховые проходы должны быть освобождены от серных пробок. Для этого вначале в них закапывают 3% раствор перекиси водорода, а затем осторожно прочищают ватными турундами.
Носовые ходы, если в них появляются корочки, прочищают ватными турундами, пропитанными вазелином.
Сестра палаты принимает участие в кормлении тяжелобольных. У больных, находящихся в бессознательном состоянии, осуществляется введение пищи через желудочный зонд. В отделении могут находиться больные, которых приходится кормить через гастростому, а также больные, получающие парентеральное питание, которое также должна проводить сестра.
Значительную часть времени сестра тратит на профилактику осложнений со стороны органов дыхания. Каждому больному назначаются дыхательная гимнастика и активный двигательный режим уже с первых часов после операции. Используются глубокое дыхание, надувание резиновых игрушек (или продувание воздуха через жидкость), применяется ингаляция подогретого аэрозоля 5% раствора гидрокарбоната натрия и протеолитических ферментов, поколачивание и массаж грудной клетки, введение увлажненного кислорода. Применяются банки и горчичники, а также горчичные обертывания
Билет№10
Вопрос 1 помощь больному при мочеиспускании в постели
Подача судна
Оснащение: судно, клеенка, ширма, перчатки.
Алгоритм действия:
1. Наденьте перчатки.
2. Отгородите пациента ширмой.
3. Ополосните судно теплой водой, оставив в нем немного воды.
4. Левую руку подведите под крестец сбоку, помогая пациенту приподнять таз. При этом ноги у пациента должны быть согнуты в коленях.
5. Подложите под таз пациента клеенку.
6. Правой рукой подведите судно под ягодицы пациента, чтобы промежность оказалась над отверстием судна.
7. Прикройте пациента одеялом и оставьте на некоторое время его одного.
8. По окончании дефекации правой рукой извлеките судно, помогая при этом левой рукой пациенту приподнять таз.
9. Осмотрев содержимое судна, вылейте его в унитаз, судно ополосните горячей водой. При наличии патологических примесей (слизи, крови и так далее), оставьте содержимое судна до осмотра врачом.
10. Подмойте пациента, сменив предварительно перчатки и подставив чистое судно.
11. После выполнения манипуляции уберите судно и клеенку.
12. Судно продезинфицируйте.
13. Накройте судно клеенкой и поставьте на скамеечку под кровать пациента или поместите в специально выдвигающееся устройство функциональной кровати.
14. Уберите ширму.
15. Снимите перчатки, вымойте руки.
Иногда описанный выше метод подачи судна использовать невозможно, так как некоторые тяжелобольные пациенты не могут приподниматься. В данной ситуации можно поступить следующим образом.
Алгоритм действия:
1. Наденьте перчатки.
2. Отгородите пациента ширмой.
3. Поверните пациента слегка набок, при этом ноги у пациента согнуты в коленях.
4. Подведите судно под ягодицы пациента.
5. Поверните пациента на спину так, чтобы его промежность оказалась над отверстием судна.
6. Укройте пациента и оставьте его на некоторое время одного.
7. По окончании дефекации поверните пациента слегка набок.
8. Уберите судно.
9. Осмотрев содержимое судна, вылейте его в унитаз. Ополосните судно горячей водой.
10.Сменив перчатки и подставив чистое судно, подмойте пациента.
11. После выполнения манипуляции уберите судно и клеенку.
12. Продезинфицируйте судно.
13. Уберите ширму.
14. Снимите перчатки, вымойте руки.
Кроме эмалированного судна, широко используют и резиновое. Резиновое судно применяют для ослабленных пациентов, при наличии пролежней, при недержании мочи и кала. Не следует туго надувать судно, так как оно будет оказывать значительное давление на крестец.
Надувной валик резинового судна (то есть, та часть судна, которая будет соприкасаться с пациентом) необходимо покрыть пеленкой. Мужчинам одновременно с судном подают и мочеприемник.
Подача мочеприемника
Для опорожнения мочевого пузыря пациентам подают мочеприемники. Мочеприемники для мужчин и женщин различаются по устройству воронки. У мужского мочеприемника имеется направленная кверху труба, у женского в конце трубы воронка с отогнутыми краями, расположенная более горизонтально. Но женщины при мочеиспускании чаще пользуются судном.
Прежде чем подать пациенту мочеприемник, следует ополоснуть его теплой водой. Содержимое мочеприемника выливают и ополаскивают его теплой водой.
Для удаления резкого аммиачного запаха мочи мочеприемники ополаскивают слабым раствором хлористоводородной кислоты или перманганата калия.
При недержании мочи применяют постоянные резиновые мочеприемники, которые крепятся с помощью тесемок к телу пациента. После применения мочеприемники необходимо дезинфицировать.
Запомните!
Пациентам, находящимся на постельном, строгом постельном и палатном режимах, выделяют индивидуальные судна и мочеприемники.
Не все пациенты могут свободно помочиться или опорожнить кишечник в постели. Чтобы помочь пациенту, необходимо:
1. Попросить всех, кто может, выйти из палаты, оставив пациента одного на некоторое время.
2. Отгородить пациента ширмой.
3. Подавать пациенту только теплое судно и мочеприемник.
4. Придать пациенту, если нет противопоказаний, более удобное для мочеиспускания и дефекации положение с помощью функциональной кровати или других приспособлений (сидячее или полусидящее).
5. Для обеспечения мочеиспускания можно открыть кран с водой. Звук льющейся воды рефлекторно вызывает мочеиспускание.
Оснащение: чистый теплый мочеприемник (стеклянный, пластиковый), клеенка, марлевая салфетка, ширма.
Алгоритм действия
1. Поставьте у кровати ширму;
2. Откиньте одеяло, попросите больного согнуть в коленях ноги и развести бедра. Если он не в состоянии сделать это, помогите ему;
3. В левую руку возьмите марлевую салфетку, оберните ею половой член больного; мочеприемник возьмите в правую руку;
4. Введите половой член в отверстие мочеприемника, поставьте его между ног больного, марлевую салфетку снимите;
5. Прикройте больного одеялом и оставьте одного;
6. Уберите мочеприемник, клеенку, укройте больного, уберите ширму;
7. Продезинфицируйте мочеприемник
Вопрос 2 патологические выделения требующие срочного вмешательства врача
В инете ничего не нашел , но это тип: 1 Рвота типа кофейной гущи ( симптом ЖК кровотечения) 2 Алая пенистая кровь из рта ( симптом легочного кровотечения) 3 Милена ( дегтеобразный, черный стул – симптом кишечного кровотечения) 4 Красно-коричневая кровь ( красная -кровь , коричневая – некроз , интоксикация , отказ почек ) 5 Гнойное выделения из раны ( Возможен сепсис и заражение
Вопрос 3 наблюдение за больными оперированными на органах грудной клетки
Уход за больными после операций на грудной полости
Больного из операционной доставляют в послеоперационную палату. При транспортировке больного обязательно сопровождает анестезиолог, готовый буквально на ходу оказать помощь в случае развития осложнений: рвоты, аспирации, остановки дыхания, сердца и т. д.
Как правило, в первые двое суток после операции на легких назначается индивидуальный сестринский пост. Через каждый час измеряют артериальное давление, частоту пульса и дыхания, систематически производят рентгеновские снимки, анализы крови и мочи. Это дает возможность заметить остро или постепенно возникают осложнения. Все эти данные фиксируются на специальном листе, на котором лечащим врачом составлен почасовой график назначений. Кроме того, в первые два дня производится измерение диуреза и количества выпитой жидкости.
Больного, доставленного из операционной, укладывают на спину в предварительно согретую постель, тепло укрывают, к ногам кладут грелку. В связи с явлениями гипоксии, развивающимися после операции на легких, показана кислородная терапия. Для этого с помощью резиновых трубок подводят увлажненный кислород к ноздрям больного. Вдыхание кислорода уменьшает явления аноксии, снижает давление в сосудах малого круга кровообращения, уменьшает транссудацию плазмы крови в альвеолы, увеличивает удаление углекислоты и других кислых продуктов обмена веществ из крови, повышает насыщение артериальной крови кислородом.
Через 6-8 ч после выхода больного из наркоза приподнимают головной конец кровати и придают больному полусидячее положение. В этом положении больной активен, дыхательные движения более свободны. Известно, что ЖЕЛ даже у здоровых людей, когда они находятся в горизонтальном положении, снижается на 200-300 мл.
Ходить по палате рекомендуется со 2-3-х суток. Большое значение имеет проводимая лечебная физкультура. Она поднимает общий тонус, улучшает аппетит, способствует откашливанию мокроты, повышает вентиляцию легких, снижает предпосылки к венозному тромбозу (движение конечностями, поворот туловища, перкуссионный массаж грудной клетки). Со 2-3-го дня для лучшего расправления оставшейся части легкого предлагают упражнения с надуванием резиновых шаров (3-4 раза в день).
Вопросы питания не представляют каких-либо особенностей. Первые 2-3 дня после операции – щадящий стол и соки. С активизацией больного и улучшением общего состояния диету быстро расширяют.
Одной из главных задач после частичных резекций легких является обеспечение полноценного и быстрого расправления легкого. После резекций легкого дренирование плевральной полости обязательно. Предпочтение отдается двум дренажам, которые ставят в стандартных точках: во II-III межреберьях по среднеключичной линии и в VIII межреберье по заднеподмышечной линии.
Верхний дренаж обеспечивает расправление легкого за счет эвакуации воздуха из плевральной полости. Нижний дренаж нужен для выведения воспалительного экссуда и крови. В клинике применяют подводный дренаж с помощью банки Боброва. Если сразу после операции легкое не удается расправить, поступление газа не прекращается, то используется активная аспирация с небольшим вакуумом (не менее 15 см водного столба).
Контроль за расправлением легкого осуществляется путем наблюдения за дренажами, а также аускультацией, перкуссией и рентгеноскопией. Поступление воздуха по дренажам указывает, что легкое не расправлено и что нет существенных нарушений бронхиальной проходимости. Рентгеноскопия на этом этапе нужна для того, чтобы установить степень спадения легкого, отсутствие сегментарных ателектазов, сгустков крови в полости плевры. Прекращение поступления воздуха может быть результатом трех причин: полного расправления легкого, ателектаза и нарушений в системе аспирации. Ясное везикулярное дыхание над оперированным легким и нормальное положение средостения, определяемое пальпацией верхушечного толчка и перкуссией, подтверждают диагноз расправления легкого. Наоборот, отсутствие дыхательных шумов, притупление перкуторного звука над оперированным легким и смещение средостения в сторону операции – симптомокомплекс ателектаза. Отсутствие дыхательных шумов без притупления перкуторного звука бывает при скоплении газа из-за непроходимости дренажа. Таким образом, когда дренажи перестают функционировать, врач должен решить на основании данных перкуссии и аускультации, нет ли показаний к срочному рентгенологическому обследованию.
«Плановый» рентгенологический контроль до полного расправления легкого и удаления дренажей должен быть ежедневным. В раннем послеоперационном периоде предпочтительна рентгеноскопия. Она позволяет исследовать больного в нескольких проекциях, определить функциональные симптомы (подвижность диафрагмы, признак Гольцкнехт-Якобсона), четко выявить горизонтальные уровни жидкости, наметить точку для плевральной пункции.
При удалении дренажей необходимо соблюдать большую осторожность, чтобы во время этой процедуры не впустить воздух в плевральную полость. Чтобы избежать этого, необходимо удалять дренажи только на активной аспирации. По извлечении дренажа желательно наложить на края кожной раны 1-2 шелковых шва.
После операции грудная полость должна быть ушита герметично. Это имеет особенно большое значение при тотальном удалении легкого. Негерметичность раны приводит к тому, что воздух из плевральной полости при кашле вытесняется под кожу, а это ведет к развитию подкожной эмфиземы. Вслед за нарастанием подкожной эмфиземы увеличивается и отрицательное давление
в остаточной плевральной полости с соответствующим смещением средостения в больную сторону. Дальнейший уход за раной включает профилактику инфекции, так как из раны она легко проникает в плевральную полость и нередко вызывает вторичную эмпиему. При малейших признаках инфекции кожные швы раны должны быть частично сняты, чтобы обеспечить выход гноя наружу, иначе он попадет в плевральную полость. Края раны в таких случаях обкалывают раствором антибиотика, что способствует борьбе с начинающейся инфекцией.
Борьба с болями. Послеоперационный болевой синдром отрицательно влияют на течение болезни. У больных после операции на грудной клетке наблюдаются: 1) поверхностное дыхание с нарастающим цианозом; 2) задержка бронхиального секрета из-за подавления кашля с последующими явлениями асфиксии; 3) нарастание сердечной слабости из-за аноксемии и смещения средостения. Наиболее действенной мерой против этих болей является назначение наркотических анальгетиков в сочетании с ненаркотическими.
Билет№11
1. Кормлениебольного в постели
Кормление тяжелобольного ложкой
Цель: кормление пациента.
Показания: невозможность самостоятельно принимать пищу.
Подготовка к процедуре:
1. Уточнить у пациента любимые блюда и согласовать меню с лечащим врачом или диетологом.
2. Предупредить пациента за 15 мин о том, что предстоит приём пищи и получить его согласие.
3. Освободить место на тумбочке и протереть ее, или придвинуть прикроватный столик, протереть его.
4. Помочь пациенту занять высокое положение Фаулера.(Положение Фаулера можно назвать положением полулежа и полусидя.)
5. Помочь пациенту вымыть руки и прикрыть его грудь салфеткой.
6. Вымыть руки.
7. Принести пищу и жидкость, Предназначенные дня еды и питья: горячие блюда должны быть горячими, холодные-холодными.
8. Спросить пациента, в какой последовательности он предпочитает принимать пищу.
Выполнение процедуры:
9. Проверить температуру горячей пищи, капнув несколько капель себе на тыльную поверхность кисти.
10.Предпожить выпить (лучше через трубочку) несколько глотков жидкости.
11.Кормить медленно.
12. Называть каждое блюдо, предлагаемое пациенту.
l3.Наполнить ложку на 2/3 твёрдой (мягкой) пищей.
14.Коснуться ложкой нижней тубы, чтобы пациент открыл рот.
15.Прикоснуться ложкой к языку и извлечь пустую ложку.
16.Дать время прожевать и проглотить пищу.
17.Предпагать питьё после нескольких ложек твердой (мягкой) пищи.
2. Виды клизм и техника их постановки
Очистительные клизмы. Очистительные клизмы ставят при запорах, перед рентгенологическим исследованием желудочно-кишечного тракта, перед операцией, за 30-40 мин. перед лекарственной и питательной клизмами, перед родами, абортами и др. Применяются для очищения нижнего отдела кишечника от каловых масс и газов. Действуют мягко, опорожняется лишь нижний отдел кишечника и общей перистальтики не возникает. Больному не приходится сильно тужиться и действие клизмы наступает через несколько минут.
Для постановки очистительной клизмы взрослым используют кружку Эсмарха, представляющую собой резервуар (стеклянный, резиновый) ёмкостью 1,5-2 л, от которого отходит резиновая трубка длиной 1,5 м и диаметром 1 см. Ближе к свободному концу имеется кран, регулирующий поступление воды в кишечник. На этот конец трубки устанавливают прокипяченный пластмассовый наконечник длиной 8-10 см с ровными краями.
В хорошо промытый или простерилизованный кипячением резервуар наливают 1,5-2 л воды комнатной температуры, открывают кран, чтобы спустить небольшое количество воды и выпустить из резиновой трубки воздух.
Больного укладывают на кровать, ближе к краю, на левый бок с согнутыми и подтянутыми к животу ногами. Под ягодицы подкладывают клеёнку, свободный край которой опускают в ведро или таз на случай, если больной не удержит воду. Хорошо смазав наконечник вазелином и предварительно пальцами левой руки раздвинув ягодицы больного, начинают вводить наконечник в заднепроходное отверстие на глубину 6-10 см, сначала прямо по направлению к пупку, а затем параллельно продольной оси тела. Открывают кран или зажим, затем постепенно поднимают вверх резервуар и вода не слишком быстро поступает в кишечник, что очень важно. Оставив на дне немножко воды, чтобы в кишечник не попал воздух, закрывают кран, регулирующий поступление жидкости, и постепенно вращательными движениями извлекают наконечник. Желательно, чтобы больной удерживал воду в течение 10 минут. Для этого он должен лежать на спине и глубоко дышать.
По окончании процедуры наконечник надо хорошо вымыть мылом под струёй тёплой воды и прокипятить, кружку промыть.
Детям для постановки очистительной клизмы используют резиновую грушу или баллончик с наконечником.
Действие очистительных клизм основано на возбуждении перистальтики кишечника водой, на размягчении и раздроблении каловых масс, вследствии чего они легко выходят наружу.
Лекарственная клизма
Если введение лекарств через рот невозможно или противопоказано, их можно вводить через прямую кишку, где лекарства всасываются и быстро попадают в кровь, минуя печень. Различают лекарственные клизмы местного действия и общие. Первые применяются с целью уменьшить воспалительный процесс в толстом кишечнике, а вторые — для введения в организм лекарственных веществ, иногда в течение длительного времени.
Лекарственные клизмы в основном являются микроклизмами, так как содержимое их не должно превышать 50-100 мл. Температура лекарственного вещества должна быть не менее 40о, так как более низкая температура будет вызывать позывы на дефекацию и лекарство не всосётся.
Как отмечалось выше, лекарственные клизмы проводятся через 30-40 мин. после очистительной. При этом, независимо от возраста, используют резиновую грушу с наконечником, предварительно прокипятив их 20-30 мин. Больной лежит на левом боку с согнутыми в коленях ногами и притянутыми к животу. Раздвигая пальцами левой руки ягодицы, правой вводят хорошо смазанный вазелином наконечник в прямую кишку. Затем лекарственное вещество медленно выжимают из груши, таким образом лекарство поступает в прямую кишку малыми порциями под небольшим давлением. Далее на некоторое время сжимают ягодицы, чтобы предотвратить обратный выход жидкости из кишечника,
Чтобы не вызывать механического, термического и химического раздражения кишечника, надо вводить в него лекарства в сравнительно малой концентрации, разведённые в тёплом физиологическом растворе или обволакивающим веществом (отвар крахмала в количестве до 5 г).
Чаще всего при микроклизмах вводятся обезболивающие, успокаивающие и снотворные вещества. Для возмещения большой потери крови или жидкости применяют лекарственные клизмы длительного действия (капельный метод введения). Вводится в большом количестве 5% раствор глюкозы с физиологическим раствором.
Сифонная клизма применяется в тех случаях, когда необходимо срочно промыть кишечник (например, при отравлениях или интоксикациях продуктами обмена веществ). Также постановка сифонной клизмы показана при кишечной непроходимости в качестве предоперационной подготовки, при длительных запорах, с которыми не удается справиться с помощью очистительной клизмы.
Для постановки клизмы нужны большая воронка (емкостью от 0,5 до 2 л), длинная (1,5 м) трубка с гибким наконечником (30 см) и большое количество теплой чистой воды, слабого раствора марганцовокислого калия или 2%-ногораствора гидрокарбоната натрия.
В среднем на одну клизму расходуется 10-12 литров жидкости.
Техника постановки сифонной клизмы следующая: гибкий наконечник трубки смазывается вазелином и вводится в прямую кишку на глубину 20-30 см. Сифонная клизма основывается на принципе сообщающихся сосудов: к свободному концу трубки подсоединяется воронка, которая удерживается чуть выше уровня таза пациента. Воронка заполняется жидкостью до краев и поднимается вверх, после чего жидкость под действием силы тяжести самостоятельно поступает в кишечник. В этот момент важно следить за уровнем жидкости в воронке с тем, чтобы, когда он достигнет узкой части воронки, немедленно опустить ее вниз. Как только воронка оказывается ниже уровня тела больного, жидкость из кишечника поступает обратно вместе с каловыми массами и пузырьками газа. Отсутствие их говорит о кишечной непроходимости. Жидкость выливается в ведро, и процедура повторяется до тех пор, пока промывные воды не станут чистыми.
Питательная клизма
В тех случаях, когда нельзя вводить питательные вещества через рот, их можно вводить через прямую кишку, что является одним из видов искусственного кормления. Применение питательных клизм очень ограничено, так как в нижнем отрезке толстого кишечника, куда поступает содержимое, введённое с помощью клизмы, всасываются только вода, физиологический раствор, раствор глюкозы и спирт. Частично всасываются белки и аминокислоты.
Питательные клизмы могут быть только дополнительным методом введения питательных веществ.
Объём питательной клизмы не должен превышать 1-го стакана. Как правило питательная клизма ставится через час после очистительной и полного опорожнения кишечника. Температура вещества должна быть 38-40о. Питательные вещества могут быть различными, но лучше всего брать те, которые хорошо всасываются в прямой кишке (20% раствор глюкозы, мясной бульон, молоко, сливки).
Ставить питательную клизму рекомендуется не чаще 1-2 раза в день, так как можно вызвать раздражение прямой кишки. Если появляется раздражение прямой кишки, надо сделать перерыв в несколько дней.
Питательная жидкость вводится медленно, под небольшим давлением через глубоко вставленный наконечник резинового баллончика. Больной лежит на левом боку с согнутыми в коленях ногами. После клизмы больной должен полежать спокойно около часа.
Лучше всего питательную жидкость вводить капельным путём. Этот метод имеет некоторые преимущества:
жидкость, поступая в прямую кишку по каплям, всё время всасывается;
она не растягивает кишечник и не повышает внутрибрюшное давление;
не вызывает перистальтики кишечника;
не препятствует выделению газов;
не вызывает болей.
Медицинская сестра должна строго соблюдать все правила постановки клизмы, чтобы получить желаемый эффект лечения.
3.Уход и наблюдение за больными, опрериванными на толстом кишечнике.
Уход за больными, перенесшими операции на толстой кишке. Сложности послеоперационного периода обусловлены анатомофизиологическими особенностями толстой кишки: ее исключительно важной ролью в обмене веществ, высокой бактериальной обсемененностью слизистой оболочки, особенностями кровоснабжения. Наиболее распространенной операцией является резекция (удаление части кишки) с наложением межкишечного анастомоза или выведением кишки на переднюю брюшную стенку (колостома). Послеоперационный период у больных, перенесших подобные операции, отличается сравнительно тяжелым течением, существенными нарушениями гомеостаза, выраженным парезом кишечника, высокой степенью риска послеоперационных осложнений, в том числе и таких грозных, как несостоятельность швов кишечной стенки. При наблюдении и уходе за больными, оперированными на толстой кишке, следует помнить:
— о необходимости соблюдения постельного режима в течение 4—5 сут после операции, проведения в эти дни профилактики пролежней и застойной пневмонии; активизация таких больных должна быть строго дозированной и максимально осторожной;
— о вреде ранней стимуляции кишечника (мероприятия по борьбе с парезом кишечника проводят с 3—4-х суток послеоперационного периода, отдавая предпочтение медикаментозной стимуляции; очистительные клизмы назначают с большой осторожностью);
— об обязательности сбалансированного (по количественному и качественному составу) парентерального питания в раннем послеоперационном периоде;
— о необходимости тщательного контроля за состоянием раны брюшной стенки, дренажных каналов и (при наличии колостомы) параколостомической области с целью раннего выявления и своевременного лечения гнойных осложнений.
Билет№ 13
1. Утренний туалет больных. Уход за ушами, глазами, полостью рта и носа.
Ежедневно медицинская сестра должна проводить утренний туалет тяжело-больным пациентам, так как у них имеется дефицит самоухода и нарушена потребность быть чистым.
Утренний туалет состоит из следующих элементов:
• уход за глазами;
• уход за носом
• уход за ушами;
• уход за ротовой полостью;
• умывание;
• бритьё лица (у мужчин);
• уход за волосами;
• подмывание пациентов;
• смена нательного и постельного белья (по мере необходимости).
Уход за глазами осуществляют при наличии выделений, склеивающих ресницы и веки, появляющихся обычно при воспалении слизистой оболочки век (конъюнктивит). В таких случаях с помощью ватного тампона или марлевой салфетки вначале размягчают и удаляют образовавшиеся корочки, а затем промывают конъюнктивальную полость дистиллированной водой или физиологическим раствором. При необходимости закапывают глазные капли и/или закладывают глазную мазь за нижнее веко.
Необходимость в уходе за носовой полостью возникает при наличии выделений в виде слизи и корочек в носовой полости. Скопление выделений затрудняет дыхание и отягощает состояние больного. Ослабленные пациенты сами не могут освобождать носовые ходы, поэтому медсестра должна ежедневно (по потребности) удалять жидкие выделения или образовавшиеся корочки.
Уход за ушами заключается в их регулярном мытье теплой водой с мылом. В ряде случаев возникает необходимость в очищении наружного слухового прохода от скопившихся в нем выделений, а также удалении образовавшейся там серной пробки.
Среди правил личной гигиены важное место занимает уход за полостью рта. При многих тяжелых заболеваниях, особенно сопровождающихся высокой лихорадкой, происходит значительное ослабление сопротивляемости организма, в результате чего в полости рта могут активно размножаться микробы, существующие там и в нормальных условиях, приводя к развитию различных поражений зубов (пульпита, периодонтита, пародонтоза), десен (гингивита), слизистой оболочки (стоматита), появлению трещин в углах рта, сухости губ.С целью их предупреждения больные должны регулярно не реже 2 раз в день чистить зубы, полоскать рот после каждого приема пищи, также следует проводить обработку полости рта после рвоты.Если пациент не может самостоятельно или с помощью медсестры почистить зубы и пополоскать рот, применяются другие способы обработки полости рта: протирание полости рта и зубов, промывание (орошение) полости рта. Смазывание полости рта назначают при заболеваниях слизистой оболочки полости рта.
2. ТЕХНИКА ПОСТАНОВКИ ГИПЕРТОНИЧЕСКОЙ КЛИЗМЫ
Гипертоническая клизма.
Цель. Стимуляция самостоятельной дефекации; лечение.
Показания к гипертонической клизме: упорный и атонический запоры; гипертоническая болезнь.
Противопоказания. Острые воспалительные и язвенные процессы в нижних отделах толстого кишечника; трещины и кровоточащие геморроидальные узлы в области анального отверстия.
Оснащение. Шприц Жане или резиновый грушевидный баллончик емкостью 50-100 мл; стерильная ректальная трубка или катетер, используемый только для постановки клизм; подкладная клеенка или пеленка; вазелин; 25 - 33% раствор магния сернокислого или 10% натрия хлорида в количестве 50-100 мл; резиновые перчатки; марлевые салфетки; водяная баня; банка емкостью 100 - 200 мл; водяной термометр; почкообразный тазик; емкость с маркировкой «Для клизменных наконечников» с 3 % раствором хлорамина.
1. Отливают назначенное количество гипертонического раствора в баночку и подогревают на водяной бане до +38 "С.
2. Набирают гипертонический раствор в шприц Жане пли грушевидный баллончик, который кладут в приготовленный почкообразный тазик.
3. В этот же тазик кладут смазанную вазелином ректальную трубку и марлевую салфетку.
4. Под пациента подстилают клеенку, на нее - пеленку.
5. Предлагают пациенту лечь на левый бок с согнутыми в коленях и подтянутыми к животу ногами.
6. Надевают резиновые перчатки. Левой рукой разводят ягодицы и, осмотрев анальное отверстие, вводят в прямую кишку на 10-15 см ректальную трубку, которую держат салфеткой.
7. Присоединяют к трубке шприц Жане (или баллончик) и медленно вводят гипертонический раствор в прямую кишку.
8. Закончив введение, пережимают (перегибают) трубку, извлекают ее салфеткой из прямой кишки.
9. Рекомендуют пациенту задержать раствор в кишечнике на 20 - 30 мин, для чего ему лучше лечь на спину.
10. Использованную трубку и шприц Жане (или баллончик) сразу же замачивают в 3 % растворе хлорамина на 1 ч, далее обрабатывают по ОСТ 42-21-2-85.
3. Наблюдение за активной аспирацией у больных, оперированных на органах грудной клетки
????? в инете ничего нет?????
Активное дренирование (аспирация)
При активном дренировании в области наружного конца дренажа создается отрицательное давление. Для этого к дренажам присоединяется сжатая резиновая груша, электрический отсос, аппарат Боброва.
АСПИРАЦИОННОЕ ДРЕНИРОВАНИЕ - активное длительное отсасывание жидкости и газа из полостей тела, ран, особенно послеоперационных, с помощью различных аспираторов. Эти аппараты создают регулируемое разрежение, что обусловливает равномерную и постоянную эвакуацию содержимого полости в коллектор, находящийся в замкнутой системе между аспиратором и больным. Наличие коллектора позволяет судить о количестве, качестве отделяемого и производить микроскопические, биохимические и другие исследования последнего.
Принципы ухода:
1. М/с должна успокоить больного и объяснить ему, что дренирование произведено для нормального заживления раны.
2. Чтобы постель не запачкалась отделяемым из раны, на матрац кладут клеенку, на простынь – подстилку.
3. Не допускать изменения положения больного без разрешения врача.
4. Наблюдать за положением и функционированием дренажа после изменения положения больного.
5. При обильном промокании повязки, когда по коротким дренажам и тампонам отток идет на повязку, ее необходимо регулярно менять. Старую повязку м/с аккуратно снимает стерильными инструментами, осушает рану и кожу вокруг нее, обрабатывает кожу антисептиком и, сменив инструменты, накладывает сухую повязку.
6. Длинную дренажную трубку либо подсоединяют к отсасывающей системе, либо погружают в сосуд с раствором фурацилина (150 мл 1:5000) и фиксируют к кровати.
7. Своевременно удалять из банки скопившееся отделяемое.
8. Чтобы дренаж не выпал из раны, его фиксируют к коже швами и полосками липкого пластыря.
9. количество отделяемого, поступившего в сосуд за сутки или за время наблюдения (часы) медсестра отмечает в температурном листе.
10. Смена, подтягивание, укорочение дренажей и тампонов проводиться врачом во время очередной перевязки.
11. При воспалении кожи вокруг дренажа сообщить врачу.
12. Уход за раной вокруг дренажа проводить по общим правилам: 1-я перевязка – на 1 – 2-й день после операции, в последующем – через 2-3 дня или по показаниям.
13. Выпавшие дренажи и тампоны нельзя пытаться вставить обратно; о выпадении дренажей докладывают лечащему или дежурному врачу;
14. При уходе за дренажами с активной аспирацией следят, чтобы система оставалась герметичной (отрицательное давление 10-40 мм рт. ст.)
15. Наблюдение за скоростью поступления отделяемого, его количеством и качеством позволяет судить о течении послеоперационного периода, диагностировать осложнения (кровотечение, перфорация полого органа и др.).
16. При закупорке дренажа фибрином, слизью (пробка) или при его перегибе под руководством врача промывают закупоренный дренаж антисептиками, антибиотиками, отсасывают его содержимое и восстанавливают функцию.
Дата добавления: 2018-06-01; просмотров: 5072; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
