Нервная регуляция лимфообразования
Профильные вопросы.
1. Принципы изготовления плазмозамещающих растворов
Плазмозамещающие (инфузионные) растворы- растворы, близкие по составу к плазме крови, вводимые в больших количествах. Эти растворы способны некоторое время поддерживать жизнедеятельность организма или изолированных органов, не вызывая физиологических сдвигов.
Помимо общих требований, предъявляемых к растворам для инъекций (апирогенность, стерильность, стабильность, отсутствие механических включений, нетоксичность), к плазмозамещающим растворам предъявляют и специфические требования. Плазмозамещающие растворы должны быть изотоничны, изоионичны, изогидричны. Их вязкость должна соответствовать вязкости плазмы крови.
Изотонические растворы- это растворы, осмотическое давление которых равно осмотическому давлению жидкостей организма: плазмы крови, слезной жидкости и др. Осмотическое давление плазмы крови равно 72,82 . 104Па, или 300 mOsmol/L. Пример: изотонический раствор хлорида натрия 0,9% создает осмотическое давление 308 mOsmol/L; 5% раствор декстрозы - 252 mOsmol/L.
Изотонирование- технологический прием выравнивания осмотического давления раствора до уровня внутриклеточной жидкости.
Изотоничность раствора является необходимым, но не единственным требованием, которому должны отвечать плазмозамещающие растворы. Они должны быть изоионичны - содержать необходимый солевой комплекс, воссоздающий состав плазмы крови. Поэтому в состав плазмозамещающих растворов вводят ионы К2+, Са2+, Mg+, Na+, С1-, S042-, РО43- и др.
|
|
|
Плазмозамещающие растворы должны быть изогидричны, т.е. соответствовать значению рН плазмы крови 7,36-7,47.
Изогидричность- это способность сохранять постоянство концентрации водородных ионов. В процессе жизнедеятельности клеток и органов образуются кислые продукты обмена, нейтрализуемые в норме за счет буферных систем крови, таких, как карбонатный, фосфатный и др. Изогидричность физиологических растворов достигают введением буферных растворов натрия гидрокарбоната, натрия гидрофосфата и натрия ацетата.
Изовязкость. Кровяная плазма человека обладает необходимой вязкостью (0,0015-0,0016 нс/м2) за счёт присутствия в ней растворённых белков. Это требование выполняется введением в состав растворов ВМС.
КЛАССИФИКАЦИЯ ПЛАЗМОЗАМЕЩАЮЩИХ РАСТВОРОВ
Плазмозамещающие растворы делят на 6 групп согласно основным функциям крови:
1. Регуляторы водно-солевого баланса и кислотно-основного равновесия: солевые растворы, осмодиуретики. Растворы осуществляют коррекцию состава крови при обезвоживании, вызванном диареей, отеках мозга, токсикозах (происходит увеличение почечной гемодинамики): «Трисоль», «Ацесоль», «Дисоль», «Хлосоль», «Квартасоль».
|
|
|
2. Гемодинамические (противошоковые) растворы. Предназначены для лечения шока различного происхождения и восстановления нарушений гемодинамики, в том числе микроциркуляции, при использовании аппаратов искусственного кровообращения, для разведения крови во время операций: натрия хлорида изотонический, глюкозы 5%, 10%, реополиглюкин и др.
3. Дезинтоксикационные растворы. Способствуют выведению токсинов при интоксикациях различной этиологии: гемодез, полидез, реополиглюкин и т.п.
4. Препараты для парентерального питания. Служат для обеспечения энергетических ресурсов организма, доставки питательных веществ к органам и тканям (полиамин; инфезол, гидролизин и др.).
5. Переносчики кислорода. Восстанавливают дыхательную функцию крови, например раствор модифицированного гемоглобина (геленпол), эмульсия перфторуглеводорода (перфторан) и др.
6. Комплексные (полифункциональные) растворы. Обладают широким диапазоном действия, могут комбинировать несколько вышеперечисленных групп плазмозамещающих растворов
2. Функциональная система, обеспечивающая постоянство осмотического давления крови.
|
|
|

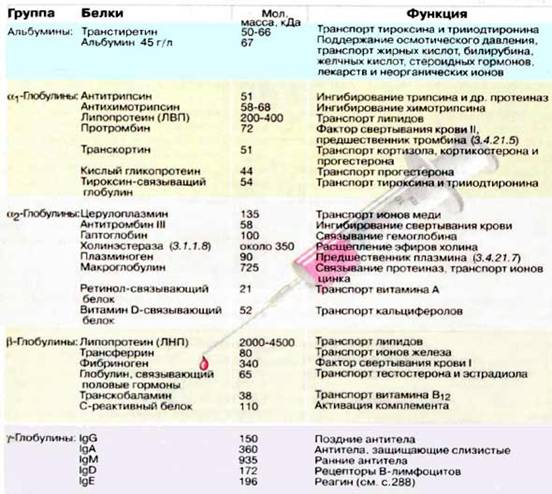
3. Белки плазмы крови, их функция.
Плазма крови (от греческого нечто сформированное, образованное) -- жидкая часть крови, в которой взвешены форменные элементы. Процентное содержание плазмы в крови составляет 52--60 %. Плазма крови состоит из воды, в которой растворены вещества -- белки (7--8 % от массы плазмы) и другие органические и минеральные соединения.
Основными белками плазмы являются альбумины, глобулины, фибриноген.
К альбуминам относятся белки с малой молекулярной массой ( около 70 000), их 4--5 %.
К глобулинам - крупномолекулярные белки (до 450 000), их около 3 %. ,методом электрофореза могут быть разделены на: α1 глобулины, α2 глобулины, β глобулины, γ глобулины
И глобулярный белок – фибриноген (молек масса 340 000), их 0,2--0,4 %.
Функции весьма разнообразны:
- обеспечивают онкотическое давление, от которого зависит обмен воды и растворенных в ней веществ между кровью и тканевой жидкостью;
- регулируют рН крови благодаря наличию буферных систем
- влияют на вязкость крови и плазмы, что важно для поддержания норм. уровня кровяного давления
- обеспечивают гуморальный иммунитет
- принимают участие в свертывании крови
- способствуют сохранению жидкого состояния крови, т.к. являются естественными антикоагулянтами
|
|
|
- служат переносчиками ряда гормонов, липидов, минер. веществ, и др.
ИЛИ:
4. Депо крови и их физиологическое значение.
Из всего объёма крови примерно половина циркулирует по организму. Остальная же половина задерживается в расширенных капиллярах некоторых органов и называется депонированной. Органы в которых депонирована кровь называются кровяным депо.
Селезёнка. Вмещает в своих лакунах - отростках капилляров до 16% всей крови. Эта кровь практически выключена из кругооборота и не смешивается с циркулирующей кровью. При сокращении гладких мышц селезёнки лакуны сжимаются и кровь поступает в общее русло.
Печень. Вмещает в себя до 20% объёма крови. Печень выполняет роль кровяного депо за счёт сокращения сфинктеров печёночных вен, по которым кровь оттекает от печени. Тогда в печень крови поступает больше, чем оттекает. Капилляры печени расширяются, кровоток в ней замедляется. Однако депонированная в печени кровь полностью не выключается из кровотока.
Подкожная клетчатка. Депонирует до 10% крови. В кровеносных капиллярах кожи имеются анастомозы. Часть капилляров расширяется, заполняется кровью, а кровоток совершается по укороченным путям (шунтам).
Лёгкие также можно отнести к органам, депонирующим кровь. Объём сосудистого русла лёгких также не постоянен, он зависит от вентиляции альвеол, величины кровяного давления в них и от кровенаполнения сосудов большого круга кровообращения.
Таким образом, депонированная кровь выключена из кровотока и в основном не смешивается с циркулирующей кровью. Вследствие всасывания воды депонированная кровь более густа, она содержит большее количество форменных элементов.
Значение депонированной крови заключается в следующем. Когда организм находится в состоянии физиологического покоя, его органы и ткани не нуждаются в усиленном снабжении кровью. В этом случае депонирование крови снижает нагрузку на сердце, и в результате оно работает на 1/5 – 1/6 своей мощности. При необходимости кровь может быстро перейти в кровоток, например при физической работе, сильных эмоциональных переживаниях, вдыхании воздуха с повышенным содержанием диоксида углерода – то есть во всех случаях, когда требуется, увеличит доставку кислорода и питательных веществ органам.
В механизмах перераспределения крови между депонированной и циркулирующей участвует вегетативная нервная система: симпатические нервы вызывают увеличение объёма циркулирующей крови, а парасимпатические – переход крови в депо. При поступлении в кровь большого количества адреналина происходит выход крови из депо.
При кровопотерях объём крови восстанавливается прежде всего за счёт перехода тканевой жидкости в кровь, а затем в кровоток поступает депонированная кровь. В результате объём плазмы восстанавливается значительно быстрее, чем количество форменных элементов.
При увеличении объёма крови (например при введении большого количества кровезаменителей или при выпаивании большого количества воды) часть жидкости быстро вводится почками, но большая часть переходит в ткани а затем постепенно выводится из организма. Таким образом восстанавливается объём крови, заполняющий сосудистое русло.
5. Электрокардиограмма и ее клиническое значение
Метод исследования биоэлектрической активности сердца,
получивший название электрокардиография, является сегодня незаменимым в диагностике нарушений ритма и проводимости, гипертрофии миокарда предсердий и желудочков, ишемической болезни сердца и других заболеваний.
Метод основан на регистрации электрических потенциалов, возникающих в сердце.
Зарегистрированный на ЭКГ потенциал сердца содержит ряд
последовательных зубцов, обозначаемых буквами Р, Q, R, S, Т. Форма и величина этих зубцов различна в разных электрокардиографических отведениях.

Зубец Р соответствует деполяризации предсердий,
Сегмент PQ – предсердия возбуждены, желудочки нет – изопотенц. линия (0,12-0,2с)
комплекс QRS - деполяризация желудочков (Q-возбуждение верхушки сердца, правой сосочковой мышцы, внутр. поверхность желудочков; R-возбуждение основания сердца и наружн. поверхности желудочка; полный охват миокарда возбуждением завершается к концу образов-я зубца S ) (0,06-0,1с)
Сегмент ST – отсутствие разности потенциалов в желудочках
Зубец Т - реполяризация желудочков.
Между Т и Р – изопотенц. линия, т.к. в миокарде желудочков и предсердий нет разности потенциалов
Сегмент QT – общая продолж-ть электрической систолы желудочков (0,38-0,42)
6. Факторы здорового образа жизни, предупреждающие нарушение деятельности кровообращения.
7. Тоны сердца, их происхождение и методы исследования.
Большинство исследователей различает 4 нормальных (физиологических) Т. с., из которых I и II тоны выслушиваются всегда, a III и IV определяются не всегда, чаще графически, чем при аускультации (рис.).
I тон называется систолическим, т.к. он возникает во время систолы желудочков. В его формировании принимают участие следующие компоненты: напряжение мыщц желудочков, закрытие атриовентрикулярных клапанов, открытие полулунных клапанов аорты и легочной артерии, вибрация стенок начальных отделов аорты и легочной артерии. Из этих компонентов основным является захлопывание атриовентрикулярных клапанов. Это позволяет судить об их состоянии – левого (митрального, двустворчатого) и правого (трехстворчатого) клапанов. Наилучшим местом прослушивания двустворчатого клапана является 5 межреберье слева на 1,5-2,0 см кнутри от среднеключичной линии, а трехстворчатого – на нижнем конце грудины, у основания мечевидного отростка. Выслушивается как достаточно интенсивный звук
II тон называется диастолическим, т.к. возникает в начале диастолы желудочков и обусловлен, в основном, закрытием полулунных клапанов аорты и легочной артерии, а также динамическим эффектом крови. По характеру II тона можно судить о функциональном состоянии полулунных клапанов. Лучшим местом прослушивания клапанов аорты является 2 межреберье справа у края грудины, а легочной артерии – 2 межреберье слева у края грудины. Кроме того, звуковые явления, связанные с функционированием клапана аорты, можно прослушать слева у грудины на месте прикрепления III-IV ребер (точка Боткина)
III тон возникает в результате колебаний стенок желудочков в фазу их быстрого наполнения кровью.
IV тон связано с колебанием стенок сердца, вызванное сокращением предсердий и дополнительным поступлением крови в желудочки. Это слабый, редко выслушиваемый тон

8. Изменения деятельности сердца во время физической работы.
9. Роль местных гуморальных факторов в регуляции сосудистого тонуса.???(мб ток про сосудосуживающие)
К веществам местного воздействия относятся:
1. медиаторы симпатической нервной системы – сосудосуживающее действие, парасимпатической (ацетилхолин) – расширяющее;
2. биологически активные вещества – гистамин расширяет сосуды, а серотонин суживает;
3. кинины – брадикинин, калидин – оказывают расширяющее действие;
4. простогландины А1, А2, Е1 расширяют сосуды, а F2α суживает.
Сосудорасширяющие вещества:
• Гистамин – образуется в слизистой оболочке желудка и кишечника, в коже, скелетной мускулатуре (во время работы) и в других органах. Содержится в базофилах и тучных клетках поврежденных тканей и выделяется при реакциях антиген-антитело. Расширяет артериолы и венулы, увеличивает проницаемость капилляров (гистаминовый шок из-за резкого накопления крови в капиллярах и оттока от головного мозга).
• Брадикинин выделен из экстрактов поджелудочной железы, легких. Он расширяет сосуды кожи, скелетных мышц, сердца, спинного и головного мозга, слюнных и потовых желез, увеличивает проницаемость капилляров.
• Простагландиныобразуются во многих органах и тканях. Они синтезируются из полиненасыщенных жирных кислот арахидоновой и линолевой. Разные группы и подгруппы этих веществ оказывают различный эффект на сосуды. Расширение сосудов и снижение давления - PGА1 , PGА2 (медуллин), выделенный из мозгового вещества почек, PGЕ. Сужение и повышение давления – PGF.
• СО2на местном уровне расширяет сосуды мозга, кишечника, скелетной мускулатуры, способствует региональному перераспределению крови.
• Продукты метаболизма – молочная и пировиноградная кислоты оказывают местный вазодилататорный эффект.
• Аденозин местно расширяет коронарные сосуды.
• Адреналин в физиологических низких концентрациях активирует высоковозбудимые β2-адренорецепторы, что вызывает расширение сосудов и снижение АД в сосудах сердца, мозга, поперечно-полосатой мускулатуры (положительное влияние).
Сосудосуживающие вещества:
Относятся гормоны мозгового вещества надпочечников - адреналин и норадреналин, а также задней доли гипофиза - вазопрессин.
Адреналин в высоких концентрациях активирует α1–адренорецепторы, что вызывает сужение сосудов и повышение давления во всех органах
Адреналин и норадреналин суживают артерии и артериолы кожи, органов брюшной полости и легких, а вазопрессин действует преимущественно на артериолы и капилляры.
Серотонин, продуцируемый в слизистой оболочке кишечника и некоторых участках головного мозга. Серотонин образуется также при распаде кровяных пластинок. Физиологическое значение серотонина в данном случае состоит в том, что он суживает сосуды и препятствует кровотечению из пораженного участка.
Эндотелин-1 – пептид из 21 аминокислотного остатка, вырабатывается эндотелием сосудов, оказывает сосудосуживающий эффект при снижении АД.
10. Механизмы регуляции деятельности сердца после его трансплантации.
При трансплантации донорское сердце полностью деиннервируется по причине пересечения симпатических и вагусных нервных волокон, управляющих деятельностью синусового узла сердца.
11. Особенности легочного кровообращения.
Важнейшей особенностью организации кровоснабжения легких является ее двухкомпонентный характер, поскольку легкие получают кровь из сосудов малого круга кровообращения и бронхиальных сосудов большого круга кровообращения. Функциональное значение сосудистой системы малого круга кровообращения состоит в обеспечении газообменной функции легких, тогда как бронхиальные сосуды удовлетворяют собственные циркуляторно-метаболические потребности легочной ткани.
Легочная артерия и ее ветви диаметром более 1 мм являются сосудами эластического типа, что способствует значительному сглаживанию пульсации крови, поступающей во время систолы правого желудочка в легкие. Более мелкие артерии (диаметром от 1 мм до 100 мкм) относят к артериям мышечного типа. Они обусловливают величину гидродинамического сопротивления в малом круге кровообращения. В самых мелких артериях (диаметром менее 100 мкм) и в артериолах содержание ГМК прогрессивно снижается и в артериолах диаметром менее 45 мкм они полностью отсутствуют. Поскольку безмышечные артериолы тесно связаны с окружающей альвеолярной паренхимой, интенсивность кровоснабжения легких непосредственно зависит от интенсивности вентиляции альвеол.
Капилляры легких образуют на поверхности альвеол очень густую сеть и при этом на одну альвеолу приходится несколько капилляров. Стенки альвеол и капилляров тесно контактируют и создают наиболее благоприятные условия для эффективных вентиляционно-перфузионных взаимоотношений. В покое капиллярная кровь находится в контакте с альвеолярным воздухом в течение примерно 0,75 с. При физической работе продолжительность контакта укорачивается более чем в два раза и составляет в среднем 0,35 с.
В результате слияния капилляров образуются характерные для легочной сосудистой системы безмышечные посткапиллярные вену-лы, трансформирующиеся в венулы мышечного типа и далее в легочные вены. Особенностью сосудов венозного отдела являются их тонкостенность и слабая выраженность ГМК. Структурные особенности легочных сосудов, в частности артерий, определяют большую растяжимость сосудистого русла, что создает условия для более низкого сопротивления (приблизительно в 10 раз меньше, чем в системе большого круга кровообращения), а следовательно, более низкого кровяного давления. В связи с этим система малого круга кровообращения относится к области низкого давления. Давление в легочной артерии составляет в среднем 15—25 мм рт. ст., а в венах — 6—8 мм рт. ст. Градиент давления равен примерно 9—17 мм рт. ст., т. е. значительно меньше, чем в большом круге кровообращения. Несмотря на это, повышение системного АД или же значительное увеличение кровотока (при активной физической работе человека) существенно не влияет на трансмуральное давление в легочных сосудах из-за их большей растяжимости. Большая растяжимость легочных сосудов определяет еще одну важную функциональную особенность этого региона, заключающуюся в способности депонировать кровь и тем самым предохранять легочную ткань от отека при увеличении минутного объема кровотока.
Минутный объем крови в легких соответствует минутному объему крови в большом круге кровообращения и в условиях функционального покоя составляет в среднем 5 л/мин. При активной физической работе этот показатель может возрасти до 25 л/мин.
Распределение кровотока в легких характеризуется неравномерностью кровоснабжения верхних и нижних долей, так как низкое внутрисосудистое давление определяет высокую зависимость легочного кровотока от гидростатического давления. Так, в вертикальном положении верхушки легкого расположены выше основания легочной артерии, что практически уравнивает АД в верхних долях легких с гидростатическим давлением. По этой причине капилляры верхних долей слабо перфузируются, тогда как в нижних долях благодаря суммированию АД с гидростатическим давлением кровоснабжение обильное. Описанная особенность легочного кровообращения играет важную роль в установлении перфузионно-вентиляционных отношений в дыхательной системе.
Интенсивность кровоснабжения легких зависит от циклических изменений плеврального и альвеолярного давлений в различные фазы дыхательного цикла. Во время вдоха, когда плевральное и альвеолярное давление уменьшаются, происходит пассивное расширение крупных внелегочных и внутрилегочных сосудов, сопротивление сосудистого русла дополнительно снижается и кровоснабжение легких в фазу вдоха увеличивается.
Регуляция. Местная регуляция представлена метаболическими факторами, ведущая роль принадлежит рO2 и рСO2. При снижении р02 и/или повышении рС02 происходит местная вазоконстрикция легочных сосудов.
Нервная регуляция осуществляется в основном симпатическими сосудосуживающими волокнами. Система легочного кровообращения имеет наибольшую функциональную связь с центральной регуляцией гемодинамики в большом круге кровообращения. Известно, что рефлексы саморегуляции кровообращения с баро- и хеморецепторов сонного (каротидного) синуса сопровождаются активными изменениями легочного кровотока. В свою очередь сосуды малого круга кровообращения являются мощной рефлексогенной зоной, порождающей рефлекторные изменения в сердечно-сосудистой системе.
Гуморальная регуляция легочного кровообращения в значительной степени обусловлена влиянием таких биологически активных веществ, как ангиотензин, серотонин, гистамин, проста-гландины, которые вызывают в основном вазоконстрикцию в легких и повышение кровяного давления в легочных артериях. Активность других, широко распространенных в организме гуморальных факторов (адреналин, норадреналин, ацетилхолин) в системе регуляции легочного кровотока выражена в меньшей степени.
12. Особенности коронарного кровообращения.
Поперечнополосатая мускулатура сердца характеризуется высокой потребностью миокарда в интенсивном кровоснабжении. Доставка артериальной крови в миокард осуществляется венечными (коронарными) артериями, которые образуют густую сеть капилляров. Венозный отток от миокарда осуществляется через широкий венечный (коронарный) синус, открывающийся в полость правого предсердия. Прекращение кровотока по коронарным артериям при их закупорке или значительном спазме приводит к стойкому снижению кровоснабжения сердечной мышцы и к развитию инфаркта миокарда, что сопровождается нарушением нагнетательной функции сердца и может привести к смерти. Поскольку в системе коронарного русла достаточно хорошо представлен модульный принцип организации, аналогичные изменения кровотока в пределах отдельных сосудистых модулей могут проявиться в виде микроинфарктов, осложняющихся нарушением проводимости и сократимости сердечной мышцы.
В покое у взрослого человека кровоснабжение миокарда от общего сердечного выброса составляет 4—5%, т. е. в среднем 200—250 мл/мин. В условиях интенсивной физической работы объемная скорость кровотока возрастает до 350—400 мл/100 г/мин (функциональная гиперемия).
Коронарный кровоток существенно изменяется в зависимости от периода сердечного цикла. В период систолы желудочков интенсивность коронарного кровотока снижается, а во время диастолы увеличивается. Описанные периодические колебания объясняются двумя основными причинами: первая из них обусловлена пульсирующим характером давления в аорте, а вторая (основная) — изменениями напряжения в стенке миокарда. В систолу, когда это напряжение значительно возрастает, сдавливаются сосуды среднего и внутреннего слоев миокарда, движение крови в левой коронарной артерии затруднено. В диастолу напряжение в миокарде падает, проходимость сосудов восстанавливается и кровоток увеличивается.
Метаболические потребности миокарда при нормальной частоте сокращений сердца полностью удовлетворяются за счет ряда функциональных особенностей: 1) высокой экстракцией кислорода миоглобином мышцы сердца (до 75%); 2) высокой объемной скоростью кровотока в миокарде; 3) высокой растяжимостью коронарных сосудов; 4) фазными колебаниями кровотока в венах сердца противоположной направленности, а именно ускорением оттока крови в систолу и замедлением его в диастолу.
Регуляция. Представлена местными и дистантными механизмами. Характерна высокая выраженность базального тонуса. Диапазон ауторегуляции кровотока находится в пределах 70—160 мм рт. ст. Метаболическая регуляция коронарных сосудов проявляет наибольшую активность по отношению к тканевому рO2, концентрациям аденозина и метаболитам макроэргических соединений.
Нервной регуляции до конца не ясна. Считают, что симпатические адренергические нервные волокна вызывают в ряде случаев (физическая работа, стенические отрицательные эмоции) расширение венечных сосудов и увеличение кровотока в миокарде. Наряду с этим в других условиях (астенические отрицательные эмоции, боль и т. п.) наблюдаются симпатические коронаросуживающие эффекты. Причины таких противоположных влияний связывают с избирательной «настройкой» чувствительности а- и beta-адренорецепторов. Парасимпатические холинергические влияния, угнетая сократительную активность сердечной мышцы, снижают ее метаболические потребности и приводят к снижению кровоснабжения миокарда.
13. Особенности мозгового кровообращения.
Головной мозг характеризуется непрерывно протекающими энергоемкими процессами, требующими потребления глюкозы мозговой тканью. Известно, что нервная ткань практически не обладает ни субстратом для анаэробных окислительных процессов, ни запасами кислорода, а следовательно, для нормального функционирования мозга необходима высокая интенсивность его кровоснабжения. В связи с этим головной мозг в покое получает около 750 мл/мин крови, что составляет примерно 15% от сердечного выброса. Серое вещество обеспечивается кровью интенсивнее, чем белое, что обусловлено более высокой клеточной активностью. Снижение интенсивности кровоснабжения головного мозга чревато развитием дефицита кислорода и глюкозы в мозговой ткани, что может привести к нарушениям деятельности мозга. В здоровом организме, благодаря надежным механизмам ауторегуляции мозгового кровотока, питание мозга остается практически неизменным при падении системного АД вплоть до 50 мм рт. ст.
Регуляция. При избыточности кровоснабжения может произойти излишняя гидратация ткани мозга с последующим развитием отека мозга. Основной причиной этого может служить увеличение системного АД, однако в норме при участии ауторегуляторных сосудистых реакций мозг предохранен от избыточного кровенаполнения при повышении давления вплоть до 160—170 мм рт. ст. Кроме этого регуляция осуществляется и за счет особенностей строения сосудистой системы мозга. В частности, эту функцию достаточно эффективно выполняют многочисленные изгибы (сифоны) по ходу сосудистого русла, которые способствуют значительному перепаду давления и сглаживанию пульсирующего кровотока.
В активно работающем мозге возникает потребность в увеличении интенсивности кровоснабжения. И это не вступая в противоречие с необходимостью предотвращения головного мозга от избыточности кровенаполнения. Объясняется это специфическими особенностями мозгового кровообращения. Во-первых, при повышенной активности всего организма (усиленная физическая работа, эмоциональное возбуждение и т. д.) кровоток в мозге увеличивается примерно на 20—25%, что не оказывает повреждающего действия, поскольку мозг — единственный орган, основной сосудистый бассейн которого располагается на поверхности (система сосудов мягкой мозговой оболочки) и, за счет расстояния до твердой мозговой оболочки, располагает резервом для некоторого кровенаполнения. Во-вторых, физиологически активное состояние человека (включая умственную деятельность) характеризуется развитием процесса активации в определенных нервных центрах (корковых представительствах функций), где и формируются доминантные очаги. В таком случае нет необходимости в увеличении суммарного мозгового кровотока, а лишь требуется внутримозговое перераспределение кровотока в пользу активно работающих зон (областей, участков) мозга. Следовательно, особенностью мозгового кровообращения является высокая гетерогенность и изменчивость распределения локального кровотока в микроучастках нервной ткани.
14. Особенности почечного кровообращения.
• 1. Приносящая (афферентная) артериола входит в клубочек и распадается на капилляры, которые, сливаясь, образуют выносящую (эфферентную) артериолу. Диаметр приносящей артериолы почти в 2 раза больше, чем выносящей, что создает условия для поддержания необходимого артериального давления (70 мм рт.ст.) в клубочке. Мышечная стенка у приносящей артериолы выражена лучше, чем у выносящей. Это дает возможность регуляции просвета приносящей артериолы.
• 2. Выносящая артериола вновь распадается на сеть капилляров вокруг проксимальных и дистальных канальцев. Артериальные капилляры переходят в венозные, которые, сливаясь в вены, отдают кровь в нижнюю полую вену.
• 3. Особенностью кровоснабжения юкстамедуллярного нефрона является то, что эфферентная артериола не распадается на околоканальцевую капиллярную сеть, а образует прямые сосуды, которые вместе с петлей Генле спускаются в мозговое вещество почки и участвуют в осмотическом концентрировании мочи.
15. Лимфатическая система, ее морфофункциональная характеристика, лимфообразование и лимфообращение.
Лимфатическая система - часть сосудистой системы у позвоночных животных и человека, дополняющая сердечно-сосудистую систему. Она играет важную роль в обмене веществ и очищении клеток и тканей организма. В отличие от кровеносной системы, лимфатическая система млекопитающих незамкнутая и не имеет центрального насоса. Лимфа, циркулирующая в ней, движется медленно и под небольшим давлением.
В структуру лимфатической системы входят:
· лимфатические капилляры
· лимфатические сосуды
· лимфатические узлы
· лимфатические стволы и протоки
СОСТАВ ЛИМФЫ
В ней содержится примерно столько же солей, сколько в плазме крови; осмотическое давление лимфы и плазмы почти одинаково; лимфа свертывается, как и кровь, следовательно, в ней содержится фибриноген; в ее состав входят также аминокислоты, глюкоза, жир и т. д.
В лимфе человека содержится: воды 94—95,8%, белков— сывороточного альбумина, сывороточного глобулина и фибриногена — до 4%, причем фибриногена 0,04—0,06%, минеральных солей — 0,7—0,8%; содержание жира колеблется довольно резко, в зависимости от стадии пищеварения, но вне пищеварения составляет примерно 0,4—0,9%.
Лимфообразование
Лимфа образуется в результате перехода (резорбции) интерстициальной жидкости с растворенными в ней веществами в лимфатические капилляры, которые вновь переходят в кровеносную систему. Транспорт жидкости с растворенными в ней веществами можно представить в виде следующей схемы: кровеносное русло - интерстиций - лимфатические сосуды - кровеносное русло.
К факторам, способствующим лимфообразованию, относятся:
1. Разность гидростатического давления в кровеносном сосуде, межтканевом пространстве и лимфатическом капилляре. Так, повышение артериального давления в капилляре способствует фильтрации жидкости из капилляра в ткань и лимфатический сосуд. Давление лимфы в области грудного протока составляет 11-12 мм вод.ст. При форсированном дыхании оно возрастает до 35-40 см вод.ст.
2. Разность онкотического и осмотического давления в кровеносном сосуде и межтканевом пространстве. Повышение онкотического давления плазмы снижает образование лимфы.
3. Состояние проницаемости эндотелия кровеносных и лимфатических капилляров. Очень проницаемы капилляры печени, поэтому большая часть лимфы образуется в печени, после чего она поступает в грудной проток. Макромолекулы и частицы диаметром 3-50 мкм проникают через эндотелий с помощью пиноцитоза (белки, хиломикроны).
Лимфообращение
движение лимфы по лимфатическим сосудам, обусловленное ритмическими сокращениями стенок некоторых лимфатических сосудов, отрицательным давлением в грудной полости, сдавлением лимфатических сосудов при сокращении мышц и наличием клапанов в лимфатических сосудах.
Движению лимфы способствуют дыхательные движения, сокращения мышц, сердца, перистальтика кишечника.
Нервная регуляция лимфообразования
Лимфатические сосуды имеют как адренергическую, так и холинергическую иннервацию, представленную в местах расположения клапанов и при переходе сосуда малого калибра в более крупный. Роль нервных влияний состоит в модуляции спонтанных ритмических сокращений лимфангиона. Возбуждение симпатической нервной системы приводит к сокращению лимфангиона, а парасимпатических — в основном к расслаблению.
Дата добавления: 2018-06-27; просмотров: 1191; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
