БПП для мониторинга состояния плода
ДПА для мониторинга состояния плода.
Задача №2
Повторнородящая , 32 лет поступила в родильный дом в сроке 42 недели . Из анамнеза беременность-4 , роды предстоящая- 4. Беременность протекает без особенности. Срок гестации : по месячным (п.п.м10.04.2017) – 42 недель . По 1 УЗИ (04.07.2017- 11-12 недель)- 42-43 недели. Физикальное обследование уменьшение ОЖ на 10 см, снижение тургора кожи беременной, снижение массы тела на 3 кг, выделение из молочных желез молока. При PV: незрелая шейка матки, плотные кости черепа, узкие швы и роднички. УЗИ- уменьшение околоплодных вод, дистрофическое изменение плаценты. КТГ- признаки незначительного нарушения сердечной деятельности плода.
1. Предполагаемый диагноз, тактика ведения?
Ответ: 1. Переношенная беременность 42 недель. Гипоксия плода.
Тактика ведения: -получить информативное согласие на индукцию родов . При незрелой (по Бишопу менее 6 баллов)- подготовка шейки матки к родам(ламинарии 1 раз в сутки до 3 суток: динопростон интравагинально по 1-2мг через 6 часов до 3 доз, интрацервикально 0,5 мг через 6 часов до 3 доз); мизопростол 25-50 мг через 6 часов в задний свод, суточная доза не более 200 мкг.
Оценка плода Шалбаева Айкоркем
Задача№1
Повторнобеременная, первородящая полных 27лет, 33-34 недель беременности. обратилась в женскую консультацию с жалобами на боли живота. Общее состояние удовлетворительное, АД 120/80, Р 79, матка соответствует сроку, живот умеренно болезненный, твердый, сердцебиение плода 165 уд/мин.Диагностика беременной
|
|
|
1. КТГ плода (можно на уровне ЖК)
2. УЗИ Доплера
3. госпитализация в обязательном порядке
Задача№2
Первобеременная, первородящая полных 20 лет, 24-25 недель беременности, общее состояние удовлетворительное, АД 110/70, Р 75уд/мин, осложнений данной беременности не выявлено, шевеление плода ощущает 5-6 раз в день. Группа крови первая положительная, Рост 175, вес 62 , ОЖ 82 , ВДМ 30. диагностика беременной
1. ОАК, ОАМ, мазок на микрофлору
2. УЗИ. маточно- плацентарная допплерография
Задача№3
У Беременной с диагнозом беременность 36 недель преэклампсия легкой степени. На УЗИ выявлено : размеры головки и бедра плода соответствуют 36 неделям беременности, размеры живота плода 34 неделям. Плацента на задней стенке матки , Ш степени зрелости, множественными петрификатами, 2.5 см толщиной. Выявляется снижение количества околоплодных вод. Сердцебиение определяется. Оценка КТГ 8 баллов. Кровоток в системе мать плацента плода в пределах нормы. Окончательный диагноз: Беременность 36 недель. Преэклампсия легкой степени. Фето-плацентарная недостаточность. Внутриутробная задержка роста плода , асимметричная форма. Лечение
|
|
|
Госпитализация.
Лечение преэклампсия при легкой степени лечения не требуется , только тщательное наблюдение .
Инфузионная терапия реополиглюконы , кристалойды калойды
Нормализация гемодинамики трентал курантил
Антиоксидантная терапия витамины группы В
Метаболизм панангин
Проф гипоксии кокарбоксил оскорбиновая кмслота гинипрал
При удовлетворительном состоянии плода роды через естественные родовые пути если ухудшение состояния плода КС.
Задача№4
Беременная поступила в 38 недель с тяжелой нефропатией. При УЗИ выявлено: биопариетальный размер головки и длина бедренной кости плода соответствуют 37 неделям, размеры живота плода 32-33 неделям. Плацента расположена на передней стенке матки, Ш степени зрелости с множественными петрификатами. Количество околоплодных вод резко снижено. Дыхательная и двигательная активность плода значительно снижены. Сердцебиение определяется. ОБП составляет 5 баллов. Диагноз : Беременность 38 недель. Нефропатия тяжелой степени. Фето-плацентарная недостаточность.ВЗПР, асимметричная форма. Начавшаяся острая гипоксия плода на фоне хронической БФП 5 баллов
|
|
|
Лечение
Экстр КС
Патология плаценты
Задача№1
Первобеременная первородящая 18 лет 20 недель по УЗИ выявлено низкорасположенная плацента. Дальнейшие наблюдение
1. 25-26 недель УЗИ. ТВС
2. 32 недель УЗИ. ТВС.
3. 34-36 недель УЗИ. ТВС. МРТ
4. Спонтанные роды. (Беременным с низкораположенной плацентой, если край плаценты к внутреннему зеву находится ближе на 2 см в третьем триместре рекомендуется родоразрешение кесаревым сечением.)
5. при возникновение кровотечение оперативное родоразрешение не зависимо от срока.
Задача№2
Первобеременная первородящая 19 лет 20 недель УЗИ выявлено приращение плаценты. Дальнейшие наблюдение
1. 25-26 недель УЗИ. ТВС
2. 32 недель УЗИ. ТВС.
3. 34-36 недель УЗИ. ТВС. МРТ
4. госпитализация в 36 недель. Родоразрешение в 36-37 недель
5. при возникновение кровотечение оперативное родоразрешение не зависимо от срока.
Задача№4
Беременность 36-37 недель . Умеренные кровяные выделения из половых путей (общ кровопотеря за 7 часов 100-150мл). Матка ясно контурируется, умеренно возбудима, расслабляется, безболезненна. Положения плода продольное. Головка плода над входом в малый таз. Патологических изменений со стороны шейка матки и влагалища не выявлено. Шейка укорочена, наружный зев закрыт. В правом своде пастозность. Диагноз беременность 36-37 недель предлежание плаценты. Лечение
|
|
|
Для уточнение УЗИ
Полный осмотрпосле оперативное родоразрешение в плановом порядке
Задача№4
Беременная поступила в ПП с обильными кровяными выделениями. При УЗИ выявлено размеры плода соответствуют 32 неделям беременности. Плацента расположена на передней стенке матки с переходом на заднюю, перекрывает внутренний зев. Определяется гипоэхогенный участок между базальной поверхностью плаценты и внутренним зевом длиной 7 см, околоплодных вод умеренное количество. Сербцебиение ритмичное около 100уд мин
Диагноз: Беременность 32 недель. Предлежание плаценты. Крвотечение . Острая гипоксия плода.
Экстренно КС
БекетГулжайна
1 задача. Повторно беременная А., 28 лет, поступила в родильный дом в связи с регулярной родовой деятельностью в течение 5 часов. При поступлении без водный период 1 ч 25мин .Жалобы на схваткообразные боли в животе.
Из анамнеза. Последняя менструация 26.07.2017г-30.07.2017г.
Б-3. А-1.Р-1.
1.2015г-мед аборт в сроке 5-6 недель, б/о.
2. 2016г ср. роды в сроке 37-38 недель, вес 3200г, дев, б/о.
3. 2017г данная.
Statuspraсsens. Общее состояние удовлетворительное. Кожные покровы чистые. Язык влажный. АД 110/70 и 115/70 мм рт. ст., Ps 80 в мин. Внутренние органы без патологии.
Statusobstetricus. Дно матки на 3 см ниже мечевидного отростка. В дне матки определяется мягкая объемная часть плода. Спинка слева. Предлежит плотная округлая часть плода, прижата к входу в малый таз. ОЖ 100 см, ВДМ 40 см,Предполагаемый вес плода: по Вольскому 100x40=4000 г. размеры таза: 25-27-31-22 см. Сердцебиение плода ясное, ритмичное, 130 уд/мин, слева ниже пупкаПальпаторно схватки через 5-6 минуты, по 20-25 секунд.
Влагалищное исследование. При осмотре: наружные половые органы сформированы правильно, оволосение по женскому типу.
Pervaginam: влагалище свободное. Шейка матки сглажена, открытие 2 см. Плодный пузырь цел. Предлежит плотная, округлая часть плода, прижата к входу в малый таз. Таз емкий. Мыс не достижим.
Через 7 часов
Во втором периоде родов, однако потуги неэффективны, не способствуют продвижению предлежащей части, головка в плоскости выхода малого таза, врезывается во время потуги. Стреловидный шов в прямом размере, малый родничок под лоном. Сердцебиение плода ясное, ритмичное 162 уд/мин. Пальпаторно схватки через 5-6 минуты, по 25-30 секунд.
1.Диагноз? Вторичная слабость родовой деятельности.
2.Основная диагностика?(определить положение и предлежание плода; степень опускания головки; вагинальное исследование; КТГ; ведение партограммы)
2 задача. Повторна беременная О., 31 лет, переведена из отделения патологии беременностив родовой блок в связи с излитием околоплодных вод. Воды зеленые, в количестве 300 мл.Через 2 часа развилась родовая деятельность.
Из анамнеза.Б-2. А-1. Р-0.
1.2010 г – мед аборт в сроке 4-5 недель осложнился -острым метроэндометритом, по поводу чего получала стационарное лечение.
2.2017г-данная
Statuspracsens. Общее состояние удовлетворительное. Кожные покровы немного бледные. Женщина возбуждена, АД 130/80 и 130/80 мм рт. ст., Ps 80 в мин, ЧДЦ 24 в минуту. Температура тела 36,3"С.
Statusobstetricus. Дно матки на 2 см ниже мечевидного отростка. Схватки нерегулярные, различные по силе и продолжительности, болезненные. Определение положения плода и его частей в матке затруднено. Предлежит плотная округлая часть плода, прижата к входу в малый таз. ОЖ 95 см, ВДМ 38 см.Предполагаемый вес плода: по Вольскому95х38 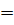 3610г. размерыРазмеры таза: 26-29-31-22 см. Сердцебиение плода приглушено, ритмичное 160 уд/минуту, справа ниже пупка.
3610г. размерыРазмеры таза: 26-29-31-22 см. Сердцебиение плода приглушено, ритмичное 160 уд/минуту, справа ниже пупка.
Влагалищное исследование. При осмотре: наружные половые органы сформированы правильно, оволосение по женскому типу.
Pervaginam: влагалище узкое, шейка матки средней плотности, отклонена кзади от проводной оси, укорочена до 1,5 см, открытие 2 см. Плодного пузыря нет. Предлежит плотная округлая часть плода, прижата к входу в малый таз. Таз емкий. Мыс не достижим. Подтекают околоплодные воды с примесью мекония.
КТГ: оценка по Фишеру 4 балла.
Токограмма: схватки силой от 20 до 50 мм рт. ст., по 20-40 секунд, через 60-80 секунд, тонус матки 9 мм рт. ст.
1.Тактика? По сумме относительных показаний -возрастная первородящая, отягощенный акушерский анамнез, Дискоординированная родовая деятельность, внутриутробная гипоксия плода средней степени - было показано родоразрешение путем операции кесарева сечения.
3 задача.ПервобеременнаяЭ., 20 лет, поступила в родильный дом в связи с развитием родовой деятельности 2 часа назад. Жалобы на схваткообразные боли в животе.
Из анамнеза. Последняя менструация 25.05.2017г-28.05.2017г.Беременность первая. Женскую консультацию посещала нерегулярно
Statuspraesens.Общее состояние удовлетворительное. Возбуждена, Ps 85 в мин. АД 120/80 и 120/80 мм рт. ст. Патологии со стороны внутренних органов нет.Живот увеличен за счет беременной матки Мочеиспускание не нарушено, стул регулярный.
Statusobstetricus. Матка оволной формы, дно матки на 2 см ниже мечевидного отростка. Пальпаторно: схватки почастота - 6 за 10 мин, длительность схватки - 150с болезненные. В дне матки определяется объемная мягковатая часть плода, через боковые поверхности матки пальпация н определение позиции плода затруднено. В нижнем сегменте матки определяется плотная предлежащая часть плода, прижата к входу в малый таз. ОЖ 98 см, ВДМ 37 см. Размеры таза- 25-28-31-21 см. Сердцебиение плода приглушено, ритмичное 150 уд/минуту, справа ниже пупка
Влагалищное исследование. При осмотре: наружные половые органы сформированы правильно, оволосение по женскому типу.
Pervaginam: влагалище узкое, шейка матки сглажена, края тонкие, легко растяжимые, открытие 6 см. Плодный пузырь цел. Предлежит головка, прижата к входу в малый таз. Таз емкий. Крестцовая впадина хорошо выражена. Мыс не достижим. Стреловидный шов в правом косом размере плоскости входа в малый таз, малый родничок слева спереди.
Дополнительные методы обследования КТГ: оценка по Фишеру 7 баллов.
Токограмма: схватки силой 70-80 мм рт. ст., по 80-90 секунд, через 20-25 секунд, базальный тонус матки 15 мм рт. ст. Оценка - Чрезмерно сильная родовая деятельность.
1.Тактика? (Лечебные мероприятия должны быть направлены на снижение повышенной активности матки: внутривенное капельное введение β-адреномиметиков (гексопреналин 10 мкг, тербуталин 0,5 мг)
4 задача.Повторнородящая 30 лет, находится в родах 12 часов. Первый период — родов сопровождался слабостью родовой деятельности, ввиду чего было назначено родоусиление путем в/в капельного введения окситоцина.Чрезмерно сильная родовая деятельность,излились светлые околоплодные воды.Внезапно у роженицы появился сильный озноб, отмечено повышение t до 39° С, цианов лица, акроцианоз, затрудненное дыхание. АД— 85/60 мм Hg, .PS — 110 удар/мин слабого наполнения.
КТГ: БЧСС -140 удар/мин, стрессовый тест — положительный. При влагалищном исследовании: открытие маточного зева полное, головка плода в узкой части полости малого таза, вставление — правильное.
1.Диагноз. 2.Тактика врача.
Эмболия околоплодными водами. Показано наложение полостных щипцов.
Позвать на помощь.(акушерок, анестезиологов, неонатологов)немедленно начать сердечно-легочную реанимацию согласно протоколу. В целях обеспечения оптимальной маточной перфузии бедро женщины должно быть смещено влево, что бы предотвратить от сжатия нижней полой вены весом беременной матки. Реанимационная помощь: · обеспечение проходимости дыхательных путей путем интуации трахеи; · обеспечения искусственной вентиляции легких с высоким вдохом кислород ( 60%) и положительного в конце выдох . Как правило, положительный конец выдох начинается в 5 см Н2О и увеличивается на 2 до 3 см Н2О до удовлетворительного уровня Р 02; · целью кислородной терапии является поддержание артериального Р 02 выше 60 мм. рт.ст. и насыщения артериальной крови кислородом на 90%.
5 задача.Первородящая 27 лет переведена в родильное отделение из отделения патологии беременности, где находилась в течение трех дней по поводу преэклампсии.Родовая деятельность началась 6 часов назад. Данная беременность вторая, в анамнезе один мед.аборт без осложнений. Срок беременности по дате последней менструации и по УЗИ - 38 недель.КТГ: оценка по Фишеру 6 баллов Рост - 167 см. Вес - 75 кг. АД - 150/100 - 160/110 мм рт. ст. Пульс - 92 уд/мин. ОЖ - 102 см. ВДМ - 37 см. Размеры таза: 26-29-31-20. Схватки через 3-4 мин. по 35-40 сек. Пять минут назад у роженицы появились боли в животе и кровянистые выделения из половых путей. Матка напряжена, болезненна при пальпации в области дна слева. Положение плода продольное, предлежание головное. Сердцебиение плода приглушено, 170 уд/мин. Выполнено влагалищное исследование: шейка матки сглажена, открытие зева 6 см, плодный пузырь цел, напряжен, головка плода прижата ко входу в малый таз, выделения кровянистые, умеренные. В момент амниотомии, выполненной вне схватки, роженица внезапно пожаловалась на удушье, боли за грудиной, кашель, резкую слабость, озноб. Состояние крайне тяжелое, без сознания, цианоз лица. ЧДД - 32-34 в мин., АД -80/40 мм рт. ст. Пульс - 124 в мин. Температура тела - 39,4°С.
1.Диагноз.Беременность 38 нед. (Головное предлежание.Ослажнение.: Нефропатия IIIст. Преждевременная отслойка нормально расположенной плаценты. Острая гипоксия плода. Эмболия околоплодными водами)
2.Диагностический алгоритм при внезапном появлении симптомов тяжелого шока.
Оценка функций дыхания.
Оценка гемодинамики.
Оценить состояние плод.
Коагулаграмма.
Инструментальное исследование (ЭКГ, R-легких)
Молдиярова Акбота
1. Повторно беременная 29 лет (Б-3, Р-1, А-1,) доставлена в акушерское отделение, жалобына боли в животе. Срок беременности 35 недель. Объективно: слизистые бледные, температура нормальная, пульс — 80 в мин, АД 110/60 мм рт ст. Со стороны внутренних органов патологических изменений не выявлено. ОЖ-92 см. Размеры таза нормальные. Головка плода определяется в правой подвздошной области. КТГ: БЧСО 180-184 уд/мин. Выделения из половых путей кровянистые. При осмотре в зеркалах: наружний зев щелевидный, закрыт, во влагалище сгустки крови.
Дополнительные методы обследования? (УЗИ, лабораторные исследования)
2. Повторнородящая наблюдается с диагнозом: Беременность 34-35 недель. Ложные схватки. Гестационная гипертензия. Вазомоторный ринит. Умеренная анемия.
Осмотрена по вызову дежурной акушерки.На момент осмотра:
Состояние средней степени тяжести, сознание ясное, ориентирована в окружающем пространстве. На вопросы отвечает адекватно. Головной боли нет. Зрение ясное. Отеки на нижних конечностях. АД 90/60 мм. рт. ст. пульс 100 уд. в мин. ЧД – 18 в мин.
Живот увеличен за счет беременной матки. Матка в гипертонусе, базальный тонус повышен, при пальпации безболезненный. Положение плода продольное, предлежит головка, над входом в малый таз. Сердцебиение плода приглушенное, ритмичное до 90 уд в мин. Выделения из половых путей кровянистые.
При развернутой операционной осмотрена на зеркалах: Влагалище емкое. Выделения кровянистые со сгустками 200 мл. Шейка матки сохранена, наружный зев закрыт. Тампоном на зажиме просушена, кровянистые выделения повторяются.
Дальнейшая тактика (Учитывая угрожающее состояние плода, подозрение на отслойку нормально расположенной плаценты показано экстренное родоразрешения путем операции кесарево сечение)
3. В перинатальный центр поступила беременная по порталу с диагнозом: Беременность 41 недель 3 дня.Продольное положение плода Головное предлежание.
Из анамнеза беременность – 2, роды предстоят -2. 1Беременность - самопроизвольные роды в сроке 39 недель, жив, жен. 3300,0гр, б/о.
Срок гестации по менструации — 41 недель 3 дня, по 1УЗИ-42 недель.
При влагалищном исследовании: влагалища рожавшей, шейка матки по оси, длиной 1,0 см. Цервикальный канал длиной 1,5 см. проходим до 2,0см. Консистенция мягкая. Плодный пузырь цел, предлежит головка плода, прижата ко входу в малый таз. Мыс не достижим. Экзостозов нет.
Тактика родоразрешения. (Амниотомия)
4. Повторнобеременная, повторнородящая 33 года, переведена на индукцию родов с диагнозом: Беременность 39 недель 4 дня. Преэклампсия нетяжелая. Субклинический гипотиреоз. Умеренная анемия.
На момент осмотра:
Жалоб нет. Общее состояние удовлетворительное. АД – 130/80мм рт ст. Пульс 78 в минуту. Т-36,2С. Кожные покровы обычной окраски, чистые. Матка увеличена за счет беременности. При пальпации не тонизирует. Локальной болезненности нет. Базальный тонус матки в норме. Положение плода продольное, предлежит головка, слегка прижата ко входу в малый таз.
Группа крови:В (III) третья, Rh фактор положительный.
ОАК:Hb- 106 г/л;Эр. – 3,85 х 1012/л; Лейк- 9,1 х 109/л ; тромб. – 299 х 109/л
Биохимия крови:общий белок – 66 г/л, общий билирубин 15; АлаТ- 136,7; АсаТ- 108,4, мочевина 2,4, креатинин 55,8.
Коагулограмма: ПТИ – 109% Фибриноген А- 2,48 г/л; АПТВ- 32,1сек; РФМК – 16,0 мг/100мл; паракоагуляционные тесты ++++.
Дополнительные диагностические мероприятия (УЗИ матки и плода, допплер, БПП, КТГ плода, консультация смежных специалистов, микроскопия и бак.посев влагалищного содержимого).
Тойханова Садокат
Ситуационная задача №1
Беременная Н, 29 лет, поступила в ОПБ в 34-35 недель гестации по направлению ЖК. Данная беременность первая. Состоит на учете с 10 недель беременности.При поступлениижалобы Боли в поясничной области,объективные данные положительный симптом Пастернацкого, поколачивани. А/Д 120/80 мм рт.ст. на обеих руках. Матка в нормальном тонусе, В ДМ 34 см выше лона, ОЖ 94 см. Предлежит головка плода, над входом в малый таз. Сердцебиение плода ясное ритмичное, слева от пупка.
Диагноз?
Какие диагностические процедуры потребуются для подтверждения диагноза?
Ответы Диагноз: Беременность I, 34 — 35 недель. Положение плода продольное.Предлежание головное. Позиция I. Передний вид.Пиелонефрит в ст. ремиссии.
Лабораторные обследования
- общий анализ крови (сдвиг лейкоформулы влево, лейкоцитоз)
- общий анализ мочи (изменение рН мочи в щелочную сторону, наличие
лейкоцитурии, бактериурии)
- культуральное исследование мочи (положительный посев мочи, рост
микроорганизмов)
- проба Нечипоренко (количество лейкоцитов более 4000 в 1 мл мочи)
- креатинин, мочевина, глюкоза крови (по показаниям)
Ситуационная задача №2
Беременная Ч., 28 лет, доставлена машиной скорой помощи в отделение патологии беременности в сроке беременности 28 недель.Жалобы на боли в поясничной области справа, слабость.
Из анамнеза. Беременность вторая. Первая закончилась самопроизвольным выкидышем в сроке 16 недель, 2 года назад. По поводу настоящей беременности наблюдается в женской консультации с 7-8 недель, регулярно. Беременность осложнилась: в 9-10 недель ранним токсикозом - рвотой беременной легкой степени. Лечилась амбулаторно, эффект положительный.Отмечает частые простудные заболевания, хронический пиелонефрит.
Statuspraesens. Общее состояние средней степени тяжести. Кожные покровы и видимые слизистые бледно-розовые. Температура тела 38,0°С. Отеки голеней. В легких дыхание везикулярное, хрипов нет. Тоны серии ясные, ритмичные. АД 130/80 и 120/80 мм рт ст. Ps 104 в мин. Симптом «поколачива-ния» положительный справа. Мочеиспускание учащено. Стул регулярный.
Statusobstetricus. Размеры таза: 26-28-30-20 см. ОЖ 86 см, ВДМ 26 см. Матка в повышенном тонусе. Положение плода продольное. Предлежит головка, подвижна над входом в малый таз. Спинка спереди и справа. Сердцебиение плода ясное, ритмичное, 142 уд/мин.
Влагалищное исследование. При осмотре: наружные половые органы сформированы правильно.
Perspeculum: шейка матки цилиндрической формы, чистая, наружный зев щелевидный, выделения молочные, умеренные.
Pervaginam: шейка матки данной до 3 см, средней плотности, несколько отклонена кзади от проводной оси таза. Наружный зев пропускает кончик пальца. Через своды пальпируется плотная, округлая часть плода. Мыс не достижим. Костный таз без патологии.
Предварительный диагноз?
Дифференциальный диагноз?
ОтветыДиагноз основной: Беременность 28 недель. Головное предлежание, продольное положение, вторая позиция, передний вид.Обострения хронического пиелонефрита.
Дифференциальный диагноз проводится со следующими
заболеваниями:
- приступ почечной колики
- острый аппендицит
- холецистит
- гинекологические заболевания
Ситуационная задача №3
Больная Т., 30лет, беременность 19 недель.В анамнезехронического тонзиллита
При объективном исследовании: жалобами на слабость, симптомы со стороны МВС отсутствуют
АД 130/80 мм рт.ст. Пульс 72 в мин.
Уропатогенных микроорганизмов более 10х5 КОЕ/мл в культурах из 2-х СПМ
ВОПРОСЫ
1.Ваш диагноз
2.Назначьте этиотропное лечение
Бессимптомной бактериурии у беременных
Для лечения инфекций нижних мочевых путей и бессимптомной бактериурии у беременных показано применение монодозной терапии - фосфомицинатрометамол в дозе 3 г; цефалоспоринов в течение 3 дней - цефуроксимааксетила 250-500 мг 2-3 р/сут, аминопенициллинов/BLI в течение 7-10 дней (амоксициллин 375-625 мг 2-3 р/сут; нитрофуранов -
нитрофурантоин 100 мг 4 р/сут - 7 дней (только II триместр).
Ситуационная задача №4
Жалоб на 3 сутки послеродового периода повышение температуры тела до 37,5°С, состояние удовлетворительное. Молочные железы мягкие, соски чистые. Лохии мутные, кровянисто-гнойные, зловонного запаха. Матка плотная, безболезненная. Дно матки на середине расстояния между пупком и лоном. Взят мазок из цервикального канала, уретры и прямой кишки на гонококки, трихомонады и микрофлору.
Диагноз?
Какие еще методы обследования можно провести?
Послеродовой эндометрит
В качестве дополнительных методов диагностики можно провести УЗИ матки, гистероскопию, аспирационную биопсию полости матки для микроскопии и бакпосева аспирата.
Ситуационная задача №5
Пациентка 32 лет, соматически здоровая. Роды при доношенной беременности, продолжавшиеся 17,5 час. закончились рождением мертвого мацерированного плода. На вторые сутки после родов t — 37,8., в последующие 5 дней — в пределах нормы, далее субфебрильная. PS — 110-120 удар/мин.Боли внизу живота. При влагалищном исследовании: болезненность при пальпацииматки,гноевидные выделения из цервикального канала.На 8 сутки послеродового периода выставлен диагноз: субинволюция матки.
Диагноз?
Принципы лечения?
• санация очагов инфекции (удаление под гистероскопическим контролем
некротизированныхдецидуальных тканей, остатков плацентарной ткани);
• инфузиякристалоидов;
• применение антибактериальных средств широкого спектра действия.
При прогресирующем эндометрите и частичной несостоятельности шва на матке
возможна консервативная тактика с проведением санационных лечебно-
диагностическихгистероскопий, аспирационно-промывного дренирования полости
матки в сочетании с комплексным противовоспалительным лечением
(антибактериальной терапии. Нестероидными противовоспалительными препаратами
идезинтоксикационной терапией). В ситуации купирования эндометрита заживления
швов на матке возможно вторичным натяжением, в отдельных случаях (только в
стационарах 3 уровня), возможно проведение органосберегающих операций с
наложением вторичных швов на матку.
При прогрессировании эндомиометрита и полной несостоятельности шва на матке, а
также при отсутствие эффекта от лечения показана радикальная операция –
тотальнаягистерэктомия, билатеральная сальпингэктомия).
Айтенова Асия
Задача
Родильница С.38 лет.беременность 2 роды 2 произошли роды в срок.Роды осложнились гипотоническим кровотечением в раннем послеродовом периоде.Произведено ручное обследование полости матки.Кровопотеря составила 600мл.Гемотрансфузия не производилась.В анамнезе хронический пиелонефрит.
На 3-е сутки послеродового периода состояние ухудшилось,температура 38,8С,ЧДД-21,ЧСС-110уд в мин.Кожабледный,сухой.Языкчистый,влажный.Дыханиезатрудненный,одышка.Молочные железы гиперемированные, болезненные.Живот болезненный внизу живота.Дно матки на 2см ниже пупка. Влагалищное исследование:влагалищасвободное,шейкасформирована,цервикальный канал проходим за внутренний зев,маткаувеличина до 15-16недель,мягко-эластической консистенции,болезненная,придатки не определяются,параметрии свободные. Лохии-кровянисто-серозный,мутный,с запахом.
Предпологаемыйдиагноз.План обследование.
Дата добавления: 2018-02-28; просмотров: 2143; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
