Проведение дренирования по Бюлау
Лекция
Сестринский процесс
При хирургических заболеваниях и повреждениях грудной клетки – 2
План:
1. Сестринский процесс при абсцессе легкого
2. Сестринский процесс при эмпиеме плевры
3. Сестринский процесс при раке легких
Абсцесс легкого - гнойная полость в легких, ограниченная капсулой и зоной пораженных воспалительным процессом тканей («зона перифокального воспаления»).
У мужчин возникает в 3-4 раза чаще, чем у женщин. Наиболее частая локализация - верхний отдел правого легкого (прикорневая зона).
Этиология
Во время бактериологического исследования чаще всего высевают стафилококк, пневмококк, кишечную палочку.
Факторы, приводящие к развитию абсцесса:
- острое воспаление легких;
- нарушение проходимости бронхиального дерева;
- недостаточное кровоснабжение легочной ткани;
- снижение иммунитета и реактивности организма;
- инородные тела;
- затекание в бронхи рвотных масс, слюны.
Клиническая картина.
Периоды:
1. Формирование гнойника
2. Прорыв абсцесса.
Заболевание начинается остро с лихорадки 39-40оС. Температура тела - гектическая. Появляется боль в грудной клетке, кашель. Наблюдается общая слабость, потеря аппетита, ночная потливость. Ранний симптом - появление запаха изо рта при дыхании.
В типичных случаях первая фаза длится 6-8 суток. А потом абсцесс прорывается в бронх. В случае прорыва абсцесса в бронх массивно выделяется гной. Количество мокроты от 100 мл до 2 л в сутки. При отстаивании в сосуде мокрота разделяется на 3 слоя (снизу - детрит, над ним мутная жидкость (гной) и на поверхности - пенистая слизь). Состояние больного после прорыва абсцесса улучшается, температура тела снижается.
|
|
|
Дополнительные методы исследования.
Решающее значение имеет рентгенологическое исследование (оказывается полость с горизонтальным уровнем жидкости и капсула гнойника). Иногда для уточнения диагноза проводят КТ.
В анализе крови - нейтрофильный лейкоцитоз, сдвиг лейкоцитарой формулы влево, увеличение СОЭ. Появляется и нарастает анемия.
Осложнения:
- прорыв в плевральную полость;
- легочное кровотечение;
- метастазирование гнойника в противоположное легкое, головной мозг.
Лечение
Больного помещают в отдельную палату, выделяют емкость для сбора мокроты.
В период формирования абсцесса - парентерально антибиотики с учетом чувствительности микрофлоры, дезинтоксикационная терапия, повышение иммунитета (плазма, гаммаглобулин).
Необходимо обеспечить больного высококалорийным питанием с достаточным количеством белков, жиров, углеводов, витаминов.
Лечение основывается на мероприятиях, способствующих полному и, желательно, постоянном дренированию гнойных полостей в легких. После спонтанного вскрытия абсцесса в просвет бронха применяют самый простой и эффективный метод дренирования - постуральный дренаж.
|
|
|
Техника постурального дренажа.
Положение тела зависит от накопления секрета. Рекомендуемый общее время - 45-60 мин., 2-3 р. / день, или 30 мин., 4-5 р. / день, начиная с 15-20 мин. В положении Тренделенбурга (ось бедер расположена выше оси плеч) пациент не должен находиться больше, чем 30 мин, начиная с 10-15 мин.
Мероприятия, увеличивающие эффективность постурального дренажа:
1) вибрация грудной клетки: рекомендуется применение вибрационных аппаратов, которые генерируют колебания (вибрационные движения) с частотой 1000 / мин.; ручная вибрация мало эффективной.
2) похлопывание грудной клетки: чаще всего выполняется рукой (одной или двумя, одновременно или попеременно). Рука является составлена как для черпания воды, движение похлопывание должен исходить из лучезапястного сустава.
Процедура выполняется в направлении от основания к верхушке легкого. Противопоказания к похлопывание грудной клетки: боль в области грудной клетки невыясненной этиологии, перлом ребер и позвонков, новообразование в области грудной клетки, гидроторакс, пневмоторакс, тромбоэмболия легочной артерии, кровотечение из дыхательных путей, острая сердечная недостаточность и тяжелые расстройства ритма сердца, аневризма аорты.
|
|
|
3) техники эффективного кашля: двойное откашливание, контролируемый кашель, усиливающийся кашель, интенсивный выдох, откашливание, сопряженное с интенсивным выдохом.
Пример решения проблем пациента при заболеваниях легких:
Проблемы - непродуктивный кашель, непонимание необходимости дренажного положения и т.п;
Нарушены потребности потребности в дыхании.
Определение целей сестринского ухода:
- пациент будет знать и сможет занять положение, облегчающее дыхание;
- у пациента сохраняется физическая активность, необходимая для самоухода и т.п.;
- пациент сможет самостоятельно пользоваться плевательницей (ингалятором, спейсером, спинхалером и т.д.).
- пациент принимает лекарственные средства в соответствии с назначением врача;
- пациент бросит курить (уменьшит количество выкуренных в день сигарет);
- пациент (родственники) знает приемы самозащиты при приступе удушья;
- пациент знает меры, уменьшающие дискомфорт, связанный с откашливанием мокроты и т.п.
|
|
|
Сестринские вмешательства:
Положение пациента в постели с приподнятым изголовьем кровати или использование двух-трех подушек позволяет значительно улучшить дыхание.
Постуральный дренаж (позиционный, дренирующее положение). Позиции, применяемые для опорожнения различных сегментов легких.
Обучение пациента «технике кашля». Сочетание постурального дренажа с другими методами стимуляции естественного отхождения мокроты.
Обучение пациента дыхательным приемам, направленным на улучшение удовлетворения потребности пациента в нормально дыхании.
Оксигенотерапия, способы ингаляции через носовую вилкообразную канюлю, маску, катетер.
Оценка сестринского ухода: текущая и итоговая оценка эффективности сестринского вмешательства.
Отек слизистой оболочки бронхов можно уменьшить благодаря местному применению бронхолитиков и антибиотиков, которые назначают внутривенно.
Больным с острыми абсцессами легких проводят бронхоскопическую санацию трахеи и бронхов, при которой отсасывают гной и вводят антибиотики.
Если с помощью перечисленных методов не удается восстановить проходимость бронхов и опорожнить гнойник естественным путем через бронхи, меняют лечебную тактику - добиваются опорожнения гнойника через грудную стенку. Для этого под местной анестезией осуществляют повторные пункции полости абсцесса толстой иглой или постоянное дренирование с помощью катетера, проведенного через троакар (торакоцентез). Установленный в полости абсцесса дренаж подшивают к коже, подключают к вакуумному аппарату и периодически промывают абсцесс антисептическими растворами и антибиотиками.
При неэффективности консервативного лечения, осложнениях, переходе в хроническую стадию - оперативное лечение: вскрытие и дренирование абсцесса с помощью торакотомии, лобэктомия - удаление пораженной доли легкого, сегментэктомия - удаление сегмента, пульмонэктомия - удаление легкого.
Профилактика острых легочных нагноений связана с проведением мероприятий по предотвращению гриппа, острым респираторным вирусным инфекциям, алкоголизма, с улучшением условий труда и быта, соблюдением правил личной гигиены, ранней госпитализацией больных пневмонией и энергичным лечением антибиотиками.
Эмпиема плевры (гнойный плеврит) - гнойное воспаление париетальной и висцеральной листков плевры со скоплением гноя в плевральной полости.
Этиология
- осложнения серозного плеврита;
- прорыв абсцесса в плевральную полость;
- проникающие ранения грудной клетки с инфицированием.
Патологический процесс характеризуется экссудацией. Экссудат гнойный, гнойно-геморрагический, фибринозный, гнилостный.
Клиническая картина.
Заболевание протекает остро с выраженными признаками интоксикации. Состояние больного тяжелое. Повышение температуры в 39-41оС, лихорадка, потливость, гиперемия лица, одышка. Определяется боль на стороне поражения, усиливающаяся во время глубокого дыхания, сухой кашель. Лихорадка носит гектический характер.
При объективном исследовании определяют ограничение дыхательных движений на пораженной стороне грудной клетки, сглаживание межреберных промежутков. Во время перкуссии - притупление перкуторного звука, при аускультации везикулярное дыхание ослаблено или отсутствует (в случае большого количества экссудата).
Наблюдается легочно-сердечная недостаточность, нарушение функции печени, почек.
Диагностика.
Основной метод - рентгенологический. Диагноз подтверждается путем пункции плевральной полости. Определяют характер полученной жидкости, проводят ее бактериологическое и цитологическое исследование.
Возможные осложнения:
- пневмоторакальные абсцессы;
- остеомиелит ребер;
- переход в хроническую эмпиема;
Лечение
Антибиотики широкого спектра действия в максимальных дозах, общеукрепляющее терапия (витамины, переливание плазмы, альбумина), оксигенотерапия.
Пункция плевральной полости с введением антибиотиков, антисептиков.
Постоянное дренирование с помощью троакара в VII межреберье по заднеподмышечной линии или в месте наибольшего скопления гноя. Преимущество этого метода - возможность постоянного удаления гноя из очага поражения, постоянного или фракционного промывания его антисептиками. Дренажную трубку вводят с помощью троакара и налаживают дренирование плевральной полости с Бюлау (пассивное дренирование) или присоединяют к аспирационной системе (активное дренирование).
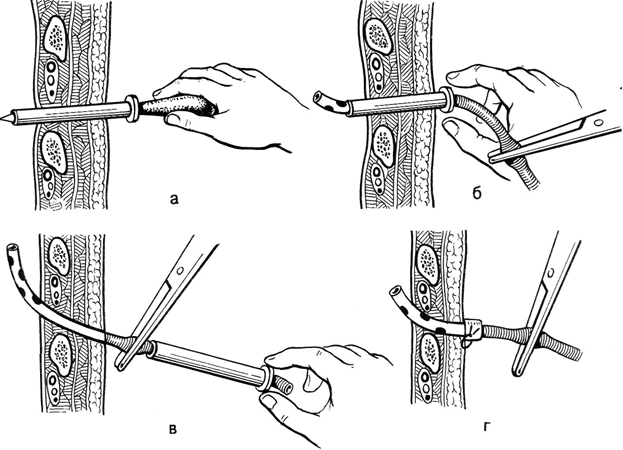
Рис. 1 Дренирование плевральной полости с помощью троакара
а - пункция плевральной полости; б — проведение дренажа через канюлю троакара; в — удаление канюли троакара; г — фиксация дренажа.
Деятельность медицинской сестры при уходе за дренажом в плевральной полости - см. приложение 1
В случае тяжелого течения, осложнений - хирургическое вмешательство. Проводится торакотомия с удалением очага инфекции и тщательным санированием плевральной полости, декортикация легкие - удаление регидных участков плевры и спаек с поверхности легкого для ее расправления.
При изучении материала темы вы можете воспользоваться учебным видео, перейдя по ссылке
https://www.youtube.com/watch?v=-4o90VK-KuI
https://www.youtube.com/watch?v=By5yN9W7iZQ
Рак легких
Злокачественная опухоль, возникающая из эпителия бронхов.
Занимает первое место в структуре онкологической заболеваемости и смертности среди мужчин и составляет соответственно 66,9 и 54,1 на 100 тыс. населения. Неуклонный рост заболеваемости раком легких сегодня является установленным фактом, причем распространение этой формы рака приобрело характер эпидемии.
Важнейшие причины развития рака легких является курение, загрязнение атмосферного воздуха химическими канцерогенами, воздействие радиации и тому подобное.
По характеру роста опухоли различают:
- эндобронхиальный рак (опухоль выступает в просвет бронха);
- перибронхиальный рак (опухоль инфильтрирует стенку бронха).
- распространенный.
Клиническая картина.
Существуют следующие клинико-анатомические формы рака легкого:
- центральный рак (возникает из слизистой оболочки главного, промежуточного , долевого, сегментарного бронхов);
- периферический рак (поражает субсегментарные бронхи и бронхиолы)
- атипичные формы (медиастенальная, милиарная, костная, мозговая, желудочно-кишечная и пр.).
Клиника центрального рака легкого в основном обусловлена нарушением бронхиальной проходимости. Наиболее частыми его признаками являются кашель (в связи с раздражением слизистой бронха опухолью), кашель надсадный, приступообразный. В начале заболевания сухой, по мере роста опухоли появляется мокрота. При распаде опухоли возникает кровохарканье. Дальнейший рост опухоли приводит к обтурации бронха и ателектазу соответствующего участка легкого. При этом возникает боль в груди, одышка, повышение температуры тела, слабость, потливость.
Периферический рак длительно остается недиагностированным. Его клинические проявления связаны с распространением процесса на плевру или грудную клетку (боль), распадом опухоли и перифокальной пневмонией (повышение температуры, кашель с мокротой), интоксикацией.
Рак верхушки легкого (рак Пенкоста) проявляется резкой болью (прорастание опухолью плевры, грудной стенки, плечевого нервного сплетения). Позитивный симптом Горнера (птоз, миоз, энофтальм).

Из атипичных форм наибольшее значение имеет медиастенальная. Ее клиническая картина обусловлена прорастанием опухоли в средостение, при этом может развиться синдром сдавления верхней полой вены (кава-синдром), который проявляется отеком и цианозом верхней половины туловища, набуханием шейных вен, одышкой.
Дополнительные методы диагностик:
- рентгенологическое исследование легких в прямой, боковой проекциях;
- КТ;
- бронхоскопия, биопсия опухоли;
- цитологическое исследование мокроты;
- трансторакальная пункция опухоли с цитологическим исследованием пункт ату;
- диагностическая торакотомия.
При взятии мокроты для цитологического исследования следует придерживаться следующих правил. Предварительно больной должен почистить зубы и сполоснуть рот водой. Пациенту нужно объяснить, что для исследования нужно мокроты, которое выделяется при откашливании, а не слизней или слизь носоглотки. Мокроты собирают в сухую чистую чашку Петри и не позднее чем через час направляется в цитологическую лабораторию. В направлении указывают паспортные данные больного, предварительный клинический диагноз и фамилия врача - куратора.
Лечение.
Зависит от стадии рака легких, вида опухоли, общего состояния больного.
Хирургическое лечение показано больным раком легких в I-II стадии. Основными радикальными операциями являются пульмо- и лобэктомия. В большинстве случаев больным показано комбинированное лечение: перед - и послеоперационная лучевая терапия и расширена или комбинированная пульмонектомия.
В случае значительного распространения процесса и наличии противопоказаний к операции прибегают к лучевой и поле химиотерапии.
Осложнение рака легкого: легочное кровотечение.
Примесь крови в мокроте (до 50 мл крови/сут) называется кровохарканьем, обильное выделение крови – кровотечением. При кровотечении вместе с кашлем начинает выделяться алая пенящаяся кровь. Пациента напуган, бледен, дыхание клокочущее. Неотложная помощь при легочном кровотечении – см. Приложение 2.
Особенности ухода.
Кормить больного необходимо небольшими порциями легкоусвояемой полужидкой пищи. Острые приправы и пища запрещаются. Категорически запрещены тепловые процедуры (горчичники).
Особенно важной в предоперационной подготовке является дыхательная гимнастика, обучение глубокому дыханию как важное средство профилактики послеоперационной пневмонии.
После операции больного переводят в палату интенсивной терапии. После выхода из наркоза и восстановления сознания больного переводят в полусидячее положение, удобное для глубокого дыхания, отхождение мокроты, ритмичной работы сердца. Дают увлажненный кислород.
Особого внимания требует контроль за дренажами в плевральной полости. Медицинская сестра следит за герметичностью дренажей, поскольку ее нарушение может привести к развитию пневмоторакса. В случае кровотечения из дренажей медицинская сестра должна немедленно проинформировать врача и приготовить все необходимое для осуществления реанимационных мероприятий.
При изучении темы вы можете воспользоваться учебным видео, перейдя по ссылке
https://www.youtube.com/watch?v=poTSRwHwGuI&t=27s
Литература:
Барыкина Н.В. Сестринское дело в хирургии: учебное пособие / Н.В. Барыкина, В.Г. Зарянская. – Изд 9-е. – Ростов н/Д : Феникс, 2012 – с. 322-325, 331-334
Домашнее задание:
1. Изучите материал лекции, учебника по данной теме.
2. Составьте конспект в лекционной тетради.
3. Сохраните алгоритмы в папке - накопителе
4. Дайте ответы на вопросы для самоконтроля.
Вопросы для самоконтроля
1. Что такое абсцесс легкого?
2. Дайте определение понятию «эмпиема плевры».
3. Клиническая картина абсцесса легкого в зависимости от периода.
4. Перечислите типичные проблемы пациента при абсцессе легкого.
5. К каким обследованиями подготовит медицинская сестра пациента при эмпиеме плевры?
6. Принципы лечения эмпиемы плевры.
7. Назовите виды рака легкого.
8. Особенности ухода за больным с дренажом в плевральной полости.
9. Неотложная помощь при легочном кровотечении
Приложение 1
Алгоритм
Проведение дренирования по Бюлау
Показание: дренирование плевральной полости
Оснащение: стерильный лоток; аппарат Боброва; пинцеты; ножницы; зажим; шелковая нить; раствор фурацилина; напальчник резиновый; медицинские перчатки
| Этапы | Обоснование |
| I . Подготовка к процедуре 1. Успокоить пациента, объяснить ход предстоящей манипуляции, получить его согласие | Устанавливается контакт с пациентом. Соблюдаются права пациента |
| 2. Придать пациенту в постели положение Фаулера | Положение пациента зависит от его состояния |
| 3. Налить в емкость аппарата Боброва раствор фурацилина до 200 мл | Выполняет функцию гидрозатвора, препятствуя обратному току воздуха в плевральную полость |
| 4. Надеть на длинную стеклянную трубку аппарата Боброва резиновый напальчник и закрепить его на стеклянной трубке шелковой нитью | Последовательность проведения манипуляции |
| 5. Надрезать ножницами свободный конец напальчника на 1 см | Выполняет роль клапана. Для предупреждения обратной аспирации воздуха |
6. Опустить стеклянные трубки на пробке в аппарат Боброва
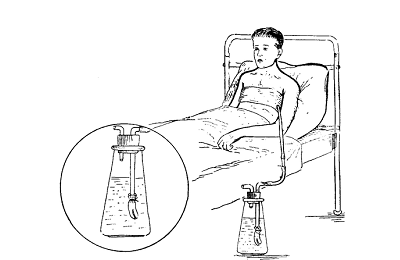
| Последовательность проведения манипуляции |
| 6. Закрыть аппарат Боброва герметично пробкой | Последовательность проведения манипуляции |
| 7. Провести антисептическую обработку рук, надеть медицинские перчатки | Соблюдение инфекционной безопасности |
| II . Выполнение процедуры 1. Подсоединить к длинной стеклянной трубке, выходящей из отверстия пробки, свободный конец дренажа от пациента | Последовательность проведения манипуляции |
| 2. Снять зажим с дренажа пациента Примечание: во время вдоха из-за отрицательного давления в плевральной полости спадающиеся края клапана будут препятствовать засасыванию в нее раствора. При выдохе содержимое плевральной полости будет беспрепятственно поступать через клапан в емкость для сбора отделяемого | Для аспирации содержимого плевральной полости |
| 3. Оставить открытой короткую стеклянную трубку аппарата Боброва | Последовательность проведения манипуляции |
| 4. Поставить аппарат Боброва ниже уровня постели пациента на подставку | Для эффективной работы дренажа. Соблюдается принцип сообщающихся сосудов |
| 5. Следить за наполнением аппарата Боброва Примечание: - жидкость не должна доходить до уровня короткой трубки; - при смене аппарата Боброва вначале накладывается зажим на дренажную трубку; снимается зажим после смены аппарата | Предотвращение возникновения пневмоторакса |
| III . Окончание процедуры 1. Снять перчатки и опустить в емкость с дезинфицирующим раствором, провести антисептическую обработку рук | Соблюдается инфекционная безопасность |
| 2. Сделать запись в соответствующую медицинскую документацию | Для экспертизы качества оказания медицинской помощи |
| 3. Обеспечить контроль за состоянием пациента | Предупреждение возникновения осложнений |
| Примечание: при появлении геморрагического содержимого в аппарате Боброва немедленно сообщить врачу |
Алгоритм
Дата добавления: 2022-11-11; просмотров: 38; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
