Организация и оказание сестринской помощи
Оказывая сестринскую помощь, медицинская сестра выполняет назначения врача.Обязательно спрашивать пациента о переносимости ранее применявшихся лекарственных средств.
Лекарственная терапия гнойничковых заболеваний кожи включает средства общего лечения и местное (наружное) лечение.
Лечение пациентов с гнойничковыми заболеваниями кожи комплексное. Применяемые методы и средства зависят от глубины патологического процесса, локализации, распространенности, течения, состояния общей сопротивляемости организма.
Большое значение имеют умелая гигиеническая обработка участков поражения, рациональный выбор и применение медикаментозных средств, строгое соблюдение пациентом гигиенического режима.
Необходимо устранить факторы, способствующие возникновению заболеваний. Пациенты с хроническими пиодермиями должны быть тщательно обследованы другими специалистами для выявления возможных заболеваний внутренних органов (особенно пищеварительного аппарата, печени, нарушений обмена веществ и другой патологии) и при необходимости получать соответствующее лечение.
При лечении глубоких и распространенных форм пиодермий, в случаях хронического рецидивирующего течения необходимо применение методов общей терапии. Назначаются антибиотики широкого спектра действия. Эти препараты обладают антимикробным действием, т. е. угнетают развитие, размножение и жизнедеятельность гноеродных кокков. Продолжительность лечения устанавливают индивидуально в зависимости от диагноза заболевания, его течения, общего состояния пациента и переносимости препарата.
При хронических формах пиодермий в лечебный комплекс включают иммунотерапию, повышающую реактивность организма и стимулирующую процессы иммунитета. Широко используют витамины (аскорбиновую кислоту, тиамина бромид, рибофлавин, пиридоксина гидрохлорид, цианокобаламин, никотиновую кислоту и др., поливитамины). Они являются общеукрепляющими средствами, стимулирующими компенсаторно-защитные реакции организма, нормализующими окислительно-восстановительные метаболические процессы в организме и функцию ряда органов и систем. Назначают также препараты, влияющие на субъективные и объективные симптомы заболевания (симптоматическая терапия).
В комплексную терапию входят физиотерапевтические методы (например, УФО, УВЧ, ультразвук, электрофорез и фонофорез с антибиотиками).
К хирургическому лечению прибегают в случаях абсцедирования фурункула, карбункула, гидраденита. Глубокий процесс на лице, распространенные формы, нарушение общего состояния (лихорадка, недомогание), наличие лимфаденита, лимфангита являются показаниями для стационарного лечения.
Общая терапия сочетается с наружным лечением. Рациональное использование наружных средств лечения зависит от клинических особенностей заболевания, степени распространенности патологического процесса, локализации, глубины и характера поражения, стадии заболевания. Основная цель местного лечения – предупредить распространение сыпи на здоровую кожу, уменьшить субъективные ощущения и возможно быстрее избавить пациента от заболевания.
В настоящее время имеется большой выбор наружных средств, обладающих антибактериальным и противовоспалительным действием.
При поверхностных стрептококковых и стафилококковых пиодермиях используют спиртовые растворы анилиновых красителей (например, метиленовый синий, бриллиантовый зеленый), мази (эритромициновая, тетрациклиновая, гентамициновая, неомициновая и др.) и пасты (например, левомицетиновая) с антибиотиками. Очень удобной для употребления лекарственной формой являются аэрозоли (например, "Оксициклозоль"), которые имеют ряд преимуществ по сравнению с другими лекарственными формами: удобство применения, тонкое, гомогенное распределение действующего и вспомогательного вещества, быстрота проникновения их в ткани.
Чистый ихтиол, который обладает бактерицидным, местным рассасывающим, обезболивающим и противовоспалительным действием, рекомендуют для лечения глубоких не вскрывшихся инфильтративных стафилодермий (фурункул, карбункул, гидраденит). Особенностью применения чистого ихтиола – "ихтиоловая лепешка" является возможность применять его без повязок на ограниченные гнойничковые элементы. Небольшое количество чистого ихтиола толстым слоем (3-5 мм над поверхностью очага) наносят на очаг гнойничкового поражения и делают аккуратную тонкую ватную "крышу". Слой ваты плотно присыхает к коже и держится без повязки. Менять "ихтиоловую лепешку" нужно 1-2 раза в сутки по назначению врача. На вскрывшийся узел кладут салфетки с гипертоническим раствором натрия хлорида, на инфильтрат вокруг язвы наносят ихтиол. В дальнейшем, когда язва очиститься от гноя, накладывают мази с антибиотиками (другими противомикробными наружными средствами) и мази, способствующие грануляции (например, линимент бальзамический по Вишневскому – мазь Вишневского).
В лечении пиодермий важную роль играет правильный уход за пациентами. Существуют рекомендации, общие для различных форм гнойничковых заболеваний кожи.
- В помещении, где находятся пациенты с гнойничковыми заболеваниями кожи, необходимы систематические проветривания и влажная уборка.
- Рекомендуется чаще обычного (2-3 раза в неделю) менять пациентам нательное и постельное белье, так как оно быстро загрязняется гноеродными микробами. Медицинская сестра должна следить, чтобы повязка не пачкала белье пациента и постель.
- Детей с гнойничковыми заболеваниями кожи не следует пеленать на общем столе, необходимо иметь отдельный стол и предметы ухода за такими детьми.
- Во избежание распространения пиококков на здоровые участки кожи нельзя мочить очаг поражения (нельзя мыться в ванне или под душем). При локализации заболевания на лице пациент не должен умываться. Здоровую кожу обмывать теплой водой с последующим тщательным высушиванием ее.
- В случаях длительного течения процесса при наличии остаточных явлений заболевания допускается принятие теплой ванны с раствором калия перманганата.
- При локализации на волосистой части головы, в области роста усов и бороды бритье запрещается.
- Не следует накладывать компрессы на участки поражения и бинтовать их, так как мацерация, растекание гнойного отделяемого ведут к обсеменению и переносу инфекции на здоровые участки кожи.
- Для предупреждения разноса инфекции руками беседовать с ребенком, рассказывать ему, чтобы он не трогал очаги поражения руками, следить за его поведением.
- Нельзя выдавливать гнойничковые элементы, так как при этом микробы могут попасть в ток крови и вызвать ряд опасных осложнений, вплоть до сепсиса.
- С целью предупреждения диссеминации процесса здоровую кожу, окружающую очаги пиодермии, дезинфицируют камфорным, борным или салициловым спиртом в направлении от периферии к центру.
- Микротравмы (ссадины, расчесы и т. д.) подлежат своевременной обработке одним из бактерицидных растворов, например 2-5% спиртовым раствором йода.
- Манипуляции следует проводить в стерильных резиновых перчатках, исключительно с помощью инструментов (пинцета, шпателя и др.). Ни в коем случае нельзя касаться очага и перевязочного материала руками, чтобы, во-первых, не внести дополнительную инфекцию в очаг поражения, а во-вторых, не инфицировать руки делающего перевязку.
- Очаг поражения тщательно подготавливают к применению наружных лекарственных средств:
1. Волосы в очаге и вокруг него коротко подстригают (брить нельзя).
2. Гнойнички вскрывают (покрышку прокалывают стерильной иглой или срезают стерильными ножницами до здоровых тканей).
3. Рыхлые корки удаляют механически, плотно прилегающие к коже перед удалением предварительно размягчают (с помощью компресса с растительным маслом или мази).
4. Эрозии и язвы обрабатывают раствором перекиси водорода.
- В состав комплексного лечения пациентов с гнойничковыми заболеваниями кожи входит диета. Пища пациентов с пиодермиями должна содержать достаточное количество белков и витаминов. Углеводы, соленые продукты и приправы (горчица, перец) ограничиваются. Запрещается употребление алкоголя. Преимущество отдается молочно-растительным продуктам. При локализации глубокой формы пиодермии на лице пациента переводят на жидкую пищу.
- Для обеспечения покоя мимических мышц при локализации глубокой формы пиодермии на лице рекомендуется ограничить речевое общение.
Осуществляя сестринский уход, медицинская сестра дает пациенту рекомендации, которые способствуют в будущем избежать появлений гнойничковых заболеваний кожи (при стафилококковой сикозе и фурункулезе – дает рекомендации, которые способствуют в будущем избежать обострения заболевания). Для этого с целью укрепления здоровья необходимо вести здоровый образ жизни. Например:
1. Кожа должна быть чистой, надо следить за чистотой ногтей, содержать волосы в чистоте.
2. Важно приучать ребенка к чистоплотности с раннего детского возраста, поэтому гигиеническое воспитание должно проводиться не только в детском саду и школе, но и семье.
3. Одежда должна быть чистой и индивидуальной.
4. Систематически проветривать и проводить влажную уборку в помещении.
5. Оберегать, защищать кожу от раздражений и травматизма.
6. Постоянно ухаживать за кожей.
7. Повышать защитные силы организма, вести здоровый образ жизни:
1. соблюдать рациональный режим дня, сна и бодрствования;
2. иметь нормальный полноценный сон (спать не менее 7 – 8 часов в сутки);
3. достаточно времени проводить на свежем воздухе;
4. избегать перегреваний, переохлаждений и простудных состояний;
5. уметь отдыхать;
6. не перенапрягаться и сводить до минимума стрессовые ситуации, психические и эмоциональные перегрузки;
7. отказаться от вредных привычек – избегать курения, употребления алкоголя и наркотиков;
8. помнить, что значительную пользу приносят закаливание, регулярные водные процедуры, воздушные и солнечные ванны, гимнастика – упражнения (особенно на открытом воздухе), спорт;
9. не забывать регулярно, правильно питаться; разнообразная пища с включением в нее богатых витаминами овощей и фруктов оказывает благоприятное действие на кожу и на организм в целом;
10. своевременно лечить все сопутствующие заболевания, проводить санацию очагов инфекции.
8. Не избегать медицинских осмотров с целью раннего выявления и лечения заболевания.
9. Повышать общий культурный уровень в гигиеническом плане.
10. Не заниматься самолечением и всегда помнить, что любое заболевание, в том числе гнойничковые заболевания кожи, надо лечить только у специалиста. Дерматологией нельзя овладеть по самоучителю. Основные базовые знания нужны населению для профилактики кожных заболеваний. Ну а если на коже появилась какая-то сыть, то лучше обратиться к врачу дерматологу и выполнять все его рекомендации по лечению и уходу.
Причины, клинические проявления, возможные осложнения, методы диагностики проблем пациента, организация и оказание сестринской помощи с вирусными заболеваниями кожи.
Это довольно большая и часто встречающаяся группа кожных болезней. К ним относятся:
- герпесы (простой пузырьковый лишай, опоясывающий лишай)
- контагиозный моллюск
- бородавки
Причины вирусных заболеваний
Это вирусы, но они разные в зависимости от заболевания.
Причина простого пузырькового лишая – это вирус простого герпеса (ВПГ). Он подразделяется на два типа: ВПГ первого типа (ВПГ-1) и ВПГ второго типа (ВПГ-2). Инфицирование ВПГ-1 чаще происходит через дыхательные пути в первые 3 года жизни человека. Заражение ВПГ-2 связано, как правило, с сексуальным путем инфицирования. Имеющаяся инфицированность ВПГ-1 не предотвращает инфицирование ВПГ-2. ВПГ-1 наиболее часто вызывает поражение слизистой оболочки полости рта, глаз и кожи. ВПГ-2 вызывает поражение гениталий. После завершения острой фазы болезни вирусы ВПГ-1 мигрируют в узлы тройничного нерва, а вирусы ВПГ-2 в поясничные узлы, где в дальнейшем и циркулируют (чаще пожизненно).
Причина опоясывающего лишая – это фильтрующийся вирус,который одновременно является возбудителем ветряной оспы. Считается, что ветряная оспа – заболевание детского возраста, а опоясывающий лишай – болезнь зрелого и старческого возраста. Развитие опоясывающего лишая является следствием активации находившегося в латентном состоянии вируса, попавшего в организм при перенесенной в детстве ветряной оспы.
Причина контагиозного моллюска - это самый крупный из всех до сих пор обнаруженных фильтрующихся вирусов.
Причина бородавок– это вирус папилломы человека (ВПЧ).
Пути проникновения вируса
Вирус передается при прямом контакте с больными или вирусоносителями, через инфицированные предметы, воздушно-капельным путем. Некоторые вирусные заболевания (генитальный герпес, остроконечные бородавки, контагиозный моллюск) могут передаваться от человека к человеку при половых контактах.
Инкубационный период колеблется от нескольких дней до 2-3 недель.
Клинические проявления
Простой пузырьковый лишай
Жалобы на чувство покалывания, жжения, болезненность, несильный зуд, в отдельных случаях отек. Некоторые пациенты отмечают повышение температуры тела, недомогание, слабость, мышечные боли.
Появляется воспалительное пятно, на фоне которого сгруппировано расположенные пузырьки. Пузырьки вскрываются, образуя эрозии, и ссыхаются в корочки. После их отделения остается вторичное пятно (временная пигментация).
Клинические формы:
- Герпетический стоматит – локализуется на различных участках слизистой оболочки рта (губы, щеки, десны, небо).
- Генитальный герпес – локализуется на гениталиях.
- Рецидивирующий герпес – рецидивы могут возникать с разной частотой в разное время года.
Опоясывающий лишай
Чаще начинается с нарушения общего состояния, повышения температуры тела, болей невралгического характера. По ходу нерва на фоне воспалительных пятен сгруппировано расположенные пузырьки. Они вскрываются, образуя эрозии, и ссыхаются в корочки. После разрешения сыпи могут сохраняться невралгии. Высыпания могут сопровождаться увеличением регионарных лимфатических узлов.
Клинические формы
- Генерализованный опоясывающий лишай – при наличии двусторонних и генерализованных высыпаний.
- Геморрагический – при более глубоком распространении процесса в дерму содержимое пузырьков становится геморрагическим.
- Гангренозный – в тяжелых случаях дно пузырьков некротизируется, после чего возникают рубцовые изменения.
- Абортивный– легкая форма.
- Буллезный – когда появляются не только пузырьки, но и пузыри.
Контагиозный моллюск
Инкубационный период от 2 недель до нескольких месяцев.
У детей преимущественная локализация на коже лица, шеи, туловища; у взрослых на половых органах, лобке, верхней трети внутренней поверхности бедер (так как может передаваться при половых контактах).
Появляются узелки величиной от просяного зерна до горошины, полушаровидной формы, с вдавлением в центре, перламутрового цвета или цвета обычной кожи, с творожистоподобным содержимым. Высыпания могут быть как одиночными, так и множественными.
Бородавки
Различают четыре вида бородавок:
- Обыкновенные (вульгарные)
- Плоские (юношеские)
- Подошвенные
- Остроконечные
Две первые разновидности бородавок свойственны главным образом детскому и юношескому возрасту.
Бородавки клинически проявляются узелками, но в зависимости от формы заболевания они разные.
При обыкновенных бородавках узелки плотные, бугристые полушаровидные милиарные или лентикулярные цвета нормальной кожи или серо-желтоватого цвета с неровной шероховатой поверхностью, покрытой роговыми наслоениями, иногда с сосочковыми разрастаниями. Локализуются чаще всего на тыльной поверхности кистей и ладонях. На ладонях узелки почти не выступают над уровнем кожи.
При плоских бородавках узелки с плоской, слегка выступающей над уровнем кожи гладкой поверхностью. Окраска от цвета нормальной кожи до желтовато-сероватой, чуть розоватой. Они чаще множественные и располагаются на тыле кистей, лице и шее.
При подошвенных бородавках узелки гиперкератотические (очаги утолщенного рогового слоя), напоминающие мозоль, лентикулярные и больше, желтовато-коричневого цвета, иногда неправильной формы (в зависимости от локализации), почти исключительно на участках подошвы стопы, подвергающихся наибольшему давлению.
При остроконечных бородавках узелки с тонкой ножкой или реже – с широким основанием. Они могут быть одиночные или целый конгломерат, напоминающий цветную капусту или петушиный гребень, розового или телесного цвета, при мацерации поверхность их становится ярко-красной и легко кровоточит при травмировании. Может быть скопление экссудата с неприятным запахом.
Субъективно: бородавки, локализующиеся на ногтевых валиках и распространяющиеся под свободный край ногтя, нередко вызывают значительную болезненность; боль при подошвенных бородавках, при этом они обычно в той или иной мере мешают ходьбе; болезненность при остроконечных бородавках.
Возможные осложнения
1. Распространение заболевания на здоровые участки кожи (например, контагиозный моллюск).
2. Присоединение вторичной инфекции.
3. Постгерпетические невралгии после разрешения сыпи при опоясывающем лишае и переход в более тяжелые клинические формы.
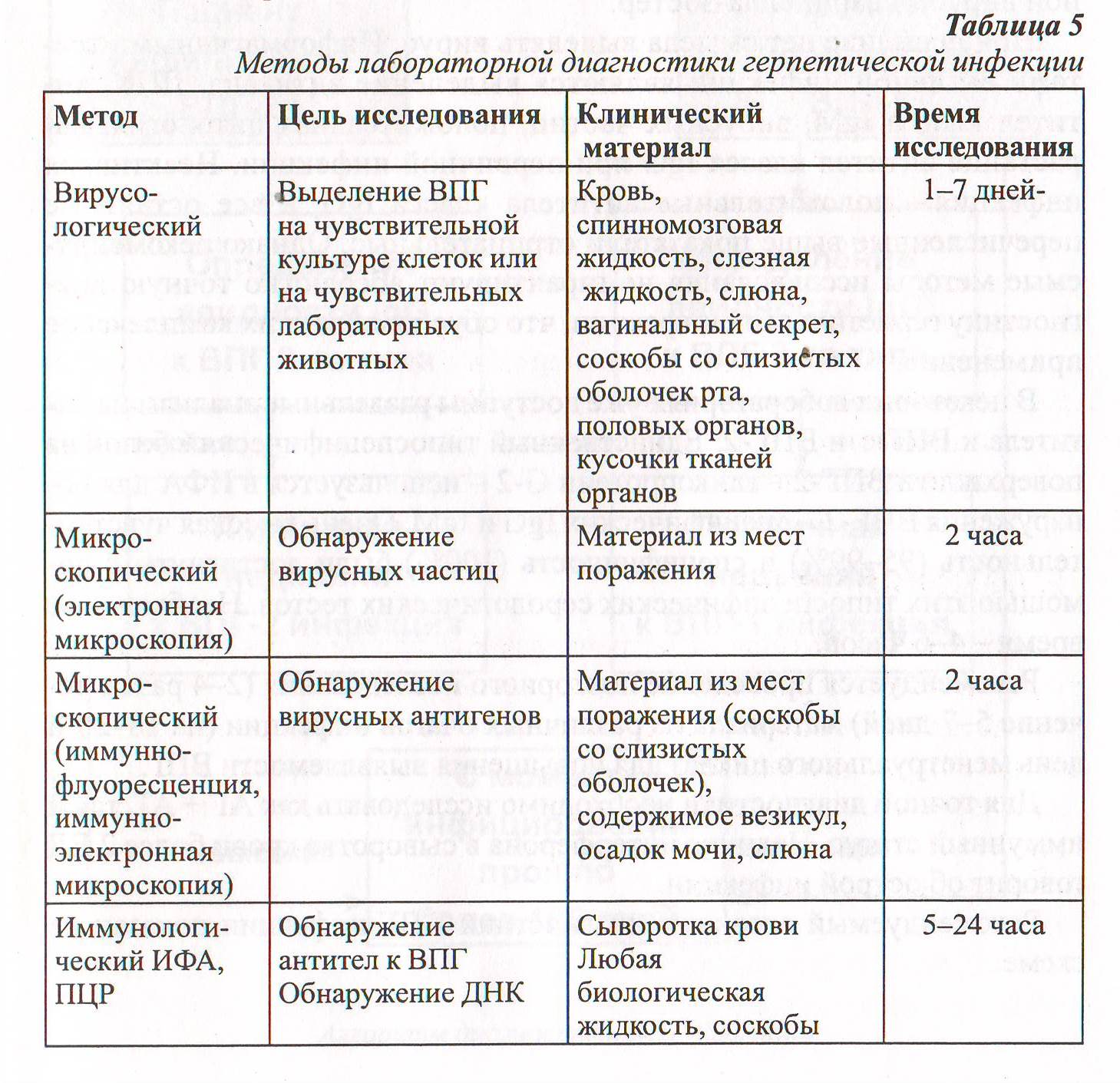 Методы диагностики проблем пациентов с вирусными заболеваниями кожи.
Методы диагностики проблем пациентов с вирусными заболеваниями кожи.
1. Опрос (беседа) для выявления жалоб, истории возникновения проблем в здоровье пациента и истории жизни пациента.
2. Осмотр кожного покрова для исследования морфологических элементов, из которых состоит сыпь.
3. Результаты лабораторных методов исследования.
Дата добавления: 2022-11-11; просмотров: 25; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
