Альфа-блокаторы антагонисты Са
Лечение в терапии 203Ф
1. Лекции записать в тетрадь!!!
2. В конце лекций решить тестовые задания и прислать ответы ВК сообщением или фото (не документом)
3. К практике 26.02 повторить тему «Лечение бронхитов. Эмфизема легких». Принести тетрадь для практических занятий!
Лечение артериальной гипертензии
В России страдают повышенным АД 39,2% мужчин и 41,1 % женщин. Из них постоянно принимают лечение всего 10%. Смертность в Чел. Области от болезней ССС – 53%. Возраст – 18 – 64 года, АГ – 31 – 37%.
Первичная эссенциальная АГ (в России ГБ) – заболевание, характеризующееся снижением адаптационных возможностей ССС, нарушением механизмов, регулирующих гемодинамику без какой-либо причины.
Вторичная АГ (симптоматическая)– симптом заболеваний других органов и систем – 5 – 25%. Отличаются тяжестью течения и устойчивостью к терапии.
Формы:
- почечные
- поражение крупных сосудов и сердца
- эндокринные
- центрогенные (опухоли, травмы г.м., энцефалиты)
АГ считают злокачественной (13 - 30 % случаев), если уровень диастолического АД выше 120 мм рт.ст.
Этиология и Способствующие факторы: АГ – многофакторная патология. Ее возникновение обусловлено сочетанием генетических нарушений и приобретенных нарушений регуляции кровообращения.
Стрессы, нарушение работы гипоталамуса, почек, гиперфункция эндокринных желез, наследственность, алкоголь, мужчины старше 55, женщины старше 65 лет, АСК и причины к нему приводящие (курение, высокий холестерин в организме – более 6,5 моль/л…), СД, ожирение, АСК,
|
|
|
Классификация:
· Оптимальное АД - <120/<80 мм рт.ст.
· Нормальное АД - <130/<85 мм рт.ст.
· Нормальное высокое – 130-139/85-89 мм рт.ст.
· ГБ – 1 степень (мягкая АГ) – 140-159/90-99 мм рт.ст.
· 2 степень (умеренная АГ) – 160-179/100-109 мм рт.ст.
· 3 степень (выраженная АГ) – 180/110 и выше.
· Изолированная систолическая АГ - повышенное САД более 140 при нормальном ДАД или его снижении ниже 90 мм рт ст.
Клиника
Одним из последствий длительного повышения АД является поражение внутренних органов – органов-мишеней. Это эндотелий сосудов, сердце (появляется гипертрофия ЛЖ), сосуды головной мозга, почек, сетчатки глаз (микроаневризмы, кровоизлияния, появление протеинурии).
1 стадия – кроме эндотелия сосудов, нет физикальных и лабораторно – инструментальных признаков поражения органов – мишеней, головная боль, чаще утром в затылочной области, чувство «несвежей» головы, плохой сон, головокружение, ослабление умственной деятельности, снижение памяти, усталость, утомляемость. АД повышается непостоянно, тошнота, рвота, парестезии – мурашки, онемение пальцев.
|
|
|
2 стадия – АД становится стойко повышенным, все симптомы постоянными, пульс напряжен, ЛЖ увеличен, появляются боли в сердце, сужение артерий сетчатки, протеинурия, повышение креатинина, поражение аорты и коронарных артерий.
3 стадия – постоянные головные боли и в сердце, перебои, развивается ХСН, выраженная энцефалопатия, ХПН, одышка, удушье с кровохарканьем, снижение зрения, отекают ноги, развиваются осложнения.
Диагностика:
· ОАК – при длительном течении эритроцитоз, гипергемоглобинемия;
· БАК – гиперхолестеринемия, повышение креатинина, мочевины;
· ОАМ – протеинурия, микрогематурия, цилиндрурия;
· Моча по Зимницкому – гипоизостенурия (из-за поражения почек);
· ЭКГ – признаки гипертрофии ЛЖ, аритмии, блокады сердца;
· Осмотр глазного дна – ангиоретинопатия, симптом «медной проволоки».
Лечение:
1. Немедикаментозные мероприятия:
- исключить курение, алкоголь, кофе, крепкий чай
- снизить вес
- повышение физической активности
- Диета №10 (ограничение соли до 6 г/сут, но не менее 2 г, углеводов и жиров, снижение веса на 1 кг ведет к снижению АД на 2 мм рт.ст., возбуждающие нс продукты исключить, повысить калий, ограничить жидкость)
Медикаментозное лечение.
· Целевым значением АД является менее 140/90, для пациентов старше 60 лет - менее 160/90.
|
|
|
· АД необходимо снижать постепенно! Темп индивидуальный.
· Тактика ведения больных зависит от риска развития СС осложнений, от степени повышения АД.
· При АГ 1 степени без факторов риска начинать медикаментозное лечение - при отсутствии целевого уровня АД через несколько месяцев после изменения образа жизни
· При АГ 1-2 степени + 1-2 ФР начать терапию через несколько недель при отсутствии целевого АД после изменения образа жизни
· При АГ 1-2 степени + 3 и более ФР, поражение органов-мишеней, СД или АГ 3 степени - начать медикаментозное лечение сразу
· Для начальной терапии использовать средние терапевтические дозы, помнить, что терапевтический эффект у гипотензивных проявляется не сразу, а АД достигает целевого уровня 1-4 недели, следует избегать смены ЛС или быстрого увеличения дозы
· При плохой переносимости снижения АД (головокружение, гол боль, обмороки, сердцебиение, аритмии, ухудшение зрения, нарушение координации, шум в ушах, депрессия, тревога) его снижают в несколько этапов. На каждом этапе снижают на 10-15% исходного уровня за 2-4 недели с последующим перерывом для привыкания пациента к более низким величинам АД. При хорошей переносимости дозу снова увеличивают.
|
|
|
· Нижняя граница снижения АД - 110/70, следить , чтобы не повышалось пульсовое АД, особенно у пожилых за счет снижения ДАД.
· Для длительного приема использовать ЛС пролонгированные.
· Больным со значительным повышением АД и выраженными изменениями коронарных артерий и гипертрофией ЛЖ следует назначать сразу 2 гипотензивных ЛС.
- Гипотензивные средства: используют 5 групп препаратов
1. Ингибиторы АПФ (расширяют сосуды, антисклеротич д-е, устраняют застой в МКК, увеличивают сердеч выброс, особенно хорошо совместимы с диуретиками и блокаторами кальциевых каналов. Побочное действие – снижение АД - «эффект первой дозы», кашель гиперкалиемия, протеинурия, диспепсия, неврологич симпомы) – каптоприл - незаменим также для НП, лизиноприл( диротон*), капотен, эналаприл ( энам*, энап*), рамиприл, престариум*
2. Блокаторы (антагонисты) рецепторов к ангиотензину II (расширяют сосуды, не вызывают кашля, облегчают работу сердца) – лозартан, валсартан, кандесартан…
3. Блокаторы кальциевых каналов (расширяют сосуды, профилактика инсульта, антиангинальное свойство, кроворазжижающее, являются ЛС первой линии у пациенов с изолированной систолической АГ. Предпочтительнее назначать пролонгированные. Хорошо сочетаются с диуретиками, ИАПФ, в-блокаторами)– короткие- верапамил, дилтиазем, нифедипин, длительного д-я - фелодипин, амлодипин
4. В-адреноблокаторы (урежают ЧСС, препятствуют сужению сосудов в ответ на стрессорные факторы. Побочные д-я - брадикардия, блокады, нарушение сна, нарушение метаболизма У и Ж, синдром отмены) – пропранолол (анаприлин*, обзидан*, индерал*), атенолол, метопролол (эгилок*), бисопролол (конкор*), небиволол (небилет*), кардивелол
5. Диуретики (уменьшают ОЦК, выводят соли и снижают АД) –
фуросемид, диувер - петлевые, при ХПН, при НП.
Верошпирон - при ХСН, после ИМ, нельзя при ХПН.
гипотиазид, индапамид (арифон*) - тиазидные - арифонне вызывает нарушения электролитного обмена, сосудорасширяющее и протективное д-е…
6. Альфа-адреноблокаторы(расширяют артерии, снижают холестерин) – празозин, теразозин, доксазозин
7. Агонисты имидазолиновых рецепторов - моксонидин (физиотенз*)-рекомендован пациентам с СД
Рациональные комбинации ЛС:
 Диуретик
Диуретик
БРА II ИАПФ
Альфа-блокаторы антагонисты Са
В-блокаторы
Осложнения:
- гипертонические кризы
- инфаркт миокарда
- инсульт – кровоизлияние в мозг
- ОСН, ХСН
- слепота
- нефросклероз, ХПН
- энцефалопатия
- носовые кровотечения
Гипертонический криз – это внезапное повышение систолического и/или диастолического давления, сопровождающееся признаками ухудшения мозгового, коронарного или почечного кровообращения, а также выраженной вегетативной симптоматикой. ГК может быть первым проявлением ГБ, у не леченых больных, при резком прекращении приема гипотензивных препаратов.
| Признаки | Гиперкинетический, 1 тип | Гипокинетический , 2 тип | Эукинетический | |
| АД | Преимущественно повышено АДс – 200/100 мм рт.ст. | Преимущественно повышено АДд – 240/160 мм рт.ст. | Повышено и АДс, И АДд - 240 и выше/160 мм рт.ст. | |
| Длительность | Менее продолжительны, от минут до 3-4 часов | Длительнее и тяжелее, от 3-4 часов до 4-5 дней | Длительные | |
| Состояние | Средней тяжести | Средней тяжести, тяжелое | Тяжелое | |
| Развитие | Быстрое | Медленное | Быстрое | |
| Возраст | Молодой | Пожилой | Любой, молодой | |
| Преобладающие проблемы | Головная боль, возбуждение, сердцебиение, дрожь, тремор, сухость во рту, тошнота, рвота редко, пот, жар, красные пятна на шее, лице, обильное мочеиспускание в конце криза | Головная боль и в сердце, «тяжесть» в голове, головокружение, сонливость, вялость, спутанность сознания, «звон» в ушах, преходящие нарушения зрения, парестезии, тошнота, рвота, задержка мочи, снижен диурез | Смешанная симптоматика. Характерны парестезии: (онемение лица, конечностей, языка, дизартрия), снижение зрения и слуха, задержка мочи | |
| НП | Придать положение с приподнятым головным концом Убрать яркий свет и шум Измерить АД (каждые 15 – 30 мин.) Доступ воздуха, кислород Холод к голове, тепло к ногам | |||
| Нифедипин 10-20 мг под язык или внутрь Пропранолол 40 мг внутрь или 5 мг вв медленно на физр-ре | Нифедипин 10-20 мг под язык или внутрь Фуросемид 40-80 мг вв струйно Клофелин 0,01%-1 мл вв медленно |
| ||
| дроперидол 0,25% 2 мл вв нитроглицерин аэрозоль 1-2 дозы эуфиллин сульфат магния нанипрус |
| |||
| АД снизить: | В течении 2 часов на 25%; В течении 2 – 6 часов до 160/100 мм рт.ст. - если не осложненный криз При осложненном кризе(отеке легких, расслаивающейся аневризме) в течении 10-20 минут |
| ||
Лечение атеросклероз а
Атеросклероз — хроническое заболевание артерий эластического или мышечно-эластического типа, которое характеризуется отложением и накоплением в их интиме липопротеидов с разрастанием соединительной ткани и образованием фиброзных бляшек.
Атеросклероз является единственной болезнью человека, генетически предназначенной каждому. В настоящее время он стал более вирулентным, развитие его значительно ускорилось. Эпидемией атеросклероза охвачены все регионы мира. На течение атеросклероза наслаиваются отрицательные факторы, привнесенные цивилизацией. Именно они являются причиной бурного развития атеросклероза.
Этиология
Различают необратимые и обратимые факторы риска.
Необратимые: возраст (40-50 лет и старше), мужской пол, генетическая предрасположенность к атеросклерозу.
Обратимые: курение, артериальная гипертензия (более 140/90).
Частично обратимые: гиперхолестеринемия, гипергликемия (сахарный диабет). Другие возможные факторы: гиподинамия, психический и эмоциональный стрессы.
Патогенез: Сущность атеросклероза сводится к тому, что во внутренней стенке сосудов откладывается холестерин сначала в виде желтоватых полосок (стадия липоидоза), а затем в виде бляшек, которые выступают в просвет артерии. Далее бляшки прорастают соединительной тканью – склерозируются (стадия липосклероза), эндотелий сосудов под ними повреждается и в этой области может образоваться тромб (стадия атероматоза). Иногда сами бляшки могут полностью закупоривать просвет сосуда, в них откладываются соли кальция (стадия атерокальциноза). Атерогенны ЛПОНП и ЛПНП, холестерин.
Клиническая картина
Важное значение для клиники имеет локализация атеросклероза, где больше всего находится бляшек (аорта, коронарные сосуды сердца, сосуды мозга, брыжейки, почек и т.д.). Течет волнообразно.
· Атеросклероз сосудов сердца проявляется приступами стенокардии или инфаркта миокарда – ИБС.
· Для атеросклероза аорты характерно ее расширение и удлинение. Боль за грудиной с иррадиацией в обе руки, шею, спину. Боль длится часами, сутками. При сужении устьев левой сонной и безымянной артерий появляется головокружение, гол боль, обмороки при переходе из гориз положения в вертикальное, парестезии и боли. Возможно выявление систолического шума на аорте, шум усиливается, когда больной поднимает руки. Уменьшается эластичность аорты, вследствие чего систолическое артериальное давление повышается. Осложнение – аневризма аорты
· Симптомы атеросклероза мезентериалъных сосудов: боли в верхней половине живота, метеоризм, запор, отрыжка. Боли купируются нитроглицерином (брюшная жаба). При длительном течении наступает обезвоживание, истощение, снижение тургора кожи. Осложнение — тромбоз сосуда и гангрена кишечника.
· Атеросклероз церебральных сосудов. Жалобы на снижение памяти, более выраженное на недавние события (память о событиях далекого прошлого сохраняется), головокружения, плохой сон, утомляемость, снижение умственной трудоспособности. У пациентов снижаются зрение, слух.
· При длительном течении заболевания и его прогрессировании возможно развитие старческого слабоумия.
· Осложнения — тромбоишемический, реже — геморрагический инсульты.
· При атеросклерозе почечных артерий развивается симптоматическая гипертония. Осложнение — тромбоз почечных артерий.
· Основным симптомом атеросклероза сосудов нижних конечностей является боль в ногах (симптом — перемежающаяся хромота), появляющаяся при ходьбе. Больные могут испытывать зябкость в конечностях, кожа становится бледной, с мраморным оттенком. Пульс на артериях тыла стопы ослаблен или не пальпируется. Осложнения - на пораженной ноге могут развиваться трофические язвы, а при полной закупорке — гангрена.
Диагностика
Норма липидов
общий холестерин - ниже 5,2 ммоль/л (200мг/дл)
триглицериды - ниже 1,7 мммоль/л (150 мг/дл)
ЛПВП - выше 1 ммоль/л (38 мг/дл)
ЛПНП - ниже 3,5 ммоль/л (135 мг/дл)
Отношение общего Х к ЛПВП - меньше 4
БАК: повышенное содержание в крови холестерина, триглицеридов.
Рентгенологическое исследование — уплотнение, удлинение, расширение дуги, грудного и брюшного отделов аорты.
Ангиография периферических артерий — сужение просвета артерий.
Лечение
Терапия направлена на устранение и уменьшение факторов риска и коррекцию гемодинамических расстройств.
1. Основой лечения является диета, при которой строго дозируется количество потребляемых жиров, углеводов, холестерина. Показано снижение в пище содержания насыщенных жирных кислот, увеличение количества витаминов. Исключить алкоголь, курение. Гипергликемия способствует атерогенезу. Соли не более 5 г.
2. Если диетические мероприятия малоэффективны, то медикаменты.
· статины (некоторые получены из грибков) для снижения Х посредством ферментов печени + антивоспалит, антиоксидантн, антикоагуляц д-я: ловастатин (мевикор), симвастатин (зокор), правастатин, аторвастатин , розувастатин, флувастатин. Быстрые эффекты через 1-2 мес, отсроченные - через 3-6 мес, отдаленные через 2-3 года. прием длительно, не менее 5 лет, снижает частоту смерти от ИБС на 25-40%. Прием однократно в день, вечером во время еды. Начинают с минимальной дозы, постепенно увеличивая ее до достижения целевого уровня Х.
побочные д-я: повышают АСТ, АЛТ. Если сильно завышены, препарат отменяют. Мб боли в животе, запор, тошнота, бессонница, боли в мышцах.
· препараты, тормозящие всасывание холестерина в кишечнике (эзетимиб) - назначают совместно со статинами.
· Никотиновая кислота (эндурацин*) - форма замедленного высвобождения , начало с 500 мг 1 рвс после еды, через неделю 2 рвс по 500 мг, с 3 недели 3 рвс по 500 мг. Противопоказана при ЯБ, СД, заб печени.
· Секвестранты желчных кислот (ионообменные смолы) тормозящие синтез холестерина - холестирамин (противопоказан лицам с повышенными триглицеридами)
· Фибраты - снижают триглицериды (фенофибрат - липантил*, трайкор*, липанор*) -
· Омега-3-полиненасыщенные жирные кислоты - омакор* 2-4 г/сут - снижают триглицериды
· эфферентную терапию (плазмаферез, аферез)
Лечение ИБС: стенокардии
Ишемическая Болезнь Сердца – это поражение миокарда, обусловленное несоответствием между потребностью миокарда в кислороде и его реальным обеспечением (коронарная болезнь сердца).
Ишемия – малокровие в тканях, плохое кровоснабжение ткани.
Этиология:
ü АСК коронарных сосудов
ü Длительный спазм коронарных сосудов
ü Генетический фактор
ü Мужчины чаще, риск повышается с возрастом
ü Повышение АД
ü Ожирение, СД, курение, гиподинамия
ü Повышенный уровень холестерина, триглицеридов
Клинические варианты ИБС
А)Острая форма – впервые возникший приступ стенокардии, о.ИМ
Б)Хроническая форма – повторные приступы стенокардии, перенесенный ИМ, постинфарктный кардиосклероз
Стенокардия – это форма ИБС, характеризующаяся ишемией миокарда из-за спазма коронарных артерий, сужение их в результате АСК. Наступает гипоксия миокарда, в нем накапливаются недоокисленные продукты обмена, они раздражают нервные окончания и вызывается рефлекторная боль (ангинозный приступ).
Классификация:
1.Стабильная стенокардия – боли возникают на стереотипную нагрузку и существуют уже более 1 месяца от начала первого приступа.
Функциональные классы:
I ФК – редкие приступы при значительной физической нагрузке и при стрессе
II ФК – приступы при ходьбе более 300-500 м, подъеме тяжести
III ФК – частые приступы, при ходьбе до 100 м, ночью, утром
IV ФК – приступ вызывает малейшая нагрузка (туалет, переодевание, чтение), в покое, ночью.
2.Нестабильная стенокардия – острый процесс ишемии миокарда, но тяжесть недостаточна для некроза (ИМ). Нестабильную стенокардию и ИМ без зубца Q обозначают единым термином - острый коронарный синдром без подъема сегмента ST. Основная причина нестабильной стенокардии - пристеночный тромбоз коронарной артерии.
· Вариант А – вторичная нестабильная стенокардия (прогрессирующая) – увеличение частоты и тяжести приступов в ответ на меньшую нагрузку, чем ранее. Требуется повышение дозы нитроглицерина.
· Вариант В – первичная нестабильная стенокардия (впервые возникшая) – диагноз ставится в 4-6 недель от начала заболевания, далее она излечивается или переходит в стабильную форму.
· Вариант С – постинфарктная – в течение 2-х недель после ИМ.
Также выделяют стенокардию напряжения (при физнагрузке, стрессе) и покоя (в покое, ночью).
Клиника
- боли за грудиной, сжимающие, ноющие, давящие, колющие
- иррадиация в левую руку, лопатку, половину шеи, челюсти, в левое плечо
- приступ болей возникает на фоне физнагрузки, при стрессе, м/б в покое, при выходе на холод
- длится 3-5 минут и купируется приемом нитроглицерина через 1-2 минуты (снимает спазм коронарных артерий).
- приступы могут повторяться в течение дня, их учащение, уменьшение или отсутствие эффекта от нитроглицерина, длительность боли более 20 минут говорит о возможном развитии ИМ. Такие больные подлежат госпитализации.
Диагностика
1. ОАК, БАК – все в норме
2. ЭКГ – достоверные признаки: во время приступа - ↓ сегмента ST, заостренный зубец Т или двухфазный с отрицательной фазой.

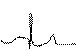
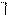
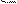
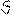

Т Т
Неотложная помощь
1. Усадить или уложить п-та, успокоить
2. Расстегнуть одежду, доступ воздуха, можно начать подачу кислорода
3. Под язык таблетку нитроглицерина или применить нитроаэрозоль «Нитроминт», «Изомак-спрей» 2-4 дозы=1 таб.нитроглицерина
4. Измерить показатели гемодинамики
5. При отсутствии эффекта через 1-3 минуты повторить прием нитроглицерина (так можно до 4-х таблеток за 20 минут под контролем АД, т.к. нитроглицерин понижает АД )
6. Горячая ручная ванна для левой руки, горчичник на область сердца
7. При длительном некупировании боли снять ЭКГ, дать разжевать 0,5 таблетки аспирина
Дата добавления: 2022-07-16; просмотров: 13; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
