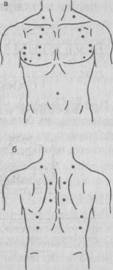
Над ключицами (верхушка легких).
Под ключицами.
Е межреберье по срединно-ключичной линии.
Е межреберье на 1 см кнаружи от срединно-ключичной линии.
В глубине подмышечной ямки (выслушивают верхние доли справа и слева).
Е межреберье по средней подмышечной линии (справа - средняя доля, слева - верхняя доля).
В 6-7-м межреберьях по средней подмышечной линии - нижние доли справа и слева.
Сзади - те же точки, что и при перкуссии.
В том случае, если в какой-либо точке аускультации определяются изменения дыхательных шумов, необходимо последовательно и постепенно перемещать стетоскоп от этой точки во все стороны до появления нормальных звуковых явлений (до границы изменения дыхательных шумов). При выслушивании в точке на одной стороне необходимо сравнивать интенсивность и продолжительность вдоха и выдоха, а при сравнительной аускультации в двух симметричных точках - вдох с вдохом, выдох с выдохом. Все аускультативные явления со стороны органов дыхания можно разделить на основные дыхательные шумы и побочные.
Исследование других органов и систем.
Дыхательные шумы
Основные дыхательные шумы лучше выслушивать при спокойном дыхании пациента через нос (рот закрыт), побочные - при более глубоком дыхании через открытый рот. Вначале определяем тип дыхания, а затем побочные шумы.
Основные дыхательные шумы
У здорового человека выслушиваются два основных дыхательных шума (2 типа дыхания):
|
|
|
1. Везикулярное (альвеолярное) дыхание.
2. Бронхиальное (ларинготрахеальное) дыхание.
Место образования везикулярного дыхания - альвеолы. Везикулярное дыхание образуется в альвеолах в результате быстрого расправления их стенок при поступлении в них воздуха во время вдоха и спадении стенок при выдохе. Стенки альвеол при этом приходят в напряжение, колеблются и дают шум, который называется везикулярным дыханием.
Везикулярное дыхание характеризуется как мягкий дующий шум, напоминающий произношение буквы «Ф» при вдохе. Везикулярное дыхание выслушивается на протяжении всего периода вдоха и в начальной части выдоха. Вдох более продолжительный и интенсивный, чем выдох. Графически выдох составляет '/3-'/4 вдоха. Выдох короче, т. к. стенки альвеол по мере выхода воздуха при выдохе быстро спадаются, напряжение и колебания гаснут, звуковые явления от их колебания уменьшаются.
Везикулярное дыхание выслушивается лучше там, где масса легочной ткани, примыкающая к поверхности грудной клетки, больше, эталон - во 2-м межреберье по срединно-ключичной линии, в аксиллярной области, ниже углов лопаток.
Изменения или разновидности везикулярного дыхания:
|
|
|
- ослабление везикулярного дыхания,
- усиление везикулярного дыхания,
- жесткое везикулярное дыхание,
- прерывистое (или саккадированное) везикулярное дыхание.
Ослабление везикулярного дыхания в физиологических условиях:
- при резком утолщении подкожно-жировой клетчатки или чрезмерном развитии мышц в области грудной клетки;
- без патологии легких у крайне ослабленных лиц, при болезненности грудной клетки - например, при переломе ребер, когда из-за болей в грудной клетке больной щадит себя, дышит поверхностно; при поднятии диафрагмы вверх - асцит, метеоризм.
В патологии везикулярное дыхание ослабевает:
- при затруднении поступления воздуха в альвеолы - сужение трахеи, сужение главного бронха (опухоль, отек, инородное тело);
- при утрате легкими эластичности - эмфизема легких;
- при воспалительном набухании альвеолярных перегородок — крупозная пневмония в начальной стадии, при очаговой пневмонии;
- при утолщении плевральных листков или скоплении жидкости или воздуха в плевральной полости. В этом случае затрудняется проведение звуков от альвеол на поверхность грудной клетки;
- при обтурационном ателектазе может не выслушиваться совсем.
|
|
|
Усиление везикулярного дыхания наблюдается реже, чем ослабление. В физиологических условиях усиление везикулярного дыхания может быть при интенсивной физической, мышечной работе, у астеников с тонкой грудной стенкой; у детей до 3 лет дыхание усилено и значительно громче, чем у взрослых. Это дыхание называется пуэрильным.
В патологических условиях - при развитии патологического процесса с одной стороны, при выключении легкого или части его из дыхания (крупозная долевая пневмония, экссудативный плеврит, пневмоторакс). Здоровое легкое берет на себя функцию выключенного легкого - это компенсаторное, или викарное, усиление.
Жесткое везикулярное дыхание. Это более грубое, жесткое, неровное дыхание. При этом дыхании выдох значительно удлиняется, может составлять '/2 вдоха. Наблюдается при бронхитах, бронхопневмониях, когда просвет бронхов сужен вследствие воспалительного отека слизистой мелких бронхов и бронхиол.
Различают еще прерывистое, или саккадированное, дыхание. Это дыхание характеризуется тем, что дыхательный шум на вдохе выслушивается не равномерно, а в виде отдельных коротких прерывистых вдохов с паузами между ними; выдох единый. Саккадированное дыхание можно выслушать в физиологических условиях, например, у плачущего ребенка, когда во время плача имеет место неравномерное сокращение дыхательных мышц, при выслушивании пациентов в холодном помещении. Появление саккадированного дыхания на ограниченном участке, особенно на верхушке легкого, свидетельствует о затруднении прохождения воздуха в альвеолы вследствие воспалительного набухания слизистой бронхов или наличия в мелких бронхах секрета, суживающего бронх. Может быть при туберкулезе.
|
|
|
Бронхиальное дыхание образуется в гортани, трахее при прохождении воздуха через голосовую щель (место образования бронхиального дыхания - голосовая щель). Воздух во время вдоха, проходя через узкую голосовую щель, вызывает завихрения, дающие шум. В фазу выдоха воздух, проходя из трахеи в более широкую гортань, совершает также вихревые движения, создается шум. А так как в фазу выдоха голосовая щель уже, то и звуки при выдохе становятся сильнее, продолжительнее, грубее.
Возникающие при движении воздуха через гортань шумы распространяются по бронхиальному дереву, но не проводятся на грудную клетку. Это дыхание по месту его образования называется ларинготрахеальным. Бронхиальное дыхание можно воспроизвести, произнося букву «X» на выдохе. При бронхиальном дыхании выдох длиннее, громче. Эталон бронхиального дыхания в физиологических условиях выслушивается над гортанью, трахеей, в местах проекции на грудную клетку бифуркации трахеи (это яремная ямка), спереди над рукояткой грудины, сзади в межлопаточной области на уровне 3-4-го грудных позвонков, на уровне остистого отростка 7-го шейного позвонка. Над другими участками грудной клетки ввиду массивного слоя легочной ткани, между поверхностью грудной клетки и бронхами бронхиальное дыхание заглушается и не прослушивается.
Если бронхиальное дыхание выслушивается в местах, где в норме выслушивается везикулярное дыхание, то такое бронхиальное дыхание называется патологическим бронхиальным дыханием.
Патологическое бронхиальное дыхание проводится на поверхность грудной клетки при определенных условиях:
1. Заболевания легких, сопровождающиеся уплотнением легочной ткани, когда проходимость приводящего бронха сохранена (это бывает при крупозной пневмонии во 2-й стадии, когда альвеолы заполнены экссудатом, в них не поступает воздух, стенки их не могут колебаться, нет условий для образования везикулярного дыхания; при туберкулезе легких, инфаркте легкого).
2. При компрессионном ателектазе, спадении легкого в связи с поджатием его жидкостью или воздухом. В этих случаях в альвеолы воздух не поступает, колебания их стенок не происходит, везикулярное дыхание не может образоваться, а легочная ткань уплотняется и становится хорошим проводником бронхиального дыхания на поверхность грудной клетки.
3. При наличии в легком полости (абсцесс, каверна), если она свободна от содержимого и сообщается с бронхом. В этих случаях не только улучшаются условия проведения бронхиального дыхания, т. к. вокруг полости всегда есть уплотнение легочной ткани, но и сама полость как резонатор усиливает звуковые явления.
4. При открытом пневмотораксе.
Бронхиальное дыхание имеет разновидности:
1. Амфорическое дыхание. Напоминает звук, который можно получить при вдувании воздуха в пустой сосуд. Amphora - сосуд с узким горлышком. Амфорическое дыхание возникает при наличии в легком полости диаметром не менее 5-6 см, сообщающейся с крупным бронхом, расположенной близко к поверхности грудной клетки. Выдох продолжительнее вдоха, но тише, чем обычное бронхиальное дыхание.
2. Тихое бронхиальное дыхание. Можно выслушать над областью компрессионного ателектаза. Уплотненное легкое располагается ближе к крупным бронхам.
3. Металлическое бронхиальное дыхание характеризуется громким звуком и очень высоким тембром, напоминает звук, возникающий при ударе по металлу. Металлическое бронхиальное дыхание можно выслушать только при открытом пневмотораксе, когда воздух в плевральной полости сообщается с внешней средой.
4. Стенотическое дыхание характеризуется усилением бронхиального дыхания, напоминает звук пилы. Наблюдается при сужении трахеи или крупного бронха и выслушивается в местах выслушивания физиологического бронхиального дыхания.
Побочные дыхательные шумы
1. Хрипы:
1.1. Сухие.
1.2. Влажные.
2. Крепитация.
3. Шум трения плевры.
Побочные дыхательные шумы в норме не выслушиваются. Их лучше выслушивать при глубоком дыхании через рот.
Хрипы возникают при наличии патологического секрета в дыхательных путях. Сухие хрипы образуются в результате скопления в просвете трахеобронхиального дерева вязкой мокроты, прилипшей к стенке бронха и вибрирующей в результате движения воздуха подобно струнам. Они выслушиваются на вдохе и на выдохе (в обе фазы дыхательного цикла), могут иметь различные оттенки громкости, высоты и тембра, зависящие преимущественно от диаметра пораженных бронхов и скорости движения воздуха в них. В зависимости от суммации звуковых феноменов сухие хрипы делятся на высокие, дискантовые и низкие, басовые. В зависимости от распространенности и выраженности бронховоспалительного процесса они могут быть локальными или распространенными, обильными или скудными.
Влажные хрипы возникают в результате скопления в просвете бронхов жидкого содержимого любого происхождения (мокрота, транссудат, кровь, аспирационная жидкость), чаще альвеолярного (пневмония, отек легких). Влажные хрипы выслушиваются также на вдохе и на выдохе; в зависимости от калибра бронхов, в которых возникают, они делятся на мелко-, средне- и крупнопузырчатые.
Крепитация (треск) возникает в альвеолах и выслушивается только на вдохе. Физическим условием ее образования является появление в просвете альвеол небольшого количества жидкого содержимого (например, в начальной фазе и в периоде рассасывания пневмонии, при начинающемся отеке легких, когда нет эффекта полного «затопления» альвеол). При этом в фазе выдоха происходит слипание альвеолярных стенок, которые на высоте фазы вдоха образуют при одновременном разлипании большого числа альвеол своеобразный звуковой эффект, напоминающий треск, возникающий при растирании пальцами над ухом небольшого пучка волос.
Шум трения плевры. В норме во время дыхательного акта скольжение париетального и висцерального листков плевры происходит бесшумно - вследствие их гладкой поверхности и наличия небольшого количества жидкости в плевральной полости. При различных патологических состояниях эти физиологические свойства нарушаются и создаются условия для более сильного трения плевральных листков друг о друга с возникновением при этом дополнительного патологического шума - «шума трения плевры».
Основными условиями его возникновения являются: появление шероховатостей, неровностей на поверхности плевральных листков (воспаление, отложение фибрина, рубцы, спайки и т. д.) и резкая сухость плевральных листков (сухой плеврит). В последнем случае при появлении выпота в плевральной полости ее листки раздвигаются и шум трения плевры может исчезнуть, несмотря на ухудшение общего состояния больного. Он выслушивается в обеих фазах дыхательного акта, по звуковой окраске напоминает скрип при ходьбе по сухому снегу, сохраняется при имитации акта дыхания.
В ряде случаев возникают трудности при попытке отличить крепитацию от мелкопузырчатых влажных хрипов и шума трения плевры. В таких случаях можно использовать следующие отличительные признаки: крепитация выслушивается только на вдохе, шум трения плевры усиливается при надавливании стетоскопом на грудную клетку в месте выслушивания; другие звуковые феномены при этом не меняются, хрипы могут изменять свой характер после кашля вплоть до полного исчезновения; шум трения плевры при этом не меняется.
Бронхофония. Физические принципы и правила изучения те же, что и при использовании голосового дрожания, в отличие от которого она определяется методом аускультации на фоне шепотной речи («чашка чая»).
Плевральная пункция
Применяется для изучения плеврального содержимого с диагностической целью, а также для удаления выпота из плевральной полости с последующим введением в нее в ряде случаев определенных лекарственных веществ (как правило, антибиотиков или антисептиков). Пункция производится в сидячем положении больного, под местной анестезией, с соблюдением необходимых правил асептики, в 8-9-м межреберьях по задней подмышечной линии или в области наибольшей перкуторной тупости. Необходимо помнить, что при быстрой эвакуации из плевральной полости большого количества жидкости (более 1500 мл) у больного может развиться коллаптоидное состояние.
7. Лабораторные методы исследования
Общий анализ крови
Позволяет выявить ряд диагностически важных признаков: нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево; ускоренная СОЭ; появление токсической зернистости нейтрофилов, которые служат критериями активности, а также в определенной мере степени выраженности воспалительного процесса в бронхолегочной системе. Лейкопения в подобных случаях может явиться прогностически неблагоприятным признаком. Снижение уровня лимфоцитов в крови указывает на недостаточность иммунной системы. При обильных или повторных легочных кровотечениях, а также в случаях тяжелых острых и особеннохронических нагноительных заболеваний легких, злокачественных новообразованиях может развиться анемия с падением уровня гемоглобина в крови до 60-50 г/л и ниже. При хроническом кислородном голодании, наоборот, часто развивается эритроцитоз, приводящий к сгущению крови с резким падением СОЭ до 2-3 мм/час.
Исследование мочи
При тяжелых формах легочной патологии часто выявляет наличие белка (лихорадочная альбуминурия, «токсическая почка»). В норме белок в моче обычными лабораторными методами не определяется. Протеинурия может быть отражением легочно-сердечной недостаточности; при эффективном лечении сердечными гликозидами и мочегонными препаратами она обычно исчезает. При хронических нагноительных процессах в легких (бронхоэктатическая болезнь, эмпиема плевры и др.) стойкие патологические изменения в моче отражают развитие амилоидоза.
Исследование мокроты
1. Характер мокроты:
- слизистая (ОРЗ, катаральный бронхит, бронхиальная астма).
- слизисто-гнойная (хронический бронхит, пневмония). Представляет собой смесь слизи и гноя с преобладанием слизи.
- гнойно-слизистая - содержит гной и слизь с преобладанием гноя (хронический гнойный бронхит, бронхоэктатическая болезнь, абсце- дирующая пневмония).
- гнойная - не содержит слизи. Появляется в случае прорыва в дренирующий бронх содержимого абсцесса легкого или эмпиемы плевры.
- слизисто-кровянистая - состоит из слизи с прожилками крови (массивная пневмония, рак бронха).
- слизисто-гнойно-кровянистая - содержит все три составляющих, равномерно перемешанных между собой (бронхоэктазы, туберкулез, рак бронха).
- кровавое отделяемое (легочное кровотечение).
- серозная мокрота - наблюдается при отеке легких (левожелудочковая недостаточность).
2. Консистенция:
- вязкая.
- густая.
- жидкая.
3. Количество мокроты (может варьировать в широких пределах):
- Скудное количество мокроты выделяется при воспалении дыхательных путей (ОРЗ, трахеит, бронхит).
- Обильное количество мокроты (от 0,5 до 2 л) выделяется обычно из полостей в легочной ткани (абсцесс, эмпиема, мешотчатые бронхоэктазы, кистозная гипоплазия), при отеке легких. При отстаивании большой порции гнойной мокроты она разделяется на два слоя - гнойный и серозный (абсцесс легкого) или три - гнойный, серозный и слизистый (бронхоэктазы, туберкулезная каверна).
4. Запах. Свежевыделенная мокрота обычно не имеет запаха. Неприятный запах может появляться при гнойных заболеваниях легких, распадающейся опухоли; зловонный (гнилостный) запах отмечается при гангрене легкого.
5. Патологические включения:
- спирали Куршмана - слепки мелких бронхов встречаются при бронхиальной астме.
- кристаллы Шарко-Лейдена образуются при распаде эозинофилов (экзогенные формы бронхиальной астмы).
- гнойные пробки (пробки Дитриха) встречаются при бронхоэктатической болезни.
-некротизированные кусочки легкого (абсцесс, гангрена), кусочки распадающейся опухоли, инородные тела.
6. Микроскопическое исследование мокроты позволяет обнаружить:
- опухолевые (атипические) клетки.
- лейкоциты - встречаются в любой мокроте; в слизистой - единичные (до 8-10 в поле зрения), в гнойной - сплошь покрывают все поле зрения. При неспецифическом воспалении преобладают нейтрофилы, при туберкулезном - лимфоциты.
- эритроциты единичные могут встречаться в любой мокроте; в большом количестве обнаруживаются при кровохарканье и легочном кровотечении (инфаркт легкого, распространенные пневмонией, бронхоэктатическая болезнь, полостные образования в легочной ткани, отек легких).
- эозинофилы. Обнаружение в мокроте более 20% эозинофилов позволяет предположить экзогенную форму бронхиальной астмы.
7. Микробиологическое обследование (бактериоскопия окрашенных мазков, посевы мокроты на специальные питательные среды) позволяет выявить и индентифицировать возбудителей легочной инфекции, а также определить их чувствительность к антибактериальным препаратам.
Исследование плевральной жидкости
Увеличение объема плевральной жидкости (выпот) может быть следствием воспаления плевральных листков (экссудат) или повышения давления в кровеносных и лимфатических сосудах легких и «пропотевания» жидкой части их содержимого в плевральную полость (транссудат). При исследовании плевральной жидкости оценивают ее цвет и прозрачность (прозрачная, мутная, геморрагическая), запах (при наличии анаэробной инфекции гнилостный).
Характер экссудата:
- серозный, серозно-фибринозный (туберкулез),
- гнойный, гнилостный (эмпиема плевры),
- геморрагический (рак, инфаркт легкого),
- хилезный (патология грудного лимфатического протока).
Дифференциальный диагноз трассудата и экссудата основывается на следующих лабораторных тестах:
- относительная плотность транссудата ниже 1015, а содержани белка меньше 30 г/л;
- при воспалительных выпотах эти показатели превосходят приведенные цифры.
Среди клеточных элементов при неспецифических воспалительных, особенно гнойных процессах в выпоте преобладают нейтрофилы, при туберкулезе — лимфоциты, аллергических заболеваниях - эозинофилы, при опухолях, травмах грудной клетки - эритроциты. Диагностическое значение имеет обнаружение в плевральном выпоте опухолевых клеток, микобактерий туберкулеза (редко). Для идентификации возбудителя и определения его чувствительности к антибиотикам производят микробиологическое исследование плеврального пунктата.
Биохимические методы исследования
При болезнях органов дыхания применяются для выявления активного воспалительного процесса (особенно при малосимптомном течении заболевания), определения степени активности, выраженности бронхо- легочного воспаления, а также эффективности проведенного лечения. С этой целью наиболее широко используется количественное определение следующих биохимических показателей: уровень общего белка и белковых фракций крови, С-реактивного белка, сиа- ловых кислот, серомукоида, гаптоглобина, фибриногена крови.
Иммунологические методы
1. Кожные пробы:
- аллергические (для выявления специфического аллергена).
- туберкулиновые (для выявления инфицирования организма туберкулезной инфекцией приемущественно у детей).
2. Серологические реакции выявляют наличие специфических антигенов и антител в сыворотке крови.
3. Определение уровня Т- и В-лимфоцитов и их субпопуляций, иммуноглобулинов в биологических жидкостях производится в специальных иммунологических лабораториях.
8. Инструментальные методы исследования
Рентгенологические методы
1. Флюорография органов грудной клетки применяется преимущественно для массового профилактического обследования населения.
2. Обзорная рентгенография легких в различных проекциях является самым распространенным рентгенологическим методом диагностики болезней легких, а также контроля за эффективностью проводимых лечебных мероприятий.
3. Томография- послойное рентгенологическое исследование легких. Применяется по определенным показаниям для более точной диагностики патологических тенеобразований в легких.
4. Рентгеноскопия органов грудной клетки в настоящее время в связи с широким распространением графических методов используется относительно редко, по узким показаниям (например, при необходимости динамического наблюдения за течением патологического процесса в легких, а также для более точной топической диагностики).
5. Бронхография-рентгенконтрастный метод исследования бронхов и полостных образований в легких; при этом в дыхательные пути предварительно вводится рен- тгенконтрастное вещество (йодолипол). Позволяет обнаружить бронхоэктазы (мешотчатые или цилиндрические), абсцессы и каверны в легочной ткани, онко- генные сужения и деформации бронхов.
6. Ангиография легких- исследование состояния легочных сосудов с помощью контрастного вещества (кар- диотраст), которое вводят через катетер непосредственно в легочную артерию. Применяется при подозрении на тромбоэмболию легочной артерии, при пороках развития легких.
7. Компьютерная и ядерно-магнитно-резонансная (ЯМР) томография - наиболее совершенные, но пока еще труднодоступные для широкого применения методы исследования, позволяющие дифференцировать очень незначительно различающиеся ткани и изменения в них, что позволяет выявлять различные патологические изменения в легких с высокой степенью точности.
Эндоскопические методы
Трахеобронхоскопия - применяется для визуального изучения слизистой оболочки трахеи и бронхов I - III порядка. Производится специальным прибором - бронхофиброскопом. Является важнейшим методом диагностики гнойных и опухолевых заболеваний органов дыхания, а в ряде случаев и ценным лечебным методом (санация бронхиального дерева, удаление инородных тел и т. д.); позволяет с помощью специальных приспособлений производить биопсию пораженных участков бронхов с последующим патоморфологическим исследованием, особенно при подозрении наопухолевый процесс. Кроме бронхоскопии, по специальным показаниям в ряде случаев может применяться торакоскопия, ме- диастиноскопия.
Методы функциональной диагностики
Основные методы исследования функции внешнего дыхания (ФВД):
- спирометрия;
- пневмотахометрия;
Если первые два метода могут считаться скрининговыми и обязательными для использования во всех лечебных учреждениях, осуществляющих наблюдение, лечение и реабилитацию легочных больных.
Современные функциональные методы позволяют оценивать такие характеристики респираторной функции, какбронхиальная проводимость, воздухонаполненность, эластические свойства, диффузионная способность и респираторная мышечная функция. Хотя функциональных методов без учета клинической картины и других данных недостаточно для первичной постановки нозологического диагноза, они абсолютно необходимы легочным больным для оценки отдельных синдромов нарушения ФВД.
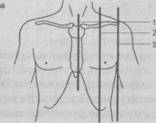
Топографические линии грудной клетки
А — спереди 1 — средняя стернальная линия, 2 — средняя ключичная линия, 3 — передняя подмышечная линия;
Б — сбоку: 1 — задняя подмышечная линия, 2 — средняя подмышечная линия, 3 — передняя подмышечная линия;
В — сзади: 1 — околопозвоночная линия, 2 — лопаточная линия
|
|
|
|
|
|
|
|
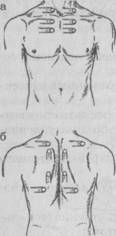
СРАВНИТЕЛЬНАЯ ПЕРКУССИЯ ЛЕГКИХ
|
Рис. 23 Сравнительная перкуссия а — спереди, б — сзади |
ОСНОВНЫЕ ТОЧКИ ВЫСЛУШИВАНИЯ ЛЕГКИХ
|
Рис.27 Основные точки выслушивания легких а — спереди, б — сзади |
ЛИТЕРАТУРА
1.Учебник для студентов медицинских вузов / Под ред. Акад. РАМН В.Т.Ивашкина и проф. А.А.Шептулина. – 3-е изд. – М.: МЕДпресс-информ, 2008. – 240 с.
2.Пропедевтика внутренних заболеваний: конспект лекций / Д.А. Шевчук. – Ростов н/Д : Феникс, 2007. – 301 с.
3.Справочник терапевта / Б.И. Шулутко - 4-е изд. – СПб.: «ЭЛБИ-СПб», 2008. – 310 с.
4.Кардиология: 9 глав о диагностических ошибках / С.Г. Горохова. – М.: Эксмо, 2009. – 368 с.
5.Внутренние болезни / М.В. Малишевский, Э.А. Кашуба, Э.А. Ортенберг, А.Ш. Бышевский, Э.Н. Баркова. Тюмень: Издат. Центр «Академия», 2004. – 736 с.
6. Пропедевтика внутренних болезней: ключевые моменты: Учебное пособие / Под ред. Ж.Д. Кобалова, В.С. Моисеева. – М.: ГЭОТАР-Медиа, 2008. – 400 с.
Дата добавления: 2018-02-18; просмотров: 636; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!