Противоэпидемический режим работы инфекционной больницы
1. Предупреждение распространения инфекции за пределы больницы:
· обработка транспорта;
· ограничение посещение родственниками;
· строгое соблюдение проточно-пропускной системы;
· обработка вещей больного в дезинфекционной камере;
· расположение больницы за чертой города;
· сброс в городскую канализацию только обезвреженных отходов;
· запрещение приносить мягких игрушек и книг (только газеты, журналы, игрушки пластиковые или резиновые);
· наличие шкафов для личной и рабочей одежды медицинских работников.
2. Предупреждение возникновения ВБИ:
· соблюдение режима больными;
· наличие палат и боксов (соответствующая структура стационара);
· дезинфекция, дезинсекция и дератизация;
· не размещать вновь поступивших пациентов с рековалесцентами;
· заполнение палат в зависимости от инфекции и путей её передачи;
· запрещение раздачи пищи санитаркой;
· соблюдение правил личной гигиены больными;
· использование личных предметов ухода;
· прохождение медицинским персоналом, работниками пищеблоков периодических медицинских осмотров.
9. выше или с фоток.. или ниже …
1. При госпитализации пациентов с инфекционными заболеваниями должны соблюдаться следующие требования:
– не допускается их совместное нахождение с другими госпитализируемыми пациентами в помещениях приемного отделения многопрофильного стационара. Инфекционные больные должны быть изолированы в изоляционно-диагностический бокс (или палату) на одну койку;
|
|
|
– пациенты с симптомами гриппа и других острых респираторных инфекций должны обеспечиваться средствами защиты органов дыхания.
2. При приеме пациентов в инфекционную больницу должны соблюдаться следующие требования:
– поточность движения поступающих в инфекционную больницу пациентов должна быть направлена от приемно-смотрового бокса приемного отделения к профильным лечебным отделениям;
– прием пациентов с инфекционной патологией должен проводиться строго индивидуально. Одновременное ожидание двух или более пациентов в одном помещении не допускается;
– пациенты, нуждающиеся в оказании реанимационных мероприятий, могут быть госпитализированы в отделение реанимации, минуя приемное отделение инфекционной больницы;
– госпитализация пациентов с инфекционной патологией и контактных лиц должна проводиться в боксы профильных отделений инфекционной больницы в соответствии с выявленными у них нозологическими формами инфекционных заболеваний;
– в сомнительных случаях пациенты с инфекционной патологией должны направляться в боксированное диагностическое отделение инфекционной больницы до уточнения диагноза.
|
|
|
3. Боксированные помещения для пациентов с инфекционными заболеваниями должны:
– освобождаться от выписанных больных и заполняться госпитализируемыми больными по возможности одномоментно;
– заполняться больными одного профиля, желательно – с одной и той же нозологической формой инфекционного заболевания;
– размещение в одной палате вновь поступающих инфекционных больных вместе с выздоравливающими пациентами запрещается;
Для предупреждения распространения инфекционных заболеваний проводится изоляция больных. Используются две формы изоляции инфекционных больных: в домашних условиях и госпитализация (в инфекционный стационар). Помещение больного в инфекционный стационар является наиболее полной формой ограничения источника инфекции и осуществляется по клиническим и эпидемиологическим показаниям.
Инфекционная больница имеет ряд отличий от других стационаров, Ее устройство и режим работы подчинены задаче полного ограничения больных как источников инфекции, предупреждению их внутрибольничного заражения и лечению инфекционных больных.
Отделения для инфекционных больных (взрослых и детей) размещают в отдельно стоящем здании. В детских отделениях предусматриваются помещения для матерей. В каждой секции необходимо иметь помещения для сцеживания грудного молока и его стерилизации.
|
|
|
Стены и перегородки, двери и смотровые окна должны исключать возможность проникновения инфекции в коридоры. В стенах и перегородках, отделяющих детские палаты от коридоров, а также между палатами для детей в возрасте до 7 лет должны быть предусмотрены остекленные проемы.
Пищу, белье и медикаменты передают из коридора в боксы и полубоксы черед шлюз. В отделениях койки размещают в боксах, полубоксах и палатах.
Стены помещений покрывают масляной краской; панели стен санитарных пропускников, моечной, лаборатории облицовывают глазурованной плиткой на высоту не менее 1,6 м. Полы выстилают линолеумом, а в санитарных узлах, пищевых блоках, лабораториях, препараторской, морге — водонепроницаемыми материалами.
Основными структурными подразделениями инфекционной больницы являются:
К структурным подразделениям инфекционной службы относятся:
* Кабинет инфекционных заболеваний (КИЗ),
* Инфекционный стационар,
* Центр инфекционных болезней,
* Органы управления инфекционной службой, в том числе главный специалист по инфекционной службе в городских отделах здравоохранения и главный специалист в республиканских ( областных, краевых,) министерствах (отделах) здравоохранения.
|
|
|
Принципом работы инфекционного стационара является поточно-пропускная система, при которой больной с момента поступления и до момента выписки не соприкасается с пациентами, страдающими другими заразными болезнями.
В инфекционный стационар больные поступают:
● по направлению участковых врачей (врача общей практики);
● по направлению врача КИЗ;
● по линии скорой медицинской помощи;
● по направлению фельдшеров сельских или городских ФАПов;
● врачами врачебных амбулаторий;
● врачами МСЧ предприятий;
● путем самообращения в приемный покой инфекционной больницы.
После осмотра каждого больного в боксе приемного отделения проводят дезинфекцию. Из приемного отделения больной поступает в соответствующее отделение больницы, не контактируя с другими больными. Размещение больных в отделениях осуществляется по нозологическому принципу, с учетом диагноза, механизма передачи и возможных мер по пресечению путей распространения инфекции.
В случаях заболеваний, передающихся воздушно-капельным путем, или подозрении па эти инфекции, а также при сочетании двух инфекционных заболеваний у одного больного, пациенты направляются в боксовое отделение. Изоляции в боксовом отделении подлежат и больные карантинными инфекциями, которые поступают туда минуя приемное отделение.
Боксы. Каждый бокс состоит из помещения для больного с санузлом и ванной, наружного предбоксника, сообщающегося с улицей, через который поступает и выписывается больной, и внутреннего предбоксника, сообщающегося с больничным коридором. Через внутренний предбоксник входит и выходит медицинский персонал, подается пища больному, здесь находятся халаты для персонала и умывальник. Такой бокс называется полным или мельцеровским (в честь русского инженера Э. Мельцера, предложившего проект помещения для инфекционных больных в 1909 г.) Полубокс имеет подобное устройство за исключением наружного предбоксника.
Больные, не подлежащие изоляции в боксах, направляются в профильные отделения палатного типа, которые состоят из палат, нескольких изоляторов для временной изоляции больных и подсобных помещений (столовая, санитарные пропускники, туалеты и т. д.) Для выполнения различных лечебных и диагностических процедур выделяются специальные комнаты (например, процедурная, помещения для ректороманоскопии, выполнения люмбальной пункции).
Пациенты с невыясненным диагнозом (за исключением подозрения на воздушно-капельную инфекцию) направляются в диагностическое (сортировочное) отделение, обычно палатного типа, до уточнения диагноза и перевода в соответствующее профильное отделение. За тяжелыми больными, особенно находящимися в состоянии возбуждения, устанавливается индивидуальное круглосуточное наблюдение.
В отделении больных распределяют таким образом, чтобы вновь поступающие пациенты не находились в одной палате с выздоравливающими или больными с осложнениями. По возможности проводят одномоментное заполнение и одновременную выписку пациентов.
Продолжительность пребывания инфекционного больного в стационаре определяется двумя факторами: степенью клинического выздоровления пациента и прекращением периода заразительности.
Обслуживание больных двухстепенное. Медицинские сестры выполняют лечебные манипуляции, обеспечивают специальный уход и кормят тяжелобольных. Санитарки и младшие медицинские сестры убирают помещение, подают и принимают судна, перестилают постели и т, д.
10. Кабинет инфекционных заболеваний (КИЗ) является структурным подразделением поликлиники. Основная его цель состоит в проведении организационно-методической работы и обеспечении квалифицированной консультативной помощи по раннему выявлению и лечению инфекционных больных. 
Работа КИЗ, учетная и отчетная документация, оснащение и должностные обязанности персонала регламентированы рядом нормативных документов.
Основными задачами КИЗ являются:
* Организация противоэпидемической работы на врачебных участках;
* Выявление стертых, атипичных форм инфекционных заболеваний;
* Диспансеризация и лечение реконвалесцентов;
* Выявление и лечение гельминтозов;
* Организация профилактических прививок;
* Контроль противоэпидемического режима в поликлинике;
* Анализ инфекционной заболеваемости на обслуживаемой поликлиникой территории.
- консультативная помощь больным в поликлинике и на дому, их лечение и организация проведения противоэпидемических мероприятий:
● консультативная помощь врачам поликлиник (врачам общей практики) по вопросам обследования и лечения инфекционных больных в амбулаторных условиях, порядка их направления на госпитализацию, долечивания реконвалесцентов инфекционных заболеваний, которые не подлежат диспансерному наблюдению в КИЗе.
Персонал КИЗа также осуществляет диспансерное наблюдение за реконвалесцентами инфекционных заболеваний и бактерионосителями, проводит комплекс реабилитационных мероприятий после выписки больного из стационара, а также учет больных, бактерио- и паразитоносителей. Важным разделом работы является пропаганда медицинских знаний по профилактике и оказанию первой медицинской помощи при инфекционных заболеваниях.
11



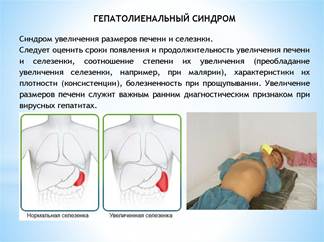











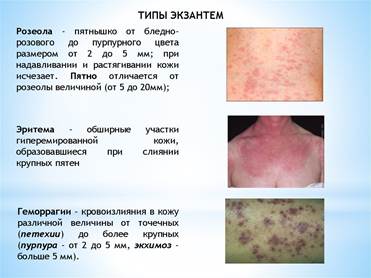

Лихорадочный синдром
Выделяют три стадии:
1стадия подъём температуры - происходит в течение нескольких часов, реже - в течение 2-3 дней. С начала лихорадки усиливается обмен веществ и теплопродукция, возникает спазм кожных сосудов, и теплоотдача уменьшается. Происходит накопление тепла и нагревание организма. Спазм сосудов вызывает ощущение холода, озноба. Чем сильнее спазм, тем сильнее озноб и быстрее повышается температура;
2стадия относительное стояние температуры - увеличены теплопродукция и теплоотдача. Обмен веществ значительно повышен. Сильно увеличен распад белков. Поэтому увеличено количество выводимых продуктов распада белка с мочой. Больной худеет. Вода и соли задерживаются в организме. Мочеотделение сокращается, моча темная, высокой плотности, концентрированная;
3 стадия падение температуры - отдача тепла усилена. Кожные сосуды расширены, и больной ощущает жар. Больные жалуются на сильный жар даже тогда, когда температура в норме или ниже нормы. Это происходит из-за того, что импульсы, дающие ощущение жара, возникают в результате расширения сосудов. Различают кризис (резкое падение температуры и АД), имеющий неблагоприятный прогноз, и лизис, при котором происходит постепенное падение температуры тела и АД, прогноз благоприятный.


Следующий лимфаденопатия- увеличение лимф.узлов
12. выше смотри в 11
13
. Выздоровление может быть полным, когда все нарушенные функции восстанавливаются, или неполным, когда сохраняются остаточные (резидуальные) явления, представляющие собой более или менее стабильные изменения тканей и органов, возникающие на месте развития патологического процесса (деформации и рубцы, параличи, атрофия тканей и др.). Различают а) клиническое выздоровление, при котором исчезают только видимые клинические проявления заболевания; б) микробиологическое выздоровление, сопровождающееся освобождением макроорганизма от микроба; в) морфологическое выздоровление, сопровождающееся восстановлением морфологических и физиологических свойств пораженных тканей и органов. Обычно клиническое и микробиологическое выздоровление не совпадают с полным восстановлением морфологических повреждений, длящихся продолжительное время. 
Помимо полного выздоровления исходом инфекционной болезни может быть формирование микробоносительства, переход в хроническую форму (см. выше).
Одним из исходов инфекционного заболевания является летальный исход. При этом необходимо помнить, что трупы инфекционных больных подлежат обязательной дезинфекции, так как представляют собой определенную эпидемиологическую опасность из-за высокого содержания в них микробов.
Исход –суперинфекция
Виды постинф иммунитета выше !
14. смотри 2 вопрос
15.



16.



17.




18-19.



20.
21.
22.


23. Лечение состоит из организационно-режимных мероприятий и медикаментозного лечения.
К организационно - режимным мероприятиям относятся:
* Госпитализация больного в инфекционный стационар;
* Назначение режима для больного;
* Лечебная диета.
Различают следующие виды лечебно-охранительного режима:
* Строгий постельный – нельзя садиться, вставать с кровати, туалет проводится лежа на судне.
* Постельный – больной встает только в туалет, прием пищи лежа или полусидя;
* Полупостельный – больной в основном лежит, но ему разрешается вставать, выходить из палаты на непродолжительное время;
* Палатный – для больных, находящихся на лечении по принципу дневного стационара, после получения необходимых процедур больной уходит домой.
В медикаментозном лечении инфекционных больных различают следующие виды:
* Этиотропная терапия – воздействие на возбудителя заболевания.
Этиотропная терапия может быть специфической и неспецифической.
Специфическая, когда применяемый препарат действует только на определенный микроорганизм, например, введение лечебной антитоксической противодифтерийной сыворотки при дифтерии, применение противосибириязвенного иммуноглобулина при сибирской язве и др.
К препаратам неспецифической этиотропнойтерапии относятся антибиотики, так как они действуют на многие бактерии как болезнетворные и вызвавшие данное инфекционное заболевание, так и одновременно на условно-патогенную микрофлору и микробов – симбионтов. Противовирусные препараты являются относительно специфичными и также являются средствами этиотропной терапии
Патогенетическая терапия – воздействие на патогенетические звенья заболевания или на процессы, возникающие в макроорганизме в ответ на действие возбудителя. Примерами патогенетической терапии являются:
Регидратационная терапия (восполнение потерь жидкости при диарейных заболеваниях),
Дезинтоксикационная терапия (борьба с интоксикационным синдромом),
Гормонотерапия(применение глюкокортикостероидных препаратов у тяжелых больных),
Противошоковая терапия – система мероприятий, направленная на борьбу с шоком, применяет наиболее современные достижения медицины, относится к высокотехнологичным и дорогостоящим видам медицинской помощи,
Жаропонижающая терапи я – применение препаратов, воздействующих на какие-то симптомы заболевания, например, сосудосуживающие капли при насморке.
+ 24
24.
25.




 26-27
26-27 
28 
29 -30
Специфическая профилактика инфекционных заболеваний Считается что специфическая профилактика самый эффективней способ борьбы с распространением инфекционных болезней. Суть этой профилактики заключается в создании иммунитета к возбудителю болезни в организме человека. Такую профилактику также подразделяют на три категории: активная пассивная пассивно-активная Активная профилактика предполагает под собой вакцинацию. Определение 2 Вакцинация – это введение в организм человека ослабленных (либо мертвых) возбудителей болезни для того что бы сформировать иммунный ответ к заболеванию. Вакцины в свою очередь подразделяются на: живые – в этом случае в организм вводят ослабленные живые антигены возбудителей инактивированные – в этом случае вводят убитые антигены молекулярные вакцины – в этом случае вводят анатоксин бактерий или вирусов генно-инженерные – в этом случае вводятся антигены, которые были получены методом генной-инженерии синтетическая вакцина – в этом случае вводят искусственно полученные звенья антигена. Так же все вакцина можно поделить на: моновакцины, то есть те, в составе которых только один антиген, они защищают от одной болезни поливакцины, то есть те, в составе которых несколько антигенов, они защищаю от нескольких болезней. Пассивная профилактика заключается в введении уже готовой сыворотки иммуноглобулина. То есть в организм попадает уже готовый иммунный ответ к заболеванию, такая профилактика используется в случаях эпидемии, когда ждать пока выработаются собственные антитела нет времени. Активно-пассивная иммунизация заключается в смешивании двух предыдущих методов. При этом в организм вводят и готовые антитела для того что бы защитить организм непосредственно в данный момент и антигены, под воздействием которых вскоре будет сформирован свой иммунитет. Неспецифическая профилактика инфекционных заболеваний Неспецифическая профилактика – это комплекс мероприятий, который помогает остановить распространение инфекции. В первую очередь этот вид профилактики направлен на выявление и изоляцию заболевших. Карантин – это комплекс мер направленный на изоляции больных, контактных и носителей от здоровых людей. К неспецифической профилактике также относят комплекс гигиенических мер. Например, частое мытье рук, использование медицинских масок и перчаток при уходе за больными, проветривание и кварцевание помещений, избегание мест большого скопления людей. Очень важно повышать неспецифическую сопротивляемость организма. Для этого рекомендуется рациональной питание, богатое витаминами, микро- и макроэлементами, соблюдение режима труда и отдыха, полноценный сон, регулярные занятия физической культурой и спортом, систематические прогулки на свежем воздухе, закаливание организма, отказ от вредных привычек.
Дата добавления: 2021-03-18; просмотров: 111; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
