Методика и техника проведения ректодиафаноскопии
Методика и техника проведения ректодиафаноскопии у больных с прямокишечными свищами. Перед исследованием больной ставится очистительная клизма. В ампулу прямой кишки вводится цистоскоп на глубину примерно в 4—10 см для осмотра ректовагинальной перегородки и на 2—3 см для осмотра промежности. Цистоскоп вводится в прямую кишку с таким расчетом, чтобы лампочка располагалась как можно ближе к перегородке, а павильон цистоскопа смещен резко книзу. Включив ток и направив пучок световых лучей различной интенсивности, исходящих от лампочки введенного цистоскопа по направлению к ректовагинальной перегородке, можно наблюдать со стороны влагалища, в том месте, где была травмирована стенка во время родов, окрашенную в ярко-красный цвет слизистую, причем по поверхности этого окрашенного участка совершенно отчетливо различаются сохранившиеся мышечные волокна в виде темно-коричневых полосок.
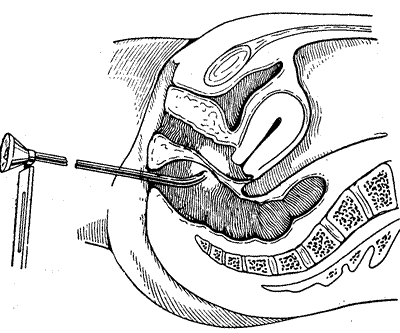
Прямокишечно-влагалищная диафаноскопия (метод А. М. Мажбица). Цистоскоп введен в прямую кишку.
Аналогичную картину можно наблюдать и при нарушенной целости мышц в области задней спайки и промежности, в последнем случае краснота ярко выражена вдоль всей промежности как передней, так и задней, а также и в области шайки. Просвечивание прямокишечно-влагалищной перегородки на всем протяжении вплоть до уровня заднего свода дает возможность выявить состояние мышц перегородки в области свищевого отверстия. Ректодиафаноскопия является ценным методом исследования не только в случаях прямокишечно-влагалищных свищей и недостаточности тазового дна, возникшей в результате родовой травмы, но также и при врожденном гипопластическом тазовом дне. При разрывах промежности II—III степени до операции путем ректодиафаноскопии можно достаточно точно определить степень расхождения мышц сфинктера прямой кишки, подлежащих сшиванию. Путем ректовагинальной диафаноскопии можно также с достаточной точностью определить боковые границы ректоцеле и степень расхождения или характер повреждения леваторов, в особенности если исследование производится в ближайшие дни послеродового периода. Прямокишечно-промежностная диафаноскопия может быть также рекомендована в качестве метода учета тех анатомических соотношений, которые возникают в тазовом дне в результате произведенной кольполеватороперинеорафии, проктокольпоперинеорафии и после операции зашивания прямокишечно-влагалищных свищей.
|
|
|
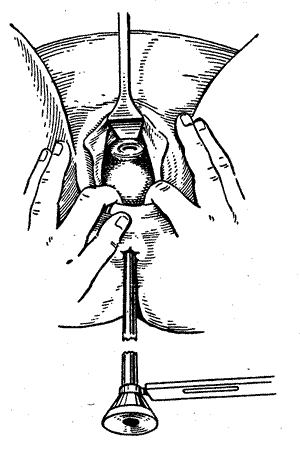
Прямокишечно-влагалищная диафаноскопия (просвечивание задней стенки влагалища)
40. Определение правильности наложения гипсовой лонгеты.Гипсовая повязка широко и успешно применяется в травматологической практике. Медицинский гипс должен быть сухим, белым, мягким, без комков, быстро отвердевающим и прочным. Для гипсовой повязки необходимы 2 весовые части гипса и 1 часть воды. С теплой водой (до 40° С) гипс отвердевает быстрее. Для ускоренного отвердевания в воду добавляют поваренную соль (не более 4%). Если гипс хороший, то кашица консистенции жидкой сметаны размазывается тонким слоем на стекле; затвердевает через 5—6 мин, при надавливании пальцем затвердевшая масса не деформируется и не крошится, на поверхности не выступает влага. Правильно изготовленное изделие из гипса затвердевает через 5—6 мин, не крошится. Отсыревший гипс следует просушить на железном листе при температуре не выше 120° С. После этого еще теплый гипс не должен выделять влагу (зеркало, помещенное над гипсом, не запотевает). Гипс перед употреблением следует просеивать через мелкое сито.Приготовление гипсовой лангеты
Первоначально по конечности делается выкройка, точно определяется необходимая длина и ширина шины. Гипсовый бинт, соответствующий по своей ширине самому узкому месту выкройки, смачивают как обычно и укладывают продольными полосами точно по выкройке. Когда количество слоев наложенного бинта будет достаточным (10-15 слоев для нижней конечности, 5-8 для верхней), получившуюся полосу тщательно разглаживают, плотно прижимая слои шины один к другому. Такая шина (лонгетка) должна быть приготовлена достаточно быстро, пока гипс еще не начал застывать. Хорошо разглаженную лонгетку кладут на конечность и, прибинтовав ее, ждут, пока она не засохнет. Образуется крепкая шина, точно соответствующая конфигурации конечности. Шинная повязка лонгеткой может быть приготовлена иным способом: марлю выкраивают по выкройке, укладывают в 10-15 слоев и прогипсовывают. Получаются готовые шины-лонгетки, которые необходимо лишь смочить и расправить
|
|
|
|
|
|
Для гипсования выделяют специальную комнату, оборудованную умывальником с теплой водой и специальным сливом для воды, смешанной с гипсом. Необходимы шкаф для хранения гипса и заранее заготовленных бинтов и лонгет, стол для укладки больного (лучше специальный ортопедический), различные подставки, несколько эмалированных тазов и специальные инструменты для обработки и снятия гипсовых повязок, ножницы для разрезания мягких и гипсовых повязок, гипсорасширитель, щипцы для отгибания краев повязки, различные пилы и ножи.
Гипсовые бинты готовят из белой марли, длина бинта не должна превышать 3 м
(более длинный бинт плохо промокает и неудобен в работе). Кроме бинтов, следует заранее приготовить лонгеты из 6—8 слоев марли длиной от 60 см до
1м. В отдельных случаях готовят индивидуальные лонгеты. Торакобрахиальная гипсовая повязка— толщина 7—9 слоев, 10 м стандартной марли (5,2 кг гипса): кокситная повязка—толщина 8—10 слоев, 12 м марли (7 кг гипса); повязка на голень лонгетная— 6—8 слоев,
2,5 м марли (1,5 кг гипса); повязка на предплечье—6—8 слоев, 2,5 м марли
(1,5 кг гипса). Для замачивания гипсовый бинт берут двумя руками и погружают в таз с водой. Когда бинт полностью промокнет (перестают выделяться пузырьки газа), его отжимают с обоих концов так, чтобы не вытекал гипс. Не следует выкручивать бинт.
|
|
|
Основные правила наложения.
1. Гипсуемую часть тела удерживают всей ладонью неподвижно в положении, удобном для наложения повязки. Врач и его помощники должны работать согласованно. Травматолог сопоставляет отломки и не всегда участвует в наложении повязки. Накладывающий гипсовую повязку помощник должен учитывать положение рук врача, фиксирующего отломки. Фиксация костных фрагментов руками прекращается лишь тогда, когда эту роль начнет выполнять окрепшая гипсовая повязка.
2. Каждым ходом гипсового бинта перекрывают 2/3 предыдущего тура, бинтуя от периферии к центру. Бинт не следует перегибать, его необходимо подрезать и затем расправить с противоположной стороны. Каждый последующий тур бинта не должен быть туже предыдущего.
3. Слои бинта тщательно разглаживают и моделируют в соответствии с контурами бинтуемой части тела, особенно тщательно моделируют костные выступы (лодыжки» область надколенника, гребни подвздошных костей, углы лопаток, область остистых отростков, надмыщелки плеча и т. п.).
4. Пальцы верхней и нижней конечностей оставляют открытыми для наблюдения.
5. Повязка должна плотно прилегать к бинтуемой части тела и в то же время не сдавливать ее, обеспечивая нормальные кровообращение и иннервацию.
6. Повязка должна быть изящной, гладкой, с хорошо заделанными краями, что облегчает ее сохранность в течение многих недель.
7. На гипсовой повязке обозначают схему повреждения костя, день травмы, день наложения, предполагаемый день снятия, фамилию врача, накладывающего повязку.
8. После наложения повязки больного укладывают на непрогибающуюся, не очень жесткую кровать. Чтобы повязка не вызывала никаких болезненных ощущений, пострадавшего следует уложить в постели так же, как и во время наложения гипсовой повязки.
Лонгета должна охватывать не менее 2/3 окружности конечности. Она может быть постоянной и съемной. Применение съемной лонгеты целесообразно после снятия циркулярной гипсовой повязки для обеспечения покоя поврежденной конечности, особенно ночью, с целью профилактики повторной травмы при неокрепшей костной мозоли, нейродистрофических расстройств (отеки, цианоз и т.д.)
Разновидностями лонгетных повязок являются У-образная, кольцеобразная гипсовые повязки (Волковяча, Дельбе, Харьковского НИИТО). Их применяют преимущественно при переломах голени в нижней трети и переломах лодыжек.
Для наложения У-образной повязки заготавливают 6- или 8-слойную лонгету шириной 8—10 см. Длина лонгеты обычно соответствует расстоянию от внутренней до наружной поверхности коленного сустава (на уровне суставной щели) через стопу. Повязку накладывают непосредственно на кожу. Лонгету укладывают по внутренней поверхности голени, огибая пяточную область, и продолжают по наружной поверхности голени. Лонгету укрепляют марлевым бинтом. После подсыхания лонгеты снимают марлевый бинт и укрепляют ее 3 гипсовыми кольцами: в области голеностопного сустава, в верхней трети голени (под коленным суставом) и на середине между верхним и нижним кольцами. Такая повязка надежно фиксирует отломки кости, не ограничивает движений в коленном и голеностопном суставах.
Тазобедренную (кокситная) повязку накладывают на ортопедическом столе
(можно пользоваться тазодержателем и подставками для ног; под спину больного подкладывают различные приспособления). Нижнюю часть туловища обертывают ватно-марлевой подкладкой, небольшие ватные подушечки подкладывают на крестец, гребешки подвздошных костей, коленный и голеностопный суставы. На грудь и верхнюю часть живота (для создания некоторого пространства) кладут плоскую клеенчатую подушку. Повязку начинают с укладывания 2 или 3 гипсовых лонгет вокруг таза и живота, которые фиксируют гипсовыми бинтами. Затем накладывают 2 лонгеты по задней и наружной поверхностям, от пояса нижних конечностей до нижней трети голени. Их тоже фиксируют циркулярными гипсовыми бинтами. Двумя-тремя взаимно перпендикулярными лонгетами укрепляют тазобедренный сустав.
Коленный сустав укрепляют двумя боковыми лонгетами от средней трети бедра до средней трети голени и фиксируют циркулярными турами бинта. Последнюю лонгету кладут на заднюю поверхность голени и стопы от кончиков пальцев до ягодичной складки. Всю повязку дополнительно укрепляют циркулярными турами бинта. Для предупреждения пролежней в области крестца и ягодиц важно правильно обрезать кокситную повязку. Свободной оставляют область наружных половых органов и межъягодичной складки. При обрезании и моделировании повязки в этих участках не следует излишне освобождать ягодичные области и тем более крестец, в противном случае край повязки, как правило, вызывает образование пролежня.
Гипсовая повязка при повреждениях голени и стопы. При переломах костей голени повязка должна фиксировать коленный сустав, голень и стопу, при переломах костей стопы—стопу, голеностопный сустав и голень до верхней трети. Повязкой такой же длины фиксируют лодыжечные переломы. Циркулярную повязку удобно накладывать, используя лонгету по задней поверхности ноги.
Лонгету необходимо хорошо отмоделировать в области лодыжек, пяточного сухожилия, стопы, мыщелков бедра и голени и затем укрепить круговыми бинтами. Длина повязки на бедре зависит от уровня перелома голени.
Особенности наложения гипсовых повязок у детей.
Ребенку гипсовую повязку лучше накладывать на ватно-марлевую подстилку. При переломах костей голени, предплечья и в области локтевого сустава не следует сразу накладывать циркулярную гипсовую повязку. Циркулярные гипсовые повязки у детей на верхних конечностях могут привести к ишемической контрактуре кисти. Лонгету на верхнюю конечность следует накладывать по задней и боковым поверхностям, оставляя свободной внутреннюю поверхность плеча и ладонную поверхность предплечья в проекции крупных сосудистых и нервных стволов. Ее фиксируют круговыми турами мягкого бинта без малейшего натяжения, поскольку перетяжки бинта вызывают боли и отек дистальных отделов конечности. Тазобедренная гипсовая повязка у детей также имеет некоторые особенности. Костные выступы у ребенка выражены меньше, нога имеет форму конуса с достаточно развитой жировой клетчаткой, поэтому повязку надо моделировать особенно тщательно.
Повязки при повреждениях локтевого сустава, предплечья и кисти. В зависимости от характера и уровня повреждения накладывают лонгетные, лонгетно-циркулярные или циркулярные повязки. При повреждениях локтевого сустава повязка охватывает область от верхней трети плеча до головок пястных костей; при повреждениях предплечья—от верхней или средней трети плеча до основания пальцев; при повреждениях кисти—от верхней или средней трети предплечья до кончиков пальцев. Положение сегментов верхней конечности и пальцев свободнее на груди. После наложения достаточного числа туров бинта (8—12 слоев) делают дополнительное моделирование, особенно на тазовых костях, талии и нижней части груди, так как при опускании рук грудная клетка, расширяясь, должна опереться на корсет, а он в свою очередь—на подвздошные кости таза. Таким образом достигается разгрузка позвоночника. Кроме этого, корсет обеспечивает реклинацию и фиксирует достигнутое положение.Торакобрахиальную повязку вначале накладывают на туловище по типу корсета, затем приступают к фиксации конечности, для чего используют длинные лонгеты. Одну лонгету укладывают по всей поверхности руки, через подмышечную впадину с переходом на корсет, другую по задне-наружной поверхности. Эта лонгета должна покрывать всю руку, перекрывать плечевой сустав и заканчиваться на корсете. Затем обе лонгеты фиксируют круговыми гипсовыми бинтами. Дополнительно лонгетами укрепляют область плечевого сустава. Края повязки обрезают так, чтобы она не мешала больному садиться и не ограничивала движений здоровой рукой. Края повязки необходимо тщательно отмоделировать.
Повязки при повреждениях локтевого сустава, предплечья и кисти. В зависимости от характера и уровня повреждения накладывают лонгетные, лонгетно-циркулярные или циркулярные повязки. При повреждениях локтевого сустава повязка охватывает область от верхней трети плеча до головок пястных костей; при повреждениях предплечья—от верхней или средней трети плеча до основания пальцев; при повреждениях кисти—от верхней или средней трети предплечья до кончиков пальцев. Положение сегментов верхней конечности и пальцев. При переломах костей голени у детей дошкольного возраста после репозиции отломков также накладывают лонгетную повязку
(лонгета должна охватывать 2/3 окружности конечности). У очень подвижных детей после спадения отека тканей (спустя 2—3 дня) лонгету необходимо укрепить круговыми турами гипсового бинта или сменить лонгетную повязку на новую. Детям 12—14 лет с более выраженной мускулатурой при переломах голени следует накладывать циркулярную гипсовую повязку. После наложения гипсовой повязки необходимо тщательное наблюдение первые 2—3 суток, так как отек может вызвать сдавление конечности вплоть до ишемической контрактуры, параличей и гангрены, свободнее на груди. После наложения достаточного числа туров бинта (8—12 слоев) делают дополнительное моделирование, особенно на тазовых костях, талии и нижней части груди, так как при опускании рук грудная клетка, расширяясь, должна опереться на корсет, а он в свою очередь—на подвздошные кости таза. Таким образом достигается разгрузка позвоночника. Кроме этого, корсет обеспечивает реклинацию и фиксирует достигнутое положение.
При симптомах сдавления следует разрезать повязку вдоль по передней поверхности и слегка отогнуть ее. Последующий контроль за состоянием больного и поврежденной конечности в гипсовой повязке должен быть непрерывным и тщательным. Слишком тугую повязку рассекают по всей длине, а слишком свободную меняют во избежание вторичного смещения отломков.
Ошибки при применении гипсовой повязки: слишком короткая повязка, не обеспечивающая фиксацию отломков костей; плохое моделирование повязки; слишком тесная повязка; преждевременная (до образования прочной костной спайки) смена повязки; отсутствие рентгеновского контроля после наложения повязки или нарушения иммобилизации.
41.Обработка пролежней.ПРОЛЕЖЕНЬ (decubitus) — дистрофический, язвенно-некротический процесс, возникающий у лежачих, ослабленных тяжелыми заболеваниями больных на местах, где мягкие ткани сдавливаются между поверхностью постели и подлежащим костным выступом. Такими участками являются область крестца, лопаток, большого вертела, локоть, пятка и т. д. Иногда П. образуется в области затылочного бугра. Причины возникновения П.— длительное, постоянное давление, вызывающее ишемию тканей, а также циркуляторные и нейротрофические нарушения, обусловленные общим тяжелым состоянием организма. Т. о., могут быть П. смешанного происхождения, вызванные только длительным давлением, и П., возникшие только в результате нейротрофических расстройств.
При развитии П. независимо от его этиологии на соответствующем участке кожи вначале обнаруживаются признаки нарушения циркуляции — бледность, цианоз, отечность, затем отслаивается эпидермис — появляются пузыри, образующие участок экскориации, наконец, наступает поверхностный некроз кожи, переходящий или в мумификацию, или в изъязвление. Если присоединяется инфекция, сухая гангрена переходит во влажную. Быстрота и тяжесть распространения язвенно-некротических изменений в глубину и по площади зависят от участия эндогенных факторов в развитии П. При тяжелых П. омертвению может подвергнуться не только вся толща мягких тканей до кости, но и надкостница образуются от длительного давления на кожу ортопедических аппаратов, гипсовых повязок, протезов и т. п. Возможно образование П. на слизистой оболочке от давления на нее канюли после трахеотомии, зубного протеза (П. десны) и т. д. Эндогенные П. делят на два вида. 1. П., образующиеся вследствие общего ослабления организма у тяжелых больных, к-рые вынуждены лежать в одном положении и от слабости не в состоянии его изменить. В этом случае давление ведет к образованию П., а дальнейшее течение его определяется уже общей слабостью организма. 2. Нейротрофический П., в образовании к-рого играет роль нарушение нервной трофики без участия давления, напр, при повреждениях спинного мозга.
Различают три фазы развития нейротро-фического П.: фазу эритемы, за к-рой быстро следует образование пузырей (пузырчатая фаза) с красно-бурым содержимым. После прорыва пузырей обнажаются некротические участки кожи (фаза омертвения), сливающиеся между собой. Недержание мочи и кала у ослабленных больных очень быстро приводит к развитию инфекции, влажная гангрена поражает подкожную клетчатку, мышцы и в несколько дней доходит до костей. Эритема проявляется иногда через несколько часов после повреждения спинного мозга; в течение 24 часов процесс переходит в омертвение, а через 48 часов — это уже гангрена больших участков. Эндогенный П., вызванный общей интоксикацией, истощением и т. п., развивается более медленно. Часто без всяких субъективных явлений на участках, подвергающихся давлению, кожа становится холодной, синевато-багровой. Спустя несколько дней или недель, при нарастающем лихорадочном состоянии кожа чернеет, под ней образуется плотный инфильтрат, с каждым днем все более уходящий вглубь. Из-под краев омертвевшей кожи появляется грязно-бурое, дурно пахнущее, иногда с жировыми капельками отделяемое. При зондировании под краями кожи обнаруживаются значительные пустоты, к-рые после удаления струпа образуют обширный, заполненный обесцвеченными некротическими зловонными массами дефект. Некроз распространяется на соседние участки кожи и часто достигает кости. Такие П. могут достигать большого размера (особенно в области крестца) и служить источником сепсиса. Если силы больного достаточно быстро восстанавливаются, то после отделения омертвевших тканей грануляции в сравнительно короткий срок закрывают даже большие дефекты. Остается бледный, плоский, малоподвижный рубец. При правильном лечении экзогенных П. отмечается, как правило, благоприятный результат; при ндогенных П. исход в значительной степени зависит от течения, основного заболевания.
Лечение. При появлении пузырей и экскориации их смазывают спиртовым (оффицинальным) раствором бриллиантовой зелени, кладут сухую повязку. Когда некроз отграничивается, омертвевшие ткани удаляют по типу некрэктомии, а подрытые края в окружности расщепляют. Возникшую рану закрывают марлей, пропитанной 1 % раствором Kalii hyperm., повязки меняют 2 раза в день; по мере очищения раны переходят на мазевые повязки (мазь Вишневского, стрептоцндовая или сульфидпиновая эмульсия), мыльные ванны, а также облучения кварцем. При невозможности раннего вставания нужно вызвать усиление кровообращения во всем организме при помощи ванн и активных или хотя бы пассивных движений. Применяют по показаниям переливание одногруппной крови.
Профилактика. Особенно подверженные П. части тела должны предохраняться воздушными кольцами (резиновыми надутыми воздухом кругами), водяными подушками и перемещающимися с места на место подкладками. Один-два раза в день кожу в этих местах обмывают холодной водой с мылом и протирают спиртом (камфорным, салициловым), одеколоном или туалетным уксусом, а затем припудривают. Давление шиной, гипсовой повязкой и т. п. при жалобах больного должно быть немедленно устранено. Лежание на спине у долго болеющих должно быть в течение дня по крайней мере на 1 час заменено положением на боку.
42.Остановка кровотечения в ране.
При повреждении крупных сосудов трудно достичь временной остановки кровотечения тампонадой или повязкой. В таких случаях применяют кровоостанавливающие зажимы Пеана, Кохера или «москит», которыми в ране захватывают кровоточащий сосуд и перевязывают его, или же поверх зажима накладывают повязку с последующей
доставкой больного в лечебное учреждение, где проводят окончательную остановку.
Способы окончательной остановки кровотечения разделяют на механические
(наложение кровоостанавливающих зажимов и т.п.), физические (например, метод
электрокоагуляции), химические (использование перекиси водорода, восковой пасты
для остановки кровотечения из диготоических вен) и биологические (применение
гемостатической губки, сальника и др.).
Оперативные вмешательства на крупных сосудах при их повреждении можно
разделить на две группы. К первой группе относят методы перевязки сосуда на
протяжении или в ране, ко второй — методы восстановления нарушенного кровотока
путём применения сосудистого шва и пластики сосудов.
Перевязка сосудов
Перевязка сосуда в ране. Процедуру производят в экстренных случаях при травмах или
огнестрельных ранениях. Перевязка сосуда в ране — наиболее распространённый
метод остановки кровотечения, его цель — закрытие просвета сосуда на месте
повреждения.
Перевязка сосуда на протяжении. На протяжении артерию перевязывают чаще всего в
качестве предварительного этапа перед удалением органа или части тела. Перевязку сосуда на протяжении производят проксимальнее места повреждения для уменьшения притока крови к повреждённому отделу органа или конечности..
Показания:
1. Невозможность перевязки сосуда в ране при сильном повреждении тканей.
2. Опасность обострения инфекционного процесса в результате манипуляций в ране.
3. Наличие травматической аневризмы.
4. Необходимость ампутации конечности на фоне анаэробной инфекции, когда
наложение жгута противопоказано.
5. Опасность эрозивного кровотечения.
Дата добавления: 2021-01-20; просмотров: 44; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
