Видеоторакоскопическая санация с ультразвуковой кавитацией ограниченных внутри плевральных полостей (методическое обоснование).
Метод обезболивания – общая анестезия. При помощи ультразвукового исследования определяется анатомо-топографическое расположение отграниченной внутриплевральной полости. Проводится биометрия с определением нижнего и верхнего полюсов. При получении гноя во время диагностической пункции в нижней точке патологического очага под ультразвуковым контролем устанавливается первый (оптический) торакопорт (3мм. или 5 мм), гной эвакуируется. Под контролем глаза у верхнего полюса устанавливается второй (рабочий) торакопорт. Выполняется ультразвуковая кавитация полости с её последующей санацией раствором антисептика и дренированием, фиксацией дренажа к коже хирургическим швом. Аспирация активная.
Видеоторакоскопическая санация плевральной полости.
Метод обезболивания – общая анестезия с искусственной вентиляцией легких, одно- или двулегочная. Видеоторакоскопическая санация плевральной полости применяется с использованием трех торакопортов. В 5 межреберье по лопаточной линии (или в дренажный канал) устанавливается первый 5 мм. торакопорт (оптический). Рабочие троакары (два 5 мм.) ставятся в 6-7 межреберье по передней подмышечной и в 7-8 по задней подмышечной или лопаточной линиям (обеспечение оптимальной аспирации экссудата, профилактика осумкований в нижних точках диафрагмальных синусов в послеоперационном периоде). Комбинация – два 5 мм. и один 10 мм. применяется при необходимости механического удаления крупных фрагментов фибриновых пленок. Затем производится ревизия плевральной полости и легких, механическое разделение шварт и удаление фибриновых наложений на костальной и висцеральной плевре, из междолевых щелей, синусов. В случае выявления субкортикальных абсцессов легкого проводится их вскрытие с удалением некротизированных участков. Операция завершается санацией плевральной полости раствором антисептика и дренированием через рабочие доступы. Количество используемых дренажей два. В случаях абсцессотомий в некоторых ситуациях проводится постановка дополнительного спирального дренажа в полость абсцесса. Аспирация активная.
|
|
|
Видеоторакоскопическая санация с ультразвуковой кавитацией плевральной полости и легких (методическое обоснование).
Метод обезболивания – общая анестезия с ИВЛ (одно- или двулегочная вентиляция). Доступ в плевральную полость, установка оптического прибора, и рабочих троакаров, процесс ревизии плевральной полости с разделением плевральных спаек и шварт, дренирования плевральной полости и количество дренажей аналогичны предыдущему методу. После эвакуации гноя и основной массы фибрина проводится ультразвуковая кавитация плевральной полости и легкого, используя последовательно все имеющиеся рабочие доступы. Кавитация проводится ультразвуковым аппаратом «SONOCA – 190, частота 25 кГц» (Soring, Германия). Продолжительность и интенсивность воздействия ультразвуком определяется стадией плеврита: в экссудативной и гнойнофибринозной стадии режим от 20 до 40%, в стадии организации режим 40%- 60%. У детей младшей возрастной группы применяли режим ≤ 40%. Применяется как бесконтактное, так и контактное ультразвуковое воздействие. Контактное воздействие обосновано в случаях плотных фибриновых осумкований и некротических изменениях легочной ткани. Средняя длительность воздействия 7±2 минуты. Чем ниже режим кавитации, тем длительнее время экспозиции. В случаях выявления абсцесса легкого проводится его вскрытие. При ультразвуковой кавитации абсцессов использовались режимы как 20-40%, так и 40-60%, воздействие контактное и бесконтактное, длительность 3±1 минуты. Фибриновые массы по завершении этапа кавитации эвакуируются электроотсосом. Операция завершается дренированием плевральной полости через рабочие доступы. Количество используемых дренажей два. Аспирация активная. Продолжительность и интенсивность воздействия ультразвуком установлены опытным путем.
|
|
|
|
|
|
Глава 9.
Особенности хирургического лечения осложнений
Операции на легких относятся к относительно часто выполняемым оперативным вмешательствам. Полное удаление легкого называется пульмонэктомией, удаление его части – резекцией. Если удаляется доля легкого, то эта операция будет называться лобэктомией. Так как левое легкое состоит всего из двух долей, а правое – из трех, то справа можно выполнить билобэктомию, то есть удалить две доли, но не все легкое. В качестве оперативного доступа при этих операциях обычно используется левоили правосторонняя трансплевральная заднебоковая торакотомия (3 на рис. 4.5.1).
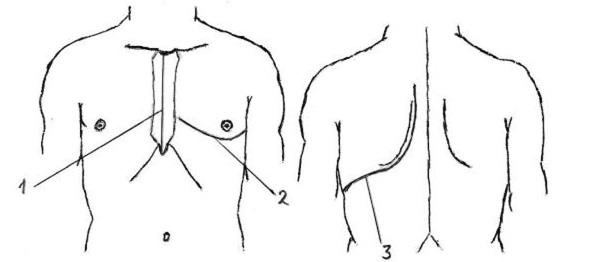
Рис. 4.5.1. Проекция торакотомических доступов. 1.– продольная стернотомия; 2.– левосторонняя переднебоковая межреберная торакотомия в 4-ом межреберье; 3.– левосторонняя заднебоковая торакотомия.
При обработке компонентов корня легкого следует учитывать их синтопию (см. рис. 4.4.1 и 4.4.2).

Рис. 4.4.1. Содержимое средостения:
Правая общая сонная артерия; 2. – плечеголовной ствол; 3. – правый блуждающий нерв; 4. – конечный отдел непарной вены; 5. – сплетение, образованное ветвями блуждающих нервов вокруг пищевода; 6. – грудной лимфатический проток; 7. – межреберный сосудисто-нервный пучок; 8. – непарная вена; 9. – диафрагма; 10. – левый симпатический ствол; 11. – пищевод; 12. – нисходящий отдел грудной аорты; 13. – левые легочные вены; 14. – левый главный бронх; 15. – левая легочная артерия; 16. – место образования левого возвратного гортанного нерва; 17. – левый блуждающий нерв; 18. – левая подключичная артерия; 19. – левая общая сонная артерия; 20. – левый возвратный гортанный нерв.
|
|
|
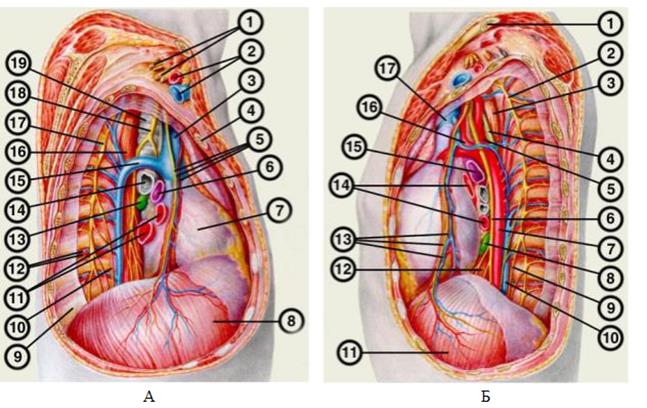
Рис. 4.4.2 . Средостение (А – вид справа; Б – вид слева).
А (вид справа) : 1. – пучки плечевого сплетения; 2. – подключичные сосуды; 3. – верхняя полая вена; 4. – ребро; 5. – правый диафрагмальный нерв и правые перикардиаль- но-диафрагмальные сосуды; 6. – правая легочная артерия; 7. – сердце, окруженное перикардом; 8. – диафрагма; 9. – реберный листок париетальной плевры; 10. – правый большой чревный (внутренностный) нерв; 11. – правые легочные вены; 12. – компоненты межреберного сосудисто-нервного пучка; 14. – правый главный бронх; 15. – непарная вена; 16. – пищевод; 17. – грудной отдел правого симпатического ствола; 18. – правый блуждающий нерв; 19. – трахея.
Б (вид слева) : 1. – ребро; 2. – левый симпатический ствол; 3. – пищевод; 4. – грудной лимфатический проток; 5. – левая подключичная артерия; 6. – левый блуждающий нерв; 7. – нисходящий отдел грудной аорты; 9. – левый малый чревный (внутренностный) нерв; 10. – полунепарная вена; 11. – диафрагма; 12. – пищевод; 13. – левый диафрагмальный нерв и левые перикардиально-диафрагмальные сосуды; 14. – левые легочные вены; 15. – левая легочная артерия; 16. – дуга аорты; 17. – верхняя полая вена.
Общим в обоих корнях легких является то, что главные бронхи в них обычно занимают самое заднее положение, а легочные вены – самое нижнее. Отличием является то, что в левом корне легкого самое верхнее положение обычно занимает легочная артерия, а в правом – главный бронх. Обработку бронхов, как самое тяжелое, хирурги обычно откладывают напоследок. Обычно, вначале перевязывают легочную артерию, затем – легочные вены, затем обрабатывают главный бронх. Для экономии времени можно использовать аппарат УКЛ (ушиватель культи легкого). При обработке компонентов корня легкого могут быть повреждены образования, расположенные в непосредственной близости (см. рис. 4.4.1 и 4.4.2): диафрагмальный нерв (спереди), блуждающий нерв (сзади), дуга аорты (сверху от корня левого легкого), нисходящая аорта (сзади от корня левого легкого), непарная вена (сзади и сверху от корня правого легкого), верхняя полая вена (спереди от корня правого легкого).
Доступы к органам грудной полости.
Доступы к органам грудной полости можно разделить на следующие группы:
1) торакотомические:
-трансплевральные (с рассечением плевры);
-экстраплевральные (без рассечения плевры);
2) малоинвазивные:
-торакоскопические;
-эндовазальные (чрезсосудистые) – к сердцу.
Торакотомия – вскрытие грудной клетки. Изобретение искусственной вентиляции легких позволило выполнять операции на органах грудной полости при вскрытой грудной клетке и рассеченной париетальной плевре, что дало новый импульс развитию торакальной хирургии.
Трансплевральная торакотомия по сравнению с экстраплевральной является более травматичной, при ней необходимо осуществлять профилактику плевропульмонального шока, но рассечение плевры значительно расширяет операционное поле и облегчает выполнение оперативного приема. В грудную полость хирург попадает после разъединения внутригрудной фасции, в плевральную – после рассечения париетальной плевры. В зависимости от места и направления разъединения поверхностных тканей наиболее распространенные торакальные доступы можно разделить на следующие группы:
-межреберная торакотомия (передняя, боковая, переднебоковая, задняя и заднебоковая);
-стернотомия (продольная и поперечная).
Межреберная торакотомия выполняется по ходу межреберья. Передняя межреберная торакотомия выполняется между грудинной и передней подмышечной линией, боковая – между передней и задней подмышечной линией, переднебоковая – между грудинной и задней подмышечной линией. Заднюю и заднебоковую торакотомию проводят с огибанием лопатки (заднюю – между позвоночной и задней подмышечной линией, заднебоковую – между позвоночной и передней подмышечной линией).
При стернотомии (разъединении грудины) поверхностные ткани рассекают на уровне грудины (при продольной стернотомии – в продольном направлении, при поперечной – в поперечном направлении). Поперечная стернотомия по сравнению с продольной является более широким, но и более травматичным доступом, так как выполняется трансплеврально. Продольную стернотомию (1 на рис. 4.5.1) обычно выполняют экстраплеврально. С учетом прикрепления ребер влево и вправо развести края перепиленной грудины (при продольной стернотомии) можно на меньшем протяжении, чем вверх и вниз (при поперечной стернотомии). Стернотомии достаточно часто используются в качестве доступов к сердцу. При этих доступах хирург попадает в переднее средостение после разъединения позадигрудинной фасции (части внутригрудной фасции). Для завершения доступа к сердцу после попадания в средостение (грудную полость) необходимо выполнить перикардотомию (рассечь перикард). При этом необходимо соблюдать осторожность, чтобы не повредить диафрагмальные нервы и перикардиально-диафрагмальные сосуды. Вариантом доступа к сердцу является левосторонняя переднебоковая межреберная торакотомия в 3-ем или 4-ом межреберье. Например, при митральной комиссуротомии в качестве оперативного доступа обычно используют левосторон нюю переднебоковую межреберную торакотомию в 4-ом межреберье (2
на рис. 4.5.1). Этот доступ к сердцу является менее травманичным по сравнению со стернотомиями, но и менее широким. Чем доступ шире, тем он является более травматичным. Конкретный доступ выбирается в зависимости от ситуации. Например, при аортокоронарном шунтировании в качестве оперативного доступа обычно используют продольную стернотомию. При необходимости расширения операционного поля в процессе выполнении межреберной торакотомии можно резецировать одно или несколько ребер. При этом для улучшения условий к регенерации ребра надкостницу на его наружной поверхности целесообразно рассекать в виде растянутой буквы «Н». От внутренней воверхности ребра надкостницу отслаивают с помощью реберного распатора, чтобы преждевременно не повредить париетальную плевру. В настоящее время многие операции на сердце выполняются с помощью гораздо менее травмативных доступов – эндовазально. Из бедренной вены манипулятор или катетер, будучи продвинуты по току венозной крови, попадают из нижней полой вены в правое предсердие. При необходимости введения катетера (манипулятора) в левый желудочек пунктируют бедренную артерию и продвигают инструмент (катетер) против тока крови.
Дата добавления: 2020-11-29; просмотров: 195; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
