Разбор с преподавателем узловых вопросов, необходимых для освоения темы занятия.
Нормальная сократительная работа сердца обеспечивается его проводящей системой. Она представляет собой совокупность специфических узлов, пучков и волокон, которые обладают способностью генерировать и проводить электрические импульсы ко всем мышечным элементам сердца. Хотя все элементы проводящей системы способны генерировать электрические импульсы, основным узлом, подавляющим и контролирующим функцию остальных элементов проводящей системы, является синусовый узел, называемый еще водителем ритма. Генерируемые в нем через равные промежутки времени (с частотой 60-70 раз в минуту) электрические импульсы распространяются по сердечной мышце (миокарду) предсердий и к следующему узлу, называемому предсердно-желудочковым, или атриовентрикулярным (АВ). От атриовентрикулярного узла импульс распространяется по правой и левой ножкам пучка Гиса и волокнам Пуркинье к миокарду правого и левого желудочков, соответственно.
Работа проводящей системы сердца построена таким образом, что вначале происходит сокращение предсердий, а потом желудочков сердца. Кроме того, из-за очень высокой скорости распространения импульсов происходит одновременное возбуждение и последующее сокращение всех мышечных волокон.
Нарушения сердечного ритма
Уровни нарушения:
· сбой в функционирования синусового узла:
o учащение или замедление сердечного ритма (соответственно, тахикардии и брадикардии)
o синдром слабости синусового узла (когда эпизоды тахикардии сменяются брадикардией)
· нарушение проводимости импульсов внутри предсердий, от предсердий к желудочкам или внутри желудочков (внутрипредсердные блокады, АВ-блокады и блокады ножек пучка Гиса)
· возникновение в каком-либо участке миокарда очагов, способных вырабатывать импульсы к сокращению сердца, помимо синусового узла
· наличие дополнительных пучков для проведения импульсов.
Кроме учета локализации поражения проводящей системы сердца, аритмии классифицируют в зависимости от преимущественного поражения сердечной функции и по клиническим проявлениям.
Причины возникновения аритмий
· поражение сердца: ишемическая болезнь сердца, (включая постинфарктные аритмии), пороки сердца, кардиомиопатии, врожденные дефекты сердца (синдром удлиненного Q-T), травмы сердца, некоторые лекарственные препараты, применяемые для лечения заболеваний сердца (сердечные гликозиды, антиаритмические препараты)
· внесердечные:
o вредные привычки курение, наркомания (особенно кокаиновая), стрессы, злоупотребление алкоголем, кофе и кофеин-содержащих продуктов (включая шоколад)
o нарушение режимы жизни: стрессы, недостаточная продолжительность сна
o прием некоторых лекарственных препаратов: традиционные средства при простуде, снижающие массу тела, некоторые фитопрепараты, обладающие стимулирующим влиянием на сердечно-сосудистую систему (женьшень, хвойник и др.)
o заболевания других органов и систем организма (эндокринная патология, системные заболевания соединительной ткани, болезни почек и др).
o электролитные нарушения (изменение соотношения уровней калия, натрия, кальция, магния во внутри- и внеклеточном пространстве): длительный прием мочегонных препаратов, потеря электролитов через желудочно-кишечный тракт (длительная диарея, рвота), заболевания, характеризующиеся нарушением всасывания электролитов.
Тяжесть клинических проявлений аритмий в большей степени обусловлена той причиной, которая привела к их развитию и широко варьирует от бессимптомных форм, до опасных для жизни.
Типичными жалобами пациентов с нарушениями ритма являются:
· сердцебиение (сильные и учащенные сердечные удары)
· периодическое выпадение очередного сокращения
· перебои в сердечной деятельности
· головокружение или обморок, в результате недостаточного поступления в головной мозг крови
· боли в области сердца (часто по типу стенокардитических)
· одышка
Классификация нарушений проводимости.
1. Синоатриальная блокада:
A) неполная
B) полная.
2. Внутрипредсердная блокада:
A) неполная
B) полная.
3. Атриовентрикулярная блокада I, II, III степени (полная).
4. Внутрижелудочковые блокады (блокады ветвей пучка Гиса):
а) моно-, би-, трифасцикулярная; очаговая, аборизационная;
б) полная, неполная.
5. Асистолия желудочков.
Синдромы:
1. Синдром удлиненного Q-T.
2. Синдром Фредерика.
1. Синоатриальные блокады характеризуются замедлением или выпадением импульса из синоатриального узла к предсердиям. В основе их лежат прекращение генерации импульса или уменьшение его величины до субпорговой, возникновение блокады его проведения, либо нарушением возбудимости миокарда предсердий.
Причины: наблюдается у лиц с ваготонией или повышенной чувствительностью каротидного синуса, а также у больных с ИБС (острые и хронические формы), миокардитами, кардиомиопатиями, при интоксикации сердечными гликозидами, хинидином, при гипокалиемии, может быть проявлением синдрома слабости синусового узла. При обследовании больных наблюдается выпадение тонов сердца, артериального пульса и пульсации яремной вены. Такие паузы могут проявляться ощущением сердцебиения, сопровождаться головокружением, обмороком, приступом Морганьи-Эдемса-Стокса. Иногда возникает склонность к пароксизмам тахикардии, мерцания и трепетания предсердий. При первой степени блокады изменений на ЭКГ нет, выявляется она лишь при внутрисердечном электрофизиологическом исследовании. II степень, тип I характеризуется постепенным укорочением интервалов Р-Р с последующим выпадением волны Р и удлинением продолжительности очередного интервала Р-Р. При II типе II степени синоартериальной блокады интервалы Р-Р одинаковы и продолжительность паузы равна сумме 2-х и более интервалов Р-Р. Могут возникнуть различные соотношения между паузами и нормальными синусовым ритмом. При блокаде 2:1 возникает периоды брадикардии, которые трудно отличить от синусовой брадикардии. Дифференциальная диагностика проводится с помощью атропиновой пробы или физической нагрузки. Учащение ритма в 2 раза позволяет поставить диагноз блокады.
В случаях бессимптомного течения лечение не проводится; при тенденции к ваготонии показаны препараты белладонны, эфедрина, а при появлении приступов Морганьи-Эдемса-Стокса - имплантация водителя ритма.
Продолжительные синоартериальные блокады с длительной асистолией желудочков могут привести к летальному исходу.
У лиц с ваготонией прогноз обычно хороший.
Остановка предсердий характеризуется постоянным прекращением предсердных сокращений. Наблюдается при органических заболеваниях сердца, чаще в терминальной стадии, кардиомиопатиях, при интоксикациях гликозидами, хинидином, гипокалимиях. Клинические проявления обусловлены степенью выраженности брадикардии. Источником ритма в таких случаях становится атриовентрикулярный узел или одна из ножек пучка Гиса. При наличии показаний проводится имплантация водителя ритма.
2. Атриовентрикулярная блокада характеризуется нарушением проведения возбуждения от предсердий к желудочкам, может возникнуть в предсердиях, атриовентрикулярном узле, пучке Гиса и его ножках.
Причины: наблюдается при многих заболеваниях сердца. Возникает при перерезке, охлаждении, сдавлении опухолью, инородным телом. Выделяют блокады I, II, III степеней.
А. При I степени атриовентрикулярной (АВ) блокады клинические проявления определяются основным заболеванием. При значительном удлинении интервал P-Q может выслушиваться дополнительный тон (как расщепление I тона). На ЭКГ при нормальном ритме интервал P-Q) удлиняется более 0,20 сек, после каждого Р следует желудочковый комплекс. Р может сливаться с предшествующим Т. АВ блокада I степени является противопоказанием для назначения антиаритмических препаратов, замедляющих проводимость.
В. При неполной предсердно-желудочковой блокаде II степени (типа Мобица I) в последовательных сердечных интервалах наблюдается удлинение интервала PQ и в следующем цикле предсердный импульс не проводится на желудочки (периоды Самойлова-Венкебаха). Этот тип блокады свидетельствует о наличие тяжёлого поражения миокарда. Выпадение желудочковых сокращений, особенно при наличии длинных пауз может сопровождаться головокружением, слабостью и другими симптомами, свидетельствующими о преходящей ишемии мозга.
С. Блокада II степени типа II (Мобиц II) характеризуется внезапным выпадением проведения предсердного импульса на желудочки без предшествующего изменения длины интервала R-R. Она отличается неустойчивостью, часто переходит в полную АВ блокаду.
D. Блокада II степени типа III проявляется выпадением проведения каждого 2-го импульса или блокированием нескольких импульсов подряд. Ритм редкий правильный или аритмичный из-за появления выскакивающих импульсов при длительных паузах. Повторяющиеся выпадения желудочковых комплексов нередко приводят к возникновению приступов Морганьи-Эдемса-Стокса.
E. Полная АВ блокада (III степени) возникает, когда ни один импульс из предсердий не проводится на желудочки и водителем ритма для желудочков оказывается атриовентрикулярный узел или ниже лежащие центры автоматизма. У больных с периодическим наступающим урежением ритма до 20 уд/мин и менее, с длительными асистолиями (5с и более), а также с короткими приступами желудочковой тахикардии или фибрилляции желудочков обычно возникают приступы потери сознания с судорогами или без них, обусловленные ишемией мозга (приступы Морганьи-Эдемса-Стокса). Во время приступа кожа приобретает бледно-цианотичный характер, дыхание становится глубоким шумным. Приступы, продолжающиеся не более 1 мин., прекращаются самостоятельно. Более длительные приступы при несвоевременном оказании помощи часто заканчиваются фатально. Лечение следует начинать с непрямого массажа сердца, искусственного дыхания, в/в адреналин 0,1% - 0,3 - 0,5 мл с последующим капельным введением изупрела.
3. Внутрижелудочковые нарушения проведения (блокады ножек пучка Гиса) могут возникать в любом сегменте системы Гиса-Пуркинье и наблюдаться при ИБС, миокардитах, бактериальном эндокардите, пороках сердца, сифилисе, кардиомиопатиях, идиопатическом фиброзе проводящих путей.
Клинически наличие блокады можно иногда заподозрить при выявлении расщепления тонов сердца. Диагноз устанавливается только с помощью электрокардиографического исследования, в лечении обычно не нуждается. Появление блокад должно приниматься во внимание при лечении препаратами, тормозящими проведение возбуждения - новокаинамидом, верапамилом, анаприлином, сердечными гликозидами и др.
Диагностика аритмий базируется на проведении дополнительных инструментальных методов обследования.
· Ведущая роль принадлежит электрокардиографическому исследованию (ЭКГ) в виду его не инвазивности и доступности. С помощью ЭКГ можно определить вид аритмии и локализацию повреждения.
· Холтеровское мониторирование – разновидность ЭКГ, при которой обеспечивается длительная (как правило, в течение суток) регистрация сердечного ритма при нахождении пациента в «естественных» условиях жизни, что позволяет отследить динамику изменения характера аритмии в указанный промежуток времени и соотнести ее с выполняемой физической, психической нагрузкой, другими жизненными ситуациями, а также приемом лекарственных препаратов.
· Чрезпищеводная ЭКГ и кардиостимуляция – метод, при котором электрод, фиксирующие электрическую активность сердца, устанавливается в пищеводе в непосредственной близости к сердцу. Стимуляция сердца через этот электрод может быть использована для диагностики «скрытых» нарушений сердечного ритма и определения патологического источника (очага) электрического возбуждения сердца, а также дополнительных путей проведения возбуждения возбуждения по мышце сердца.
· Ультразвуковое исследование позволяет оценить структуру и функцию сердца.
· Катетеризация сердца – инвазивное вмешательство при котором в камеры сердца вводится специальный катетер. С помощью этой процедуры можно провести прицельное электрокардиографическое исследование, разрушить обнаруженный очаг патологической активности.
Лечение пациентов зависит от вида и тяжести аритмии и в большинстве случаев направлено на лечение основного заболевания, приведшего к ее развитию. Многие приходящие виды нарушения ритма не требуют медикаментозного лечения и могут быть устранены при изменении стиля жизни пациента: ограничении или прекращении употребления кофеин-содержащих напитков, отказе от курения, ограничении употребления алкоголя и стрессовых ситуаций.
В ряде случаев единственным методом лечения является оперативное вмешательство. Так при выраженной брадикардии, тяжелых степенях АВ-блокады, синдроме слабости синусового узла производят имплантацию искусственного водителя ритма (кардиостимулятора), который генерирует электрические импульсы либо постоянно, либо в ответ на урежение или нарушение ритма (режим «по требованию»).
Нарушения проводимости (блокады) группируют по локализации нарушений и по их выраженности. По локализации различают блокады синоатриальные (на уровне миокарда предсердий), предсердно-желудочковые (на уровне предсердно-желудочкового узла) и внутрижелудочковые (на уровне пучка Гиса и его разветвлений). По выраженности нарушений проводимости различают замедление проводимости (каждый импульс проводится в нижележащие отделы проводящей системы - блокада I степени), неполные блокады (с непрохождением части импульсов - блокада II степени) и полные блокады (импульсы не проходят, сердечная деятельность поддерживается эктопическим ритмом- блокада III степени). Чем дистальнее и выраженнее блокада, тем серьезнее ее клиническое значение.
Нарушения синоатриальной и предсердно-желудочковой проводимости возникают при ревмокардите или миокардите другого происхождения, токсическом воздействии, например, передозировке гликозидов, очаговых процессах (особенно в области заднедиафрагмальной стенки), при повышении тонуса блуждающего нерва. Нарушения внутрижелудочковой проводимости чаще обусловлены некротическим, склеротическим или воспалительным повреждением внутрижелудочковой проводящей системы. Небольшие нарушения проводимости (синоатриальная и предсердно-желудочковая блокада I и II степени, монофасцикулярные внутрижелудочковые блокады) изредка наблюдаются у практически здоровых лиц. Врожденная полная поперечная блокада очень редка. Патологические изменения, приведшие к блокаде, могут обусловливать прогрессирование блокады данной локализации от I к III степени. Менее характерно и прогностически хуже распространение процесса по ходу проводящей системы и одновременно возникновение блокад на разных уровнях. Все нарушения бывают стойкими или преходящими.
Электрокардиограмма в большинстве случаев позволяет правильно диагностировать нарушения проводимости.
А. Синоаурикулярная блокада (СА-блокада)
1. СА-блокада I степени на ЭКГ не регистрируется
2. СА-блокада II степени (см. рисунок )

Выпадение отдельных комплексов (появляются паузы, кратные продолжительности нормального интервала RR)
3. СА-блокада III степени - эктопические ритмы, исходящие из предсердий, АВ-соединения, желудочков
В. Атриовентрикулярная блокада (АВ-блокада)
1. АВ-блокада I степени (см. рисунок )
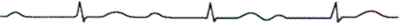
а. Р-синусового происхождения
b. Удлинение интервала PQ(PR) более 0,18 сек.
с. Комплекс QRS - не изменен
2. АВ-блокада II степени
а. Тип Мобитц-I с периодикой Самойлова-Венкебаха (см. рисунок )

Постепенное удлинение интервала PQ(PR) с последующим выпадением желудок вою комплекса. Следующий комплекс - не изменен.
b. Тип Мобитц II (см. рисунок )

Выпадение желудочковых комплексов после каждого одного-двух проведённых импульсов
3. АВ-блокада III степени (см. рисунок )
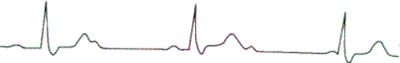
а. Отсутствует связь между предсердными зубцами Р и желудочковыми комплексами
b. Существование двух независимых ритмов (ритма предсердий и более редкого ритма желудочков)
С. Нарушения внутрижелудочковой проводимости (внутрижелудочковые блокады).
1. Блокада правой ножки пучка Гиса (информативны отведения V1, V2, V3R, aVR) (см. рисунок )
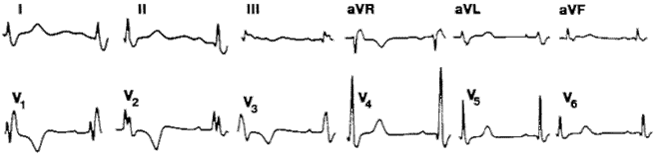
а. Длительность QRS более 0,10 сек, (у подростков - более 0,12 сек.)
b. Форма желудочковых комплексов в отведениях V1, V2, V3R, aVR - rSR', rsR', RsR', RSR'. rR'.
с. Время внутреннеподобного отклонения в этих отведениях более 0,04 сек.
d. Снижение сегмента ST и отрицательный зубец Т также в отведениях III, aVF.
е. Широкий зубец S в I стандартном отведении, aVL, V5-6 продолжительностью более 0,04 сек.
Неполная блокада правой ножки пучка Гиса в крайних правых грудных отведениях не приводит к значительному уширению желудочкового комплекса и может быть обнаружена у 15-20% здоровых детей.
2. Блокада передней ветви левой ножки пучка Гиса (см. рисунок )
а. Отклонение ЭОС влево (альфа=-30° и более)
b. Комплекс qR в отведениях I и aVL, r в отведении aVR
с. Комплекс rS в отведениях II, III и aVF, Rs в отведениях V5-6.
d. QRS - нормальный или уширенный
3. Блокада задней ветви левой ножки пучка Гиса (см. рисунок )
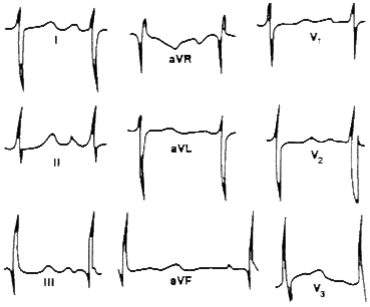 а. Патологическое отклонение ЭОС вправо (а более +120°).
а. Патологическое отклонение ЭОС вправо (а более +120°).
b. Форма желудочкового комплекса в I, aVL - rS, в III, aVF - qR.
с. Продолжительность комплекса QRS в пределах 0,08-0,11 сек.
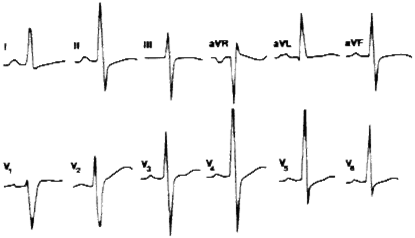
4. Полная (двухпучковая) блокада левой ножки пучка Гиса (см. рисунок )
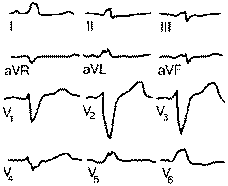 а. Уширение желудочкового комплекса до 0,12 сек.
а. Уширение желудочкового комплекса до 0,12 сек.
b. Широкий и зазубренный зубец R в 1, aVL, V5, V6, смешение вниз сегмента ST с отрицательным асимметричным зубцом Т.
с. Широкий и зазубренный S либо QS в V1, V2, Ill, aVF с подъемом сегмента ST над изолинией и высоким асимметричным Т.
d. Время активации в отведениях V5, V6 более 0,06 сек.
Дата добавления: 2020-11-15; просмотров: 66; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
