БОЛЕЗНИ ЖЕЛЕЗ ВНУТРЕННЕЙ СЕКРЕЦИИ
В эндокринной системе существует тесная связь между входящими в нее периферическими эндокринными железами друг с другом и гипофизом, тропные гормоны которого координируют функции всей системы. Гипофиз в свою очередь находится под влиянием центральной нервной системы, прежде всего гипоталамуса, в некоторой степени - эпифиза. Эндокринную систему с иммунной системой связывает вилочковая железа. Таким образом, можно говорить об нейро-эндокринно-иммунной регуляторной системе, обеспечивающей гомеостаз. К эндокринной системе относят также рассеянную во многих органах и тканях диффузную эндокринную систему - APUD-систему. Поражение какой-либо одной эндокринной железы, особенно гипофиза, сопровождается структурной и функциональной перестройкой других желез. В случаях клинически выраженного одновременного поражения многих эндокринных желез говорят о плюригландулярной эндокринопатии.
Болезни эндокринной системы могут быть врожденными или приобретенными. Они возникают обычно вследствие патологических процессов в ЦНС, нарушения гипоталамо- гипофизарной регуляции, развития аутоиммунных или опухолевых процессов; проявляются гиперфункцией, гипофункцией или дисфункцией той или иной железы или
группы желез. Структурная перестройка эндокринных желез выражается дистрофическими, атрофическими, диспластическими (гипер- и гипопластическими) и склеротическими процессами, а также развитием опухолей.
|
|
|
Гипофиз
Гипофизарные расстройства могут быть связаны с его опухолью, аутоиммунным поражением, воспалением, некрозом (ишемический инфаркт) или развиваться вследствие поражения гипоталамуса или других отделов центральной нервной системы. Поэтому в ряде случаев можно говорить о церебро(гипоталамо)-гипофизарных заболеваниях. Среди них наибольшее значение имеют: 1) акромегалия; 2) гипофизарный нанизм; 3) церебрально-гипофизарная
кахексия; 4) болезнь Иценко-Кушинга; 5) адипозогенитальная дистрофия; 6) несахарный диабет; 7) опухоли гипофиза.
Акромегалия. Причиной развития этого заболевания являются гипоталамо-гипофизарные расстройства или соматотропная (обычно эозино-
фильная) аденома, реже - аденокарцинома передней доли гипофиза. Избыток соматотропного гормона стимулирует рост тканей, главным образом производных мезенхимы: соединительной, хрящевой, костной, а также паренхимы и стромы внутренних органов (сердца, печени, почек) и т.д. Особенно заметно увеличение размеров носа, губ, ушей, надбровий, нижней челюсти, костей и стоп. Рост костей сочетается с их перестройкой, возобновлением энхондрального остеогенеза. Если болезнь развивается в молодом возрасте, возникает картина гигантизма. Акромегалия сопровождается изменениями других эндокринных желез: зобом, атрофией инсулярного аппарата, гиперплазией вилочковой железы и эпифиза, коры надпочечников, атрофией половых желез. Эти изменения имеют характерные клинические проявления.
|
|
|
Гипофизарный нанизм (гипофизарный карликовый рост). Встречается при врожденном недоразвитии гипофиза или при разрушении его ткани в детском возрасте (воспаление, некроз). У больных отмечается общее недоразвитие при сохранившейся пропорциональности сложения, однако половые органы, как правило, недоразвиты.
Церебрально-гипофизарная кахексия (болезнь Симмондса). Проявляется в нарастающей кахексии, атрофии внутренних органов, снижении функции половых желез. Наблюдается главным образом у женщин в молодом возрасте и нередко после родов. В гипофизе, особенно в передней доле, находят очаги некроза, появляющиеся на почве эмболии сосудов, или рубцы на месте этих очагов. В ряде случаев разрушение передней доли гипофиза связано с сифилитическим, туберкулезным или опухолевым процессом. Помимо изменений, в гипофизе отмечаются дистрофические или воспалительные изменения в промежуточном мозге. Иногда изменения мозга преобладают над изменениями гипофиза. В таких случаях говорят о церебральной кахексии.
|
|
|
Болезнь Иценко-Кушинга. Это заболевание связано с развитием гипоталамических нарушений или с адренокортикотропной (обычно базофильной) аденомой, реже - аденокарциномой передней доли гипофиза. Благодаря гиперсекреции АКТГ происходит двусторонняя гиперплазия коры надпочечников с избыточной продукцией глюкокортикостероидов, играющих основную роль в патогенезе заболевания. Болезнь встречается чаще у женщин, проявляется прогрессирующим ожирением по верхнему типу (лицо и туловище), артериальной гипертензией, стероидным сахарным диабетом и вторичной дисфункцией яичников. Отмечают также остеопороз со спонтанными переломами костей, гипертрихоз и гирсутизм, багрово-синюшные полосы растяжения (стрии) на коже бедер и живота. Часто находят нефролитиаз и хронический пиелонефрит.
Адипозогенитальная дистрофия (от лат. adiposus - жировой и genitalis - половой),
или болезнь Бабинского-Фрелиха. В основе болезни лежат патологические изменения в гипофизе и гипоталамусе, развивающиеся в результате опухоли или нейроинфекции.
|
|
|
Характеризуется прогрессирующим ожирением, недоразвитием половых органов и снижением функции
половых желез. Адипозогенитальная дистрофия может сочетаться с гипотиреозом, недостаточностью функции коры надпочечников и несахарным диабетом.
Несахарный диабет (diabetes insipidus). Заболевание возникает при поражении задней доли гипофиза (опухоль, воспаление, склероз, травма). Наряду с поражением задней доли гипофиза постоянно встречаются изменения промежуточного мозга. Проявляется несахарным мочеизнурением, которое связано с выключением функции антидиуретического гормона и потерей способности почек концентрировать мочу, что ведет к выделению большого количества мочи (полиурия) и повышенной жажде (полидипсия); с потерей воды и нарушениями минерального обмена связаны тяжелые последствия несахарного диабета.
Опухоли гипофиза. В большинстве случаев они являются гормональноактивными (см. Опухоли эндокринных желез).
Надпочечники
В коре надпочечников образуются минералокортикостероиды (альдостерон), глюкокортикостероиды и половые гормоны, секреция которых контролируется соответственно адренокортикотропным и гонадотропными гормонами передней доли гипофиза. Усиление тропных влияний гипофиза или развитие гормонально-активной опухоли коры надпочечников приводит к их гиперфункции, а ослабление этих влияний или разрушение коры надпочечников
- к гипофункции. Секреция гормонов мозгового слоя надпочечников (адреналин, норадреналин) стимулируется симпатической нервной системой. Гипофункция его хорошо компенсируется хромаффинной тканью, гиперфункция связана с опухолью (феохромоцитомой) (см. Опухоли эндокринных желез).
Аддисонова болезнь (по имени английского врача Т. Аддисона, описавшего это заболевание в 1849 г.), илибронзовая болезнь. Заболевание обусловлено двусторонним поражением преимущественно коркового вещества надпочечников и выключением (акортицизм) или уменьшением (гипоадренокортицизм) продукции его гормонов. Наиболее часто причиной бронзовой болезни являются метастазы опухоли в оба надпочечника, аутоиммунное их поражение (первичная аддисонова болезнь), амилоидоз (эпинефропатический амилоидоз), кровоизлияния, некроз в связи с тромбозом сосудов, туберкулез. В отдельных случаях болезнь обусловлена нарушениями в гипоталамо-гипофизарной системе (уменьшение секреции АКТГ или кортикотропин-рилизинг-фактора) или имеет наследственный характер.
При аддисоновой болезни находят гиперпигментацию кожи (меланодермия) и слизистых оболочек в связи с гиперпродукцией АКТГ и меланостимулирующего гормона, атрофию миокарда, уменьшение просветов аорты и магистральных сосудов. Обнаруживается адаптивная гиперплазия клеток островкового аппарата поджелудочной железы (гипогликемия),
атрофия слизистой оболочки желудка, особенно обкладочных клеток. Находят также гиперплазию лимфоидной ткани и вилочковой железы.
Смерть при аддисоновой болезни наступает от острой надпочечниковой
недостаточности, кахексии(супраренальная кахексия) или недостаточности сердечно- сосудистой системы.
Опухоли надпочечников. В большинстве своем они гормональноактивны (см. Опухоли эндокринных желез).
Щитовидная железа
Среди болезней щитовидной железы различают зоб (струма), тиреоидиты и опухоли. Эти заболевания могут сопровождаться гипертиреоидизмом
(тиреотоксикоз) или гипотиреоидизмом (микседема).
Зоб (струма) - это патологическое увеличение щитовидной железы.
Классификация зоба учитывает, с одной стороны, морфологические признаки, с другой - эпидемиологию, причины, функциональные и клинические особенности.
Руководствуясь морфологическими признаками, различают по внешнему виду диффузный, узловой идиффузно-узловой (смешанный) зоб, по гистологическому строению -
коллоидный и паренхиматозный.
Коллоидный зоб построен из разной величины фолликулов, заполненных коллоидом. В одних случаях фолликулы крупные кистоподобные, эпителий в них
уплощен (макрофолликулярный коллоидный зоб), в других - мелкие (микрофолликулярный коллоидный зоб), в третьих - наряду с крупными встречаются и мелкие фолликулы (макромикрофолликулярный коллоидный зоб). В коллоидном зобе возможно разрастание эпителия в виде сосочков (пролиферирующий коллоидный зоб). Со временем в ткани зоба возникают нарушения кровообращения, очаги некроза и обызвествления, разрастания соединительной ткани, иногда с образованием кости. Коллоидный зоб обычно узловой, плотнъгй на разрезе.
Паренхиматозный зоб характеризуется пролиферацией эпителия фолликулов, который разрастается в виде солидных структур с формированием мелких фолликулоподобных образований без коллоида или с очень небольшим его количеством. Он чаще диффузный, имеет вид однородной мясистой ткани серо-розового цвета. Возможны сочетания коллоидного и паренхиматозного зоба.
В зависимости от эпидемиологии, причины, функциональных и клинических
особенностей различают эндемический зоб, спорадический зоб и диффузный токсический (тиреотоксический) зоб (болезнь Базедова, болезнь Грейвса).
Эндемический зоб развивается у лиц, проживающих в определенных, обычно гористых, местностях (некоторые районы Урала, Сибири, Средней Азии, в Европе - Швейцария и другие страны). Причиной развития зоба является недостаток йода в питьевой воде. Щитовидная железа значительно увеличивается, имеет строение коллоидного или паренхима-
тозного зоба. Функция железы обычно понижена. Если зоб появляется в раннем детском возрасте, то отмечается общее физическое и умственное недоразвитие - эндемический кретинизм.
Спорадический зоб появляется в юношеском или зрелом возрасте. Он может иметь строение диффузного, узлового или смешанного коллоидного или паренхиматозного. Заметного общего влияния на организм зоб не оказывает, однако при значительном разрастании он сдавливает соседние органы (пищевод, трахею, глотку), нарушает их функцию (ретроэзофагальный зоб, ретротрахеальный зоб и т.д.). В некоторых случаях может наступить так называемая базедофикация зоба (умеренная сосочковая пролиферация эпителия фолликулов и
скопление лимфоцитарных инфильтратов в строме железы). Спорадический зоб становится основой диффузного токсического зоба.
Диффузный токсический зоб (болезнь Базедова, болезнь Грейвса) - наиболее яркое проявление синдрома гипертиреоидизма, поэтому его называют также тиреотоксическим зобом. Причиной его развития являетсяаутоиммунизация: аутоантитела стимулируют клеточные рецепторы тиреоцитов. Это позволяет отнести диффузный токсический зоб
к «антительным болезням рецепторов».
Морфологические особенности диффузного токсического зоба выявляются лишь при микроскопическом исследовании (рис. 240). К ним относятся превращение призматического эпителия фолликулов в цилиндрический; пролиферация эпителия с образованием сосочков, ветвящихся внутри фолликулов; вакуолизация и изменение тинкториальных свойств коллоида (плохо воспринимает красители) в связи с разжижением его и обеднением йодом; лимфоплазмоцитарная инфильтрация стромы, формирование лимфатических фолликулов с зародышевыми центрами.
 Рис.
Рис.
240. Диффузный токсический зоб (болезнь Базедова). Пролиферация эпителия с образованием сосочков; лимфоплазмоцитарная инфильтрация стромы
При болезни Базедова находят ряд висцеральных проявлений. В сердце, миокард которого гипертрофирован(особенно левого желудочка), в связи с тиреотоксикозом наблюдаются серозный отек и лимфоидная инфильтрация межуточной ткани, а также внутриклеточный отек мышечных волокон - тиреотоксическое сердце. В исходе его
развивается диффузный межуточный склероз. В печени также наблюдается серозный отек с редким исходом в фиброз (тиреотоксический фиброз печени). Дистрофические изменения нервных клеток, периваскулярные клеточные инфильтраты обнаруживают
в промежуточном и продолговатом мозге.Нередко находят увеличение вилочковой железы, гиперплазию лимфоидной ткани и атрофию коры надпочечников.
Смерть при диффузном токсическом зобе может наступить от сердечной недостаточности, истощения. Во время операции удаления зоба может развиться острая надпочечниковая недостаточность.
Тиреоидиты. Это группа заболеваний, среди которых основное значение имеет тиреоидит Хасимото, или болезнь Хасимото - истинное аутоиммунное заболевание. Аутоиммунизация связана с появлением аутоантител к микросомальному антигену и поверхностным антигенам тиреоцитов, а также тиреоглобулину. Аутоиммунный процесс, детерминированный антигенами гистосовместимости DR, ведет к диффузной инфильтрации ткани железы лимфоцитами и плазматическими клетками (см. рис. 80), образованию в ней лимфоидных фолликулов. Паренхима железы в результате воздействия преимущественно иммунных эффекторных клеток погибает, замещается соединительной тканью. В далеко зашедших случаях морфологическая картина может напоминать тиреоидит (зоб) Риделя.
Тиреоидит Риделя (зоб Риделя) характеризуется первичным разрастанием в железе грубоволокнистой соединительной ткани, что ведет к атрофии фолликулярного
эпителия (фиброзный зоб). Железа становится очень плотной («железный», «каменный» зоб). Фиброзная ткань из щитовидной железы может распространяться на окружающие ее ткани, имитируя злокачественную опухоль.
Опухоли щитовидной железы. Преобладают эпителиальные опухоли, как доброкачественные, так и злокачественные (см. Опухоли эндокринных желез).
Околощитовидные железы
Наибольшее практическое значение имеет синдром гиперфункции околощитовидных желез - гиперпаратиреоз,морфологическим выражением которого является гиперплазия или опухоль (аденома) этих желез; возможен гиперпаратиреоз и аутоиммунного генеза.
Различают первичную и вторичную гиперплазию околощитовидных желез. Первичная гиперплазия, чащеаденома железы, ведет к развитию паратиреоидной
остеодистрофии. Вторичная гиперплазия желез возникает как реактивное, компенсаторное явление в связи с накоплением в орга-
низме извести при первичном разрушении костей (метастазы раковых опухолей, миеломная болезнь, рахит) и заболеваниях почек (хроническая почечная недостаточность).
В основе паратиреоидной остеодистрофии (Русаков А.В., 1927), или фиброзной остеодистрофии, лежат нарушения обмена кальция и фосфора в связи с гиперпродукцией паратгормона аденомой желез. Под влиянием этого гормона происходит мобилизация минеральных солей из кости; процессы резорбции кости преобладают над ее новообразованием, при этом формируется преимущественно остеоидная ткань,происходит глубокая перестройка костей (см. Болезни костно-мышечной системы).
Гипопаратиреоз может быть связан с аутоиммунизацией, ведущей к гибели желез. Иногда он развивается после случайного удаления желез при операциях по поводу зоба, сопровождается тетанией.
Поджелудочная железа
Нарушения инкреторной функции островкового аппарата поджелудочной железы могут проявляться повышением или понижением функции составляющих его клеток. Чаще всего наблюдается понижение функции β-клеток, что ведет к сахарному диабету; реже в связи с развитием аденомы из β-клеток (β-инсулома) появляется гипогликемический синдром. При аденоме из G-клеток островков (синонимы: G-инсулома, гастринома, или ульцерогенная аденома) развивается характерный синдром Эллисона- Золлингера(изъязвления слизистой оболочки желудка, гиперсекреция желудочного сока, диарея).
Сахарный диабет
Сахарный диабет (сахарная болезнь) - заболевание, обусловленное относительной или абсолютной недостаточностью инсулина.
Классификация. Выделяют следующие виды сахарного диабета: спонтанный, вторичный, диабет беременных и латентный (субклинический). Среди спонтанного диабета различают диабет I типа (инсулинзависимый) и диабет II типа (инсулиннезависимыгй). Вторичным диабетом называют диабет при заболеваниях поджелудочной железы (панкреопривный диабет), болезнях органов эндокринной системы (акромегалия, синдром Иценко-Кушинга, феохромоцитома), сложных генетических синдромах (атаксия-телеангиэктазия Луи-Бар, миотоническая дистрофия и др.), при применении ряда лекарственных средств (лекарственный диабет). Одиабете беременных говорят при начавшемся при беременности нарушении толерантности к глюкозе, а о так называемом латентном (субклиническом) диабете - при нарушении толерантности глюкозы у, казалось бы, здоровых людей. Как самостоятельное заболевание рассматривается лишь спонтанный диабет.
Среди этиологических и патогенетических факторов - факторов риска - при сахарном диабете выделяют: 1) генетически детерминиро-
ванные нарушения функции и количества β-клеток (снижение синтеза инсулина, нарушение превращения проинсулина в инсулин, синтез аномального инсулина); 2) факторы внешней среды, нарушающие целостность и функционирование β-клеток (вирусы, аутоиммунные реакции; питание, приводящее к ожирению, повышение активности адренергической нервной системы).
Факторы риска при различных типах спонтанного диабета неоднозначны (табл. 13).
Для диабета I типа,встречающегося обычно у молодых (ювенильный
диабет), характерны связь с вирусной инфекцией (высокие титры антител к вирусам Коксаки, краснухи, эпидемического паротита), генетическая
предрасположенность(ассоциация с определенными антигенами гистосовместимости - В8,
|
Таблица 13. Факторы риска при различных типах спонтанного сахарного диабета
Инсулярная недостаточность определяет нарушение синтеза гликогена, повышение содержания сахара в крови (гипергликемия), появление его в моче (глюкозурия). В этих условиях значительная часть сахара (глюкоза) образуется за счет превращений жиров и белков, возникают гиперлипидемия, ацетон- и кетонемия,в крови накапливаются недоокисленные «балластные» вещества, развивается ацидоз. С нарушением обмена и аутоиммунизацией при диабете связано поражение сосудов, развитие диабетической макро- имикроангиопатии, которую можно рассматривать как
интегративный компонент диабета и одно из характерных его клиникоморфологических проявлений.
Патологическая анатомия. При сахарном диабете наблюдаются прежде всего изменения островкового аппарата поджелудочной железы, изменения печени, сосудистого русла и почек. Поджелудочная железа нередко уменьшена в размерах, возникает ее липоматоз (см. рис. 36) и склероз. Большинство островков подвергается атрофии и гиалинозу, отдельные островки компенсаторно гипертрофируются. Однако в ряде случаев железа выглядит неизмененной и лишь с помощью специальных методов гистохимического исследования удается обнаружить дегрануляцию β-клеток (рис. 241). Печень обычно несколько увеличена, гликоген в гепатоцитах не выявляется, отмечается ожирение печеночных клеток. Сосудистое
руслоизменяется в связи с реакцией его на скрытые и явные нарушения обмена веществ, а также на циркулирующие в крови иммунные комплексы. Развивается диабетическая макро- и микроангиопатия. Диабетическая макроангиопатия проявляется атеросклерозом артерий
эластического и мышечно-эластического типов. Изменения при диабетической микроангиопатии сводятся к плазморрагическому повреждению базальной мембраны микроциркуляторного русла с содружественной реакцией эндотелия и перителия, завершающемусясклерозом и гиалинозом, при этом появляется свойственный
диабету липогиалин. В некоторых случаях резко выраженная пролиферация эндотелия и перителия сочетается с лимфогистиоцитарной инфильтрацией стенки микрососуда, что позволяет говорить о васкулите.
Микроангиопатия при диабете имеет генерализованный характер. Стереотипные изменения микрососудов обнаруживаются в почках, сетчатке глаз, скелетных мышцах, коже, слизистой оболочке желудочно-кишечного
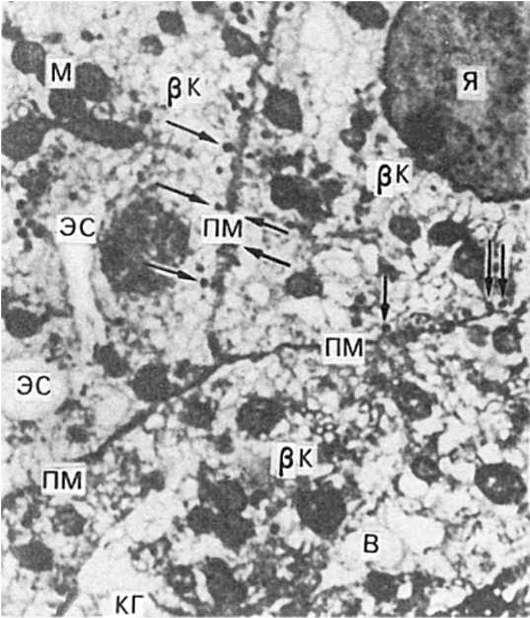 Рис.
Рис.
241. Инсулярная недостаточность при сахарном диабете (эксперимент). В цитоплазме β- клеток (βΚ) много вакуолей (В), канальцы эндоплазматической сети (ЭС) и комплекса Гольджи (КГ) растянуты, митохондрии (М) гомогенизированы; инкреторная функция β-клеток понижена,
инкрет-гранул мало, они видны (показано стрелками) лишь вблизи плазматической мембраны (ПМ). Я - ядро. Электронограмма. х40 000 (по Бьеркману и др.)
тракта, поджелудочной железе, головном мозге, периферической нервной системе и других органах.
Наиболее ярко выражены и имеют некоторую специфику морфологические проявления диабетической микроангиопатии в почках. Они представлены диабетическим гломерулонефритом и гломерулосклерозом. В основе их лежит пролиферация мезангиальных клеток в ответ на засорение мезангия «балластными» продуктами обмена и иммунными комплексами, а также повышенное образование ими мембраноподобного вещества (рис. 242). В финале развиваются гиалиноз мезангия и гибель клубочков.
Диабетический гломерулосклероз может быть диффузным, узловатым (см. рис. 242) или смешанным. Он имеет определенное клиническое вы-
 Рис.
Рис.
242. Диабетический гломерулосклероз (узловая форма):
а - отложения мембраноподобного вещества (MB), окружающие мезангиальные клетки (МезК); базальные мембраны (БМ) не утолщены; Эн - эндотелий капилляра. Электронограмма. х10 000; б - микроскопическая картина; очаговый склероз и гиалиноз мезангия
ражение в виде синдрома Киммельстила-Уилсона, проявляющегося высокой протеинурией, отеками, артериальной гипертонией.
Возможны так называемые экссудативные проявления диабетической нефропатии - образование «фибриновых шапочек» на капиллярных петлях клубочков и «капсульной капли». Эти изменения клубочков дополняются своеобразным изменением эпителия узкого сегмента нефрона, где происходит полимеризация глюкозы в гликоген - так
называемая гликогеновая инфильтрация эпителия. Эпителий становится высоким, со светлой полупрозрачной цитоплазмой, в которой с помощью специальных методов окраски выявляется гликоген.
Своеобразную морфологию диабетическая ангиопатия имеет в легких: в стенке артерий, особенно мышечного типа, появляются липогранулемы, состоящие из макрофагов, липофагов и гигантских клеток инородных тел. Для диабета характерна инфильтрация липидами клеток гистиомакрофагальной системы (селезенка, печень, лимфатические узлы) и кожи (ксантоматоз кожи).
Осложнения. При диабете осложнения разнообразны. Возможно развитие диабетической комы. Часто возникают осложнения, обусловленные макро- и микроангиопатией (гангрена конечности, инфаркт миокарда, слепота), особенно диабетической нефропатией (почечная недостаточность - острая при папиллонекрозе, хроническая при гломерулосклерозе). У больных диабетом легко развиваются инфекции, особенно гнойные (пиодермия, фурункулез, сепсис), нередко обострение туберкулеза с генерализацией процесса и преобладанием экссудативных изменений.
Смерть при диабете наступает от осложнений. Диабетическая кома в настоящее время встречается редко. Чаще больные умирают от гангрены конечности, инфаркта миокарда, уремии, осложнений инфекционной природы.
Половые железы
В яичниках и яичках развиваются дисгормональные, воспалительные и опухолевые заболевания (см. Болезни половых органов и молочной железы).
АВИТАМИНОЗЫ
Витамины входят в состав пищевых продуктов и очень важны для нормальной жизнедеятельности организма. Недостаток или отсутствие витаминов как экзогенной, так и эндогенной природы может привести к развитию ряда патологических процессов и болезней - гиповитаминозов и авитаминозов.
Наиболее часто в результате недостатка или отсутствия витаминов развиваются рахит, скорбут, ксерофтальмия, пеллагра, дефицит витамина B12 и фолиевой кислоты.
Рахит
Рахит (от греч. rhachis - позвоночник) - гипоили авитаминоз D.
Классификация. Различают несколько форм рахита: 1) классическую форму у детей разного возраста (от 3 мес до 1 года - ранний рахит; от 3 до 6 лет - поздний рахит); 2) витамин^- зависимый рахит - наследственное заболевание с аутосомно-рецессивным типом передачи;
3) витамин D-резистентный рахит - наследственное сцепленное с полом (Х-хромосомой) заболевание; 4) рахит у взрослых, или остеомаляция. Наибольшего внимания заслуживают классическая форма рахита у детей и рахит у взрослых.
Этиология. Причина рахита сводится к недостаточности витамина D. Эта недостаточность может быть обусловлена: 1) наследственностью; 2) дефицитом ультрафиолетового облучения, которое необходимо для образования в организме витамина D3; 3) малым поступлением витамина D с пищей; 4) нарушением всасывания витамина D в кишечнике; 5) повышенной потребностью витамина при нормальном его поступлении в организм; 6) хроническими заболеваниями почек и печени, при которых нарушается образование активного метаболита витамина D3 - 1,25 (ОН)2 D3. При D-авитаминозе у взрослых наибольшее значение имеют нарушение всасывания витамина в связи с заболеваниями желудочно-кишечного тракта и избыточная потребность в витамине D, например при беременности, гипертиреозе, ренальном ацидозе и т.д.
Патогенез. В основе болезни лежат глубокие нарушения обмена кальция и фосфора, что приводит к нарушению обызвествления остеоиднои ткани, которая теряет способность накапливать фосфат кальция. Это в известной мере объясняется тем, что при рахите снижается содержание в
крови неорганического фосфора (гипофосфатемия), понижается интенсивность окислительных процессов в тканях, развивается ацидоз. При рахите нарушается также белковый и липидный обмен, причем жирные кислоты обладают рахитостимулирующим действием.
Патологическая анатомия. У детей при раннем рахите изменения наиболее выражены в костях черепа, на стыке хрящевого и костного отделов ребер и в метаэпифизарных отделах длинных трубчатых костей, т.е. в наиболее интенсивно растущих отделах скелета. В костях черепа, прежде всего в затылочно-теменных отделах, появляются округлые размягчения - краниотабес, а в области лобных и теменных бугров возникают периостальные разрастания - остеофиты. Голова ребенка приобретает четырехугольную форму (caput quadratum). Резко увеличиваются размеры родничков, закрываются они поздно. На стыке хрящевого и костного отделов ребер появляются утолщения (особенно заметные с внутренней поверхности VI, VII, VIII ребер), называемые рахитическими четками. Эпифизы длинных трубчатых костей становятся утолщенными -рахитические браслетки. Морфологические изменения скелета при рахите связаны с нарушениями прежде всего энхондрального костеобразования с
избыточным образованием остеоида и нарушением обызвествления в растущей кости.
В области энхондрального окостенения резко расширяется ростковая зона. Ростковая зона хряща превращается в «рахитическую зону», ширина которой пропорциональна тяжести рахита. В области энхондрального окостенения возникает избыток хрящевой и остеоидной тканей; причем последняя не подвергается обызвествлению. Хрящевые клетки располагаются беспорядочно. Остеоидная ткань накапливается не только энхондрально, но и эндо- и периостально, что ведет к образованию остеофитов. Корковый слой диафизов истончается за счет лакунарного рассасывания кости, она становится менее упругой и легко искривляется. В связи с избыточным образованием остеоидной ткани, не способной к обызвествлению, формирование полноценной кости замедляется. Иногда образуются микропереломы отдельных костных балок, которые вместе с костной мозолью выявляются на рентгенограмме в виде зон просветления (лоозеровские зоны).
При позднем рахите у детей преобладают нарушения не энхондрального, а эндостального костеобразования. Кости, особенно нижних конечностей и таза, подвергаются деформации, изменяется форма грудной клетки, позвоночника.
При раннем и позднем рахите наблюдаются анемия, увеличение селезенки и лимфатических узлов, атония мышц, особенно брюшной стенки и кишечника.
При рахите у взрослых (остеомаляция) изменения костей связаны с отсутствием обызвествления новых костных структур в результате избыточного образования остеоидной ткани.
Осложнениями больных рахитом детей являются пневмония, расстройства питания, гнойная инфекция.
Цинга
Цинга (синонимы: скорбут, болезнь Барлоу) - авитаминоз С.
Этиология и патогенез. Заболевание возникает при отсутствии витамина С (аскорбиновая кислота) в пище или недостаточном его усвоении. Наиболее ярко болезнь проявляется, когда наряду с витамином С из пищевого рациона исключается и витамин Р. Недостаток витамина С нарушает функцию окислительно-восстановительных ферментов и вызывает значительные изменения в углеводном и белковом обмене. С расстройством окисления ароматических аминокислот (тирозина и фенилаланина) связаны усиленное образование меланина и повышенная пигментация кожи. При недостатке витамина С нарушаются состояние основного вещества соединительной ткани, синтез коллагена, фибриллогенез, созревание соединительной ткани, с чем связано повышение сосудисто-тканевой проницаемости.
Особенно резко она повышается при сочетании недостатка витаминов С и Р. В таких случаях геморрагический синдром выражен наиболее ярко. Нарушения и замедления коллагенообразования объясняют и изменения костной ткани при скорбуте, которые проявляются угнетением пролиферативных процессов в участках наиболее интенсивного роста и перестройки кости.
Патологическая анатомия. Изменения при цинге складываются из проявлений геморрагического синдрома, изменений костей и осложнений, вызванных вторичной инфекцией.
Геморрагический синдром проявляется одинаково как у детей, так и у взрослых, у которых он преобладает. Кровоизлияния появляются на коже, слизистых оболочках, во внутренних органах, в костном мозге, под надкостницей, в полости суставов (гемартроз). На коже и слизистых оболочках возникают изъязвления.
Изменения костей у детей и взрослых выражены неодинаково. У детей они становятся ведущими в картине болезни и выражаются в угнетении костеобразования. В ростковой зоне трубчатых костей замедляется замещение хрящевых структур костными, компактный слой диафизов истончается, легко возникают переломы. Кровоизлияния в области ростковой зоны ведут к отслойке эпифиза от диафиза (эпифизеолиз). Костный мозг замещается фиброзно- волокнистой тканью. У взрослых изменения костей появляются преимущественно на границе с хрящевой частью ребер, где хондропластический рост кости продолжается до 40-45 лет.
Здесь костные балки истончаются, костный мозг замещается фиброзной тканью, происходит накопление фибрина и свободно излившейся крови и хрящевая часть ребра может отделиться от костной, грудина в таких случаях западает.
Кожа при скорбуте становится темной вследствие накопления в ней меланина.
Осложнения связаны главным образом с присоединением вторичной инфекции, которая развивается в участках кровоизлияний. Появляются стоматит и гингивит, зубы расшатываются и легко выпадают; на языке,
миндалинах возникают язвенные и некротические процессы (язвенный глоссит, флегмонозная и гангренозная ангина). В результате возможной аспирации развиваются пневмония, абсцессы или гангрена легких; иногда присоединяется туберкулез. Возможны энтерит и колит.
Ксерофтальмия
Ксерофтальмия (от греч. xeros - сухой, ophthalmos - глаз) - заболевание, характеризующее авитаминоз А.
Этиология и патогенез. Авитаминоз А может быть экзогенным и эндогенным и обусловлен рядом следующих причин: недостаточным содержанием витамина в пище, нарушением всасывания как витамина А, так и жиров в кишечнике, повышенным потреблением этого витамина при ряде патологических процессов и болезней. Известно, что витамин А определяет состояние эпителиев и синтез родопсина. При недостатке витамина А происходит метаплазия призматического и переходного эпителия в ороговевающий многослойный плоский. При нарушении синтеза родопсина появляется гемералопия (куриная
слепота). Метаплазия призматического эпителия дыхательных путей, в особенности трахеи и бронхов, наблюдается часто при кори и гриппе, что связано в значительной мере с эндогенной недостаточностью витамина А. Проявления эндогенной недостаточности
витамина А могут наблюдаться и при других инфекционных болезнях (например, при туберкулезе).
Патологическая анатомия. Изменения, происходящие при ксерофтальмии, характеризуются метаплазией эпителия (см. рис. 90) и вторичным воспалением слизистых оболочек. Особенно ярко метаплазия эпителия в ороговевающий многослойный плоский проявляется в конъюнктиве глаза и роговице. Одновременно происходят атрофия слезных желез и снижение их секреции. Наблюдается сухость роговицы и конъюнктивы, которые становятся белесоватыми. Прозрачность роговицы резко снижается, в ее ткани возникают дистрофические и некротические изменения (кератомаляция). Метаплазия эпителия наблюдается также в слизистой оболочке дыхательных (носовые ходы, трахея, бронхи) и мочевыводящих путей, во влагалище, матке, предстательной и поджелудочной железах.
Вторично в измененной слизистой оболочке легко развиваются воспалительные и язвенные процессы. Заживление язв и ран при авитаминозе А значительно задерживается.
Пеллагра
Пеллагра (от лат. pellis - кожа, греч. agra - схватываю) - хроническое заболевание, возникающее при недостатке в организме никотиновой кислоты (витамина РР) и других витаминов группы В.
Этиология и патогенез. Пеллагра развивается в результате недостатка в организме не только никотиновой кислоты и других витаминов группы В, но и триптофана. Значительная потеря организмом никотиновой кислоты
наблюдается при недостаточном белковом питании. Недостаток никотиновой кислоты приводит к нарушению окислительно-восстановительных процессов, что сопровождается развитием в органах дистрофических и атрофических изменений.
Патологическая анатомия. Наиболее ярко изменения представлены в коже, нервной системе и кишечнике. Изменения кожи сводятся к появлению ярко-красной эритемы с отеком (на открытых частях тела). Позднее возникают гиперкератоз и атрофия кожи, она становится шероховатой и приобретает буроватую окраску. При гистологическом исследовании, помимо атрофии и гиперкератоза, отмечают клеточные инфильтраты около сосудов дермы, дистрофические изменения потовых желез и нервных стволиков кожи. В базальном слое кожи находят повышенное отложение меланина. В нервной
системе развиваются дистрофические изменения, которые охватывают различные области головного мозга (моторную зону коры, промежуточный мозг, мозжечок), спинной мозг, периферические нервы. Для затяжных форм пеллагры характерна дистрофия проводящей системы спинного мозга. В кишечнике на всем его протяжении обнаруживают атрофию слизистой оболочки, кистозное расширение желез, изъязвления на месте фолликулов с последующей эпителизацией язв. Атрофические изменения развиваются также в желудке, печени, поджелудочной железе.
Дефицит витамина B12 и фолиевой кислоты
С дефицитом витамина B12 и фолиевой кислоты связано развитие анемии (см. Анемии).
Дата добавления: 2020-04-25; просмотров: 108; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
