Иммуноферментный анализ (ИФА)
ИФА появился в середине 60-х годов и первоначально был разработан
как метод для идентификации антигена, а затем стал использоваться для
количественного определения антигенов и антител в биологических
жидкостях. В разработке метода принимали участия Е. Энгвалл и Р. Пэлман, а
также независимо от них В. Ван Вееман и Р. Шурс.
Открытие возможности иммобилизации антигена и антитела на
различных, в частности полимерных, носителях с сохранением их
связывающей активности позволило расширить использование ИФА в
различных областях биологии и медицины, а появление моноклональных
антител послужило дальнейшему развитию ИФА, что позволило повысить его
чувствительность, специфичность и воспроизводимость результатов.
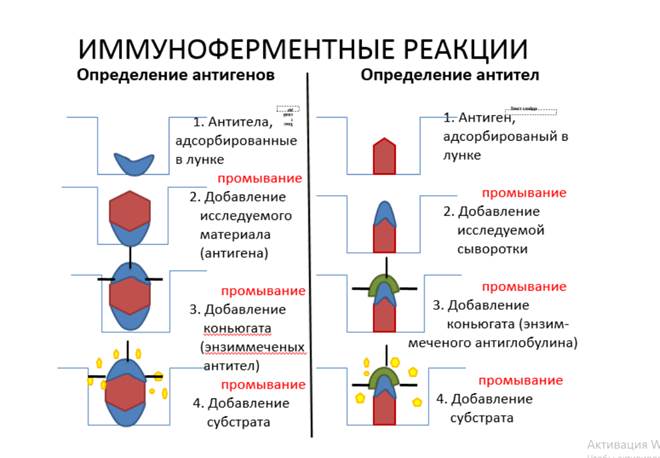
Метод основан на специфическом связывании антитела с антигеном, при
этом один из компонентов (чаще антитела) конъюгирован с ферментом. В
результате реакции с соответствующим хромогенным субстратом образуется
окрашенный продукт, количество которого можно определить
спектрофотометрически.
Любой вариант ИФА содержит 3 обязательные стадии:
1. стадия узнавания тестируемого соединения специфическим к нему
антителом, что ведет к образованию иммунного комплекса;
2. стадия формирования связи конъюгата с иммунным комплексом;
3. стадия «срабатывания» ферментной метки (регистрируемый сигнал).
Ферментные метки обладают чрезвычайно мощным каталитическим
действием, одна молекула фермента может реагировать с большим
количеством молекул субстрата, что определяет высокую чувствительность
метода.
Ферментные маркеры, используемые в ИФА, должны обладать
следующими свойствами:
– высокая активность и стабильность фермента в условиях анализа, при
модификации и в конъюгате с антителами или другими белками;
– наличие чувствительных субстратов и простота метода определения
продуктов ферментативной реакции;
– отсутствие фермента и его ингибиторов в исследуемой биологической
жидкости.
В ИФА может использоваться не менее 15 различных ферментов. Наибольшее
применение, в соответствии с вышеназванными требованиями, нашли пероксидаза
хрена (ПХ), щелочная фосфатаза (ЩФ) и β-D-галактозидаза.
Понятие об инфекционном процессе. Факторы инфекционного процесса. Формы симбиоза макро- и микроорганизма. Роль макроорганизма и микроорганизмов в инфекционном процессе.
Инфекция- совокупность всех биологических явлений и процессов, возникающих в организме при внедрении и размножении в нем микроорганизмов, результат взаимоотношений между макро- и микроорганизмом в виде адаптационных и патологических процессов в организме т.е. инфекционного процесса.
Инфекционная болезнь- наиболее выраженная форма инфекционного процесса.
В общебиологическом плане взаимоотношения микро- и макроорганизмов представляют собой симбиоз (т.е. сожительство), так как все живые существа сосуществуют в природе. Человек сосуществует на планете Земля с микроорганизмами, растениями, животными. Основными формами взаимодействия микро- и макроорганизмов (их симбиоза) являются: мутуализм, комменсализм, паразитизм.
Мутуализм- взаимовыгодные отношения (пример- нормальная микрофлора).
Комменсализм- выгоду извлекает один партнер (микроб), не причиняя особого вреда другому. Необходимо отметить, что при любом типе взаимоотношений микроорганизм может проявить свои патогенные свойства (пример- условно- патогенные микробы- комменсалы в иммунодефицитном хозяине).
Паразитизм- крайняя форма антогонистического симбиоза, когда микроорганизм питается за счет хозяина, т.е. извлекает выгоду, нанося при этом вред хозяину.
Микробный паразитизм носит эволюционный характер. В процессе перехода от свободноживущего к паразитическому типу жизнедеятельности микроорганизмы теряют ряд ферментных систем, необходимых для существования во внешней среде, но приобретают ряд свойств, обеспечивающих возможность паразитизма.
Основные этапы инфекционного процесса.
1.Адгезия- прикрепление микроорганизма к соответствующим клеткам хозяина.
2.Колонизация- закрепление микроорганизмов в соответствующем участке.
3.Размножение (увеличение количества- мультипликация).
4.Пенетрация- проникновение в нижележащие слои и распространение инфекта.
5.Повреждение клеток и тканей (связано с размножением, пенетрацией и распространением инфекта).
Патогенность – потенциальная способность микроорганизма вызывать инфекционный процесс. Это видовой признак микроорганизма, генетически детерминированный Патогенность может быть реализована или нет. Это зависит от вирулентности.
Вирулентность – мера патогенности, её фенотипическое проявлении. Вирулентность может варьировать и может быть определена лабораторными методами
По способности вызывать заболевания микроорганизмы можно разделить на патогенные, условно- патогенные, непатогенные. Условно-патогенныемикроорганизмы обнаруживают как в окружающей среде, так и в составе нормальной микрофлоры. В определенных условиях (иммунодефицитные состояния, травмы и операции с проникновением микроорганизмов в ткани) они могут вызывать эндогенные инфекции.
Патогенность - т.е. способность микроорганизма вызывать заболевание - более широкое понятие, чем паразитизм. Патогенными свойствами могут обладать не только паразитические виды микробов, но и свободно живущие, в т.ч. возбудители сапронозов (иерсинии, легионеллы и др.). Естественной средой для последних является почва и растительные организмы, однако они способны перестраивать свой метаболизм в организме теплокровных животных и оказывать патогенное действие.
Факторы вирулентности:
подвижность м/о и хемотаксис,
адгезия и колонизация, инвазия, агрессия,
токсины микроорганизмов,
продукты метаболизма микроорганизмов,
продукты распада самих тканей организма под действием м/о.
Факторы патогенностиконтролируются: генами хромосомы; генами плазмид; генами, привнесенными умеренными фагами.
Факторы инфекционного процесса:
1. Факторы патогенности (экзотоксины, эндотоксины, экзаферменты)
2. Наличие восприимчивого макроорганизма
3. Определенные условия внешней среды.
Дата добавления: 2019-07-15; просмотров: 199; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
