Диагностика, лечение и профилактика туберкулеза
Диагностика
Основными или обязательными методами микробиологической диагностики туберкулеза являются бактериоскопическое и бактериологическое исследования, биологическая проба, а также туберкулинодиагностика. Материалом для исследования служат мокрота, промывные вод бронхов и желудка, плевральная и цереброспинальная жидкости, моча, менструальная кровь, асиитическая жидкость, а также кусочки тканей органов, взятых на исследования во врем операции или биоп сии. Чаще всего исследуют мокроту. Обнаружение в патологическом материале возбудителей туберкулез является прямым доказательством активности инфекционного процесса.
Бактериоскопическое исследование заключается в многократном проведении прямой микроскопии мазков и исследуемого материала, окрашенные по Цилю—Нельсену. Бактериологическое исследование более чувствительное, чем бактериоскопическое. Метод позволяет выявить возбудителей туберкулеза при наличии в исследуемом материале всего нескольких десятков жизнеспособных микроорганизмов. Для этого исследуемый материал засевают на дифференциально-диагностические среды, выращивают чистую культуру и микроскопируют.
Туберкулинодиагностика заключается в определении повышенной чувствительности макроорганизма к туберкулину, наступившее вследствие заражении возбудителями туберкулеза или вакцинации БЦЖ с помощью кожных аллергических проб. В основе данных проб лежит развитие реакции гиперчувствительности IV типа, что свидетельствует об инфицировании. Внутрикожная проба Манту с 2 туберкулиновым единицам (ТЕ) ППД-Л является ведущим методом диагностики туберкулеза детей и подростков. Он используется при проведении массового обследования населения с цель своевременного выявления первичного инфицирования детей и подростков, а также отбор для ревакцинации БЦЖ неинфицированных лиц. Проба свидетельствует не о заболевании, а об инфицировании. Интенсивность туберкулиновой реакции определяется степень специфической сенсибилизации организма, его реактивностью.
|
|
|
Широкое распространение в диагностики туберкулеза получил молекулярно-генетический метод исследования, в том числе ПЦР и метод гибридизации ДНК с применением микробиочипов. К альтернативным методам диагностики туберкулеза относится выявление антител к антигенам микобактерии туберкулеза в РНГА тест-система ИФА. Они позволяют определить степень активности процесса, оценить эффективность лечения и решить вопрос проведении иммунокоррекции. Кроме того есть диагностика туберкулёза, которая основана на флюорографии, рентгенографии и компьютерно-томографии поражённых органов и систем.
|
|
|
Лечение
Лечение туберкулёза, особенно внелёгочных его форм, требует комплексный подход.
На сегодняшний день основой лечения туберкулёза является поликомпонентная противотуберкулёзная химиотерапия (J04 Противотуберкулёзные препараты).
Кроме химиотерапии, большое внимание должно уделяться интенсивному, качественному и разнообразному питанию больных туберкулёзом, набору массы тела при пониженной массе, коррекции гиповитаминозов, анемии, лейкопении (стимуляции эритро- и лейкопоэза). Больные туберкулёзом, страдающие алкоголизмом или наркотической зависимостью, должны пройти детоксикацию до начала противотуберкулёзной химиотерапии.
Больным туберкулёзом, получающим иммуносупрессивные препараты по каким-либо показаниям, стремятся снизить их дозы или совсем отменить их, уменьшив степень иммуносупрессии, если это позволяет клиническая ситуация по заболеванию, потребовавшему иммуносупрессивной терапии. Больным ВИЧ-инфекцией и туберкулёзом показана специфическая анти-ВИЧ терапия параллельно с противотуберкулёзной, а также противопоказано применение рифампицина.
Глюкокортикоиды в лечении туберкулёза применяют очень ограниченно в связи с их сильным иммуносупрессивным действием. Основными показаниями к назначению глюкокортикоидов являются сильное, острое воспаление, выраженная интоксикация и др. При этом глюкокортикоиды назначают на достаточно короткий срок, в минимальных дозах и только на фоне мощной (5-компонентной) химиотерапии.
|
|
|
Очень важную роль в лечении туберкулёза играет также санаторно-курортное лечение. Давно известно, что микобактерии туберкулёза не любят хорошей оксигенации и предпочитают селиться в сравнительно плохо оксигенируемых верхушечных сегментах долей лёгких. Улучшение оксигенации лёгких, наблюдаемое при интенсификации дыхания в разрежённом воздухе горных курортов, способствует торможению роста и размножения микобактерий. С той же целью (создания состояния гипероксигенации в местах скопления микобактерий) иногда применяют гипербарическую оксигенацию и другие.
Сохраняют своё значение и хирургические методы лечения туберкулёза: в запущенных случаях может оказаться полезным наложение искусственного пневмоторакса и пневмоперитонеума, удаление поражённого лёгкого или его доли, дренирование каверны, эмпиемы плевры и др. Однако безусловным и важнейшим действенным средством является химиотерапия — терапия противотуберкулёзными препаратами, гарантирующими бактериостатический, бактериолитический эффекты, без которых невозможно достижение излечения от туберкулёза. При этом противотуберкулёзными препаратами делятся, в основном, на две группы. Первый ряд препаратов используется для лечения больных, у которых туберкулез был выявлен впервые, а возбудитель чувствителен к данным препаратам. К таким препаратам относят: изониазид, рифампицин, пиразинамид, этамбутол, стрептомицин. Препараты второго ряда - протионамид, этионамид, рифабутин, аминосалициловая кислота, циклосерин, фторхинолоны, офлоксацин, ломефлоксацин, левофлоксацин, канамицин, капреомицин. Их еще называют резервными. И применяют для лечения больных туберкулезом в случаях, когда возбудитель устойчив к препаратам первого ряда или при непереносимости этих препаратов.
|
|
|
Профилактика
Выделяют специфическую и неспецифическую профилактику туберкулеза.
К специфической профилактике относят вакцинацию БЦЖ и БЦЖ-м, ее целью является создание активного искусственного приобретенного иммунитет. Вакцины представляют собой живые микобактерии вакцинного штамма БЦЖ-1, полученного А. Кальметтом и К. Гереном путем длительного культивирования М. bovis на картофельно-глицериновом агар с добавление бычьей желчи. Вакцинацию БЦЖ проводят у здоровых новорожденных в роддоме внутрикожно с последующей ревакцинации в соответствии с утвержденным календарем прививок. Ревакцинации подлежат только неинфицированные туберкулезом лица, у которых туберкулиновая проба отрицательная. Вакцин БЦЖ-м — препарат с уменьшенным вдвое содержанием микобактерий БЦЖ в прививочной дозе. Помимо туберкулеза, БЦЖ-иммунизация защищает организм человека от лепры и микобактериоза, вызванного М. ulcerans. Химиопрофилактика заключается в применении противотуберкулезных препаратов для предупреждения инфицирования, развития заболевания и генерализации инфекции у лиц, подвергающихся наибольшей опасности заражения туберкулезом.
Неспецифическая профилактика туберкулеза заключается в следующем:
1. Всегда мыть руки перед едой.
2. Регулярно проветривать помещения.
3. Отказ от вредных привычек.
4. Следить за чистотой и порядком в помещении и за его пределами, не допускать скопления пыли. Ежедневно производить уборку квартиры и мебели влажным способом.
5. Не чистить в комнате одежду и обувь.
6. Соблюдать режим питания.
7. Соблюдать режим труда и отдыха.
8. Закаливать свой организм.
9. Делать зарядку.
10. Заниматься физкультурой и спортом.
11. Чаще бывать на свежем воздухе.
12. Регулярно, не реже 1 раза в год проходить флюорографическое обследование.
Прогноз
Прогноз заболевания во многом зависит от стадии, локализации заболевания, лекарственной устойчивости возбудителя и своевременности начала лечения, однако в целом является условно неблагоприятным. Заболевание без усиленного диетического питания, благоприятных социально-гигиенических условий, климатолечения плохо поддаётся химиотерапии, особенно это касается туберкулёза с множественной лекарственной устойчивостью и широкой лекарственной устойчивостью, а хирургическое лечение зачастую является симптоматическим или паллиативным. Своевременно начатое лечение позволяет добиться полного восстановления трудоспособности, однако не гарантирует невозможность рецидива заболевания. При несвоевременной диагностике или неаккуратном лечении происходит инвалидизация пациента, зачастую в итоге приводящая к его смерти.
Заключение
Итак, мы изучили одно из самых распространенных инфекционных заболеваний – туберкулез. Выяснили, что основным возбудителем данного заболевания является микобактерия туберкулеза. Именно это и является одним из объяснений, почему туберкулез столь распространен и в наши дни, ведь данный микроорганизм выработал множественную устойчивость к факторам-агрессорам, таким как, антибиотики, факторы окружающей среды. Микобактерии туберкулеза хорошо приспособились к паразитированию в организме человека.
Несмотря на развитие технологий, стремительному информационному прогрессу, туберкулез остается тем заболеванием, которое человечество до сих пор не может побудить. Ежегодно им заражаются и от него погибают миллионы людей. К сожалении, очень часто человек сам становится виновником своего заболевания, не соблюдая элементарные правила профилактики и имея большое количество вредных привычек, которые губят его организм и снижают сопротивляемость иммунной системы.
Таким образом, разобрав все тонкости этиологии, патогенеза, патологоанатомических проявления, клинических форм заболевания, диагностики, лечения и профилактики, можно с уверенностью сказать, что туберкулез является высоко контагиозным заболеванием, главным методом борьбы с которым является строгое соблюдение всех профилактических мер.
Приложение
 Рис. 1. Микобактерии туберкулёза: окраска по Циль-Нильсону красным карболовым фуксином, микобактерии окрашиваются в красный цвет.
Рис. 1. Микобактерии туберкулёза: окраска по Циль-Нильсону красным карболовым фуксином, микобактерии окрашиваются в красный цвет.

Рис. 2. Микобактерии туберкулёза: окраска по Циль-Нильсону.
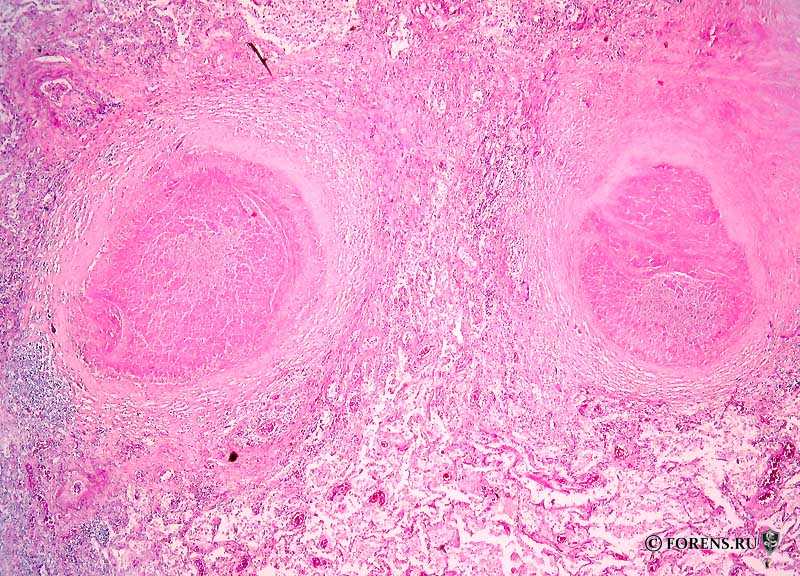 Рис. 3. Туберкулезные гранулемы. Окраска Г-Э.
Рис. 3. Туберкулезные гранулемы. Окраска Г-Э.

Рис. 4. Милиарный туберкулез. Окраска Г-Э.
 Рис. 5. Первичный туберкулез легких. Макропрепарат.
Рис. 5. Первичный туберкулез легких. Макропрепарат.
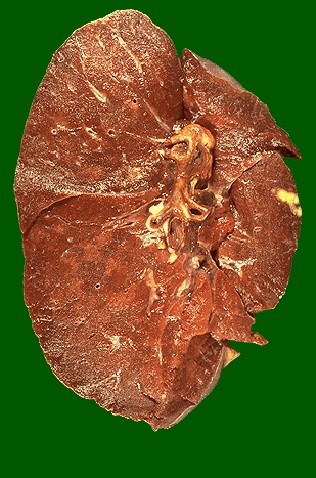
Рис. 6. Очаг Гона.
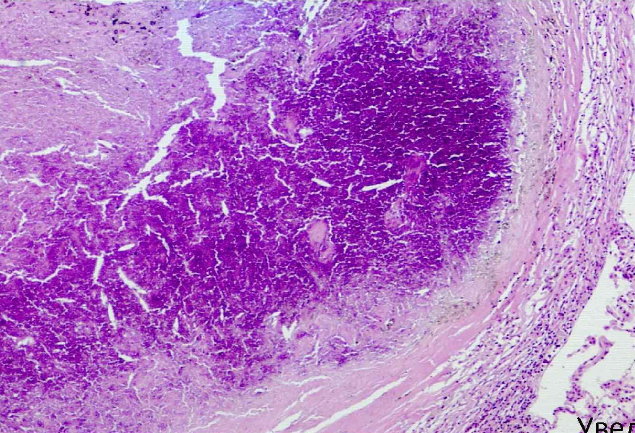
Рис. 7. Очаг Гона. Г-Э.

Рис. 8. Туберкулезный лимфаденит. Г-Э.
 Рис. 9
Рис. 9
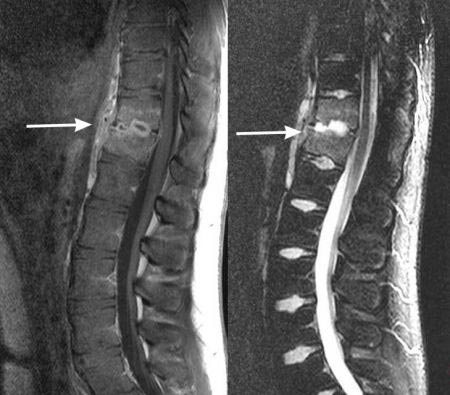
Рис. 10. Туберкулезный спондилит. Рентген.

Рис. 11. Фиброзно-очаговый туберкулез легких. Г-Э.

Рис. 12. Казеозная пневмония. Г-Э
Источники
1. Статья «Туберкулез», 2014 г. Официальный сайт ГБУ города Москвы https://www.mos03.ru/news/care/tuber2/
2. Статья «Туберкулез легкого», 2008 г.https://forens.ru/topic/2097
Дата добавления: 2019-07-15; просмотров: 564; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
