АНАТОМО-ФИЗИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА НЕДОНОШЕННОГО РЕБЕНКА.
У ребенка, рожденного преждевременно, обнаруживаются признаки незрелости: много сыровидной смазки, недостаточное развитие подкожной жировой клетчатки пушок на теле (в норме он отмечается только в области плечевого пояса), небольшая длина волос на голове мягкие ушные и носовые хрящи, ногти не заходят за кончики пальцев у мальчиков яички не опущены в мошонку, у девочек клитор и малые половые губы не прикрыты большими ребенок не кричит, а пищит. При выхаживании недоношенных детей необходимо поддерживать адекватное дыхание и нормальное функционирование легких. Особенно важно не нарушить механизм первого вдоха, поэтому все манипуляции по отсасыванию слизи из верхних дыхательных путей нужно проводить чрезвычайно осторожно. Недоношенные новорожденные плохо переносят стрессовые ситуации, которые возникают в связи с началом внеутробной жизни. Их легкие недостаточно зрелы для осуществления газообмена, пищеварительный тракт не может усвоить 20% жира, содержащегося в молоке. Их устойчивость к инфекции низкая. Повышенная хрупкость капилляров предрасполагает к кровоизлияниям, особенно в желудочки мозга и шейный отдел спинного мозга. Поддержание оптимальной температуры окружающей среды и тела является одним из важных аспектов эффективного ухода за недоношенным ребенком. Анатомические особенности недоношенных предрасполагают к потере тепла: у новорожденного при малой массе тела велика поверхность тела, которая обусловливает обширный контакт с внешней средой и увеличивает тепловые потери. Потери тепла на единицу массы у недоношенного ребенка с массой тела 1500 г в 2 раза больше, чем у доношенного весом 3500 г. Другим анатомическим препятствием к сохранению тепла является слишком тонкий слой подкожной жировой клетчатки, вследствие чего тепло быстро передается от внутренних органов к поверхности кожи. С целью уменьшения потерь тепла недоношенного ребенка следует помещать в теплые пеленки и на обогреваемый столик. При рождении и вскоре после него недоношенный ребенок может дышать без затруднений, но в связи с тем, что сурфактант расходуется, а система синтеза сурфактанта образует его еще в незначительном количестве, не устанавливается нормальная функциональная емкость легких. Альвеолы, которые раздуваются при вдохе, спадаются во время выдоха слишком сильно, многие слипаются. Каждый последующий вдох требует от ребенка все больших усилий. По мере ослабления ребенка усиливается ателектаз, что влечет за собой развитие гипоксии и ацидоза. Гипоксия и ацидоз приводят к повреждению капилляров и некрозу альвеол. В еще функционирующих альвеолах из разрушенных клеток образуются гиалиновые мембраны, которые, не вызывая ателектаза, значительно снижают упругость легких. Это состояние называется "болезнь гиалиновых мембран". Недостаточное расправление легких и сохранение высокой резистентности сосудов легких вызывает увеличение артериального давления в малом круге кровообращения, вследствие чего сохраняется внутриутробный тип кровообращения (овальное окно и артериальный проток). Действие этих внелегочных шунтов приводит к оттоку крови от легких, состояние ребенка в результате прогрессивно ухудшается. В настоящее время при выхаживании недоношенных детей применяется препарат экзосурф, который вырабатывается из легких животных. Препарат применяется в условиях ИВЛ, вводится при бронхоскопии. В принципе, он творит чудеса. Именно благодаря ему удается выхаживать килограммовых и даже меньше детей. 165 Оценку степени тяжести состояния новорожденного проводят по шкале Апгар. -----------------Дополнительная информация------------------- Система быстрой оценки состояния новорожденного предложена Вирджинией Апгар в 1952 году. Шкала предполагает суммарный анализ пяти критериев, каждый из которых оценивается целочисленно в баллах от нуля до двух. Результат оценки может быть в диапазоне от 0 до 10.
|
|
|
|
|
|
|
|
|
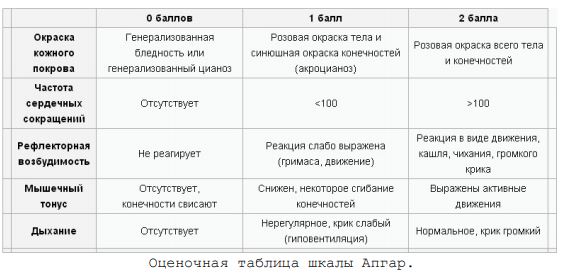
Оценочная таблица шкалы Апгар. Оценку по шкале проводят сразу после рождения и через 5 минут. • Баллы менее 3 означают критическое состояние новорождённого. • Балл 7 и более считается нормой. • 4-6 баллов: нуждается в пристальном наблюдении. Если в течение 5 минут после рождения балл повышается до 7 и выше, это считается нормальным и ребенок считается в порядке. Для оценки функции дыхания в момент рождения и в последующие дни у недоношенных новорожденных применяют шкалу Даунса:
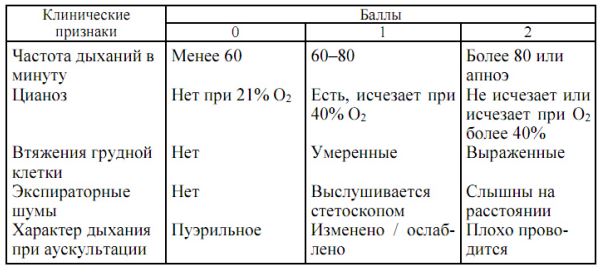
Каждый из этих симптомов оценивают от 0 до 2 баллов по мере нарастания его тяжести. Сумма баллов дает представление о функции дыхания у новорожденного: При сумме баллов 4 - 5 - легкая степень дыхательных расстройств, 6-7 - средней тяжести дыхательные расстройства, 8-10 баллов тяжелые дыхательные расстройства.
ПЕРЕНОШЕННАЯ БЕРЕМЕННОСТЬ: ЭТИОЛОГИЯ, ПАТОГЕНЕЗ, ДИАГНОСТИКА, ПРОФИЛАКТИКА, ТАКТИКА ВЕДЕНИЯ БЕРЕМЕННОСТИ. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПЕРЕНОШЕННОЙ И ПРОЛОНГИРОВАННОЙ БЕРЕМЕННОСТИ.
Переношенной считают беременность, продолжительность которой превышает 42 нед (294 дня) н заканчивается рождением ребенка с признаками перезрелости. Роды при переношенной беременности называют запоздалыми. Помимо истинного перенашивания, возможна пролонгированная физиологически удлиненная беременность, при которой ребенок рождается без признаков перенашивания. Истинное перенашивание беременности отмечается в 10 % случаев всех беременностей. Переношенная беременность — тяжелое осложнение и для плода, и для матери. Вследствие морфологических изменений в плаценте развивается плацентарная недостаточность, приводящая к гипоксии плода. В связи с большей зрелостью центральной нервной системы у перено- шенных плодов повышена чувствительность их к гипоксии и родовым травмам. Этому способствуют также большие размеры головки и отсутствие способности ее к конфигурации (плотные кости черепа, узкие швы и роднички). 167 Частыми осложнениями у ребенка являются синдром дыхательных расстройств и пневмопатии (внутриутробная аспирация околоплодными водами, разрушение сурфактанта в легких переношенного плода). Нарушение проницаемости и защитной функции плаценты нередко сопровождается внутриутробным инфицированием. Перенашивание способствует нарушению функции ЦНС у ребенка в отда- ленном периоде жизни: отставание в физическом и нервно-психическом развитии детей. В процессе родов у матери нередко наблюдаются аномалии родовой деятельности, кровотечение в третьем периоде родов и в раннем послеродовом периоде. Этиология и патогенез . Причины перенашивания беременности изучены недостаточно. Известно, что перенашиванию способствуют нейроэндокринные заболевания, ожирение. Перенашивание может повторяться при каждой последующей беременности. У первородящих старше 30 лет перенашивание наблюдается чаше. Полагают, что перенашиванию могут способствовать нарушения любого из механизмов, которые участвуют в запуске родов. Факторами, приводящими к перенашиванию беременности, являются недостаточная перестройка в ЦНС (отсутствие своевременного формирования родовой доминанты) и нарушение вегетативного равновесия (преобладание тонуса парасимпатической нервной системы). При перенашивании беременности нередко отмечаются изменения со- отношений гонадотропных гормонов, прогестерона, снижение уровня эстрогенов, особенно активного эстриола, калия, кальция, ацетилхолина. При переношенной беременности выявляется наиболее низкий суммарный уровень эстрогенов, в основном за счет эстриола, в 2 раза снижена экскреция катехоламинов. Нередко это связано с перенесенными абортами и воспалительными заболеваниями, в перенашивании играет роль наличие у беременной аутоиммунной патологии, эндокринно-обменных нарушений, эмоциональной напряженности. Важное значение имеют запоздалое или диссоциированное созревание плаценты, хроническая плацентарная недостаточность, а также сохранение плацентарной иммунологической толерантности, препятствующей иммунологическому отторжению плода в срок родов. При выраженном перенашивании в крови беременных отсутствуют киллеры против клеток плода, сохраняется высокая продукция клеток-супрессоров. Одной из причин изменения иммунного статуса может быть генетически обусловленная несовместимость матери и плода (родственный брак), что способствует длительной задержке плода в матке. 168 Причинами перенашивания беременности плода могут быть пороки развития ЦНС плода (анэнцефалия, гидроцефалия, микроцефалия, нарушение развития гипофизарно-надпочечниковой системы, поликистоз почек, болезнь Дауна). Пороки развития плода сопровождаются снижением синтеза кортикостероидных гормонов, от которых зависят каскадный выброс простагландинов и развитие родовой деятельности. Подтверждением роли плода в генезе перенашивания беременности является увеличение частоты пороков развития плода, которые наблюдаются в 10—15 раз чаще, чем при доношенной беременности. Патогенез перенашивания в большой мере определяется изменениями в плаценте, которые в последующем отражаются на состоянии плода. Макроскопически наблюдается увеличение массы плаценты при уменьшении ее толщины. Поверхность плаценты суховатая, границы между дольками стертые, нечеткие. Может отмечаться прокрашивание тканей плаценты, оболочек, пуповины мекониальными зелеными водами. На поверхности плаценты видны белые инфаркты, кальцификаты, участки жирового перерождения. Старение плаценты приводит к недостаточному количеству эстрогенных горсмонов, потому как плацента является их дополнительным источником. Характерными особенностями переношенной беременности являются уменьшение количества и изменения свойств околоплодных вод. При перенашивании беременности на одну неделю количество околоплодных вод уменьшается в среднем на 100—200 мл. При переношенной беременности спустя нед наблюдается резко выраженное маловодие. Далеко зашедшее перенашивание (44 нед и более) характеризуется практически полным отсутствием околоплодных вод. При перенашивании изменяются прозрачность и состав околоплодных вод. При легких степенях перенашивания беременности воды становятся опалесцирующими, беловатыми вследствие растворения в них сыровидной смазки и поверхностных слоев кожи плода. При гипоксии плода и наличии мекония в околоплодных водах последние имеют зеленую или даже желтую окраску (присутствие мекония из верхних отделов кишечника плода). С уменьшением количества и изменением физико-химических свойств околоплодных вод понижается их бактерицидность, увеличивается количество бактерий, вследствие чего повышается риск развития внутриутробной пневмонии у плода. Уменьшение количества вартонова студня в пуповине (тощая пуповина) отражаются на состоянии плода и новорожденного. При сдавлении 169 тошей пуповины в процессе родов легко нарушается пуповинный кровоток. Результатом этого становится гипоксия плода. При нахождении плода в матке 42 нед и более его кожные покровы начинают терять первородную смазку. С утратой этого защитного слоя кожа непосредственно контактирует с околоплодными водами и сморщивается. При перенашивании беременности плод нередко крупный, размеры головки приближаются к верхней границе нормы или превышают ее. Однако масса переношенного новорожденного может быть и небольшой вследствие внутриутробной задержки роста плода. Длина плода при перенашивании превышает нормальные показатели чуть-чуть, и составляет 55 см. Следствием внутриутробной кислородной недостаточности являются снижение сократительной функции миокарда, нарушение ряда обменных процессов у плода и в дальнейшем — асинхронное развитие ребенка. Вследствие гипоксии при перенашивании развивается метаболический ацидоз, происходят накопление кислых продуктов обмена в крови плода и нарушение ферментативных процессов, развивается тканевая гипоксия. Нередким и особенно опасным осложнением при перенашивании является преждевременная отслойка состарившейся плаценты. КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА Диагноз переношенной беременности устанавливают с учетом совокупности результатов обследования. Большое значение имеют тщательное ознакомление с анамнезом, систематическое наблюдение за беременной в женской консультации, проведение дополнительных исследований. Объективные признаки, свидетельствующие о перенашивании беремен- ности, наблюдаются как у матери, так и у плода. У матери выявляют следующие признаки перенашивания: отсутствие готовности шейки матки при доношенной беременности уменьшение окружности живота после 40-й недели беременности (свидетельство уменьшения количества околоплодных вод) снижение эстрогенной насыщенности организма: уменьшение содер- жания в крови эстрадиола, плацентарного лактогена. Характерные признаки перенашивания беременности, наблюдаемые у плода: 170 Отмечаются усиление или ослабление двигательной активности плода. Изменение частоты и ритма сердечных сокращений — монотонный ритм без акцелераций. Снижение параметров биофизического профиля плода. Уменьшение толщины плаценты и наличие в ней структурных изменений (петрификаты, кисты), утолщение костей черепа. Снижение двигательной активности, отсутствие дыхательных движений плода. При этом основное внимание уделяют структуре плаценты и степени выраженности маловодия. После 40 нед беременности УЗИ рекомендуется проводить 2 раза в неделю для своевременного выявления уменьшения объема околоплодных вод и появления петрификатов в плаценте, признаков гиподинамии плода. Важно дифференцировать от переношенной пролонгированную беременность.
|
|
|
Дифференциальная диагностика переношенной и пролонгированной беременности.
При физиологической пролонгированной беременности отмечают: Отсутствие патологических изменений на КТГ. При УЗИ не выявляют выраженных признаков старения плаценты и маловодия, контуры головки обычные. Не отмечается снижения концентрации эстрогенов. У ребенка, рожденного при пролонгированной беременности, нет признаков переношенности.
Дата добавления: 2019-07-15; просмотров: 138; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
