ОСЛОЖНЕНИЯ РАННЕГО ПОСЛЕОПЕРАЦИОННОГО ПЕРИОДА
Среди осложнений ваготомии в раннем послеоперационном периоде наибольшего внимания заслуживают дисфагия, функциональные моторно-эвакуаторные нарушения желудка и кишечника, механическая непроходимость гастродуоденального канала в области пилоропластики, желудочно-кишечное кровотечение и ряд других осложнений, не связанных с особенностями хирургического вмешательства, но отражающих в определенной мере тяжесть операции.
Дисфагия среди наших 1994 больных, подвергшихся ваготомии, наблюдалась у 79 (4%). По данным литературы, это осложнение развивается от 1—2 % [Бокарева Г. С., Варфоломеев А. М., 1973; Noguera D., 1971] до 8—17 % [Adioff M. et al., 1971; Blackman A. H. et al., 1971]. Дисфагия появляется обычно к концу 1-й недели послеоперационного периода, реже через 2—3 нед, держится в среднем 1/2—2 нед и самостоятельно проходит. Клиническая картина заболевания проявляется в болезненном и затрудненном прохождении пищи по пищеводу, нередко больные вынуждены запивать плотную пищу теплым чаем или молоком. При рентгенологическом исследовании у большинства больных с дисфагией никаких патологических изменений в пищеводе не обнаруживается (рис. 18), у некоторых больных можно зафиксировать спазм кардиального жома с кратковременной задержкой взвеси бария сульфата над ним и небольшим расширением нижнего отдела пищевода. Происхождение дисфагии после ваготомии, вероятнее всего, связано с травмой пищевода во время выделения его абдоминального отдела. Ранние сроки появления дисфагии и кратковременное преходящее ее существование соответствуют периоду асептического воспаления в стенке пищевода и окружающих тканях [Матросова Е. М. и др., 1981; Blackman A. et al., 1971]. Некоторые авторы связывают дисфагию с повреждением веточек блуждающих нервов, идущих к абдоминальному отделу пищевода и кардии [Guillory J., Cladett О., 1967]. Манометрические исследования свидетельствуют о незначительном и кратковременном нарушении функции кардиального жома [Климин-ский И. В., Чернякевич С. А., 1975; Postlethwait R. et al., 1969]. Вероятно, нейрогенный фактор, наряду с операционной травмой пищевода, играет определенную роль в происхождении постваготомической дисфагии. Косвенным подтверждением такого предположения является то, что у женщин дисфагия развивается в 4 раза чаще, чем у мужчин [Матросова Е. М. и др., 1981; Goligher J. et al., 1968]. После стволовой ваготомии дисфагия встречается почти в 2 раза чаще, чем после селективной.
Как уже говорилось, постваготомическая дисфагия не требует специального лечения, однако в случаях более значительного повреждения пищевода или образования параэзофагеаль-ной гематомы вокруг пищевода может сформироваться плотное фиброзное кольцо, которое сдавливает пищевод. Такая дисфагия носит стойкий характер и в ряде случаев требует бужиро-вания или даже хирургического лечения [Spencer J., 1975]. Мы наблюдали одну больную со стойкой дисфагией, вызванной околопищеводной гематомой, о чем сообщали ранее (Матросова Е. М. и др., 1981]. Приводим это наблюдение.
Больная О., 47 лет, подверглась стволовой ваготомии с пилоропластикой по Финнею по поводу язвы двенадцатиперстной кишки, осложненной субком-пенсированным стенозом. На 2-й день после операции стала замечать затрудненное и болезненное прохождение пищи по пищеводу. При рентгенологическом исследовании (рис. 19, а), обнаружены деформация и оттеснение нижнего отдела пищевода влево округлым образованием, расположенным вне его стенки. Дисфагия носила стойкий характер и исчезла самостоятельно через 3 мес после появления. При контрольном исследовании через 4 мес после операции каких-либо изменений в пищеводе не обнаружено (рис. 19,6).
Бережное обращение с пищеводом и тщательный гемостаз во время операции являются единственным способом предупреждения дисфагии, хотя и они не во всех случаях могут предотвратить развитие этого осложнения.
Моторно-эвакуаторные нарушения желудка функционального характера—наиболее частое осложнение ваготомии в раннем послеоперационном периоде. По данным некоторых авторов [Санина 3. Н., 1973; Шипов А. К., Муравьева Л. А„ 1973; Матросова Е. М. и др., 1981], это осложнение наблюдается у 5—10 % больных, подвергшихся ваготомии, а другие хирурги приводят более высокий процент [Гринберг А. А. и др., 197I]. Однако большинство авторов сходятся на том, что тяжелая степень функциональных моторно-эвакуаторных расстройств желудка наблюдается в 1—2,% случаев [Лыткин М. И., Катаева Г. А., 1972]. Среди наших 873 больных, подвергшихся ваготомии, у которых целенаправленно и тщательно изучено течение раннего послеоперационного периода, моторно-эвакуатор-ные нарушения желудка функциональной природы наблюдались у 31 (3,5%), из них в тяжелой форме—только у 6 (0,6%). Взгляды на происхождение данного осложнения в литературе различны. Некоторые зарубежные авторы связывают его с потерей тонуса желудка в результате перерезки блуждающих нервов и называют это осложнение атонией желудка [Kraft R. et al., 1964]. В то же время многие другие ученые утверждают, что ваготомия в любом виде не влияет существенно на тонус желудка, а приводит к развитию желудочного стаза вследствие временного нарушения ритма перистальтической волны желудка, не координированных по времени и направлению движений желудка и механического перерастяження его стенки -[Гройсман С. Д., 1972; Чернякевич С. А. и др., 1975;Nelsen Т., 19б7].
В своих более ранних исследованиях мы тщательно изучили этот вопрос и установили, что у 163 (67%) больных из 244 рентгенологически обследованных через месяц после операции в желудке натощак обнаруживалась жидкость, тонус и размеры его приближались к. нормальным, а перистальтические волны оставались частыми и мелкими. При дальнейшем наблюдении за больными отмечалось постепенное восстановление перистальтической функции желудка. Так, если в сроки до 3 мес после операции перистальтика желудка была ослаблена в половине всех случаев, то через 6—8 мес—лишь у отдельных больных наблюдалось нарушение моторики желудка [Куры-гин А. А., 1977]. Таким образом, и наши данные свидетельствуют в пользу того, что ведущим в механизме двигательных нарушений желудка после ваготомии является расстройства перистальтики, а не тонуса его, хотя противоположную точку зрения отвергнуть очень трудно. Некоторые хирурги в ряде случаев связывают возникновение атонии желудка после ваготомии с тем, что больных нередко оперируют по поводу язвы двенадцатиперстной кишки, осложненной стенозом. Мы изучили этот вопрос и не обнаружили существенной разницы в частоте эвакуаторных нарушений у больных со стенозом двенадцатиперстной кишки и без него (см. гл. 5). Большой практический интерес представляет вопрос о частоте ранних функциональных моторно-эвакуаторных нарушений желудка после различных видов ваготомии. Наши данные поэтому вопросу приведены в табл. 13.
Как видно из приведенных данных, функциональное нарушение эвакуации из желудка после стволовой ц селективной ваготомии развивалось с одинаковой частотой и степенью тяжести, а после селективной проксимальной—лишь у 0,7% больных, что можно объяснить сохранной иннервацией антраль-ного отдела желудка.
Представляется важным проследить зависимость частоты ранних функциональных эвакуаторных нарушений желудка от вида дренирующей операции (табл. 14).
Если пренебречь легкими формами функциональных нарушений эвакуации из желудка, то приведенные данные свидетельствуют о преимуществах пилоропластики по Финнею перед всеми другими видами дренирующих операций. Обращает на себя внимание отсутствие моторно-эвакуаторных нарушений желудка после селективной проксимальной ваготомии без дренирующей операции. Объясняется это, как сказано, сохранением иннервации антрального отдела желудка, а также тем, что ни у одного больного этой группы до хирургического вмешательства не было стеноза двенадцатиперстной кишки.
Таблица 13
Ранние функциональные моторно-авакуаторные нарушения желудка после различных видов ваготомии

Нарушения эвакуаторной функции желудка мы условно разделили на легкую, среднюю и тяжелую степени. К легкой степени отнесено такое нарушение эвакуации из желудка, при котором задержка содержимого в нем составляет от 400 до 1000 мл/сут и устраняется за 3—4 дня с помощью зондирования желудка. При этом состояние больных существенно не страдает. При средней степени из желудка за сутки удаляется до 2000 мл содержимого, осложнение затягивается до 7 дней, больные нуждаются в интенсивной инфузионной терапии и тщательном рентгенологическом контроле, чтобы не упустить момента для оперативного вмешательства.
Таблица 14
Частота и тяжесть нарушений эвакуации из желудка после различных дренирующих операций
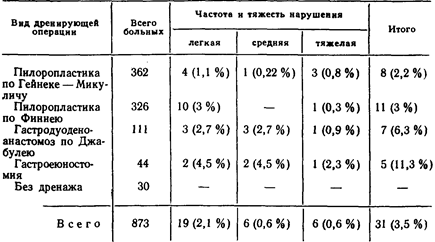
Как правило, эти больные излечиваются консервативными методами. При тяжелых нарушениях эвакуаторной функции желудка задержка содержимого в нем превышает 2000 мл/сут, носит нарастающий характер, сопровождается большими сдвигами в электролитном составе крови, истощением больного и не поддается консервативному лечению в течение недели. Такие больные требуют чаще всего хирургического лечения.
Большие трудности представляет дифференциальная диагностика между функциональными нарушениями эвакуации из желудка и механической непроходимостью гастродуоденаль-ного канала в области пилоропластики. На основании клинического материала, накопившегося у нас за многие годы, можно сказать, что при правильном лечении, о котором речь пойдет ниже, функциональный стаз в желудке исчезает в течение 5—6 дней, в то время как при механической природе этого заболевания такое лечение эффекта не дает, хотя и здесь могут быть исключения. Рентгенологическое исследование в известной мере помогает выяснить причину нарушения эвакуации из желудка. При функциональной природе этого осложнения чаще всего удается провести контрастирующую массу в двенадцатиперстную кишку, а механическое препятствие не позволяет этого добиться. Опытный эндоскопист во многих случаях может помочь разобраться в причинах моторно-эвакуаторных нарушений желудка.
Разработка методов лечения тяжелых форм функционального желудочного стаза, развившегося после пересечения блуждающих нервов, прошла нелегкий путь, прежде чем стали неизменно получать хорошие результаты. Длительное время в распоряжении клиницистов, кроме промывания желудка и коррекции водно-солевого обмена, не было эффективного метода борьбы с этим осложнением. Только по этой причине некоторые хирурги отказывались от ваготомии, другие для профилактики постваготомической атонии желудка всем больным проводили периодическое или постоянное промывание желудка в течение первых 5—7 дней после операции, а некоторые из них в дополнение к дренирующей операции на эти дни накладывали гастростому [Панцырев Ю. М. и др., 1973, 1979; Brooks J. et al., 1975], Вначале мы также испытывали большие трудности и у первых наших 10 больных с ранней атонией желудка проводили лечение с помощью его систематических промываний. В этой группе у 9 больных в конечном итоге таким способом удалось справиться с данным осложнением, но у 1 больного пришлось прибегнуть к резекции желудка. В дальнейшем мы познакомились с экспериментальными работами киевского физиолога профессора С. Д. Гройсмана, установившего нормализующее действие ганглиоблокатора бензогексония на двигательную функцию ваготомированного желудка собаки [Грой-сман С. Д. 1968]. По его предложению мы с 1968 г. начали применять бензогексоний для лечения больных с постваготоми-ческими нарушениями моторики желудка и неизменно получали при этом хорошие результаты [Курыгин А. А., Гройсман С. Д., 1970, 1971; Матросова Е. М. и др., 1981]. Методика лечения заключается во внутримышечных инъекциях 2,5 % раствора бензогексония по 1 мл 2—3 раза в день. Успехи, полученные при лечении постваготомической атонии желудка бензогексонием, дали нам основание применить этот препарат у всех больных, подвергшихся ваготомии, в течение первых 3—4 дней для профилактики этого осложнения, и в этом случае получены хорошие результаты. Так, если в период с 1964 по 1968 г., когда ганглиоблокатор нами не применялся, моторно-эвакуаторные нарушения желудка наблюдались у 12 больных из 93 оперированных (13%), то за последующие 5 лет при систематическом профилактическом применении бензогексония—лишь у 9 (2,5 %) человек на 356 операций, а с 1974 г. случаи ранней тяжелой атонии желудка не наблюдались ни разу, хотя число ваготомии теперь уже достигает 2000. Высокая эффективность указанного метода лечения и профилактики функциональных постваготомических эвакуаторных нарушений желудка в последующие годы и до настоящего времени подтверждаются многими другими авторами [Шалимов А. А., Саенко В. Ф., 1973;Чернякевич С. А., 1973; Нурмухамедов- Р. М., Мирзаев А. К., 1987].
С 1984 г. для профилактики и лечения указанного осложнения в ряде случаев мы стали применять длительную периду-ральную анестезию лидокаином, тримекаином или ксилоцити-ном и получаем при этом хороший результат.
Высокий эффект от применения бензогексония позволяет отказаться от многократных промываний желудка в первые дни после ваготомии и делает совершенно ненужной небезопасную временную гастростому.
Одним из ранних осложнений ваготомии с дренирующей операцией является механическая непроходимость гастродуо-денального канала или гастроеюноанастомоза. Среди наших 873 больных, у которых выяснялась частота этого осложнения, оно наблюдалось у 5(0,57%)больных и во всех случаях в тяжелой степени. Из 5 больных ранняя непроходимость гастро-дуоденального канала в 3 (0,8%) случаях возникла после пи-лоропластики по Гейнеке—Микуличу и по 1 осложнению после пилоропластики по Финнею (0,3%) и гастроеюностомии (2,3%).
Причинами развития такого осложнения чаще всего являются технические погрешности оперирования, неправильный выбор дренирующей операции и образование больших воспалительных инфильтратов или сращений в области дренирующей операции. Из числа наших больных у 2 при декомпенсирован-ном стенозе двенадцатиперстной кишки в качестве дренирующей операции ошибочно произведена пилоропластика по Гейнеке — Микуличу, а у 3 больных осложнение было обусловлено резко выраженным спаечным процессом в области двенадцатиперстной кишки и гастроеюноанастомоза.
Клиническая картина ранней механической непроходимости гастродуоденального канала характеризуется нарастающей задержкой содержимого в желудке, не поддающейся лечению консервативными методами, в том числе бензогексонием. При рентгенологическом исследовании желудка контрастирующую массу не удается провести в двенадцатиперстную кишку. При гастро-скопии обнаруживается резкое сужение выхода из желудка.
Все тяжелые формы механической непроходимости гастродуоденального канала при гастроеюноанастомозе подлежат хирургическому лечению. Характер повторной операции определяется причиной, вызвавшей непроходимость, местными анатомическими изменениями в этой области и состоянием больного. Если в пилородуоденальной зоне обнаруживаются большие воспалительные инфильтраты, то более целесообразным является наложение гастроеюноанастомоза. Если же резекция желудка оказывается легко выполнимой и состояние больного стабильное, то следует выполнить эту операцию, чтобы не обрекать больного на третье по счету вмешательство в случае неудачи ваготомии. Охотнее на резекцию желудка следует соглашаться тогда, когда с помощью рН-метрии во время повторной операции по поводу механической непроходимости в области дренирующего вмешательства в желудке обнаруживается очень активная кислотовыделительная функция. Поэтому мы в своей практике в подобных ситуациях всегда производим рН-метрию слизистой оболочки желудка. В случае обнаружения ахлоргид-рии или крайне низкой кислотности в желудке от резекции желудка следует отказаться и выполнить другую дренирующую операцию.
Что касается наших больных, то 1 из них выполнена резекция желудка, 3 наложен дополнительно к пилоропластике гастроеюноанастомоз, и 1 больному с непроходимостью первично наложенного позадиободочного гастроеюноанастомоза на короткой петле сформирован второй впередиободочный гастроеюноанастомоз на длинной петле с брауновским межкишечным соустьем. Все эти больные выздоровели.
Одним из серьезных осложнений ваготомии, хотя и редким, является кровотечение в просвет желудочно-кишечного тракта. Такое осложнение мы наблюдали 9 раз (0,45%). У 2 больных источником кровотечения были не попавшие в шов сосуды стенки желудка и двенадцатиперстной кишки по линии пило-ропластики. Во всех случаях кровотечение оказалось небольшим и было остановлено консервативными методами, включая электрокоагуляцию через гастроскоп.
Принципиальное значение имеют кровотечения из оставленной язвы двенадцатиперстной кишки, которая во время ваготомии не подвергалась какому-либо хирургическому воздействию, недостаточно была иссечена или недостаточно тщательно прошита. Кроме этого, кровотечение может возникнуть из сопутствующей «зеркальной» язвы или язвы желудка. Так, в одном нашем наблюдении массивное кровотечение возникло из язвы двенадцатиперстной кишки глубокой ночью в первые часы после селективной проксимальной ваготомии в сочетании с пи-лоропластикой по Финнею, которое было распознано только утром, и больной погиб во время релапаротомии от внезапной остановки сердца. В другом случае больному была выполнена стволовая ваготомия в сочетании с дренирующей операцией по поводу массивного кровотечения из язвы двенадцатиперстной кишки. Из-за недостаточного еще в тот период опыта нам язву прошить не удалось, ее кратер был «затампонирован» кусочком сальника, а через 6 дней кровотечение возобновилось. Больной был повторно оперирован, язва прошита лавсановыми нитями, кровотечение остановлено-, но через месяц больной умер от эм
болии легочной артерии. Приведем одно наше наблюдение, когда больная подверглась стволовой ваготомии с прошиванием кровоточащей язвы двенадцатиперстной кишки и пилоропла-стикой, а через 48 ч возникло массивное кровотечение из просмотренной язвы желудка.
Больная, 36 лет, поступила в клинику 10.12.86 г. с жалобами на резкую общую слабость, головокружение, рвоту кровью, дегтеобразный стул и двукратную потерю сознания. Больна с 05.12.86 г., когда появились ноющие боли в надчревной области, а 09.12.86 г.—обильная рвота кровью, дважды теряла сознание. С 1973 г. болеет язвенной болезнью двенадцатиперстной кишки, обостряющейся весной и осенью.
Объективно: состояние крайне тяжелое, кожный покров бледный, эйфория. Пульс 90 уд/мин, АД 100/70 мм рт. ст. В крови: НЬ 950 г/л, эритроцитов З.б-Ю^/л. Из-за тяжести состояния и, как казалось, при ясном диагнозе больная срочно оперирована без предварительной фиброгастроскопии. Во время операции установлено: в луковице двенадцатиперстной кишки имеется язва диаметром 1 см с глубоким кратером и тромбированным сосудом в нем. Язва прошита капроновой нитью, произведена стволовая ваготомия и пилоро-пластика по Финнею. На 2-й день после операции из желудка дважды удалено по 550 мл содержимого с кровью. 12.12.86 г. возникло массивное желудочное кровотечение. При фиброгастроскопии на малой кривизне желудка в области его угла обнаружена каллезная язва диаметром около 3 см с кровоточащим сосудом в центре. Больная срочно оперирована. Во время операции диагноз хронической язвы тела желудка, осложненной массивным кровотечением, подтвердился. Язва иссечена, рана желудка зашита в продольном направлении с наложением кетгуювого шва на слизистую оболочку и подсли-зистый слой и зашиванием серозно-мышечного слоя лавсановыми нитями. При срочном гистологическом исследовании признаков рака в язве не обнаружено. Послеоперационное течение без осложнений.
Таким образом, из 9 наших наблюдений желудочно-кишечного кровотечения в раннем периоде после ваготомии 6 больных повторно оперированы в экстренном порядке, из них 2 погибли. Что касается лечения такого рода больных, то в настоящее время имеется возможность воздействовать на источник кровотечения через фиброгастроскоп, применяя локальное охлаждение хлорэтилом, электрокоагуляцию, химические и биологические гемостатические средства. Наиболее эффективным методом остановки кровотечения в таких случаях является электрокоагуляция. Этот метод остановки кровотечения мы применили 5 раз и в 3 случаях достигли стойкого гемостаза.
Профилактика разбираемых кровотечений должна состоять в тщательном прошивании кровоточащей язвы, иссечении язвы, если она расположена на передней стенке луковицы двенадцатиперстной кишки, захватывания язвы в швы при выполнении дренирующей операции, недопустимости грубой пальпации желудка и двенадцатиперстной кишки и высушивания язвенного кратера с помощью электроотсоса во время операции. Профилактическое прошивание неудалимой, но не кровоточащей язвы во время ваготомии, по нашему опыту, нецелесообразно. Кровотечение из оставленных на месте язв в раннем послеоперационном периоде, как видно из представленных данных, возникает очень редко, в то же время дополнительная травма, связанная с прошиванием язвы, может сама по себе явиться причиной послеоперационных осложнений.
Кроме того, при выполнении селективной проксимальной ва-готомии без дренирующей операции профилактическое проши-вание язвы потребовало бы вскрытия просвета двенадцатиперстной кишки.
Динамическая кишечная непроходимость. При анализе ранних осложнений ваготомии привлекает внимание резко выраженный парез кишечника, который мы наблюдали у 9 больных (0,45%), из которых 1 больной умер после повторной операции от фибринозно-некротического энтероколита и серозно-фибри-нозного перитонита, и еще 1 больной погиб от регургитацион-ного синдрома Мендельсона во время интубации трахеи перед релапаротомией по поводу динамической кишечной непроходимости. На аутопсии обнаружены резкое вздутие всей тонкой кишки с множественными субсерозными кровоизлияниями и серозно-фибринозный перитонит. Остальные 7 больных выздоровели после консервативного лечения. Естественно, этбт факт заставляет задуматься над тем, не является ли паралитическая кишечная непроходимость специфическим осложнением ваготомии. В литературе мы не нашли ни одной работы, в которой послеоперационный парез кишечника у больных, подвергшихся ваготомии, рассматривался бы как следствие пересечения блуждающих нервов. Более того, во всех работах подчеркивается, что динамическая кишечная непроходимость после ваготомии наблюдается ничуть не чаще чем после других хирургических вмешательств на органах брюшной полости [Kalaja E. et а1., 1975].
Мы изучили все случаи тяжелой динамической кишечной непроходимости после хирургических вмешательств на органах брюшной полости, имевшие место в нашей клинике. Всего таких наблюдений набралось 18. Выяснилось, что динамическая кишечная непроходимость развивается после самых различных операций на органах брюшной полости и по своей клинической картине и исходам не отличается от пареза кишечника, развивающегося иногда после ваготомии. Из 18 больных, у которых данное осложнение наблюдалось после различных операций, у 15 оно развилось в первые 4 дня. После ваготомии у всех 9 больных с таким же осложнением неблагополучие стало проявляться также в первые дни после вмешательства. В обоих случаях послеоперационная динамическая кишечная непроходимость сопровождалась высокой летальностью. Из 9 больных с динамической кишечной непроходимостью, развившейся после ваготомии, умерли 2, а из 18 наблюдений после других вмешательств на органах брюшной полости наступил летальный исход в 7 случаях.
Таким образом, в настоящее время нет оснований для того, чтобы всегда считать тяжелый парез кишечника, развившийся у больных после ваготомии, результатом пересечения блуждающих нервов. В то же время нельзя полностью исключить и то, что в отдельных наблюдениях именно ваготомия может явиться причиной динамической кишечной непроходимости.
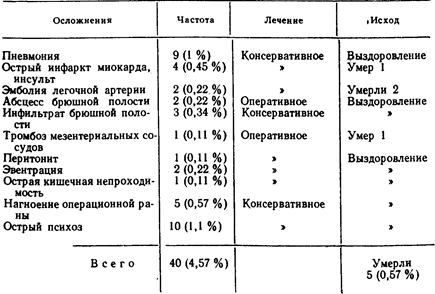
Осложнения, не связанные с пересечением блуждающих нервов. После ваготомии с дренирующими желудок операциями и без них, как и после любого другого хирургического вмешательства на органах брюшной полости, в раннем периоде могут развиться осложнения, не зависящие от характера самой операции, но характеризующие в какой-то степени ее тяжесть и в целом операционный риск. Наши данные по этому вопросу представлены в табл. 15.
Среди перечисленных в таблице осложнений следует обратить внимание на низкий процент пневмоний и острого нарушения кровообращения жизненно важных органов. Такая частота указанных осложнений действительно низка, если учесть, что среди наших больных большой процент составляют люди старше 60 лет и значительная часть оперирована по поводу острых осложнений язвы двенадцатиперстной кишки. Привлекают внимание и 10 случаев острого психоза, однако 9 из них относятся к алкоголикам.
Таким образом, ваготомию мы можем с полным правом отнести к хирургическим вмешательствам с низким операционным риском. Такого же мнения придерживаются и многие другие хирурги, обладающие большим опытом в желудочной хирургии [Kalaja E. et al., 1975].
Таблица 15
Неспецифические осложнения ваготомии, выполненной 873 больным язвой двенадцатиперстной кишки
ОПЕРАЦИОННАЯ ЛЕТАЛЬНОСТЬ
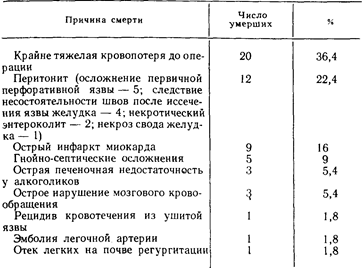
Среди наших больных, подвергшихся ваготомии по поводу различных заболеваний, в раннем послеоперационном периоде умерли 55 (2,74%). Более общие сведения о них приведены в табл. J6 и 17.
Как видно из приведенных данных, у 41 больного из 55 умерших причина смерти не была связана непосредственно с ваготомией, а была обусловлена тяжестью основного заболевания или его осложнениями, и только у 14 больных смерть наступила от осложнений самой операции.
Большинство авторов также приводят величину операционной летальности после ваготомии с дренирующими вмешательствами на желудке менее 3 % [Маят В. С. и др., 1970; Шалимов А. А. и др., 1970; Курыгин А. А., 1977; Goligher J. et al., 1972; Griffith С. et al., 1972]. Однако, когда мы говорим о летальности после ваготомии, необходимо учитывать соотношение неотложных и плановых операций в приводимых статистических данных В тех работах, которые касаются только ваготомии, выполненной в плановом порядке, летальность будет значительно ниже, чем в работах, касающихся неотложной ваготомии, главным образом у больных с массивным язвенным кровотечением.
Анализируя операционную летальность после ваготомии, необходимо также разграничивать ваготомию с дренирующими желудок операциями, без них и в сочетании с антрумрезекцией. Известно, что ваготомия с антрумэктомией сопровождается более высокой летальностью по сравнению с ваготомией, сочетающейся с пилоропластикой, и достигает, по данным многих авторов, 3—4% [Hoerr S., 1973]. Лишь немногие хирурги сообщают о более низкой операционной летальности после ваготомии с антрумэктомией, равной 1,5—2% [Жуков Б. П., 1973;
Herrington J„ 1971].
По мнению многих авторов, экономная резекция желудка таит в себе такой же операционный риск, как и обычная резекция желудка [Bakaloudis P., 19721.
Таким образом, наши данные, как и материалы других авторов, показывают, что среди причин смерти больных, подвергшихся ваготомии, преобладают заболевания, не являющиеся специфическими для пересечения блуждающих нервов, и что низкая летальность после этой операции является одним из важных преимуществ данного метода лечения язвы двенадцатиперстной кишки и некоторых других заболеваний по сравнению с резекцией желудка, особенно у больных с повышенным операционным риском.
Таблица 16
Операционная летальность после ваготомии при различных заболеваниях

Таблица 17
Наиболее общие причины операционной летальности среди больных, подвергшихся ваготомии
ПОЗДНИЕ ОСЛОЖНЕНИЯ ВАГОТОМИИ
Поздние осложнения ваготомии, как и осложнения раннего периода, в одних случаях являются следствием пересечения блуждающих нервов, в других зависят от дренирующей операции. Такое деление во многом условно, так как патогенез некоторых осложнений значительно сложнее, чем это кажется на первый взгляд.
Функциональные моторно-эвакуаторные нарушения желудка. Поздние функциональные моторно-эвакуаторные нарушения желудка после ваготомии наблюдаются вплоть до 2—3 лет после операции. По данным литературы, частота этого осложнения исчисляется 9—10%, но в большинстве своем оно протекает в легкой форме и лишь в отдельных случаях приобретает тяжелое течение [Hoeffel J. et al„ 1971]. Из 728 больных, у которых в отдаленные сроки после ваготомии мы изучали моторно-эвакуаторную функцию желудка, функциональные нарушения ее наблюдались у 19 (2,6%): в легкой степени—у 9 (1,2%), в средней—у 6 (0,8:%), и у 4 (0,5;%) больных они достигли тяжелой степени. Это осложнение развилось у 12 больных через 1—4 мес после ваготомии. у 2—через 5 мес, у 1 — через 2 года и еще у 1 больного — через 3 года после операции.
Если патогенез атонии желудка, развившейся через 4—5 мес после ваготомии, в значительной степени понятен и обусловлен, как и ранние моторно-эвакуаторные нарушения, по всей вероятности, параличом блуждающего нерва и недостаточными к этому времени компенсаторными возможностями автономной нервной системы желудочно-кишечного тракта, то происхождение более поздних двигательных нарушений желудка остается
неясным.
Клиническая картина этого осложнения сходна с проявлениями ранней атонии желудка, но развивается медленнее. В случаях тяжелого течения заболевания больных беспокоят тяжесть и боли в надчревной области, обильная рвота застойным желудочным содержимым. Они истощаются и обезвоживаются. Дифференциальная диагностика позднего функционального желудочного стаза более трудна, чем распознавание ранней формы этого осложнения. Врач при этом обычно не думает о возможности развития функциональной атонии желудка и все свое внимание сосредоточивает на зоне пилоропластики, предполагая прежде всего рубцовое сужение гастродуоденального
канала. К тому же при рентгенологическом исследовании нередко в силу неизбежной послеоперационной деформации этой области желудка создается впечатление о механическом сужении [Курыгин А. А., Дозорцев В. Ф., 1973; Hermann G., John-son V., 1970]. В качестве иллюстрации приводим одно из наших наблюдений.
Больной Ж., 42 лет, 13.12.65 г. подвергся селективной ваготомии с пило-ропластикой по Гейнеке — Микуличу по поводу язвы двенадцатиперстной кишки. Послеоперационный период протекал благополучно. Через 3 года после операции появилось ощущение тяжести и ноющей боли в надчревной области, тошнота, жидкий стул, значительное похудание. При исследовании ночной желудочной секреции, а также при проведении гистаминовой пробы Кея и инсулинового теста установлена истинная ахлоргидрия. При рентгенологическом исследовании желудка обнаружена деформация пилородуоденального канала, эвакуация из желудка резко замедлена, желудок растянут, перистальтика вялая. Через 24 ч желудок свободен от контрастирующей массы. С диагнозом «рубцовое сужение пилорического канала> больной оперирован. Во время операции установлено, что желудок резко растянут, атоничен, но выходной отдел его хорошо проходим, язвы не обнаружено. Наложен позади-ободочный гастроеюноанастомоз на короткой петле. Послеоперационное течение без осложнений. Наблюдение за пациентом в течение последующих 18 лет показало, что он здоров.
В случаях легкого течения заболевания расширения желудка, как правило, не бывает, и отмечается лишь вялая и мелкими волнами перистальтика желудка. Опытный рентгенолог обратит внимание на то, что у больных с поздней постваготомической атонией желудка размеры его увеличены главным образом за счет расширения тела, а не дистальной части. Кроме того, в желудке таких больных нередко обнаруживаются ячеистые тени (дефекты наполнения), создаваемые безоарами (рис. 20). У некоторых больных безоары заполняют весь желудок и становятся особенно заметными на фоне газового пузыря. В ряде случаев в желудке развиваются так называемые «дрегштед-товские» язвы.
Тип ваготомии не влияет на частоту и тяжесть поздних нарушений моторно-эвакуаторной функции желудка.
Что касается влияния типа дренирующей операции на частоту возникновения поздней атонии желудка, то оказалось, что на 728 прослеженных на этот счет больных функциональная атония желудка наблюдалась у 16 (2,2%): в легкой степени—у 9 (1,2%), в средней—у 6 (0,8%), и у 1 больного она достигла тяжелой степени. Как и при ранних нарушениях моторно-эвакуаторной функции желудка, поздняя форма этого осложнения после пилоропластики по Финнею развивается в 2 раза реже, чем после пилоропластики по Гейнеке—Микуличу,' хотя операция по Финнею производится нами почти исключительно у больных со стенозирующей язвой двенадцатиперстной кишки и, казалось бы, атония желудка при уже имевшемся его расширении, обусловленном предшествующим стенозом, должна развиваться чаще. Складывается убеждение, что пилоропластика по Гейнеке—Микуличу не всегда обеспечивает хорошее опорожнение желудка, что в ряде случаев способствует развитию поздней атонии желудка. В связи с этим у некоторых больных бывает особенно трудно отличить функциональные нарушения эвакуации из желудка от нарушений, обусловленных в какой-то степени механической причиной. Мы допускаем, что в части случаев имеет место сочетание этих двух факторов в развитии поздних нарушений моторно-эвакуаторной функции желудка.
Лечение тяжелых форм поздней атонии желудка функциональной природы до введения нами в лечебную практику ган-глиоблокаторов представляло большие трудности. Обычное консервативное лечение оказывается малоэффективным, и все авторы в таких случаях прибегают или к еюногастростомии, или к резекции желудка [Hermann G., Jonson V., 1970]. Из 8 наших больных, у которых поздняя атония желудка развилась в то время, когда лечение ганглиоблокаторами еще не применялось, троих пришлось повторно оперировать: 2 больным произведена гастроеюностомия, 1 — резекция желудка. Все эти больные выздоровели. 5 больных, у которых атония желудка развилась в первые 4 мес после ваготомии и носила умеренный характер, были излечены систематическими промываниями желудка. С введением в клиническую практику метода лечения ганглиоблокаторами (бензогексоний в таблетках по 0,1 г 2—3 раза в день за 30 мин до приема пищи или по 1 мл 2,5 % раствора внутримышечно или подкожно 2—3 раза в день) положение в корне изменилось. Из 11 наших больных, леченных таким способом, у 10 наступило полное выздоровление, и лишь 1 больной произведена резекция желудка. Курс лечения составляет обычно 2—3 нед. Если все же возникает необходимость в хирургическом лечении, то характер операции определяется состоянием желудочной секреции. При ахлоргидрии наиболее целесообразным вмешательством считается гастроеюностомия. Тем больным, у которых сохранена продукция свободной соляной кислоты и проба Холландера положительная, показана резекция желудка. Наши наблюдения показывают, что у больных с поздней атонией желудка, как правило, обнаруживаются ахлоргидрия и отрицательная инсулиновая проба. Из 19 больных с поздней постваготомической атонией желудка инсулиновая проба проводилась у 17, и у 16 из них она оказалась отрицательной.
Механическая непроходимость гастродуоденального канала. Среди причин неудач ваготомии с дренирующими операциями видное место занимает поздняя механическая непроходимость гастродуоденального канала. Из 728 больных, прослеженных нами в разные сроки после ваготомии, такое осложнение наблюдалось у 9 (1,2%), и все они потребовали повторного хирургического вмешательства. Поздняя механическая непроходимость гастродуоденального канала может быть обусловлена неадекватной дренирующей операцией, рубцовым процессом и просмотренным во время операции залуковичным стенозом двенадцатиперстной кишки [Hines J. et al., 1976]. Последняя причина нарушения эвакуации из желудка возможна только в том случае, если хирург не придерживается твердого правила обязательного пальцевого исследования просвета двенадцатиперстной кишки во время выполнения пилоропластики. Из 9 наших больных с поздней непроходимостью гастродуоденального канала у 6 она была обусловлена неадекватной с самого начала дренирующей операцией, а у 3—обширным спаечным процес
сом между выходным отделом желудка и нижней поверхностью печени. В этих 3 последних случаях выходной отдел желудка оказался подтянутым высоко к печени, что и затрудняло эвакуацию его содержимого. Такое осложнение развивается в разные сроки в зависимости от причины, вызвавшей сужение. Технические погрешности в выполнении пилоропластики, а также воспалительные инфильтраты в этой области с переходом вруб-цовую ткань приводят к непроходимости выходного отдела желудка в первые месяцы после операции. Выбор ошибочной, но правильно выполненной дренирующей операции приводит к нарушению эвакуации из желудка в более поздние сроки. Из 9 наших больных с поздно развившейся непроходимостью выходного отдела желудка у 2 она появилась через 1 мес после операции, у 2 — через 2'/а мес, у 2 — через 1 год, у 2 — через 2 года и у 1 больного —'через 4 года после вмешательства.
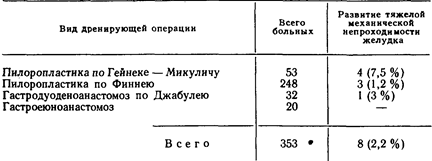
Некоторые авторы не придают большого значения выбору дренирующей операции и в большинстве случаев сочетают ва-готомию с пилоропластикой по Гейнеке—Микуличу, независимо от изменений в области язвы. Такая точка зрения не только спорна, но и в ряде случаев порочна. Мы убедились в том, что пилоропластика по Гейнеке—Микуличу хороша там, где нет стеноза двенадцатиперстной кишки и отсутствует резко выраженный спаечный процесс в области выходного отдела желудка. При значительном стенозе двенадцатиперстной кишки наиболее выгодными дренирующими операциями являются пилоропластика по Финнею, гастродуоденоанастомоз по Джабу-лею, а при невыполнимости этих операций—гастроеюноанасто-моз. В гл. 5 этот вопрос будет обсуждаться более подробно, а пока укажем на то, что среди наших 374 больных, оперированных по поводу язвы двенадцатиперстной кишки без стеноза, в отдаленном периоде механическая непроходимость выходного отдела желудка тяжелой степени развилась лишь у 1 больного (0,2%) после пилоропластики по Гейнеке—Микуличу, а из 353 больных язвенным стенозом двенадцатиперстной кишки такое осложнение наступило у 8 (2,2%) больных. Зависимость частоты возникновения данного осложнения от вида дренирующей операции показана в табл. 18.
Приведенные данные свидетельствуют о больших преимуществах пилоропластики по Финнею и гастроеюноанастомоза, когда речь идет о язве двенадцатиперстной кишки, осложненной стенозом. Следует отметить, что чем тяжелее стеноз двенадцатиперстной кишки, тем чаще пилоропластика по Гейнеке—Микуличу приводит к вторичному рубцовому сужению пилородуоденального канала.
Больные с поздней механической непроходимостью пилородуоденального канала требуют, как правило, хирургического лечения, и наши 9 больных, как уже указывалось, оперированы:
Таблица 18
Зависимость поздней механической непроходимости желудка у больных язвенным стенозом двенадцатиперстной кишки от вида дренирующей операции
5 больным с ахлоргидрией произведена гастроеюностомия, 3— при наличии в желудке свободной соляной кислоты — резекция желудка, и одному больному выполнена повторная операция в виде пилоропластики по Гейнеке—Микуличу. Все больные после гастроеюностомии выздоровели. У 1 из них после повторной операции прошло 13 лет, у 1—14, у 1—15, у 2—17 лет. Из 3 больных, перенесших резекцию желудка, у 1 после повторной операции прошло 16 лет, у 1 —20 лет и у 1 больной— 22 года. Все они практически здоровы. У одного больного, которому произведена повторная пилоропластика, сохранилась продукция свободной соляной кислоты, через 6 лет он поступил в другое лечебное учреждение по поводу массивного кровотечения на почве рецидивной язвы двенадцатиперстной кищки, подвергся резекции желудка и умер от послеоперационных осложнений.
Таким образом, материалы наших исследований показывают, что поздняя механическая непроходимость гастродуоденального канала имеет значительный удельный вес среди причин неудач ваготомии и что наиболее эффективным методом предупреждения этого осложнения являются правильный выбор дренирующей операции и соблюдение определенных правил ее' выполнения.
Диарея. Пожалуй, ни одному из осложнений ваготомии не уделено в литературе столько внимания, как диарее. В сущности только это осложнение используется многими авторами в качестве аргумента против ваготомии или, по крайней мере, против ее стволового варианта, после которого диарея развивается чаще всего. Данные о частоте постваготомической диареи крайне разноречивы—от 10 до 40% и более [Панцы-рев Ю. М. и др., 1975; Goligher J. et al., 1972; Johnston D. et al„
1972]. Сведения о частоте тяжелой формы заболевания колеблются от 1 % [Шалимов А. А. и др., 1973] до 5 % [Price W. et al., 1970; Humhrey С. et al., 1971]. Такой разброс бывает обусловлен неодинаковым числом наблюдений, различными сроками наблюдения за больными и неодинаковой тщательностью обследования больных. Мы в настоящей работе из общего числа больных взяли группу из 657 человек, подвергшихся трем видам ваготомии по поводу язвы двенадцатиперстной кишки, каждый из которых был подробно опрошен и в большинстве своем обследован. При этом из 657 больных 62 % оперированных наблюдались после ваготомии свыше 3 лет, а 30 % — свыше 5 лет. Диарея установлена у 52 (7,9 %) больных, из которых у 33 (5%) она протекала в легкой форме, у 13 (2%) — средней тяжести и у 6 (0,9%) —в тяжелой форме. У женщин диарея после ваготомии развивалась почти в 2 раза чаще, чем у мужчин (16,6 % против 8,8 %).
Некоторые авторы считают главной причиной постваготоми-ческих поносов дизбактериоз кишечника, развивающийся вследствие ахлоргидрии и желудочного стаза [Ballinger W., 1967;
McKelvey S., 1970]. Однако по этому поводу можно привести ряд неопровержимых контраргументов. В частности, множество людей имеют ахилию, но не страдают поносами и, более того, жалуются на постоянные запоры. У больных, перенесших резекцию желудка, в большинстве случаев наступает ахилия, но небольшая часть из них страдает поносами. Из числа наших больных, у которых развилась диарея после ваготомии, у 38 установлена ахлоргидрия, а у 14—в желудочном соке обнаружена свободная соляная кислота и у некоторых из них на довольно высоком уровне. Что касается застоя и бродильных процессов в желудке как причины диареи, то только 6 наших больных диареей страдали умеренной атонией желудка, причем ни у одного больного с тяжелой формой диареи мы не обнаружили затрудненной эвакуации содержимого желудка.
Известно, что диарея наблюдается нередко у больных с демпинг-синдромом, развившимся после резекции желудка или гастроеюностомии [Самохвалов В. И., 1971]. В этом случае диарея рассматривается как составная часть клинической картины демпинг-синдрома.
Что касается сочетания постваготомической диареи с демпинг-синдромом, то мы обнаружили его у 17 из 52 наших больных с диареей. Примерно такие же данные приводят многие другие авторы [Kennedy Т., Connell A., 1969]. Таким образом, происхождение постваготомической диареи в большинстве случаев нет оснований связывать ни с застоем и ахлоргидрией в желудке, ни с демпинг-синдромом, который после ваготомии крайне редко достигает резко выраженной степени.Хотя патогенез постваготомической диареи остается неясным, нам представляется несомненной ведущая роль пересечения блуждающих нервов с последующими нарушениями моторной и секреторной функций тонкой кишки. Нельзя также исключать того, что диарея после ваготомии развивается в соответствии с законом Кеннона. Как известно, W. Cannon (1939) выдвинул положение о сверхчувствительности органа к химическим агентам после его денервации. J. Tinker и соавт. (1970) в эксперименте на собаках, а затем и в условиях клиники показали, что после стволовой ваготомии скорость продвижения пищи, помеченной радиоактивными нуклидами, по кишечнику резко возрастает по сравнению с дооперационными показателями. И все же в происхождении диареи остается много неясного. Так, например, трудно объяснить факт развития диареи после селективных вариантов ваготомии, хотя и реже, чем после пересечения основных стволов блуждающих нервов [Humh-rey С. et al., 1971; Johnston D. et al., 1972].
Среди наших больных после стволовой ваготомии диарея развилась у 33 (10,4%) на 315 операций, после селективной— у 8 (6,2%) на 129 операций и после селективной проксималь-ной ваготомии—у 11 (5,1 %) больных из 213 оперированных. При этом диарея в тяжелой форме после стволовой ваготомии наблюдалась в 2 раза чаще, чем после селективной (1,5:% против 0,8 %) и ни разу не обнаружена у больных, перенесших селективную проксимальную ваготомию. Диарея средней тяжести наблюдалась практически с одинаковой частотой после всех трех видов ваготомии (2,2%; 2,3%; 1,4%), и лишь легкая форма диареи после стволовой ваготомии развивалась в 2 раза чаще, чем после двух других видов операции (соответственно 6,6%; 3,1%; 3,7%).
Происхождение диареи после селективных вариантов ваготомии предположительно можно объяснить все же травмой стволов блуждающих нервов во время выполнения этих вмешательств, а также влиянием дренирующей операции на моторику и секрецию тонкой кишки. Из числа наших больных, перенесших селективную проксимальную ваготомию, диарея средней тяжести наблюдалась у тех из них, у кого ваготомия сочеталась с пилоропластикой.
Постваготомическая диарея нередко появляется в первые дни после операции, но лишь в 10—15% случаев она приобретает хронический рецидивирующий характер, а у остальных больных прекращается через несколько дней с момента появления. В большинстве же случаев диарея развивается через 1—2 мес после ваготомии, редко — через несколько лет. Установлено, что диарея провоцируется молочной и богатой углеводами пищей, большим количеством одномоментно выпитой жидкости, особенно в утренние часы.
Различают три степени тяжести диареи: легкую, среднюю и тяжелую. Диарея легкой и средней степени проявляется в виде жидкого стула от 2 до 5 раз в сутки в течение нескольких дней, сопровождается большим газообразованием и громким урчанием в животе. Такие циклы повторяются через 3—4 нед. Хотя общее состояние больных при этом существенно не страдает, но неожиданное, свзрывное» появление умеренной диареи причиняет больному значительные неудобства.
Диарея тяжелой степени проявляется частым жидким стулом (до 10—15 раз в день), и период обострения заболевания затягивается иногда до 2 мес и более, больные истощаются и вынуждены находиться постоянно дома. Описаны случаи молниеносного, крайне тяжелого течения постваготомической диареи с летальным исходом [Dubois F., Leuriot J., 1969]. В редких случаях, несмотря на частый и жидкий стул, заболевание протекает по типу острой кишечной непроходимости. Одно такое осложнение мы наблюдали в 1967т. [Матросова Е. М. и др., 1981].
Больной, 47 лет, 05.06.67 г. подвергся стволовой ваготомии по поводу пептической язвы тощей кишки, развившейся после резекции желудка, произведенной за 4 года до этой операции в связи с язвой двенадцатиперстной khiiikw. Через 2 мес после ваготомии пептическая язва рецидивировала, и с предполржнтельным диагнозом синдром Цоллингера — Эллисона 20.11.67 г. больному произведена экстирпация культи желудка (В. М. Ситенко). Через 6 лет после этой операции больной поступил в клинику с жалобами на жидкий стул до 16 раз в сутки, резкое вздутие живота, затрудняющее дыхание, жажду, в связи с чем он выпивал до 14 л воды в сутки, постоянные боли в животе. При обследовании больного обращало на себя внимание резкое равномерное вздутие живота, слышимое на расстоянии урчание в нем. При тщательном обследовании с участием опытных эндокринологов и инфекционистов каких-либо нарушений эндокринной системы и дизентерии не обнаружено. Лечение переливаниями крови и белковых препаратов, диетой, препаратами поджелудочной железы и многими другими средствами успеха не имело. Начато лечение бензогексонием до 1 мл 2,5 % раствора внутримышечно 3 раза в день. Через 3 дня от начала введения ганглиоблокатора частота стула уменьшилась до 5—6 раз в сутки, а затем и до 2—3 раз. Исчезли вздутие живота и боли, пропала жажда. Введение бензогексония было заменено приемом таблеток этого препарта, и больной был вскоре выписан в удовлетворительном состоянии. Последующее наблюдение за ним в течение 5 лет подтвердило высокую эффективность бензогексония при рецидивах диареи.
Особенность постваготомической диареи заключается еще и в том, что с течением времени она ослабевает и в большинстве случаев проходит без лечения [Курыгин А. А., 1977; Schlicke C„ Logan A., 1972; Brooks J. et al., 1975]. Из 13 наших больных диареей средней степени у 9 она исчезла в течение 3 лет, у 1 — через 4 года, у 1 — через 5 лет, у 1 — через 6 лет, и у 1 больного диарея сохранялась в течение 8 лет и исчезла. Из 6 больных с тяжелой формой диареи у 3 она в течение 1—2 лет приобрела легкое течение, у 2—сохранялась 3 года, а затем исчезла, и 1 больной продолжал страдать тяжелой формой диареи в течение 4 лет, после чего он выпал из наблюдения. Перехода легких форм диареи в тяжелую мы не наблюдали.
Наибольшую актуальность приобретают вопросы, связанные с лечением постваготомической диареи. Легкие формы этого заболевания не требуют лечения, больные обычно обходятся одним только соблюдением диеты, исключив из питания молоко, обильное питье и другие продукты, провоцирующие поносы. Для многих больных легкая диарея становится более приемлемой, чем запоры, которыми они страдали до ваготомии. При диарее средней тяжести иногда больному бывает достаточно перейти на более грубую пищу, включающую ржаной хлеб, отварное нежирное мясо, овощи, как поносы прекращаются. Некоторым больным помогает прием микстуры Бехтерева, содержащей кодеин. Наиболее эффективным методом лечения диареи является предложенная нами методика с применением ган-глиоблокатора бензогексония [Курыгин А. А., Гройсман С. Д., 197I]. Лечение состоит в приеме таблеток бензогексония по 0,1 г 3 раза в день за 30 мин до еды. Как правило, понос прекращается в ближайшие сутки. После этого препарат принимается еще в течение 2—3 дней, и на этом лечение прекращается. Возобновляется прием препарата при очередном приступе диареи. Многие больные начинают прием бензогексония при нояв-лении предвестников диареи в виде урчания в животе, повышенного газообразования и тем самым предупреждают приступ заболевания. Во время лечения диареи ганглиоблокатором рекомендуется исключить из рациона питания продукты, провоцирующие понос.
При тяжелой форме диареи ни диета, ни применение антибиотиков, ферментов поджелудочной железы и дубящих средств успеха обычно не приносят. Некоторые хирурги в особо тяжелых случаях применяют хирургическое лечение в виде реконструкции пилоруса [Christiansen P. et al., 1974] и инверсии сегмента тонкой кишки [Sawyers J„ Herrington J., 1969; Schlicke С., Logan A., 1972]. Последняя операция состоит в том, что из тонкой кишки на расстоянии 100—135 см от plicae duodenojejuna-lis выкраивается сегмент длиной 10—12 см на брыжейке с сохранением питающих сосудов, поворачивают его на 180° и вшивают на свое место, но уже с противоположным направлением перистальтики. Сообщается, что во всех этих случаях диарея стойко излечивается.
Лечение бензогексонием приносит неизменный успех и у больных с тяжелой формой постваготомической диареи. Этот метод получил большое распространение в нашей стране [Шалимов А. А., Саенко В. Ф., 1972; Шовский О. Л., Черняке-вич С. А., 1975, и др.] и пока является единственным эффективным методом. Правда, он не радикален, только обрывает приступ диареи, но и при этом условии больные сохраняют рабо
тоспособность, а с течением времени, как уже говорилось, диарея ослабевает и прекращается. Таким образом, можно говорить о том, что диарея как осложнение ваготомии уже не может компрометировать эту операцию настолько, чтобы на этом основании, как было ранее, отказываться от ее применения.
Демпинг-синдром. Ваготомия выгодно отличается от резекции желудка, в частности тем, что после нее демпинг-синдром в тяжелой форме практически не наблюдается [Березов Ю. Е. и др., 1974; Панцырев Ю. М. и др., 1975; Hancock В. et al., 1974]. Частота демпинг-синдрома средней степени колеблется от 4 до 10 % [Imperati L. et al., 1972; Brooks J. et al., 1975], и лишь легкая степень этого заболевания, по данным разных авторов, доходит до 25 % [Удовский Е. Е. и др., 1975]. Среди наших хорошо прослеженных и детально обследованных 657 больных демпинг-синдром обнаружен у 74 (11,2%), из них в легкой форме— у 66 (10 %), средней тяжести—у 8 (1,2%), а случаев тяжелого демпинг-синдрома не наблюдалось. У женщин, подвергшихся ваготомии, это осложнение развивается на 5 % чаще, чем у мужчин. Можно почти безошибочно говорить о том, что .происхождение демпинг-синдрома после ваготомии связано не с пересечением блуждающих нервов, а с дренирующей операцией на желудке, т. е. с нарушением запирательной функции пилорической мышцы [Кузин М. И., Постолов П. М., 1974;
Grassi G., 1971; Imperati L. et al., 1972]. Доказательством справедливости такой точки зрения является крайне редкое развитие этого осложнения у больных, подвергшихся селективной проксимальной ваготомии без дренирующей операции. Так, среди наших 57 больных, перенесших указанное вмешательство, демпинг-синдром наблюдался у 3 (5,4 %), и то только в легкой степени. В то же время посл& 156 операций селективной проксимальной ваготомии в сочетании с пилоропластикой демпинг-синдром легкой степени наблюдался в 11 (7 %) случаях и средней тяжести—у 3 (2 %) больных.
Анализируя частоту и тяжесть демпинг-синдрома после различных дренирующих операций, мы, как и большинство других авторов, обнаружили это осложнение после пилоропластики по Гейнеке—Микуличу в 2 раза чаще, чем после пилоропластики по Финнею и гастроеюностомии (16% против 8%). Этот факт как будто противоречит логике вещей, так как развитие демпинг-синдрома связывают с ускоренной эвакуацией желудочного содержимого в тонкую кишку, а пилоропластика по Финнею, как известно, обеспечивает более быстрое опорожнение желудка, чем пилоропластика по Гейнеке—Микуличу.
Нами установлено, что демпинг-синдром, когда он развивается, появляется обычно вскоре после операции и стойко сохраняется почти в неизмененном виде в течение многих лет.
Лишь у отдельных больных (не более 10%) демпинг-синдром с годами ослабевает и еще реже исчезает вовсе.
Демпинг-синдром после ваготомии с дренирующими желудок операциями проявляется в виде плохой переносимости угле-водистой и молочной пищи, легкой тахикардии, общей слабости, иногда потливости и тошноты. Эти проявления заболевания длятся 15—30 мин, появляются чаще в утренние часы и очень редко—во второй половине дня. Эти особенности заболевания позволяют больным после 14 ч значительно расширять свой пищевой рацион, вплоть до употребления свежего молока и сладкого чая. В редких случаях демпинговая атака появляется в ответ на другие виды пищи.' Работоспособность больных, как правило, не нарушается.
Таким образом, демпинг-синдром, развивающийся после ваготомии, чаще всего не имеет сколько-нибудь серьезного практического значения, за исключением редких случаев средней тяжести заболевания, вынуждающих больных более строго соблюдать режим питания.
Изучение вопроса, касающегося развития демпинг-синдрома после ваготомии, важно с двух точек зрения. Во-первых, он свидетельствует о больших преимуществах этой операции по сравнению с резекцией желудка, после которой резко выраженные формы данного осложнения наблюдаются не менее чем в 10 % случаев [Самохвалов В. И., 1971]. Во-вторых, как указывалось в разделе, посвященном диарее, выяснение этого вопроса .свидетельствует, вероятнее всего, о простом сочетании этих осложнений и менее всего—о значении демпинг-синдрома в происхождении диареи. Напомним, что из 52 наших больных с диареей демпинг-синдром наблюдался у 17 (32%), а из 74 больных с демпинг-синдромом диарея установлена только у 14
(19%) больных.
Дата добавления: 2019-02-22; просмотров: 251; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
