Сілекей-тас дерті (Сиалолитиазис)
Сілекей-тас дерті сілекей бездері дерттерінің ішіндегі жиі кездесетіні (40—60%). Сілекей тастары жиі вартонов түтігінде және төменгі жақасты безінде орналасады. Өте жиі төменгі жақасты безі зақымдалады. М. Н. Михайловтың мәліметтері бойынша (1957), төменгі жақасты сілекей безі 89,5% науқастарда, тіласты сілекей безі 7,5%, ал құлақмаңы безінің жарақаттануы—3% науқастарда кездеседі.
Көбіне тастар бір сілекей безінде пайда болады. Ер адамдарда әйелдерге қарағанда жиі кездеседі. Жас шамасының шешуші маңызы жоқ. Тастардың көлемі мен пішіні әр түрлі, бірақ сілекей безінде орналасқан тастар, негізінен үлкен, пішіні домалақтау болады. Кейде көпқырлы тастар да кездеседі.
Тастардың түсі ақшыл, сары, қоңыр, жасылдау болуы мүмкін. Түсінің түрлі болуы олардың химиялық қүрамына, яғни қышқылды фосфор, көмірқышқылды калий, натрий, хлор, темір, магний эле-менттерінің іздері және белок, муцин сияқты органикалық заттарға байланысты.
Сілекей тастары ядросының пайда болуына сілекейлі тығындықтар, бөгде заттар, бактериялар колониясы әсер етуі мүмкін.
Тастардың патогенезі толық анықталмаған. .В. В. Подвысоцкий 1899 жылы тастың пайда болуының 4 жағдайын көрсеткен: сілекей бөлінуінің іркілісі, концентрациясының өсуі, құрамында бөгде заттардың пайда болуы — бактериялар, фибриннің, сілекей құрамының өзгеруі (құрамындағы химиялық процестер ерімейтін қосылыстардың шөгуіне алып келуі мүмкін).
|
|
|
Сілекей-тас науқастарыда қан плазмасында кальций мөлшерінің жоғарылағаны анықталған, яғни бұл өзгерістер организмдегі минералдық алмасудың бұзылыстарын көрсетеді. Тамақтың құрамында А витаминінің аз мөлшерде болуы, сілекей тастарының пайда болуына алып келеді деген жорамал бар, И. Г. Лукомский тастардың пайда болуына керек заттар сілекей құрамынан емес, қабынған бездің тіндерінен немесе шығару түтіктерінен түсуі мүмкін деген ойды айтады,
А. В. Клементов (1959, 1960 ж.) сілекей-тас дертінің толық жіктелуін ұсынды, ол тастың орналасу орнын, аурудың ағымын және тастың өздігінен түсуін немесе алынуын ескерді.
А. В. Клементов бойынша сілекей-тас дерттерінің жіктелуі.
I. Тастардың орналасуы:
1) . Төменгі жақасты безінің шығару түтіктерінде;
2) . Құлақмаңы безінің шығару түтігінде;
|
|
|
3) . Тіласты безінің шығару түтігінде; а) бездің қабынуынсыз; б) бездің созылмалы дерті кезінде; в) бездің созылмалы қабынуының өршуі кезінде.
II. Тастардың бөтен жерде орналасуы:
1) . Төменгі жақасты;
2) . Құлақмаңы;
3) . Тіласты. а) бездің қабынуынсыз; б) бездің созылмалы қабынуы кезінде; в) бездің созылмалы қабынуының өршуі кезінде.
III. Сілекей-тас дертінен дамыған бездің созылмалы қабынуы:
1) . Төменгі жақасты;
2) . Құлақмаңы;
3). Тіласты бездерінде: а) тастың өздігінен түсуінен кейін; б) тастың хирургиялық жолмен алынуынан кейін дамыған.
Клиникалық көріністері. Дерттің клиникасы оның ұзақтығына, тастың көлемі мен орналасқан орнына, бездің жарақаттану дәрежесіне, организмнің әсерлестігіне және қорғану қабілетіне байланысты.
Дерттің клиникасында жасырын кезең, яғни науқастардың шағымы болмайды. Тас — рентгенологиялық тексеру кезінде кездейсоқ анықталуы мүмкін. Бездің шығару түтігі тығындалған жағдайында ауыру сезімі пайда болады, көлемі ұлғайып, сілекейдің бөлінуі бұзылады, жалпы жағдайы өзгереді. Әсіресе екіншілік инфекцияның қосылуы және бездің іріңді қабынуы кезінде қатты айқындалады. Әдетте, тамақтанған кезде сілекей безі үлкейіп, кернегендей ауыру сезімі пайда болады, оны „сілекейлі шаншу" деп атайды.
|
|
|
Түтіктің тығындалуы кезінде бездің ұлғаюы өте тез жүреді. Осы кезде болатын ауыру сезімі құлақ, мойын аймақтарында және тілге таралады. Ауыру сезімінің қатты болуы науқасқа тамақтануды тоқтатуға мәжбүр етеді. Біраз уақыттан соң бездің көлемі кішіреюі мүмкін.
Дерттің созылмалы түрінде без қатты, беті бұдырлы болады. Ауыз қуысында қалыңдаған тіласты білігі көрінеді, түтікті сипап тексергенде қатты тарам түрінде байқалады. Безбен оның шығару түтігін тексеру үшін бимануальды пальпация жасайды.
Кейде шығару түтіктерінен сілекей тасын сипап анықтауға болады. Ірі және орташа көлемдегі тастар жиі жақ-тіл сайының дистальды бөлігінде орналасады, ал ұсақ тастар сілекейдің ағысымен түтіктің алдыңғы үштен бір бөлігіне жиналады. Қабынудың жедел түрінде ауыз қуысында тасты сипап тексеріп анықтауға мүмкіншілік болмайды. Шығару түтігінен бөлінген сілекейдің құрамына көңіл бөлу қажет. Сілекей-тас дерті безде қабынумен жүргенде, шығару түтігінен ірің бөлінеді. Шығару түтігінің шыға берісі ісініп қызарған, аузы үңірейіп ашылған.
|
|
|
Сілекей-тас дертінде келесі белгілер анықталады: 1). Бездегі қабыну процестері; 2). „Сілекейлі шаншу"; 3). Тамақтанумен байланысты ауыру сезімі; 4). Тамақтанумен байланысты без көлемінің озгеруі; 5). Рентгенограммада сілекей тасы көлеңкесінің анықталуы.
Сілекей тастары экстра-немесе интрагландулярлы орналасуы мүмкін. Негізінен тастар шығару түтіктерінің бүрылыстарында орналасады. Рентгенограммада ірі тастар түтіктерде контрасты зат қолданылмай-ақ анықталады.
20%-де тастар тек сиалограммада ғана анықталады. Төменгі жақасты безінде конкременттерді анықтау үшін ауыз қуысы түбінің панорамдық рентгенограмма әдісін, ал құлақмаңы безінде бас қаңқасының тік проекциядағы шолу рентгенограммасын және төменгі жақ сүйегі бұтақтарының бүйір рентгенограммасын қолдану қажет.
Рентгенограммада тастар домалақ, сопақ немесе әр түрлі пішінді тығыз көлеңке түрінде анықталады. Тас безде орналасқан жағдайда, орналасу орнын және оның көлемін анықтау үшін контрасты сиалография әдісін қолдануға болады. Сиалограммада бездегі жұмсақ тастарды да „толу ақауы" ретінде анықтауға мүмкіншілік бар (дефект наполнения). Ұзақ жүретін процестерде бездің өзіндегі ісінген, ұлғайған т. б. сияқты өзгерістерді шығару түтіктерінің I және III қатарында да кездестіруге болады және май-да түтіктердің контрасты заттармен толмауын байқауға болады,
Тастар шығару түтіктерінің өзектерінде орналасқан жағдайда контрасты сиалографияны қолдануға болмайды, себебі тастың безге немесе түтіктің дистальды бөлігіне жылжып кету қаупі бар.
Асқынулары. Ең жиі кездесетін асқынулары бездің және шығару түтігін қоршаған жүмсақ тіндердегі қабыну процестері, жиі абсцестер мен флегмоналар. Бұлар одонтогенді қабыну процестерінен ажырату диагнозын жүргізгенде шығару түгінің шыға берісінің өзгерістері (ісіну, қызару, үңіреюі). Іріңді жалқықтың бөлінуі және рентгенологиялық тексеру мәліметтерінің маңызы бар.
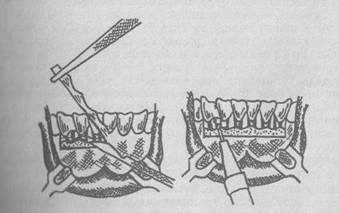
Емі. Негізінен хирургиялық. Емнің мақсаты — тасты түтіктен немесе безден алу. Тас төменгі жақасты безінде кездескенде хирургиялық тәсілдің үш жолы бар: 1). Безді таспен бірге алу; 2) Тасты безден ауыз қуысы ішінен алу; 3) Тасты безден ауыз қуысы сыртынан алу.
Тас шығару түтігі бойында орналасқан жағдайда оны ауыз қуысы ішінен тілік жасай отырып алады. Жергілікті жансыздандыру арқылы түтікті (тастың орналасқан жерінің арт жағынан оның операция кезінде орнынан жылжымауы үшін) тігеді. Содан кейін түтікке енгізілген зонд арқылы, тастың үстінен тілік жасап, оны хирургиялық қасықпен немесе пинцетпен алады. Жараға тігіс салынбайды. Науқасқа пилокарпин, жеңіл диета, құрғақ жылы, ауыру сезімін басатын дәрі-дәрмектер тағайындалады.
Бездің созылмалы қабынуы жиі өршігенде, тас бездің ішінде орналасқанда оның қызметі бүзылғанда экстирпация көрсетілген.
Операция тәсілі: жансыздандырып, төменгі жақасты үшбұрышынан ұзындығы 8—10 см-дей тілік жасалынады. Тері, мойынның беткей бұлшықеті, бездің жапқыш шандыры тілінеді. Безді доғал жолмен іреп, бет артериясын байлайды. Бездің түтігі бөлініп кесіледі де 24 сағаттан соң алынады.
Ауртикулотемпоральды синдром (құлақмаңы гипергидрозы). Этиологиясы белгісіз. Бірақ бұл құлақ-самай нервінің және вегеативті тармақтар өткізгіштігінің өзгерістерінен болатын дерт. Бұл нервтер құлақмаңы безінің секреторлы қызметін реттейді.
Науқас тамақ ішер алдында немесе эмоциональды өзгерістер кезінде құлақмаңы және самай аймақтарында біржақты өте көп мөлшерде терлейтініне шағымданады.
Клиникасы. Жарақаттанған жағында терлер алдында тері қатты қызарады. Тер ірі тамшылап шығады және үнемі үдей түседі, бұл науқастың гигиеналық, косметикалық, эмоционалдық жағынан қолайсыздық туғызады.
Емі. Аурикулотемпоральды синдром кезінде, төменгі жақ нервісінің медиальды жағында, сопақ тесіктің астында орналасқан құлақ-самай нервін және құлақ түйінін тежеу (блокада) жақсы нәтижелер беруде. Блокаданы күнделікті 0,25—0,5% новокаин ерітіндісімен 5—7 мл мөлшерінде жасайды. Бүл синдромның түрақты түрінде хирургиялық жолмен құлақ-самай нервін байлау және қүлақ түйінін жарақаттау көрсетілген.
Сілекей бездерінің жыланкөздері
Сілекей бездерінің жарақаты сирек кездеседі. Мұнда без тіндері мен түтіктерінің бүтіндігі жойылуы мүмкін. Құлақмаңы сілекей безінің жарақаты жиі кездеседі. Доғал немесе өткір заттардың әсерінен без тіндерінің бір бөлігі тілінуі немесе мыжылуы мүмкін. Оқ тиюден болған жарақаттардың аумағы үлкен болады. Бүл бездің жарақаты кезінде бет нерві де жарақаттануы мүмкін.
Құлақмаңы сілекей безінің жарақаттануы без ісіктерін алу, маңындағы флегмоналарды ашу және төменгі жақ бұтағы операциясы кезінде кездесуі мүмкін.
Құлақмаңы сілекейі безінің шығару түтігінің жарақаттануы ауыз қуысы ішінде жасалатын тіліктер кезінде болуы мүмкін. Бұл жарақаттар сілекей жыланкөздерінің пайда болуына себеп болады. Төменгі жақасты немесе тіласты сілекей бездерінің жарақаттары кезінде жыланкөздер пайда болмайды.
Жыланкөздер тері бетінде және ішкі, яғни шырышты қабат бетінде ашылуы мүмкін. Ауыз қуысының ішінде ашылған жыланкөздер емдеуді қажет етпейді. Сыртқы жыланкөздер науқасты физикалық және эмоциональды күйзелістерге үшыратады, ол беттің және мойынның бүйір бетінде орналасып, әрдайым сілекеймен суланып, қабынып, дерматиттер дамиды.
Тері қабатына жиі қүлақмаңы безінің немесе оны шығару түтігінің жыланкөздері ашылады.
Жыланкөздер толық және жартылай деп бөлінеді. Толық жыланкөздер түтік бүтіндігінің бүзылуынан, үзілуінен пайда болады, бұл жағдайда түтіктің толық үзілуінен, оның шеткі бөліктермен жалғасы болмайды, сілекей түгелдей жыланкөз арқылы шығады.
Жартылай жыланкөздер түтіктің жарақаттануынан пайда болады, бірақ сілекейдің түтік арқылы шығуы сақталады (ауыз қуысына).
Сілекей безінің паренхималық жыланкөздері болған жағдайда құлақтың қалқаналды тері қабатында, кейде құлақ сырғалығында және бездің анатомиялық шекарасы аймағында мөлдір сілекей бөлініп тұрған нүкте тәрізді тесік анықталады. Жыланкөздің үзындығы қысқа және бағыты без тіндерінің бағытымен сәйкес келеді.
Жыланкөз ұрт аймағында шайнау бұлшықетінің алдында ашылып көп мөлшерде сілекей бөлініп түрса, бұл белгілер құлақмаңы безінің негізгі түтігінің жыланкөзіне сәйкес келеді.
Жыланкөздің орналасуын немесе басқа да белгілерін анықтау үшін, (зондпен тексеріп көру тәсілінен басқа) өзекке боялған зат жіберу керек (метилен көгі, бриллиант жасылы). Сиалография тәсілімен: жыланкөздің ерекшелігін, оның бездің кейбір аймақтарымен және негізгі түтікпен байланысын, олардың жағдайын анықтауға болады.
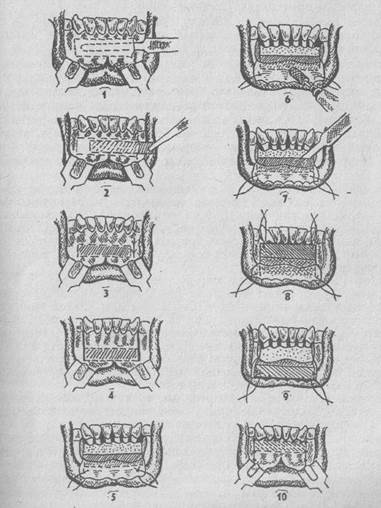
35.Сілекей-тас ауруын емдеу кезеңдері мен ерекшеліктері
Емі. Жаңадан пайда болған жыланкөздерді диатермокоагуляция әдісімен, гальванокаутермен күйдіру, ляпис кристалдарымен өңдеу, жыланкөз өзегіне бірнеше тамшы йод ерітіндісін жіберу арқылы емдеу шаралары жүргізіледі. Бұл шараларды 0,1% атропин сульфат ерітіндісінің 6—8 тамшысын немесе беладонна түнбасымен қатар жүргізген жөн. Аталған шаралар жартылай жы-ланкөздерде сілекей мөлшерінің азаюына септігін тигізеді.
Хирургиялык, ем. Қолданылатын операцияларды екі топқа бөлуге болады: 1. Сілекейдің шығуына механикалық кедергі жасау; 2. Сілекейдің ауыз қуысына шығуына жағдай жасау.
Барлық жартылай жыланкөздерді бірінші хирургиялық жолмен жабуға болады.
Қиын жойылатын жартылай жыланкөздерді К. П. Сапожков-тың (1926), Н. П. Жаковтың (1943) және Лимбергтің ұсынған тәсілдерімен жабуға болады.
Құлақмаңы сілекей безінің секреторлы қызметін жоғарылату үшін 1% пилокарпин ерітіндісінің 6—8 тамшысын тамақтанар алдында операциядан кейін үш күн қабылдау қажет.
Сілекей бездерінің секреторлық қызметін төмендету, хирургиялық емге көнбейтін, тұрақты жыланкөздер кезінде көрсетілген.
Секторлық қызметін төмендету үшін, науқасқа күніне 2—3 рет атропиннің 0,1% ерітіндісін тері астына жібереді.
Рентгенотерапия әдісін қолдану жақсы нәтижелер береді.
Сапожков әдісі. Жыланкөздің ашылу аймағында сопақша тілік жасайды, өзегіне зондты түтел тереңдете ендіріп, жібек лигатурамен байлайды. Пайда болған жарадан 2—3 см жоғары және төмен тері қабатынан апоневрозға дейін жеткізіп тілік жасайды. Осы тілік арқылы айналдыра жібек жіппен тігіс жасап, түгел буып байлайды. Содан кейін жараға кетгутпен (тереңінен), ал тері қабатына қылмен тігіс салады.
М. П. Жаков әдісі. Жыланкөздің ашылған орнын айналдыра сопақша екі тілік жасайды. Жыланкөз жолдары түгел тереңдікте тіліп алынады. Ақауға пластикалық, ал жара шекараларына ішекпен тігіс жасайды, Тігістерді тері бетінен 5 күннен кейін, ал пластикалық тігісті 8—10 күннен соң алады.
А. А. Лимберг әдісі. Бұл әдісті қолдану операциядан кейінгі кезеңде жарадан сілекейдің бөлінуін сақтап, сол арқылы сілекейлі жараның бір-бірімен ажырамауын қамтамасыз етеді және жараның тегіс жазылуына әсер етеді.
Екіншіден тыртықтанған тіндерді тугелдей тіліп алып, көрші тіндермен жабады.
Көлемі үлкен тыртықтарды тіліп алынған соң қалған ақауды үшбұрышты қиықтарды 45° қарсы жылжыту арқылы жабуға болады. Жараның төменгі бөлігінде сілекей бөлінуі үшін орын қалдырады.
Операциядан кейінгі кезеңде сілекей бөлінуін төмендететін шаралар қолдануды (атропин, беладонна) Лимберг зиян деп есептейді.
Жыланкөздерді жабудың қолайлы тәсілі ауыз қуысына ашылатын жаңа жол ашу және шығару түтігінің шеткі бөліктерін пластикалық жолмен жалғастыру болып есептеледі.
Г. А. Васильев әдісі. Инфильтрациялық жансыздандыру арқылы жыланкөздің ашылу аймағында, шығару түтігінің бағытына сәйкес, доға тәрізді көлденең тіліктер жасайды. Жараның алдыңғы шекарасы шайнау етінің алдыңғы қырынан 1 см алға орналасуы керек. Түтіктің ортаңғы бөлігін ашып, жыланкөзді үзына бойы тері қабатымен бірге тіліп алады. Содан соң ауыз қуысы ішінен шырышты қабатынан және ұрт етінен өтетін доғал тілік жа-сайды. Тілше қиынды жасап (ені 1—2 см), бүл қиындының негізі шайнау етінің алдыңғы қырында және тістердің қосылу сызығынан жоғары орналасуы қажет. Қиындының узындығы жы-ланкөздің орналасуына байланысты. Қиынды дайын болған соң, оның негізінен бағыты түтіктің ортаңғы ашылған бөлігіне қарайтын кішкене тік тілік жасайды. Осы пайда болған туннель арқылы қиындыны сыртқа шығарады. Түтіктің ортаңғы бөлігін ұзындығы 3—5 мм болатын тілік жасап, қиындыны түтіктің қабырғасына жұқа кетгутпен тігеді. Оның бойымен резиналы дренаж өткізіп, бір ұшын ұрттың шырышты қабатына тігеді. Ұрттың шырышты қабатында пайда болған ақауды тартып, жақындастырып тігеді
36.Күйдіргі. Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы.
Сібір жарасы — жануарлардан жұғатын, сирек кездесетін жедел ағымды инфекциялы дерттердің тобына жататын ауру.
Этиологиясы. Сібір жаралы грамм оң таяқшалы бактерияның әсерінен пайда болатын ауру.
Патогенезі. Сібір жарасының қоздырғышы адам организмінің бет терісі, мұрын, ауыз қуыстарының шырышты қабықтары арқылы, ауру малдардың жүнінен, терісінен, етінен т. б. жұғады. Бір жаралы таяқшаның таратқышы әртүрлі шыбын-шіркейлер болып табылады. Ауру көбінесе жылдың жазғы-күзгі айларында кездеседі. Сібір жарасының инкубациялық мезгілі 2—14 күн созылады. Оның қоздырғышы организмге енгеннен соң эндоматозды (қабындырғыш), протективті (қоздырғыш) және өлу факторларынан қүралған экзотоксин бөліп шығарады. Жоғарыда атап өткен факторлардың әртүрлі бірлесуінің күштілігі аурудың жалпы және жергілікті көріністерін бейнелейді. Бет терісі жұқпалы зат аз мөлшерде және беткей енгенде зақымданады.
Сібір жарасының жергілікті патологиялық анатомиясы. Қоздырғыш енген жерде сарысулы-қанды қабыну ошағы байқалады. Қабынған ошақ өлеттеніп, айналасындағы жүмсақ тіндер домбығып, жергілікті лимфаденит пайда болады. Жылжымалы макрофагтар сібір жарасының қоздырғыштарын лимфа тамырлары мен лимфа түйіндеріне тарауына мүмкіндік тудырып, ол жерде сарысулы, сарысулы-қанды немесе өлеттенген қанды қабыну дамиды. Көп жағдайда қабыну процесі беттің сібір жаралы көршиқанымен немесе жергілікті лимфаденитпен шектеледі, кейбір жағдайларда инфекция күшейіп жайылуы мүмкін.
Клиникалық көрінісі. Бет-жақ аймағында, әдетте сібір жарасының жергілікті шектелген (терілік) түрі дамиды. Ауру жәй, жалпы көріністері байқалмай дамуы мүмкін, бірақ дене қызуы 38°-қа дейін көтеріледі. Ауру басталар алдында бет терісінде қышитын түйіншек пайда болады. Оның ортасында қанды бөртік, ал айналасында үлкен инфильтрат дамып, жұмсақ тіндері домбығып ісінеді. Бөртік өздігінен жарылып, инфильтраттың бетінде қатты қара түсті қабыршақ пайда болады. Қабыршақтың айналасынан сарысу шығып тұрады. Инфильтрат айналасы білікті ісініп, түбі қарайған жара пайда болады. Жараның айналасындағы күлдіреген көпіршіктер жарылып 5—6 күннен кейін көршиқан дамиды. Төменгі жақасты, иекасты және мойын лимфа түйіндері үлкейіп, қатаяды. Сібір жарасы немесе көршиқан инфекциясының күшейіп асқынып, аурудың жағдайы нашарлап, дене қызуы 40°-қа дейін көтеріліп, организм улануының тағы да басқа көріністерімен си-патталады. Жара ауыз қуысының шырышты қабығына да шығуы мүмкін. Мұндай жағдайда инфильтрат айналасындағы жұмсақ тіндер қатты ісінеді. Жұтқыншақ ісінгенде аурудың тыныс алуы нашарлап, жұтынғанда ауырсынып, дауысы қарлығады. Диагнозы, ажырату диагнозы. Сібір жарасы диагнозын өзіне тән клиникалық көрінісіне сүйене отырып қояды. Әсіресе олардың ішінде жаралы ошақта іріңнің болмауы, жарылған көпіршіктерден, өлеттенген жерден сібір жаралары қоздырғыштарының табылуы негізге алынады.
Диагнозын анықтау үшін ауру қанын, үлкен дәретін бактериологиялық зерттеуге алады және антроксинмен терісіне аллергиялық сынақ қояды. Науқастың жұмысы ауру жануарлармен байланысты болғанын анықтау диагноз қою үшін өте маңызды. Сібір жарасын шиқан, көршиқан, тілмеден ажырата білген жөн.
37.Күйдіргі емдеу кезеңдері мен ерекшеліктері
Емі. Сібір жарасы, көршиқан бетте, ауыз қуысының шырытшы қабығында орналасса консервативті ем қолданады. Ауруға емдік майлы танбалар қолданып, тыныштық жағдай туғызады. Дезинтоксикациялық, десенсибилизациялық, жалпы денсаулығын нығайту терапиясын жүргізеді, антибиотиктер мен сульфаниламидтер тағайындайды. Сібір жарасының ағымы ауыр, инфекция күшейіп жайылған жағдайда пенициллиңді 1,5—2 миллионнан, стрептомицинді тәулігіне 6—8 рет организмге ендіреді. Антибиотиктерді ауыстырғанда тетрациклин, левомицитин, цефалоспорин, макролид т, б. дәрілерді қолданған жөн.
Болжамы. Сібір жарасының терілік түрі организмге қауіпсіз, ал инфекция күшейіп жайылған жағдайда, әлсіз аурулар өміріне қауіпті болуы мүмкін. Бетке, ауыз қуысына сібір жарасын жұқтырмас үшін, ауру жануарлармен араласқанда, олардың еті, терісі және жүнімен жұмыс істегенде санитарлық, жалпы гигиеналық ережелерді сақтап, ауыз қуысының, дене терісінің гигие-насын қадағалау керек. Сібір жарасының алдын алу үшін СТИ вакцинасын қатаң түрде эпидемиологиялық жағдайдың көрсеткіштеріне байланысты қолданады. Сібір жарасымен ауырған жануарлар немесе жүқпалы заттармен жұмыс істеген адамдар, зерттеліп арнайы бақылауда болуы керек, қажет болса емделуі керек.
38. Нома. Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы.
Нома — жақ, ұрт, ауыз қуысын бет тіндерінің тез жайылатын ылғалды гангренасы, бұл инфекциялық ауру шіріп түсіп қалады.
Этиопатогенезі. Этиологиясы осы күнге дейін белгісіз. Нома дамыған кезде өлеттенген тіндерден анаэробты микробтардың фузоспикилярлы түрлері, ауыз қуысында әдетте кездесетін анаэробты микробтардың түрлері бөлініп шығады.
Номаның патогенезінде организмнің инфекцияға қарсы қорғаныс күштерінің мағынасы зор. Көп жағдайда ауру балаларда кездеседі. Нома 50 жастан кейін жүрек-қан тамыр жүйесі ауруы бар адамдарда кездеседі. Номаның дамуына ауыз қуысының гигиенасын сақтамау, емделмеген гангренозды тістер, ауыз қуысының шырышты қабығын жарақаттайтын сауыты бұзылған тістердің көп әсері бар.
Патологаялық анатомиясы. Әдетте нома болғанда морфологиясында ерін, ұрт, ауыз қуысының шырышты қабықтары өлеттенеді. Өлеттенген ошақ тез арада жан-жағына тереңінен жайылып айқын шекарасыз ауыз қуысының шырышты қабығының беткей қабатына өтеді. Микроскоп арқылы қарағанда бұл жерлерде, қан, лимфа тамырларының тромбозы байқалады. Процесс жайылып айналасындағы сау тіндерді зақымдауға бейім. Асқынбай және ем уақыты басталған жағдайда, өлеттенген тіндер ыдырап орынында үлкен ақаулар пайда болады. Олар тыртықтанып, аурудың бет-әлпеті ұсқынсызданып, шайнау, ымдау еттері қарысып қалады.
Клиникалық көрінісі. Ауру ақырын, науқастың мазасы кетіп, дене қызуы 37°-қа дейін көтеріліп басталады, ал кей жағдайда жедел басталып дене қызуы 38—40°-қа дейін көтеріліп организмнің әр түрлі дәрежедегі жалпы улануы байқалады.
Ауыз қуысының шырышты қабатында, бет терісінде, ерін аумағында қабыну ошағы пайда болады. Шырышты қабат көпіршіктеніп, қанталап, бет терісі күңгірт-көк түсті дақтанады. Біраз жағдайларда қабыну процесі шіріп өлеттенген гингивиттен басталады. Алғашқы номамен зақымданған жер жан-жағына және тереңінен жайылады. Айналасындағы тіндер домбығып, ауыратын тығыз инфильтратты үлкен қабыну ошағы пайда болып, ортасын-дағы тері тесіліп, жүмсақ тіндер шіриді (25-сурет).
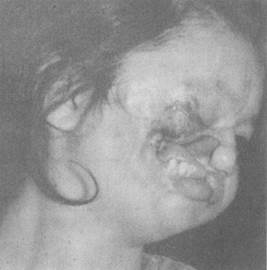
25-сурет. Нома (сулы рак).
Ауыз қуысында бұл процесс қызыл иекке жайылып тістер босап қалады, сонан соң процесс ауыз қуысының түбіне, тіл, жоғарғы және төменгі жақ сүйектеріне көшеді.
Бет терісінде процесс ауыз қуыс аумағынан иекасты үшбұрыштарына түседі. Ол теріден жұмсақ тіндерге тереңдеп жоғарғы және төменгі жақ сүйектерін қамтиды. Өлеттенген тіндер шіріп, олардан жағымсыз иіс шығып, лайлы сұйықтық бөлініп түрады.
Зақымданған тіндер басқанда қатты ауырады. Бет номасы пневмо-ниямен, ал өлеттенген тіндермен аспирацияланса өкпе гангренасымен асқынуы мүмкін. Номаның прогрессивті ағымы сепсиске әкелуі мүмкін. Аурудан кейін дамитын функционалды, косметикалық тыртықталуы және ақауларының дәрежесі номамен зақымданған жердің көлеміне байланысты.
Диагнозы, ажырату диагнозы. Номаның диагнозы, айқын клиникалық көрінісіне, микробиологиялық, морфологиялық және иммунологиялық зерттеу мәліметтеріне сүйене отырып қойылады. Нома шіріп өлеттенген флегмоналар, іріңді, шіріп-өлеттенген паротит және ыдыраған қатерлі ісіктерден ажыратылады. Флегмона тіс түбірлерінің ұшында дамып, клетчаткалық кеңістіктерде орналасады, паротит без тіндерінен дамып, тіндері шектеліп өлеттенеді, ал нома мен қатерлі ісікті ажыратқанда морфологиялық зерттеу мәліметтеріне сүйенген жөн.
39.Нома. емдеу кезеңдері мен ерекшеліктері.
Емі. Организмді дезинтоксикациялап, барлық ағзалар мен жүйелердің қызметін қалыпты жағдайда ұстап, организмнің қорғаныс жұмысын күшейтуге бағыттау керек. Қан тамыры арқылы антибиотиктер, десенсибилизациялайтын, дезинтоксикациялайтын, жүрек-қан тамырларының қызметін жалпы организмді күшейтетін дәрілер жібереді. Осымен қатар, қан немесе қан орнына қолданылатын заттар қүйылады. Жергілікті зақымданған жерлер фурациллин, фермент ерітінділерімен жуып-шайылып, 0,25%-тен 0,5%-ке новокаин немесе тримекаинге ерітілген мөлшері 25—100 мл дейін антибиотик ендіріледі. Антибиотиктер, антисептик және финлепсин мен таңбалар тартылады.
Болжамы. Номаның прогрессивті ағымы науқас өміріне қауіпті, ал шектеліп өлеттенген ошақ қауіпсіз болмағанымен косметикалық, функционалдық өзгерістер ұзақ ем қажет етеді.
Алдын алу. Әлсізденген балалардың жалпы организмін күшейтуге ем жүргізіліп, ал қан айналымы бұзылған, жұқпалы ауруы бар балаларда нома көп кездесетіндіктен жоғарыда айтылған ем керек. Осымен қатар, ауыз қуысының гигиенасы, санация, шырышты қабық жарақаттарының алдын алу керек.
40. Жақ-бетсүйегі аймағының арнайы қабыну ауруларына сипаттама беріңіз.
Жақ-бет аймағында кездесетін арнайы қоздырғыштар сәулелі саңырауқұлақ, туберкулез микобактериясы және бозғылт спиро-Хеталар (трепонема) арқылы пайда болатын дерттерді әдетте арнайы қабынулар деп атайды. Жақ-бет аймағында: шиқан (сыздауық), көршиқан, тілме, сібір жарасы, нома тәріздес дерттерді одонтогенсіз қабынулар қатарына жатқызады. Актиномикоз, туберкулез, сифилис, шиқан, көршиқаи, тілме, сібір жарасы, нома дерттердің халықаралық жіктелуі (ДХЖ) бойынша инфекциялық дерттерге жатады.
41. Бет пен мойынның актиномикозы. Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы.
Актиномикоз — сәулелі саңырауқұлақ арқылы пайда болатын созылмалы арнайы қабыну.
Осы аурумен ауыратын адамдардың ішінде 60—80% бет-жақ аймағында кездеседі.
Актиномикоз дертін қоздырушы сәулелі саңырауқұлақты, 1877 жылы Лангенбек малдан, ал 1878 жылы Израил бірінші рет адамнан тауып, оны „адам сәулелі саңырауқұлағы" деп атады. Көп жылдар бойы адам денесіне сәулелі саңырауқұлақ түрлі өсімдіктер арқылы жұғады, яғни бұл сырттан кіретін қоздырғыш дерттерге жатады деп келді (экзогенді аурулар). Осыған байланысты П. X. Касквее, П. Я. Яшмискас актиномикоз тек ауыл шаруа-щылығымен айналысатын адамдарда кездесетін аурулар деп есептеді. Д. И. Гринев, Е. М. Гофнич т. б. сәулелі саңырауқұлақты ауыз қуысы мен барлық ас қорытатын жолдардан тапқаннан кейін бұл теория өзгерді. Осыған байланысты қазіргі кезде көптеген ғалымдар (Д. И. Аснин, Г. О. Сутеева, А. И. Рыбаков, Т. Г. Робустова) бұл науқасты аутоинфекцияға жатқызады.
Антиномикоздың негізгі дамуына иммундық жүйе жұмысының бұзылуы әсер етеді. Жалпы факторлардың ішінен иммунитеттің бұзылуына біріншіліқ немесе екіншілік иммунды тапшылық дерттері жатады. Жергілікті факторлар ішінен одонтогендік, стоматогендік, тонзилогендік, риногендік қабынуларды айтуға болады.
Патологиялық анатомиясы. Инфекция кірген жерде арнайы гранулема пайда болады. Саңырауқулақ айналасында лимфоциттер мен полинуклеарлы клеткалар жиналады. Сырт жағындағы жұмсақ грануляциялық қабат плазмалық клеткалармен қатар, фибробластардан тұрады. Осы клеткалар ішінде үлкен көпядролы ксантома тек актиномикозға тән клетка болып есептеледі. Гранулема ортасы бұзылып, ал шет жағындағы грануляциялық тін фиброзға айналады. Сәулелі саңырауқұлақтың өзі ұшы колба сияқты кеңейген жіңішке жіпше.
Актиномикозға морфологиялық өзгерістер организмнің арнайы және арнайы емес қорғануына байланысты. Көптеген жағдайда актиномикозға ірің микробтарының қосылуы үлкен әсерін тигізеді.
Инфекция 1) жалғасу (үласу); 2) лимфа тамырлары; 3) қан тамырлары арқылы тарайды.
С. Ф. Дмитровтың сәулелі саңырауқүлақ друзының „лизис" феноменін ашқаннан кейін лимфа және қан арқылы тарау жолдары түсінікті болды. Бет-жақ аймағында лимфа тамырлары арқылы инфекцияның тарауы көп кездеседі.
Қан тамырлары арқылы инфекция тараса актиномикозбен көбінесе барлық организм уланып, өкпе, бауыр, бүйрек қабынуға шалдығады.
Жіктелуі. Актиномикозды Г. О. Сутеев (1951) 3 түр, К И. Бердигин 4 түрге бөледі.
Ал енді біз Т. Г. Робустованың жіктеуі дұрыс деп түсінеміз, өйткені ол барлық жағдайларды қамтиды; 1) Тері; 2) Теріасты; 3) Теріасты — бұлшықет; 4) Сүйек; 5) Лимфа түйіндері; 6) Сүйек қабы; 7) Кілегейлі қабық; 8) Кілегейлі қабықасты; 9) Одонто-гендік актиномикоз гранулемасы; 10) Көмекей сілекей бездер актиномикоздары.
Клиникасы бойынша актиномикоз екі түрде кездеседі: 1) асқынбаған; 2) асқынған түрі (ірің микробтарымен қоса) болып бөлінеді.
Асқынбаған актиномикоздың клиникасы. Актиномикоздың клиникалық көрінісі организмнің өзіндік ерекшеліктеріне, орналасқан аймағына байланысты.
Жақ-бет аймағындағы жұмсақ тіндерде ауырмайтын немесе сәл ауыратын шектелген инфильтрат пайда болады. Бұл инфильтрат біртіндеп өсіп, шекарасын жоғалтып үлкейіп, „ағаш" тәріздес қатаяды. Пальпация жасағанда ауырады. Инфильтрат үстіндегі тері қызғылт-көк түсті. Дене қызуы сәл көтеріліп, жалпы жағдайы ауырлай түседі.
Бертін келе тері инфильтратқа байланысты қызғылт түске еніп жұқарып „жыланкөз" пайда болады. Жыланкөзден кішкентай ақшыл-сары түйінді сұйық ағады (23-сурет).
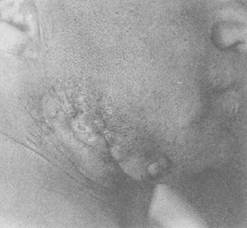
23-сурет. Актинамикоз
Бұл түйіндер сәулелі друз деп аталады. Шамалы уақыттан кейін жыланкөз жабылып, орнында шұқырша қалады. Бұндай процесс көп кешікпей басқа жерлерде (инфильтрат үстінде) пайда болады. Осының әсерінен инфильтрат үстіндегі тыртықтар „көктелген көрпе" тәрізді болады. Клиникасы жараның орналасқан жеріне (топографиясына) байланысты. Мысалы, ауру құлақ-шайнау аймағында болса шайнау бұзылып, ауыз ашылмай қалады. Ал мойында болса бас қозғалысы қиындайды.
Ірің микробтарымен қоса асқынған актиномикоздың клиникасы. Егер актиномикозға ірің микробтары қосылса, бет-жақ аймағында флегмона, абсцесс белгілері көрінеді. Яғни аурудың жалпы жағдайы нашарлап, дене қызуы 40°-қа дейін көтеріледі, әр жерде абсцестер мен флегмоналар пайда болады. Оларды емдегеннен кейін, актиномикоздың клиникасы жоғарыда айтылғандай болады. Айта кететін жағдай, актиномикозға ірің микробтары қосылмағанның өзінде, бұл сырқат өте қатерлі науқас болып есептеледі.
Ажырату диагнозы. Т. Г. Робустованың айтуынша, стационардан тыс, тек 8% ауруға ғана актиномикоз деген диагноз дұрыс қойылады. Бұндай жағдайдың басты себебі, дәрігерлердің актиномикоз клиникасын нашар білуімен қатар, бұл науқас бір көрініспен ғана аяқталады деген болжамда болуында. Осыған байланысты дәрігерлер актиномикозды ақыл тіс артындағы оститтен, жедел және созылмалы остеомиелиттен, одонтогендік теріасты гранулемадан, туберкулез бен сифилистен клиникалық белгілері мен келесі қосалқы әдістемелерге сүйене отырып ажырата білу қажет:
1. Сәулелі саңырауқүлақ шоғын (друзын) микроскоп арқылы анықтау.
2. Жыланкөзден шығатын іріңді жағындыны шыны арқылы тексеру.
3. Д. И. Аснин әдістемесі бойынша актинолизатпен тері-аллергиялық сынақ жасау. Бұл сынау тәсілі: білектің ішкі жағына (оң және сол жағына) тері ішіне 0,3 мл актинолизат енгізіледі. Бақылау үшін одан 8—10 см төмен 0,3 мл ет-пептонды сорпа немесе физиологиялық ерітінді енгізіледі. Сынақты 24 сағаттан кейін оқиды. Егер: 1) теріде тек иненің орны қалса реакцияның жоқтығы (—); 2) сынаған және бақылау орындарында бірдей қызыл түсті кішкене қызару пайда болса, реакция күдікті (+); 3) инъекция жасалған жерде (сынау) әр түрлі көлемді қызғылт түсті эритема пайда болса, реакция бар бірақ әлсіз (+); 4) тері эритемасы ашық-қызғылт түсті, сипағанда ауырса реакцияның болғаны (++); 5) эритема ашық-қызыл болып, тері домбығып ісіп ауырса реакцияның күшті болғаны (+++); 6) актинолизат жіберілген жерге байланыссыз организмде жалпы немесе ошақты өзгерістер болса реакцияның өте күшті болғаны (III).
4. Агарға себу арқылы сәулелі саңырауқұлақты бөліп алу.
5. Биопсия арқылы анықтау.
6. Жалпы қанды тексеру (лейкопения, гемоглобин азаюы. ЭТЖ көбеюі. С реактивтік белок пайда болуы).
7. Комплимент байланысы реакциясын ауру сарысуымен тексеру. Актинолизат антиген болып есептеледі.
8. Рентген сәулесі арқылы тексеру.
42.Бет пен мойынның актиномикозын емдеу кезеңдері мен ерекшеліктері.
Емдеу тәсілдері. 1. Хирургиялық емдеу абсцестермен флегмоналарды ашу, тісті жүлу, ауыз қуысын тазарту (санациялау), ауруға шалдыққан лимфа түйіндерін алу, секвестрэктомия жасаумен шектелуі қажет.
2. Арнайы иммунитетті көтерумен қатар сәулелі саңырауқүлаққа қарсы күрес актинолизат, АПВ актиномицеттік поливаленттік вакцина жіберу керек. Бұл вакцина (Д. И. Аснин, О. Б. Миникер, Т. Г. Сутеев, М. В. Фирюкова) медициналық паразитология және тропикалық медицина институтының актиномикозға қарсы күресу бөлімінде ашылған. Егер актиномикоз организмнің қалыпты қабыну реакциясымен жүрсе, онда емдеу актинолизато-терапия және жалпы нығайту терапиясынан басталады.
Егер актиномикоз гиперергиялық қабыну қалпында басталса, емдеуді жалпы нығайту терапияларынан бастаған жөн. Ағзалар мен жүйелердің қосымша дерттері болмаса емді левамизолмен емдегеннен соң актинолизатотерапияны бастау керек.
Ал, актиномикоз гиперергиялық типтес реакциядан басталса, онда қабынуға қарсы, ферментативтік, инфузиялық, жалпы нығайту, витаминдер В, С, кокарбоксилаза, АТФ терапиялар (2—3 жетіден 1—2 айға дейін) қолданғаннан кейін актинолизатотерапия мен левамизол қолдануын бастау қажет. Актинолизатқа қарсы реакция болса (аурудың жалпы жағдайы нашарлап, ыстығы көтеріліп, дірілдеп-қалшылдаса), онда жалпы терапияны тоқтатпай одан әрі жүргізіп, қашан организм орнына келмейінше левамизол-мен емдеу керек.
Г. С. Сутеева тәсілі бойынша актинолизатты 3 мл-ден жетісіне екі рет, курсына 2,0 инъекция бұлшықетке енгізеді. Осыдан кейін 1 ай демалыс, сонан соң екінші, кейбірде үшінші курстарын жасайды. Клиникалық сауыққаннан кейін профилактика ретінде 10—15 рет актинолизат инъекциясын берген жөн.
Біздің клиникада, актинолизатты тері қабатына жіберетін Д. И. Аснин тәсілі былай жүргізіледі. Бірінші рет білектің іш жағынан тері ішіне жетісіне 0,5—1,0 мл екі инъекциядан; екінші рет 0,5 мл-ден екі рет, ара қашықтығы 6—8 см; үшінші рет бір жерге 1,0 мл, екінші жерге 0,5 мл; төртінші рет 1,0 мл-ден екі жерге; қалған инъекцияны 1,0 мл 2 жерге, курсына 20—25 рет жасау керек. Бұл әдісте тері ішінде актинолизат қоры жиналып, организмге біртіндеп таралуы ем үшін өте қолайлы.
3. Йод препараттарын беру.
4. Қабынуға қарсы емді антибиотиктерді венаға енгізу әдісінен бастайды. Д. И. Асниннің әдісі бойынша 150 мың морфоциклинді тәулігіне екі реттен 10 тәулік венаға енгізеді. Біздің клиникада пенициллиннің новокаинды тұзын немесе кевзолды 1 миллионнан 8—9 тәулік венаға енгізген өте жақсы нәтиже берді. Әрине антибиотиктермен қосып сульфаниламидтерді тағайындау керек.
5. Физиотерапевтік емдер. УЖЖ, лазер, әртүрлі дәрілерді лазеро-электрофорез арқылы енгізген жөн. Осы аталған емдерді қолдану жергілікті нәтиже бермесе, қабынуға қарсы рентгенотерапия қолдану қажет.
Тағы да айта қететін мәселе, жоғарыдағы аталған емдер біріктіріліп қолданылса актиномикоз дертінен құтылуға болады.
43.Жақ-бет аймағы ағзаларының мерездік зақымданулары. Клиникалық көрінісі,
44.Нақтамасы, салыстырмалы нақтамасы.
Мерез бозғылт спирохетадан (трепанома) пайда болатын созылмалы арнайы аурулар қатарына жатады. Спирохета адам денесіне бұзылған ауыз қуысының клегей қабығы арқылы кіреді. Мерез жүре пайда болған және туа пайда болған деп екіге бөлінеді.
Мерез өзінің дамуында 4 кезеңнен өтеді: 1. Инкубациялық (жабық); 2. Бірінші; 3. Екінші; 4. Үшінші кезеңі.
Инкубациялық (жабық) кезеңі бір айға дейін созылады. Бұл кезеңнің уақыты емдеуге байланысты бір айдан аз болуы да мүмкін.
Бірінші кезеңнің басталуы спирохета енген жерде түйін пайда болған уақыттан басталады. Бұны түйінді-қатты шанкр деп атайды. Бірінші кезең 6—7 жетіге созылады. 7—8 күннен кейін лимфа түйіндері үлкейіп дене қызуы көтеріліп, бас, буындар ауырып, организм әлсірейді. Бұл уақытта спирохета палида өте тез көбейіп өседі. Қатты шанкр жараға айналып, 2 жетіден кейін өзінен-өзі жазылады. Кейбір кезде жара орнында кішкене түйін қалуы мүмкін.
Екінші кезең осыдан 6—-8 жетіден кейін басталады. Оның бірінші элементі барлық тері қабатында ішінде суы бар қызылша бөртік пайда болудан басталады. Лимфа түйіндері үлкейеді. Сулы бүршік ішінде мыңдаған спирохета пайда болады. Осы кезең ете жұқпалы қауіпті болып есептеледі. Осыдан кейін екінші мерез өзінің жабық кезеңіне айналып барлық белгілері төмендейді. Бірақ, серологиялық реакция әрқашан оң нәтиже көрсетеді. Екінші мерез 2—4 жылға созылады.
Үшінші кезең немесе гумма мерезі 6—7 жылдан кейін басталады. Бұның бірінші элементі гумма (мерез түйіні) болып есептеледі. Мерез түйіні қаттылау-майысқақ, қызыл-күрең түсті. Бұл тері немесе кілегейлі қабық астында орналасып, кейін түйін ортасында өзек пайда болады. Өзек кілейлі суланып басқа тіндерден бөлініп шығады, яғни түйін ортасында жара пайда болады. Ол терең, жан-жағы тегіс, қатты, ойық (кратер) тәріздес. Түбі терең мұз астындай жалтылдап жатады, кейбірде жара түбінде грануляция болады. Жара ауырмайды.
Бет-жақ сүйегінің ішінде мерез мұрын сүйегінде көп кездеседі. Мұрын сүйегінің қабынып жоғалуына байланысты оның формасы ер тәріздес өзгереді, яғни мұрынның орта бөлігі төмен түседі.
Ауыз қуысында гумма әдетте таңдай сүйегінде орналасады. Қабынуға байланысты таңдай сүйегімен қатар кілегей қабығы да жойылып ауыз қуысы мұрын қуысымен жалғасады. Осыған байланысты таңдайда жоғарыда айтыл-ған симптомдары бар жара пайда болады да, дауыс үні бұзылады. Осындай дауыстың өзгеруін қазақ маңқа деп атай-ды (24-сурет).
Мерез ауруын тиісті мекемелерде емдегеннен кейін, бет жақ хирургтері осы аурудан кейін пайда болатын ақаулар мен деформацияларды емдейді.
III деңгей
1. Жақ-бет аймағы ағзаларының туберкулездік зақымданулары. Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы. 2. Жақ-бет аймағы ағзаларының туберкулездік зақымдануларын емдеу кезеңдері мен ерекшеліктері.
ТУБЕРКУЛЕЗ
Туберкулез микобактериясы немесе Кох туберкулез таяқшасы арқылы пайда болатын созылмалы арнайы қабыну. Қазіргі көптеген авторлар (А. А. Лимберг. П. Львов, Ю. И. Бернадский т. б.) бет-жақ аймағында кездесетін туберкулезді, организмнің жалпы туберкулезбен улануының жергілікті түрі деп есептейді.
Дегенмен Воробьев (1904), біздің клиниканың (1965, 1977) деректері бойынша бет-жақ аймағында лимфа түйіндері туберкулезге бірінші рет шалдығады.
Инфекция лимфа, қан тамырлары, дем алу, асқазан жолдары және жанасу арқылы таралады.
Клиникасы. Туберкулез бет-жақ аймағында үш түрлі болып кездеседі: 1. Люпоидты туберкулез немесе жегі; 2. Колликвативті туберкулез немесе скрофулодерма; 3. Мыңдаған жара (миллиярно-язвенный) туберкулезі.
Кәдімгі жегі. Әдетте мұрын, бет, жоғарғы ерін терілерінде 7 0% дейін, ал ауыз қуысының кілегейлі қабығында 30%-ке дейін кездеседі. Ең әуелі мұрынның кілегейі қабығында орналасып содан соң теріге тарайды. Мұрын кілегейлі қабығының астында түсі қызыл-сарғыш, ауырмайтын, үсті эпидермиспен жабық, шетке қарай өсуге бейім кішкентай тары дәні тәріздес түйіндер (люпома) пайда болады. Диаскопия жасағанда төмпешік сарғыш түсті (Алма қойыртпағы симптомы). Зондпен басқанда түйін жеңіл бұзылады (Поспелов симптомы).
Кәдімгі жегі өзінің дамуында 4 кезеңнен өтеді: 1. Инфильтративті (жиналу); 2. Түйінді (төмпешікті); 3) Жаралы; 4. Тыртықтану.
Скрофулодерма. Теріасты май шелінде түйін пайда болады. Ол біртіндеп жұмсап, терімен байланысьш жараға айналады. Бұны қысқаша сары жара деп атайды. Бұл мойында, төменгі жақ астында, бетте, құлақ қалқанында орналасады.
Мыңдаған жара туберкулезі. Бұның бірінші элементі бірнеше ондаған кішкентай тары дәні секілді түйіндер ауыз қуысының кілегейлі қабығында пайда болып, олар тез арада бірімен-бірі қосылып жараға айналады. Жараның түбінде және айналасында көптеген әлі жараға айналмаған туберкулез түйіндері болады. Оларды Трель нүктесі деп атайды. Жара өзінің орналасқан жерінің түрін қабылдайды да, тереңдігі тек кілегей қабықтың деңгейінен шықпайды, яғни таяз болып, жан-жағы желініп жараның үстіне құлағандай болады. Жара қатты ауырады, әсіресе тамақ жегенде, шайнағанда.
Сүйек туберкулезі көбінесе жоғарғы жақ сүйегінде, төменгі жақ сүйек төмпешігінде бет сүйегінде орналасады. Сүйек туберкулезінің бірінші элементі жыланкөз болып есептеледі. Грануляциясы аз, одан аздап әдетте майда түйінді сүйық ірің ағады. Аймағындағы тері көгеріп жұқарады да сүйекпен жабысады. Бір жыланкөз жабылып, одан кейін екінші жерден шығып осы процесс бірнеше рет қайталанады. Жыланкөзді зонд арқылы тексергенде сүйектегі кішкене шұңқырды сезуге болады. Рентгенограммада сүйектің аздап бұзылып, аймағы қарайып, шұңқыр ортасында майда секвестрлер көрінеді. Егер сүйек туберкулезіне ірің микробтары қосылса, оның клиникасы жедел остеомиелитке ұқсайды.
Туберкулезбен ауырған науқастарды арнайы диспансерлерге жіберіп диагнозын анықтау қажет.
Емі. Бет-жақ туберкулезін белгілі туберкулез емдейтін мекемелерде емдейді. Ал, хирургиялық емдеу бет-жақ хирургиялық бөлімшелерде жүргізіледі. Олар туберкулезді емдегеннен кейінгі ақаулар, тыртықтар, деформациялар.
3. ЖИТС-тің ауыз қуысындағы көріністері. Клиникалық көрінісі, Нақтмасы, салыстырмалы нақтамасы. 4. ЖИТС-тің ауыз қуысындағы көріністерін емдеу кезеңдері мен ерекшеліктері.
ЖИТС симптомы және АИТВ –инфекциясын емдеу
ЖИТС – жұқтырылған иммун тапшылығы синдромы, немесе АИТВ - адамның иммун тапшылығы вирусы, онкологиялық аурудан кейінгі ең күрделі ауру және қазіргі уақыттағы кезге ем қонбайтын ауру болып табылады.Қазіргі заманға сай медициналық құралдардың көмегімен ғана
АИТВ бар адамның өмірін жеңілдетіп, ұзартуға болады.
ЖИТС - екінші инфекциялық және ісікті үрдістердің дамуына байланысты, организмнің иммунды жүйесі мен полиморфты клиника картинасын зақымдаумен сипатталатын вирусты ауру. Бұл иммунды жүйе функциялары мен әртүрлі клиникалық белгілері жинағының бұзылуымен сипатталатын, баяу өршитін инфекциялық ауру. ЖИТС вирусының ДНК-сы адамның геномында ең кемі үш жыл болуы мүмкін. АИТВ жасушалық элементтерінен айрылған, қан плазмаларында да өзінің тыныс-тіршілігін ұзақ уақыт сақтайды. Инфекцияның шприц арқылы берілу жолының ерекше «өнімділігі» осыған байланысты болуы ықтимал. ЖИТС 20 ғ. шамамен 50 жылдарында Орталық Африкада пайда болған, осы жерден Кариб өңіріндегі елдерге, Гаитиге және содан кейін АҚШ-қа және Еуропаға таралды деп есептелгеніне қарамастан, бұл ауру алғаш рет 1981 жылғы көктемде Калифорнияда (АҚШ) анықталды.
Дәрігерлер осыған дейін шала туған балалардан, туа біткен ақаулық ретінде ғана кездесетін, белгісіз ауруды анықтайды, бұл аурудан кезінде ересек адамдар иммун тапшылығынан зардап шегетін болған. Дәрігерлер осынау науқастарда иммунитетінің төмендеуі туа бітпеген, қайта жетілген жасында жұқтырылғанын анықтаған. Сондықтан да ауруды ЖИТС – жұқтырылған иммун тапшылығы синдромы деп атай бастаған. ЖИТС –тің вирусы ауру анықталған соң 2 жылдан кейін ғана анықталған және АИТВ – адамның иммун тапшылығы вирусы деп атаған.
ЖИТС-тің этиологиясы
ЖИТС-тің қоздырушысы, кез келген басқа да вирус секілді, рибонуклеинді сілтісінің генетикалық ақпаратын тасымалдаушыдан (РСТ) тұратын, вирус болып табылады. АИТВ (адамның иммун тапшылығы вирусы) адам организмінің жасушасына келіп түскен кезде, кері транскриптаза деп аталатын, вирусты фермент, оған дезоксирибонуклеинді сілті молекуласы сәйкес келетін, матрица ретінде, осы РНК бойынша синтездейді (ДНК). Бұдан кейін ДНК адамның лимфоциттер ядросына өтіп, ДНК хромосомына барып түзіледі және жаңадан вирусты бөлшектердің пайда болуына негіз болатын қызметін атқарады. Негізгі немесе классикалықтан басқа, ЖИТС-пен ауыратын адамдағы қоздырушының АИТВ тағы да 2 түрлері – АИТВ – 2 және АИТВ – 3 деген түрлері бөлініп көрсетіледі. Осынау вирустардан туындайтын ауру жеңілірек өтеді. Оның үстіне АИТВ – 3 бірқатар тұтастай сипаты бойынша, адам бойында ЖИТС вирусының арғы тегінде болған және жасыл мартышканың бойынан анықталған, ретро-вирусқа жақындайды. Калифорния университетінің ғалымдарымен, АИТВ –да мутациялық белсенділігінің, (вирустың тұқым қуалап өзгеруі) ең белсенді вирус - тұмау вирусынан 5 есеге жуық асып түсетіндігін анықтаған. Бұл - емдеу мен алдын алу әдістемесін әзірлейтін, медиктер мен тәжірибе сынамасын жасаушылардың алдында, тиімді вакцина жасауы кезінде, үлкен қиыншылық туғызады.
ЖИТС –тың вирустары, қайнатқан кезінде 1 минуттан кейін қырылады, күн сәулесі мен тоңазытуға төзімді келеді.
ЖИТС –ті жұқтыру жолдары
Инфекция қоздырушысының көздері ауру не вирус тасымалдаушы адам болып табылады. Вирус қаны, ұрығы және қынаптық секреті арқылы беріледі.
ЖИТС-ті жұқтырудың негізгі жолдары:
· жыныстық (жұқтырылған серіктеспен қынаптық не анальды қатынас жасау),
· трансфузионды ( қанды және оның препараттарын құю кезінде),
· дәрілік заттарды не есірткілерді залалсыздандырылмаған шприцтермен ішкі көктамырға енгізу, залалсыздандырылмаған медициналық құрал-саймандарды, маникюрлік аспаптарды пайдалану.
· трансплантационды (органдар мен ұлпаларды орын ауыстырып салу кезінде),
· трансплацентарды (пациент арқылы анадан балаға).Жұқтырылған анадан 50% жағдайда АИТВ жұқтырылған бала туады. Осылардың көпшілігі өмірінің алғашқы айы ішінде шетінейді.
· теориялық жағынан тұрмыстық жолмен (өткір бритва, тіс щёткісі, акупунктурға арналған инелер, тамақ өнімдері және т.б.) ЖИТС-ті жұқтыруы мүмкін деп пайымдалады, алайда бұл, қан сорғыш насекомдармен (масамен, бүргемен, битпен және басқаларымен) таралу ықтималдығы секілді, әзірге іс жүзінде расталмауда.
Сонымен бірге еркектермен және әйелдермен симптомсыз вирус тасымалдаушысы болуының көптеген дәлелдері алынды, бұл жыныстық қатынас кезінде инфекцияның таралуына ықпал етеді.
ЖИТС вирусының, жыныстық қатынас жасау кезінде, жұқтырылған қанды құю және қанмен жұқтырылған құрал-саймандар, заттар арқылы, анадан ұрыққа берілуі жүзеге асады.
Кейбір венериялық аурулар (мерез, генитальды ұшық), АИТВ-инфекциясын жұқтыру ықтималдығын елеулі түрде ұлғайта отырып, жыныс органдарында жараның пайда болуымен білінеді.
Басқадай венериялық аурулар жыныстық органдардың қабынуына (гонорей, трихомониаз, хламидиоз, цитомегаловирус) және организмнің қорғаныштық күшін төмендетуге ықпал етеді, бұл да жыныстық қатынас жасау кезінде АИТВ –ның берілу тәуекелдігін ұлғайтады. ЖИТС-ті жұқтырудың көтеріңкі тәуекелді топтары: гомосексуалистер, бисексуалистер, жезөкшелер, нашақорлар, венериялық ауруға шалдыққан аурулар.
Аурудың клиникалық өтуі
АИТВ иммунитеттке жауапты, қан жасушалары лимфоцитті зақымдайды. Осыны ұғына отырып, ЖИТС-тің симптомын – оларда иммунитеттің төмендеуі аясында, кез келген аурудың симптомы болуы мүмкін екендігін көз алдыңа оңай елестетуге болады.
ЖИТС-тің жасырын кезеңі 3 айдан 15-18 жылға дейін болады, оның үстіне жыныстық жұқтыру кезінде, әдетте қан құю кезіндегіден қысқа болады. АИТВ жұқтырған адамдардың 50% -де, жұқтырған кезінен бастап 2-4 аптадан соң-ақ, 2-10 күн ішінде, тамақ баспасының, лимфожүйесінің, бауырының, көкбауыр талағының ұлғаюымен, қалтырауымен сипатталатын, хал-жағдайы байқалатындығын бақылау жасау айғақтап отыр.
Жұқтырғаннан кейін бірінші айының соңына қарай қанында, иммуноферментті талдама әдісімен анықталатын, вирусқа дене қарсылығы анықталады. Бұл кейде жылдарға созылатын, жасырын кезеңмен алмасатын, манифесті хал-жағдайы. Аурудың осы сатысының бірден бір клиникалық білінуі, лимфожүйесінің ұлғаюынан болуы мүмкін. ДДҰ сарапшылары, 1,5 айға созылатын, лимфожүйенің бір жүйесіне (шап ауруынан басқа) қарағанда, 1 лимфожүйеден артық ұлғаюын АИТВ инфекциясына күдікті деп санайды.
Ең артқы, бұғана астындық, шынтақтық, қолтықтық лимфожүйелердің жай-күйіне ерекше назар аударылады.
Жасырын кезеңі, әсіресе түні бойына, қатты терлеу, денелік белсенділігінің күрт кемуі аясында, лимфожүйесінің алмасып отыратын ұлғаюымен не үздіксіз қалтырауымен (температурасы 38- 40 °С ) белгісіз этиологияда аяқталуы мүмкін. Науқаста дене салмағын жоғалтуы (бір айдың ішінде 10 кг және одан да көп),сондай-ақ алмасып отыратын не үздіксіз диарея (іш өту) жиі өршиді.
Демігуі, жөтелуі, терінің қабынуы, қылшықты фолликулдің қабынуы, микоздың таралған түрлері, шашының теңбілді түсуі және басқалары болуы мүмкін. Осы кезеңде қанында (ЖИТС-тің - алдында деп аталатын) организмді инфекциядан қорғауға жауапты, құрауыштардың құрамы өзгереді.
АИТВ-нің өзі, организмнің иммундық жүйесінің жетімсіздігі ретінде білінетін, ауыр инфекциямен не жаңадан пайда болып өршуімен көрініс беруі мүмкін. ЖИТС-пен ауыратын адамдарда көбінесе әдеттен өзге қоздырғыштардан туындайтын, өкпенің қабынуы (пневмония) (50-60% дейін) жиі кездеседі, бұл ауру бұрыннан бар емдеу әдісіне төзімді келеді және өте тез өлімге әкеліп ұшыратады. ЖИТС-пен ауыратын адамдардың әрқайсысына жуығында менингит, энцефалит, бас миының ісігі, өте тез өршитін ақыл-есінің кемдігі түрінде орталық жүйке жүйесінің зақымдалуы байқалады. Науқастардың 30% жуығында әдеттен өзгеше қоршауында қалатын (басы, беті, мойыны денесі, ауыз қуысы, перианальды тұсы) Капоша саркомы түрінде (терісі мен ішкі ағзаларында қан тамырларын жалғастыратын ұлпалардың ісігі) терісі мен сілекейлі қабықшасының зақымдануы мен лимфатикалық жүйелер мен ішкі ағзалар үрдісіне тарту және агрессивті түрде өтуі байқалады.
Жекелеген науқастарда ЖИТС-тің симптомдары кең таралған кандидоз не криптококкоз, басқа да вирусты зақымдауларды, мысалы, терінің кәдімгі ұшығының, сілекейлі қабықшасының, өкпенің, ішек жолдарының созылмалы вируспен зақымдануы анықталады.
АИТВ-1 жұқтырған кезден бастап өлімге ұшырағанға дейінгі сырқаттанудың орташа ұзақтығы орта есеппен 13-15 жыл құрайды. Кейбір науқастар мезгілінен едәуір ерте өледі, жекелеген пациенттер 20 жылдан астам өмір сүреді. АИТВ-2 жұқтырған кезінде ауру едәуір баяу өршиді.
ЖИТС-тің симптомдары:
· Ұзақтығы 1 айға созылатын этиологиясы анықталмаған қалтырау;
· Қатты құрғақ жөтелу;
· 1 айдан астам бойына 2 және одан да көп топтарда лимфожүйенің (шап ауруынан басқа) ұлғаюы;
· Салмағының күрт және себепсізден азаюы;
· Ұзақ уақыт бойына диарея (1-2 айдан астам);
· Басының жиі ауруы;
· Жалпы әлсіздігі, жадысы мен еңбек қабілетінің төмендеуі, қатты шаршауы;
· Ауыз қуысының шырышты қабығының қабынуы, ақшыл қалдық қақтар, жаралар;
· Көз көруінің түсініксіз төмендеуі және көзінің көрмеуі;
· Өкпенің қабынуы, стандартты терапияға төзімділігі;
· Түнде қатты терлеуі;
· Бронхиальды және өкпе кандидозы;
· 1 айдан астам уақыт бойына ұдайы жөтелуі;
· Бұрын сау адамның ақыл-есінің кемуі;
· Бас миының лимфомасы;
· Бұдан басқа да ауыр аурулары.
· ЖИТС симптомы көбінесе лимфатикалық жүйесінің ұлғаюы арқылы білінеді.
Егер сіздің бойыңызда осында жазылған симптомдардың бірі пайда болса, бұл сіздің бойыңызда ЖИТС бар деген сөз емес. Бұл симптомдардың АИТВ –мен ешқандай байланысы жоқ. Басқадай көптеген аурулардан туындауы мүмкін, сізге тек қана дәрігерге көрінуіңіз және осының себебін ақықтауыңыз керек. Адамның иммун тапшылығы вирусын жұқтырған кезде ЖИТС-тің симптомдары, егер организмі әлсіз болса немесе бірнеше ай, тіпті жыл бойына жасырын түрде болса, ауру өткір күйінде өтуі мүмкін. Сондықтан да уақытылы жасалынған талдама мен емдеу, осы ауруды ілестіріп әкететін, апатты зардапты болдырмауы мүмкін.
ЖИТС диагностикасы
Диагнозды қою кезінде, науқастың ауруына (эпидемиологиялық анамнез) және аурудың клиникалық картинасына дейінгі тыныс- тіршілік жағдайы мен өмір сүру дағдысы туралы мәліметтер маңызды рөлге ие. Алайда көптеген жағдайда ерекшелік түрде серологиялық және вирусологиялық зерттеу жүргізбейінше, диагноз қою мүмкін емес. Дегенмен, егер анамнез бен аурудың картинасы ЖИТС-пен ауырады деп күдік келтіруге мүмкіндік берсе, онда науқас, осыларды жұқтырғаннан соң бір айдан кейін –ақ науқастардың 80-90% анықталатын лимфопатикалық вирустар мен оған дене қарсылығын анықтауға тексеріліп қаралуға тиіс.
Ерекшелік түрде дене қарсылығын анықтауға қан талдамасын тапсыруы қажет. ЖИТС анықтаудың негізгі критерийлері, лимфоциттер санын 210к/мл деңгейге дейін азайту болып табылады.
ЖИТС-ке талдаудың зертханалық әдістері :
· вирусты бөліп шығару
· АИТВ-ға дене қарсылығын анықтау
· АИТВ антигендерін анықтау
АИТВ-ға дене қарсылығын анықтаудың әдістері:
· Иммуноферментті талдама
· иммуноблотинг
· иммунофлюоресценция
· радиоиммунопреципитация
· агглюцинация
АИТВ-ны емдеу.
Емдеудің ерекше түрдегі әдістері әзірленіп жасалмаған, оппортунистік инфекциялар мен Капоша саркомын емдеу жүргізіледі.
ЖИТС –ті емдеуге арналған дәрілік заттарды мыналарға бөлуге болады:
· этиотропты
· патогенетикалық
· симптоматикалық
Антивирусты препараттар қолданылады, осылардың ішінде неғұрлым тиімдірегі, азидотимицин (АЗТ), иммунды ынталандырғыш заттар болып табылады. Дүние жүзіндегі медиктердің қолданып отырған зор күш-жігеріне қарамастан, ЖИТС дамитын симптомымен ауыратын науқастар 2 жылдан аспайтын өмір сүреді.
ЖИТС –ті емдеудің қолданылатын препараттары мен тәсілдерінің жеткілікті санына қарамастан, АИТВ терапиясының нәтижелері, қазіргі уақытта толықтай сауалып кетуіне әкелмеуде. Емдеу әдістерінің барлық кешені сауалып кетуін қамтамасыз етпеуде, тек қана клиникалық көрісіпен білдірілуін бәсеңдетуге, науқастың өмірін ұзартуға ғана қол жеткізілуде.
ЖИТС проблемасы өзін одан ары қарай зерттелуін қажет етеді.
ЖИТС-тен қорғану шаралары мынадай:
· әлеуметтік, мемлекеттік және халықаралық – және эпидемияға қарсы іс-шаралар,
· жеке басының, жеке дара қорғану шаралары.
ЖИТС ауамен және күнделікті тұтыну заттары арқылы берілмейді, сондықтан да осындай науқастарды оқшаулаудың қажеті жоқ, алайда олардың сексуалды белсенділігін шектеу, донорлығын (ұрығын, қанын, ауыстыратын органдарын) болдырмау қажет. Заңнамада АИТВ-инфекциясын біле тұра жұқтыруына қылмыстық жауапкершілік көзделген. Арнайы Заңда адамдарды куәландырудың және профилактикалық байқаудың тәртібі белгіленген, науқастарды әлеуметтік қорғау шаралары көзделген. Мысалға, ЖИТС вирусын жұқтырған деген желеумен, оны жұмысқа қабылдаудан бас тартуға не жұмыстан шығаруға болмайды. Егер жұқтыру медициналық мекемеде орын алса, зейнетақымен қамсыздандыру белгіленеді. Емдеу орнына тегін барып-қайтуына жолақысы беріледі, дәрі-дәрмектер тегін босатылады, 14 жасқа дейінгі балалары бар ата-аналарға уақытша еңбекке жарамсыздық жәрдемақысын төлеу арқылы, стационарда болуына мүмкіндік беріледі. АИТВ-ға дене қарсылығына елімізде алдын ала дайындалған барлық қанға зертханалық тексеруді ұйымдастыру, ЖИТС-тің алдын алудың жалпымемлекеттік екінші маңызды шаралар болып табылады. Алдын алуда қанды алу және оны қайта құю кезінде бір жолғы пайдалану жүйелері мен дәрілік препараттарды енгізуге арналған бір жолғы шприцтерді пайдаланудың да маңызы кем емес.
АИТВ қалйша берілмейді
Адамның иммун тапшылығы вирусы тұрмыстық жолмен берілмейді. Бүлінбеген терісі вируске табиғи кедергі болып табылады, сондықтан да АИТВ-ның қол алысып амандасқанда, құшақтасқанда берілуі мүмкін болмайды. Егер бір адамның да және сонымен қатар екінші серіктес адамның да қолында қан ағатын жарақат болып, қол алысып амандасқан кезде, оның теориялық тәуекелдігі пайда болады. Адамның иммун тапшылығы вирусы гигиеналық заттар арқылы (киімдер, төсектік жамылғылар, сүлгілер) берілмейді, себебі инфекция бірнеше минут ішінде қоршаған ортада қырылып жойылып кетеді. Осындай себеппен АИТВ –ның қан сорғыш насекомдардың шағып алуы арқылы берілетіндігі туралы теория сын көтермейді. Біріншіден – бұл насекомның организмінде өмір сүре алмайтын адамның вирусы, ал екіншіден – маса адамды шағып алған соң осының алдындағы құрбандығын қанын емес, өзінің сілекейін шығарып тастайды. Бұдан басқа, масаның осының алдында нені шағып алғанын айтпағанның өзінде, масаның сілекейі адамның қан жүретін тұсына түспейді.Адамның иммун тапшылығы вирусы моншада, бассейнде, ваннада берілуіне жайында АИТВ – ның суда өмір сүре алмайтындығын айтқан жөн. Алайда бассейндегі суда өтіп кететіндей қорғалмаған жыныстық қатынас жасау кезінде, әрине, құтқара алмайды, сондықтан да жұқтыруы ықтимал. Көптеген еңбек көздерінде сүйісу арқылы ЖИТС-ті жұқтыру болмайтындығын көз жеткізе түсініктеме берілгеніне қарамастан, көптеген адамдар әлі күнге дейін АИТВ-жұқтырылған адаммен сүйісуге және басқа да денелік жағынан қатынас жасауға қорқады. Іс жүзінде АИТВ жұқтырылған адамның сілекейінде вирустың болмашы мөлшері болады, ал осындай жолмен жұқтырудың болуы үшін екі литрден астам сілекей қажет болады. Кіргізетін жыныстық қатынас жасаудан басқа, тек қана сүйісу ғана емес, сонымен бірге АИТВ жұқтырылған серіктеспен кез-келген қатынас жасау тіптен қауіпсіз. Құшақтау, аймалау, өзара мастурбация мени петтинг жасау жұқтыруға әкелмейді. Бір аяқ-табақты пайдалануға,бір төсекте ұйықтауға болады, «қанға қан араласатын» тікелей қатынастан және презервативті пайдаланбастан,кіргізіп жыныстық қатынас жасаудан басқасының, бәріне болады.
ЖИТС МОО аға медбикесі Р.Меңдалиева.
5. Пародонт ауруларын кешенді емдеуде қолданылатын хирургиялық әдістер
Парадонт ауруларын комплексті емдеу әдістерінің ішінде хирургиялық әдіс басты орын алады. Сондықтан үстіміздегі ғасырдың 60—80 жылдарынан парадонтитті хирургиялық жолмен емдеу кеңінен қолданылып келеді. Хирургиялық әдіс қызыл иек-тегі орнына келтіру, тіс-иек, тіс-сүйек қалталарын жойып, осы қалталардан аққан іріңді тоқтату үшін және жақ сүйектің қырын орнына келтіріп, тістердің тіс ұясында қозғалмауы үшін қолданылады. Дер кезінде жасалған операцияның нәтижесі жақсы әрі ұзаққа созылады. Терапиялық әдістермен емдеуден кейін кілегей қабықтың тіс қалталарына қараған бетінде ойдым-ойдым қабынған жерлер қалады. Оларды тек хирургиялық әдіспен ғана жоюға болады.
Хирургиялық емді қолданар алдында жақ сүйек қырының анатомиялық және физиологиялық ерекшеліктеріне назар аудару керек: қызыл иекте жұмсақ ет аз, жақ қыры бұзылып төмендеген, ал тіс ұясы мен ұялар арасындағы сүйектер де жоққа тән, осыған байланысты тіс босап, қан айналысы бұзылады. Тіс-иек, тіс-сүйек қалталары неше түрлі микробтармен, ас қалдықтарымен зақымданып, адам көбіне жүрек, өкпе, бүйрек ауруларымен ауырады. Осы айтылғандарды ескере отырып, дәрігерлер науқасты операцияға жан-жақты даярлайды.
Операцияға дайындау жұмысы мыналардан тұрады:
1. Науқас адам міндетті түрде терапевтің кеңесінен өтуі қажет. Ал керек болған жағдайда басқа мамандармен кеңесіп, олардың қорытындысын дайындық жоспарына енгізеді.
2. Стоматолог-терапевт, стоматолог-ортопед кеңестері мен терапевт мамандардың емдеу жоспары, сондай-ақ стоматолог-хирург жоспары бірін-бірі толықтыруы тиіс.
3. Хирургиялық әдіс ауыздың іші-сыртын толық тазалағаннан (санациядан) кейін қолданылады. Ол үшін: а) кариес пен пародонтит болған тістерді емдеп, жақсы пломба қойылуы; б) қызыл иек-тіс, тіс-сүйек қалталарын тазалап, тіс түбірінің үстіңгі және астыңғы қабатында пайда болған тастардан тазартып, антисептиктермен жуылуы; в) тіс түбірін, және III, IV дәрежелі қозғалатын тістерді алу; г) барлық терапевтік әдістерді қолдана отырып ауыз-дың уылуын жою керек.
4. Жоқ тістердің орнын иммедиат (алмалы-салмалы) протезбен толтырып, қатты қозғалатын тістерге шина протез жасау қажет.
5. Аурудың түнгі үйқысының тыныш болуын қадағалап, қажет болса ұйықтататын дәрі беру керек.
Операция алдында бір сағат бурын қобалжуды басатын әдістер (нремедикация) қолданған жөн. Ол үшін кіші транквилизаторлар: ндаксин, триоксазин, седуксен қолданған дүрыс.
Операция жасарда оның көлеміне, ауыр-жеңілдігіне қарай жансыздандыру әдісін белгілейді. Әдетте, ауырған жерді жансыздандыруға 2% новокаин, 2% тримикаин, 1% лидокаин, ал кей жағдайда наркоз қолданылады.
Қазіргі хирургиялық әдістерді үлкен үш топқа бөлуге болады. I. Ол қызыл иек (гингивальная) хирургиясы;
1. Тіс-иек, тіс-сүйек қалталарын қасықшамен тазалау (кюре-іаж);
2. Қызыл иекті тілу (гингивотомия);
3. Қызыл иекті сылып тастау (ггингивоэктомия);
II. Қызыл иек клегей қабығының (мукогингивальная) хирурги-сы;
1. Ауыздықты тілу (френулотомия);
2. Ауыздықты сылып алу (френулоэктомия);
3. Ауыздың кіреберісін жасау (формирования полости рта); Жамау операциялары:
1. Қызыл иек кенересін кілегей қабықпен көмкеру;
2. Парадонтты орнына келтіру үшін жасалатын қүрақ (жамау) операциялары.
Қызыл иек (гингивальная) хирургиясы. Тіс-иек, тіс-сүйек қалталарын қасықшамен тазалау (кюретаж).
Тіс-иек, тіс-сүйек қалталарын қасықшамен тазалау қалта тереңдігі 4 мм-ден асқанда қолданылады. Бүл операцияны жасайтын арнаулы аспаптар комплексі медицина заводтарында дайындалады.
Аспаптар қүрамына имек ілгіш, көтергіш, астауша (кюретки), түрпі, бурышты көтергіш тәрізді аспаптар кіреді.
Операцияның негізгі мақсаты — патологиялық қызыл иек және тіс-сүйек қалталарын жою. Мұны орындау үшін біріншіден, қызыл иектің үстіңгі және астыңғы жағында жиналған іріңді тұнбаларды қалдырмай алып тастап, екіншіден — бұзылған тіске жиналған тастарды (қақты), жұмсақ түйір еттерді, қызыл иек және тіс-сүйек қалталарына қарай өскен эпителийдің өскінін алып тастау керек (52-сурет).
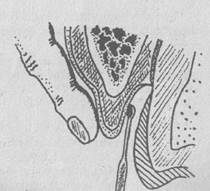
52- сурет. Патологиялық қалтаға кюретаж жасау операциясы (жоба).
Сонда операциядан кейін жарақатты таза ет пен сүйек қана қалады. Сөйтіп, бұл араларға қан келіп, ол ұйығаннан кейін қатты етке айналады да, тіс цементімен біргіп қалталар жоғалады. Алайда мұндай операцияны қабыну процесі асқынғанда жасауға болмайды. В. Е. Крешкина 1973 жылы бул операцияның басты негізгі төрт принципін атады. Олар: 1. Операция жасалатын жерді жансыздандыру;
2. 2—3 тіс қалталарын ғана тазалау;
3. Сау ет пен сүйекке аса уқыпты болып, оларды сақтай білу;
4. Таза сау тіс қалталарына толған қанды іріңді түрлі биологиялық дәрі-дәрмектермен залалсыздандыру.
Бул операцияның мынадай артықшылықтары бар: а) оңай, б) жеңіл, в) аспаптар жеткілікті; г) аурудан тез арада жазылуға болады.
Қызыл иекті сылу (гингивотомия). Бұл операцияда қызыл иек қалтасын кесіп алып, тіс айналасын қасықшамен тазалайды. Операцияны мынадай көрсеткіштер бар кезде жасайды: а) тар және терең, біржақты тіс қалтасы болғанда; б) дара, 1—2 тістің парадонтальды іріңді тіс-иек қалталары болғанда. Операцияны мына жағдайда жасауға болмайды: кең және терең тіс-иек және тіс-сүйек қалталары болғанда.
Операция жасау техникасы. Тиісті әдістер арқылы операция жасайтын жерді жансыздандырғаннан кейін, тіс өсімен параллельді қызыл иек қалтасын түбіне дейін кеседі. Осыдан кейін сүйек тазалайтын қасықшамен толған грануляцияны —тіс іріңдерін өте үқыпты түрде тазалау керек. Қалта орнын антисептиктермен жуған соң, кесілген қызыл иекті кетгут жібімен тігеді. Тігісті қорғаныш-байлағышпен қорғайды.
Бұл операцияның кемшілігі: а) операция жасаған жер жақсы көрінбейді; б) қызыл иек еттері операциядан кейін жетіліп, дұрыс жазылмайды.
Қызыл иекті кесіп алып тастау (гингивоэктомия). Бұл операцияның негізгі мақсаты — қызыл иек қалталарын кесіп тастаумен қатар, қасықшамен тіс айналасын тазалау. Операцияның екі түрі бар. Ол: қызыл иекті жеңіл кесіп алу және қызыл иекті түбімен кесу.
Жеңіл кесу —тіс-иек қалтасының екі жағынан түбіне дейін кесіп, қызыл иектің іріңді етін алып тастауға арналған операция. Қалталардың тереңдігі бірдей еместігіне байланысты кесу жолы тузу емес, толқын тәріздес болады. Операция жасалатын жерді тиісті әдіспен жансыздандырғаннан кейін, қалталардың екі жағынан түбіне дейін және иектің қызыл іріңді етін кесіп алып тастайды. Тіс-сүйекке және тіс-сүйек қалталарына „соқыр" кюретаж жасалады. Оның себебі, бүл операцияда тек тіс-иек қалталары кесіліп алынады. Операцияны қорғаныш-таңғыш салумен тіреді (53-сурет).
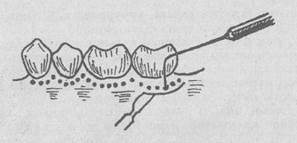
53- сурет. Қарапайым гингивоэктомия (жоба).
Бұл операцияның кемшілігі де өткен екі операциядағыдай, бірақ артықшылығы — тіс-иек қалтасын бірден жояды.
Қызыл иекті түбімен сылып тастау. Бұл тәріздес операциялардың негізгі мақсаты — тіс-иек, тіс сүйек қалталарын алып тастау және жақ қыры басының тігінен кемуін көлденеңінен кемуге айналдыру.
Жасалу әдісі: операция жасалатын жерді жансыздандырғаннан кейін, тіс өсіне параллель екі тілік тіледі. Бірі — операция жасалатын орынның алдыңғы, екіншісі артқы шекарасынан жасалады. Кесу тереңдігі тіс қалталарының түбіне дейін жетеді. Осыдан соң сілген жердің төменгі жағын көлденеңінен кесіп қосады. Содан кейін қызыл иектің кілегей қабығын алады. Барлық қалталардың іші-сыртын тазалап, жақ қырының басын бор машинамен алып, тінен семуді көлденең семуге айналдырады. Операцияны орғаныш-таңғыш салумен бітіреді. Бұл операцияның кемшілігі — операциядан кейін тістердің мойны ақсиып көрініп, адам сөйлегенде, ас жегенде көзге түсетін косметикалық кемшілік пайда болады.(54-сурет).
54- сурет. Радикалды гингивоэктомия.
Ауыздың кілегей қабық құрағын пайдаланып жасайтын операциялар. Бұл операциялар қызыл иек және тіс-сүйек қалталарын жою үшін, қызыл иек ернеулерін толтырып көмкеру үшін, бұзылған жақ-иектің анатомиялық ұүрылыс өзгерісін қалпына келтіру үшін жасалады. Кілегей қабықтың құрағы (жамауы) екі түрлі болады.
1. Жай құрақ (жамау) — операциядан кейін өз орнына ойылады.
2. Жылжымалы құрақ (жамау) —операция кезінде өз орнын алынып жаңа орынға жапсырылады. Біріншісі Цешинский-Видман-Нейман әдісі деп аталады. Бұл операцияны бір-бірімен байланыссыз Цешинский 1914 жылы, Видман 1918 жылы, ал Нейман 929 жылы жасап, баспасөзде жариялаған.
Операция мына жағдайларда жасалады. Парадонттың қабынуы сүйек және қызыл иек қалталары мен жақ қырының тік семуімен қосылғанда, тіс қозғалуының I—II дәрежесінде, қызыл иектің кемуінде. Операция жасалатын жерді жансыздандырғаннан кейін, тіс өсіне қандауырмен параллель екі тілік жүргізеді. Оның бірінде операция жасалатын жердің алдыңғы, екіншісінде, артқы жағынан, қызыл иектің басынан бастап, жақ қырының кілегей қабығы қосылатын жерге дейін кеседі. Осыдан кейін қызыл иек ернеуін 2 мм-дей кесіп алады. Өткір көтергіш арқылы кілегей қабық пен сүйек үстін төмен немесе жоғары қарай сүйектен ажыратады. Осылайша кілегей қабық құрағын (жамауын) құрайды. Осыдан кейін тіс шөгінділері, грануляциялық тіндер алынады. Тіс түбірін және жақ қырының басын бормашинамен жонады. Кілегей қабық қүрағының ішкі эпителийін міндетті түрде алып тастау керек. Алмаған жағдайда құрақ (жамау) тіс түбірі мен жақ қырына жабыспайды.
Құрақ жамалғаннан кейін, жараланған әр тістердің арасын полиамид жібімен тігеді. Тігіске салған жіпті 6—7 күннен кейін алып тастайды.
Бұл әдістердің басқаларға қарағанда мынадай артықшылығы бар: а) тістің иек және сүйек қалталары жақсы көрінетіндіктен тазалау оңай болады; б) операциядан кейінгі жара көп жағдайда жақсы бітеді, тіс түбірлері және жақ қырлары қызыл иек еті болмаған соң жалаңаштанып қалады. Сондықтан, бұл әдіс клиникада көп қолданылмайды. Жоғарыда айтылған әдістердің ортақ кемшіліктері — тіс түбірінің босауына байланысты тіске суық, ыстық тигізбейді және косметикалық жағынан алғанда қолайсыз көрініске әкеліп соқтырады.
В. П. Русанов әдісі бойынша остеогингивопластика операциясы. Операцияға трансплантант ретінде минералды заттан айырылған формалинденген сүйек матриксі қолданылады.
Ол 18—50 жастағы жедел мерт болған адамдардан 12 сағат ішінде дайындалады, яғни сүйек суық сумен жуылып 1,2% қалыпты тұз қышқылы ерітіндісіне салынады да 5 тәулік бойы 2—4°С температурада деминерализацияланады. Бұл процесс біткенін сүйекті инемен шаншып немесе иіп тексереді. Дайын болған сүйек иілгіш келеді, түйінге байланады. Сүйек материалын 1 —1,5 сағат ішінде салқын жерде салқын ағын сумен жуады, ал қалған қышқыл қалдықтарын жою үшін сүйекті 1,5 сағатқа 10— 15% натрий тиосульфатының немесе 3—5% ас содасы ерітіндісіне салып қояды. Сүйектің консервациясы мен залалдануы 0,25% бейтарап формалин ерггіндісіне гентамицин қосылып жүргізіледі. Бұл ерітіндіде 7 тәулік сақталып, 3 ай қолдануға болады.
Остеогингивопластика операциясы 2% тримикаин немесе лидокаин ерітінділерімен алдын ала премедикация жасаумен іске асырылады.
Бүзылған парадонт аймағында көлденең бағытта кілегей қабықты тіліп, қашаумен сүйек сырты-кілегей қабық қиындысы таңдай және вестибулярлық бетінен сүйектен ажыратылады. Одан әрі иекасты шөгінділері, грануляциялық тіндер тазаланады. Жалаңашталған тіс түбірлерінің цементі ағаш тегістегішпен тегістеледі де операциялық алаң антисептик ерітінділерімен жуылады.
Жоғарыдағы тәсілмен даярланған сүйек матриксі реципиент сүйегімен жанасқанға дейін және сүйек ақауынан 1 см артық көлемде өлшеніп кесіледі де, әрбір 1 мм сайын бордың көмегімен тесіледі. Пайда болған жарақаттың шеті 0,5 см-ден туннель ретінде тереңдетіліп парадонт тініне матриксті отырғызады. Сүйек матриксін дайындағанда төменгі заттар мына қатынаста алынады: гидроксилаппатит — 60; фибриноген — 10; қан сарысуы — 30. Ол матрикстің сүйекке бекуін қамтамасыз етеді. Егер қалған сүйек қалталары болса олар сүйек матриксінің ұнтағымен, гидроксилаппатитпен толтырылады. Сүйек сырты кілегей қабық қиындысы орнына қойылып әрбір тіс арасынан капрон жігшен тігіледі (55-сурет).
55- сурет. В.П. Русанов тәсілінің кезеңдері.
Операциядан соң науқасқа жеңіл диета, ауыз қуысының тазалығын сақтау режимі тағайындалып, жалпы әлдендіргіш, лазерлі ем бекітіледі.
6. Жақ-бет аймағының абсцесстері. Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы. салыстырмалы нақтамасы.7. Жақ-бет аймағының абсцесстерін емдеу кезеңдері мен ерекшеліктері.
Жақ-бет аймағының жұмсақ тіндерінің іріңді процестері, жақ-сүйек остеомиелитімен бірге үйлесіп не болмаса өз бетімен пайда болуы ықтимал.
Инфекцияның таралуы — лимфа, вена тамырларымен немесе іріңді заттың жақ сүйектен жұмсақ тіндерге жарып шығуынан пайда болады. Май қабатының іріңді қабынуы (шіруі) абсцесс не флегмона түрінде өтеді. Бет-жақ аймағы тері, теріасты, ет аралығы май қабатына өте бай. Ал, дербес май қабаты лимфа бездерімен және қан, лимфа тамырларына толып, солар арқылы бір-біріне ұласып жатады.
Абсцесс — бұл тері немесе теріасты май қабатының шектелген іріңді қабынуы.
Абсцестің жергілікті белгілері: анық шектелген, ауыратын тығыз инфильтрат (ісік), оның бетіндегі тері қабаты не шырышты қабық керілген, қан кернеп қызарған, аздап жылтырайды. Инфильтраттың ортасы босап және флюктуация (сүйық заттың толқынды қозғалысы) байқалады. Қабынудың жалпы белгілері, абсцестің орналасқан жері мен мөлшеріне байланысты болады. Сонымен қатар дене қызуы, бас ауруы, қалтырауы, лейкоцитоздың болуы және ЭТЖ өсуі мүмкін. Жақ-бет және мойын аймақтарының флегмоналары мен абсцестерінің топографиялық-анатомиялық жіктелуі:
I. Жоғарғы жақ сүйегі маңында орналасатын абсцестер мен флегмоналар.
1, Көзасты аймағының ("айбат" шұңқыры).
2. Шықшыт аймағы.
3. Көз ұясы аймағы.
4. Самай аймағы.
5. Самайасты қанатша-таңдай шұңқыры.
6. Қатты және жұмсақ таңдай.
II. Төменгі жақ сүйегі маңында орналасатын абсцестер мен флегмоналар.
1. Иекасты аймағы.
2. Ұрт аймағы.
3. Жақасты үшбұрыштығы.
4. Жақ-қанатша кеңістігі.
5. Жұтқыншақ маңы кеңістігі.
6. Меншікті шайнау еті астының кеңістігі.
7. Меншікті шайнау еті-құлақмаңы аймағы және жақарты шұңқыры.
III. Ауыз қуысы түбі абсцестері мен флегмоналары.
1. Ауыз куысы түбінің жоғарғы бөлімінің абсцестері мен флегмоналары (аша сүйек-жақ-тіласты бұлшықетінен жоғары)
2. Жақ сүйек-тіл абсцесі.
3. Ауыз қуысының төменгі бөлімінің абсцестері мен флегмоналары (аша сүйек-жақ-тіласты бұлшықетінен төмен).
IV. Тілдің абсцестері мен флегмоналары:
1. Меншікті тіл абсцесі.
2. Тіл түбірі флегмонасы.
Жоғарғы жақ сүйегі маңында кездесетін абсцестер мен флегмоналар
Көзасты аймағының абсцестері мен флегмоналары. Бұл аймақтың анатомиялық шектері: көз ұясының қыры, жоғарғы жақ сүйегінің альвеолдық өсіндісі, мұрынның бүйір қабырғасы, жақ және шықшыт сүйектерінің жігі. Бұл жерде, борпылдақ (жұмсақ) фасциялармен қоршаған „күлкі бұлшықеттері" орналасқан. Еттердің арасында, көзасты аймағынан шықшыт және ұрт аймақтарына ірің тарайтын шел (май) клетчаткасы болады. Сондай-ақ инфекцияның таралуына, өте көп веналық тордың болуы, оның бұрыштық вена арқылы көз шарасы (ұясы) веналарымен жалғасуы үлкен рөл атқарады. Көзасты аймағында іріңді процестің пайда болуына, бүзылған жоғарғы ит азулары және кіші азу тістер, кей жағдайда кіші күрек тістер мен екінші премолярлар себепші болады.
Клиникасы. „Айбат" шұңқырында, ісік пайда болып, домбығу мұрын қапталына, жоғарғы және төменгі қабақтарға, шықшыт аймағына, жоғарғы ерінге тарайды. Соның әсерінен мүрын-ерін қатпары тегістеледі, езуі төмен түседі, көз саңылауы жабылады. Науқас, көзасты аймағы нервісінің қысылып, тітіркенуінен болатын интенсивті (үдемелі) ауруына шағым айтады. Кейбір жағдайларда, тері қабатының да іріңді процеске шалдығуы ықтымал. Тері қабаты қызарып, қолмен басқанда флюктуация байқалады.
Емдеуі. Іріңді затты шығару үшін, ауыз қуысы арқылы өтпелі қатпарды 3-ші, 4-ші тістің тусында кесіп, сүйектің сыртқы қабығын тіледі де, қан тоқтататын қысқаш арқылы, жоғарғы жақ сүйегінің алдыңғы бетінде орналасқан бұлшықеттердің арасын ашып, „айбат" шұңқыршасына жетеді. Іріңді сырттан шығару үшін үзындығы 2,5 см етіп ерін-мұрын қатпары бойымен тіледі.
Асқынулар. Көзасты қырының остеомиелиті, гайморит, флебит.
Шықшыт (бет) сүйегі аймағының абсцестері мен флегмоналары. Бұл аймақтың шегі шықшыт сүйегінің шегіне сай келеді, жоғарғы жағында орбита қыры мен самай шүңқыршасының төменгі қыры, алдында — көзасты аймағы, астында—ұрт аймағы, артында — құлақ маңы шайнау бұлшықеті аймағы орналасқан.
Бұл аймаққа іріңді зат көрші клетчаткалы кеңістіктерден кіреді де, жайылмалы, өте қатты ауыратын инфильтрат және коллатеральды домбығу пайда болады.
Қабыну құлақмаңы-шайнау бұлшықеті аймағына тараса, төменгі жақ сүйегінің қабыну контрактурасы болуы мүмкін.
Емдеуі тек хирургиялық жолмен жүреді. Инфильтраттың төменгі полюсімен, бет нервісінің бұтақтарына параллель етіп, ұзындығы 2—2,5 см тері қабатын кеседі де, қан тоқтатқыш қысқашпен қабынған тіндерді ашып іріңді шығарады. Ірің шыққан қуысқа хирургиялық қолғаптан жасалған дренаж (түтікше) қойып жараны таңады.
Көз шарасының абсцестері мен флегмоналары. Көз шарасының клетчаткалы кеңістігіне инфекция тромбофлебитте бұрыштық вена арқылы, гаймор куысынан, самайасты жәңе қанатша-таңдай шұңқыршасы флегмонасынан енуі мүмкін.
Көз шарасы флегмонасының клиникалық көрінісі өте ауыр болады: дене қызуы жоғары көтеріліп, зардапты бас ауруы пайда болып, улану күшейеді. Қабақ домбығып, (хемоз) шырышты қабығының айналып сыртқа шығуы (экзафтальм), көздің шарасынан бұлтиып шығуы (диплопия) пайда болады (19-сурет).

19-сурет. Көз ұясының флегмонасы.
Ірің көз шарасының тереңіне (бөлімдеріне) кеулесе, „көз алмасының" қимылы бұзылады.
Көз шарасы флегмонасына ұшыраған науқастарды емдеу окулистің, нейрохирургтың, стоматологтың кеңесінен кейін ғана жүргізіледі.
Іріңді шығару үшін көз шарасының төменгі-сыртқы қырының терісін, шел клетчаткасын, фасциясын тіліп, қан тоқтатқыш басы иілген қысқаш аспапты, көз ұясының сыртқы қабырғасымен сүйекке тақай отырып, терең жылжытады да, іріңді шығарады. Жараға дренаж қояды. Көру нервісінің көп уақыт бойы басылып қалуы — соқырлыққа себепші болады. Сондықтан, ауыр қабыну жағдайларында, көз шарасының іріңін, гаймор куысы арқылы
шығаруға тура келеді. Бұл жағдайда гаймор қуысын ашып (трепанация), оның жоғарғы сүйек қабырғасын алып тастайды да көз ұясына кіреді. Гаймор куысын ашық қалдырып, күнделікті жуып тұрады. Гаймор куысының ауыз жағындағы трепанациялық тесігі, 10—15 күнде өз бетімен жазылады.
Самай шүңқыршасының абсцестері мен флегмоналары. Самай шұңқыршасының шегі: жарты ай тәрізді бұлшықет — үстіңгі және артқы шегі, шығыңқы бет сүйегінің маңдай өсіндісі — алдыңғы, шығыңқы бет сүйегінің самай өсіндісі, шығыңқы бет сүйегі доғасы және самайасты қыры астыңғы шегі болып табылады.
Самай шұңқыршасы сыртынан қалың апонерврозбен қапталған, ол бас сүйегімен тығыз бітіскен, тек төменгі шегінде ғана ұрттың май түйіншегі, самайасты және қанатша-таңдай шұңқыршаларымен байланысты. Самай шұңқыршасына инфекция осы клетчаткалы кеңістіктерден кіреді. Әсіресе, іріңді қабынудың пайда болуына үстіңгі азу тістер жиі себепші болады.
Самай аймағында бірнеше қабат клетчаткалы кеңістіктер бар: 1 қабат — теріасты шелі, 2 қабат — самай бұлшықеті мен апоневроздың арасында, 3 қабат — самай бұлшықетінің астында (самай сүйегі бетінде), ең тереңі.
Теріасты шел қабатының флегмонасында — үлкен шегі көмескі инфильтрат пайда болады, бұлшықет қабынбайды, сондықтан контрактура байқалмайды. Клиникалық көрінісі ауыр емес. Іріңді шығару үшін инфильтраттың төменгі шегін бойлай кеседі.
Егер ірің 2-ші қабатта орналасса, клиникалық көрінісі ауырлау болады. Интоксикация күшейіп, II дәрежелі қабыну контрактурасы пайда болады. Іріңді шығару үшін самай шұңқыршасын алдыңғы шегінде тіледі де, жоғарғы азу тістердің өтпелі қатпары арқылы контрапертура жасайды. Дренаж ауыз қуысындағы және сыртындағы кесілген жараны қосып бұруы қажет. Сондай-ақ жараны жылы антибиотик, антисептик және фермент ерітінділерімен жу-ып тұрады. Терең, бұлшықетасты клетчаткасы қабатының флегмонасында да интоксикация күшейіп, дене қызуы жоғары көтеріледі, қабыну контрактурасы пайда болады. Сырт көзбен қарағанда жастық тәрізді көтерілген инфильтратты, қабақтың домбығуын, терінің керіліп тұрғанын көруге болады. (20 сурет)
20-сурет. Самай аймағының флегмонасы.
Флегмонаны кесіп — ашу үшін, (терең және жайылмалы) самай бұлшықеті талшықтарының бойымен, ұзындығы 4—5 см етіп, 2— 3 радиальды және самай бұлшықетінің бекіген жерінде доға тәрізді ұзындығы 9 см-дей етіп кесу керек те, бүлшықетті сүйектен ажырату қажет. Ірің шыққан соң жараға бірнеше жерден дренаж қою керек.
Самайасты және қанатша-таңдай шүңқыршаларының абсцестері мен флегмоналары. Самайасты шұңқыршасының анатомиялық шегі: артында — біз тәрізді өсіндіге бекитін бұлшықеттер, алдында — жоғарғы жақ сүйегінің бұдыры, латеральды (қапталында) — төменгі жақ сүйегі бұтағының ішкі беті, үстінде-самайасты қыры, медиальды жағында қанатша-таңдай шұңқыршасымен шектеседі.
Самайасты шұңқыршасы көзасты саңылауы арқылы — көз ұясымен (шарасымен), ал төмен жағында саңылаулы клетчаткалар аралығы арқылы жұтқыншақ маңы, жақ-қанатша кеңістігімен және ұрттың май түйінімен байланысады. Осы аймақта орналасқан қанатша (венозды) өрімдері, коллатеральдар арқылы бас сүйегі вена куыстарымен тіке байланысқан. Сондықтан инфекцияның бас сүйек қуысына тарап, өмірге қауіпті асқынулар тудыруы мүмкін. Самайасты және қанатша таңдай шүңқыршаларында іріңді процестің пайда болуына, жоғарғы азу тістер себепкер болады.
Бұл флегмоналардың клиникалық көрінісі өте ауыр, интоксикация күшейіп, зардапты бас ауыруы пайда болады, дене қызуы көтеріледі. Бірінші тәуліктерде өзгеріс байқай қою қиын, тек ауыз қуысы арқылы жоғарғы жақ бұдырын қолмен басқанда — қатты ауыратыны және өтпелі қатпардың тегістелгені байқалады. Кейінірек шығыңқы бет сүйегі доғасының жоғарғы жағында инфильтрат пайда болып, қабақ домбығады. Ірің жедел түрде жұтқыншақ маңына жайылып, жұтыну және дем алу процестерін қиындатады. Іріңді шығару үшін үлкен азу тістердің тұсында шырышты қабықты 2,5—3 см етіп тіліп, иілген қан тоқтатқыш қысқашты жоғарғы жақ бұдырымен астынан жоғары қарай, сырттан ішке қарай, алдынан артқа қарай бағыттап, қанатша-таңдай шұңқыршасының кіре берісіне жетеді де, қысқаштың аузын ашып сол бойымен кейін шығарады. Ауыз куысын антисептик ерітінділерімен жиі шайқау керек.
Жүмсақ және қатты таңдайдың іріңді процестері. Жұмсақ таңдайдың аумағында аз ғана клетчаткалардың бар екені анық. Сондықтан осы жерде абсцестер мен флегмоналардың пайда болуы ықтимал. Бүл жерге инфекция, көбінесе жоғарғы үшінші азу тістің түбір ұшынан жетуі мүмкін. Жұмсақ таңдай мөлшері дереу үлкейіп, сау жағына қарай жылжыған, бұлшықеттері шала салға, парезге ұшыраған.
Емдеуі. Шырышты қабықтың томпайып көтеріліп тұрған жерін, алдынан артқа қарай ұзындығы 2 см етіп тіледі. Қатты таңдайда абсцестер альвеолдық өсіндінің таңдай бетіне жақын орналасқан, бұзылған тіс түбірлерінен пайда болады (кіші күрек тістер, бірінші азу тістің таңдай түбірі). Қатты таңдайдың шырышты қабығының астына жиналған ірің қатты ауырады, өйткені бұл жерде борпылдақ клетчатка болмайды. Сондықтан шырышты қабық сүйек сырты қабығымен бірге сүйектен ажырап, сезімтал нерв талшықтарының тітіркенуіне әкеп соғады. Абсцесті ашу үшін, шырышты қабықты инфильтраттың дәл ортасынан үшбұрышты не ромбы тәрізді етіп кесіп алып тастау қажет. Сонда ірің дереу, шығады, жараның шеттері тез жабыса қоймайды.
Төменгі жақ сүйегі маңында кездесетін абсцестер мен флегмоналар
Анатомиялық топографиясы: алдында — төменгі жақ сүйегінің иек бөлімі, шет қапталдарында оң және сол қос қарынша бұлшықетінің алдыңғы қарынша бөлігі, үстінде — жақ-тіласты бұлшықеті, артында — тіласты сүйегінің денесі, төменінде — мойынның меншікті фасциясы. Бұл жерде бұлшықет арасы борпылдақ клетчаткасы және 2—4 иекасты лимфа түйіндері орналасқан. Бүл аймақта іріңді қабынудың пайда болуына лимфа түйіндерінің қабынуы және төменгі күрек тістердің түбір ұшында инфекция ошағының болуы себепші деп есептеледі.
Клиникасы. Екінші иек тәрізді қатты ауыратын инфильтрат пайда болып, бет аумағы ұзарғандай көрінеді. Жалпы көрінісі онша ауыр емес. Ауыз ашу шектелмеген, ауыз қуысы түбінің шырышты қабығы өзгермеген, тек әбден асқынған жағдайда шырышты қабық домбығады, ал тері қабатында — қан кернеп қызару және флюктуация пайда болады.
Іріңді шығару үшін иекасты аймағының терісін ортаңғы сызықпен ұзындығы 2—2,5 см етіп тіледі де, қан тоқтатқыш қысқашпен тіндерді жылжытып (сырып), ірің шыққанға дейін ашады. Жараға дренаж қойып таңады.
Төменгі жақасты үшбұрышының абсцестері мен флегмоналары. Үшбұрыштың анатомиялық шегі: төменгі жақ сүйектің төменгі қыры, қос қарынша бұлшықетінің алдыңғы және артқы қарыншалары, үстіңгі шегі — жақ-тіласты бұлшықеті, астыңғы шегі — мойынның меншікті фасциясының беткей қабықшасы. Жақасты кеңістігін толтырып тұратын клетчаткада жақасты сілекей безі, бет артериясы, алдыңғы бет венасы лимфа туйіні орналасады. Бұл жерге инфекция — кешеуілдеп жарып келе жатқан үшінші азу тістен, төменгі үлкен және кіші азу тістердің түбір ұшында болатын қабыну процестерінен тарайды. Жақ астында ауыратын ісік пайда болып, жұтынуда ауырсынады. Жақасты үшбұрыштығының тереңінде тығыз, ауыратын инфильтрат пайда болып, тері қабаты керіле бастайды. Коллатеральды домбығу күшейіп, төменгі жақ сүйек қимылында ауырсынады. Төменгі жақасты аймағының және 2-3 дәрежелі жақ флегмонасы қарысуы болуы мүмкін. (21-сурет)
21-сурет. Төменгі жақасты аймағының флегмонасы.
Флегмона — даму шыңына жете бергенде, дене қызуы 3 8— 3 9° көтеріліп, науқастың жалпы жағдайы нашарлап, тәбеті мен ұйқысы бұзылады. Іріңді зат мойынға жұтқыншақ маңы кеңістігіне және ауыз қуысы түбіне таралуы мүмкін. Сондай-ақ алдыңғы бет жүйесі және мойындырық венасының тромбозы болуы ықтимал.
Жақасты клетчаткалы кеңістігінің флегмонасы сепсиспен және медиастинитпен асқынуы мүмкін.
Емі. Флегмонаны ашу үшін, төменгі жақ сүйегінің қырынан төмен қарай және оған параллель 1—2 см төмен ұзындығы 3—4 см тері қабатын тіледі де, теріасты клетчаткасы мен бұлшықеттерін қан тоқтатқыш қысқашпен ашады. Іріңді шығарып, жараға дренаж қояды.
Меншікті шайнау еті асты кеңістігінің абсцестері мен флегмоналары. Кеңістіктің топографиялық анатомиясы: төменгі жақ сүйегі бұтағының сыртқы беті — медиальды шегі, меншікті шайнау етінің ішкі беті — латеральды шегі, шықшыт доғасының қыры — үстіңгі шегі, төменгі жақ сүйегі қыры — астыңғы шегі болып табылады. Бұл жерде маи клетчаткасы аз болғандықтан, ірің меншікті шайнау еті мен сүйек сырты қабығы араларында жиналады. Аурудың себебі — төменгі үшінші азу тістің кешігіп қиналып жаруы және төменгі азу тістер жанындағы тіндердегі инфекциялардың лимфа және вена жолдары арқылы таралуы.
Клиникасы. Меншікті шайнау етінің бекіген тұсында, яғни төменгі жақ сүйегінің бұрышынан жоғары тығыз, ауыратын инфильтраттың пайда болуынан, бет әлпет өзгереді. Тері қабаты өзгермейді, бірақ I—II дәрежелі қабыну контрактурасы пайда болады. Науқастың жалпы жағдайы — орташа, асқынған жағдайда — ауыр, дене қызуы 38—39 градусқа дейін көтеріледі. Ауру әрі қарай асқынған кезде домбығу және инфильтрация самай, жақарты және құлақмаңы меншікті шайнау еті аймағына жайылып, ауыруы үдейді.
Емі. Іріңді затты шығару үшін төменгі жақтың бұрышын айналдыра ұзындығы 4—5 см етіп тері қабатын тіледі де, шайнау етінің бекілген жеріндегі сіңірін (жақтың бұрышына таман жерінде) жартылай кесіп, қан тоқтатқыш қысқашпен етті төмен жағынан, жақ сүйек бұтағының сыртынан ажыратады. Іріңді шығарып, жараға дренаж қояды.
Жақ сүйегі арты аймағының флегмонасы. Топографиялық анатомиясы. Жақарты шүңқыршасы төменгі жақ сүйектің бұтағының артқы қырымен — алдында, емізікше өсіндісімен оған бекитін — төс-бүғана-емізікше бұлшықетімен — артында, біз тәрізді өсінді мен оған бекіген еттермен — медиальды жағында, сыртқы дыбыс есту тесігімен — үстіңгі жағында шектеледі. Сырт жағында құлақмаңы шайнау еті фасциясымен жабылған. Бұл жерде лимфа түйіндері, май клетчаткасы, құлақмаңы сілекей безінің артқы полюсі орналасқан.
Флегмонаның пайда болуына, төменгі азу тістері мен инфекцияның көрші аймақтардан келуі себепші болады (подмассетериальды, жақасты аймақтары).
Клиникасы. Тығыз, ауыратын инфильтрат пайда болып, колла-теральды домбығу самай, құлақмаңы және сыртқы есту тесігі маңына жайылады. Жалпы жағдайы орташа, дене қызуы 38—39° дейін көтеріліп, төменгі жақ сүйегі мен мойын қимылы шектеледі. Іріңді шығару үшін төменгі жақ сүйегі бұтағының артқы қырына параллель етіп, ұзындығы 2,5 см-дей тері қабатын қандауырмен тіледі де, ары қарай тіндерді өткір емес аспаппен ашады. Іріңді шығарып, жараға дренаж қояды.
Жақ-қанатша кеңістігінің флегмонасы. Топографиялық анато-миясы. Жақ-қанатша кеңістігінің латеральды қабырғасын — төменгі жақ сүйегі бүтағының ішкі беті, артқы және төменгі қабырғасын — медиальды қанатша бұлшықетінің сыртқы беті құрайды. Жоғарғы жақ шегі — медиальды және латеральды қанатша бұлшықеттерінің фасциальды жапырағы, алдыңғы жағында — ұрт-жұтқыншақ жігі.
Жақ-қанатша кеңістігі борпылдақ клетчаткамен толтырылған, оның латеральды қабырғасының ортасында альвеолды нерв, артерия және вена өтетін төменгі жақ сүйек тесігі орналасқан. Қанатша-жақ кеңістігі — самайасты, қанатша-таңдай шүңқыршаларымен, жұтқыншақ маңы кеңістігі және жақарты аймағымен, ал дөңгелек тесік арқылы — үшкіл нерв бұтақтарының жолымен, бас қуысымен байланысады. Осы кеңістіктегі іріңді процестер, кей жағдайда адам өміріне қауіп туғызатын ауру болып табылады.
Жақ-қанатша кеңістігі клетчаткасының іріңді қабынуына көбінесе төменгі азу тістер себепші болады. Сондай-ақ инфекция мандибулярлық жансыздандыру кезінде де енуі мүмкін. Тістен пайда болған одонтогендік (инфекциялық флегмона) флегмоналарда қабыну инфильтраты — бұл кеңістіктің төменгі бөлімінде, ал инфекциялы флегмоналарда инфильтрат көбінесе кеңістіктің жоғарғы бөлімінде пайда болады.
Клиникасы. Қабынудың ең ерте білінетін белгісі — II—III дәрежелі контрактура және ауырсынып жұтыну болып есептеледі. Сонан соң төменгі жақ сүйегі бұрышында тығыз, ауыратын инфильтрат пайда болып, ауыз ашылуы одан әрі шектеледі. Жалпы жағдайы нашарлап, дене қызуы 38—39° көтеріледі. Ауыз қуысын тексергенде — алдыңғы таңдай иінінің, қанатша-жақ қатпарының шырышты қабығының инфильтрациясын көруге болады. Сондай-ақ Венсан симптомы байқалуы мүмкін (иек аймағының сезімталдығының бұзылуы) ол төменгі альвеолды нервісінің, жақ сүйегі өзегіне кірер жерінде қысылып қалуының салдары.
Емі. Іріңді шығару үшін төменгі жақ сүйегі бұрышын айналдыра, ұзындығы 4—4,5 см етіп, тері және теріасты клетчаткасын тіліп, ары қарай қан тоқтатқыш қысқашпен, төменгі жақ сүйегінің ішкі бетіне бекитін медиальды қанатша бұлшықетінің сіңірін сүйектен ажыратады. Аспапты жақсүйек бұтағының ішкі бетімен жылжыта отырып, іріңді шығарады. Жараға дренаж қойып таңады.
Қабыну кезеңінде инфильтрат қанатша-жақ кеңістігінің жоғарғы бөлімінде орналасса, іріңді шығару үшін ауыз қуысы арқылы қанатша-жақ қатпарына параллель етіп, шырышты қабықты тік кеседі, яғни қатпар мен төменгі жақ сүйегінің алдыңғы қыры арқылы. Өткір емес аспаппен қанатша-жақ кеңістігі тінін ашып іріңді шығарады.
Жүтқыншақмаңы кеңістігінің флегмонасы. Жұтқыншақмаңы кеңістігінің мөлшері кіші болғанымен, іріңді аурулар клиникасы үшін мағынасы бар. Өйткені бұл жерге кеңірдек жақын орналасады және үлкен қан тамыры, нерв бағандары өтеді. Сондықтан бұл аймақтың флегмоналары өмірге үлкен қауіп тудыруы мүмкін.
Топографиялық анатомиясы. Жұтқыншақтың бүйір қабырғасының бұлшықеттері — кеңістіктің ішкі қабырғасын; медиальды қанатша бұлшықетінің ішкі беті — сыртқы қабырғасын; қанатша-жақ — алдыңғы қабырғасын; біз тәрізді өсінді өзіне бекитін үш бұлшықетпен және екі байламмен (Жонеско диафрагмасы) бірге — артқы қабырғасын; жақасты сілекей безі — астыңғы қабырғасын шектейді.
Парафарингеалды кеңістікте борпылдақ клетчатка да мол болады. Ол жақарты шұңқыршасымен, медиальды қанатша бұлшықетінің және бізше-жұтқыншақ апоневрозының арасына сыналап кіріп жатқан жұтқыншақ өсіндісі арқылы құлақмаңы (шықшыт) сікелей безі ұясымен, біз-тіласты және біз-тіл бұлшықеттері арқылы ауыз қуысы түбі және жақасты үшбұрыштығымен байланысады.
Жұтқыншақмаңы кеңістігінің іріңді қабынуына — балық сүйегінен немесе бөтен денелерден жарақаттану немесе басқа көрші аймақтардан (паротитте, баспада, ауыз қуысы түбі флегмонасында) инфекцияның кіруі себеп болады.
Клиникасы. Дене қызуы көтеріліп, жұтыну процесі құлаққа шауып, қатты ауырады. Науқастың жалпы жағдайы тез нашарлап, жұтынуы, дем алуы қиындайды, даусы қырылдап, міңгірлей бастайды. Бет келбеті дөңгелектеніп, көкшіл тартады. Ауызды ашу қиындайды. Лимфа түйіндері үлкейіп, ауырсынады (төс-бүғана-емізікше бұлшықеті бойындағы). Ауыз қуысының артқы бөлімін қарағанда онда жұмсақ таңдайдың, оның иіндерінің және жұтқыншақтың бүйір қабырғасының домбығуы мен инфильтрациясын көруге болады, жұмсақ таңдай тілігі сау жаққа қарай жылжыған, жұтқыншақ (аңқа) кішірейген.
Парафарингеалды кеңістіктің қауіпті асқынуы — көкірек қуысының іріңдеуі, яғни медиастинит болып есептеледі. Көкірек қуысына инфекцияны өткізуші болып, ұйқы, мойындырық веналары, бассүйек-ми нервтерінің бағандары есептеледі.
Емі. Парафарингеалды кеңістіктің іріңін шығару үшін, төменгі жақ сүйегінің бүрышын айналдыра, ұзындығы 4—4,5 см етіп тері қабатын тіледі де, қан тоқтатқыш қысқашты медиальды қанатша бұлшықетінің ішкі бетімен астынан жоғары қарай, сырттан ішке қарай жылжытады. Ірің шыққан соң, жараға дренаж қояды. Егер шектелген абсцесс пайда болса, онда қанатша-жақ қатпарына параллель ішке қарай, ауыз қуысы арқылы тік, тереңдігі 0,5—0,75 см-дей шырышты қабықты тіледі де, қан тоқтатқыш қысқашпен тінді ашып, іріңді шығарады. Ауыз қуысын жылы антисептиктермен бірнеше рет шайқайды.
Тамақасты флегмонасы. Топографиялық анатомиясы. Тамақ астын (диафрагма) аша сүйек-жақ-тіласты бұлшықеті қүрайды. Оның жоғарғы жағында симметриялы түрде — иек-тіл және тіласты-иек бұлшықеттері орналасады; диафрагаадан төмен қосқарынша бұлшықетінің алдыңғы қарыншасы орналасады. Осы еттердің арасында борпылдақ клетчатка болады.
Аша сүйек-жақ-тіласты бұлшықеті тамақ астын 2 қабатқа бөледі — жоғарғы және төменгі. Жоғарғы қабатында — тіласты сілекей бездері, төменгі қабатында — жақасты сілекей бездері, қан тамырлары, нервтер мен лимфа түйіндері орналасады.
Тамақасты флегмонасының пайда болуына — төменгі азу тістері мен басқа аймақтардан (тамақасты үшбұрыштығы, жұтқыншақмаңы немесе қанатша-жақ кеңістігі) инфекцияның кіруі және сілекей безі себепші болады.
Клиникасы. Науқастың жалпы жағдайы ауыр, дене қызуы 39—40 градусқа дейін көтеріледі де, тамыр соғуы жиілейді. Тынысы жиілеп, ауырлайды. Беттің төменгі бөлімінде — жайылмалы, ауыратын, тығыз инфильтрат пайда болып, тері қабаты керіліп, қан кернеп қызарады. Ауызы жартылай ашылып, тілі кеуіп, ауызға сыймай тұрады (инфильтраттың әсерінен). Ауыздан жағымсыз иіс шығады. Сілекей қою және таза емес (22-сурет).

22-сурет. Ауыз қуысы түбінің флегмонасы.
Тіласты біліктері мен қатпарлары тілұшы астында үлкейіп, екінші тіл тәрізденіп тұрады. Жұтынуы қиындайды немесе мүлдем жұтына алмайды, даусы қырылдап, сөйлеу қиынға соғады.
Науқастың лажыз басы төмен салбырап, селқос жағдайда немесе шамадан тыс көтеріңкі күйде болуы мүмкін.
Емі. Іріңді ошақты уақтылы ашып, іріңді шығару өте қажет шара.
Тамақастының шектелген флегмонасында орта сызық бойымен ұзындығы 4 см-дей етіп иектен тіласты аша сүйегіне дейін тіліп, тіласты аймағына дейін аспаппен тінді ашады.
Ал тамақастының жайылмалы флегмонасында, орта сызық бойымен кесіп-ашып қана қоймай, жақасты үшбұрыштығында, төменгі жақ қырына параллель етіп, оң-сол жақтарын да тіледі. Барлық тілінген жер арқылы, клетчаткалы кеңістіктерді ашып, іріңді шығарады да, жараға жақсылап дренаж қояды.
Ауыз қуысы арқылы тек шырышты қабық астында кездесетін шектелген абсцестерді ғана тіледі,
Тіл-жақ абсцесі. Топографиялық анатомиясы. Тіл-жақ науасы үлкен азу тістердің түсында, тіласты аймағының артқы бүйір бөлімінде, төменгі жақ сүйегі денесінің ішкі беті мен тіл түбінің бүйір қабырғасында орналасқан.
Науаның ұзындығы 2—2,5 см, ені-1 —1,5 см, бүл жерде борпылдақ клетчатка орналасқан. Инфекция осы аймаққа төменгі азу тістерден енеді.
Жақ-тіл науасы қабынуын уақтылы анықтап емдемесе, ол жақасты кеңістігі және тамақасты флегмоналарымен асқынады.
Клиникасы. Ауру жедел басталып, науқас жұтынғанда, тіластының ауыратынын, сілекей бөлінуінің күшейгенін, ауызды ашудың шектелгенін және сөйлегенде, тамақ жегенде ауыратынын айтады. Дене қызуы, 37,5—39 градусқа дейін көтеріледі. Сырт көзбен қарағанда жақасты үшбұрыштығында ептеп ісік барын көруге болады. Ауыз қуысында жақ-тіл науасының шырышты қабығының көтеріліп, қан кернеп қызарғанын және қолмен басқанда қатты ауыратын инфильтраттың барын көруге болады. Сондай-ақ флюктуация бұл жерде ерте пайда болады.
Жақ-тіл науасы абсцесінің, зардапты ауыруы тіл нервісінің экссудатпен басылып қалуымен түсіндіріледі.
Емі. Іріңді шығарарда, тіл нервісі мен тіл венасын зақымдап алмау үшін, төменгі жақ сүйегінің ішкі беті мен науаның орта сызығының арасын, қандауырмен ұзындығы 2 см етіп тіледі де, қан тоқтатқыш қысқашпен тіндерді ашады. Іріңді зат шыққан соң ауыз қуысын антисептик ерітінділерімен жиі шайқау керек.
Ауыз қуысы түбінің флегмонасы (Людвиг баспасы). Бұл ауру туралы 1836 жылы неміс дәрігері Людвиг жазған.
Бұның кәдімгі флегмоналардан айырмашылығы, тамақасты тіндерінде іріңсіз некроз пайда болып, тіңдерде ірің орнына аз мөлшерде жағымсыз иісті, шикі ет жуған су тәріздес сұйықтық болады.
Людвиг баспасының пайда болуына бұзылған төменгі азу тістер, тонзиллит және пародонтоздың ауыр формалары себепші болуы мүмкін.
Ауруды — анаэробты инфекциялар тудырады (гемолитикалық стрептококк).
Людвиг баспасында негізгі процесс бұлшықеттерде жүреді. Ол жиі жақасты аймағында басталып, дереу ауыз қуысы түбінің тіндеріне жайылады. Сондықтан өте тығыз, жайылмалы, аздап ауыратын инфильтрат пайда болады (тығыздығы ағаш тәрізді). Тері қабаты домбығып керілген, Түсі мрамор тәріздес, бірақ қан кернеп қызармаған. Ауызы жартылай ашылып, тіл көлемі үлкейіп, көтеріледі, ауыз қуысынан жағымсыз иіс шығады.
Тыныс алуы жиілеп, қиындайды. Науқас — лажысыз жартылай отырған күйде болады, мұрын-ерін қатпары көкшіл тартып, жұтынуы ауырлап, сөзі түсініксіз болады. Интоксикация күшейіп, жүрек-қан тамыры, орталық нерв жүйелері жағынан өзгеріс байқалады. Дене қызуы 3 8—38,5° дейін көтеріледі.
Ауру басталғаннан 3—4 күн өткен соң, инфильтратты қолмен басса, газ көпіршіктерінің крепитациясы байқалады. Ол тері астында тіндердің шіруінен пайда болады.
Людвиг баспасында интоксикацияның, сепсистің, жүрек қызметі нашарлауының және тыныс алу орталығының зардап шегуінің әсерінен өлім-жітім жағдайы көп кездеседі (40—60% дейін).
Емі. Хирургиялық ем тәсілін неғүрлым ерте қолданған жөн. Барлық инфильтрацияға ұшыраған тіндер және бұлшықетаралық кеңістіктері кең ашылуы тиіс. Ол тіндерге ауаның жеңіл жетуін қамтамасыз етеді. Тілінетін жер төменгі жақ сүйегінің бір бұрышына дейін жақ сүйекке параллель (жаға тәрізді) болуы тиіс. Сонымен бірге жақ сүйекке бекіген бұлшықеттер де кесілуі тиіс. Инфильтратты тіліп ашқанда одан аз мөлшерде жағымсыз, сүр түсті лайлы сүйық зат және газ көпіршіктері шығады.
Бұлшықеттер, клетчаткалар, сілекей бездері піскен ет түстес болады.
Инфильтратты кең ашып, ұзақ уақыт оксигенция (кеңістіктерге оттегін кіргізу) жүргізу қажет. Ол үшін жараны 1% сутегі тотығы ерітіндісімен калий перманганатын қосып жуады, сондай-ақ тампонға марганец қышқылды калий ерітіндісін сіңдіріп жараға қоюға болады. Бактерияларға қарсы еммен бірге гангренаға қарсы бағытталған сарысуды (сыворотка) да тағайындау қажет.
Тілдің абсцестері мен флегмоналары. Топографиялық анатомиясы. Тілдің жоғарғы бөлімі — ұзынша және көлденең жолақты бұлшықеттердің талшықтарынан тұрады. Төменгі бөлімі немесе түбірі — жұп иек бұлшықеті, тіласты-аша-сүйек-тіл бұлшықеті, бір өсіндісі — тіл бұлшықеті және таңдай-тіл бұлшықеттерінен тұрады.
Бұлшықеттердің арасында клетчаткалы кеңістіктер болады, Тіл қан және лимфа тамырларына өте бай келеді. Әсіресе иек-тіл бұлшықеті — тілге өткен жерінде өте көп клетчатка және екі лимфа түйіні орналасқан.
Тілдің іріңдеп қабынуы әртүрлі себептерге байланысты бұзылған тіс сауытының өткір қыры, протездер және т. б. Сондай-ақ тіл абсцестері жаралы ауыз уылуынан (стоматит), тонзилиттің асқынуынан да пайда болуы мүмкін.
Бұл жердің іріңді процестері: 1)тілдің меншікті бұлшықеттері аралығының жоғарғы бөлімінде шектелген абсцесс; 2) жайылмалы флегмоналы қабыну; 3) тіл түбірінің абсцесі немесе флегмонасы ретінде кездесуі мүмкін.
Клиникасы. Тілдің беткей орналасқан абсцестерінде — бір жақ жартысында немесе орта шенінде қатты ауыратын, шектелген инфильтрат пайда болады. Содан кейін тілдің көлемі үлкейіп, бетінде тіс дақтары (іздері) көріне бастайды. Тіл домбығып, инфильтраттың шегі үлкейеді. Ауыздан жағымсыз иіс шығып, созылған сілекей бөлінеді. Даусы қырылдап, жұтына алмаушылық байқалады. Дене қызуы 38°-қа дейін көтеріліп, жақасты, иекасты лимфа түйіндері ауырып, үлкейеді. Беткей орналасқан абсцестерді, тілдің бойымен кішкене ғана тіліп ашады.
Ал терең орналасқан флегмонада инфильтрат және іріңдік тілдің төменгі бүйір бетінде кездеседі. Науқастың жалпы жағдайы ауырлап, тілдің көлемі үлкейеді де, қимылы шектеледі.
Тіл флегмонасын — бүйір бетін тілу арқылы ашады, кейбір жағдайларда, тіл арқасы бойымен қосымша тіліп ашады.
Тіл түбірі флегмонасы өте ауыр жүреді: дене қызуы 39—40° дейін көтеріліп, дене қалшылдап, науқастар ұйықтай алмайтындығына және тұншығып қалу қорқынышына шағымданады.
Науқастар жүтына алмайды немесе өте ауыр жұтынады. Бет әлпеті бозарып, сәл көкшіл тартып, көз қарашығы үлкеюі мүмкін.
Тіл үлкейген, бірақ жұмсақ, пальпация жасағанда тілдің түбір жағы ауырады. Иекасты аймағында (тіласты аша сүйегіне жақын жерде) ауыратын инфильтрат байқалады.
Тіл түбірі флегмонасын ашу үшін, иекасты аймағында, орта сызық бойымен тері және теріасты клетчаткасын тіліп, аспаппен қос қарынша бұлшықетінің алдыңғы қарыншасын жылжытады (арасын ашады). Содан соң аша сүйек-жақ тіласты бұлшықетін орта жігінен кесіп, қолдың саусағымен тіл түбіріне жетеді. Ірің шыққан соң, жараға кең етіп дренаж қояды. Кейбір науқастарда, ірің 2 тәулік өткен соң ғана пайда болуы ықтимал.
Егер тыныс алу қызметі нашарлай берсе, онда трахеотомия жасау қажет.
Жақ-бет аймағы флегмоналар ын емдеудің негізгі қағидалары
Емдеу жолы жан-жақты комплексті шаралардан тұруы қажет. Негізгі шаралар:
1) Хирургиялық ем і Мақсаты: жұмсақ тіндердегі ошақты іріңді ашып, дренаж жасау; 2)микробқа қарсы; 3)интоксикацияға қарсы; 4)сенсибилизацияға қарсы; 5)организмнің нашарлаған функциясын қалпына келтіруге бағытталған; 6)жалпы әлдендіргіш және иммуды биологиялық қасиеттерді көтеру үшін бағытталған стимуляциялық емдер.
Жақ-бет аймағының флегмонасында оперативтік ем, яғни бұзылған (қабынуға себепші болған) тісті жұлу және жұмсақ тіндерді ашып, іріңді шығару кейінге қалдыруға болмайтын, кей жағдайда шұғыл операция түріне жатады.
Тісті жұлудың негізгі мақсаты — сүйек ішіндегі іріңді дренаж шығарып токсиндердің қанға сіңуін және экссудаттың сүйек өзектері арқылы жайылуын азайту болып табылады.
Сонымен бірге, тісті жұлғанда, инфекция „көзі" де жойылады.
Микробқа қарсы ем. Антибиотиктер. Микробтар клеткасына әсер ету механизміне байланысты антибиотиктер екіге бөлінеді: 1) Бактерицидті; 2) Бактериостатикті әсерлі антибиотиктер.
Егер организмнің реактивтігі сақталса, онда бактериостатикті антибиотиктерді (стрептомицин, неомицин, нитрофурандар тобы, фурадонин, фурагин) тағайындайды. Жедел одонтогенді инфекцияларда пенициллиннің жартылай синтетикалық препараттары, жоғары нәтижелі болып есептеледі. Олардың кейбірлері пенициллинге тұрақты микробтар штамдарында антибактериалды әсер етеді. Олардың бірі — метациклин, 1960 жылы алынған. Оның ерекшелігі — бензилпенициллинге және басқа да антибиотиктерге тұрақты стафилококктарға әсер етеді.
Метициллин организмнен дереу бөлініп шығады, сондықтан оны бұлшықет ішіне тәулігіне 1 гр-нан 4—6 рет салады.
Одонтогенді инфекциялардың асқынған жағдайында (сепсис) метициллиннің тәуліктік дозасын 10—12 г дейін көбейту қажет.
Оксациллин — әлсіз қышқыл ортаға тұрақты, сондықтан оны ішке тәулігіне, 5 грамнан 4—6 рет (тамақ ішер алдында 30—40 мин бұрын) тағайындайды. Бұлшықет ішіне де тәулігіне 0,5 грамм-нан 4—6 рет жіберіледі.
Пенициллиннің басқа түрлеріне қарағанда, ампициллиннің әсер ету спектрі үлкен. Ол грамм оң және грамм теріс бактерияларды жоя алады. Оны ішке, тамақ ішерден 30—40 минут бұрын тәулігіне 0,5 граммнан 4—6 рет тағайындайды.
Тетрациклиндер — микробтарға бактериостатикті әсер етеді. (Пенициллин мен стрептомицинге түрақты түрлеріне). Олар жаңа микроб клеткалары пайда болу үшін қажет белок синтезін ұстап қалады.
Тетрациклин немесе окситетрациклин гидрохлориді 1—2% новокаин ерітіндісінде 0,1—0,25 граммнан тәулігіне 3—4 рет бұлшықет ішіне енгізіледі. Морфоциклин — остеотропты антибиотик қатарына жатады, сондықтан ол сүйек тініндегі инфекцияға, басқа антибиотиктерге қарағанда күшті әсер етеді. Оны көбінесе жедел одонтогенді остеомиелитте тағайындайды. Оның 10—20 мл 5% глюкоза ерітіндісіндегі 0,1—0,15 грамы венаға тәулігіне І рет жәйлап жіберіледі. Ем курсы 5—7 күн.
Стрептомициндер — көбейіп келе жатқан микробтар клеткаларына, бактериостатикті әсер етеді. Ас қорыту жолында нашар сіңетін болғандықтан, оны бұлшықет ішіне тәулігіне 0,5—1,0 г 2 рет енгізеді.
Стрептомициннің бір инъекциясы 8 сағаттан көп уақыт қан құрамында жүреді.
Неомициндердің әсер ету спектрі кең, бірақ орталық нерв жүйесіне және бүйрекке улы әсер етеді.
Қисындасқан антибиотиктер. Олететрин — олеандомицин мен тетрациклиннен тұрады, спектрі кең болғандықтан, грамм теріс бактерияларға күшті әсер етеді. Сондықтан оны қатты ауырған жағдайларда тағайындайды.
Олететрин таблеткасын тәулігіне 4—5 рет 0,5 г-нан қабылдайды.
Тетраолеан (сигмамицин) олететрин тәрізді, тек бұлшықет ішіне 0,1 г-нан изотониялық ерітіндіде тәулігіне 2—3 рет енгізеді.
Олеоморфоциклин — олеандомицин мен морфоциклиннің қоспасы; оны венаға 0,26 г (250 000) тәулігіне 1 рет қана жібереді.
Басқа топтағы антибиотиктер. Ристомицин — күрделі құрылысы бар, жоғары молекулалы антибиотик. Басқа антибиотиктерге тұрақты микробтарға қарсы тиімді дәрі. Оны ауыр сепсистік жағдайларда қолданады.
Вена арқылы тамшылатып, 500 000 Б. тәулігіне 2 рет енгізеді. Сонымен бірге қан құрамы мен бүйректің несеп бөлу функциясын (қызметін) қадағалау қажет.
Линкомицин — кейбір анаэробтарға антибактериалды әсер етеді. Оны басқа антибиотиктерге тұрақты микробтардан пайда болған сепсистік жағдайларда қолданады. Бұлшықет ішіне 0,5 г тәулігіне 2 рет немесе капсула түрінде тамақ ішерден 1 сағат бүрын, 0,5 г-нан тәулігіне 3 рет береді.
Науқастар линкомицинді жақсы көтереді, бірақ бауыр мен бүйрек қатты ауыратын жағдайларда тағайындауға болмайды.
Одонтогенді инфекцияда, микрофлора көбінесе цепоринге сезімтал келеді.
Ол бұлшықет ішіне енгізіледі. Ең жоғары тәуліктік дозасы 6 г.
Сульфаниламидті препараттар кокктардан пайда болатын ауруларда тиімді келеді.
Олардың жеткіліксіз дозасын қабылдағанда немесе қабылдауды ерте тоқтатқан жағдайда, микробтардың оларға тұрақтылығы пайда болады да, бірнеше буынына тарайды. Сондықтан ұзақ әсер ететін сульфаниламидті препараттарды тағайындаудан бұрын, науқастың дәріні „көтере" алатындығын анықтау қажет. Науқастар, бұл препараттарымен бірге тәулігіне 3 л сұйық зат ішуі керек. Ол бүйректе тас пайда болмауы және препараттың организмде дереу еріп сіңуі үшін қажет. Сонымен бірге „В" тобындағы витаминдердің орташа дозасын тағайындау қажет, өйткені сульфаниламидтер „В" тобындағы витаминдердің синтезін жасайтын ішектегі сапрофитті бактериялардың қызметін баяулатады.
Жалпы кез келген инфекциялы процестерде зат алмасудың жеделдеуіне байланысты, организмге витаминдер мен белоктардың шығындалуы үдейді. Сондықтан антибиотиктер мен сульфаниламидтерді қабылдағанда витаминдер мен белоктарды тағайындау қажет. Олар — инфекцияның пенициллинге тұрақтылығын жеңу үшін және пенициллиназаны инактивациялау үшін қажет.
Жедел одонтогенді инфекцияның интенсивті (қарқынды, үдемелі) емі. Интенсивті ем өмірге қажет ағза мен жүйелердің бұзылған функциясын уақытша басқару.
Жедел одонтогенді инфекцияның, интенсивті емнің мақсаты мыналар:
1. Тыныс алу қызметін реттеу (сыртқы және тіндік);
2. Адекватты (бара-бар) қан айналысын қолдау;
3. Зат алмасу процестерін ретке келтіру (ас қорыту жолдары мен бүйрек);
4. Нерв және эндокриндік жүйелердің қызметін реттеу;
5. Қабынуға қарсы көлемді және мақсатты бағытталған ем;
6. Интоксикацияға қарсы шара;
7. Қанның ұйытатын және ұйытуға қарсы жүйелерінің жұмысын реттеу.
Жақ-бет аймағының флегмонасында, тыныс алудың жетіспеушілігі (асфиксия): а)орталықтан; б)тыныс жолдарының обтурациясынан (бітелуінен) пайда болуы мүмкін.
Орталықтан пайда болатын тыныс алудың жетіспеушілігі — тыныс алу орталығының токсиндерден зардап шегуіне байланысты. Сондай-ақ науқастарға тағайындалған дәрілердің депрессиясынан да пайда болуы мүмкін (аминазин, морфий, барбитураттар).
Бүл ауруды емдеу — тыныс алдыру аналептиктерін тағайындау (цититон, лобелин, кордиамин). Тыныс алу орталығы „терең" бұзылған кезде өкпеде ауа алмастыруды ұзақ уақыт қолдан жүргізу үшін трахеостома салады.
Тыныс алудың жетіспеушілігі ірің көмей кіре-берісінің клетчаткасында орналасқанда, сондай-ақ тамақасты және тіл түбірі флегмоналарында қоршаған тіндердің домбығуынан, көмей кіре-берісінің тарылуы әсерінен пайда болуы мүмкін.
Сонымен бірге ауыз қуысында операция жасағанда, ірің мен қанның көмейге кетуінен аспирациялық асфикция болуы ықтимал.
Тамақасты және тіл түбірі флегмоналарын тіліп-ашқан соң „домбығуға" қарсы ем тағайындаған жөн (вена арқылы 0,5—1 г гидрокортизон, эуфиллин және кальций хлориді). Ауыз қуысындағы қою сілекейді шығару үшін 2% натрий бикарбонаты ерітіндісімен шайқау керек.
8. Жоғарғы жақсүйек маңындағы талшықты кеңістіктердің абсцесстері клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы.
Көзасты аймағының абсцестері мен флегмоналары. Бұл аймақтың анатомиялық шектері: көз ұясының қыры, жоғарғы жақ сүйегінің альвеолдық өсіндісі, мұрынның бүйір қабырғасы, жақ және шықшыт сүйектерінің жігі. Бұл жерде, борпылдақ (жұмсақ) фасциялармен қоршаған „күлкі бұлшықеттері" орналасқан. Еттердің арасында, көзасты аймағынан шықшыт және ұрт аймақтарына ірің тарайтын шел (май) клетчаткасы болады. Сондай-ақ инфекцияның таралуына, өте көп веналық тордың болуы, оның бұрыштық вена арқылы көз шарасы (ұясы) веналарымен жалғасуы үлкен рөл атқарады. Көзасты аймағында іріңді процестің пайда болуына, бүзылған жоғарғы ит азулары және кіші азу тістер, кей жағдайда кіші күрек тістер мен екінші премолярлар себепші болады.
Клиникасы. „Айбат" шұңқырында, ісік пайда болып, домбығу мұрын қапталына, жоғарғы және төменгі қабақтарға, шықшыт аймағына, жоғарғы ерінге тарайды. Соның әсерінен мүрын-ерін қатпары тегістеледі, езуі төмен түседі, көз саңылауы жабылады. Науқас, көзасты аймағы нервісінің қысылып, тітіркенуінен болатын интенсивті (үдемелі) ауруына шағым айтады. Кейбір жағдайларда, тері қабатының да іріңді процеске шалдығуы ықтымал. Тері қабаты қызарып, қолмен басқанда флюктуация байқалады.
Емдеуі. Іріңді затты шығару үшін, ауыз қуысы арқылы өтпелі қатпарды 3-ші, 4-ші тістің тусында кесіп, сүйектің сыртқы қабығын тіледі де, қан тоқтататын қысқаш арқылы, жоғарғы жақ сүйегінің алдыңғы бетінде орналасқан бұлшықеттердің арасын ашып, „айбат" шұңқыршасына жетеді. Іріңді сырттан шығару үшін үзындығы 2,5 см етіп ерін-мұрын қатпары бойымен тіледі.
Асқынулар. Көзасты қырының остеомиелиті, гайморит, флебит.
9. Жоғарғы жақсүйек маңындағы талшықты кеңістіктердің флегмоналары. Клиникалық көрінісі, Нақтамасы, емдеу кезеңдері.
Самайасты және қанатша-таңдай шүңқыршаларының абсцестері мен флегмоналары. Самайасты шұңқыршасының анатомиялық шегі: артында — біз тәрізді өсіндіге бекитін бұлшықеттер, алдында — жоғарғы жақ сүйегінің бұдыры, латеральды (қапталында) — төменгі жақ сүйегі бұтағының ішкі беті,
үстінде-самайасты қыры, медиальды жағында қанатша-таңдай шұңқыршасымен шектеседі.
Самайасты шұңқыршасы көзасты саңылауы арқылы — көз ұясымен (шарасымен), ал төмен жағында саңылаулы клетчаткалар аралығы арқылы жұтқыншақ маңы, жақ-қанатша кеңістігімен және ұрттың май түйінімен байланысады. Осы аймақта орналасқан қанатша (венозды) өрімдері, коллатеральдар арқылы бас сүйегі вена куыстарымен тіке байланысқан. Сондықтан инфекцияның бас сүйек қуысына тарап, өмірге қауіпті асқынулар тудыруы мүмкін. Самайасты және қанатша таңдай шүңқыршаларында іріңді процестің пайда болуына, жоғарғы азу тістер себепкер болады.
Бұл флегмоналардың клиникалық көрінісі өте ауыр, интоксикация күшейіп, зардапты бас ауыруы пайда болады, дене қызуы көтеріледі. Бірінші тәуліктерде өзгеріс байқай қою қиын, тек ауыз қуысы арқылы жоғарғы жақ бұдырын қолмен басқанда — қатты ауыратыны және өтпелі қатпардың тегістелгені байқалады. Кейінірек шығыңқы бет сүйегі доғасының жоғарғы жағында инфильтрат пайда болып, қабақ домбығады. Ірің жедел түрде жұтқыншақ маңына жайылып, жұтыну және дем алу процестерін қиындатады. Іріңді шығару үшін үлкен азу тістердің тұсында шырышты қабықты 2,5—3 см етіп тіліп, иілген қан тоқтатқыш қысқашты жоғарғы жақ бұдырымен астынан жоғары қарай, сырттан ішке қарай, алдынан артқа қарай бағыттап, қанатша-таңдай шұңқыршасының кіре берісіне жетеді де, қысқаштың аузын ашып сол бойымен кейін шығарады. Ауыз куысын антисептик ерітінділерімен жиі шайқау керек.
Жүмсақ және қатты таңдайдың іріңді процестері. Жұмсақ таңдайдың аумағында аз ғана клетчаткалардың бар екені анық. Сондықтан осы жерде абсцестер мен флегмоналардың пайда болуы ықтимал. Бүл жерге инфекция, көбінесе жоғарғы үшінші азу тістің түбір ұшынан жетуі мүмкін. Жұмсақ таңдай мөлшері дереу үлкейіп, сау жағына қарай жылжыған, бұлшықеттері шала салға, парезге ұшыраған.
Емдеуі. Шырышты қабықтың томпайып көтеріліп тұрған жерін, алдынан артқа қарай ұзындығы 2 см етіп тіледі. Қатты таңдайда абсцестер альвеолдық өсіндінің таңдай бетіне жақын орналасқан, бұзылған тіс түбірлерінен пайда болады (кіші күрек тістер, бірінші азу тістің таңдай түбірі). Қатты таңдайдың шырышты қабығының астына жиналған ірің қатты ауырады, өйткені бұл жерде борпылдақ клетчатка болмайды. Сондықтан шырышты қабық сүйек сырты қабығымен бірге сүйектен ажырап, сезімтал нерв талшықтарының тітіркенуіне әкеп соғады. Абсцесті ашу үшін, шырышты қабықты инфильтраттың дәл ортасынан үшбұрышты не
ромбы тәрізді етіп кесіп алып тастау қажет. Сонда ірің дереу, шығады, жараның шеттері тез жабыса қоймайды.
10. Жақ-бет аймағының флегмоналары. Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы.
I. Жоғарғы жақ сүйегі маңында орналасатын абсцестер мен флегмоналар.
1, Көзасты аймағының ("айбат" шұңқыры).
2. Шықшыт аймағы.
3. Көз ұясы аймағы.
4. Самай аймағы.
5. Самайасты қанатша-таңдай шұңқыры.
6. Қатты және жұмсақ таңдай.
II. Төменгі жақ сүйегі маңында орналасатын абсцестер мен флегмоналар.
1. Иекасты аймағы.
2. Ұрт аймағы.
3. Жақасты үшбұрыштығы.
4. Жақ-қанатша кеңістігі.
5. Жұтқыншақ маңы кеңістігі.
6. Меншікті шайнау еті астының кеңістігі.
7. Меншікті шайнау еті-құлақмаңы аймағы және жақарты шұңқыры.
III. Ауыз қуысы түбі абсцестері мен флегмоналары.
1. Ауыз куысы түбінің жоғарғы бөлімінің абсцестері мен флегмоналары (аша сүйек-жақ-тіласты бұлшықетінен жоғары)
2. Жақ сүйек-тіл абсцесі.
3. Ауыз қуысының төменгі бөлімінің абсцестері мен флегмоналары (аша сүйек-жақ-тіласты бұлшықетінен төмен).
IV. Тілдің абсцестері мен флегмоналары:
1. Меншікті тіл абсцесі.
2. Тіл түбірі флегмонасы.
11. емдеу кезеңдері. Жоғарғы жақсүйек маңындағы талшықты кеңістіктердің абсцесстері мен флегмоналары. Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы.
Жақ-бет аймағы флегмоналарын емдеудің негізгі қағидалары
Емдеу жолы жан-жақты комплексті шаралардан тұруы қажет. Негізгі шаралар:
1) Хирургиялық емі Мақсаты: жұмсақ тіндердегі ошақты іріңді ашып, дренаж жасау; 2)микробқа қарсы; 3)интоксикацияға қарсы; 4)сенсибилизацияға қарсы; 5)организмнің нашарлаған функциясын қалпына келтіруге бағытталған; 6)жалпы әлдендіргіш және иммуды биологиялық қасиеттерді көтеру үшін бағытталған стимуляциялық емдер.
Жақ-бет аймағының флегмонасында оперативтік ем, яғни бұзылған (қабынуға себепші болған) тісті жұлу және жұмсақ тіндерді ашып, іріңді шығару кейінге қалдыруға болмайтын, кей жағдайда шұғыл операция түріне жатады.
Тісті жұлудың негізгі мақсаты — сүйек ішіндегі іріңді дренаж шығарып токсиндердің қанға сіңуін және экссудаттың сүйек өзектері арқылы жайылуын азайту болып табылады.
Сонымен бірге, тісті жұлғанда, инфекция „көзі" де жойылады.
Микробқа қарсы ем. Антибиотиктер. Микробтар клеткасына әсер ету механизміне байланысты антибиотиктер екіге бөлінеді: 1) Бактерицидті; 2) Бактериостатикті әсерлі антибиотиктер.
Егер организмнің реактивтігі сақталса, онда бактериостатикті антибиотиктерді (стрептомицин, неомицин, нитрофурандар тобы, фурадонин, фурагин) тағайындайды. Жедел одонтогенді инфекцияларда пенициллиннің жартылай синтетикалық препараттары, жоғары нәтижелі болып есептеледі. Олардың кейбірлері пенициллинге тұрақты микробтар штамдарында антибактериалды әсер етеді. Олардың бірі — метациклин, 1960 жылы алынған. Оның ерекшелігі — бензилпенициллинге және басқа да антибиотиктерге тұрақты стафилококктарға әсер етеді.
12. емдеу кезеңдері.
Емдеу жолы жан-жақты комплексті шаралардан тұруы қажет. Негізгі шаралар:
1) Хирургиялық емі Мақсаты: жұмсақ тіндердегі ошақты іріңді ашып, дренаж жасау; 2)микробқа қарсы; 3)интоксикацияға қарсы; 4)сенсибилизацияға қарсы; 5)организмнің нашарлаған функциясын қалпына келтіруге бағытталған; 6)жалпы әлдендіргіш және иммуды биологиялық қасиеттерді көтеру үшін бағытталған стимуляциялық емдер.
Жақ-бет аймағының флегмонасында оперативтік ем, яғни бұзылған (қабынуға себепші болған) тісті жұлу және жұмсақ тіндерді ашып, іріңді шығару кейінге қалдыруға болмайтын, кей жағдайда шұғыл операция түріне жатады.
Тісті жұлудың негізгі мақсаты — сүйек ішіндегі іріңді дренаж шығарып токсиндердің қанға сіңуін және экссудаттың сүйек өзектері арқылы жайылуын азайту болып табылады.
Сонымен бірге, тісті жұлғанда, инфекция „көзі" де жойылады.
Микробқа қарсы ем. Антибиотиктер. Микробтар клеткасына әсер ету механизміне байланысты антибиотиктер екіге бөлінеді: 1) Бактерицидті; 2) Бактериостатикті әсерлі антибиотиктер.
Егер организмнің реактивтігі сақталса, онда бактериостатикті антибиотиктерді (стрептомицин, неомицин, нитрофурандар тобы, фурадонин, фурагин) тағайындайды. Жедел одонтогенді инфекцияларда пенициллиннің жартылай синтетикалық препараттары, жоғары нәтижелі болып есептеледі. Олардың кейбірлері пенициллинге тұрақты микробтар штамдарында антибактериалды әсер етеді. Олардың бірі — метациклин, 1960 жылы алынған. Оның ерекшелігі — бензилпенициллинге және басқа да антибиотиктерге тұрақты стафилококктарға әсер етеді.
13. Төменгі жақсүйек маңындағы талшықты кеңістіктердің асбцесстері мен флегмоналары. Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы. емдеу кезеңдері.
Жақ-қанатша кеңістігінің флегмонасы. Топографиялық анато-миясы. Жақ-қанатша кеңістігінің латеральды қабырғасын — төменгі жақ сүйегі бүтағының ішкі беті, артқы және төменгі қабырғасын — медиальды қанатша бұлшықетінің сыртқы беті құрайды. Жоғарғы жақ шегі — медиальды және латеральды қанатша бұлшықеттерінің фасциальды жапырағы, алдыңғы жағында — ұрт-жұтқыншақ жігі.
Жақ-қанатша кеңістігі борпылдақ клетчаткамен толтырылған, оның латеральды қабырғасының ортасында альвеолды нерв, артерия және вена өтетін төменгі жақ сүйек тесігі орналасқан. Қанатша-жақ кеңістігі — самайасты, қанатша-таңдай шүңқыршаларымен, жұтқыншақ маңы кеңістігі және жақарты аймағымен, ал дөңгелек тесік арқылы — үшкіл нерв бұтақтарының жолымен, бас қуысымен байланысады. Осы кеңістіктегі іріңді процестер, кей жағдайда адам өміріне қауіп туғызатын ауру болып табылады.
Жақ-қанатша кеңістігі клетчаткасының іріңді қабынуына көбінесе төменгі азу тістер себепші болады. Сондай-ақ инфекция мандибулярлық жансыздандыру кезінде де енуі мүмкін. Тістен пайда болған одонтогендік (инфекциялық флегмона) флегмоналарда қабыну инфильтраты — бұл кеңістіктің төменгі бөлімінде, ал инфекциялы флегмоналарда инфильтрат көбінесе кеңістіктің жоғарғы бөлімінде пайда болады.
Клиникасы. Қабынудың ең ерте білінетін белгісі — II—III дәрежелі контрактура және ауырсынып жұтыну болып есептеледі. Сонан соң төменгі жақ сүйегі бұрышында тығыз, ауыратын
инфильтрат пайда болып, ауыз ашылуы одан әрі шектеледі. Жалпы жағдайы нашарлап, дене қызуы 38—39° көтеріледі. Ауыз қуысын тексергенде — алдыңғы таңдай иінінің, қанатша-жақ қатпарының шырышты қабығының инфильтрациясын көруге болады. Сондай-ақ Венсан симптомы байқалуы мүмкін (иек аймағының сезімталдығының бұзылуы) ол төменгі альвеолды нервісінің, жақ сүйегі өзегіне кірер жерінде қысылып қалуының салдары.
Емі. Іріңді шығару үшін төменгі жақ сүйегі бұрышын айналдыра, ұзындығы 4—4,5 см етіп, тері және теріасты клетчаткасын тіліп, ары қарай қан тоқтатқыш қысқашпен, төменгі жақ сүйегінің ішкі бетіне бекитін медиальды қанатша бұлшықетінің сіңірін сүйектен ажыратады. Аспапты жақсүйек бұтағының ішкі бетімен жылжыта отырып, іріңді шығарады. Жараға дренаж қойып таңады.
Қабыну кезеңінде инфильтрат қанатша-жақ кеңістігінің жоғарғы бөлімінде орналасса, іріңді шығару үшін ауыз қуысы арқылы қанатша-жақ қатпарына параллель етіп, шырышты қабықты тік кеседі, яғни қатпар мен төменгі жақ сүйегінің алдыңғы қыры арқылы. Өткір емес аспаппен қанатша-жақ кеңістігі тінін ашып іріңді шығарады.
14. Жақ-бет аймағының қабыну ауруларының асқынуы. Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы.
Сепсис (грекше-шіру)- қанның залалдануы. Бұл патологиялық жағдай іріңді қабыну ошағынан микроорганизмдердің қанға үздіксіз немесе мезгіл-мезгіл түсіп тұруынан пайда болады. Бұнда жергілікті өзгерістерге сәйкес емес жалпы ауыр бұзылыстар және әртүрлі ағзалар мен тіндерде жаңа іріңді ошақтар пайда болады.
Макроорганизмнің реактивтілігі өзгерген кезде патогенді микробтардың ену нәтижесінде сепсис дамитындығы анықталған.
Кузин М.И. және де басқа ғалымдармен бірге былай деп есептейді: инфекцияның топтануы яғни генерализациялану үшін қабыну ошағында микробтардың саны белгілі бір деңгейден асып, қан тамырлар арқылы денеге тарауы керек.
Жалпы іріңді инфекцияның ағымы бірнеше кезеңде өтеді:
· Ірінді резорбтивті қалтырау;
· Сепсистің бастапқы кезеңі;
· Жергілікті іріңді процесс;
· Септицемия (қанда патогенді микробтардың болуы, бірақ екіншілік метастазды іріңді қабыну ошағының әлі дамымаған кезеңі);
· Септикопиемия (организмнің улануымен бірге ағзаларда, тіндерде екіншілік метастазды абсцестердің дамуы);
· Өлім.
Жергілікті клиникасы. Сепсистік жарада бозғылт және солғын грануляциялық тіндер, жарадан аз ғана кіршең лай түсті бөлініс болады немесе тіптен бөлімбеуі мүмкін, кеәде шіріген иіс шсғады. Қан тамырларының тромбозы немесе лимфадениттер байқалады.
Жалпы клиникасы:Бастапқы кезде науқас әлсізденеді, тамаққа тәбеті болмайды, дене қызуы 39-40°С-қа дейін көтеріледі, кейде тез жоғары көтеріліп, күрт төмен түседі. Ұйқысы бұзылып, басы ауырады, денесі қалтырайды, терісі ылғалданады, ал сепсис ауыр түрде дамыса түнге қарай суық жабысқақ тер басады.
Қан құрамының талдауында: лейоциттердің саны көбейеді. ЭТЖ 50-60 мм/сағ. дейін көтеріледі. Сепсистің бастапқы кезеңде анықтау өте қиын, айтылған белгілер біріншілік одонтогенді іріңді процесстің ауыр өтіп жатқан жағдайымен байланыстырылуы мүмкін. Бірақ, сепсис басталған кезде науқастың жалпы жағдайы нашарласа да жергілікті іріңді процессте айтарлықтай өзгеріс болмайды. Жергілікті өзгерістер мен науқастың жалпы жағдайының арасындағы қайшылығы дәрігерді ойландыруы керек. Сондықтан науқасты тез толық тексеріп септикопиемия яғни екіншілік метастазды абсцестердің басқа ағзаларда бар-жоғын анықтау керек. Ең жиі, әсіресе балалардың арасында септикопиемия, стафилак-кокты пневмония, менингоэнцефалит кездеседі.
Кейде қанның бактериялық тексеруі нәтиже бермейді, яғни себудің нәтижесі теріс болып, сепсистің анықталуы қиындайды, ал науқастың
жалпы ауыр жағдайы біріншілік іріңді процесспен, организмнің улануымен байланыстырылады.
Сепсистің соңғы сатысында клиникалық көрініс өзгереді, организмнің реактивтілігі төмендегендіктен лейкоцитоздың орнына лейкопения пайда болады, сол себепті дене қызуы субфебрильдіге дейін төмендейді. ЭТЖ сол жоғарлаған деңгейде қалады, бірақ анемия пайда болады, әлсіздік ұлғаяды, терісі құрғақтанады. Осындай кезде біріншілік іріңді ошақтың ағымы да өзгереді, іріңді жалқық сұйықталады, қабынған аймақтың шетіндегі ұйыспа-инфильтрат кішірейеді, жараның ағымы баяулап маңындағы тіндер өлеттенді.
Бет-жақ аймағының жедел одонтогенді инфекциясының ең бір ауыр асқынуларына медиастенит жатады. Ол инфекцияның көкірек аралығына енуінен пайда болады. Бұл туралы оқулықтарда айтарлықтай көңіл бөлінбеген, бірақ бұндай асқынулардың кездесуі сирек емес. Алдыңғы көкірек аралығы мойынның жүйке-қан тамырларының бойымен жұтқыншақ кеңістігінің артқы бөлігімен қатынасады, сол жол арқылы инфекция жайылып одонтогенді алдыңғы медиастенит дамиды. Іріңнің мойынға содан кейін алдыңғы көкірек аралығына жайылатын екінші жолы -тіл түбінің жайылған флегмонасы кезінде мойынның меншікті фасция-сының ішкі қабатын тіласты сүйек маңында тесіп, IV фасцияның висце-ральды, париетальды жапырақтарының арасымен мойынның кеңірдек маңының клетчаткасына тарайды. Кеңірдек пен мойынның қантамыр-жүйке жүйесінің фасция аралығымен ірің алдыңғы көкірек қуысына төмен түседі. Одонтогенді флегмонада артқы медиастенит өте сирек дамиды. Артқы көкірек аралығына ірің паратонзиллярлы абсцесс кезінде омыртқаның алдыңғы клетчаткалы кеңістігі
арқылы жайылады. Артқы көкірек аралығының инфекцияланатын екінші жолы мойын маңындағы клетчатканың флегмонасы кезінде тіндер өлеттеніп, ірің мойынның IV фасциясының висцеральды қабатын тесіп, өңеш маңындағы клетчаткаға тарап, артқы көкірек аралығына түседі.
Одонтогенді жанаспалы медиастениттің ағымы өте ауыр өтеді. Науқастың жалпы жағдайы бірден қатты нашарлайды. Дем алуы қиындағандықтан төсекте басын еңкейтіп отырады. Реактивтігі төмендегендіктен денесі ауырлап, ұйқысы келе береді, есі күңгірттенеді, кейде сандырақтайды, сирек жағдайда төсектен тұрып, палатадан қашып, көрінбейтін жауларымен сөйлесіп, солармен күресіп, ұрысады.
Ал, кей науқастарда эйфория жағдайы кездеседі: көңілі өте көтеріңкі болады. Эйфориядан кейін науқас есінен танып, өліммен аяқталады. Науқастардың дене қызуы 39-40°С болады (± 1-2°) Тамыр соғысы мину-тына 140-150 аритмиялы, әлсіз болады. Қан қысымы төмендеуі мүмкін. Ол жиі жағдайда қалпында болады.
Медиастенитке тән белгі — дем алуының бұзылуы, демікпе пайда болады (минутына 45-50 рет). Тынысы беткей, демін ішіне тартуы қысқарады, ал шығаруы 2-3 есе ұзарады. Көкірек қуысында ауыру сезімі пайда болады, жұтынуы қиындайды, кейін мүлде жұтына алмайды, кейде жөтелгенде қақырық бөлінеді, ол бара-келе көбейеді (тәулігіне 1,5 литрге дейін). Медиастенитке тән белгі — ұдайы жөтелу. Ол әрине көкірек қуысындағы ауру сезімді күшейтеді. Гирке белгісінде басын шалқайт-қан кезде көкірек қуысындағы ауыру сезімі күшейеді. Иванов белгі-сінде мойынның қантамыр-жүйке шоғырының бойымен сипаса немесе жоғары қарай тартса көкірек қуысындағы ауыру сезімі күшейеді. Равич-Шербо белгісінде демін ішке алғанда мойындырық ойық терісі ішке қарай тартылады. Н. Г.Попов мынадай жаңа белгі анықтаған, мысалы науқас төсекте аяғын созып жатқан кезде өкше сүйегін қағып тексерсе кеудесінде ауыру сезімі және жөтел пайда болған. Науқастардың төсі, қабырғалары ауырады. Бет, мойын, кеудесінің терісі көкшіл тартып, ісініп, мрамор түстес болады. Кейде мойын және кеуденің теріасты клетчат-касында газдың пайда болуынан басқанда сықырлайды.
Одонтогенді медиастенит кезінде рентгеннің, электрокардио-грамманың және таңдайды қағып тексерулердің мәліметтері нақтама-диагнозды анықтауға жеткіліксіз болады, тек соңғы кезеңдерде көмектеседі.
Рентгенде 3 проекцияда түсіру қажет (алдынан артқа қарай, бүйірінен, қиғаш).
Жанаспалы одонтогенді медиастениттің патологиялық, анатомиялық түрлерін-формасын-сарысулы, іріңді, іріңді-өлеттенген, шіріп-іріңдеген, шіріп-өлеттенген және шіріген — ажыратады.
Ағымы көбінесе жедел, кейде жеделдеу. Ағымында бірнеше кезеңдер болады: компенсаторлы, субкомпенсаторлы, декомпенсаторлы, ал кейде өте жылдам өтуі мүмкін.
Компенсаторлы кезеңде жалпы жағдай нашарласа да, жергілікті белгілер болса да өмірге қажетті ағзаларда айтарлықтай өзгеріс болмайды.
Субкомпенсаторлы кезеңінде орталық жүйке жүйесінің жүрек-қан тамырларының және бөліп шығаратын ағзалардың қызметтері бұзылады.
Декомпенсаторлы кезеңінде өмірге қажетті ағзалардың қызметтері бұзылады, дененің өте қатты улануы байқалады. Жергілікті өзгерістерден жалпы белгілері басым болып, науқас «кома» немесе «агония» жағдайында болады, одан шығарып алуға мүмкіншілік болмайды.
Бет-жақ аймағының тромбофлебиті — венаның және оны қоршаған тіндердің жедел қабынуы мен тамырішілік тромбозы.
Одонтогенді инфекциядан тромбофлебиттің дамуына организмнің қарсыласу күшінің төмендеуі, суық әсер етеді.
Тромбофлебит жиі жағдайда бет шиқанының, көршиқанының және самайасты, қанатша-таңдай шұңқырының флегмонасының асқынуы болып табылады.
Тромбофлебиттің дамуына бірнеше факторлар әсер етеді: бет-жақ аймағының инфекциясы кезінде тіндердің ыдырауынан пайда болатын аутоаллергия және микробты аллергия вена эндотелийінің қабынудан және жарақаттан зақымдануы, әсіресе сезімталдығы организмінде, тамырішілік қанның ұюына және тромбоздың дамуына жағдай тудырады (Балуда В. И. 1975), стафилакокктың агрессивті экзотоксины организмнің арнайы емес реактивтігін төмендетеді, ал аллергиялық реактивтігін жоғарлатады.
Бет, мұрын қуысының және қанатша-таңдай шұңқыры веналарының, көз шарасының — бұрыштық, жоғарғы, төменгі көздік веналары арқылы ми сауытының үңгірлі синустарымен байланыста екенін есте сақтау керек.
М. А. Сресли (1957) бет веналарының қан ағысы өзгерісінің мүмкін екендігін дәлелдеген.
Қалыптағы жағдайда көз шарасынан қан бет венасына ағады, ал тромбофлебит кезінде бұрыштық вена арқылы көз шарасына қарай ағады.
Тромбофлебиттің клиникасы. Бет немесе бұрыштық венаның бойында қатты ісіну, ұйыспа-инфильтрат пайда болады, бастапқы кезде қатты ауырып сипағанда «таспа» тәрізді білінеді. Терісі қызарып көкшіл тартады, ісіну ұйыспа-инфильтраттың шегінен асып тарайды. Жиі жағдайда қабыну ошағынан теріасты кеңіген веналар радиалды жан-жаққа тарағаны көрінеді. Науқас организмінің улануы байқалады: дене қызуы өте жоғары болып, қалтырайды, әлсіздік пайда болады, қатты терлейді, науқас бозарып, кейде есекжем пайда болады. Қан анализінде-лейкоцитоз, формуласы солға жылжиды. ЭТЖ өте жоғары т. б.
Гемостаздың (қан ұюының) бұзылуы тромбофлебиттің дамуында ерекше орын алады. Гемостаз үш кезеңде өтеді: бірінші кезеңде - қанда, тінді тромбопластин құрылады, екінші кезеңде — тромбопластиннің әсерінен қан протромбины тромбинге айналады, үшінші кезеңде — тромбиннің әсерінен қанның фибриногені фибрин-мономеріне, ал ол фибрин-полимерге ауысады. Олардың бір-біріне (мономердің полимерге) ауысуы плазмадағы, тромбоциттегі, венаның қабырғасындағы және басқа тіндердің құрамындағы XIII фактордың әсерінен болады, Фибрин-мономерден құралған қан ұйығы қанның плазминімен жеңіл ериді, соның әсерінен қан тамырларында қанның жүруі сақталады немесе қалпына келеді. Егер қан ұйығы фибринполимерге айналса, онда қан тамырында тромб пайда болады, себебі фибринполимер плазминде ерімейді. Бет-жақ аймағының тромбофлебитінде гемостазда өзіне тән өзгерістер болады, мысалы: Венозды қанның ұю уақыты қысқарады, қанда фибриноген көбейеді (5-7-ден 10-12 мг/мл Мигабели әдісімен).
Б-фибриноген фракциясы пайда болады- тромбиннің индикаторы қалыпты жағдайда қанда болмайды. XIII фактордың күні артады, фибринолиз төмендейді. Осындай өзгерістер гемостаздың гиперкоагуляцияға қарай ауысқанын көрсетеді, ол тромбозға сәйкес келеді.
Тромбофлебиттің бастапқы кезінде немесе 3-4 тәулік аралығында септикопиемия пайда болуы мүмкін, ішкі ағзаларда өкпеде, бауырда, мида абсцесстер пайда болады.
Тұжырым: Сепсис жағдайында іріңді қабыну ошағынан микроорганизмдердің қанға үздіксіз немесе мезгіл-мезгіл түсіп тұруынан пайда болады. Бұнда жергілікті өзгерістерге сәйкес емес жалпы ауыр бұзылыстар және әртүрлі ағзалар мен тіндерде жаңа іріңді ошақтар пайда болады.
Сепсистің бастапқы кезеңде анықтау өте қиын, айтылған белгілер біріншілік одонтогенді іріңді процесстің ауыр өтіп жатқан жағдайымен байланыстырылуы мүмкін. Бірақ, сепсис басталған кезде науқастың жалпы жағдайы нашарласа да жергілікті іріңді процессте айтарлықтай өзгеріс болмайды. Жергілікті өзгерістер мен науқастың жалпы жағдайының арасындағы қайшылығы дәрігерді ойландыруы керек. Сондықтан науқасты тез толық тексеріп септикопиемия яғни екіншілік метастазды абсцесстердің басқа ағзаларда бар-жоғын анықтау керек. Ең жиі, әсіресе балалардың арасында септикопиемия, стафилаккокты пневмония, менингоэнцефалит кездеседі. Бет-жақ аймағының жедел одонтогенді инфекциясының ең бір ауыр асқынуларына медиастенит жатады. Ол инфекцияның көкірек аралығына енуінен пайда болады. Бұл туралы оқулықтарда айтарлықтай көңіл бөлінбеген, бірақ бұндай асқынулардың кездесуі сирек емес. Бұндай жағдайда дәрігер шұғыл емдік шараларын қолдану шарт. Себебі науқастың хал-жағдайы өте ауыр, өмір-тіршілік үшін күрес кезінде қолда бар мүмкіншіліктерді пайдалану керек.
15. Жақ-бет аймағының қабыну ауруларының асқынуын емдеу кезеңдері. Іріңді процестің емінде ең бастысы хирургиялық өңдеу болса, А.Н.Бакулев (1951) сепсистің де патогенетикалық емінде тек жергілікті іріңді ошаққа хирургиялық өңдеу жүргізілгенде ғана жақсы нәтиже беретінін айтады. Сепсистің хирургиялық емі іріңді ошақты тіліп ашумен ғана шектеліп қоймай, сондай-ақ оның өлеттенген тіндерден тазартылуын және өкізгіштік жүйе арқылы үнемі іріңің бөлініп тұруын көздейді. Дұрыс жоспарланып, жоғарына көрсетілген талаптардың бұлжымай орындалуы іріңді процестің жайылуына, орын теуіп, метастазалық іріңді ошақтардың қалыптасуына, ағзаның улану дәрежелігінің өсуіне мүмкіндік бермейді. Сепсистің емінде, әдеттегідей, іріңді ошақтарға полиативті (тіліп ашу) операциясы жүргізіледі. Солардың ішіндегі ең тиімдісі – іріңді ошақты кең тіліп ашу операциясы. Осындай хирургиялық емнің мақсаты тек іріңді ошақты және жандарында қалыптасқан қалташықтарды ашып, өлеттенген
тіндерден тазаруымен шектелмей, сондай – ай маңындағы тіндердегі қысымды төмендету болып табылады. Бет-жасүйек аймағының және мойынның анатомиялық және топографиялық ерекшеліктерін, қан-лимфа тамырларының анастомоз құрып, мидың кеуекті қойналарымен тығыз байланысы барын ескере отырып орындалатын операция аса мұқияттылықпен, сақтықпен, тіндер тым көп жарақатталмайтындай етіліп жүргізілуі тиіс.
Одонтогенді сепсистің емі- жалпы қабылданған интенсивті комплексті емнің принципімен (жүйесімен) жүргізіледі. Науқас ауруханаға түскен уақытта қабыну ошағын мұқият тексеріп, іріңнің жиналып қалған жері бар ма, жасалынған тілік, салынған жолақтар өз мақсатын атқара ма, жоқ па соны анықтау керек. Себепші болған біріншілік ошақты жою керек. Содан кейін кең спектрлі антибиотиктер, сульфаниламидтер және нитрофуран қатарындағы препараттар тағайындалады. Иммунды жүйесі төмендегендіктен арнайы және арнайы емес (лабораториялық тексеру жүргізіп анықталады — комплимент титры, фагоцитоз) ем тағайындалады.
Организмнің улануын төмендететін дезинтоксикациялық ем ретінде гемодез, полиглюкин, желатиноль, 5% глюкозаның ерітіндісін венадан тамшылатып жібереді. ЭКГ жасап және бауыр, бүйрек қызметін бақылай отырып, сепсисті емдеу кезінде (үнемі) өмірге қажетті ағзалардың қызметін және ішкі ағзаларда, теріде іріңді ошақтардың болмауын қадағалау қажет.
Медиастенитті емдеу – қиын да күрделі іс. Т.Робустованың және т.б. \1989\ ұсыныстары бойынша,медиастениттің кешенді емі былай жүргізілуі тиіс:
· - операцияға дейінгі дайындық:
· - біріншілік іріңді ошаққа хирургиялық өңдеу жүргізіп,
· дренаж қалдыру:
· - операциядан кейінгі ем.
Іріңді медиастенит кезінде біріншілік емі — хирургиялық. Емді дұрыс жүргізу және инфекция тарау жолдарын айқын болжау үшін бет-жақ аймақтың, мойынның, көкірек аралығының анатомиялық, топографиялық ерекшелігін, бір-бірімен байланысатын жолдарын білу қажет.
Жанаспалы одонтогенді медиастенитте хирургиялық ем — Розумовский ұсынған орталық және бүйір медиастенотомия отасы жиі қолданылады. Көкірекаралыққа жету үшін тілікті мойындырық ойығы арқылы немесе жиі қолданылатын төс-бұғана-емізікше бұлшықеттің алдыңғы шетінен (бетінен) кеңірдекті ала отырып жасалатын әдісті қолдануға болады. Бұл әдісті жүргізгенде төс-бұғана-емізікше бұлшықеті фасциясының алдыңғы ішкі қабырғасын тіліп ашқаннан соң қантамыр-жүйке талшықтарын сыртқа қарай, ал қалқанша без бен сәйкес бұлшықеттерді ішке қарай ысырады. Кеңірдектің бүйір және алдыңғы бетінен алдыңғы көкірек қуысына, ал өңештің бойымен артқы көкірек қуысына жетуте болады. Мойын медиастинотомия бет-жақ аймағының біріншілік іріңді ошақтарымен бірге кең ашылуы тиіс. Көмекейге ісік тарағанда немесе ісікпен қысылғанда трахеотомия жасалуы қажет. Медиастинотомия жасалынған соң 7-10 күн науқастың аяқ жағын көтеріңкіреп жатқызу қажет. Көкірек қуысын ұдайы антибиотик ерітіндісімен жуып, электр сорғышпен, шприцпен немесе вакуум-дренажбен сорып алып тұру қажет.
Медиастениттен кейін науқас сауығып кетуі мүмкін, кейде қабыну жеделдеу фазасына өтеді, ал кейде өліп кетеді.
Бет-жақ аймағының қабыну ауруларының ең жиі кездесетін және күрделі асқынуы — бет-веналарының тромбофлебиті, жиі жағдайда ми сауытының венозды синустарына тарайды.
Тромбофлебиттің емі -жедел болуы тиіс -септикопиемияның алдын алу, қабынудың жайылуын тоқтату және гемостазды қалпына келтіру үшін шаралар қолдануы тиіс.
Сызба-схема:
1. Тромбофлебиттің бірінші белгілері пайда болғаннан қабыну ошағынан эксудатты сеуіп
микрофлораны зерттеп, оның қандай
антибиотикке сезімталдығы бар екенін анықтау қажет. Венадан қан алып коагулограмманың көрсеткіштерін анықтау және бактериемияны тексеру қажет.
2. Инфекциямен күресу үшін кең спектрлі антибиотиктер, стафилококқа қарсы глобулин, гипериммунды плазма, стафилакоккты анатоксин жіберіледі.
3. Улануға қарсы ем: гемодез 400-500 мл, 5% глюкоза ерітіндісі «С» витаминімен күніне 2 рет. Рингер ерітіндісі 100 мл, кокарбоксилаза, витаминдер. Жүрекке күш түсірмеу үшін жіберілген ерітіндінің мөлшері шығарылған несептің мөлшерімен сәйкес болуы тиіс.
4. Тромбофлебит ауыр түрде өткен кезде негіздік-қышқылдық тепе-теңдік бұзылып ацидоз пайда болғандықтан 200-400 мл 2-4% натрий гидрокарбонатын венадан 1-2 күн аралығында жіберу қажет.
5. Эритроцит, гемоглобин саны азайса жұмасына 1-2 рет гепаринмен бірге қан құю қажет.
6. Сезімталдықты төмендету үшін 1% димедрол, 10% кальций глюконаты, 10% хлорлы кальций тағайындау қажет.
7. Абсцесс пайда болса, іріңдіктерді ашып жуып антисептиктермен, ферменттермен (химотрипсин) жолақ қойып емдеу қажет.
8. XIII фактордың күшін төмендету және фибринолизді күшейту үшін никотин қышқылын күніне 0,05 гр 1-2 рет тағайындау қажет.
9. Қан ұюды азайту үшін 4-6 сағат аралығында қан ұю уақытын бақылай отырып, бірден венаға 2500-5000 мөлшерде гепарин жіберілуі тиіс, ал аздап төмендегеннен кейін бұлшықет арқылы жіберіледі.
Егер гепариннің мөлшері асып кетсе жарадан қан кетуі мүмкін және несеп анализінде эритроциттердің пайда болуын бақылау қажет. Антикоагулянттар бірден еммен шығарылып тасталынбайды, оның дозасын бірте-бірте төмендетіп алу қажет.
Егер бет венасының тромбофлебитімен науқас уақтылы қаралмаса немесе уақтылы дұрыс ем қолданбаса ми сауытының үңгірлі қуыстарына өтіп кетуі мүмкін. Қабыну өте тез дамуы мүмкін, бірнеше сағаттың ішінде инфильтрация тез ұлғайып, қабақтары ісініп хемоз, экзофтальм пайда болады. Экзофтальм екінші көзіне өтуі мүмкін. Көз алмасының қимылы шектеледі. Бұл тромбоз кезінде неше түрлі асқынулар кездеседі: менингит, көз қимылдату бұлшықетінің салдануы, көру жүйкесінің семуі, сол себепті көрудің төмендеуі, бет жүйкесінің салдануы және т. б.
Емі. Бет веналары тромбофлебитінің еміне сәйкес болады: антибиотиктерді — жалпы ұйқы артериясы арқылы жібереді. Н.А.Груздевтің мәліметі бойынша, үңгірлі қуыстардың сепсисті тромбозында антибиотиктерді артерия арқылы жіберсе өлім жағдайы әжептәуір төмендейді.
16. Тіл, ауыз қуысы түбі және мойын абсцесстері Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы. Абсцесс — бұл тері немесе теріасты май қабатының шектелген іріңді қабынуы.Абсцестің жергілікті белгілері: анық шектелген, ауыратын тығыз инфильтрат (ісік), оның бетіндегі тері қабаты не шырышты қабық керілген, қан кернеп қызарған, аздап жылтырайды. Инфильтраттың ортасы босап және флюктуация (сүйық заттың толқынды қозғалысы) байқалады. Қабынудың жалпы белгілері, абсцестің орналасқан жері мен мөлшеріне байланысты болады. Сонымен қатар дене қызуы, бас ауруы, қалтырауы, лейкоцитоздың болуы және ЭТЖ өсуі мүмкін. Бет және мойын аймақтарының абсцестерін қоздыратын микробтарға стрептококктар, стафилококктар, диплококктар, пневмококктар, ішек таяқшасы микробы және басқа да анаэробты микробтар жатады. Бұл микробтар жекеше не болмаса үйлескен түрінде кездеседі. Көбінесе стафилококк және стрептококк табылады.
Тіл-жақ абсцесі. Топографиялық анатомиясы. Тіл-жақ науасы үлкен азу тістердің түсында, тіласты аймағының артқы бүйір бөлімінде, төменгі жақ сүйегі денесінің ішкі беті мен тіл түбінің бүйір қабырғасында орналасқан.
Науаның ұзындығы 2—2,5 см, ені-1 —1,5 см, бүл жерде борпылдақ клетчатка орналасқан. Инфекция осы аймаққа төменгі азу тістерден енеді.
Жақ-тіл науасы қабынуын уақтылы анықтап емдемесе, ол жақасты кеңістігі және тамақасты флегмоналарымен асқынады.
Клиникасы. Ауру жедел басталып, науқас жұтынғанда, тіластының ауыратынын, сілекей бөлінуінің күшейгенін, ауызды ашудың шектелгенін және сөйлегенде, тамақ жегенде ауыратынын айтады. Дене қызуы, 37,5—39 градусқа дейін көтеріледі. Сырт көзбен қарағанда жақасты үшбұрыштығында ептеп ісік барын көруге болады. Ауыз қуысында жақ-тіл науасының шырышты қабығының көтеріліп, қан кернеп қызарғанын және қолмен басқанда қатты ауыратын инфильтраттың барын көруге болады. Сондай-ақ флюктуация бұл жерде ерте пайда болады.Жақ-тіл науасы абсцесінің, зардапты ауыруы тіл нервісінің экссудатпен басылып қалуымен түсіндіріледі.
Тамақ астын (диафрагма) аша сүйек-жақ-тіласты бұлшықеті қүрайды. Оның жоғарғы жағында симметриялы түрде — иек-тіл және тіласты-иек бұлшықеттері орналасады; диафрагаадан төмен қосқарынша бұлшықетінің алдыңғы қарыншасы орналасады. Осы еттердің арасында борпылдақ клетчатка болады.Аша сүйек-
жақ-тіласты бұлшықеті тамақ астын 2 қабатқа бөледі — жоғарғы және төменгі. Жоғарғы қабатында — тіласты сілекей бездері, төменгі қабатында — жақасты сілекей бездері, қан тамырлары, нервтер мен лимфа түйіндері орналасады.
Тамақасты абсцессінің пайда болуына — төменгі азу тістері мен басқа аймақтардан (тамақасты үшбұрыштығы, жұтқыншақ маңы немесе қанатша-жақ кеңістігі) инфекцияның кіруі және сілекей безі себепші болады.
Клиникасы. Науқастың жалпы жағдайы ауыр, дене қызуы 39—40 градусқа дейін көтеріледі де, тамыр соғуы жиілейді. Тынысы жиілеп, ауырлайды. Беттің төменгі бөлімінде — жайылмалы, ауыратын, тығыз инфильтрат пайда болып, тері қабаты керіліп, қан кернеп қызарады. Ауызы жартылай ашылып, тілі кеуіп, ауызға сыймай тұрады (инфильтраттың әсерінен). Ауыздан жағымсыз иіс шығады. Сілекей қою және таза емес.Тіласты біліктері мен қатпарлары тілұшы астында үлкейіп, екінші тіл тәрізденіп тұрады. Жұтынуы қиындайды немесе мүлдем жұтына алмайды, даусы қырылдап, сөйлеу қиынға соғады.
Науқастың басы төмен салбырап, селқос жағдайда немесе шамадан тыс көтеріңкі күйде болуы мүмкін.
17. Тіл, ауыз қуысы түбі және мойын абсцесстерін емдеу кезеңдері.
Тіл-жақ абсцесі.Тіл-жақ науасы үлкен азу тістердің түсында, тіласты аймағының артқы бүйір бөлімінде, төменгі жақ сүйегі денесінің ішкі беті мен тіл түбінің бүйір қабырғасында орналасқан.
Науаның ұзындығы 2—2,5 см, ені-1 —1,5 см, бүл жерде борпылдақ клетчатка орналасқан. Инфекция осы аймаққа төменгі азу тістерден енеді.
Жақ-тіл науасы қабынуын уақтылы анықтап емдемесе, ол жақасты кеңістігі және тамақасты флегмоналарымен асқынады.
Клиникасы. Ауру жедел басталып, науқас жұтынғанда, тіластының ауыратынын, сілекей бөлінуінің күшейгенін, ауызды ашудың шектелгенін және сөйлегенде, тамақ жегенде ауыратынын айтады. Дене қызуы, 37,5—39 градусқа дейін көтеріледі. Сырт көзбен қарағанда жақасты үшбұрыштығында ептеп ісік барын көруге болады. Ауыз қуысында жақ-тіл науасының шырышты қабығының көтеріліп, қан кернеп қызарғанын және қолмен басқанда қатты ауыратын инфильтраттың барын көруге болады. Сондай-ақ флюктуация бұл жерде ерте пайда болады.Жақ-тіл науасы абсцесінің, зардапты ауыруы тіл нервісінің экссудатпен басылып қалуымен түсіндіріледі.
Емі. Іріңді шығарарда, тіл нервісі мен тіл венасын зақымдап алмау үшін, төменгі жақ сүйегінің ішкі беті мен науаның орта сызығының арасын, қандауырмен ұзындығы 2 см етіп тіледі де, қан тоқтатқыш қысқашпен тіндерді ашады. Іріңді зат шыққан соң ауыз қуысын антисептик ерітінділерімен жиі шайқау керек.
Тамақ астын (диафрагма) аша сүйек-жақ-тіласты бұлшықеті қүрайды.
Тамақасты абсцессінің пайда болуына — төменгі азу тістері мен басқа аймақтардан (тамақасты үшбұрыштығы, жұтқыншақ маңы немесе қанатша-жақ кеңістігі)
инфекцияның кіруі және сілекей безі себепші болады.
Клиникасы. Науқастың жалпы жағдайы ауыр, дене қызуы 39—40 градусқа дейін көтеріледі де, тамыр соғуы жиілейді. Тынысы жиілеп, ауырлайды. Беттің төменгі бөлімінде — жайылмалы, ауыратын, тығыз инфильтрат пайда болып, тері қабаты керіліп, қан кернеп қызарады. Ауызы жартылай ашылып, тілі кеуіп, ауызға сыймай тұрады (инфильтраттың әсерінен). Ауыздан жағымсыз иіс шығады.Тіласты біліктері мен қатпарлары тілұшы астында үлкейіп, екінші тіл тәрізденіп тұрады. Жұтынуы қиындайды немесе мүлдем жұтына алмайды, даусы қырылдап, сөйлеу қиынға соғады.
Науқастың лажыз басы төмен салбырап, селқос жағдайда немесе шамадан тыс көтеріңкі күйде болуы мүмкін.
Емі. Іріңді ошақты уақтылы ашып, іріңді шығару өте қажет шара.
Тамақастының шектелген абсцессінде орта сызық бойымен ұзындығы 4 см-дей етіп иектен тіласты аша сүйегіне дейін тіліп, тіласты аймағына дейін аспаппен тінді ашады. Микробқа қарсы ем. Антибиотиктер. Микробтар клеткасына әсер ету механизміне байланысты антибиотиктер екіге бөлінеді: 1) Бактерицидті; 2) Бактериостатикті әсерлі антибиотиктер.
Егер организмнің реактивтігі сақталса, онда бактериостатикті антибиотиктерді (стрептомицин,
неомицин, нитрофурандар тобы, фурадонин, фурагин) тағайындайды. Жедел одонтогенді инфекцияларда пенициллиннің жартылай синтетикалық препараттары, жоғары нәтижелі болып есептеледі. Олардың кейбірлері пенициллинге тұрақты микробтар штамдарында антибактериалды әсер етеді. Олардың бірі — метациклин, 1960 жылы алынған. Оның ерекшелігі — бензилпенициллинге және басқа да антибиотиктерге тұрақты стафилококктарға әсер етеді.
Метициллин организмнен дереу бөлініп шығады, сондықтан оны бұлшықет ішіне тәулігіне 1 гр-нан 4—6 рет салады.
Одонтогенді инфекциялардың асқынған жағдайында (сепсис) метициллиннің тәуліктік дозасын 10—12 г дейін көбейту қажет.
Оксациллин — әлсіз қышқыл ортаға тұрақты, сондықтан оны ішке тәулігіне, 5 грамнан 4—6 рет (тамақ ішер алдында 30—40 мин бұрын) тағайындайды. Бұлшықет ішіне де тәулігіне 0,5 грамм-нан 4—6 рет жіберіледі.
Пенициллиннің басқа түрлеріне қарағанда, ампициллиннің әсер ету спектрі үлкен. Ол грамм оң және грамм теріс бактерияларды жоя алады. Оны ішке, тамақ ішерден 30—40 минут бұрын тәулігіне 0,5 граммнан 4—6 рет тағайындайды.
Тетрациклиндер — микробтарға бактериостатикті әсер етеді. (Пенициллин мен стрептомицинге түрақты түрлеріне). Олар жаңа микроб клеткалары пайда болу үшін қажет белок синтезін ұстап қалады.
Тетрациклин немесе окситетрациклин гидрохлориді 1—2% новокаин ерітіндісінде 0,1—0,25 граммнан тәулігіне 3—4 рет бұлшықет ішіне енгізіледі. Морфоциклин — остеотропты антибиотик қатарына жатады, сондықтан ол сүйек тініндегі инфекцияға, басқа антибиотиктерге қарағанда күшті әсер етеді. Оны көбінесе жедел одонтогенді остеомиелитте тағайындайды. Оның 10—20 мл 5% глюкоза ерітіндісіндегі 0,1—0,15 грамы венаға тәулігіне І рет жәйлап жіберіледі. Ем курсы 5—7 күн.
Стрептомициндер — көбейіп келе жатқан микробтар клеткаларына, бактериостатикті әсер етеді. Ас қорыту жолында нашар сіңетін болғандықтан, оны бұлшықет ішіне тәулігіне 0,5—1,0 г 2 рет енгізеді.
Стрептомициннің бір инъекциясы 8 сағаттан көп уақыт қан құрамында жүреді.
Неомициндердің әсер ету спектрі кең, бірақ орталық нерв жүйесіне және бүйрекке улы әсер етеді.
Қисындасқан антибиотиктер. Олететрин — олеандомицин мен тетрациклиннен тұрады, спектрі кең болғандықтан, грамм теріс бактерияларға күшті әсер етеді.
Сондықтан оны қатты ауырған жағдайларда тағайындайды.
Олететрин таблеткасын тәулігіне 4—5 рет 0,5 г-нан қабылдайды.
Тетраолеан (сигмамицин) олететрин тәрізді, тек бұлшықет ішіне 0,1 г-нан изотониялық ерітіндіде тәулігіне 2—3 рет енгізеді.
Олеоморфоциклин — олеандомицин мен морфоциклиннің қоспасы; оны венаға 0,26 г (250 000) тәулігіне 1 рет қана жібереді.
Басқа топтағы антибиотиктер. Ристомицин — күрделі құрылысы бар, жоғары молекулалы антибиотик. Басқа антибиотиктерге тұрақты микробтарға қарсы тиімді дәрі. Оны ауыр сепсистік жағдайларда қолданады.
Вена арқылы тамшылатып, 500 000 Б. тәулігіне 2 рет енгізеді. Сонымен бірге қан құрамы мен бүйректің несеп бөлу функциясын (қызметін) қадағалау қажет.
Линкомицин — кейбір анаэробтарға антибактериалды әсер етеді. Оны басқа антибиотиктерге тұрақты микробтардан пайда болған сепсистік жағдайларда қолданады. Бұлшықет ішіне 0,5 г тәулігіне 2 рет немесе капсула түрінде тамақ ішерден 1 сағат бүрын, 0,5 г-нан тәулігіне 3 рет береді.
Науқастар линкомицинді жақсы көтереді, бірақ бауыр мен бүйрек қатты ауыратын жағдайларда тағайындауға болмайды.
Одонтогенді инфекцияда, микрофлора көбінесе цепоринге сезімтал келеді.
Ол бұлшықет ішіне енгізіледі. Ең жоғары тәуліктік дозасы 6 г.
Сульфаниламидті препараттар кокктардан пайда болатын ауруларда тиімді келеді.
Олардың жеткіліксіз дозасын қабылдағанда немесе қабылдауды ерте тоқтатқан жағдайда, микробтардың оларға тұрақтылығы пайда болады да, бірнеше буынына тарайды. Сондықтан ұзақ әсер ететін сульфаниламидті препараттарды тағайындаудан бұрын, науқастың дәріні „көтере" алатындығын анықтау қажет. Науқастар, бұл препараттарымен бірге тәулігіне 3 л сұйық зат ішуі керек. Ол бүйректе тас пайда болмауы және препараттың организмде дереу еріп сіңуі үшін қажет. Сонымен бірге „В" тобындағы витаминдердің орташа дозасын тағайындау қажет, өйткені сульфаниламидтер „В" тобындағы витаминдердің синтезін жасайтын ішектегі сапрофитті бактериялардың қызметін баяулатады.
Жалпы кез келген инфекциялы процестерде зат алмасудың жеделдеуіне байланысты, организмге витаминдер мен белоктардың шығындалуы үдейді. Сондықтан антибиотиктер мен сульфаниламидтерді қабылдағанда витаминдер мен белоктарды тағайындау қажет. Олар — инфекцияның пенициллинге тұрақтылығын
жеңу үшін және пенициллиназаны инактивациялау үшін қажет.
Жедел одонтогенді инфекцияның интенсивті (қарқынды, үдемелі) емі. Интенсивті ем өмірге қажет ағза мен жүйелердің бұзылған функциясын уақытша басқару.
18. Тіл, ауыз қуысы түбі және мойын флегмоналары. Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы.
Флегмона — теріасты, бұлшықеттер және фасциялар арасындағы (шелдің) клетчаткалардың жайылмалы іріңдеп қабынуы.Бұл жағдайда ауыратын (тығыз), анық шектелмеген, домбыққан тіндер ішінде орналасқан инфильтрат байқалады.Беткей орналасқан флегмоналарда, ауру басталысымен ауыратын тығыз инфильтраттың тері қабаты мен шырышты қабығы қан кернеп қызарып, тіндер домбығады. Терісі „жылтырап" керілген, бет шұңқырлары тегістелген, терісі қатпарға жиырылмайды. Тереңдеу орналасқан флегмоналарда, бастапқыда тері қабатында өзгеріс аз болады. Тек коллатеральды домбығу мен ауыратын тығыз инфильтрат байқалады. 2—3 күн өткен соң тіндердің іріңді іруінен инфильтраттың тығыздығы
төмендейді де, ортасында флюктуация пайда болады, терісі қызарып, кейде көкшіл тартып тұруы мүмкін. Аумақтық лимфа түйіндері үлкейіп, қолмен басқанда ауырады.
Іріңді „көздің" орналасуына байланысты жергілікті өзгерістер — жақтың қарысуы (контрактура), шайнау қызметінің бұзылуы, жұтына алмаушылық не ауыр жұтыну, сөйлеу және тыныс алу қызметінің бұзылуы, дауыстың қырылдауы сияқты белгілермен білінеді. Сілекейдің бөлінуі көбейіп, ол қою және ауыз қуысы түбі (асты) флегмонасында — тілдің көлемі тез үлкейіп, жоғары көтеріліп тұрады.
Этиологиясы мен патогенезі. Бет және мойын аймақтарының флегмоналарын қоздыратын микробтарға стрептококктар, стафилококктар, диплококктар, пневмококктар, ішек таяқшасы микробы және басқа да анаэробты микробтар жатады.
Мойын флегмонасы. Топографиялық анатомиясы. Тамақ астын (диафрагма) аша сүйек-жақ-тіласты бұлшықеті қүрайды. Оның жоғарғы жағында симметриялы түрде — иек-тіл және тіласты-иек бұлшықеттері орналасады; диафрагаадан төмен қосқарынша бұлшықетінің алдыңғы қарыншасы орналасады. Осы еттердің арасында борпылдақ клетчатка болады.Тамақасты флегмонасының пайда болуына — төменгі азу тістері мен басқа
аймақтардан (тамақасты үшбұрыштығы, жұтқыншақмаңы немесе қанатша-жақ кеңістігі) инфекцияның кіруі және сілекей безі себепші болады.
Клиникасы. Науқастың жалпы жағдайы ауыр, дене қызуы 39—40 градусқа дейін көтеріледі де, тамыр соғуы жиілейді. Тынысы жиілеп, ауырлайды. Беттің төменгі бөлімінде — жайылмалы, ауыратын, тығыз инфильтрат пайда болып, тері қабаты керіліп, қан кернеп қызарады. Ауызы жартылай ашылып, тілі кеуіп, ауызға сыймай тұрады (инфильтраттың әсерінен). Ауыздан жағымсыз иіс шығады. Сілекей қою және таза емес.Тіласты біліктері мен қатпарлары тілұшы астында үлкейіп, екінші тіл тәрізденіп тұрады. Жұтынуы қиындайды немесе мүлдем жұтына алмайды, даусы қырылдап, сөйлеу қиынға соғады.
Науқастың басы төмен салбырап, селқос жағдайда немесе шамадан тыс көтеріңкі күйде болуы мүмкін.
Емі. Іріңді ошақты уақтылы ашып, іріңді шығару өте қажет шара.Тамақастының шектелген флегмонасында орта сызық бойымен ұзындығы 4 см-дей етіп иектен тіласты аша сүйегіне дейін тіліп, тіласты аймағына дейін аспаппен тінді ашады.Ал тамақастының жайылмалы флегмонасында, орта сызық бойымен кесіп-ашып қана қоймай, жақасты үшбұрыштығында, төменгі жақ қырына параллель етіп, оң-сол жақтарын да тіледі. Барлық
тілінген жер арқылы, клетчаткалы кеңістіктерді ашып, іріңді шығарады да, жараға жақсылап дренаж қояды.
Ауыз қуысы түбінің флегмонасы (Людвиг баспасы). Бұл ауру туралы 1836 жылы неміс дәрігері Людвиг жазған.Бұның кәдімгі флегмоналардан айырмашылығы, тамақасты тіндерінде іріңсіз некроз пайда болып, тіңдерде ірің орнына аз мөлшерде жағымсыз иісті, шикі ет жуған су тәріздес сұйықтық болады.Людвиг баспасының пайда болуына бұзылған төменгі азу тістер, тонзиллит және пародонтоздың ауыр формалары себепші болуы мүмкін.Ауруды — анаэробты инфекциялар тудырады (гемолитикалық стрептококк).Людвиг баспасында негізгі процесс бұлшықеттерде жүреді. Ол жиі жақасты аймағында басталып, дереу ауыз қуысы түбінің тіндеріне жайылады. Сондықтан өте тығыз, жайылмалы, аздап ауыратын инфильтрат пайда болады (тығыздығы ағаш тәрізді). Тері қабаты домбығып керілген, Түсі мрамор тәріздес, бірақ қан кернеп қызармаған. Ауызы жартылай ашылып, тіл көлемі үлкейіп, көтеріледі, ауыз қуысынан жағымсыз иіс шығады.Тыныс алуы жиілеп, қиындайды. Науқас — лажысыз жартылай отырған күйде болады, мұрын-ерін қатпары көкшіл тартып, жұтынуы ауырлап, сөзі түсініксіз болады. Интоксикация күшейіп, жүрек-қан тамыры, орталық нерв
жүйелері жағынан өзгеріс байқалады. Дене қызуы 3 8—38,5° дейін көтеріледі.Ауру басталғаннан 3—4 күн өткен соң, инфильтратты қолмен басса, газ көпіршіктерінің крепитациясы байқалады. Ол тері астында тіндердің шіруінен пайда болады.Людвиг баспасында интоксикацияның, сепсистің, жүрек қызметі нашарлауының және тыныс алу орталығының зардап шегуінің әсерінен өлім-жітім жағдайы көп кездеседі (40—60% дейін).
19. Тіл, ауыз қуысы түбі және мойын флегмоналарын емдеу кезеңдері.
Мойын флегмонасы. Топографиялық анатомиясы. Тамақ астын (диафрагма) аша сүйек-жақ-тіласты бұлшықеті қүрайды. Оның жоғарғы жағында симметриялы түрде — иек-тіл және тіласты-иек бұлшықеттері орналасады; диафрагаадан төмен қосқарынша бұлшықетінің алдыңғы қарыншасы орналасады. Осы еттердің арасында борпылдақ клетчатка болады.Тамақасты флегмонасының пайда болуына — төменгі азу тістері мен басқа аймақтардан (тамақасты үшбұрыштығы, жұтқыншақмаңы немесе қанатша-жақ кеңістігі) инфекцияның кіруі және сілекей безі себепші болады.
Клиникасы. Науқастың жалпы жағдайы ауыр, дене қызуы 39—40 градусқа дейін көтеріледі де, тамыр соғуы жиілейді. Тынысы жиілеп, ауырлайды. Беттің төменгі бөлімінде — жайылмалы, ауыратын, тығыз инфильтрат пайда болып, тері қабаты керіліп, қан кернеп қызарады. Ауызы жартылай ашылып, тілі кеуіп, ауызға сыймай тұрады (инфильтраттың әсерінен). Ауыздан жағымсыз иіс шығады. Сілекей қою және таза емес.Тіласты біліктері мен қатпарлары тілұшы астында
үлкейіп, екінші тіл тәрізденіп тұрады. Жұтынуы қиындайды немесе мүлдем жұтына алмайды, даусы қырылдап, сөйлеу қиынға соғады.
Науқастың басы төмен салбырап, селқос жағдайда немесе шамадан тыс көтеріңкі күйде болуы мүмкін.
Емі. Іріңді ошақты уақтылы ашып, іріңді шығару өте қажет шара.Тамақастының шектелген флегмонасында орта сызық бойымен ұзындығы 4 см-дей етіп иектен тіласты аша сүйегіне дейін тіліп, тіласты аймағына дейін аспаппен тінді ашады.Ал тамақастының жайылмалы флегмонасында, орта сызық бойымен кесіп-ашып қана қоймай, жақасты үшбұрыштығында, төменгі жақ қырына параллель етіп, оң-сол жақтарын да тіледі. Барлық тілінген жер арқылы, клетчаткалы кеңістіктерді ашып, іріңді шығарады да, жараға жақсылап дренаж қояды.
Ауыз қуысы түбінің флегмонасы (Людвиг баспасы). Бұл ауру туралы 1836 жылы неміс дәрігері Людвиг жазған.Бұның кәдімгі флегмоналардан айырмашылығы, тамақасты тіндерінде іріңсіз некроз пайда болып, тіңдерде ірің орнына аз мөлшерде жағымсыз иісті, шикі ет жуған су тәріздес сұйықтық болады.Людвиг баспасының пайда болуына бұзылған төменгі азу тістер, тонзиллит және пародонтоздың ауыр формалары себепші болуы мүмкін.Ауруды — анаэробты инфекциялар
тудырады (гемолитикалық стрептококк).Людвиг баспасында негізгі процесс бұлшықеттерде жүреді. Ол жиі жақасты аймағында басталып, дереу ауыз қуысы түбінің тіндеріне жайылады. Сондықтан өте тығыз, жайылмалы, аздап ауыратын инфильтрат пайда болады (тығыздығы ағаш тәрізді). Тері қабаты домбығып керілген, Түсі мрамор тәріздес, бірақ қан кернеп қызармаған. Ауызы жартылай ашылып, тіл көлемі үлкейіп, көтеріледі, ауыз қуысынан жағымсыз иіс шығады.Тыныс алуы жиілеп, қиындайды. Науқас — лажысыз жартылай отырған күйде болады, мұрын-ерін қатпары көкшіл тартып, жұтынуы ауырлап, сөзі түсініксіз болады. Интоксикация күшейіп, жүрек-қан тамыры, орталық нерв жүйелері жағынан өзгеріс байқалады. Дене қызуы 3 8—38,5° дейін көтеріледі.Ауру басталғаннан 3—4 күн өткен соң, инфильтратты қолмен басса, газ көпіршіктерінің крепитациясы байқалады. Ол тері астында тіндердің шіруінен пайда болады.Людвиг баспасында интоксикацияның, сепсистің, жүрек қызметі нашарлауының және тыныс алу орталығының зардап шегуінің әсерінен өлім-жітім жағдайы көп кездеседі (40—60% дейін).
Емдеу жолы жан-жақты комплексті шаралардан тұруы қажет. Негізгі шаралар:
1) Хирургиялық емі Мақсаты: жұмсақ тіндердегі ошақты іріңді ашып, дренаж жасау; 2)микробқа
қарсы; 3)интоксикацияға қарсы; 4)сенсибилизацияға қарсы; 5)организмнің нашарлаған функциясын қалпына келтіруге бағытталған; 6)жалпы әлдендіргіш және иммуды биологиялық қасиеттерді көтеру үшін бағытталған стимуляциялық емдер.
Жақ-бет аймағының флегмонасында оперативтік ем, яғни бұзылған (қабынуға себепші болған) тісті жұлу және жұмсақ тіндерді ашып, іріңді шығару кейінге қалдыруға болмайтын, кей жағдайда шұғыл операция түріне жатады.
Тісті жұлудың негізгі мақсаты — сүйек ішіндегі іріңді дренаж шығарып токсиндердің қанға сіңуін және экссудаттың сүйек өзектері арқылы жайылуын азайту болып табылады.
Сонымен бірге, тісті жұлғанда, инфекция „көзі" де жойылады.
Микробқа қарсы ем. Антибиотиктер. Микробтар клеткасына әсер ету механизміне байланысты антибиотиктер екіге бөлінеді: 1) Бактерицидті; 2) Бактериостатикті әсерлі антибиотиктер.
Егер организмнің реактивтігі сақталса, онда бактериостатикті антибиотиктерді (стрептомицин, неомицин, нитрофурандар тобы, фурадонин, фурагин) тағайындайды. Жедел одонтогенді инфекцияларда пенициллиннің жартылай синтетикалық препараттары, жоғары нәтижелі болып есептеледі. Олардың кейбірлері пенициллинге тұрақты микробтар штамдарында
антибактериалды әсер етеді. Олардың бірі — метациклин, 1960 жылы алынған. Оның ерекшелігі — бензилпенициллинге және басқа да антибиотиктерге тұрақты стафилококктарға әсер етеді.
Метициллин организмнен дереу бөлініп шығады, сондықтан оны бұлшықет ішіне тәулігіне 1 гр-нан 4—6 рет салады.
Одонтогенді инфекциялардың асқынған жағдайында (сепсис) метициллиннің тәуліктік дозасын 10—12 г дейін көбейту қажет.
Оксациллин — әлсіз қышқыл ортаға тұрақты, сондықтан оны ішке тәулігіне, 5 грамнан 4—6 рет (тамақ ішер алдында 30—40 мин бұрын) тағайындайды. Бұлшықет ішіне де тәулігіне 0,5 грамм-нан 4—6 рет жіберіледі.
Пенициллиннің басқа түрлеріне қарағанда, ампициллиннің әсер ету спектрі үлкен. Ол грамм оң және грамм теріс бактерияларды жоя алады. Оны ішке, тамақ ішерден 30—40 минут бұрын тәулігіне 0,5 граммнан 4—6 рет тағайындайды.
Тетрациклиндер — микробтарға бактериостатикті әсер етеді. (Пенициллин мен стрептомицинге түрақты түрлеріне). Олар жаңа микроб клеткалары пайда болу үшін қажет белок синтезін ұстап қалады.
Тетрациклин немесе окситетрациклин гидрохлориді 1—2% новокаин ерітіндісінде 0,1—0,25 граммнан тәулігіне 3—4 рет бұлшықет ішіне енгізіледі. Морфоциклин — остеотропты антибиотик қатарына жатады, сондықтан ол сүйек тініндегі инфекцияға, басқа антибиотиктерге қарағанда күшті әсер етеді. Оны көбінесе жедел одонтогенді остеомиелитте тағайындайды. Оның 10—20 мл 5% глюкоза ерітіндісіндегі 0,1—0,15 грамы венаға тәулігіне І рет жәйлап жіберіледі. Ем курсы 5—7 күн.
Стрептомициндер — көбейіп келе жатқан микробтар клеткаларына, бактериостатикті әсер етеді. Ас қорыту жолында нашар сіңетін болғандықтан, оны бұлшықет ішіне тәулігіне 0,5—1,0 г 2 рет енгізеді.
Стрептомициннің бір инъекциясы 8 сағаттан көп уақыт қан құрамында жүреді.
Неомициндердің әсер ету спектрі кең, бірақ орталық нерв жүйесіне және бүйрекке улы әсер етеді.
Қисындасқан антибиотиктер. Олететрин — олеандомицин мен тетрациклиннен тұрады, спектрі кең болғандықтан, грамм теріс бактерияларға күшті әсер етеді. Сондықтан оны қатты ауырған жағдайларда тағайындайды.
Олететрин таблеткасын тәулігіне 4—5 рет 0,5 г-нан қабылдайды.
Тетраолеан (сигмамицин) олететрин тәрізді, тек бұлшықет ішіне 0,1 г-нан изотониялық ерітіндіде тәулігіне 2—3 рет енгізеді.
Олеоморфоциклин — олеандомицин мен
морфоциклиннің қоспасы; оны венаға 0,26 г (250 000) тәулігіне 1 рет қана жібереді.
Басқа топтағы антибиотиктер. Ристомицин — күрделі құрылысы бар, жоғары молекулалы антибиотик. Басқа антибиотиктерге тұрақты микробтарға қарсы тиімді дәрі. Оны ауыр сепсистік жағдайларда қолданады.
Вена арқылы тамшылатып, 500 000 Б. тәулігіне 2 рет енгізеді. Сонымен бірге қан құрамы мен бүйректің несеп бөлу функциясын (қызметін) қадағалау қажет.
Линкомицин — кейбір анаэробтарға антибактериалды әсер етеді. Оны басқа антибиотиктерге тұрақты микробтардан пайда болған сепсистік жағдайларда қолданады. Бұлшықет ішіне 0,5 г тәулігіне 2 рет немесе капсула түрінде тамақ ішерден 1 сағат бүрын, 0,5 г-нан тәулігіне 3 рет береді.
Науқастар линкомицинді жақсы көтереді, бірақ бауыр мен бүйрек қатты ауыратын жағдайларда тағайындауға болмайды.
Одонтогенді инфекцияда, микрофлора көбінесе цепоринге сезімтал келеді.
Ол бұлшықет ішіне енгізіледі. Ең жоғары тәуліктік дозасы 6 г.
Сульфаниламидті препараттар кокктардан пайда болатын ауруларда тиімді келеді.
Олардың жеткіліксіз дозасын қабылдағанда немесе қабылдауды ерте тоқтатқан жағдайда, микробтардың оларға тұрақтылығы пайда болады да,
бірнеше буынына тарайды. Сондықтан ұзақ әсер ететін сульфаниламидті препараттарды тағайындаудан бұрын, науқастың дәріні „көтере" алатындығын анықтау қажет. Науқастар, бұл препараттарымен бірге тәулігіне 3 л сұйық зат ішуі керек. Ол бүйректе тас пайда болмауы және препараттың организмде дереу еріп сіңуі үшін қажет. Сонымен бірге „В" тобындағы витаминдердің орташа дозасын тағайындау қажет, өйткені сульфаниламидтер „В" тобындағы витаминдердің синтезін жасайтын ішектегі сапрофитті бактериялардың қызметін баяулатады.
Жалпы кез келген инфекциялы процестерде зат алмасудың жеделдеуіне байланысты, организмге витаминдер мен белоктардың шығындалуы үдейді. Сондықтан антибиотиктер мен сульфаниламидтерді қабылдағанда витаминдер мен белоктарды тағайындау қажет. Олар — инфекцияның пенициллинге тұрақтылығын жеңу үшін және пенициллиназаны инактивациялау үшін қажет.
20. Жақ-бет аймағының іріңді-некроздық флегмоналары. Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы. 22. Бет аймағының іріңді-некроздық флегмоналары. Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы.
Челюстно-лицевая флегмона может быть определена как возникшее осложнениевследствие проникновения инфекции. Как правило, интоксикация в этом случае происходит очень стремительно, не давая организму возможности создать защитный барьер.
Очаг болезни быстро переходит со стадии серозного воспаления к форме с выделением гноя, гниения, и, вскоре, некроза. Такая форма называется острой. Сопровождается скачком температуры до 40 градусов, горячее уплотнение на коже приобретает глянцевый вид. Его размягчение опасно появлением свищей.
Иногда развитие флегмоны имеет хронический характер. В этом случае новообразование приобретает синюшный цвет, усиленное уплотнение. В момент пальпации ощущается сильная боль.
Прогрессирование флегмоны опасно нарушением природных процессов, служащих преградой выработке токсинов, а затем проникновением во все внутренние органы.
Челюстно-лицевая флегмона захватывает не только слои, лежащие на поверхности обеих челюстей – десны, ротовой полости, языка, но может значительно углубиться и дойти до подбородка, передней поверхности шеи.
Посмотрите видео о причинах и лечении флегмоны:
Причины возникновения
Часто появление флегмоны становится следствием запущенных болезней полости рта и возникающих осложнений, требующих своевременного стоматологического лечения, среди них пародонтиты, периодонтиты, киста зуба, остеомиелиты челюсти.
В особенности способствуют негативному действию недуга пораженные зубы, имеющие наиболее развитые корневые каналы, способные стать источником инфицирования (коренные зубы, и зубы мудрости), а также проблемы, возникающие по их удалению.
В некоторых случаях причиной может стать травмирование подъязычной области.
Иногда причиной является возникшее повреждение на
коже, такого рода как фурункул, сиаладенит, гнойничковые высыпания, стоматит в язвенной форме.
Непосредственными причинами развития флегмон челюстно-лицевой области всегда являются бактерии: срептококки и стафилококки, вызывающие отток венозной крови и лимфы в глубоких слоях кожи. По этой причине особую группу риска представляют люди, страдающие аллергией.
Флегмона представляет опасность крайне тяжелыми последствиями (сепсис, менингит и др.), которые в исключительных случаях приводят к инвалидности и даже летальному исходу.
Симптомы заболевания
В стоматологической практике принята система дифференциации гнойно-воспалительных аномалий по топографо-анатомическому методу. Следуя ему, челюстно-лицевые флегмоны могут быть следующих типов:
1. расположенные около верхней челюсти (инфицирование будет включать зоны твердого и мягкого неба, височной и подвисочной, подглазничной, крылонебной ямки, скуловой и орбитальной);
2. расположенные около нижней челюсти (зоной инфицирования будет подбородочная, щечная, поднижнечелюстная, крыловидно-нижнечелюстная, окологлоточная и субмассетериальная, околоушной слюнной железы и ямки, позади челюсти).
Близко от указанных зон располагаются флегмоны верхнего и нижнего отделов ротовой полости, языка и шеи.
Клиническим проявлениям флегмоны в абсолютном большинстве случае предшествует наличие больного зуба.
Если очагом поражение становится лимфатический узел, то развитие происходит медленно.
В случае стремительного развития инфекции подскакивает температура, пульсирует болевой источник, кожа бледнеет, появляется боль в голове и озноб, общая слабость.
Когда флегмона находится не слишком глубоко, появляется внезапная асимметрия лица, разглаживаются природные складки, усиливается блеск кожных покровов.
Возможно затруднение дыхания, при поражении окологлоточной области, и приема пищи из-за воспаленнности жевательных мышц.
Основные признаки развития флегмоны можно заметить довольно быстро:
§ отечность и ограниченность подвижности языка, появление на нем серо-коричневого налета;
§ изменения в речи, нарушение глотательных движений и функций жевания;
§ тяжесть дыхания, повышение слюноотделения;
§ интоксикация по причине выделения микробами токсинов и отравления организма, вызывающее слабость; § заметный неприятный запах изо рта, связанные с активизацией гнилостных процессов из-за размножения микробов с невероятной скоростью;
§ разрастающиеся отеки на лице и крайне болезненные ощущения при прикосновении;
§ очень высокая температура.
Жақасты клетчаткалы кеңістігінің флегмонасы сепсиспен және медиастинитпен асқынуы мүмкін.
Емі. Флегмонаны ашу үшін, төменгі жақ сүйегінің қырынан төмен қарай және оған параллель 1—2 см төмен ұзындығы 3—4 см тері қабатын тіледі де, теріасты клетчаткасы мен бұлшықеттерін қан тоқтатқыш қысқашпен ашады. Іріңді шығарып, жараға дренаж қояды.
Меншікті шайнау еті асты кеңістігінің абсцестері мен флегмоналары. Кеңістіктің топографиялық анатомиясы: төменгі жақ сүйегі бұтағының
сыртқы беті — медиальды шегі, меншікті шайнау етінің ішкі беті — латеральды шегі, шықшыт доғасының қыры — үстіңгі шегі, төменгі жақ сүйегі қыры — астыңғы шегі болып табылады. Бұл жерде маи клетчаткасы аз болғандықтан, ірің меншікті шайнау еті мен сүйек сырты қабығы араларында жиналады. Аурудың себебі — төменгі үшінші азу тістің кешігіп қиналып жаруы және төменгі азу тістер жанындағы тіндердегі инфекциялардың лимфа және вена жолдары арқылы таралуы.
Клиникасы. Меншікті шайнау етінің бекіген тұсында, яғни төменгі жақ сүйегінің бұрышынан жоғары тығыз, ауыратын инфильтраттың пайда болуынан, бет әлпет өзгереді. Тері қабаты өзгермейді, бірақ I—II дәрежелі қабыну контрактурасы пайда болады. Науқастың жалпы жағдайы — орташа, асқынған жағдайда — ауыр, дене қызуы 38—39 градусқа дейін көтеріледі. Ауру әрі қарай асқынған кезде домбығу және инфильтрация самай, жақарты және құлақмаңы меншікті шайнау еті аймағына жайылып, ауыруы үдейді.
Емі.Іріңді затты шығару үшін төменгі жақтың бұрышын айналдыра ұзындығы 4—5 см етіп тері қабатын тіледі де, шайнау етінің бекілген жеріндегі сіңірін (жақтың бұрышына таман жерінде) жартылай кесіп, қан тоқтатқыш қысқашпен етті төмен жағынан, жақ сүйек бұтағының сыртынан
ажыратады. Іріңді шығарып, жараға дренаж қояды.
Жақ сүйегі арты аймағының флегмонасы. Топографиялық анатомиясы. Жақарты шүңқыршасы төменгі жақ сүйектің бұтағының артқы қырымен — алдында, емізікше өсіндісімен оған бекитін — төс-бүғана-емізікше бұлшықетімен — артында, біз тәрізді өсінді мен оған бекіген еттермен — медиальды жағында, сыртқы дыбыс есту тесігімен — үстіңгі жағында шектеледі. Сырт жағында құлақмаңы шайнау еті фасциясымен жабылған. Бұл жерде лимфа түйіндері, май клетчаткасы, құлақмаңы сілекей безінің артқы полюсі орналасқан. Флегмонаның пайда болуына, төменгі азу тістері мен инфекцияның көрші аймақтардан келуі себепші болады (подмассетериальды, жақасты аймақтары).
Клиникасы. Тығыз, ауыратын инфильтрат пайда болып, колла-теральды домбығу самай, құлақмаңы және сыртқы есту тесігі маңына жайылады. Жалпы жағдайы орташа, дене қызуы 38—39° дейін көтеріліп, төменгі жақ сүйегі мен мойын қимылы шектеледі. Іріңді шығару үшін төменгі жақ сүйегі бұтағының артқы қырына параллель етіп, ұзындығы 2,5 см-дей тері қабатын қандауырмен тіледі де, ары қарай тіндерді өткір емес аспаппен ашады. Іріңді шығарып, жараға дренаж қояды.
Жақ-қанатша кеңістігінің флегмонасы. Топографиялық анато-миясы. Жақ-қанатша кеңістігінің латеральды қабырғасын — төменгі жақ сүйегі бүтағының ішкі беті, артқы және төменгі қабырғасын — медиальды қанатша бұлшықетінің сыртқы беті құрайды. Жоғарғы жақ шегі — медиальды және латеральды қанатша бұлшықеттерінің фасциальды жапырағы, алдыңғы жағында — ұрт-жұтқыншақ жігі.
Жақ-қанатша кеңістігі борпылдақ клетчаткамен толтырылған, оның латеральды қабырғасының ортасында альвеолды нерв, артерия және вена өтетін төменгі жақ сүйек тесігі орналасқан. Қанатша-жақ кеңістігі — самайасты, қанатша-таңдай шүңқыршаларымен, жұтқыншақ маңы кеңістігі және жақарты аймағымен, ал дөңгелек тесік арқылы — үшкіл нерв бұтақтарының жолымен, бас қуысымен байланысады. Осы кеңістіктегі іріңді процестер, кей жағдайда адам өміріне қауіп туғызатын ауру болып табылады.
Жақ-қанатша кеңістігі клетчаткасының іріңді қабынуына көбінесе төменгі азу тістер себепші болады. Сондай-ақ инфекция мандибулярлық жансыздандыру кезінде де енуі мүмкін. Тістен пайда болған одонтогендік (инфекциялық флегмона) флегмоналарда қабыну инфильтраты — бұл кеңістіктің төменгі бөлімінде, ал инфекциялы флегмоналарда
инфильтрат көбінесе кеңістіктің жоғарғы бөлімінде пайда болады.
Клиникасы. Қабынудың ең ерте білінетін белгісі — II—III дәрежелі контрактура және ауырсынып жұтыну болып есептеледі. Сонан соң төменгі жақ сүйегі бұрышында тығыз, ауыратын инфильтрат пайда болып, ауыз ашылуы одан әрі шектеледі. Жалпы жағдайы нашарлап, дене қызуы 38—39° көтеріледі. Ауыз қуысын тексергенде — алдыңғы таңдай иінінің, қанатша-жақ қатпарының шырышты қабығының инфильтрациясын көруге болады. Сондай-ақ Венсан симптомы байқалуы мүмкін (иек аймағының сезімталдығының бұзылуы) ол төменгі альвеолды нервісінің, жақ сүйегі өзегіне кірер жерінде қысылып қалуының салдары.
Емі. Іріңді шығару үшін төменгі жақ сүйегі бұрышын айналдыра, ұзындығы 4—4,5 см етіп, тері және теріасты клетчаткасын тіліп, ары қарай қан тоқтатқыш қысқашпен, төменгі жақ сүйегінің ішкі бетіне бекитін медиальды қанатша бұлшықетінің сіңірін сүйектен ажыратады. Аспапты жақсүйек бұтағының ішкі бетімен жылжыта отырып, іріңді шығарады. Жараға дренаж қойып таңады.
Қабыну кезеңінде инфильтрат қанатша-жақ кеңістігінің жоғарғы бөлімінде орналасса, іріңді шығару үшін ауыз қуысы
арқылы қанатша-жақ қатпарына параллель етіп, шырышты қабықты тік кеседі, яғни қатпар мен төменгі жақ сүйегінің алдыңғы қыры арқылы. Өткір емес аспаппен қанатша-жақ кеңістігі тінін ашып іріңді шығарады. Көзасты аймағының флегмоналары. Бұл аймақтың анатомиялық шектері: көз ұясының қыры, жоғарғы жақ сүйегінің альвеолдық өсіндісі, мұрынның бүйір қабырғасы, жақ және шықшыт сүйектерінің жігі. Бұл жерде, борпылдақ (жұмсақ) фасциялармен қоршаған „күлкі бұлшықеттері" орналасқан. Еттердің арасында, көзасты аймағынан шықшыт және ұрт аймақтарына ірің тарайтын шел (май) клетчаткасы болады. Сондай-ақ инфекцияның таралуына, өте көп веналық тордың болуы, оның бұрыштық вена арқылы көз шарасы (ұясы) веналарымен жалғасуы үлкен рөл атқарады. Көзасты аймағында іріңді процестің пайда болуына, бүзылған жоғарғы ит азулары және кіші азу тістер, кей жағдайда кіші күрек тістер мен екінші премолярлар себепші болады.
Клиникасы. „Айбат" шұңқырында, ісік пайда болып, домбығу мұрын қапталына, жоғарғы және төменгі қабақтарға, шықшыт аймағына, жоғарғы ерінге тарайды. Соның әсерінен мүрын-ерін қатпары тегістеледі, езуі төмен түседі, көз саңылауы жабылады. Науқас, көзасты аймағы нервісінің қысылып, тітіркенуінен болатын
интенсивті (үдемелі) ауруына шағым айтады. Кейбір жағдайларда, тері қабатының да іріңді процеске шалдығуы ықтымал. Тері қабаты қызарып, қолмен басқанда флюктуация байқалады.
Емдеуі. Іріңді затты шығару үшін, ауыз қуысы арқылы өтпелі қатпарды 3-ші, 4-ші тістің тусында кесіп, сүйектің сыртқы қабығын тіледі де, қан тоқтататын қысқаш арқылы, жоғарғы жақ сүйегінің алдыңғы бетінде орналасқан бұлшықеттердің арасын ашып, „айбат" шұңқыршасына жетеді. Іріңді сырттан шығару үшін үзындығы 2,5 см етіп ерін-мұрын қатпары бойымен тіледі.
Асқынулар. Көзасты қырының остеомиелиті, гайморит, флебит.
Шықшыт (бет) сүйегі аймағының флегмоналары. Бұл аймақтың шегі шықшыт сүйегінің шегіне сай келеді, жоғарғы жағында орбита қыры мен самай шүңқыршасының төменгі қыры, алдында — көзасты аймағы, астында—ұрт аймағы, артында — құлақ маңы шайнау бұлшықеті аймағы орналасқан.
Бұл аймаққа іріңді зат көрші клетчаткалы кеңістіктерден кіреді де, жайылмалы, өте қатты ауыратын инфильтрат және коллатеральды домбығу пайда болады.
Қабыну құлақмаңы-шайнау бұлшықеті аймағына тараса, төменгі жақ сүйегінің қабыну контрактурасы болуы мүмкін.
Емдеуі тек хирургиялық жолмен жүреді. Инфильтраттың төменгі
полюсімен, бет нервісінің бұтақтарына параллель етіп, ұзындығы 2—2,5 см тері қабатын кеседі де, қан тоқтатқыш қысқашпен қабынған тіндерді ашып іріңді шығарады. Ірің шыққан қуысқа хирургиялық қолғаптан жасалған дренаж (түтікше) қойып жараны таңады.
Көз шарасының флегмоналары. Көз шарасының клетчаткалы кеңістігіне инфекция тромбофлебитте бұрыштық вена арқылы, гаймор куысынан, самайасты жәңе қанатша-таңдай шұңқыршасы флегмонасынан енуі мүмкін.
Көз шарасы флегмонасының клиникалық көрінісі өте ауыр болады: дене қызуы жоғары көтеріліп, зардапты бас ауруы пайда болып, улану күшейеді. Қабақ домбығып, (хемоз) шырышты қабығының айналып сыртқа шығуы (экзафтальм), көздің шарасынан бұлтиып шығуы (диплопия) пайда болады
Ірің көз шарасының тереңіне (бөлімдеріне) кеулесе, „көз алмасының" қимылы бұзылады.
Көз шарасы флегмонасына ұшыраған науқастарды емдеу окулистің, нейрохирургтың, стоматологтың кеңесінен кейін ғана жүргізіледі.
Іріңді шығару үшін көз шарасының төменгі-сыртқы қырының терісін, шел клетчаткасын, фасциясын тіліп, қан тоқтатқыш басы иілген қысқаш аспапты, көз ұясының сыртқы қабырғасымен сүйекке тақай отырып, терең жылжытады да, іріңді шығарады.
Жараға дренаж қояды. Көру нервісінің көп уақыт бойы басылып қалуы — соқырлыққа себепші болады. Сондықтан, ауыр қабыну жағдайларында, көз шарасының іріңін, гаймор куысы арқылы
шығаруға тура келеді. Бұл жағдайда гаймор қуысын ашып (трепанация), оның жоғарғы сүйек қабырғасын алып тастайды да көз ұясына кіреді. Гаймор куысын ашық қалдырып, күнделікті жуып тұрады. Гаймор куысының ауыз жағындағы трепанациялық тесігі, 10—15 күнде өз бетімен жазылады.
21. Жақ-бет аймағының іріңді-некроздық флегмоналарын емдеу кезеңдері. 23. Бет аймағының іріңді-некроздық флегмоналарын емдеу кезеңдері.
Лечение флегмоны
Флегмона относится к тому виду заболеваний, которые не поддаются домашнему воздействию и требуют обязательного контроля и действий врача.
Установление диагноза флегмоны у квалифицированного специалиста не может вызвать затруднений. Чаще всего она бывает сразу же распознана уже при внешнем осмотре. При возникающих сомнениях врач
может дать направление на анализ.
Метод лечения определяется стадией воспаления. Если это было сделано вовремя, то возможен курс антибиотиков. В запущенных формах потребуется безотлагательное хирургическое вмешательство, удаление некрозов и терапия открытой раны.
Такие формы могут повлечь за собой даже пластическую операцию. При любых обстоятельствах необходима нейтрализация очага воспаления, что может подразумевать: лечение или удаление зубов, а также опухолей.
При затрудненном дыхании процесс обеспечивается вставленной в трахею трубкой, через которую будет осуществляться приток воздуха в легкие.
Хирургическое вмешательство
Первоочередно при обнаружении воспаления в мягких тканях челюстно-лицевой области при условии общего состояния близко к норме, начинают местное воздействие.
На этом этапе врачом будет назначено сухое тепло и полоскание полости рта слегка подогретыми растворами сульфаниламидных препаратов, соллюкса.
Этот способ должен купировать распространение процесса.
Чтобы нейтрализовать его повторное развитие, необходимо обследовать состояние зубов и определить тот из них, который является причинным. Выполнить его лечение или полностью удалить.
В случаях, когда все предпринятые меры не дали требуемого результата и в последующие два дня заметна тенденция к нарастанию, несмотря на лечебное воздействие, начинают этап хирургического вмешательства.
Следует учесть, что согревание при достаточном развитии флегмоны также является крайне нежелательным, потому что будет стимулировать
интенсивность гнойных выделений.
Целью хирургического вскрывания флегмоны состоит в ряде значимых аспектов:
1. операция не только опустошает гнойник, но также пресекает и санирует все возможные направления перемещения гнойных масс в ткани;
2. рассечение лицевой ткани производится только вдоль естественных складок, должно учитывать косметические контуры лица(придерживаясь нижнего края челюсти);
3. операция проводится как в случае размягчения тканей, также и при возможности риска распространения очага в близлежащие области, в особенности, шеи;
4. хирург внимательно относится к зонам расположения лицевых нервов, требующим повышенной осторожности.
На первом этапе считается высоко эффективным введение полного наркоза, которые будет способствовать предупреждению возможных травм пациента, причем не только физических, но и психических, позволяет врачу провести полноценную пальпацию всей зоны гнойника, выявлению близко расположенных карманов, заполненных гноем.
В целях профилактики может быть произведен встречный разрез, для устранения вторичной активизации инфекции.
На втором этапе происходит очищение полостей от гнойных масс с помощью хирургического инструмента острой ложки. Частицы отмерших тканей удаляются с помощью скальпеля. Вслед за тщательной очисткой помещают дренажную трубку или прорезиненные полоски.
Если гной не был обнаружен, рекомендуется обработка стерильным тампоном, смоченном в 0,9% физрастворе, применяется также левомеколь, с последующим наложением ватно-марлевой повязки.
Преимущество левомеколевой мази заключается в свойстве вытягивать жидкостные выделения, что существенно ускоряет процесс очищения. При быстром впитывании тампоном гноя и его загрязнением, смену производят чаще, чем один раз в день.
На третьем этапе лечения производят повторное очищение полости от гнойных масс и отмерших частиц. Обычно это делают спустя два или четыре дня.
Эффективно также лечение ультразвуком, которым
воздействуют на заполненную раствором полость (фурацилином, хлоридом натрия, физраствором).
Таким способом можно существенно уменьшить количество бактерий, ликвидировать некрозные ткани, нормализовать циркулирование крови.
Медикаменты
Общие принципы лечения флегмоны включают прием антибиотиков. Это может быть пенициллин, новобиоцин, цепорин).
Лечению должен предшествовать анализ гнойного содержимого на предмет подверженности микроорганизмов какому-либо из видов антибиотика.
Если проведение подобного анализа не представляется возможным, применяют медикаменты широкого действия, допускается их комбинирование.
При средней тяжести инфицирования антибиотик следует принимать спустя каждые 3-4 часа. При индивидуальной непереносимости нужно увеличить дозу сульфаниламидов.
Значительно облегчить состояние больного и уменьшить
продолжительность гнойных процессов поможет кислородная терапия. Для этого проводят сеансы гипербаротерапии: при давлении 2 атм с периодичность компрессии и декомпрессии по одной минуте общее время насыщения раны продолжается три четверти часа.
Пациентам рекомендуется прием поливитаминных комплексов, молочно-растительный рацион, повышенное внимание к гигиене полости рта.
В случаях значительно выраженной боли назначается анальгин, иногда может потребоваться его замена инъекциями 1-2% промедола.
Особое значение при тяжелых формах заболевание имеет диета ввиду затрудненности функций жевания и глотания. Требуются жидкие высококалорийные продукты (наваристые бульоны, сладкий компот, жирные сливки, молоко).
Первостепенное значение имеет гигиена ротовой полости. Она должна включать в себя комплекс процедур:
ополаскивание 4 раза в день фурацилином или бледно-розовым раствором марганцовки. Процесс
осуществляют исключительно с помощью резиновой груши.
1. в заключение полоскания выполняют обязательное санирование;
2. дополнительными методами лечения могут быть назначены процедуры физиотерапии. Курс лечения включает четыре или пять процедур, проводимых ежедневно.
Заметный эффект появляется сразу после их начала, происходит уменьшение боли, отека, количества отделяемого. В последующем будет стимулирована эпителизация. Срок лечения при этом уменьшается на несколько дней.
Заболевание флегмоны представляет опасность организму тем, что может способствовать инфицированию дыхательных путей, вызывая осложнения, подобные асфиксии, когда больной начинает задыхаться по причине отечности близлежащих тканей горла и рта.
В запущенных формах флегмона может иметь крайне серьезные для организма последствия. Среди осложнений встречаются флебиты лицевых сосудов, медиастиниты, менингиты, сепсис – заражение крови, которое становится причиной разнесения болезнетворных бактерий по всей кровеносной системе.
Гораздо проще, чем вовремя обнаружить флегмону, предотвратить ее появление. Для этого достаточно регулярно раз в полгода посещать врача и проводить лечение и профилактику всех стоматологических отклонений.
Важно помнить, что существенный вред организму может принести не только не леченный кариес, но также и скрытые явления пульпита, кист на зубных корнях.
Подобный профилактический комплекс не представляет особой трудности и необходим каждому человеку в обязательном порядке. Только подобные меры смогут гарантировать защиту от неприятных заболеваний, таких как флегмона.
Необходимо проявлять бдительность, грамотно осуществлять комплекс профилактических процедур и регулярно проходить осмотр у стоматолога, что обязательно поможет избежать нежелательных проблем.
1. Тыныс алу қызметін реттеу (сыртқы және тіндік);
2. Адекватты (бара-бар) қан айналысын қолдау;
3. Зат алмасу процестерін ретке келтіру (ас қорыту жолдары мен бүйрек);
4. Нерв және эндокриндік жүйелердің қызметін реттеу;
5. Қабынуға қарсы көлемді және мақсатты бағытталған ем;
6. Интоксикацияға қарсы шара;
7. Қанның ұйытатын және ұйытуға қарсы жүйелерінің жұмысын реттеу.
Жақ-бет аймағының флегмонасында, тыныс алудың жетіспеушілігі (асфиксия): а)орталықтан; б)тыныс жолдарының обтурациясынан (бітелуінен) пайда болуы мүмкін.
Орталықтан пайда болатын тыныс алудың жетіспеушілігі — тыныс алу орталығының токсиндерден зардап шегуіне байланысты. Сондай-ақ науқастарға тағайындалған дәрілердің депрессиясынан да пайда болуы мүмкін (аминазин, морфий, барбитураттар).
Бүл ауруды емдеу — тыныс алдыру аналептиктерін тағайындау (цититон, лобелин, кордиамин). Тыныс алу орталығы „терең" бұзылған кезде өкпеде ауа алмастыруды ұзақ уақыт қолдан жүргізу үшін трахеостома салады.
Тыныс алудың жетіспеушілігі ірің көмей кіре-берісінің клетчаткасында орналасқанда, сондай-ақ тамақасты және тіл түбірі флегмоналарында қоршаған тіндердің домбығуынан, көмей кіре-берісінің тарылуы әсерінен пайда болуы мүмкін.
Сонымен бірге ауыз қуысында операция жасағанда, ірің мен қанның көмейге
кетуінен аспирациялық асфикция болуы ықтимал.
Тамақасты және тіл түбірі флегмоналарын тіліп-ашқан соң „домбығуға" қарсы ем тағайындаған жөн (вена арқылы 0,5—1 г гидрокортизон, эуфиллин және кальций хлориді). Ауыз қуысындағы қою сілекейді шығару үшін 2% натрий бикарбонаты ерітіндісімен шайқау керек. 1) Хирургиялық емі Мақсаты: жұмсақ тіндердегі ошақты іріңді ашып, дренаж жасау; 2)микробқа қарсы; 3)интоксикацияға қарсы; 4)сенсибилизацияға қарсы; 5)организмнің нашарлаған функциясын қалпына келтіруге бағытталған; 6)жалпы әлдендіргіш және иммуды биологиялық қасиеттерді көтеру үшін бағытталған стимуляциялық емдер.
Жақ-бет аймағының флегмонасында оперативтік ем, яғни бұзылған (қабынуға себепші болған) тісті жұлу және жұмсақ тіндерді ашып, іріңді шығару кейінге қалдыруға болмайтын, кей жағдайда шұғыл операция түріне жатады.
Тісті жұлудың негізгі мақсаты — сүйек ішіндегі іріңді дренаж шығарып токсиндердің қанға сіңуін және экссудаттың сүйек өзектері арқылы жайылуын азайту болып табылады.
Сонымен бірге, тісті жұлғанда, инфекция „көзі" де жойылады.
Микробқа қарсы ем. Антибиотиктер. Микробтар клеткасына әсер ету механизміне байланысты антибиотиктер екіге бөлінеді: 1) Бактерицидті; 2)
Бактериостатикті әсерлі антибиотиктер.
Егер организмнің реактивтігі сақталса, онда бактериостатикті антибиотиктерді (стрептомицин, неомицин, нитрофурандар тобы, фурадонин, фурагин) тағайындайды. Жедел одонтогенді инфекцияларда пенициллиннің жартылай синтетикалық препараттары, жоғары нәтижелі болып есептеледі. Олардың кейбірлері пенициллинге тұрақты микробтар штамдарында антибактериалды әсер етеді. Олардың бірі — метациклин, 1960 жылы алынған. Оның ерекшелігі — бензилпенициллинге және басқа да антибиотиктерге тұрақты стафилококктарға әсер етеді.
Метициллин организмнен дереу бөлініп шығады, сондықтан оны бұлшықет ішіне тәулігіне 1 гр-нан 4—6 рет салады.
Одонтогенді инфекциялардың асқынған жағдайында (сепсис) метициллиннің тәуліктік дозасын 10—12 г дейін көбейту қажет.
Оксациллин — әлсіз қышқыл ортаға тұрақты, сондықтан оны ішке тәулігіне, 5 грамнан 4—6 рет (тамақ ішер алдында 30—40 мин бұрын) тағайындайды. Бұлшықет ішіне де тәулігіне 0,5 грамм-нан 4—6 рет жіберіледі.
Пенициллиннің басқа түрлеріне қарағанда, ампициллиннің әсер ету спектрі үлкен. Ол грамм оң және грамм
теріс бактерияларды жоя алады. Оны ішке, тамақ ішерден 30—40 минут бұрын тәулігіне 0,5 граммнан 4—6 рет тағайындайды.
Тетрациклиндер — микробтарға бактериостатикті әсер етеді. (Пенициллин мен стрептомицинге түрақты түрлеріне). Олар жаңа микроб клеткалары пайда болу үшін қажет белок синтезін ұстап қалады.
Тетрациклин немесе окситетрациклин гидрохлориді 1—2% новокаин ерітіндісінде 0,1—0,25 граммнан тәулігіне 3—4 рет бұлшықет ішіне енгізіледі. Морфоциклин — остеотропты антибиотик қатарына жатады, сондықтан ол сүйек тініндегі инфекцияға, басқа антибиотиктерге қарағанда күшті әсер етеді. Оны көбінесе жедел одонтогенді остеомиелитте тағайындайды. Оның 10—20 мл 5% глюкоза ерітіндісіндегі 0,1—0,15 грамы венаға тәулігіне І рет жәйлап жіберіледі. Ем курсы 5—7 күн.
Стрептомициндер — көбейіп келе жатқан микробтар клеткаларына, бактериостатикті әсер етеді. Ас қорыту жолында нашар сіңетін болғандықтан, оны бұлшықет ішіне тәулігіне 0,5—1,0 г 2 рет енгізеді.
Стрептомициннің бір инъекциясы 8 сағаттан көп уақыт қан құрамында жүреді.
Неомициндердің әсер ету спектрі кең, бірақ орталық нерв жүйесіне және бүйрекке улы әсер етеді.
Қисындасқан антибиотиктер. Олететрин — олеандомицин мен тетрациклиннен тұрады, спектрі кең болғандықтан, грамм теріс бактерияларға күшті әсер етеді. Сондықтан оны қатты ауырған жағдайларда тағайындайды.
Олететрин таблеткасын тәулігіне 4—5 рет 0,5 г-нан қабылдайды.
Тетраолеан (сигмамицин) олететрин тәрізді, тек бұлшықет ішіне 0,1 г-нан изотониялық ерітіндіде тәулігіне 2—3 рет енгізеді.
Олеоморфоциклин — олеандомицин мен морфоциклиннің қоспасы; оны венаға 0,26 г (250 000) тәулігіне 1 рет қана жібереді.
Басқа топтағы антибиотиктер. Ристомицин — күрделі құрылысы бар, жоғары молекулалы антибиотик. Басқа антибиотиктерге тұрақты микробтарға қарсы тиімді дәрі. Оны ауыр сепсистік жағдайларда қолданады.
Вена арқылы тамшылатып, 500 000 Б. тәулігіне 2 рет енгізеді. Сонымен бірге қан құрамы мен бүйректің несеп бөлу функциясын (қызметін) қадағалау қажет.
Линкомицин — кейбір анаэробтарға антибактериалды әсер етеді. Оны басқа антибиотиктерге тұрақты микробтардан пайда болған сепсистік жағдайларда қолданады. Бұлшықет ішіне 0,5 г тәулігіне 2 рет немесе капсула түрінде тамақ ішерден 1 сағат бүрын, 0,5 г-нан тәулігіне 3 рет береді.
Науқастар линкомицинді жақсы көтереді, бірақ бауыр мен бүйрек қатты ауыратын жағдайларда тағайындауға болмайды.
Одонтогенді инфекцияда, микрофлора көбінесе цепоринге сезімтал келеді.
Ол бұлшықет ішіне енгізіледі. Ең жоғары тәуліктік дозасы 6 г.
Сульфаниламидті препараттар кокктардан пайда болатын ауруларда тиімді келеді.
Олардың жеткіліксіз дозасын қабылдағанда немесе қабылдауды ерте тоқтатқан жағдайда, микробтардың оларға тұрақтылығы пайда болады да, бірнеше буынына тарайды. Сондықтан ұзақ әсер ететін сульфаниламидті препараттарды тағайындаудан бұрын, науқастың дәріні „көтере" алатындығын анықтау қажет. Науқастар, бұл препараттарымен бірге тәулігіне 3 л сұйық зат ішуі керек. Ол бүйректе тас пайда болмауы және препараттың организмде дереу еріп сіңуі үшін қажет. Сонымен бірге „В" тобындағы витаминдердің орташа дозасын тағайындау қажет, өйткені сульфаниламидтер „В" тобындағы витаминдердің синтезін жасайтын ішектегі сапрофитті бактериялардың қызметін баяулатады.
Жалпы кез келген инфекциялы процестерде зат алмасудың жеделдеуіне байланысты, организмге витаминдер мен белоктардың шығындалуы үдейді. Сондықтан антибиотиктер мен сульфаниламидтерді
қабылдағанда витаминдер мен белоктарды тағайындау қажет. Олар — инфекцияның пенициллинге тұрақтылығын жеңу үшін және пенициллиназаны инактивациялау үшін қажет.
24. Тістердің орнынан шығып кетуі және сынуы. Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы Тістің шығып кетуі. Механикалық әсерлерден (құлау, соққы) жиі алдыңғы тістердің шығуы кездеседі. Тіс жұлуға арналған элеваторларды (тік, бүрышты) дұрыс емес қолданбаған жағдайларда тістің шығып кетуі кездеседі. Тістің шығып кетуі жеке түрде және тіс түбірінің сынуымен альвеола өсіндісінің немесе төменгі жақсүйек денесі сынықтарымен үйлесуі мүмкін. Тістің шығуы толық жартылай және шегеленген түрлеріне бөлінеді. Тіс жартылай шыққан кезінде периодонт талшықтарының бір бөлігі үзіліп, сақталған бөлігі әртурлі мөлшерде созылған жағдайда болады. Өз өсінен бүрылған кезде қан тамыр-нерв шоғырының бүтіндігі көбінесе сақталады. Тіс шыққан кезінде науқастар тістерінің ауыратынына, тістеу және шайнау мүмкіншілігінің болмауына, терінің қозғалатындығына шағымдайды. Қарап тексергенде беттің жұмсақ тіндері, ерін немесе ұрт аймақтарында ісіну, қанталау, жара т. б. Ауыз кейде жартылай ашық. Шыққан тіс сауытының бұрылуы әсерінен тіс қатарында ерекшеленіп, қозғалмалы болады да, ұрып тексергенде қатты ауырады. Тіс бір жағына ығысқан кезінде шыққан тіс пен көрші сау тістер арасында саңылау пайда болады. Тіс вестибулярлы немесе ауыз қуысы ішіне қарай ығысқан кезінде, оның тістесу қырының биіктігі көрші тұрған тістердің тістеу қырларымен бірдей болмайды. Ренттен суретте тіс түбірінің қиғаш орналасуына байланысты қысқарған секілді көрінеді. Периодонт саңылауының кеңейгенін немесе кішірейгенін анықтауға болады. Жоғарғы жақ тісі төмен немесе төменгі жақ тісі жоғары жылжыған жағдайларда олардың тістеу қырлары көрші тістердің тістеу қырларымен салыстырмалы турде төмен немесе жоғары орналасуы мүмкін. Тістесу кезінде тек шыққан тіс қана түйісіп тұрады. Рентгенограммада периодонт саңылауының бір қалыпты кеңейгені және альвеола түбінің түбір ұшынан бос екені анықталады. Тістің толық шығуы периодонт талшықтарының тіс түбірінен толық үзілуімен, қан тамыр-нерв шоғырының өлуімен, кейде альвеола өсіндісінің вестибулярлы бетінің сынығымен, тістің өз ұясынан шығып қалуымен қатар жүруі мүмкін. Тіс толық шыққан кезінде науқастар жарақатының әсерінен пайда болған тіс қатарындағы ақауға шағымданады. Қарап тексергендегі белгілер тістің жартылай шығуындағы белгілерге ұқсас. Науқас дәрігерге өзінің түскен тісін әкелуі мүмкін. Түскен тістің ұяшығы қан ұйығымен толған. Қызыл иектің шырышты қабығы жырылған, үзілген, тіс ұяшығының бір қабырғасы сынған немесе болмауы мүмкін. Тіс ұяшығы қабырғаларын міндетті түрде тексерген дұрыс, себебі тек сақталған қабырғалары бар ұяшықтарға және жарақаттан кейінгі уақыт 3 тәулікке жетпесе тісті қайта отырғызу мүмкіншілігі туады. Тістің қадалып шығуы (вколоченный вывих). Тістің толық шығуының бір түрі, бұл кезде түс түбірі ұяшықтың компакті пластинкасын тесе отырып, альвеолды өсімінің сүйек кемігіне енуі байқалады. Бұл жағдайда қантамыр-нерв шоғыры толық үзіледі. Тіс қадалған кезде науқас жарақаттанған тіс аймағындағы ауыру сезімінің болуына шағымданады. Тістің төмен (төменгі жақ сүйегінде) немесе биік (жоғарғы жақ сүйегінде) орналасқан және оның өз өсінен бұрылғаны немесе бір бағытқа ауытқығаны анықталады. Кейде тіс сауыты түгелдей ұяшыққа еніп, альвеола қырынан төмен орналасуы мүмкін. Суйектің механикалық әсерінен, тіс орнында мықты тұрады. Тіс ұлпасы өлеттенеді. Рентген суретте периодонт саңылауы кішірейген, кейде тіс бөлігінің төмен түсуі әсерінен периодонт саңылауы мүлдем байқалмайды. Емі. Жергілікті жансыздандыру арқылы шыққан тісті саусақпен альвеола өсіндісімен бірге қоса ұстап ақырын орнына қою керек. Тісті иммобилизациялау каппалық құрсаулар арқылы жүргізілгені дұрыс. Бекітілетін тіске тістесу кезіндегі ауырлық қысым үшін, оның тістесу қырын пластмассадан ашық, бос қою қажет, бұл және емдеу барысында ұлпаны электроодонтометрдің көмегімен тексеруге қолайлы. Егер иммобилизация тегіс қапсырма шеңдеуіш арқылы жүргізілсе лигатура тістің мойын бөлігінде орналасуы және тістеу қыры арқылы сыртқа және ішкі бетін орай орналасуы қажет. Құрсаулар 5—6 аптадан үзақ уақытқа қойылады. Тіс толық шыққан кезінде белгілі тәсілдермен реплантация жүргізуге болады. Тісті каппалы құрсаумен бекітеді. Тіс шегеленіп шыққан кезінде бір мезгілді репозиция көрсетілмеген, себебі бұл жағдайда тіс түбірі сорылуы (резорбциясы) мүмкін. Шегеленіп шығу кезінде тіс өзегінен бірте-бірте қалыпты орнына келеді. Жарақаттан соң өлген ұлпадан тазартып, өзектерді пломбалық материалдармен толтыру керек. Егерде тісті бастапқы орнына қою қиынға түссе ортодонтиялық аппарат көмегімен қалпына келтіреді. Жедел қабыну процесі дамыған кезде, тістің жұмсақ тіндерге, жақ сүйек денесіне түгелімен енуі кездерінде тісті жұлу көрсетілген. Науқастардың дәрігерге кеш қаралу жағдайларында, шыққан тісті ортодонтиялық тәсілдер арқылы орнына келтіреді. Тіс сынықтары. Жоғарғы тістер төменгі тістерге қарағанда, жиі сынады. Тіс көлденеңінен және бойлай сынуы мүмкін. Бірінші жағдайда сыну сызығы тіс сауыты немесе түбірі арқылы вертикальды өсіне көлденең, ал екінші жағдайда тіс сауыты және түбірі арқылы вертикальды өс бойына жүреді. Тіс сауыты эмаль немесе дентин деңгейінде тіс қуысының ашылуынсыз және ашылуымен мойын бөлігінен түгелдей сынуы мүмкін. Тіс түбірі ортаңғы, жоғарғы немесе төменгі бөліктерінен сынуы мүмкін. Кейде тіс түбірінің ортаңғы немесе жоғарғы бөліктерінің сынықтары кезінде, қан тамыр-нерв шоғырының зақымдануынсыз жүруі мүмкін. Тіс түбірінің сынықтары көлденең, қиғаш, кейде ұзына бойы болады. Сынықтардың орналасу орнына байланысты науқастар механикалық, температуралық тітіргендіргіштер әсерінен немесе өздігінен пайда болатын ауыру сезіміне шағымданады. Қарап тексергенде ауыз қуысы аймағына түскен күш орнында жұмсақ тіндердің ісінуін, қанталау ошақтарын, жара, жырылу т. б. белгілерді байқауға болады. Тістер көбінесе толық түйіспейді. Тіс сауытының сынықтары кезінде оның әртүрлі ақауларын, кейде тіс ұлпасының ашылғанын көруге болады. Тіс түбірінің сынықтары кезінде үлпаға қан құйылу әсерінен сауыт қызғылт түстен күлгін түске дейін боялуы мүмкін. Тіс қозғалмалы. Сынық сызығының түбір ұшына жақын орналасқан сайын, тістің қозғалғыштығы кеми береді. Тіс перкуссиясы ауру сезімін тудырады. Рентген суретте тіс тубірінің сыну сызығының бағыты, орналасу деңгейі анық көрінеді. Емі. Тіс сауытының қуысы ашылмай сынған кезде емдеу шаралары өткір қырларды егеу, ақауы орнын пломбалық материалдармен қалпына келтіруте бағытталады. Тіс сауыты сынғанда үлпа ашылып қалса, оны алып, түбір өзектерін пломбалық материалдармен толтырып, тіс сауыты қалпына келтіріледі. Тіс сауыты толық сынған кезде түбірлерді әрдайым жұла бермейді, себебі оны штифті тіс орнатуға қолдануға болады. Түбір ұшы сынықтары кезінде өлген ұлпаны алып, түбір өзектерін пломбалық материалдармен толтырып, операция арқылы сынған бөлігін алып тастауға мүмкіндік бар. Егер ұлпасы тірі тіс қозғалмалы болса онда тіс ұлпасын сақтай отырып құрсау — каппамен бекітеді. Егер тіс түбірі ортаңғы бөлігінен сынса және қан тамыр-нерв шоғыры сақталса, онда цементобласттар мен одонтобласттардың пластикалық қызметінің нәтижесінде, цемент пен дентин аймақтарында сынық бітуі мүмкін. Үлпаның тіршілікке қабілеттілігін тексеріп алғаннан соң құрсау — каппамен тісті кем дегенде 5 аптаға бекітіп тастайды. Егер де қан тамыр-нерв шоғыры сақталмаса ұлпаны алып, сынықтарды болат штифтімен бекітеді. Штифт шайнау қысымының әсерінен деформацияланбайтын материалдардан дайындалғаны дұрыс және де оның ұзындығы мен жуандығы жеткілікті болуы тиіс. Тіс ұзына бойы сынған кезде, оны жұлу керек. Альвеоляр өсіндінің сынуы.Жиі жоғарғы жақтың алдыңғы тістердің аймағының альвеола өсіндісінің сынуы кездеседі. Себептері: жол механикалық әсерлерден (құлау, соққы). Диагностика анамнез, қарау, пальпация, рентгенологиялық зерттеу. Альвеола сынуы ерін, ұрт зақымдалуы, тіс шығуымен және сынуымен қосарлануы мүмкін. Тамыр-нерв шығырының зақымдалуын анықтау үшін ЭОД қолданады. Соғы диагнозды рентген тексерістен кейін қойылады. Сынған фрагменттер вертикальды, таңдай-тіл, вестибулярлы бағыттарда ығысуы мүмкін. Альвеолярлы өсіндісінің сынуы көбінесі консервативті. Оған сынық репозициясы, оны фиксациялау және жұмсақ тіндер мен тістерді емдеу. Самай асты жақ-сүйек буынның орнынан шығып кетуі.Төменгі жақтың шығуы жарақаттан және туа пайда болған, жедел және үйреншікті, алдыңғы және артқы, бір және екі жақтық болып бөлінеді. Төменгі жақ екі жағынан шығып кеткен кезде ауызды жабу мүмкіншілігі болмауынан науқас шағымдарын дәрігерге жеткізе алмайды. Тек ымдау, бет қимылдары арқылы ауыру сезімі бар екенін, көп мөлшерде сілекейдің ағуын түсіндіреді. Қарап тексергенде бет конфигурациясы оның төменгі бөлігінің үзаруынан және иектің алға жылжуынан өзгерген. Тіл құрғақ, бірақ ауыздан көп мөлшерде сілекей бөлініп тұрады. Меншікті шайнау еттері кернелген. Құлақалды аймағындағы тіндер ішке енген, ал бет доғасы астында (екі жақта бірдей) саусақпен басып тексергенде буынды өсіндінің буын басы анықталады. Сыртқы құлақ жолында буын басының қозғалыстары анықталмайды. Ауыз қуысы ішінен сипап тексергенде төменгі жақ сүйегінің тәжді өсіндісінің алға жылжығанын айқын анықтауға болады. Тістесуі ашық, тек үлкен азу тістер ғана түйіскен. Бүйір проекцияда жасалған рентгенограммада төменгі жақ сүйегінің буын басының, буын төмпешігінің алдыңғы бүйіріне орналасқаны анықталады. Буын шүңқыршасы бос. Екіжақты буынның шығуын жақтың буынды өсінділерінің сынықтарынан ажырата білу қажет. Сынықтар кезінде иек артқа қарай жылжыған, құлақалды аймағында тіндердің ішке енуі сирек кездеседі. Рентген суретте сүйек бүтіндігінің бұзылысын, сынық сызығын анықтауға болады. Төменгі жақтың біржақты шығуы кезіндегі науқастар шағымының жоғарыда айтылған шағымдардан көп айырмашылығы жоқ. Иектің алға және сау жағына жылжуынан бет әлпеті өзгерген. Қалған белгілер жоғарыда берілгендей, тек бір бетінен анықталады. Тістер бір-бірімен түйіспеген, орталық сызық сау жағына жылжыған. Төменгі жақтың бір жағынан шығуын, буындьі өсіндінің бір жағынан сынуынан ажырату керек. Бул кезде орталық сызықтың сынық жағына жылжуы анықталады. Сыртқы есту жолында саусақпен баса отырып буын басының буын шұңқыршасындағы қозғалыстарын анықтауға болады. Сынық орналасқан жағындағы тістер тығыз түйіскен. Төменгі жақтың артқа шығуы өте сирек кездеседі, иекке бағытталған соққының әсерінен пайда болады. Буынды өсіндінің басы артқа қарай жылжиды, бұл буын қапшығының зақымдануымен және есту жолының сүйек қабырғаларының сынуымен жүруі мүмкін, осының әсерінен кейде құлақтан қан ағуы байқалады. Төменгі жақтың үйреншікті шығулары. Үйреншікті шығу ол жалпақ буын басы немесе буын төмпешігінің жалпақ болуынан, буын байламдарының әлсіздігінен, тістесулердің әртүрлі аномалиялары мен жақ сүйектерінің ақаулары кезінде пайда болуы мүмкін. Осы жағдайларда есінеу, жақ сүйекке аз күш түсіру, жөтелу немесе түшкіру кезінде шығулар пайда болу мүмкін. Дәрігердің көмегінсіз өзінен-өзі орнына тусуі тән. Емі. Гиппократ тәсілі. Жақты орнына салу үшін науқасты төменгі жақ суйегі дәрігердің шынтақ буыны деңгейімен бірдей қалыпта отырғызу қажет. Дәрігер бас бармақтарын төменгі азу тістердің шайнау бетіне орналастырып, қалған саусақтарымен жақ сүйекті орай ұстайды. Орнына түсетін буын басы, буыннан шыққан жолын, керісінше қайталау қажет, яғни төмен, артқа және жоғары бағытта. Бүл үшін дәрігер бас бармақтарымен ақырын төмен басып күшті біртіндеп күшейте түседі. Бұл шайнау етінің талшықтарын ауыру сезімісіз созуға көмектеседі. Ал тістерге тез күш түсіру шайнау етінің рефлекторлы түрде жиырылуын шақырады және қатты ауыру сезімін тудырады. Біраз уақыт өткеннен соң иекті жоғары көтере отырып төменгі жақ сүйегінің артқы бөлігін бірге төмен басу керек, Осы қарама-қарсы бағыттағы қозғалыстарды үйлестіре отырып, буын басын төмен түсіруге болады. Сонымен бірге төменгі жақ сүйегін артқа жылжыта оның бұрыштарын жоғары көтеру керек. Буын басының буын төмпешігінің алдыңғы құрамасынан, буын шұңқыршасына түсуі тістердің қатты тістесуімен аяқталады. Сол үшін дәрігер бас бармақтарын көп қабатты дәкемен орап алғаны және дер кезінде саусақтарын альвеола өсіндісінің вестибулярлы бетіне ауыстырғаны жөн. Шыққан буынды орнына салған соң иек астынан таңғыш қойғаны дұрыс. Науқасқа сұйық тамақ ішуге, ауызды 7—10 күндей қатты ашпауға кеңес беру керек. Біржақты буынның шығуы кезінде орнына салу жоғарыда берілген тәсіл бойынша бір жағынан жүргізіледі. Г. Л. Блехман тәсілі. Ауыздың кіреберісімен дәрігер төменгі жак, сүйегінің тәжді өсіндісінің орналасуын анықтап алады. Дәрігер сұқ саусақтарымен тәжді өсідіні артқа және төмен басады. Осының әсерінен шайнау етінің босауы және буын басының орнына түсу мүмкіншілігі туады. Бұл тәсілді ауыз қуысы сыртынан жүргізуге болады, ол үшін бет доғасы астынан тәжді өсіндіні саусақпен анықтап алады (Ю. Д. Гершуни бойынша). Содан соң ұрт тіндері арқылы тәжді өсінділерге артқа және төмен қарай күш түсіреді. Төменгі жақтың мерзімі 4—5 аптадан асқан алдыңғы шығулары кезінде жоғарыда айтылған тәсілдермен орнына салу мүмкіншілігі бола бермейді. Осындай жағдайларда В. Попеску ұсынған тәсілді қолданған жөн. Науқас ауызды барынша кең ашып жатады. Үлкен азу тістер арасына диаметрі 1,5—2 см- болатын қатты тығыз дәке біліктерін орналастырады. Иек астынан жоғары қарай күш салады, бүл кезде төменгі жақтың буын басы төмен түседі. Содан соң иектен артқа қарай басады, бұл кезде буын басы орнына түседі. Бұл тәсіл жалпы немесе жергілікті жансыздандыру арқылы жүргізілуі тиіс. Бұл кезде де төменгі жақты 2—3 аптаға иммобилизациялау көрсетілген. Төменгі жақтың артқы шығуларын орнына салу үшін дәрігер бас бармақтарын альвеола өсіндісінің вестибулярлы бетімен үшінші үлкен азу тіс аймағына қиғаш сызық арасына орналастырып, қалған саусақтарымен төменгі жақ сүйегін орай ұстайды. Бас бармақтардың көмегімен төменгі жақты төмен тартып, ал қалған саусақтарымен алға қарай жылжытады, осылай шыққан буын орнына түседі. Буынның үйреншікті шығуларында консервативті және хирургиялық жолмен емдеуге болады. Консервативті ем самай-төменгі жақ буынының патологиясын шақырған негізгі дертті емдеуге (подагра, полиартрит) және буын қапшығьгмен байламдарын күшейтуге бағытталған. Ортопедиялық аппараттар немесе шендеуіштер көмегімен буындағы қозғалыстарды шектеудің үлкен маңызы бар. Петросов аппараты ауыздың ашылуын, буын басының буын төмпешігінен аспайтын деңгейде шектейді. Ол жоғарғы және төменгі тістерге кигізілетін жасанды сауыттардан және шектегіш шарнирден турады. Төменгі жақтың буын өсіндісінің амплитудасын азайту мақсатымен қолданылатын Бургонскийдің, Ходоровичтің аппараттары мен Ядрованың шеңдеуіштері бар.
25. Тістердің орнынан шығып кетуі және сынуын емдеу кезеңдері.
Тістердің шығып кетуі мен сынуы жақ-бет аймағының барлық жарақатты зақымданудың 3/1 қүрайды.
Тістің шығып кетуі. Механикалық әсерлерден (құлау, соққы) жиі алдыңғы тістердің шығуы кездеседі. Тіс жүлуға арналған элеваторларды (тік, бүрышты) дұрыс, тиянақты қолданбаған жағдайларда тістің шығып кетуі кездеседі. Тістің шығып кетуі тістің альвеола ұяшығындағы орнының өзге-руі әсерінен периодонт талшықтарының толық немесе жартылай үзілуімен және қан тамыр-нерв шоғырының зақымдануымен қатар жүреді. Тістің шығып кетуі жеке түрде және тіс губірінің сынуымен альвеола өсіндісінің немесе төменгі жақсүйек денесі сынықтарымен үйлесуі мүмкін. Тістің шығуы толық жартылай және шегеленген түрлеріне бөлінеді,
Тіс жартылай шыққан кезінде периодонт талшықтарының бір бөлігі үзіліп, сақталған бөлігі әртурлі мөлшерде созылған жағдайда болады. Тіс әр түрлі бағытта қозғалуы мүмкін. Өз өсінен бүрылған кезде қан тамыр-нерв шоғырының бүтіндігі көбінесе сақталады. Тек кейбір жағдайларда тамырлар тромбозының әсерінен тіс үлпасы өлеттенуі мүмкін.
Тіс шыққан кезінде науқастар тістерінің ауыратынына, тістеу және шайнау мүмкіншілігінің болмауына, терінің қозғалатындығына шағымдайды. Қарап тексергенде беттің жұмсақ тіндері, ерін немесе ұрт аймақтарында механикалық әсердің іздері байқалады (ісіну, қанталау, жара т. б.)'. Ауыз кейде жартылай ашық. Шыққан тіс сауытының бұрылуы әсерінен тіс қатарында ерекшеленіп, қозғалмалы болады да, ұрып тексергенде қатты ауырады. Тіс бір жағына ығысқан кезінде шыққан тіс пен көрші сау тістер арасында саңылау пайда болады. Тіс түбірі сауытқа қарама-қарсы бағытқа жылжиды. Сондықтан да рентген суретте тістің ауытқыған бетінде периодонт саңылауы кішірейіп немесе мүлде болмайды, ал қарама-қарсы бетінің кеңейгенін көруге болады.
Тіс вестибулярлы немесе ауыз қуысы ішіне қарай ығысқан кезінде, оның тістесу қырының биіктігі көрші тұрған тістердің тістеу қырларымен бірдей болмайды. Ренттен суретте тіс түбірінің қиғаш орналасуына байланысты қысқарған секілді көрінеді. Периодонт саңылауының кеңейгенін немесе кішірейгенін анықтауға болады.
Жоғарғы жақ тісі төмен немесе төменгі жақ тісі жоғары жылжыған жағдайларда олардың тістеу қырлары көрші тістердің тістеу қырларымен салыстырмалы турде төмен немесе жоғары орналасуы мүмкін. Тістесу кезінде тек шыққан тіс қана түйісіп тұрады. Рентгенограммада периодонт саңылауының бір қалыпты кеңейгені және альвеола түбінің түбір ұшынан бос екені анықталады.
Тістің толық шығуы периодонт талшықтарының тіс түбірінен толық үзілуімен, қан тамыр-нерв шоғырының өлуімен, кейде альвеола өсіндісінің вестибулярлы бетінің сынығымен, тістің өз ұясынан шығып қалуымен қатар жүруі мүмкін. Толық шыққан тіс кейде тек екі суланған жазықтықтар арасындағы адгезиялық қасиеттері әсерінен немесе тістің айналма байламдарының сақталған талшықтары арқасында ұсталып тұруы мумкін.
Тіс толық шыққан кезінде науқастар жарақатының әсерінен пайда болған тіс қатарындағы ақауға шағымданады. Қарап тексергендегі белгілер тістің жартылай шығуындағы белгілерге уұқсас. Науқас дәрігерге өзінің түскен тісін әкелуі мүмкін. Түскен тістің ұяшығы қан ұйығымен толған. Қызыл иектің шырышты қабығы жырылған, үзілген, тіс ұяшығының бір қабырғасы сынған немесе болмауы мүмкін. Тіс ұяшығы қабырғаларын міндетті түрде тексерген дүрыс, себебі тек сақталған қабырғалары бар ұяшықтарға және жарақаттан кейінгі уақыт 3 тәулікке жетпесе тісті қайта отырғызу мүмкіншілігі туады.
Тістің қадалып шығуы (вколоченный вывих). Тістің толық шығуының бір түрі, бұл кезде түс түбірі ұяшықтың компакті пластинкасын тесе отырып, альвеолды өсімінің сүйек кемігіне енуі байқалады. Бұл жағдайда қантамыр-нерв шоғыры толық үзіледі.
Тіс қадалған кезде науқас жарақаттанған тіс аймағындағы ауыру сезімінің болуына шағымданады. Қарап тексерудегі өзгерістер жоғарғы аталып кеткен белгілерге ұқсас. Тістің төмен (төменгі жақ сүйегінде) немесе биік (жоғарғы жақ сүйегінде) орналасқан және оның өз өсінен бұрылғаны немесе бір бағытқа ауытқығаны анықталады. Кейде тіс сауыты түгелдей үяшыққа еніп, альвеола қырынан төмен орналасуы мүмкін. Суйектің механикалық әсерінен, тіс орнында мықты түрады. Тіс ұлпасы өлеттенеді. Рентген суретте периодонт саңылауы кішірейген, кейде тіс бөлігінің төмен түсуі әсерінен периодонт саңылауы мүлдем байқалмайды.
Емі. Жергілікті жансыздандыру арқылы шыққан тісті саусақпен альвеола өсіндісімен бірге қоса ұстап ақырын орнына қою керек. Тісті иммобилизациялау каппалық құрсаулар арқылы жүргізілгені дұрыс. Бекітілетін тіске тістесу кезіндегі ауырлық қысым үшін, оның тістесу қырын пластмассадан ашық, бос қою қажет, бұл және емдеу барысында ұлпаны электроодонтометрдің көмегімен тексеруге қолайлы. Егер иммобилизация тегіс қапсырма шеңдеуіш арқылы жүргізілсе лигатура тістің мойын бөлігінде орналасуы және тістеу қыры арқылы сыртқа және ішкі бетін орай орналасуы қажет. Құрсаулар 5—6 аптадан үзақ уақытқа қойылады.
Тіс толық шыққан кезінде белгілі тәсілдермен реплантация жүргізуге болады. Тісті каппалы құрсаумен бекітеді. Реплантация жүргізуге болатын көрсеткіштер жоғарыда берілген.
Тіс шегеленіп шыққан кезінде бір мезгілді реггозиция көрсетілмеген, себебі бул жағдайда тіс түбірі сорылуы (резорбциясы) мүмкін. Шегеленіп шығу кезінде тіс өзегінен бірте-бірте қалыпты орнына келеді. Жарақаттан соң өлген ұлпадан тазартып, өзектерді пломбалық материалдармен толтыру керек. Егерде тісті бастапқы орнына қою қиынға түссе ортодонтиялық аппарат көмегімен қалпына келтіреді.
Жедел қабыну процесі дамыған кезде, тістің жұмсақ тіндерге, жақ сүйек денесіне түгелімен енуі кездерінде тісті жұлу көрсетілген. Науқастардың дәрігерге кеш қаралу жағдайларында, шыққан тісті ортодонтиялық тәсілдер арқылы орнына келтіреді.
Тіс сынықтары. Тіс сьшықтары тістің шығуымен қатар жүреді, себебі периодонт қоса жарақаттанады. Периодонт жарақатына байланысты тістің қозғалғыштығының дәрежесі анықталады. Тістің сыну себебі оның шығу кезіндегі себептерге үқсас. Жоғарғы тістің сауытын төменгі тістерді жұлу кезінде сындырып алуы мүмкін.
Жоғарғы тістер төменгі тістерге қарағанда, жиі сынады. Тіс көлденеңінен және бойлай сынуы мүмкін. Бірінші жағдайда сыну сызығы тіс сауыты немесе түбірі арқылы вертикальды өсіне көлденең, ал екінші жағдайда тіс сауыты және түбірі арқылы вертикальды өс бойына жүреді.
Тіс сауыты эмаль немесе дентин деңгейінде тіс қуысының ашылуынсыз және ашылуымен мойын бөлігінен түгелдей сынуы мүмкін.
Тіс түбірі ортаңғы, жоғарғы немесе төменгі бөліктерінен сынуы мүмкін. Кейде тіс түбірінің ортаңғы немесе жоғарғы бөліктерінің сынықтары кезінде, қан тамыр-нерв шоғырының зақымдануынсыз жүруі мүмкін. Тіс түбірінің сынықтары көлденең, қиғаш, кейде ұзына бойы болады. Сынықтардың орналасу орнына байланысты науқастар механикалық, температуралық тітіргендіргіштер әсерінен немесе өздігінен пайда болатын ауыру сезіміне шағымданады. Қарап тексергенде ауыз қуысы аймағына түскен күш орнында жұмсақ тіндердің ісінуін, қанталау ошақтарын, жара, жырылу т. б. белгілерді байқауға болады.
Тістер көбінесе толық түйіспейді. Тіс сауытының сынықтары кезінде оның әртүрлі ақауларын, кейде тіс ұлпасының ашылғанын көруге болады. Тіс түбірінің сынықтары кезінде үлпаға қан құйылу әсерінен сауыт қызғылт түстен күлгін түске дейін боялуы мүмкін.
Тіс қозғалмалы. Сынық сызығының түбір ұшына жақын орналасқан сайын, тістің қозғалғыштығы кеми береді. Тіс перкуссиясы ауру сезімін тудырады.
Ауыз қуысының ішінен түсірген рентген суретте тіс тубірінің сыну сызығының бағыты, орналасу деңгейі анық көрінеді.
Емі. Тіс сауытының қуысы ашылмай сынған кезде емдеу шаралары өткір қырларды егеу, ақауы орнын пломбалық материалдармен қалпына келтіруте бағытталады. Тіс сауыты сынғанда үлпа ашылып қалса, оны алып, түбір өзектерін пломбалық материалдармен толтырып, тіс сауыты қалпына келтіріледі.
Тіс сауыты толық сынған кезде түбірлерді әрдайым жұла бермейді, себебі оны штифті тіс орнатуға қолдануға болады. Түбір ұшы сынықтары кезінде өлген ұлпаны алып, түбір өзектерін пломбалық материалдармен толтырып, операция арқылы сынған бөлігін алып тастауға мүмкіндік бар. Егер ұлпасы тірі тіс қозғалмалы болса онда тіс қлпасын сақтай отырып құрсау — каппамен бекітеді.
Егер тіс түбірі ортаңғы бөлігінен сынса және қан тамыр-нерв шоғыры сақталса, онда цементобласттар мен одонтобласттардың пластикалық қызметінің нәтижесінде, цемент пен дентин аймақтарында сынық бітуі мүмкін. Үлпаның тіршілікке қабілеттілігін тексеріп алғаннан соң құрсау — каппамен тісті кем дегенде 5 аптаға бекітіп тастайды. Егер де қан тамыр-нерв шоғыры сақталмаса ұлпаны алып, сынықтарды болат штифтімен бекітеді. Штифт шайнау қысымының әсерінен деформацияланбайтын материалдардан дайындалғаны дұрыс және де оның ұзындығы мен жуандығы жеткілікті болуы тиіс.
Тіс ұзына бойы сынған кезде, оны жұлу керек.
26. Альвеоляр өсіндінің сынуы. Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы. Альвеоляр өскінінің сынуы.
Жекеленген альвеоляр өскінінің сынуы жарақатаушы құштін оның аз бөлігіне
әсереткенде болады. Жоғарғы жақтын альвеоляр өсіндісі төменгі жақтын альвеоляр өсіндісімен салыстырғанда жиі сынады. Көбінесе алдынғы бөлігі, бұл анатомиялық өзгешелікпен түсіндіріледі. Жоғарғы жақ суйек төменгі жақ суйекті жауып тұрады, ұзын және жінішке.
Жоғарғы жақтын альвеоляр өсіндісі ештенемен қорғалмаған, тек
мұрының эластикалық шеміршегімен қорғалған. Жоғарғы жақтын жанғы бөлігі шықшыт доғасымен жабылған. Төменгі жақтын алдынғы бөлігі жоғарғы жақтын альвеоляр өсіндісімен, иекпен жабылған. Ауыз қуысы ішінде альвеоляр өсіндісінің сынығы әсеретуші күштін кесірінен алдынғы бөлігінде артқа қарай, жанғы бөлігінде ішке қарай ығысады. Кейбір уақытта ығысқан сынық қатты тандайда жатуы мүмкін. Сынық сызығы альвеоляр өсіндінін барлық қабаттарымен толық немесе сыртқы компактілі және кемікті зат арқылы өтіп, ішкі компактілі пластинкасы бұзылмауы мүмкін. Сынған альвеоляр өсіндісі сүйекте жартылай немесе шырышты қабық арқылы ұсталынып тұрады. Сынық сызығы доға тәріздес, тіс түбірлерінің біргелкі орналаспауына байланысты. Сынық сызығы тіс түбірлерінің жоғары орналасса, сынық ұштарының жазылуына қолайлы. Егер сынық сызығы тіс түбірлері арқылы өтетін болса, сынық ұштарының жазылуы қолайсыз.
Жоғарғы жақтын жанғы бөліктерінің сынықтары гаймор қуысының ашылуына әкеледі. Науқас жоғарғы және төменгі жақ манында ауырсынудын болуына, тістер түйіскенде, ауырсынудын үдей түсүіне шағымдалады. Сыртқы қарағанда жұмсақ тіндерде жарақатты ісіқ қаның қүюылуы, жұмсақ тіндердін терісінің сыдырылуы, жара т.б. жарақат белгілері болады. Науқастын ауызы сәл ашық. Ауыз қуысын қарағанда шырышты қабықты қаның қуюылуы, жаралар болуы мүмкін. Сынық ұштары ығысқанда альвеоляр өскінінің шырышты қабығы жыртылып, сүйек жаланашталанып, сынық сызығы көрінеді. Тіс доғасының конфигурациясы бұзылған, тістердін тістесуі дұрыс емес. Егер сынық ұштары ығыспаған болса, сынық сызығын ақаран қозғалта отырып аңықтауға болады. Қозғалып тұрған суйек шегарасымен саусақты жүргізе отырып, суйек шеғарасын аңықтауға болады. Сынық ұштары аралығындағы тістерге перкуссия жасағанда ауырсыну жоқ, қозғалмалы болуы мүмкін. Ауыз ішілік рентгерографияда сынық сызығы және олардын тістерге қатынасы толық байқалады.
Емі: Өткізгішті жансыздандыру арқылы сынық ұштарына репозиция жасалынып, тегіс шендеуішпен бекітіледі, егер альвеоляр өскіні сынығында және оған көршілес аймақта жеткілікті, қозғалмалы емес тістер болғанда. Ортанғы альвеоляр өскіні сынғанда шендеуіш 2-3 қозғалмалы емес тістерді қамтуы керек. Егер сынық ұштарын дұрыс қалпына келтіру мүмкін болмағанада, екі жақты, ілгішегі бар шендеуіш қолданылады. Альвеоляр өскін толық сынғанда, сынған бөлік алынып, сынықтын өткір ұштары тегістеліп шырышты қабыққа тігіс салынады, егер жараны тігу мүмкін болмаған жағдайда ядофорымды турундамен тығындалыды.
27. Альвеоляр өсіндінің сынуын емдеу кезеңдері.
Альвеолярлы өсіндісінің немесе жақ сүйек қабының жедел іріңді қабынуы. Этиологиясы: жедел немесе соз. периодонтиттің өршуі, ретенциялық тістер қабынуы, радикулярлы ұраның іріңдеуі, пародонт аурулары, кейде травмалық тіс жұлудан кейінде дамуы мүмкін. Клиникасы:Шығымы: ауырсыну, беттің жұмсақ тіндерінің домбығуы, жалпы жағдайының нашарлауы, дене Т көтерілуі (37,5-39). Кейде ауырсыну үш тармақты нервтің бойымен таралады (құлақ, самай, көзге). Басында тіс маңайында ауырсыну, 1-3 күннен соң бет домбығуы, кейін тісте ауырсыну айтарлықтай төмендейді. Инфекция ошағы болып жатқан тіске байланысты домбығу сол тістің маңайындағы жұмсақ тіндерге таралады. Домбықан тіндернің үстіндегі тері тартылған, түсі өзгермеген. Регионарлы лимфа түйіндірі үлкейген, пальпацияда ауырсынады. А.қ-да себепші тіс маңайында қызылиек және шырышты қабат домбыққан, гиперемияланған. Өтпелі қатпар тегістелген, домбыққан, флюктуация симптомы анықталады. Себепші тіс бұзылған немесе пломбаның астында. Жиі қозғалмалы, түсі өзгерген, перкуссияда ауырсынады. Егер төменгі жақтың бүйір аймағындағы периостит болса, ауыз ашылу шектелген, ауырсынумен. R: өзгеріссіз. Қан анализі: ЭТЖ жоғарлауы, лейкоциттердің жоғарлауы. Диф.д:Жедел пт, абсцесс, флегмона, жедел сиалоденит, жедел остемиелит. Емі:комексті ем. Хирургиялық: инфильтрациялық н/е өткізгіштік анестезия, себепші тістің үстіндегі өтпелі қатпар бойымен 1,5-2,5см тілік жасау, тілік сүйекке дейін жасалады, таңдайда Васильев бойынша тілік жасалады. фурацилинмен немесе хлоргексидинмен шаю, дренаж қою. Себепші тісті көрсеткіш бойынша жұлу. Дәрілік препараттар: антибиотик(ципролет 1таб-2рет),Витаминдер,антигистамидер. Науқас үйде калий перманганатымен немесе фурацилинмен шаю керек. 2-3 күннен соң қайта келеді. Ол кезде УВЧ, СВЧ, лазер тағайындауға болады.
28. Самай төменгі жақ сүйегі буынның орнынан шығып кетуі. Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы.29. Самай төменгі жақ сүйегі буынның орнынан шығып кетуін емдеу кезеңдері. Төменгі жақтың шығуы жарақаттан және туа пайда болған, жедел және үйреншікті, алдыңғы және артқы, бір және екі жақтық болып бөлінеді.
Төменгі жақ екі жағынан шығып кеткен кезде ауызды жабу мүмкіншілігі болмауынан науқас шағымдарын дәрігерге жеткізе алмайды. Тек ымдау, бет қимылдары арқылы ауыру сезімі бар екенін, көп мөлшерде сілекейдің ағуын түсіндіреді. Қарап тексергенде бет конфигурациясы оның төменгі бөлігінің үзаруынан және иектің алға жылжуынан өзгерген. Тіл құрғақ, бірақ ауыздан көп мөлшерде сілекей бөлініп тұрады. Меншікті шайнау еттері кернелген. Құлақалды аймағындағы тіндер ішке енген, ал бет доғасы астында (екі жақта бірдей) саусақпен басып тексергенде буынды өсіндінің буын басы анықталады.
Сыртқы құлақ жолында буын басының қозғалыстары анықталмайды. Ауыз қуысы ішінен сипап тексергенде төменгі жақ сүйегінің тәжді өсіндісінің алға жылжығанын айқын анықтауға болады. Тістесуі ашық, тек үлкен азу тістер ғана түйіскен. Бүйір проекцияда жасалған рентгенограммада төменгі жақ сүйегінің буын басының, буын төмпешігінің алдыңғы бүйіріне орналасқаны анықталады. Буын шүңқыршасы бос.
Екіжақты буынның шығуын жақтың буынды өсінділерінің сынықтарынан ажырата білу қажет. Сынықтар кезінде иек артқа қарай жылжыған, құлақалды аймағында тіндердің ішке енуі сирек кездеседі. Рентген суретте сүйек бүтіндігінің бүзылысын, сынық сызығын анықтауға болады.
Төменгі жақтың біржақты шығуы кезіндегі науқастар шағымының жоғарыда айтылған шағымдардан көп айырмашылығы жоқ. Иектің алға және сау жағына жылжуынан бет әлпеті өзгерген. Қалған белгілер жоғарыда берілгендей, тек бір бетінен анықталады. Тістер бір-бірімен түйіспеген, орталық сызық сау жағына жылжыған. Төменгі жақтың бір жағынан шығуын, буындьі өсіндінің бір жағынан сынуынан ажырату керек. Бул кезде орталық сызықтың сынық жағына жылжуы анықталады. Сыртқы есту жолында саусақпен баса отырып буын басының буын шұңқыршасындағы қозғалыстарын анықтауға болады. Сынық орналасқан жағындағы тістер тығыз түйіскен.
Төменгі жақтың артқа шығуы өте сирек кездеседі, иекке бағытталған соққының әсерінен пайда болады. Буынды өсіндінің басы артқа қарай жылжиды, бұл буын қапшығының зақымдануымен және есту жолының сүйек қабырғаларының сынуымен жүруі мүмкін, осының әсерінен кейде құлақтан қан ағуы байқалады.
Төменгі жақтың үйреншікті шығулары. Үйреншікті шығу ол жалпақ буын басы немесе буын төмпешігінің жалпақ болуынан, буын байламдарының әлсіздігінен, тістесулердің әртүрлі аномалиялары мен жақ сүйектерінің ақаулары кезінде пайда болуы мүмкін. Осы жағдайларда есінеу, жақ сүйекке аз күш түсіру, жөтелу немесе түшкіру кезінде шығулар пайда болу мүмкін. Дәрігердің көмегінсіз өзінен-өзі орнына тусуі тән.
Емі. Гиппократ тәсілі. Жақты орнына салу үшін науқасты төменгі жақ суйегі дәрігердің шынтақ буыны деңгейімен бірдей қалыпта отырғызу қажет. Дәрігер бас бармақтарын төменгі азу тістердің шайнау бетіне орналастырып, қалған саусақтарымен жақ сүйекті орай ұстайды. Орнына түсетін буын басы, буыннан шыққан жолын, керісінше қайталау қажет, яғни төмен, артқа және жоғары бағытта. Бүл үшін дәрігер бас бармақтарымен ақырын төмен басып күшті біртіндеп күшейте түседі. Бұл шайнау етінің талшықтарын ауыру сезімісіз созуға көмектеседі. Ал тістерге тез күш түсіру шайнау етінің рефлекторлы түрде жиырылуын шақырады және қатты ауыру сезімін тудырады. Біраз уақыт өткеннен соң иекті жоғары көтере отырып төменгі жақ сүйегінің артқы бөлігін бірге төмен басу керек, Осы қарама-қарсы бағыттағы қозғалыстарды үйлестіре отырып, буын басын төмен түсіруге болады. Сонымен бірге төменгі жақ сүйегін артқа жылжыта оның бұрыштарын жоғары көтеру керек (45-сурет).
45-сурет. Самай төменгі жақ буынының шығуы; а) алдыңғы шығуы; б) артқы шығуы; в) Гипократ тәсілімен төменгі жақты орнына салу
Буын басының буын төмпешігінің алдыңғы құрамасынан, буын шұңқыршасына түсуі тістердің қатты тістесуімен аяқталады. Сол үшін дәрігер бас бармақтарын көп қабатты дәкемен орап алғаны және дер кезінде саусақтарын альвеола өсіндісінің вестибулярлы бетіне ауыстырғаны жөн. Шыққан буынды орнына салған соң иек астынан таңғыш қойғаны дұрыс. Науқасқа сұйық тамақ ішуге, ауызды 7—10 күндей қатты ашпауға кеңес беру керек. Біржақты буынның шығуы кезінде орнына салу жоғарыда берілген тәсіл бойынша бір жағынан жүргізіледі.
Алдын ала 3—5 мл 2% новокаинді ерітіндісін латеральды қанатша етке жіберу буынды орнына салуға қолайлы жағдай туғызады, себебі латеральды қанатша еті буын басын басқа орында ұстап тұрады және контрактура дамиды. М. Д. Дубов бойынша жансыздандыру жасау үшін шыққан буын басын саусақпен сипап тексеру арқылы анықтап, инені буын басының алдыңғы жағынан бет доғасы астынан төменгі жақ ойығы арқылы 2—2,5 см тереңдікке шаншып, ерітіндіні жібереді.
Г. Л. Блехман тәсілі. Ауыздың кіреберісімен дәрігер төменгі жак, сүйегінің тәжді өсіндісінің орналасуын анықтап алады. Дәрігер сұқ саусақтарымен тәжді өсідіні артқа және төмен басады. Осының әсерінен шайнау етінің босауы және буын басының орнына түсу мүмкіншілігі туады.
Бұл тәсілді ауыз қуысы сыртынан жүргізуге болады, ол үшін бет доғасы астынан тәжді өсіндіні саусақпен анықтап алады (Ю. Д. Гершуни бойынша). Содан соң ұрт тіндері арқылы тәжді өсінділерге артқа және төмен қарай күш түсіреді.
Төменгі жақтың мерзімі 4—5 аптадан асқан алдыңғы шығулары кезінде жоғарыда айтылған тәсілдермен орнына салу мүмкіншілігі бола бермейді. Осындай жағдайларда В. Попеску ұсынған тәсілді қолданған жөн. Науқас ауызды барынша кең ашып жатады. Үлкен азу тістер арасына диаметрі 1,5—2 см- болатын қатты тығыз дәке біліктерін орналастырады. Иек астынан жоғары қарай күш салады, бүл кезде төменгі жақтың буын басы төмен түседі. Содан соң иектен артқа қарай басады, бұл кезде буын басы орнына түседі. Бұл тәсіл жалпы немесе жергілікті жансыздандыру арқылы жүргізілуі тиіс. Бұл кезде де төменгі жақты 2—3 аптаға иммобилизациялау көрсетілген.
Төменгі жақтың артқы шығуларын орнына салу үшін дәрігер бас бармақтарын альвеола өсіндісінің вестибулярлы бетімен үшінші үлкен азу тіс аймағына қиғаш сызық арасына орналастырып, қалған саусақтарымен төменгі жақ сүйегін орай ұстайды. Бас бармақтардың көмегімен төменгі жақты төмен тартып, ал қалған саусақтарымен алға қарай жылжытады, осылай шыққан буын орнына түседі.
Буынның үйреншікті шығуларында консервативті және хирургиялық жолмен емдеуге болады. Консервативті ем самай-төменгі жақ буынының патологиясын шақырған негізгі дертті емдеуге (подагра, полиартрит) және буын қапшығьгмен байламдарын күшейтуге бағытталған. Ортопедиялық аппараттар немесе шендеуіштер көмегімен буындағы қозғалыстарды шектеудің үлкен маңызы бар.
Петросов аппараты ауыздың ашылуын, буын басының буын төмпешігінен аспайтын деңгейде шектейді. Ол жоғарғы және төменгі тістерге кигізілетін жасанды сауыттардан және шектегіш шарнирден турады.
Төменгі жақтың буын өсіндісінің амплитудасын азайту мақсатымен қолданылатын Бургонскийдің, Ходоровичтің аппараттары мен Ядрованың шеңдеуіштері бар.
Емдеудің оперативті тәсілдері буын төмпешігінің биіктігін жоғарлатуға, буын шұңқыршасын тереңдетуге, төмпешік алдына қосымша тірек қоюға, буын қапшығы байламдарын қүшейтуте бағытталған. Мысалы Линдеман суйек төмпешігін жарықшақтап, алдыңғы аяқшасын төмен түсіру арқылы биіктетті (48 а, б-сурет). Буын төмпешігін биіктетудің ең тиімді әрі оңай әдісі — А. Э. Рауэрдің әдісі. Буынның үстіндегі терісін тіліп, науқастың өзінен не-месе өліктен алып өңделген қабырға шеміршегін буын төмпешігінің үстіне периост астына ендіреді.
· 30. Жақ сүйектері сынғанда ауруханаға жатқызғанға дейінгі кезеңде алғашқы көмек көрсету. Жақсүйектердің уақытша (транспорттық) иммобилизациясы. Жақсүйектердің уақытша (транспорттық) иммобилизациясы.
Жақ сүйегі сынған науқастардың еміне барынша тез арада олардың жоғалтқан пішіні мен қызметін қалпына келтіру жатады. Бұл мақсатқа жету үшін травматологияның келесі жалпы қағидаларын орындау қажет: а) репозиция (сынықты өз орнына салу); б) фиксация (бекіту); в) ауру ағзаға тыныштық жасау немесе физиологиялық ем; г) асқынулардың алдын алу.
Көрсетілген көмектің көлемі, түрі жарақат алған жердегі жағдайға, медициналық пункттер мен мекемелердің дислокациясына (орналасқан жеріне) байланысты өзгеруі мүмкін.
Көмек көрсетудің бірнеше түрін ажыратады:
1) Алғашқы көмекті науқастарға жарақат алған жерде, санитарлық посттарда санитар, санинструкторлар болмаса озіне-өзі немесе біріне-бірі көмек көрсетеді.
Алғашқы көмек көрсеткенде ең бірінші инфекцияның алдын алу үшін науқасты қырынан жатқызып басын төмен қарату немесе жарақаттанған жағына бұрып, жараға асептикалық таңғыш салынады.
Беттің химиялық күйіктерінде күйген жерді тез арада салқын сумен жуып алғашқы көмек көрсеткен соң науқасты медициналық көмек көрсету пунктіне жібереді.
Жақ сынақтарын уақытша бекіту тәсілдері.
Төбе-иектік таңғыш салу. Науқасты тасымалдаған кезде сынықтардың жылжуына мүмкіндік бермейді. Бұл мақсатта торлы эластикалық дәкені пайдалануға болады. Стандартты траспорттық таңғыш сынықтардың мықты бекуін қамтамасыз етеді. Ол иек сақпаны ме тірек қалпақтан тұрады. Оның 3 жүп ілмегі болады, ол резина сақинаны бекітеді. Ілмек астында дәке салатын қалта болады. Сондықтан резина сақина ісінген жұмсақ тіндерге күш түсірмейді жәнежарақаттамайды. Қалпақ шүйде бұдырын жауып тұруы қажет. Сақпан жиегін жабу үшін қосымша мақталы дәке салады. Бұл ісінген жұмсақ тіндердің таңғышпен тікелей жанасуынан, иек маңындағы тері жабындыларының зақымдануынан қорғайды. Резина сақинаның санына байланысты, сақпан сыныққа күш түсіруі немесе түсірмеуі мүмкін. Төменгі жақ тіс қатарларынан тыс сынғанда және жоғарғы жақ сынғанда стандартты таңғышты 3 жұп резина сақина қолдану арқылы салады. Төменгі жақ тіс қатары деңгейінде сынса тек сынықты ұстату үшін салады. Біріккен сынықтарға шектен тыс күш түсірілсе одан әрі бітісіп асфиксияның даму қаупін туғызады. Сондықтан маман еместерге ұстатушы ретінде стандартты транспорттық таңба салу нұсқасы беріледі.
Померанцев-Урбанскаяның жумсақ иек сақпаны. Мұның иек-тіл бөлігі бірнеше қабат дәкеден немесе бязден дайындалған. Аралық бөлігі екі кең резинадан тұрады, ол таңғыштың шеткі бөлігіне өтеді. Мұның бауы, сақпанның резиналы жолақтарының тартылу дәрежесін реттейді. Бұл таңғыш науқастар үшін тиімді, қолдануға қарапайым және сынықтардың жақсы бекітілуін қамтамасыз етеді.
Ауыздан тыс желісі бар (стерженъ) металл шина-қасық. Төменгі жақта тіс болмаса немесе жеткіліксіз болса жоғарғы жақ сынығы кезінде қолданылады. Дәкеден жасалған қасықты ауызға енгізіп жоғары жақ тістеріне қысып, оның желісін науқастың басына дәке немесе стандартты қалпақтың көмегімен бекітеді. Ауыздан тыс желі науқастарға көптеген ыңғайсыздық тудырады, қасық тістерде керегінше тығыз жатпайды. Қазіргі кезде бұл әдіс өте сирек қолданылады.
Жақаралық лигатуралық бекіту—төменгі жақ сынықтарының орнынан жылжып кетуінен сақтайды. Оны жүзеге асыру үшін әр сынықта екіден мықты және антогонист тістер болуы қажет. Таңып байлағанда сынық тұсында тұрған жарақатты пульпит немесе периодонтит белгісі бар тістерді қоспайды.
Жақаралық лигатуралық қарапайым бекітуде 5—6 см лигатуралық сым ұштарын тіс аралықтарына өткізеді де тіл жағынан орап қайтадан ауыз қуысының кіреберісіне әкеледі. Осы жерде сымның екі ұшы тіс мойнын орайды. Екінші лигатураны дәл осылай көрші тіске бекітеді. Кейін екі сымды өзара орай бір таңғышқа біріктіреді. Осылайша таңғышты екінші сынықтағы тіске, кейін антогонист тістерге салады. Сынықтарды орнықтырып, жоғарғы жақ тістерімен жанасқанға дейін жақындатады да сымдарды орай отырып бекітеді. Сымның ұштарын қайшымен кесіп, ұрт пен иектің шырышты қабығын жарақаттамайтындай етіп қайырып иеді.
Сегіз тәрізді бекіткенде, сым лигатураның екі
· үшын тіс аралығына кіреберіс жағынан ауыз қуысына өткізгенде тістегі таңғышты да қамтуы қажет. Кейін сымның ұшы кіреберіс жағына қайтарылады. Бір ұшы кіреберіс жағынан тісті қамтитын сымның үстінен, ал екіншісі астынан өткізіледі. Кіреберіс бетінде сым үштары өзара оралады. Кейін осындай таңғышты екінші сынық пен антогонист тістерге салады. Алдыңғы жағдайдағы сияқты жоғарғы және төменгі жақ тістеріне бекітілген сымдарды өзара орайды. Артықтарын қайшымен қиып тастайды.
Айви бойынша бекіткенде ұзындығы 10 см сымды алдын ала түйреуіш тәрізді етіп тиеді де бір ұшын екіншісінен 1 —1,5 см артық қылып қалдырады. Түйреуіштің ұшына — 0,2 мм шамасында ілмек қалдырады. Бұл үшін алюминий сымның кішкене бөлшегі, крампонды қысқыш, пинцет қолданылады. Сымның екі үшы кіреберіс жағынан ауыз қуысы жағына тіс аралығы арқылы өткізіледі. Сымның ұзын ұшын, кіреберіс жағына, тістің арасы арқылы қайтадан өткізеді. Қысқа ұшы — кіреберіс жағына ілмектің алдына қарай орналасқан тіс арасы арқылы өткізіледі де ұзын ұшымен оралады. Сымның артығы қиылады, қалған бөлігі шырышты қабатты жа-рақаттамайтындай етіп қайырылып иіледі. Осындай таңғышты екінші сынықтағы тіске тіс — антогониске салады. Сынықтар орнына салынып, сыммен жоғарғы жақ тістеріне бекітіледі. (37 сурет). Жақаралық лигатуралық бекітуде, жоғарғы жақ асқынғанда иек сақпаны немесе шеңберлі төбе-иек дәкелі таңғыш салғанда тістердің периондонтитіне, сыныққа бекітілген булшықетке күш түседі. Уақыт өте келе бұл тістер қозғалмалы келеді.
· 31. Жақ сүйектерінің сынуының Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы. Жақ сүйектері сынықтарының клиникасы
Медициналық травматология саласындағы негізгі сынықтар жіктелуі олардың клиникалық көріністері бір-бірімен байланысы бір заңдылыққабағынады. Сондықтан, бұл оқулықта осы заңдылықты қолдана отырып жақ-бет аймағы травматологиясының жіктелуі және клиникасы жеке қаралып отыр. Өйткені барлық сүйектер сынығының клиникасы ортақ болады. Бірақ әр сүйекке тән өзіндік негізгі белгісі бар.
Травматологияда барлық адам сүйектері сынығының жалпы клиникалық белгілерін келесі бес топқа бөледі; 1). Локальды ауыру сезімі. 2) Патологиялық қозғалыс. 3) Сынықтың ауытқуы. 4)Сықырлау. 5) Сүйек жұмысының бұзылуы.
Осылардың ішіндегі әрбір сүйек сынығына тән өзіндік белгілері сол сүйек сынығының негізгі клиникалық белгісі болады. Бұл басқа сынық белгілерімен қосылып отыратынын еске сақтау қажет.
Жоғарғы жақ сынығының диагнозын барынша толық анықтау үшін ең көп созылған және сүйектердің қысылғанына сай келетін нүктелерді басып тексергенде ауыратынын ескеру керек. 1. Жоғарғы мұрындық — мұрын пердесінің негізінде; 2. Төменгі мұрындық — мұрын пердесінің негізінде; 3. Экстраорбитальды — көз ұясының сыртқы қырында; 4. Инфраорбитальды — көз ұясының төменгі қырында; 5. Беттік; 6. Туберельдық — жоғарғы жақ сүйегінің төмпешігінде; 7. Бет-альвеолды — жоғарғы 7-ші тістің үстінде.
32. емдеу кезеңдері. Жақ сүйектерінің сынықтарын шендеуіш салу әдістері мен емдеу техникасы. Жақ сүйектерінің сынықтарын шендеуіш салу әдістері мен емдеу техникасы.
Жақ сүйектері сынықтарын емдеу тәсілдері.
Жақ сынықтарының емдеу тәсілдері жергілікті және жалпы деп бөлінеді. Жергілікті емнің өзі уақытша (транспорттық) және тұрақты (емдік) емге бөлінеді. Тұрақты емнің ортопедиялық және хирургиялық түрлері бар.
Шеңдеуіштердің көмегімен көрсететін ортопедиялық ем үш топқа бөлінеді: тістік, тіс-қызыл иектік және қызыл иек үстілік.
Шендеуіштерге қойылатын талаптар: 1. Шендеуіш сынықтарды мықтап ұстап түруы; 2. Құрылысы қарапайым болуы; 3. Қолда бар заттардан оңай дайындалуы; 4. Ағза қызметіне кедергі келтірмеуі керек.
Тістік шеңдеуіштер. Бұл шеңдеуіштердің ішінде кеңінен тараған алюминий сымынан жасалған Тигерштедтің, Васильевтіц таспалы стандарты шеңдеуіштері. Тістік шеңдеуіштер тек тістергс бекітіледі, сондықтан олар тістер жеткілікті болса ғана қолданылады. Бұл шеңдеуіштерді орыс әскерінің тіс дәрігері Тигерштедт С. С. (1915) қолдануды ұсынған. Оны дайындау үшін диаметрі 1,8—2,0 мм алюминий сымы, 0,5—0,6 мм қола-алюминий сымы және аспаптар жиынтығы (крампон қысқышы, анатомиялық пинцет, қан тоқтатқыш қысқаш, егеу) қажет. Шеңдеуішті дайындау ережелері: Шеңдеуіш тістердің мойын аумағында орналасып, әрбір тіске жанасып тіс қатарының доғасымен иіледі. Ол серпіліп қызыл иекті жарақаттамау керек. Шеңдеуішті әр тіске сыммен бір басынан бастап бекітеді, осыған байланысты тістерге түскен салмақ шеңдеуішке байланған тістерге біркелкі бөлінеді, оның күтімін жеңілдетеді. Оны крампон қысқашымен қысып ұстап саусақпен иеді. Бұл талап орындалмаса шеңдеуіштің иіліп дайын болған жері деформациялануы мүмкін.
Оразалиннің екіжақтық стандартты ілмегі бар пластмасса шендеуіші. ҚазММУ-дің дің хирургиялық стоматология клиникасында 1982 ж. Бастап төменгі қысымды полиэтиленнен жасалған стандарттты шендеуіш қолданылады. Бұл шендеуіштер майысқақ, жеңіл, сонымен қатар өте мықты және улы заттар бөліп шығармайды.
Шендеуіш доға тәріздес бір-бірінен 1,0 см ара қашықтықта орналасқан ілгектері бар. Оның ұштарында тіс аралығына кіріп тұратын иіндері бар. Шендеуіштің ұзындығы 11-13 см, салмағы 0,7-0,8 г. Шендеуіш тістерге полиамидті жіппен немесе лигатуралы сыммен бекітеді.
Васильевтің таспалы стандартты шендеуіші. 1967 жылы қолдануға ұсынылған, оның жалпақтығы 2,3 мм, ұзындығы – 134 мм. Шендеуіштің стандартты ілмектері бар, сондықтан оны қолдану оңай және көп уақыт алмайды. Бірақ бұны барлық уақытта кіші және үлкен азу тістердің аумағында Шпейс қисығына сай орналастыруға мүмкіндік болмайды. Егер тіс түйісуі терең немесе тістер қысқа болса шендеуішті қолдану өте қиынға түседі, кей кездерде тіпті қолдануға болмайды. Бұл шендеуішті басқа ілмектері бар шендеуіштер қолданатын жағдайларда пайдаланады.
Тіс-қызыл иектік шендеуіштер. Альвеолды өсіндіге және тістерге тіреліп бекітіледі.
Вебер шендеуіші төменгі жақ сүйегінің сынық сызығы тіс қатары аумағымен өтіп сынық бөліктерінің әрқайсысында бірнеше мықты тістер болса ғана қолданылады. Шендеуіш альвеолды өсіндісінің тістері жоқ жеріне тіреліп, қызыл иектің шырышты қабатына жанасып тістерді жан-жағынан тығыздап ұстап тұрады. Тістердің шайнау беттерімен кескіш қырларын жаппай тұруына байланысты антагонист тістердің түйісуі бұзылмайды. Бұл шендеуішті сынық бөліктері жылжымаған жағдайда сынық пайда болысымен салып, ем толық біткенше пайдалануға болады.
Қызыл иектік шеңдеуіштер. Бүлар альвеолды өсіндінің шырышты қабатына жанасып тіреліп тұрады. Қазіргі кезде толық тістерінен айырылған науқастардың төменгі жақ сүйегі сынған жағдайда Порт шеңдеуіші қолданылады. Бұл жоғарғы және төменгі жақтық екі базисті пластикадан тұрады, олар бүйір бетінде бір-бірімен орталық окклюзияда бір блокқа біріктірілген. Шеңдеуіштің алдыңғы бөлігінде тамақ қабылдайтын тесік жа-салған. Оны ауыз қуысына кіргізген соң төменгі жақ сүйегінің сынық бөліктерін төменгі базиске қысып, иектік сақпанның және қалпақтың көмегімен бекітіп қояды. Бүл шеңдеуіш әлсізденген, оперативті ем тәсілдерін жүргізуге болмайтын науқастарға қолдануға арналған
33. Төменгі жақсүйегінің сынықтарының Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы. Төменгі жақ сүйегі сынығының клиникасы және диагнозы.
Төменгі жақ сүйегі доға тәріздес қозғалмалы тығыз сүйек. Екі симметриялы бөліктен тұрады. Сүйектығыз тінінен құралып, аралығында аздаған кемік тіндері болады. Денесі жоғары қарай альвеолды өсіндіге ұласып, тіс ұясының қабырғаларын құрайды. Альвеолды өсіндінің қабығы сүйек қабығымен тығыз байланысып, қозғалмайды. Төменгі жақ сүйегінің ішінде қан тамыры және төменгі альвеолды нерв жүретін өзегі бар. Ми сауытымен бұл сүйек самай-төменгі жақ буыны арқылы байланысады.
Сынықтың қай жерде болуына және оның түріне байланысты аурулардың шағымдары әртүрлі болады. Барлық жағдайда да олар төменгі жақтың анық бір жерінде пайда болатын ауыру сезіміне шағым жасайды. Бұл жақ қозғалысында, тамақтытістегенде және шайнағанда ұлғая түседі. Кейде төменгі еріннің сезімталдығы жойылады (бұл нерв қан тамырларының қысылуына немесе үзілуіне байланысты). Тістеу бұзылып және ауыздан қан ағуы ықтимал. Осылармен қатар бас айналып, ауырып, құсқысы келеді, кейде құсуы мүмкін.
Анамнез жинаған кезде зақым қандай жағдайда, қашан, қайда, қай уақыгта болғанын анықтау қажет. Осылармен қатар, ми мен бас қаңқасы негізінің бұзылуын (естен айырылу, құсу, жүрегі көтерілу, құлақтан қан кету, ретроградтық амнезия т. б.) есте сақтаған жөн.
Бұл мәліметтер диагноз қоюға, емдеуге керектігімен қатар, еңбектен босату құжаттарын бергенде, заң қорғау және мемлекеттік сақтандыру орындарына қажет болуы мүмкін. Сондықтан Олар сырқатнамаға толық жазылуы қажет.
Объективті тексергенде науқастың жалпы жағдайын ағзалар мен жүйелерді тексеру (есін, тынысын, тамьф соғысын, қан қысымын, ішін пальпация арқылы тексеру, басқа ішкі мүшелерін ісксеру) арқылы оның жалпы жағдайын білу қажет. Басқа аймақтардың зақымдануын тексеру қажет.Аурудың жақ-бет аймақтарын сырттан қарағанда оның формасы, жұмсақ тіндердің зақымнан пайда болатын домбығудан, гематомадан, иектің ауытқуынан, өзгеруі мүмкін. Бет терісінде қанталау, сыдырылу және жара болулары мүмкін.
Төменгі жақты пальпация жасағанда жоғарыдан ортаға немесе орталықтан жоғары қарай саусақтарды төменгі жақ сүйегінің төменгі жиегімен жүргізу керек. Пальпацияны жақтың сау жағынан бастаған жөн. Бұл кезде ауыратын нүктесін, сүйек жарқыншағы жоқ жерін, ісік немесе гематоманы анықтауға болады.
Дәрігер саусақ ұшын құлақ қусына енгізіп төменгі жақты төмен және оңға, солға бұру арқылы буын басының қозғалуын байқауы керек. Немесе буын басының қозғалуын құлақ алдынан сипап байқауға болады.
Осыдан кейін ауыратын нүктені анықтау үшін ауыру белгісін тексеру керек. Ол үшін: 1) Оң алақанды иекке қойып алдынан артқа қарай төменгі жақты итереді. 2) Екі алақанды жақ сүйегінің екі жағына тіреп бір-біріне қарай қысады. 3) Бас бармақтарды төменгі жақ бүрышының екі жағына қойып, төменнен жоғары қарай («буын өсіндісіне" қарай) ептеп басады.Егер төменгі жақ сынған болса дәрігердің салған күшінен сынған жер ауырады, оны науқас бір саусағымен дәл көрсетеді. Әдетте, бұл жердің нүктесі бұрынғы пальпация жасаған кезде анықталған сүйек жарқыншағының жылжыған жері мен жұмсақ тіннің гематомасына сәйкес келеді.
Төменгі жақ сынғанда иек сынған жаққа қарай ауытқиды. Ине арқылы ерін, иек терісінің сезімталдығын екі жағынан анықтау қажет. Егер төменгі альвеол нервісі үзілсе, сынған жақта сезімталдық жойылады.
Осыдан кейін ауыз қуысын тексереді. Науқас аузын ашқанда оның амплитудасы азайып, иек сынған жаққа ауытқиды, жапқанда орталық сызық сынық жаққа ауысады, бұлар сынық белгілері болып есептеледі. Жақ сүйегі сынған жағдайда ауыз қуысының, әсіресе альвеолды өсіндінің кілегей қабығы қанталап жыртылуы мүмкін. Тісті перкуссия жасағанда сынық ара-лығындағы тістер ауырып, тістестіру өзгереді. Тістестірудің өзгеруі сынық ауытқуынан болса, ал оның мөлшері негізінде ондағы бұлшықеттерге байланысты.
Сынықтың бар жоғын және оның орнын анықтайтын негізгі белгілердің бірі сынық бөлшектерінің қозғалуы. Оны келесі әдіспен анықтайды: оң қолдың сұқ саусағын бір сынықтағытістің үстіне, ал сол қолдың сұқ саусағын екінші сынықтағы тістің үстіне қойып бас бармақтармен төменгі жақтың сыртынан ұстап, бірін жоғары екіншісін төмен, алға және артқа қарай жылжытады. Сол уақытта (сынық болса) сынық жанындағы тістердің биіктігі, ара қашықтығы өзгеруімен қатар, альвеолды өсіндінің кілегей қабығьіның жыртығы үлғайды.
Клиникалық болжауды рентгенограмма арқылы дәлелдеу қажет.
Рентгенограмма сынықтың және жарқыншақтардың ығысу дәрежесін, тіс түбірінің сыныққа қатынасын сипаттайды (36-сурет). Әдетте, екі рентгенограмма жасалады: бірі — тік, екіншісі — бүйірден. Егер мүмкіншілік болса ортопантомограмма жасаған жөн. Төменгі жақтың буын өсіндісі сынса, томограмма көп мәлімет береді. Дәрігер клиника-рентгенологиялық көрсеткіштердің негізінде дұрыс топикалық диагноз қойып, емдеу жоспарын жасайды.
34. емдеу кезеңдері. 35. Төменгі жақсүйегінің сынықтарын емдеудің хирургиялық әдістері. Сүйекүстілік, Шеңдеуіштердің көмегімен көрсететін ортопедиялық ем үш топқа бөлінеді: тістік, тіс-қызыл иектік және қызыл иек үстілік.
Шендеуіштерге қойылатын талаптар: 1. Шендеуіш сынықтарды мықтап ұстап түруы; 2. Құрылысы қарапайым болуы; 3. Қолда бар заттардан оңай дайындалуы; 4. Ағза қызметіне кедергі келтірмеуі керек.
Тістік шеңдеуіштер. Бұл шеңдеуіштердің ішінде кеңінен тараған алюминий сымынан жасалған Тигерштедтің, Васильевтіц таспалы стандарты шеңдеуіштері. Тістік шеңдеуіштер тек тістергс бекітіледі, сондықтан олар тістер жеткілікті болса ғана қолданылады. Бұл шеңдеуіштерді орыс әскерінің тіс дәрігері Тигерштедт С. С. (1915) қолдануды ұсынған. Оны дайындау үшін диаметрі 1,8—2,0 мм алюминий сымы, 0,5—0,6 мм қола-алюминий сымы және аспаптар жиынтығы (крампон қысқышы, анатомиялық пинцет, қан тоқтатқыш қысқаш, егеу) қажет. Шеңдеуішті дайындау ережелері: Шеңдеуіш тістердің мойын аумағында орналасып, әрбір тіске жанасып тіс қатарының доғасымен иіледі. Ол серпіліп қызыл иекті жарақаттамау керек. Шеңдеуішті әр тіске сыммен бір басынан бастап бекітеді, осыған байланысты тістерге түскен салмақ шеңдеуішке байланған тістерге біркелкі бөлінеді, оның күтімін жеңілдетеді. Оны крампон қысқашымен қысып ұстап саусақпен иеді. Бұл талап орындалмаса шеңдеуіштің иіліп дайын болған жері деформациялануы мүмкін.
Қазіргі кезде Тигерштед шеңдеуіштерінің ішінде тегіс жақша тәріздес, тіректі шеңдеуіш, екі жақтық ілмектері бар шеңдеуіштерді көп қолданады, ал көлбеу шендеуішті сирек қолданады
Тегіс жақша тәріздес шеңдеуішті алдыңғы тістер аумағындағы оңай салынатын немесе ығыспаған тік сызықты сынықтарда, жоғарғы және төменгі жақтмрдмң альвеолды өсіндісінің ортаңғы бөлігінен, бүйірінен сынғанда, егер сынық бөлігінде 2—3 тістен, жарақаттанбаған бөлігінде 3—5 мықты тістерден кем болмаса, тіс ұясынан шыққанда немесе сынғанда қолданады. Дегенмен жоғарыда аталған жақ сынықтарында екіжақтық ілмектері бар шендеуіш қолданған жөн. Өйткені тегіс жақша тәріздес шеңдеуіш иек аумағындағы сынық бөліктерін бір-біріне жақындата алмайды. Егер тіс ұясынан шықса немесе сынса оларды бекіту үшін шеңдеуіш каппалар қолданады.
Біржақтық жақша тәріздес шеңдеуішті дайындау үшін әуелі соңғы тісті тығыз қамтып ауыз қуысының тіліне кіріп түратын (тіс түбірі 1/2 немесе 1/3 үзындығына) ілмек иеді. Ілмектің ұшын тік жазықта 45° бұрыш жасай қайшымен қиып, ұшын егеумен тегістейді. Ілмек орнына қысқа жіңішке үшбұрышты тіс аралығына кіріп тұратын иін июге болады. Шендеуіш тістердің мойын деңгейінде орналасу үшін ілмек жасалған тіс сауытының ортасында немесе оның алдында орналасқан тіспен аралығында сымды жоғарыға (жоғарғы жақтан төмен) иеді. Сонан соң шеңдеуішті әрбір тіске жақындата отырып тіс қатарының бойымен иіп сыммен бекітеді. Сымның үшын 5 мм қалдырып орталық сызық бағытында шеңдеуіштің астына қарай майыстырады.
Тіректі шеңдеуішті төменгі жақ сүйегі тіс қатарының аумағында жылжымай сынса немесе сынық оңай салынса, егер сынық сызығы альвеолды өсіндінің тістері жоқ жерлерінен өтсе және төменгі жақ сүйегі тіс қатарының аумағында ақауланып сынса қолданады.
Шеңдеуішті дайындау тәсілі жақша тәріздес тегіс шеңдеуіштікіндей, тек сынық тістер жоқ жерден сынса, екі иығы сынықтың жан-жағында тұрған тістерге тығыз жанасып тұратын иін иіледі. Иін альвеолды өсіндінің тістері жоқ жағына бағытталып иіледі, оның ұзындығы тістің бүйір бетінің жалпақтығына сай келеді. Тіреуіш иін альвеолды өсіндінің деңгейінде немесе онан 5 мм шығыңқы болады.
Шеңдеуіштің жекелей салу ережесі жоқ, өйткені тіреуіш иінді арнайы иілетін шеңдеуіштің кез келгенінде дайындауға болады.
Екіжақтық ілмектері бар шеңдеуіш үстіңгі және төменгі жақтарға бірдей дайындалады.
Бұл шеңдеуішті төменгі жақ сынығы тіс қатарының аумағында жылжып сынғанда немесе сынық бөліктері қиын жылжыса, төменгі жақ екі, үш жерден сынса, сынық сызығы тіс қатарының артынан өтсе, жоғарғы жақ сүйегі сынса (қосымша төбе-иекті таңғышпен байлау немесе стандартты иектік сақпан) және сүйекке пластикалық операция жасалған жағдайларда қолданады. Егер сынық бөліктерін қолмен орнына салуға мүмкіндік болмаса, оларға ілмектері бар шеңдеуіш бөлек дайындалады да, оларды жоғарғы жақ, сүйегіндегі шендеуішке резинка дөңгелектермен тартып дұрыс жағдайға келтіреді, сонан соң қосымша жіңішке ортодонтиялық сымнан иген доға тәріздес шендеуішпен бекітіп бір-бірін тез қатаын пластмассамен бекітеді. Сынық бөлігінің біреуі жоғары қарай көбірек ығысқан жағдайда антогонист тістердің арасына резинкадан төсеніш қойып лигатурамен шендеуішке бекітіп қояды. Резиналы дөңгелекті резиналы түтіктен кесіп дайындайды, олардың диаметрі әртүрлі болады. Резиналы дөңгелектің тарту күші оның диаметріне қарама-қарсы пропорцияда. Алғашқы екі күн диаметрі кішірек дөңгелектерге ауыстырылады. Сынық бөліктерінің бағытын дұрыс бағыттау үшін дөңгелек тартылысының бағытын өзгерту керек. Шендеуішті дайындау тәсілі. Әр шендеуіште 5-6 ілмек иіледі: сынықтың үлкен бөлігіне 3-4, ал кіші бөлігіне 2-3 ілмектен. Ілмектердің ұзындығы 3-5 мм болып жоғарғы жақта олар жоғары, ал төменгі жақта төмен қарай орналасып, тіс өсімен 35-45' бұрыш құрайды. Ілмектің ұшы қызыл иектің шырышты қабатынан 2 мм қашықтықта тұрады, бұл резиналы дөңгелектермен қызыл иекті жарақаттамауға мүмкіндік жасайды. Мүмкіндігінше ілмектерді 2 күрек, 1 кіші және үлкен азу тістердің аумағында иген жөн. Ілмектер тістердің аралығында емес қатты тіндерінде орналасуы керек. Иілген ілмектер бір деңгейде орналасып, барлық тістермен тығыз жанасуын қадағалау керек.
Тіс-қызыл иектік шендеуіштер. Альвеолды өсіндіге және тістерге тіреліп бекітіледі.
Вебер шендеуіші төменгі жақ сүйегінің сынық сызығы тіс қатары аумағымен өтіп сынық бөліктерінің әрқайсысында бірнеше мықты тістер болса ғана қолданылады. Шендеуіш альвеолды өсіндісінің тістері жоқ жеріне тіреліп, қызыл иектің шырышты қабатына жанасып тістерді жан-жағынан тығыздап ұстап тұрады. Тістердің шайнау беттерімен кескіш қырларын жаппай тұруына байланысты антагонист тістердің түйісуі бұзылмайды. Бұл шендеуішті сынық бөліктері жылжымаған жағдайда сынық пайда болысымен салып, ем толық біткенше пайдалануға болады.
Ванкевич және Ванкевич-Степанов шендеуішін сынық төменгі жақ сүйегі тіс қатарының аумағында және оның артында болғанда, төменгі жақ сүйегі ақауланып сынған жағдайда қолданады. Шендеуішті төменгі және жоғарғы жақ сүйектері қатарласып сынғанда стандартты сыртқы таңғышпен біріктіре қолдануға болады. Шендеуіштің негізі (Ванкевич бойынша) таңдай базисі болып табылады немесе (Ванкевич-Степанов бойынша) төмен қарай бағытталған еңкіш жазықтығы бар болат доға болады. Негізгі күш жоғарғы жақ сүйегіне түседі. Бұл шендеуішті қолданғанда ауыз қуысындағы сақталған тістердің саны әсер етпейді. Емнің бастапқы кезінде шендеуішке қосымша стандартты иектік сақпан тәріздес таңғышты қолданған жөн.
Қызыл иектік шеңдеуіштер. Бүлар альвеолды өсіндінің шырышты қабатына жанасып тіреліп тұрады. Қазіргі кезде толық тістерінен айырылған науқастардың төменгі жақ сүйегі сынған жағдайда Порт шеңдеуіші қолданылады. Бұл жоғарғы және төменгі жақтық екі базисті пластикадан тұрады, олар бүйір бетінде бір-бірімен орталық окклюзияда бір блокқа біріктірілген. Шеңдеуіштің алдыңғы бөлігінде тамақ қабылдайтын тесік жа-салған. Оны ауыз қуысына кіргізген соң төменгі жақ сүйегінің сынық бөліктерін төменгі базиске қысып, иектік сақпанның және қалпақтың көмегімен бекітіп қояды. Бүл шеңдеуіш әлсізденген, оперативті ем тәсілдерін жүргізуге болмайтын науқастарға қолдануға арналған.
35. Төменгі жақсүйегінің сынықтарын емдеудің хирургиялық әдістері. Сүйекүстілік,
Сынықтарды хирургиялық әдістермен емдеу
Сынықтарды хирургиялық әдістермен емдеудің көрсеткіштері:
1. Тістері жоқ жақтардың сынықтары немесе тістер санының аздығы.
2. Дұрыс бітпеген сынықтар немесе жалған буын.
3. Жұмсақ тіндер сынықтардың ортасында тістеліп қалса.
4. Қан тамыр-нерв шоғырының зақымдана сынуы.
5. Тіс қатарынан тыс сынықтың жылжуы.
6. Көптеген сынықтар.
7. Көп жарқыншақты сынықтар.
8. Жұмсақ тіндер қоса зақымданған сынықтар.
9. Тіс сауыттары конус тәрізді болса.
10. Психикалық науқастар.
11. Жоғарғы, төменгі жақтардың бірлескен сынықтары.
12. Сынық сызығы кисталық қуыспен өткен кезде.
Сүйектік тігіс. Төменгі жақ денесінің, бұрышының, бұтағының, буын өсіндісі негізінің сызықты және алшақ орналасқан сынықтары кезінде сүйектік тігіс салынады. Тігіс материалы ретінде болаттың арнайы магнитті, тотықпайтын түрінен жасалған, IX 1 8М9Т, ЭП—400, ЭК-1 нихром, виталиум, тантол, титан 0,6—0,8 мм және полиамидті жіптер мен диаметрі 0,7—1,0 мм литиланловсан, хромдалған кетгут кең қолданылады. Сүйектік тігіс салу вдістерін ауызішілік және ауыздан тыс деп бөлуге болады.
Ауыз іші арқылы тігу альвеолдық өсінді аймағына салынады, ол үшін диаметрі кішкене (0,1—0,3 мм) материал қолданылады. Оперативті әдіс жергілікті жансыздандыру арқылы жүргізіледі. Жеткілікті мөлшерде альвеолды қырдың ұшы арқылы трапеция тәрізді тілік жүргізіледі. Шырышты-сүйек қабығы қиындысын сындырады да сынықтарды орнына қойып сүйекті тігеді. Тәжірибеде бұл операция жиі жасалынады. Бұл зақымданған аймақтың бойына ревизия жүргізуге мүмкіндік береді және репозицияны жсцілдетеді. Үлкен диаметрлі тігіс материалын (0,6—1,0 мм) салу сынықтардың мықты бекуін қамтамасыз етеді. Сүйекті тіккенде сынықтардың орнына қарамастан мына жағдайларды сақтауға ұмтылу ке-рек.
а) Тігіс материалын жүргізетін тесік сынық сызығынан 1 см-дей алшақ болуы керек, ол арқылы жүргізілген тігіс сынық сызып перпендикуляр, ал өзара параллель болуы тиіс.
ә) Тігіс мүмкіндігінше төменгі жақ жиегі мен альвеолды өсінді негізінің аралық ортасымен, сыннықтың саңылауын қиып өткені жақсы.
В) сүйек тігісінің тесігін төменгі жақ өзегі мен тістер түбірін қамтитындай етіп жасау керек.
Ауыз сыртынан жасалатын операция жалпы наркозбеп жүргізіледі. Сынық сызығын жалаңаштап алған соң оларды біріктіріп, дүрыс жағдайға келтіріп бормен 4 тесік (сынықта 2—2-ден) жасайды. Ол сынық сызығынан 1 —1,5 см алшақ болды. Осы тесіктер арқылы сымдар жүргізіліп ұштарын сыртқы бетінде оран тастайды.
36. сүйекішілік әдістері. Сүйек остеонсинтезі. Бұл әдісті төменгі жақ ортасынан сынғанда қолданады. Мұнда бекітілген бұлшықеттердің тартуынан сүйекті тіккен кезде, остеопороз пайда болып, сымдар шығып кетеді. Сондықтан сынықты дәл қойып бекіту қажет. Ол үшін темір сым қолданылады. Оның көмегімен төменгі жақтың бұрышы және бұтақтың төменгі бөлігі сынған кезде жақ денесі аздап ақауланып және тіссіз сынғанда қолданады.
Ал сүйек ақауы 2 см көп болса және бұтағы мен буын өсіндісі жоғарыдан сынған бұл әдісті қолдануға болмайды.
В. И. Лукьяненко бойынша операция техникасы. Жақтың төменгі қырының бойымен сынық аймағының ұзындығы 7—8 см тері тілінеді, сынық сызығы жалаңаштап ашады. Әр сынықтағы сүйектің сыртқы қабығын жұмсақ тіндермен қоса распатордың көмегімен ажыратады. Алдыңғы сынық — сүйектің сыртқы қабығынан 2,5—3,5 см, ал артқысы 1 —1,5 см жаңалаштанады. Сынық сызығынан 2,5—-3 см-дей алшақтап, жарықшақтың сыртқы төменгі қырының бойымен кортикалды қабатта бормен сүйектің кемігіне дейін тесіледі. Осыдан соң жарықшақтарды біріктіріп жасалған тесікке металл стержень енгізеді. Балғаның көмегімен сәл ғана соққы беріп алдыңғы жарықшақты сыныққа қарай бағыттайды. Ұшы сүйектен тыс жатқан стерженнің бос ұшы 0,5—0,7 см болуы тиіс. Стерженнің артығын тістеуікпен кесіп, өткір жиектерін тегістейді. Жарақатты антибиотиктермен өңдеп, қабат-қабатымен тігеді. Тігіс арасына 48 сағатқа резина салады. Стерженді операциядан 2 айдан соң алған жөн, жалпы стержень маңындағы тіндерге еш зақым келтірмейді, сондықтан сүйек бітіскен соң 6—12 айдан кейін де алуға болады.
Металл стерженмен бірге сынықтарды Киршнер сыммен бекітуге болады. Оны арнайы бұрғының (И. А. Макиенко) көмегімен енгізеді. Сым жіңішке және дөңгелек, сынық жылжымалы үшін 2 сым енгізіледі.Ж. С. Сағатбаевтың өздігінен таралатын темір сыммен жасалатын остеосинтезі. Магнийдің тотығуға төзімділігі бұрыннан белгілі. Бірақ таза магний морт сынғыш келеді және тіндерге тез таралады.
Остеосинтез әдісі. Сынықтарды репозицияланғаннан кейін төменгі жақтың анатомиялық ерекшеліктеріне байланысты, 0,2 см бұрғымен ортақ өзек бұрғыланады. Жасалынған өзекке 4,5-6,0х0,24 см мөлшердегі бұранда тәрізді сымды бұрап енгізеді. Ал кортикалды пластинкаға жеткенше бұралады. Сынық ұштары сұйектің сыртқы қабығынан ажырайды, ол сүйекті ішінен бекіту әдісіне қолайлы жағдай жасайды. Демек сынықтардың консалидациясына сүйектің элементтері қатысады.
Төменгі жақ бұрышы аймағының сүйек едәуір жұқарғандықтан, тегіс штифтер қолданывлған. Сынықтарды біріктіріп орнына қойған соң бұрғымен ортақ өзек бұрғыланады.
Гомопластикалық остеосинтез. (Бажанов Н.Н., Қоспанғалиев М.О. 1977). Бөліктерді бекіту үшін ортан жіліктен алынған гомологиялық формалдинденген трансплантаттар қолданылады. Сыртқы кортикалды пластинканы және сүйек бөліктерінің төменгі жиегінің бойымен сынық сызығы арқылы белгілі ендікте аралайды. Бұл пластинканың ені 4,5 мм, жақтың төменгі қырының ені 2 см, аралық ұзындығы 2-3 см. Сынықтарды мұқият орнына қойып, осы жағдайда ұстап тұрады. Сынық сызығы арқылы сыртқы кортикалды пластинкадан және төменгі қырымен ультрадыбысты кесінді жүргізеді. Кесіндіге трансплантатты тығыз енгізеді. Трансплантаттардың ұшы, өз сүйегімен пісіріліп бекітіледі.
37. Жақсүйектерді ауыздың сыртынан бекіту.
Сынықтардың иммобилизациясы уақытша (транспорттық) және тұрақты (емдік).
І. Уақытшалы (транспорттық) иммобилизация.
Госпитализациялау кезеңіне дейін шараларды жүргізгеннен кейін, зақымдануды алдын-алуға бағытталған шаралар (қанағу, асфиксия, шок), төменгі жақың транспорттық иммобилизациясын қамтамасыз ету керек.
Бұл шараларға қолданады:
1) Стандартты транспорттық таңғыш – ол қатты, иек асты пращасынан және тіректі қалпақтан тұрады. Соңғысы 3 қосарламалы ілмектен резиналы сақинаны бекіту үшін, олар иекасты аймағына пращаны тығыз бекітеді. Қалпақ қарағұс бұдырын тығыз жауып тұру үшін, ал ілмектер маңдайында байланып тұруы тиіс. Таңғышта қолданатын резиналы сақина қосарламасының санына байланысты, праща сынықтарды қысымсыз ұстап тұра алады немесе төменгі жақтың ығысуын алдын алу үшін оларға қысым түсіруді пилот қамтамасыз етеді. Пластмасса қатқан соң жақаралық бекітуді ілінгіш ілмектер көмегімен және жоғарғы жаққа лигатуралы жіппен, олар резиналы сақинамен 5-7 күні бекітіледі. Егер уақыт өткен соң сынықтардың ығысу белгісі анықталмаса, онда бекіту үшін бір тістік каппалы шендеуіштерді қалдырады.
Төменгі жақ денесінің екі жақты сынығында бір жақты каппалы шендеуіштер қолданады. Осындай сынықтарды репозициялағаннан кейін шендеуіштерді тістерге стиракрил және лигатуралы көмегімен тісаралық бекітуден кейін салады.
38. Самай төменгі жақ сүйегі буынның қарысу түрлері: тризм, Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы.
Тризм үшкүл нерв невралгиясы қозуының, сіреспенің, құтыру дерттерінің синдромының бірі болып есептеледі. Бірақ көбінесе бүл белгі жақ-бет аймағының бұлшықеттерінің қабынуы және ішкі қанатша еттің жансыздандыру кезіндегі зақымдануынан болады. Бұл уақытта шайнау бұлшықеттері жанды қинап, сіресіп, жиырылады. Төменгі жақтың қозғалуы шектеліп, тістері тістесіп, аурудың тамақтануы, сөйлеуі бұзылады. Ауыздың үзақ уақыт жабылуына байланысты ауру жүдеп, әлсіреуі мүмкін.
Емді психотерапиялық әңгімеден бастаған жөн. Седативті, бұлшықет релаксанттарын тағайындайды. Ал шайнау бұлшықеттерінің қабынып қарысуында негізгі дерттің емі механо-және физиотерапия.
39. Самай төменгі жақ сүйегі буынның контрактурасы Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы.
Төменгі жақтың контрактурасы — бет-жақ аймағының патологиялық өзгерістері мен жұмсақ тіндердің пластикалық қасиетінің және самай-төменгі жақ буыны қызметінің бүзылуы. Контрактураның мынадай түрлері бар: 1. Дермотогенді. 2. Мукогенді. 3. Миогенді. 4. Десмогенді. 5. Тыртықты.
Жақтың контрактурасына мынандай патологиялық процестер әкеледі: 1. Ауыз қуысының жаралы-өлеттенген процесі (нома, скарлатинадан кейінгі асқыну, сүзек, жүрек, қан-тамыр бүзылы-стары) 2. Ауыз қуысы мен қоршаған тіндердің созылмалы арнайы процестері (сифилис, туберкулез актиномикоз). 3. Термиялық және химиялық күйіктер. 4. Жарақатты зақымдану. 5. Қатерлі және қатерсіз ісіктердің операциясынан кейін. 6. Миозит.
Клиникасы. Төменгі жақ контрактурасы кезінде сөйлеу және тамақ қабылдау қызметі бүзылады. Әсіресе алдыңғы тістер „желпігіш" тәрізді орналасады. Сирек жағдайда жоғарғы және төменгі жақ деформациясы болады. Егер контрактура бет қаңқасының өсуінен бүрын пайда болса, онда төменгі жақтың да-муы кедергіленеді, бірақ деформациясы анкилоз кезіндегідей өте анық. Жақтың толық қарысуы және барлық тістердің болуы — төменгі жақ бұтағының ішкі бетінің тексерілуін қиындатады.
Осы аймақтың шырыппы қабығының тыртықтанып өзгеруін ауыз қуысын тек маңдай рефлекторы мен тіс қатарының ақаулары арқылы анықтайды.
Төменгі жақ бүтағының ішкі бетіндегі және тәжді өсінді аймағындағы тыртықтар пайда болған контрактураға, төменгі жақтың сәл алға және сау жағына қисаюына тән. Бұны негізінде төменгі жақ-самай буынының анкилозынан ажырату керек. Тыртықты контрактура кезінде буын басының қозғалуы байқалады, ал рентгенде басының, мойнының, буын өсіндісінің және төменгі жақ бүтағының деформациясы байқалмайды.
40. Самай төменгі жақ сүйегі буынның шорбуыны. Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы.
Анкилоз — дегеніміз төменгі жақтың қозғалысы жартылай немесе түгелдей шектеліп, буын беттері фиброзды немесе сүйекті бітісіп кететін самай-төменгі жақ буынының түрақты деформациясы. Буынның мұндай өсіп кетуіне көбіне инфекциялы процестер, сирек буынның механикалық зақымданулары себепкер болады. Самай-төменгі жақ буынының анкилоздарын туғызатын инфекциялық аурулардың қатарына қызылша, дифтерия, сүзек, оспа, туберкулез, актиномикоз және жақтардың остеомиелиттері жатады. Инфекциялы процестердің ішінде төменгі жақтың остеомие-литі алдыңғы орында тұр.
Клиникалық көрінісі. Самай-төменгі жақ буынының анкилозы ауыздың түгелдей немесе жартылай ашылуымен, зақымданған буында жылжу қимылының болмауымен ерекшеленеді.
Біржақты анкилоз. Егер ауруға бала кезден шалдықса зақымданған жағынан төменгі жақ пен оның бұтағының зақымдануына байланысты беттің асимметриясы дамиды. Бұл кезде иек, мұрынның ұшы, төменгі еріннің тартпасы, ауру жағына қарай ауытқыған құлақ қалқаны сау жағынан төмен орналасқан. Беттің сау жағы ауру жағына қарай ауысуына байланысты тегістеліп кеткен секілді көрінеді.
Екіжақты анкилоздарда қалыпты тамақ қабылдау мүмкін емес. Науқас сүйық немесе тістерінің арасынан өтетіндей ботқа тамақтарды ішеді. Тамақты дұрыс шайнап жей алмағандықтан ауызда
гингивит дамып, тіс тастары көбейіп, тістер қозғалмалы бола бастайды. Науқас өте әлсіз, жүдеу болады. Олардың сөйлеуі бұзылған, ауырған тістерін емдеу немесе жұлу тіпті мүмкін емес. Мұндай аурулардың құсуы кезінде аспирация мен асфиксия даму себептерінен өміріне қауіп тууы мүмкін. Жақтың өспеуінен науқас шалқасынан жатқан кезде тілдің артқа түсіп кетуінен тұншығып немесе қатты қорылдайды.
Сүйек анкилозының рентген суреттерінде: а) буын саңылауының жоқтығы, б) бір сүйектің екінші сүйекке өтуі; в) сүйектің буын басы контурының жоқтығы көрінеді. Анкилозды төменгі жақтың қарысуынан және ауыздың механикалық кедергілерінен ажырату керек. Оның диагнозын анаменезді анықтай отырып, этиология-лық факторлар мен ауру динамикасын, клиникалық және рентге-ишрафиялық зерттеулердің көрінісіне арқа сүйеп қою керек.
41. Хирургиялық стоматологиядағы физиотерапия және ЕДШ.
42. Самай төменгі жақ сүйегі буынның қабыну аурулары.
Артрит
Бүкіл одақтық анти-ревматикалық комитетінің жіктеуіне байланысты артриттерді: инфекциялық, инфекциялық емес және жарақатты деп ажыратады.
Инфекциялық артриттер арнайы емес (ревматикалық және ревматоидты) және арнайы (гонореялық, туберкулездік, актиноми-коздық, бруцеллездік және т. б.) деп екіге бөлінеді.
Инфекциялық емес артриттер алмасудистрофиялық, нерводистрофиялық, эндокринопатиялық және т. б. деп бөлінеді.
Жарақатты артриттер тіс қатарының бүзылуының немесе жедел жарақаттардың (құлау, соққы, оқпен немесе оқсыз жарақаттар) әсерінен болады.
Самай-төменгі жақ буынының арнайы емес инфекциялық артриттері жедел ағымды, созылмалы деп бөлінеді. Самай-төменгі жақ буынының жедел ағымды артриті кезінде науқастар жалпы жағдайының нашарлығымен қатар, құлағы мен самай буындарындағы қатты ауыру сезімге шағымданады. Ауызды ашу мен шайнаудың мүмкіндігі болмайды. Науқас тек сұйық тамақпен ғана қоректене алады. Буынның айналасындағы жұмсақ тіндер инфильтраттанған, беткей терісі қызарған. Буын аймағын басқанда ауырады. Сыртқы дыбыс жолы тарылып, науқастың құлағы ауырлайды. Дене қызуы жоғарылап, лейкоцитоз және ЭТЖ жылдамдайды. Көп жағдайда процесс іріңдіктер түзілуімен аяқталады. Ол көбінесе сыртқы дыбыс жолына жарылады. Сыртқа құлақмаңы аймағына сирек тесіліп шығады. Самай-төменгі жақ буыны қабынуын жедел ағымды отиттен, үшкіл нервтің невралгиясынан ажырату керек.
Созылмалы ревматикалық артрит кезінде буын екі жағынан да зақымданып, оқтын-оқтын өршуімен, субфибрилді дене температурасымен, самай-төменгі жақ буынымен қатар, басқа да буындардың ауруымен ерекшеленеді. Буынның айналасындағы тіндердің жағдайы өзгеріссіз болады. Буынның қызметі өзгерген. Созылмалы артриттердің диагностикасы мұқият жиналған анамнездің, объективті тексерулердің, оның ішінде рентгенографиялық және томорентгенографиялық зерттеулердің нәтижелеріне негізделеді. Созылмалы паротиттен ажыратып алу керек.
Емі. Жақтың функциялық ерекшеліктеріне байланысты емдеу қиынға түседі. Себебі емдеу кезеңдерінде буынды ұзақ уақыт мүмкіндігінше қозғалтпай қоюға тура келеді. Сондықтан жедел арнайы емес артритті емдеу әртүрлі шаралар комплексінен тұрады.
1) . Буыннан тыс қабыну ошақтарының инфекция көзін жою (тістердегі, ортаңғы құлақтағы, бадамша бездегі, гаймор қуысындағы).
2).Организмнің жалпы иммунологиялық реактивтілігін және десенсибилизациясын күшейту, қуаты майдаланған және сұйық тамақ, ацетилсалицил қышқылы, кортизон немесе преднизалон. АКГ өнімдерін кезектестіріп пайдалану.
3) . Буынға тыныштық беру (Айви таңбасы, екіжақты жай байлап бекіту немесе азу тістердің тұсына қалыңдығы 5—10 мм-дей резеңке қойып иекті жоғары қарай сақпан тәрізді таңбамен таңу).
4) . Физиотерапия: жедел ағымында — жылу (қыздыру компрестері, УЖЖ, соллюкс), басылған кезде — вирапинмен немесе медициналық өтпен электрофорез жасау.
5) . Ине рефлекс емі.
Арнайы инфекциялық артрит. Арнайы емес артритке қарағанда өте сирек кездеседі. Туберкулездік, гонореялық, мерездік, актиномикоздық, ревматикалық, дизентериялық, бруцеллездік жоне т. б. артриттер деп бөлінеді.
Жарақатты артрит. Көбінесе созылмалы майда жа-рақаттардың ' ұзақ уақыт әсерінен болады. Созылмалы жарақатты артритте науқас ауызды ашқанда және шайнау, сөйлеу кезінде үнемі үдей түсетін ауыру сезіміне шағымдайды. Жиі жағдайда ол үшкүл нерв невралгиясындағыдай үстамалы болады. Кей жағдайларда науқастарда Костен синдромы кездеседі: төменгі жақ буын аумағында мойынға, қүлаққа, тілге, жарақатты артритке үшыраған бетінде басының жартысы ирради-яцияланып ауыруы, буын аумағында терінің гиперестезиясы, аузын ашқанда буынның сықырлауы, кейде ауыздың қүрғауы, естудің, төменгі жақ қимылының нашарлауы. Көп жағдайларда осы айтылған белгілердің біреуі немесе бірнешеуі байқалады.
Ем жүргізгенде әуелі буынға қүйылған қан мен эксудаттың ыдырауын көздейді, осымен қатар 2—3 күнге тіс аралығына төсем салып төменгі жақты сақпан тәрізді таңғышпен таңып тастайды да, ауын қуысына 1—2 рет 2 мл 2% новокаинға араласқан 1 мл гидрокортизон және антибиотиктер ерітіндісін жібереді. Бірінші срітіндіні жіберу мен екіншісінің арасы 2—3 күн. Гидрокортизон қан мен экссудаттың қүрамындағы фибриннің ыдырап тарауына әсер етсе, новокаин ауыру сезімін жояды, ал антибиотик қанмен бірге буынға инфекция ентен жағдайда оның алдын алады. Гидро-кортизонды жүкті әйелдерге, бауыры, бүйрегі және жүрек ауруы бар науқастарға жіберуге болмайды.
Артроз
Артроздар артриттік өзгерістердің одан әрі асқынуларымен қатар, буынның нейродистрофикалық жәңе эндокринопатиялық зақымдануларынан да дамиды. Ондай жағдайларға дұрыс жасалмаған тіс протездері мен шайнау бүлшықеттерінің өзгерістері де ж.ітады, Остеоартроздың негізгі себебі, буынның шеміршекті тпіінің төзімділігі мен түсірілген күштің сай келмеуі болып табылады. Осыған байланысты буынның тіндерінде инфекциясыз дегене-р.пивті өзгеріс басталады. Кейбір авторлар мүны артроз-артриттер исмесе артроздар, дегенеративті артриттер, артропатиялар, гипертрофикалық артриттер деп атайды. Склероздаушы артроздар кезінде буынның сүйек кемігінің терең және беткей бөліктерінің склероздары байқалады.
Деформациялаушы артроздар кезінде төменгі жақтың буын өсіндісінде біз тәрізді сүйек өсінділері шығып кетеді. Самай төменгі жақ буынының артрозында ауыру сезімі байқалмайды. Науқастар әдетте буындарының сықырлайтынына, таңертең буыны дұрыс қозғалмай уқалағаннан кейін түзелетіндігіне иі.нымдайды. Олар көбінесе мұндай аса мазаламайтын нәрселерге көңіл аудармай дәрігерлерге кейін қайтпайтын өзгерістер шыққан кезде келеді. Аурудың өзіне тән белгілері аталған тәртіппен келмейді. Буынның сықырлауы кейде аурудың басында болса, кейде буынның қызметі бузылған кезде пайда болады. Бул кезде төменгі кақтың төмен және екі жағына қозғалысы шектеледі. Рентген корінісі самай-төменгі жақ буынының зақымдану дәрежесіне бай-ішнысты болады. Склерозды артрозда буын саңылауының тарылғаны, буын басының деформациясы байқалса, деформациялы артрозда буын басы мен буын төмпешігінің қатты деформациясы байқалады. Буын басының қозғалысы өзгереді.
Артроздардың консервативті емі: 1. Буынға бір ай бойы түнге қарай өтпен компресс жасау; 2. Буын аймағына медициналық өтпен электрофорез жасау; 3. Парафин емі; 4. Батпақ емі. 5. Егер, процесс асқынса төменгі жақты уақьггша бекіту, содан кейін ме-ханотерапия жасау.
Буын басындағы өзгерістер қайтымсыз болғанда консервативті ем тиімсіз болса оперативті ем қолданылады.
Жарақатты деформациялы артроздың хирургиялық емінің негізгі мәселесі тек қана зақымданған буын басын алып тастау емес, сонымен қатар буынның анатомиялық біртұтастығымен, оның қызметін қалыпқа келтіру. Ең тиімді әдіс алдын ала кон-сервіленіп дайындалған өліктің төменгі жағының буын өсіндісін ортотопиялық трансплантация жасау. Себебі ол материалмен, аурудың алып тастаған өсіндісінің қурылысы мен пішіні ұқсас. Бұл операция кезінде тек буын өсіндісі ғана емес, бұлшықеттер, буын қапшығы, буын шеміршектері қоректенетін сүйық бөлетін синовиальды қабаты да қалыпқа келтіріледі. Осылармен қатар экспери-менттік жүмыстардың нәтижелері көрсеткендей (Плотников Н. А., Золотарев Ю. Б.) сыртқы қанатша ет пен буын қапшығының аллотрансплантантқа бекітілуі себептерінен оның тамырлануы жылдамдайды.
Анкилоз
Анкилоз — дегеніміз төменгі жақтың қозғалысы жартылай немесе түгелдей шектеліп, буын беттері фиброзды немесе сүйекті бітісіп кететін самай-төменгі жақ буынының түрақты деформациясы. Буынның мұндай өсіп кетуіне көбіне инфекциялы процестер, сирек буынның механикалық зақымданулары себепкер болады. Самай-төменгі жақ буынының анкилоздарын туғызатын инфекциялық аурулардың қатарына қызылша, дифтерия, сүзек, оспа, туберкулез,
актиномикоз және жақтардың остеомиелиттері жатады. Инфекциялы процестердің ішінде төменгі жақтың остеомие-литі алдыңғы орында тұр.
Клиникалық көрінісі. Самай-төменгі жақ буынының анкилозы ауыздың түгелдей немесе жартылай ашылуымен, зақымданған буында жылжу қимылының болмауымен ерекшеленеді.
Біржақты анкилоз. Егер ауруға бала кезден шалдықса зақымданған жағынан төменгі жақ пен оның бұтағының зақымдануына байланысты беттің асимметриясы дамиды. Бұл кезде иек, мұрынның ұшы, төменгі еріннің тартпасы, ауру жағына қарай ауытқыған құлақ қалқаны сау жағынан төмен орналасқан. Беттің сау жағы ауру жағына қарай ауысуына байланысты тегістеліп кеткен секілді көрінеді.
Екіжақты анкилоздарда қалыпты тамақ қабылдау мүмкін емес. Науқас сүйық немесе тістерінің арасынан өтетіндей ботқа тамақтарды ішеді. Тамақты дұрыс шайнап жей алмағандықтан ауызда гингивит дамып, тіс тастары көбейіп, тістер қозғалмалы бола бастайды. Науқас өте әлсіз, жүдеу болады. Олардың сөйлеуі бұзылған, ауырған тістерін емдеу немесе жұлу тіпті мүмкін емес. Мұндай аурулардың құсуы кезінде аспирация мен асфиксия даму себептерінен өміріне қауіп тууы мүмкін. Жақтың өспеуінен науқас шалқасынан жатқан кезде тілдің артқа түсіп кетуінен тұншығып немесе қатты қорылдайды.
Сүйек анкилозының рентген суреттерінде: а) буын саңылауының жоқтығы, б) бір сүйектің екінші сүйекке өтуі; в) сүйектің буын басы контурының жоқтығы көрінеді. Анкилозды төменгі жақтың қарысуынан және ауыздың механикалық кедергілерінен ажырату керек. Оның диагнозын анаменезді анықтай отырып, этиология-лық факторлар мен ауру динамикасын, клиникалық және рентге-ишрафиялық зерттеулердің көрінісіне арқа сүйеп қою керек.
43. Артриттердің Клиникалық көрінісі, Нақтамасы, салыстырмалы нақтамасы. 44. Артриттерді емдеу кезеңдері.
Бүкіл одақтық анти-ревматикалық комитетінің жіктеуіне байланысты артриттерді: инфекциялық, инфекциялық емес және жарақатты деп ажыратады.
Инфекциялық артриттер арнайы емес (ревматикалық және ревматоидты) және арнайы (гонореялық, туберкулездік, актиноми-коздық, бруцеллездік және т. б.) деп екіге бөлінеді.
Инфекциялық емес артриттер алмасудистрофиялық, нерводистрофиялық, эндокринопатиялық және т. б. деп бөлінеді.
Жарақатты артриттер тіс қатарының бүзылуының немесе жедел жарақаттардың (құлау, соққы, оқпен немесе оқсыз жарақаттар) әсерінен болады.
Самай-төменгі жақ буынының арнайы емес инфекциялық артриттері жедел ағымды, созылмалы деп бөлінеді. Самай-төменгі жақ буынының жедел ағымды артриті кезінде науқастар жалпы жағдайының нашарлығымен қатар, құлағы мен самай буындарындағы қатты ауыру сезімге шағымданады. Ауызды ашу мен шайнаудың мүмкіндігі болмайды. Науқас тек сұйық тамақпен ғана қоректене алады. Буынның айналасындағы жұмсақ тіндер инфильтраттанған, беткей терісі қызарған. Буын аймағын басқанда ауырады. Сыртқы дыбыс жолы тарылып, науқастың құлағы ауырлайды. Дене қызуы жоғарылап, лейкоцитоз және ЭТЖ жылдамдайды. Көп жағдайда процесс іріңдіктер түзілуімен аяқталады. Ол көбінесе сыртқы дыбыс жолына жарылады. Сыртқа құлақмаңы аймағына сирек тесіліп шығады. Самай-төменгі жақ буыны қабынуын жедел ағымды отиттен, үшкіл нервтің невралгиясынан ажырату керек.
Созылмалы ревматикалық артрит кезінде буын екі жағынан да зақымданып, оқтын-оқтын өршуімен, субфибрилді дене температурасымен, самай-төменгі жақ буынымен қатар, басқа да буындардың ауруымен ерекшеленеді. Буынның айналасындағы тіндердің жағдайы өзгеріссіз болады. Буынның қызметі өзгерген. Созылмалы артриттердің диагностикасы мұқият жиналған анамнездің, объективті тексерулердің, оның ішінде рентгенографиялық және томорентгенографиялық зерттеулердің нәтижелеріне негізделеді. Созылмалы паротиттен ажыратып алу керек.
Емі. Жақтың функциялық ерекшеліктеріне байланысты емдеу қиынға түседі. Себебі емдеу кезеңдерінде буынды ұзақ уақыт мүмкіндігінше қозғалтпай қоюға тура келеді. Сондықтан жедел арнайы емес артритті емдеу әртүрлі шаралар комплексінен тұрады.
1) . Буыннан тыс қабыну ошақтарының инфекция көзін жою (тістердегі, ортаңғы құлақтағы, бадамша бездегі, гаймор қуысындағы).
2).Организмнің жалпы иммунологиялық реактивтілігін және десенсибилизациясын күшейту, қуаты майдаланған және сұйық тамақ, ацетилсалицил қышқылы, кортизон немесе преднизалон. АКГ өнімдерін кезектестіріп пайдалану.
3) . Буынға тыныштық беру (Айви таңбасы, екіжақты жай байлап бекіту немесе азу тістердің тұсына қалыңдығы 5—10 мм-дей резеңке қойып иекті жоғары қарай сақпан тәрізді таңбамен таңу).
4) . Физиотерапия: жедел ағымында — жылу (қыздыру компрестері, УЖЖ, соллюкс), басылған кезде — вирапинмен немесе медициналық өтпен электрофорез жасау.
5) . Ине рефлекс емі.
Арнайы инфекциялық артрит. Арнайы емес артритке қарағанда өте сирек кездеседі. Туберкулездік, гонореялық, мерездік, актиномикоздық, ревматикалық, дизентериялық, бруцеллездік жоне т. б. артриттер деп бөлінеді.
Жарақатты артрит. Көбінесе созылмалы майда жа-рақаттардың ' ұзақ уақыт әсерінен болады. Созылмалы жарақатты артритте науқас ауызды ашқанда және шайнау, сөйлеу кезінде үнемі үдей түсетін ауыру сезіміне шағымдайды. Жиі жағдайда ол үшкүл нерв невралгиясындағыдай үстамалы болады. Кей жағдайларда науқастарда Костен синдромы кездеседі: төменгі жақ буын аумағында мойынға, қүлаққа, тілге, жарақатты артритке үшыраған бетінде басының жартысы ирради-яцияланып ауыруы, буын аумағында терінің гиперестезиясы, аузын ашқанда буынның сықырлауы, кейде ауыздың қүрғауы, естудің, төменгі жақ қимылының нашарлауы. Көп жағдайларда осы айтылған белгілердің біреуі немесе бірнешеуі байқалады.
Ем жүргізгенде әуелі буынға қүйылған қан мен эксудаттың ыдырауын көздейді, осымен қатар 2—3 күнге тіс аралығына төсем салып төменгі жақты сақпан тәрізді таңғышпен таңып тастайды да, ауын қуысына 1—2 рет 2 мл 2% новокаинға араласқан 1 мл гидрокортизон және антибиотиктер ерітіндісін жібереді. Бірінші срітіндіні жіберу мен екіншісінің арасы 2—3 күн. Гидрокортизон қан мен экссудаттың қүрамындағы фибриннің ыдырап тарауына әсер етсе, новокаин ауыру сезімін жояды, ал антибиотик қанмен бірге буынға инфекция ентен жағдайда оның алдын алады. Гидро-кортизонды жүкті әйелдерге, бауыры, бүйрегі және жүрек ауруы бар науқастарға жіберуге болмайды.
45. Артроздар (демормацияланған, беріштенген). Клиникасы, рентгендік және зертханалық диагностикасы, дәрі-дәрмекпен емдеу, хирургиялық, ортопедиялық ем Артроздар артриттік өзгерістердің одан әрі асқынуларымен қатар, буынның нейродистрофикалық жәңе эндокринопатиялық зақымдануларынан да дамиды. Ондай жағдайларға дұрыс жасалмаған тіс протездері мен шайнау бүлшықеттерінің өзгерістері де ж.ітады, Остеоартроздың негізгі себебі, буынның шеміршекті тпіінің төзімділігі мен түсірілген күштің сай келмеуі болып табылады. Осыған байланысты буынның тіндерінде инфекциясыз дегене-р.пивті өзгеріс басталады. Кейбір авторлар мүны артроз-артриттер исмесе артроздар, дегенеративті артриттер, артропатиялар, гипертрофикалық артриттер деп атайды. Склероздаушы артроздар кезінде буынның сүйек кемігінің терең және беткей бөліктерінің склероздары байқалады.
Деформациялаушы артроздар кезінде төменгі жақтың буын өсіндісінде біз тәрізді сүйек өсінділері шығып кетеді. Самай төменгі жақ буынының артрозында ауыру сезімі байқалмайды. Науқастар әдетте буындарының сықырлайтынына, таңертең буыны дұрыс қозғалмай уқалағаннан кейін түзелетіндігіне иі.нымдайды. Олар көбінесе мұндай аса мазаламайтын нәрселерге көңіл аудармай дәрігерлерге кейін қайтпайтын өзгерістер шыққан кезде келеді. Аурудың өзіне тән белгілері аталған тәртіппен келмейді. Буынның сықырлауы кейде аурудың басында болса, кейде буынның қызметі бузылған кезде пайда болады. Бул кезде төменгі кақтың төмен және екі жағына қозғалысы шектеледі. Рентген корінісі самай-төменгі жақ буынының зақымдану дәрежесіне бай-ішнысты болады. Склерозды артрозда буын саңылауының тарылғаны, буын басының деформациясы байқалса, деформациялы артрозда буын басы мен буын төмпешігінің қатты деформациясы байқалады. Буын басының қозғалысы өзгереді.
Артроздардың консервативті емі: 1. Буынға бір ай бойы түнге қарай өтпен компресс жасау; 2. Буын аймағына медициналық өтпен электрофорез жасау; 3. Парафин емі; 4. Батпақ емі. 5. Егер, процесс асқынса төменгі жақты уақьггша бекіту, содан кейін ме-ханотерапия жасау.
Буын басындағы өзгерістер қайтымсыз болғанда консервативті ем тиімсіз болса оперативті ем қолданылады.
Жарақатты деформациялы артроздың хирургиялық емінің негізгі мәселесі тек қана зақымданған буын басын алып тастау емес, сонымен қатар буынның анатомиялық біртұтастығымен, оның
қызметін қалыпқа келтіру. Ең тиімді әдіс алдын ала кон-сервіленіп дайындалған өліктің төменгі жағының буын өсіндісін ортотопиялық трансплантация жасау. Себебі ол материалмен, аурудың алып тастаған өсіндісінің қурылысы мен пішіні ұқсас. Бұл операция кезінде тек буын өсіндісі ғана емес, бұлшықеттер, буын қапшығы, буын шеміршектері қоректенетін сүйық бөлетін синовиальды қабаты да қалыпқа келтіріледі. Осылармен қатар экспери-менттік жүмыстардың нәтижелері көрсеткендей (Плотников Н. А., Золотарев Ю. Б.) сыртқы қанатша ет пен буын қапшығының аллотрансплантантқа бекітілуі себептерінен оның тамырлануы жылдамдайды.
Дата добавления: 2019-02-22; просмотров: 462; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
