Острая недостаточность ЛЖ (левожелудочковая) и ЛП (левопредсердная) - сердечная астма и отек легких.
Проявлением острой левожелудочной и/или левопредсердной недостаточности является приступ сердечной астмы, который в ряде случаев завершается отеком легких.
Патогенез: остро возникающий застой в МКК вследствие пропотевания жидкой части крови из сосудов в альвеолы и бронхи и обусловленный остро наступающим снижением сократительной способности миокарда левых отделов сердца. Дополнительным фактором, способствующим повышению давления крови в МКК, является хорошая сократительная способность ПЖ, который нагнетает венозную кровь в ЛА.
Причиной развития сердечной астмы является несоответствие между притоком крови в ЛЖ и возможностью это количество крови выбросить в аорту. МКК переполняется кровью, в нем повышается давление, жидкая часть крови начинает выпотевать в альвеолы, ее количество быстро увеличивается, затрудняется газообмен в альвеолах, нарастает гипоксия. В просвет альвеол проникают и эритроциты. При дальнейшем прогрессировании левожелудочковой недостаточности жидкость скапливается в бронхах, возникает картина отека легких. Острая левожелудочковая недостаточность развивается при всех тех патологических процессах, которые приводят к быстро развивающейся перегрузке давлением или объемом ЛЖ при аортальных ПС, АГ, особенно при гипертоническом кризе, коарктация аорты, ИМ и т.д. Отек легких может развиваться и при митральном стенозе(острая левопредсердная недостаточность). Однако механизм его развития иной, хотя также имеет место переполнение кровью МКК. В данном случае возникает феномен «запруды» из-за выраженного сужения венозного отверстия.
|
|
|
Жалобы: Больные с приступом сердечной астмы жалуются на сильную слабость, кашель, приступообразную одышку, переходящую в удушье, при прогрессировании процесса присоединяется клокотание в груди. Кашель вначале сухой. В дальнейшем появляется мокрота, порою кровянистая. В развернутой фазе отека легких изо рта выделяется розовая пена.
Объективно: больные в состоянии «ортопноэ», кожные покровы бледные, акроцианоз и диффузный цианоз. Пульс частый, иногда малый, нитевидный. АД или в норме, или отмечается снижение систолического давления и некоторое повышение диастолического. Но может быть, иногда, и значительное снижение АД как систолического, так и диастолического. Значительно увеличивается частота дыхательных движений. При перкуссии над легкими появляется притупление с тимпаническим оттенком из-за наличия в альвеолах жидкости и воздуха. Ограничена подвижность нижнего легочного края. Дыхание жесткое и одновременно ослабленное, выслушиваются в задне-нижних отделах крепитация, мелкопузырчатые (незвонкие) влажные хрипы. При отеке легких увеличивается количество среднепузарчатых и крупнопузырчатых хрипов. Часто выслушивается левожелудочковый ритм галопа на фоне тахикардии. Острая левожелудочковая недостаточность нередко является причиной смерти.
|
|
|
ЭКГ: признаки гипертрофии и перегрузки ЛП, ЛЖ;
Острая правожелудочковая недостаточность.
Причиной развития являются митральные ПС, недостаточность трехстворчатого клапана, стеноз ЛА, врожденные ПС, ТЭЛА, ИМ ПЖ.
Патогенез: быстро развивающийся застой в правых отделах сердца и БКК, обусловленный нарушением гемодинамики, остро наступающим падением сократительной способности ПЖ.
Жалобы: одышка, холодный пот, боли в сердце, боли в правом подреберье за счет набухания печени и растяжения глиссоновой капсулы, отеки на ногах. Объективно: бледность кожных покровов, акроцианоз ("холодный"), набухание шейных вен, малый пульс, снижение АД, отеки на ногах, увеличение печени. Со стороны сердца: смещение правой границы относительной тупости сердца вправо, верхней — вверх, иногда выслушивается правожелудочковый ритм галопа.
На ЭКГ признаки легочного сердца (cor pulmonale).
|
|
|
СИНДРОМ СОСУДИСТОЙ НЕДОСТАТОЧНОСТИ
К острой сосудистой недостаточности относится обморок и коллапс.
Обморок – более легкая форма сосудистой недостаточности. Изменение сосудистого тонуса (падение его) приводит к резкому депонированию крови в сосудах (преимущественно брюшной полости), резко уменьшается венозный возврат крови к сердцу, падает ударный и минутный объем, что, прежде всего, вызывает гипоксию мозга. У больного появляется сильная слабость, тошнота, головокружение. Нередко возникает полная кратковременная потеря сознания. Причин для возникновения обморочного состояния может быть много. Оно может быть следствием и проявлением тяжелого органического заболевания сердечно-сосудистой системы, но нередко наблюдается и при переутомлении, стрессовых ситуациях, пребывании в шумном и душном помещении, особенно с отвратительным запахом и т.д.
К возникновению обморока предрасполагают перенесение инфекции, недоедание, анемия. Неадекватная регуляция сосудистого тонуса может приводить к так называемому ортостатическому обмороку, который возникает при быстром переходе из горизонтального в вертикальное положение.
При обмороке больной бледен, зрачки сужены, пульс может быть как частый, малый, так и редкий. Брадикардия отмечается как следствие повышения тонуса парасимпатической нервной системы. АД часто снижено. Тяжелой формой острой сосудистой недостаточности является коллапс. Он развивается при тяжелых травмах, остро возникшей боли, кровотечении, ИМ, интоксикациях и.т.д. Больных беспокоит сильная слабость, тошнота, холодный пот. Сознание сохранено. Однако отмечается заторможенность. Кожные покровы бледны, акроцианоз, дыхание учащается, конечности холодные. Пульс частый, малый, иногда нитевидный. АД резко снижено или не определяется вовсе. Венозное давление падает.
|
|
|
Основным симптомом хронической сосудистой недостаточности является снижение АД. Больные склонны к обморокам, жалуются на слабость, похолодание конечностей. Хроническая сосудистая недостаточность наблюдается при анемиях, хронических интоксикациях, истощающих заболеваниях, длительном переутомлении.
Раздел II. Основные ЭКГ-синдромы.
ЭКГ - СИНДРОМЫ АРИТМИЙ
В основе всех аритмий лежит нарушение функций автоматизма, возбудимости и проводимости или сочетание нарушений этих функций.
НОРМАЛЬНЫЙ СИНУСОВЫЙ РИТМ
ЭКГ – признаки:
- правильный ритм с частотой сердечных сокращений (ЧСС) 60-90 в 1 мин.
- интервалы R-R одинаковые, колебания их продолжительности не более 10% средней величины
- зубец Р положительный в отведениях I, II, aVF, V2 - V6 и отрицательный в отведении aVR; в отведениях III, aVL,V1 может быть положительным, двухфазным, а в отведениях III и aVL иногда даже отрицательным
- за каждым зубцом Р следует комплекс QRS
- 110 мсек< интервал PR<=200 мсек
- зубец Т в отведении V1 чаще двухфазный
- интервал PR (PQ) = const.
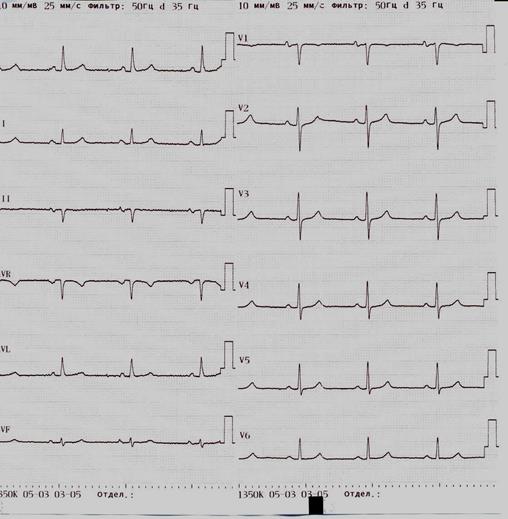
Рис 15. Нормальная ЭКГ. Ритм синусовый, правильный с ЧСС 62 уд в 1 мин.
7.2. ЭКГ СИНДРОМЫ АРИТМИЙ И НАРУШЕНИЙ ПРОВОДИМОСТИ (наиболее часто встречающиеся адаптированные для студентов в упрощенном варианте по классификации М.С. Кушаковского, Н.Б. Журавлевой в модификации В.В. Мурашко, А.В. Струтынского (1991):
Дата добавления: 2019-01-14; просмотров: 473; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
