Лейкоцитозы. Виды. Причины и механизмы возникновения. Качественные изменения лейкоцитов.
Лейкоцитоз (или лейкемоидные реакции) - увеличение количества лейкоцитов в крови свыше 9×109/л.
Лейкоцитозы по механизмам развития могут быть:
· истинными, обусловленными повышенным лейкопоэзом, т. е. усиленной продукцией лейкоцитов в костном мозге и поступлением их в большом количестве в кровяное русло. К ним относятся реактивные (воспалительные) лейкоцитозы, возникающие в результате образования активированными макрофагами и другими клетками колониестимулирующих факторов; лейкоцитозы беременных, обусловленные влиянием изменений гормонального статуса; лейкоцитозы при лейкозах, возникающие за счет размножения клона опухолевых клеток.
· перараспределительными, развивающиеся вследствие перехода лейкоцитов с маргинального пула (пристеночного положения) в циркулирующий под действием гуморальных факторов. Адреналин и глюкокортикоиды, действуя на сосудистую стенку, ослабляют взаимодействие между эндотелием и лейкоцитами. При приеме пищи перераспределительный лейкоцитоз обусловлен действием гастроинтестинальных гормонов.
· гемоконцентрационными, развивающимися при дегидратации организма.
При некоторых физиологических состояниях лейкоцитоз может иногда наблюдаться у здоровых людей (физиологический лейкоцитоз), но гораздо чаще он встречается при различных патологических состояниях (патологический лейкоцитоз).
Физиологический лейкоцитоз может наблюдаться, как правило, после приема пищи, в особенности богатой белком, его нередко называют «пищеварительный». Число лейкоцитов обычно не превышает (10-12) × 109/л крови и через 3-4 ч возвращается к норме.
Физиологический лейкоцитоз также отмечается после усиленных мышечных напряжений – «миогенный», психических переживаний, при смене часовых поясов, после горячих или холодных ванн в периоде реактивного расширения сосудов кожи, во второй половине беременности и с момента родоразрешения до второй-третьей недели постнатального периода.
В основе физиологического лейкоцитоза чаще лежит перераспределение лейкоцитов. Перераспределительные лейкоцитозы являются нейтрофильными и протекают без резких изменений соотношений зрелых и молодых форм лейкоцитов в крови. В некоторых случаях нельзя исключить также усиления лейкопоэза под влиянием продуктов распада белков пищи, гормонов желудочной секреции, накопления в крови молочной кислоты при мышечной работе или родовых схватках и т. д.
Патологические лейкоцитозы бывают неопластического и реактивного происхождения.
Неопластические лейкоцитозы характерны для лейкозов. Их возникновение обусловлено беспредельным размножением клеток-предшественников. Количество лейкоцитов при этом заболевании, может достигать (500 - 600) × 109/л крови и больше. Число лейкоцитов особенно велико при хронических лейкозах, при острых лейкозах оно чаще всего держится на уровне (12 - 15) × 109/л крови.
Реактивныелейкоцитозы вызваны усилением действия стимулирующих пролиферацию и дифференцировку лейкоцитов факторов – «лейкопоэтинов», и выход форменных элементов из костного мозга. В качестве таких факторов могут быть цитокины, образующиеся в лейкоцитах под влиянием бактериальных токсинов и продуктов распада тканевых белков. В некоторых случаях в возникновении лейкоцитоза может участвовать перераспределительный механизм (при шоке, острой кровопотере). Реактивные лейкоцитозы возникают при многих инфекционных заболеваниях (за исключением брюшного тифа, острой малярии, бруцеллеза, кори, на высоте лихорадки, коревой краснухи, полиомиелита и иногда милиарного туберкулеза, при которых наблюдается лейкопения), интоксикациях, воспалительных процессах, эндокринных расстройствах, нарушениях нервной регуляции.
Особенно высокий лейкоцитоз наблюдается при инфекционных процессах, вызванных пневмококком, в первую очередь, при крупозной пневмонии. В этом случае число лейкоцитов, как правило, достигает (20-30)×109/л крови. Лейкоцитоз, превышающий 20×109/л, также наблюдается при общем сепсисе, роже, цереброспинальном менингите. Описаны случаи, когда число лейкоцитов доходило до 100 × 109/л крови.
Однако при слишком сильном воздействии этих веществ на костный мозг может наступить угнетение его функции. Поэтому отсутствие лейкоцитоза при инфекционных заболеваниях, которые, как правило, сопровождаются лейкоцитозом, является плохим признаком, указывающим на тяжесть интоксикации. Это наблюдается во многих случаях хронического сепсиса.
В редких случаях тяжелого сепсиса и злокачественной опухоли костного мозга количество лейкоцитов в литре крови может превысить 100×109/л, а лейкоцитарная формула напоминает лейкемическую картину крови. В этих случаях говорят о лейкемоидной реакции костного мозга.
Повышение количества лейкоцитов в периферической крови отмечают при экссудативном плеврите, перикардите, гастрите и др. Величина наблюдающегося при этом нейтрофильного лейкоцитоза колеблется в зависимости выраженности воспалительного процесса.
Лейкоцитоз характерен для различных гнойных процессов - гнойный аппендицит, гнойный холецистит, перитонит и др. При некоторых ограниченных гнойных процессах, например, при остром гнойном аппендиците значительный лейкоцитоз может появиться даже при нормальной температуре тела. Поэтому для диагностирования гнойного аппендицита, как и других острых местных нагноений, и для решения вопроса о немедленной операции подсчет лейкоцитов крови и исследование лейкоцитарной формулы крови имеет важное значение.
Кратковременный лейкоцитоз отмечается после значительных кровопотерь, при ранениях, кровотечениях и т. д. (так называемый постгеморрагический лейкоцитоз). В его возникновении, по-видимому, роль играет рефлекторное возбуждение лейкопоэза продуктами тканевого распада.
При обширных ожогах причиной лейкоцитоза является возбуждение лейкопоэза продуктами тканевого распада, а иногда, также вторичная инфекция.
 При инфаркте миокарда лейкоцитоз развивается в результате действия на костный мозг продуктов распада мышечных волокон сердца и образующихся под их воздействием стимуляторов лейкопоэза. При этом число лейкоцитов увеличивается до (10-12)×109/л крови и более. Лейкоцитоз наблюдается при некоторых злокачественных новообразованиях, в особенности при наличии распада и изъязвления опухолевых тканей.
При инфаркте миокарда лейкоцитоз развивается в результате действия на костный мозг продуктов распада мышечных волокон сердца и образующихся под их воздействием стимуляторов лейкопоэза. При этом число лейкоцитов увеличивается до (10-12)×109/л крови и более. Лейкоцитоз наблюдается при некоторых злокачественных новообразованиях, в особенности при наличии распада и изъязвления опухолевых тканей.
Иногда отмечают лейкоцитоз во время агонии (агональный лейкоцитоз). В этом случае лейкоцитоз является, в основном, перераспределительным.
В зависимости от увеличения отдельных видов лейкоцитов различают нейтрофильный, эозинофильный, лимфоцитарный и моноцитарный патологические лейкоцитозы. За весьма редкими исключениями, всякий лейкоцитоз, как правило, бывает нейтрофильным.
| Вид лейкоцитоза | Причины |
| Патологические: | |
| нейтрофильный | гнойно-септические инфекции (бактериальные, грибковые, риккетсиозные, некоторые вирусные), отравления (угарный газ, мышьяк, ртуть, свинец, этиленгликоль), эндогенные интоксикации (эклампсия, кетоацидоз, уремия), кровотечения, некроз ткани, различные воздействия на ЦНС (травма, наркоз, кровоизлияние в мозг), злокачественные опухоли, подагра, первая стадия лучевой болезни, лекарственные препараты (адреналин, глюкокортикоиды, вакцины) и др. |
| эозинофильный | аллергические и аутоиммунные заболевания, паразитарные инвазии, вирусные и бактериальные инфекции, лекарственные препараты (пенициллин, сульфаниламиды и др.), при гипофункции коры надпочечников |
| базофильный | аллергические реакции, хронический миелолейкоз, состояние после спленэктомии, гипотиреоз |
| лимфоцитоз | вирусная, бактериальная инфекция, сопровождаемая гиперчувствительностью замедленного типа, тифопаратифозные заболевания, малярия, токсоплазмоз, лекарственные препараты (фенобарбитал, аспирин и др.) |
| моноцитоз | хронические инфекции (затяжной септический эндокардит, сифилис, туберкулез и др.), аутоиммунные и аллергические заболевания |
| Физиологические | прием пищи, физическая и эмоциональная нагрузка, у новорожденных, в поздние сроки беременности, принятие ванн |
Качественные изменения лейкоцитов характеризуются анизоцитозом, дегенерацией клеток. Признаками дегенерации лейкоцитов являются нарушения биологических свойств клеток, морфологические изменения их цитоплазмы и ядра, появление атипичных клеток, не встречающихся в норме.
Изменения биологических свойств лейкоцитов, влекущие за собой нередко и структурные нарушения, проявляются понижением резистентности клеток. Вследствие этого лейкоциты в мазке могут приобретать самые причудливые, неправильные формы в результате раздавливания и сплющивания.
Дегенеративные изменения лейкоцитов могут выражаться исчезновением характерной внутренней структуры отдельных клеток, неравномерным распределением цитоплазмы в виде глыбок и комков, появлением в цитоплазме капелек жира, телец Князькова-Деле (базофильно окрашенные комочки), дегенеративной «токсигенной» зернистости, исчезновением обычной зернистости, вакуолизацией цитоплазмы и ядра, пикнозом или набуханием ядра, его гиперсегментацией, сморщиванием всей клетки или ее лизисом.
Дегенеративные изменения наиболее часто наблюдаются в нейтрофилах и моноцитах при интоксикациях, тяжелых инфекционных заболеваниях и других воздействиях на костный мозг.
Токсигенная зернистость (крупная, грубая, окрашивающаяся базофильно) отмечается при гнойно-септических процессах, крупозной пневмонии и ряде других заболеваний.
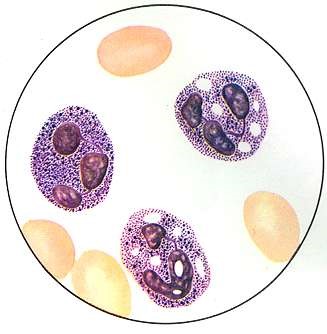
Токсигенная зернистость, вакуолизация цитоплазмылейкоцитов
Ее появление отражает незавершенный лизосомальный метаболизм компонентов клеточных стенок прокариот и полисахаридов грибков при тяжелых инфекциях или коагуляции белка цитоплазмы, указывая на прогрессирующую тяжесть заболевания.
Вакуолизация цитоплазмы – заполнение цитоплазмы вакуолями свидетельствует о глубоком энергодефиците и начале некробиоза гранулоцитов. Она свидетельствует о тяжести заболевания или интоксикации. Наиболее характерна для тяжелых форм сепсиса, абсцессов. Возможно появление базофильной цитоплазмы.
Дегенеративные изменения со стороны ядра заключаются в нарушении структуры, в изменении его размеров: оно может уменьшаться, либо, наоборот, занимать большую часть клетки. Может измениться также способность ядра к окрашиванию: от бледной до очень густой. Иногда в крови встречаются свободные ядра, потерявшие связь с цитоплазмой.
Возможно разделение ядра на несколько связанных сегментов (сегментация ядра), растворение хроматина (хроматинолиз), растворение части ядра с утратой способности окрашиваться (кариолиз), отделение от ядра отдельных частиц (фрагментоз), уплотнение базохроматина ядра (пикноз), распад ядра на отдельные части (кариорексис), расплавление клетки (цитолиз). Возможна вакуолизация ядра (наличие бесцветных пятен в хроматине ядра), что отмечается при заболеваниях органов кроветворения.
Дата добавления: 2018-08-06; просмотров: 2202; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
