II.Характеристика Октябрьского района.
МУНИЦИПАЛЬНАЯ СТАНЦИЯ СКОРОЙ
МЕДИЦИНСКОЙ ПОМОЩИ
“УТВЕРЖДАЮ”
Главный врач МБУЗ ССМП
И.А.Большакова
Отчет
О работе за 2007-2009 годы врача выездной бригады
Октябрьской подстанции скорой медицинской помощи
Аристова Андрея Алексеевича.
г. Новосибирск
2010г.
СОДЕРЖАНИЕ.
I. Введение
II. Характеристика Октябрьского района и Октябрьской подстанции.
III. Анализ показателей работы Октябрьской подстанции.
IV. Анализ летальности.
V. Анализ патологии сердечно-сосудистой системы.
1.Острый инфаркт миокарда.
2.Артериальная гипертония.
3.Нарушения сердечного ритма.
VI. Научно-исследовательская работа.
VII. Выводы и предложения.
Введение.
Я, Аристов Андрей Алексеевич, окончил в 1998 году Новосибирский государственный медицинский институт по специальности «лечебное дело». Проходил интернатуру в МУЗ ССМП в 1998-1999 г.г. Работаю там же, с 1999г по настоящее время врачом выездной бригады в составе кардиологической бригады в составе кардиологической бригады. Во время обучения в медицинском институте работал медицинским братом.
Служба скорой медицинской помощи организована в нашем городе в декабре 1925 года. Именно в этот год на базе хирургической больницы № 5, расположенной на улице Рабочей д. 52 (ныне именуемой Чаплыгина), было организованно дежурство 2-х врачей и фельдшера, которые стали посещать больных на дому. Так как телефоны в ту пору являлись большой редкостью, горожане сами приходили оформлять вызов. Врач отправлялся к больным в пролетке, запряженной лошадью.
4 мая 1931 года была получена 1-я санитарная машина, а в сентябре машина впервые вышла на суточное дежурство. С появлением автомобиля служба смогла кардинально изменить свою работу – помощь стала быстрой и эффективной. Постепенно городская служба СМП начинает «прирастать» не только автотранспортом и дополнительным количеством подстанций, но и новыми услугами.
В 1958 году впервые в вечернее и ночное время стали дежурить педиатры. Через год появилась первая реанимационная бригада. С 1961 года на скорой заработали психиатрические бригады, через год – кардиологическая бригада. В 1968 году на вызовы стала выезжать неврологическая бригада. С созданием специализированных бригад произошел качественный скачок в развитии службы – больные смогли в экстренном порядке получать квалифицированную неотложную помощь, а в случае необходимости – госпитализироваться в дежурные стационары города.
В 70-е годы появились автомобили типа «РАФ». В 80-е годы все бригады оснащаются мед. аппаратурой. А разработанная профессором В. М. Тавровским автоматизированная информационная система на основе алгоритмизации лечебно-диагностического процесса позволила выйти на качественно иной уровень организации работы скорой помощи и управления всей службой.
В настоящее время МУЗ «ССМП» насчитывает 12 подстанций после объединения Ленинской и Западной подстанций, расположенных в 9-ти районах г. Новосибирска. В её структуру входят оперативно-диспетчерская служба «03» и диспетчерские подстанций стерилизационная служба, дистанционно-диагностическая консультативная служба, организационно-методический отдел с отделом медицинской статистики, справочная служба, административно-управленческий аппарат, аптека и другие вспомогательные подразделения. Ежедневно на помощь больным выезжает до 237 бригад скорой помощи, ежесуточно на телефон «03» поступает около 3400 вызовов. Новосибирская станция СМП имеет в своём составе врачебно-фельдшерские (линейные) и специализированные бригады (кардиологические, реанимационные, психиатрические, неврологические, педиатрические).
С 1992 года на Новосибирской станции скорой медицинской помощи внедрена «Информационная интегрированная система обеспечения решений» (ИИСОР) и установлена коммуникационная связь с подстанциями. Система работает в реальном времени и обеспечивает принятие решений на всех этапах лицами, задействованными в процессе управления. ИИСОР состоит из АРМов (АРМ – автоматизированное рабочее место), объединённых в общую сеть. Система автоматизирует процесс управления станцией, начиная от приёма вызова диспетчером «03», включая оперативное управление бригадами, систему анализа деятельности всей станции и её сотрудников, систему оценки качества оказания медицинской помощи на догоспитальном этапе, справочную систему и заканчивая системой тестирования сотрудников.
Существует приемственность СМП с поликлиникой. Из года в год увеличивается количество активных вызовов в поликлинику к больным с ИБС, АГ, хронической сердечной недостаточностью, отказывающихся от госпитализации. Автоматизированная Система Управления (АСУ) поликлиники и СМП объединены в одну сеть, что в дальнейшем позволит оптимизировать работу этих организаций.
II.Характеристика Октябрьского района.
Октябрьский район расположен на юго-востоке основной части Новосибирска по правому берегу Оби. Площадь района составляет 60,9 кв. километров или 12,8% от территории всего города. Протяженность на восток- 5 км, на север- 10 км. В районе примерно 200 улиц общей протяженностью свыше 210 км. Главные дорожные артерии- улицы Большевистская, Б.Богаткова, Восход, Никитина, Кирова. Центральная площадь носит имя Пименова. На территории района располагаются две станции метрополитена: ”Речной вокзал” и “Октябрьская”. По территории района проходит железнодорожная магистраль на Восток со станциями Новосибирск - Южный, Камышенская, Метро «Речной вокзал».
На территории района проживает 176,6 тыс. человек, из них около 27 тысяч детей. 64% работающих заняты в сфере материального производства. Много в районе молодежи, большой удельный вес в числе учащихся составляют студенты ВУЗов.
Всего в районе 12610 предприятий различных форм собственности. Из 139 промышленных предприятий основу промышленности района составляют три десятка крупных и средних предприятий. Район занимает первое место в городе по производству товаров народного потребления. Крупнейшими предприятиями являются ОАО «Завод труд», ЗАО «Шоколадная фабрика Новосибирская», ОАО «Новосибирский инструментальный завод», ООО Корпорация «Новосибирский завод Электросигнал», ОАО «Новосибирскхимфарм»,, ФГУП завод радиодеталей «Оксид», завод цветных металлов, первый мелькомбинат, завод имени XIV парт съезда и другие.
В районе расположено 28 муниципальных школ, 3 негосударственных учреждения образования, в которых учатся18570 детей и подростков. На территории района – 7 ВУЗов и 3 колледжа. Имеются центры медико-социальной и психолого-педагогической помощи семье и подросткам.
В настоящее время медицинскую помощь населению района оказывают 2 стационара на 725 коек – многопрофильная больница скорой медицинской помощи №2 и родильный дом №2, а также 5 амбулаторно–поликлинических учреждений: поликлиники взрослые №7, 2, 15, в состав которых входят детские отделения. Также имеются стоматологическая поликлиника №4, кожно-венерологический диспансер№4, психоневрологический диспансер№13,противотуберкулезный диспансер№5 и подстанция скорой медицинской помощи №13.
Характеристика Октябрьской подстанции.
Октябрьская подстанция скорой медицинской помощи основана в 1935 году, ее работники выполняют вызова к населению преимущественно Октябрьского района. Нередки случаи выездов к населению других районов. На Октябрьской подстанции работают:1 реанимационная бригада, 2 кардиологические бригады, 2 педиатрические бригады и 9 линейных бригад. Наши бригады вызывают “на себя” психиатрические, неврологические и бригады детской реанимации. Октябрьский район характеризуется большой протяженностью. Большая часть жилого фонда представлена частным сектором, который характеризуется разбросанностью домов, плохими подъездными путями, частым отсутствием порядковых номеров и освещения. Перечисленные обстоятельства сказываются на оперативных показателях работы подстанции, увеличивая время доезда до вызова.
Для улучшения качества медицинского обслуживания населения
существует преемственность с лечебно-профилактическими учреждениями. Ежедневно регистратура поликлиник по телефону записывает активные вызова к хроническим больным и к больным, которым необходимо продолжить лечение на участке, обратившихся в течение прошедших суток за скорой медицинской помощью. Регулярно производится анализ отрывных талонов, поступающих из стационаров, результаты разбираются на пятиминутках.
До июля 2003 года здание подстанции располагалось на улице Чехова № 380, Это было одноэтажное здание площадью 380 кв.м., в
котором ранее был детский сад. Набор помещений старой подстанции отвечал не всем требованиям для полноценной работы и отдыха медицинского персонала между вызовами. Большим недостатком являлось отсутствие теплого гаража для санитарного транспорта. После частичного обновления санитарного транспорта в 2001-2003гг. подстанция должна иметь 16 круглосуточно работающих автомобилей. В 2009 году они оснащены новыми радиостанциями. ГАЗели имеют оборудование для проведения реанимационных мероприятий в полном объеме во время транспортировки больных. Несмотря на это изношенность санитарного транспорта составляет 45%. Периодическое отсутствие запасных частей
на складах НМУ «Медтранс-1”приводит к тому, что чаще всего работает 70-80% автомобилей. Это приводит к снижению среднесуточного количества бригад до 9,5 вместо положенных 14.
В настоящее время Октябрьская подстанция находится на улице Воинская № 11, что ближе к самым густонаселенным микрорайонам. Условия на новой подстанции значительно лучше, что выражается в большем количестве помещений специально оборудованных для работы и отдыха. Это стимулируют лучшую отдачу при выполнении профессиональных обязанностей и способствуют улучшению оперативных и качественных показателей, что, в свою очередь, повышает качество оказываемой помощи больным. На нашей подстанции круглосуточно дежурят 16 бригад. Из них – 1 неврологическая, 1 реанимационная, 2 кардиологические, 2 педиатрические, 10 линейных.
Но сохраняется ряд проблем: отсутствие теплого бокса для автомобилей, затруднения при выезде автомобилей, связанные с большим движением транспорта по улице Воинской, отдаленность от некоторых микрорайонов: на Выборной, на Ключ-Камышннском плато. Скорая медицинская помощь в нашей стране сложилась, как система медицинской помощи при угрожающих здоровью и жизни состояниях. Догоспитальный этап скорой медицинской помощи – это этап оказания медицинской помощи вне лечебной организации стационарного типа. Основными подразделениями станции скорой помощи являются подстанции. Задачами подстанций скорой медицинской помощи является оказание экстренной медицинской помощи на догоспитальном этапе при состояниях угрожающих жизни и здоровью больного или окружающих его лиц, вызванных внезапными заболеваниями, обострениями хронических заболеваний, отравлениями, несчастными случаями, травмами, осложнениями беременности, при родах транспортировки больных в лечебно-профилактические учреждения, участие в ликвидации медицинских последствий ЧП, аварий, катастроф и стихийных бедствий. Основные требования к организации работы подстанции скорой помощи – доступность для населения в любое время суток, высокая оперативность и своевременность оказания медицинской помощи на догоспитальном этапе, экстренная госпитализация в медицинские учреждения.
Служба скорой помощи на современном этапе развития общества – социально значимый вид медицинской помощи. Скорая помощь в России бесплатна, что, на фоне развития рыночной экономики и увеличения доли оказываемой платной медицинской помощи, ведёт к динамическому росту количества вызовов.
Гарантированный объём и качество бесплатной экстренной помощи регламентируется стандартами оказания скорой медицинской помощи, соответствующими им стандартами оснащения и лекарственного обеспечения, а также образовательными стандартами подготовки персонала.
Стандарты оказания скорой медицинской помощи представляют собой перечень экстренных лечебных и диагностических мероприятий, минимально достаточных для устранения состояний, угрожающих жизни или здоровью больного и сроки их проведения.
В конце 2006 года в городе Новосибирске служба скорой помощи начала работать в соответствии с обновлёнными стандартами оказания экстренной помощи, в которых учтён весь предыдущий положительный опыт работы и рекомендованы современные методики ведения больных на догоспитальном этапе, а также предложены новые классификации заболеваний. Изменились и критерии оценки деятельности специалистов скорой помощи. Ужесточились требования к своевременному выезду бригад на вызов, к соответствию лечебно-диагностических мероприятий рекомендуемым МЗ РФ, к расхождению диагнозов с приёмными покоями больниц при госпитализации больного и числу обоснованных отказов в госпитализации.
В 2006 году началась реализация приоритетного национального проекта «Здоровье». Цель проекта – повышение доступности и качества медицинской помощи населению и улучшение условий труда медицинских работников, а также повышение престижа врачебной профессии. Основные направления нац. проекта «Здоровье»: укрепление первичного звена мед. помощи, развитие профилактики и диспансеризации, повышение доступности высокотехнологичных (дорогостоящих) видов мед. помощи, улучшение мед. обслуживания беременных. Также уделено вниманием повышение квалификации врачей без отрыва от практической деятельности. Результатом проекта является повышение оплаты труда мед. работникам и повышение качества мед. помощи пациентам.
На оснащение ССМП в рамках проекта «Здоровье» в 2006 году поступили поставки на сумму 3,6 млрд. руб., а в 2007 г. – 3,9 млрд. руб. Приобретено около 10 000 автомобилей скорой помощи, в том числе около 200 реанимобилей. В целом в 2006 – 2007 гг. обновились 65 % санитарного автотранспорта.
Для улучшения эффективности оказания экстренной медицинской помощи, профилактики несчастных случаев, дорожно-транспортных происшествий и внезапных заболеваний, служба СМП поддерживает тесные контакты с поликлиниками, стационарами, сан-эпидслужбой, милицией, ГИБДД, пожарной охраной и МЧС.
Служба скорой медицинской помощи включает в себя следующие профили бригад:
-линейный;
-кардиологический;
-неврологический;
-реанимационный;
-педиатрический;
-детский реанимационный;
-психиатрический;
Задачи кардиологической бригады и особенности ее работы.
Значительный удельный вес острых сердечно-сосудистых заболеваний в структуре болезней органов кровообращения и высокий процент неблагополучных исходов в первые часы заболевания требуют совершенствования экстренной кардиологической помощи на догоспитальном этапе.
Врачи кардиологических бригад работают в особых условиях, оказывая помощь на улице, в общественных местах, дома. Часто врачь лишен возможности наблюдать симптомы, облегчающие диагностику заболевания, проконсультироваться с коллегами. Диагноз должен быть поставлен в самый короткий срок без помощи лабораторных, рентгенологических и других диагностических методов.
Основными задачами кардиологических бригад скорой помощи являются:
- оказание высококвалифицированной экстренной медицинской помощи наиболее тяжелой категории больных;
- внедрение новых методов экспресс-диагностики и лечения в ранние сроки развития сердечно-сосудистых заболеваний;
- своевременная профильная госпитализация кардиологических больных;
- разработка вопросов рационального оснащения кардио-бригад врачебно-диагностической аппаратурой, медикаментами;
- внедрение научных исследований в практику работы линейных бригад.
III.Анализ показателей работы Октябрьской подстанции.
Показатели работы бригады.
Не подлежит сомнению, что любой врач подстанции должен быть осведомлен о показателях работы подстанции и станции в целом, уровне и структуре обращаемости, динамике этих показателей и ее причине. Это помогает творчески подходить к организации своей работы, нацеливать врача на главные участки работы, позволяет сравнивать некоторые показатели своей работы с общими показателями, делать соответствующие выводы и стремится к улучшению свое работы.
Анализ работы бригад Октябрьской подстанции.
| Год | ||||||||||
| Профиль бригад | Кол-во вызовов | Обеспе- чение повода | Ср.суточ ная наг рузка | Кол-во вызовов | Обеспе-чение повода | Ср.суточ ная наг рузка | Кол-во вызовов | Обеспе чение повода | Ср.суточ ная нагрузка | |
| Педиатри ческая | 93,3% | 10,6 | 93,7% | 12,2 | 91,1% | 11,7 | ||||
| Кардио логическая | (9,59%) | 83,4% | 10,7 | (8,63%) | 87,3% | 11,2 | (9,87%) | 87,2% | 10,2 | |
| Линейная | (64,4%) | 92,6 % | 14,8 | (63,9%) | 91,6% | 15,1 | (63,1%) | 91,9% | 14,7 | |
| Реанимаци онная | 78,8% | 9,3 | 80,5% | 9,8 | 85,4% | 9,1 | ||||
| Неврологи- ческая | 57,5% | 8,6 | 57,4% | 8,6 | 59,4% | 8,0 | ||||
Анализируя приведенные данные можно сделать вывод, что основная масса вызовов приходится на линейные бригады: в 2007г- 64,1%, 2008г- 63,9%, 2009г-63,1% от общего количества вызовов. У кардиологических бригад: в 2007-9,59%, в 2008-8,63%,в 2009-9,87% от общего количества вызовов по станции..Отмечается увеличение профильности кардиобригад. Количество вызовов реанимационных бригад остается относительно стабильным, как и среднесуточная нагрузка. Отмечается рост профильности реанимационных бригад с 78,8 до85,4% и неврологических бригад с 57,5 до 59,4%. Общее количество вызовов по Октябрьской подстанции остается стабильно высокое.
Основные показатели работы Октябрьской подстанции.
| Год | ||||
| Кол-во вызовов | Всего | |||
| Безрезуль- татные | ||||
| Среднее время | Выезда | 5,7 | 7,7 | 7,8 |
| Обслуживания | Бригада | 52,8 | 54,5 | 55,9 |
| Станция | 58,5 | 62,3 | 63,6 | |
| Направлено на госпитализацию | Всего | |||
| % | 23,1 | 22,8 | 23,3 | |
| Госпитализировано | Всего | |||
| % | 83,8 | 81,5 | 80,5 | |
| Расхождение диагноза | 11,1 | 11,5 | 12,4 |
Исходя из приведенных выше данных, можно сделать следующие выводы:
· Увеличилось количество вызовов, особенно существенная разница, наблюдается между 2007 и 2008 годами, что связано с увеличением населения Октябрьского района (строительство нового многоквартирного жилья) но, прежде всего с увеличением заболеваемости, “старением “ населения, неадекватной работой поликлинического звена, ростом количества эмигрантов, у которых отсутствует медицинский полюс.
· Время выезда бригад увеличилось с 5,7 до 7,8 мин к 2009 году,что может быть связано с увеличением количества вызовов в этот период времени. стационарами района, связанным с сокращением их коечного фонда. Время обслуживания вызовов тоже увеличилось к 2008-2009годам.
· Процент расхождения диагнозов остается стабильным на протяжении рассматриваемого времени.
Анализ оперативных показателей работы ЭКГ-бригад.
| Количество вызовов | Время выезда | Время обслуживания | Среднесуточная нагрузка | ||||||
| Год | П\станция | Бригада* | % | П\станция | Бригада* | П\станция | Бригада* | П\станция | Бригада |
| 18,1 | 2,6 | 2,5 | 54,7 | 54,6 | 10,7 | 15,95 | |||
| 19,7 | 3,1 | 3,0 | 52,9 | 59,3 | 11,2 | 14,04 | |||
| 3,2 | 3,2 | 60,1 | 60,2 | 10,2 | 13,25 |
*-показатели моей бригады.
В данной таблице рассматриваются показатели работы кардиологических бригад.
Анализируя приведенные данные можно сделать выводы:
· Количество обслуженных мной вызовов остается приблизительно стабильным. Отмечается увеличение среднего времени обслуживания вызовов для кардиологических бригад с 52,9 мин в до 60,1мин в 2008 году. Мое время обслуживания так же увеличение с 54 до 60,2 мин, но остается незначительно выше, чем среднее по подстанции. Данные показатели могут быть связаны с возросшим в разы количеством транспортировок в НИИПК им. Мешалкина и от туда в стационары города. Стоит отметить возросшее количество вызовов в другие районы города особенно в Первомайский район и отдаленные микрорайоны Октябрьского района по улице Выборной и Ключ-Камышенское плато.
· Среднее время выезда кардиологических бригад увеличилось на 0,6 мин.
Среднесуточная нагрузка кардиологических бригад незначительно увеличилась в 2007 году. Нагрузка моей бригады уменьшилась на 2,7, что связано с появлением в смене стабильной второй кардиобригады.
Структура обращений.
В структуре всех вызовов ведущее место занимают «внезапные заболевания», их доля от всех вызовов составляет около 75%.
Структура обращений по Октябрьскому району выглядит следующим образом.
| Диагноз | |||
| Болезни системы кровообращения | 16806-28,2% | 17365-29,4% | 18220-28,8% |
| Болезни органов дыхания | 9416-15,8% | 8583-14,6% | 10118-16% |
| Болезни органов пищеварения | 5065-8,5% | 5133-8,7% | 5539-8,8% |
| Болезни нервной системы | 4163-6,9% | 3809-6,4% | 4108-6,5% |
| Инфекционные заболевания | 1762-2,9% | 1645-2,8% | 1790-2,8% |
| Болезни мочевыделительной системы | 2416-4,1% | 2521-4,2% | 2630-4,2% |
| Болезни женской половой системы | 1306-2,2% | 1350-2,3% | 1495-2,4% |
| Травмы и отравления | 7982-13,4% | 7984-13,5% | 7753-12,3% |
| Новообразования | 829-1,3% | 866-1,4% | 817-1,3% |
| Прочие | 9706-16,3% | 9719-16,4% | 10617-16,8% |
| Всего | 59500-100% | 58978-100% | 63087-100% |
Таким образом, в структуре обращений ведущее место занимают болезни органов кровообращения, их доля составляет около 30%.
В оценке работы бригад скорой помощи большое значение имеют такие показатели, как потребность в данном виде медицинской помощи и объем ее деятельности.
Структуру вызовов к больным сердечно-сосудистой патологией по данным бригады рассмотрим по следующей таблице.
| Острый инфаркт миокарда | 80-7,26% | 98-8,5% | 89-7,9% | |
| Стенокардии | Стабильные | 108-9,8% | 96-8,3% | 68-6% |
| Нестабильные | 70-6,3% | 92-7,9% | 110-9,7% | |
| Нарушения ритма и проводимости | 174-15,8% | 215-18,5 % | 184-16,2% | |
| Сердечная недостаточность | 74-6,7% | 67-5,8% | 82-7,2% | |
| Артериальная гипертензия | 185-16,8% | 175-15,1% | 216-19,1% | |
| Миокардиодистрофии и кардиомиопатии | 40-3,6% | 60-5,2% | 44-3,8% | |
| Прочие | 371-33,5% | 354-30,6% | 340-30% | |
| Всего |
Таким образом, уровень заболеваемости органов кровообращения достаточно высок и занимает ведущее место в структуре заболеваемости района и в структуре вызовов бригады. Это, видимо, связано с недостаточными мерами по профилактике и лечению артериальной гипертензии и ассоциированных с нею заболеваний, отсутствием доступной медицинской помощи со стороны амбулаторного звена, низким уровнем медицинской культуры населения, негативными влияниями окружающей среды, социальных, демографических факторов и т.д.
Анализ госпитализации больных.
| Год | Направлено на госпитализацию | Госпитализировано | Расхождение диагноза | |||||||
| П/станция* | % | Бригада | % | П/станция | % | Бригада | % | П/станция | Бригада | |
| 28,1 | 31,1 | 86,2 | 87,5 | 6,7 | 5,2 | |||||
| 31,6 | 36,9 | 85,4 | 85,7 | 6,6 | 6,8 | |||||
| 31,4 | 35,7 | 85,1 | 85,1 | 7,8 | 8,2 |
*- средние данные кардиологических бригад.
Анализируя приведенные данные, можно сделать выводы.
· Произошло увеличение направлений на госпитализацию к 2008году, по станции на 3,5%, а моей бригадой на 4,6%.
· Уменьшился процент госпитализированных больных по подстанции и моей бригадой. Процент расхождения диагноза относительно стабилен по подстанции, мои показатели ухудшились,что может быть связано с гипердиагностикой в некоторых случаях, и частично обусловлено возросшим количеством транспортировок из поликлиник с необоснованными диагнозами. (ИБС. Нестабильная стенокардия.) Сохраняющийся относительно высоким процент расхождения диагнозов также говорит о необходимости постоянного повышения своего профессионального уровня путем своевременного прохождения курсов повышения квалификации, посещения тематических конференций, работы с дополнительной литературой и периодикой.
В распределении вызовов по дням недели наблюдаются различия между выходными и рабочими днями.
| дни недели | пн | вт | ср | чт | пт | сб | вс | Всего |
| количество вызовов | 20,5% | 15% | 14,3% | 12,1% | 20,1% | 8% | 10% | 100% |
Как видно из таблицы, в рабочие дни частота вызовов больше; это, вероятно, связано с тем, что в рабочие дни пожилые люди остаются дома одни, без родственников, возрастает их тревожность, что, на фоне имеющихся хронических заболеваний провоцирует развитие острых состояний у больных.
Анализ обслуженных вызовов в зависимости от времени суток.

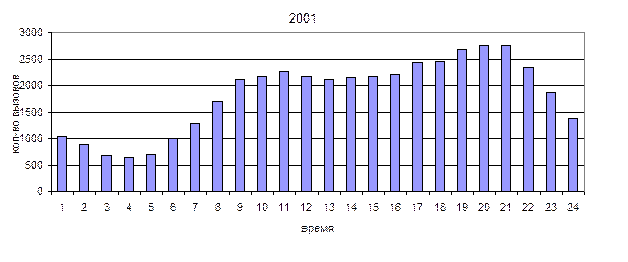
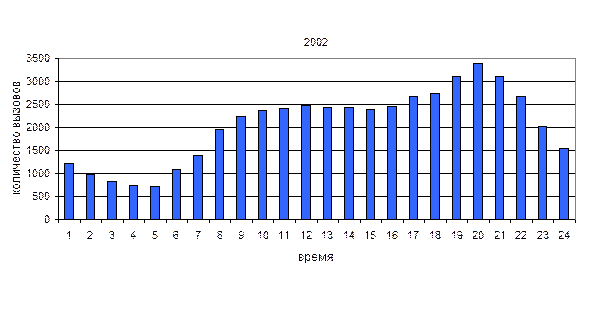
Из приведенных выше диаграмм видно, что имеется два пика наибольшего количества вызовов: в 10-11 и 20-21 часов, а минимум приходится на 4-5 часов.
Анализ госпитализации больных в лечебные учреждения.
| ЛПУ | |||
| ТФ БСМП № 2 | |||
| БСМП № 2 | |||
| МКБ № 12 | |||
| МКБ № 1 | |||
| МКБ № 2 | |||
| Больница № 34 | |||
| ГУДКБ | |||
| НИИТО | |||
| ГОКБ | |||
| Гинекологическая больница № 2 | |||
| ОВГ № 333 | |||
| МИКБ № 1 | |||
| ДМКБ № 3 | |||
| Кардиодиспансер | |||
| НИИПК |
Из приведенных данных видно, что основная масса больных транспортируется в БСМП № 2 и ее терапевтический стационар. Увеличилось количество больных доставленных в больницу № 34, что связано с увеличением количества больных с отравлениями. Хочется отметить увеличение транспортировок в НИИПК и Областной кардиодиспансер, что говорит о развивающейся кардиохирургии в нашем городе.
III. Анализ летальности.
а) Анализ летальных исходов по диагнозам.
| Диагноз | ||||||||||
| п/c | бригада | п/c | бригада | п/c | бригада | |||||
| Острый инфаркт миокарда | ||||||||||
| Отек легких | ||||||||||
| Нарушения ритма | ||||||||||
| Легочная эмболия | ||||||||||
| Сердечная недостаточность | ||||||||||
| Злокачественные новообразования | ||||||||||
| Туберкулез легких | ||||||||||
| ОНМК | ||||||||||
| Черепно-мозговая травма | ||||||||||
| Отравления алкоголем | ||||||||||
| Отравление веществами немедикаментозного назначения | ||||||||||
| Токсическое действие углерода, других газов | ||||||||||
| Воздействие электротока | ||||||||||
| Самоповешения | ||||||||||
| Асфиксия и странгуляция | ||||||||||
| Болезни органов дыхания | ||||||||||
| Смерть по неизвестной причине (без свидетелей) | ||||||||||
| Ожоги | ||||||||||
| Травмы и раны туловища | ||||||||||
| Всего | ||||||||||
Анализируя приведенные данные можно сделать выводы:
· Несмотря на увеличение абсолютных цифр летальных случаев, относительные показатели довольно стабильны, и составляют в 2007 году 0,84%, в 2008-0,83%, а в 2009-0,87%.
· Отмечается увеличение летальных случаев при остром инфаркте миокарда, больных с хронической сердечной недостаточностью и при черепно-мозговых травмах.
· Уменьшилось количество летальных исходов от ОНМК, отравлений опиатами, злокачественных новообразований органов дыхания.
· В 2008 году увеличилось количество смертей по неизвестной причине и без свидетелей, чаще причиной таких смертей является внезапная коронарная смерть. Это может говорить об увеличении количества больных с ишемической болезнью сердца.
В присутствии бригады за отчетный период времени произошло 9 летальных исходов. В 3 случаях был определенный острей инфаркт миокарда, в 2 возможный ОИМ. У 2 было отравление веществами немедицинского назначения, по 1 разу ОНМК и болезни органов дыхания.
V. Анализ заболеваемости сердечно-сосудистой патологией.
1.Острый инфаркт миокарда.
а) Клинические формы острого инфаркта миокарда.
| Формы ОИМ | |||||||
| п/станция | бригада | п/станция | бригада | п/станция | бригада | ||
| Острый первичный определенный | 15 (9,9%) | 35(15,6%) | 35(14,3%) | ||||
| Острый повторный определенный | 6(13%) | 7(7,7%) | 8(7,3%) | ||||
| Острый первичный возможный | 35(12,1%) | 35(13,6%) | 22(10,1%) | ||||
| Острый повторный возможный | 24(13,6%) | 21(12,7%) | 21(11,9%) | ||||
| Всего | 80(12%) | 98(13,3%) | 86(11,5%) | ||||
Исходя из данных приведенной таблицы видно, что произошло увеличение количества инфарктов миокарда, что может быть связано со значительным увеличением количества транспотировок в НИИПК и этих же больных обратно в стационары. Рассматривая формы инфарктов миокарда, можно заметить увеличение количества первичных определенных и повторных определенных инфарктов и уменьшение количества возможных острых инфарктов миокарда. Это может быть связано с более точной диагностикой и дифференциальной диагностикой инфарктов с другой коронарной и некоронарной патологией сердца.

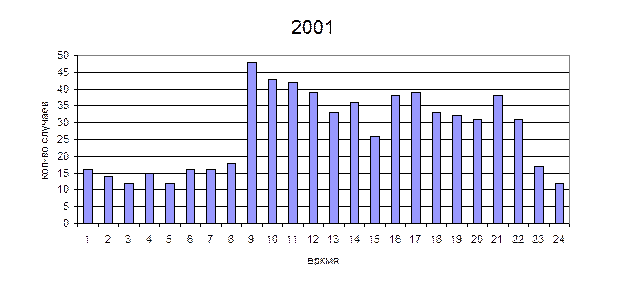
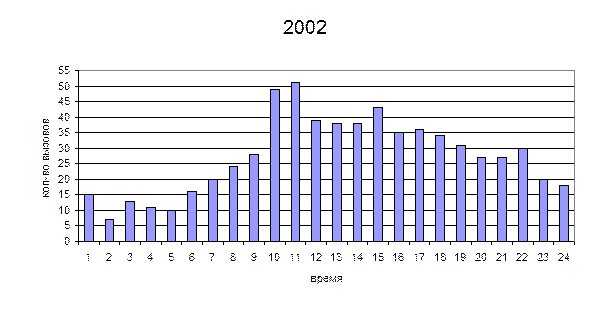
Из приведенных данных видно, что максимальное количество вызовов к больным с острым инфарктом миокарда приходится на утренние часы (9-11 часов). Вероятнее всего это связано с тем, что наибольшее число инфарктов миокарда приходится на раннее утреннее время (с 4 до 6 часов), так как увеличивается активность симпатоадреналовой системы, но больные не всегда сразу вызывают «скорую помощь», пытаясь самостоятельно справится с возникшей ситуацией. Минимальное количество приходится на ночные часы (2-3часа). Такая тенденция сохраняется на протяжении рассматриваемого времени.
г) Зависимость частоты острых инфарктов миокарда от пола и возраста.
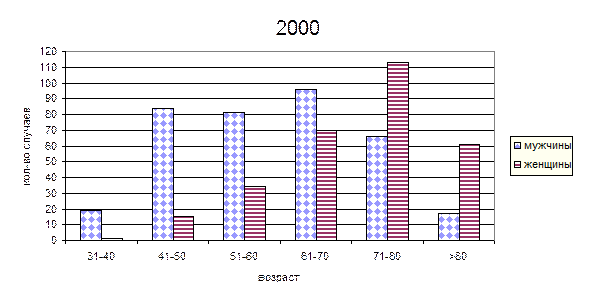

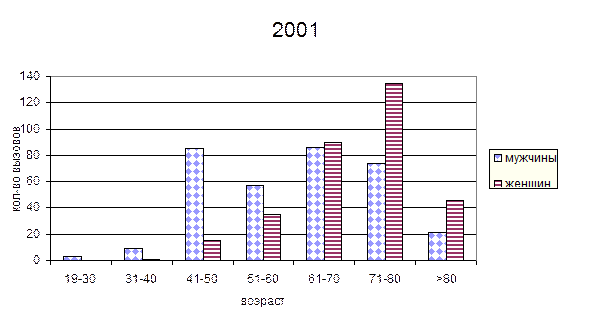
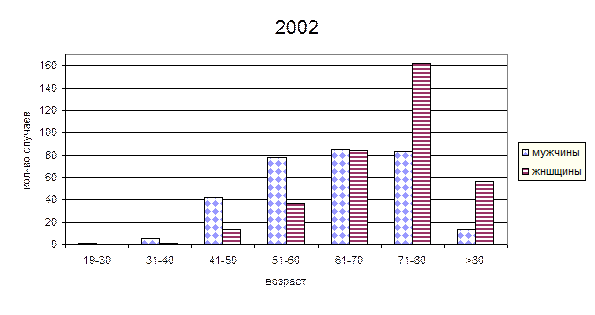
Анализируя приведенные данные можно сделать следующие выводы:
Рассматривая возрастные группы видно, что до 60 лет чаще инфаркты миокарда встречаются у мужчин, причем в группе 31-40 процент составляет от 86 до 95%, в группе 41-50 лет – 76-85%, в группе 51-60 – 68-70%. В возрастной группе 61-70 лет соотношение мужчин и женщин с инфарктом миокарда относительно равное. С 71 лет наблюдается значительный рост инфарктов миокарда у женщин: в группе 71-80 лет – 63-66%, в группе >80 лет 78-81%. Приведенные данные соответствуют мировым данным и обусловлены протекторным влиянием женских половых гормонов на сардечно-сосудистую систему. Рассматривая динамику показателей по годам видно, что в возрастных группах до 60 лет отмечается рост инфарктов миокарда у женщин на 2- 8,7% и уменьшение количества инфарктов у мужчин, в группе 61-70 лет показатели относительно стабильны. В группах старше 71 года так же наблюдается рост инфарктов у женщин на 3-4%, что связано с большей продолжительностью жизни у женщин.
2.Артериальная гипертония.
Зависимость частоты артериальной гипертонии от пола и возраста.
| возраст | <25 | 26-30 | 31-40 | 41-50 | 51-60 | 61-70 | 71-80 | >80 | ||||||||
| пол | М | Ж | М | Ж | М | Ж | М | Ж | М | Ж | М | Ж | М | Ж | М | Ж |
Рассматривая приведенные данные видно, что произошел рост вызовов к больным страдающих артериальной гипертензией: 2007год-3628, 2008 г-3767, 2009г-5477. Максимальный прирост вызовов приходится на возрастные группы 61-80 лет. Большее количество вызовов приходится на долю женщин, особенно велика разница у лиц старше 61 года. Рост вызовов к больным с артериальной гипертонией обусловлен влиянием внешних факторов, но основная причина связана с неудовлетворительной плановой терапией, что обусловлено зачастую дороговизной назначаемых терапевтом препаратов, непониманием пациентами необходимости постоянного приема гипотензивных препаратов.
3.Нарушения сердечного ритма
Зависимость частоты нарушений сердечного ритма от пола и возраста.
| <18 | 19-25 | 26-30 | 31-40 | 41-50 | 51-60 | 61-70 | 71-80 | >80 | ||||||||||
| М | Ж | М | Ж | М | Ж | М | Ж | М | Ж | М | Ж | М | Ж | М | Ж | М | Ж | |
Из приведенных данных видно, что произошел рост количества вызовов к больным с нарушением сердечного ритма: 2007г-1362, 2008г-1552, 2009г-1620. В возрастной группе 31-40 лет количество аритмий увеличилось в два раза. Рассматривая динамику по возрастным группам видно, что резкий подъем количества вызовов к больным с нарушениями сердечного ритма происходит в возрасте 41-50 лет.Стоит отметить, что у женщин чаще возникают нарушения ритма сердца, за исключением возрастной группы 41-50 и 51-60 лет. Это связано с тем, что в данном возрасте, несмотря на большое количество дисгормональных аритмий у женщин, происходит увеличение заболеваемости ИБС у мужчин. В группах старше 71 года превалируют женщины в связи с большей продолжительностью их жизни.
| ФП и ТП | Пароксизмальная наджелудочковая тахикардия | Желудочковая тахикардия | АВ-блокада | ||
| 149(85,1%) | 15(8,6%) | 1(0,6%) | 10(5,7%) | ||
| 168(78,1%) | 26(12%) | 1(0,4%) | 20(9,3%) | ||
| 147(80%) | 17(9,2%) | 1(0,5%) | 19(10,3%) | ||
| всего | 464(80,8%) | 58(10,1%) | 3(0,5%) | 49(8,5%) | |
В структуре нарушений ритма и проводимости главное место занимает фибрилляция и трепетание предсердий (80,8%)
Преобладание тахистолической формы фибрилляции и трепетания предсердий отражало необходимость оказания экстренной помощи. Для купирования пароксизмов применялись: кордарон, новокаинамид, ритмонорм (таблетки).
Восстановление ритма не форсировалось у больных с продолжительностью приступа более 48 часов, у пожилых больных с проявлениями хронической сердечной недостаточности.
Для урежения ЧСС при хронической форме аритмии использовались: верапамил (изоптин), дигоксин, анаприлин.
Пароксизмальные СВТ занимают второе место(10,1%). Для купирования пароксизмов применялись вагусные пробы, АТФ, верапамил.
Для учащения ритма при а-v блокадах применялось введение атропина, допамина.
Для лечения желудочковых тахикардий используется ЭИТ, лидокаин и кордарон.
VI. НАУЧНО-ИССЛЕДОВАТЕЛЬСКАЯ РАБОТА.
Восстановление коронарной перфузии
Общая концепция
Непосредственной причиной развития инфаркта миокарда с подъемом сегмента ST (ИМпST) является окклюзия коронарных артерий, как
правило, тромботического происхождения, соответствующей области
поражения миокарда. Поэтому основой лечения этих больных является
восстановление коронарного кровотока – коронарная реперфузия. Разрушение тромба и восстановление перфузии миокарда приводят к ограничению размеров его повреждения и, в конечном итоге, к улучшению ближайшего и отдаленного прогноза. Поэтому все больные ИМпST должны быть безотлагательно обследованы для уточнения показаний и противопоказаний к восстановлению коронарного кровотока.
Дата добавления: 2016-01-04; просмотров: 20; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
