Первичной сердечно-легочной реанимации
ПЕРВИЧНАЯ СЕРДЕЧНО - ЛЕГОЧНАЯ РЕАНИМАЦИЯ
В результате ЧС природного и техногенного характера при получении травматического повреждения или в результате заболевания возможно острое развитие расстройства дыхания и кровообращения крайних степеней с тяжелой, быстро прогрессирующей гипоксией мозга. Это ставит организм пострадавшего на грань между жизнью и смертью: возникает терминальное состояние, которое подразделяется на предагонию , агонию и клиническую смерть (КС). Клиническая смерть развивается в результате внезапной остановки дыхания и/или кровообращения под влиянием внешних или организменных факторов, связанных с самим повреждением или заболеванием. Комплекс экстренных мер, используемых при выведении такого пациента из клинической смерти называют оживлением или реанимацией (лат. reanimacio – оживление).
Основные признаки жизни и смерти
Прежде чем приступить к оказанию первой помощи, следует получить на это разрешение пострадавшего. Пострадавший, находящийся в сознании, имеет право отказаться от вашей услуги. Если пострадавший находится без сознания, то мероприятия первой помощи проводятся по жизненным показаниям, без согласия пострадавшего.
Рис.1. Первый контакт с пострадавшим: «Что случилось?»
 При обнаружении пострадавшего проводится первичный его осмотр с целью определения наличия сознания, сердечной и дыхательной деятельности,
При обнаружении пострадавшего проводится первичный его осмотр с целью определения наличия сознания, сердечной и дыхательной деятельности,
В первую очередь необходимо определить, в сознании ли пострадавший или нет. Похлопайте или осторожно потрясите его за плечи. Громко спросите пострадавшего: «С Вами все в порядке?» «Вам нужна помощь?» (рис.1).
Бессознательное состояние может представлять угрозу для жизни, так как имеется реальная опасность нарушения проходимости дыхательных путей (обструкция). У пострадавшего, который находится без сознания (в состоянии комы), из-за расслабления мускулатуры может западать язык. В результате западения язык перекрывает дыхательные пути, вследствие чего наступает удушье (асфиксия). Асфиксия приводит к остановке дыхания и последующей остановке сердца.
Определив, что пострадавший находится без сознания, осторожно уложите его на спину, так как именно в таком положении он должен находиться, если понадобиться проводить первичную сердечно-легочную реанимацию, приступайте к дальнейшим действия. Освободите грудную клетку пострадавшего от одежды и определите анатомические ориентиры для проведения реанимационных мероприятий (рис. 2, 3).

Рис. 2. Освобождение пострадавшего от одежды

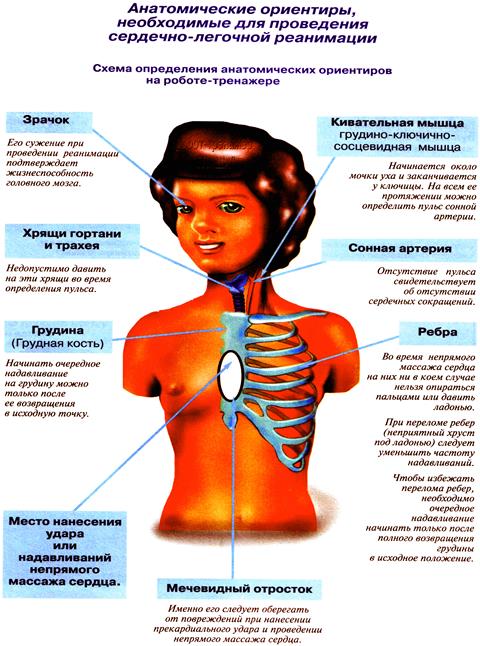
Рис. 3. Анатомические ориентиры, необходимые для проведения сердечно-легочной реанимации
Запрокинув голову назад, и придерживая одной или двумя руками нижнюю челюсть, необходимо посмотреть и послушать, если у пострадавшего дыхание (рис.4).
Рис. 4. Контроль дыхания.
При наличии самостоятельного дыхания у пострадавшего, ему необходимо придать положение на боку.
В процессе первичного осмотра также проверяется проходимость дыхательных путей пострадавшего, наличие дыхания и пульса. Необходимо определить признаки жизни, не передвигая пострадавшего.
Признаки жизни:
- наличие сердечной деятельности и наличие пульса на магистральных артериях (сонной, бедренной, лучевой). Пульс на сонной артерии определяют двумя пальцами указательный и средний пальцы располагают посередине передней поверхности шеи, а затем осторожно скользят ими по боковой поверхности шеи. Сонная артерия прощупывается в пространстве между гортанью и кивательной мышцей шеи (рис. 5).

Рис. 5. Контроль пульса на сонной артерии
- наличие самостоятельного дыхания, которое устанавливается по движению грудной клетки. В холодное время дыхание можно определить по запотеванию зеркала, приложенного к носу или рту пострадавшего;
- наличие реакции зрачка на свет (фоторефлекс). Если открытый глаз пострадавшего закрыть ладонью, а затем быстро отвести ладонь в сторону, то наблюдается сужение зрачка. Это свидетельствует о сохранении функций головного мозга;
- наличие блестящей, влажной роговицы глаза.
Признаки смерти:
- отсутствие дыхания;
- отсутствие сердечной деятельности;
- отсутствие рвотного рефлекса;
- отсутствие фоторефлекса;
- помутнение и высыхание роговицы глаза – биологическая смерть;
- при боковом сдавливании глазного яблока пальцем, зрачок суживается и напоминает “кошачий глаз” – биологическая смерть;
- снижение температуры тела;
- появление трупных пятен на коже (через 30 – 40 минут после биологической смерти);
- наличие трупного окоченения (через 2 – 3 часа после биологической смерти).
Все действия по оценке ситуации и состояния пострадавшего должны занимать минимальное количество времени.
Переворачивайте пострадавшего на спину только в том случае, если у него отсутствуют дыхание и пульс. Если вам необходимо повернуть пострадавшего на спину, поддерживайте его голову так, что бы голова и позвоночник, по возможности, находились на одной оси.
Убедившись в отсутствии явных признаков смерти, необходимо быстро приступить к оказанию первой медицинской помощи пострадавшему - проведению первичной сердечно-легочной реанимации. Она заключаться в оживлении (реанимации) жизненных функций организма, прежде всего дыхания и кровообращения.
Первичную сердечно – легочную реанимацию проводят тогда, когда отсутствуют дыхание и сердечная деятельность, или они угнетены настолько, что не обеспечивают минимальных потребностей организма.
Возможность оживления основана на том, что смерть никогда не наступает мгновенно, ей всегда предшествует переходная стадия – терминальное состояние.
В терминальном состоянии различают агонию и клиническую смерть.
Агония характеризуется нарушением сознания различной степени, резким нарушением сердечной деятельности и падением артериального давления, расстройством дыхания, отсутствием пульса. Кожа пострадавшего бледная или с синюшным оттенком, холодная на ощупь.
 После агонии наступает клиническая смерть (КС), при которой отсутствуют основные признаки жизни – дыхание и сердцебиение.
После агонии наступает клиническая смерть (КС), при которой отсутствуют основные признаки жизни – дыхание и сердцебиение.
Основные признаки клинической смерти подразделяются на первичные и вторичные.
Первичные признаки КС четко выявляются в первые 10 – 15 секунд с момента остановки кровообращения. Это:
1. Внезапная утрата сознания, что служит важным, но не безусловным признаком остановки кровообращения: для постановки диагноза следует тут же убедиться в наличии других первичных признаков клинической смерти.
2. Исчезновение пульса на магистральных артериях.
3. Клонические или тонические судороги. Они могут оказаться проявлением другой патологии, нежели КС, поэтому необходимо проверить наличие остальных признаков остановки кровообращения.
Вторичные признаки КС проявляются в последующие 20 – 60 секунд и включают:
1. Расширение зрачков при отсутствии их реакции на свет. При отравлении фосфорорганическими веществами или передозировке наркотиков (опиатов) зрачки могут оставаться узкими и спустя длительное время после развития КС.
2. Прекращение дыхания или дыхание агонального типа: слабое поверхностное дыхание или дыхание со значительной амплитудой дыхательных движений грудной клетки – максимально короткий вдох и продолжительный выдох.
3. Появление землисто-серой, реже цианотичной (синюшной) окраски кожи лица, особенно в носогубном треугольнике.
4. Релаксация (расслабление) всей произвольной мускулатуры с расслаблением сфинктеров (непроизвольное мочеиспускание и дефекация).
Достаточно достоверным для практически бесспорного диагноза клинической смерти является сочетание исчезновения пульса на сонной артерии, расширение зрачков без их реакции на свет и остановка дыхания.
Клиническая смерть длится от трех до пяти минут. Затем наступают необратимые изменения и клиническая смерть переходит в биологическую смерть, когда прекращаются все физиологические процессы в клетках и тканях организма. После наступления биологической смерти оживление невозможно. Поэтому немедленное проведение первичной сердечно – легочной реанимации при терминальном состоянии может предупредить биологическую смерть.
Несколько минут, отделяющих состояние клинической смерти от биологической, не оставляют времени на разговоры, суету, размышления и ожидания. Каждый спасатель должен уметь диагностировать состояние клинической смерти, и при ее наступлении реанимация должна быть начата как можно быстрее.
Методики проведения
первичной сердечно-легочной реанимации
Первичная сердечно – легочная реанимация осуществляется в три приема, выполняемых строго последовательно.
1. Восстановление и поддержание проходимости дыхательных путей.
2. Искусственное дыхание (методом «изо рта в рот», «изо рта в нос»).
3. Наружный (закрытый) массаж сердца (восстановление кровообращения).
В первую очередь обеспечивается восстановление проходимости дыхательных путей. Для этого пострадавшего укладывают на спину на жесткое основание, голову максимально запрокидывают назад, а нижнюю челюсть выдвигают вперед, чтобы зубы этой челюсти располагались впереди верхних зубов (рис. 6).
Рис. 6. Открывание рта и выдвижение нижней челюсти.
Проверяют и очищают полость рта от инородных тел (песок, сгустки крови, мокрота, слизь, зубные протезы и т. д.) или языка, запавшего в дыхательные пути. Для этого используют указательный палец кисти, обернутый бинтом, салфеткой, носовым платком. Все это должно делаться быстро, но осторожно, не нанося дополнительных травм.
Необходимо помнить, что запрокидывание головы противопоказано при подозрении на травму шейного отдела позвоночника!
При затруднении открывания рта из-за спазма жевательных мышц используют шпатель, черенок ложки, после чего в виде распорки вставляют между челюстями свернутый бинт.
Убедившись, что дыхательные пути свободны, но дыхание отсутствует или оно явно недостаточное, приступают ко второму приему – искусственному дыханию методом “изо рта в рот” (рис. 7) или “изо рта в нос”. В свежем воздухе находится около 21% кислорода. В выдыхаемом человеком воздухе содержание кислорода колеблется в пределах 17%, что достаточно для проведения полноценного искусственного дыхания, особенно в экстремальных условиях.
Рис. 7. Искусственное дыхание методом «изо рта в рот»

При проведении искусственного дыхания методом «изо рта в рот» необходимо положить руку на лоб пострадавшего и указательным и большим пальцами этой руки зажать его нос (для предотвращения выхода воздуха во внешнюю среду). Удерживая запрокинутую голову пострадавшего и, сделав глубокий вдох, нужно губами плотно обхватить рот пострадавшего, и дважды вдуть выдыхаемый воздух в рот пострадавшего через увлажненную салфетку или кусок бинта (по 1-1,5 сек. с двухсекундной паузой). Второй вдох проводится только после первого выдоха. Искусственное дыхание пострадавшему проводится со следующей частотой:
§ взрослым – 16 -18 в минуту;
§ новорожденным - 40 в минуту;
§ грудным детям - 30-40 в минуту;
§ дети младшего возраста, до 6 лет - 20-30 в минуту;
§ школьники до 12 лет - 20 в минуту.
При проведении искусственного дыхания методом “изо рта в нос” воздух вдувают в нос пострадавшего, закрывая при этом его рот. Последний способ применяется при невозможности раскрыть рот пострадавшего из-за выраженного спазма жевательной мускулатуры, или при разрушении мягких и костных тканей нижней челюсти, когда невозможно создать герметичность при проведении искусственного дыхания.
После вдувания воздуха необходимо отстраниться для осуществления пострадавшим пассивного выдоха. Эффективность искусственного дыхания оценивают по экскурсии грудной клетки пострадавшего.
И третье - проводится наружный (закрытый) массаж сердца, если остановка дыхания сопровождается остановкой сердечной деятельности.
Пострадавшего укладывают на жесткую поверхность. При отсутствии пульса на сонных артериях в качестве первого мероприятия выполняется прекардиальный удар (см. рис 8 ).

Рис.8. Техника выполнения прекардиального удара
Техника выполнения прекардиального удара: кулаком, фиксированном в лучезапястном суставе с расстояния 40 - 50 см в область нижней трети грудины наносится сильный короткий удар. Кулак и предплечье, наносящего прекардиальный удар, должны располагаться по оси тела. При эффективности этого приема появляется пульс на сонной артерии. Удар может быть выполнен повторно при отсутствии пульса на сонных артерия. Если пульс не появился, то оказывающий помощь, находясь сбоку от пострадавшего, начинает непрямой (наружный) массаж сердца по классической схеме. Чтобы правильно и эффективно провести массаж сердца, необходимо иметь в виду следующее. Искусственное кровообращение создается путем сдавливания сердца между грудиной и позвоночником. Поскольку сердце занимает пространство в нижней трети грудной клетки между грудиной и позвоночником, массаж сердца осуществляется надавливанием в области нижней трети грудины (рис. 9).

А Б
Рис. 9. Схема проведения закрытого массажа сердца (по Сафару,1997)
А) сдавление грудной клетки между грудиной и позвоночником;
Б) при прекращении давления происходит наполнение сердца кровью,
а легких воздухом. Во время массажа руки не отнимаются от грудины.
 Для проведения массажа ладонную поверхность кисти накладывают на нижнюю треть грудины – на два поперечных пальца выше мечевидного отростка. Сверху накладывают вторую ладонь (рис. 10).
Для проведения массажа ладонную поверхность кисти накладывают на нижнюю треть грудины – на два поперечных пальца выше мечевидного отростка. Сверху накладывают вторую ладонь (рис. 10).
Рис. 10. Определение положения рук.
Поместив обе свои ладони на нижнюю треть грудины, энергичными толчками производят надавливает (компрессии) на грудную стенку, используя при этом и массу собственного тела (рис. 11). Эффективность массажа сердца определяется появившимся пульсом на сонных артериях, в такт с надавливанием на грудную клетку.

А Б
Рис. 11. Положение рук спасателя при проведении закрытого массажа сердца
А) вид сверху, Б) вид сбоку
Глубина компрессии на грудную клетку должна составлять 4 - 5 см у взрослого.
 Массаж сердца осуществляют с частотой 80 - 100 надавливаний (компрессий) на грудную клетку в одну минуту. У детей до 10 лет - до 110 – 140 надавливаний в одну минуту.
Массаж сердца осуществляют с частотой 80 - 100 надавливаний (компрессий) на грудную клетку в одну минуту. У детей до 10 лет - до 110 – 140 надавливаний в одну минуту.
Рис. 12. Положение спасателя перед пострадавшим и правильное положение рук.
Если реанимационный комплекс проводит один спасатель (рис. 12), то алгоритм проведения реанимационного комплекса будет следующий:
Делается 2 вдувания воздуха в пострадавшего и 30 надавливаний (компрессий) на грудную клетку. Через каждые 30 компрессий спасатель дважды вдувает в рот пострадавшему воздух, и вновь проводит комплекс наружного массажа сердца (рис. 13).

Рис. 13. Искусственное дыхание и массаж сердца при проведении реанимации одним спасателем
Во время вдувания воздуха в легкие голову пострадавшего нужно поддерживать отогнутой назад и, если есть возможность, под плечи пострадавшего подкладывают какие-либо предметы (одеяло, пальто, сверток одежды и т.п.) для того, чтобы во время массажа при компрессии на грудину, голова оставалась отклоненной назад. 30 компрессий необходимо сделать в течение примерно 20 - 25 секунд, что соответствует 80 - 100 компрессиям в минуту. Промежуток времени между компрессиями и вдуванием воздуха должен быть как можно более коротким. Каждые одну – две минуты проводиться контроль пульса на сонной артерии. Если появился пульс, то закрытый массаж сердца прекращается, и продолжается только проведение искусственного дыхания. Если у пострадавшего восстанавливается самостоятельное дыхание, его укладывают в положение на боку – «восстановительное положение» (рис.14).
Об эффективности реанимации судят также по сужению зрачка пострадавшего. Также наравне с определением пульса проверяется и состояние зрачков и их реакция на свет. Для контроля реакции зрачков на свет двумя пальцами быстро приоткрывают верхние веки пострадавшего, определяют их величину, снова

Рис. 14. Положение на боку для пострадавшего с самостоятельным дыханием.
закрывают и открывают веки и наблюдают за изменением их величины. На это уходит 2 – 3 секунды. Быстрое восстановление реакции зрачков на свет и их нормальной величины является одним из самых благоприятных прогностических признаков, свидетельствующих об эффективности реанимационных мероприятий и намечающемся восстановлении функций центральной нервной системы.
Если реанимационный комплекс проводят два спасателя, то один проводит искусственное дыхание, второй – закрытый массаж сердца (рис.15).

Рис. 15. Проведение сердечно-легочной реанимации двумя спасателями.
Алгоритм проведения реанимационного комплекса в этом случае следующий такой же: сначала делается 2 вдувания и затем 30 компрессий на грудную клетку. Нижним конечностям (при отсутствии их повреждений) целесообразно придать возвышенное положение (45 – 700).
Если реанимационный комплекс проводят три спасателя, то один проводит искусственное дыхание, второй – закрытый массаж сердца, а третий приподнимает нижние конечности пострадавшего под углом 45-70 градусов, что улучшает приток крови к сердцу, увеличению заполнения коронарных артерий, и следовательно, улучшается питание мышцы сердца. При созданном возвышенном положении нижних конечностей третий спасатель должен выполнять прием, который носит название «вставленная абдоминальная компрессия» (ВАК). Прием заключается в компрессии брюшной аорты ниже пупка одновременно с компрессией грудной клетки. Прием улучшает исход сердечно-легочной реанимации – число случаев восстановления сердечной деятельности увеличивается вдвое (Фулиди М.Г.,1996).
Техника проведения реанимации у детей представлена в Таблице 1.
Реанимационные мероприятия прекращаются в следующих ситуациях:
- Восстановление самостоятельной сердечной деятельности, обеспечивающей достаточный уровень кровообращения (прекращение закрытого массажа сердца).
- Восстановление самостоятельного дыхания (прекращение искусственного дыхания и переход к вспомогательному дыханию).
- Передача пациента реанимационной бригаде «скорой медицинской помощи».
- при продолжительности реанимационных мероприятий более 30 минут восстановить самостоятельное кровообращение не удается, зрачки остаются расширенными и не реагируют на свет, нет признаков самостоятельного дыхания, определяется появление трупных пятен (абсолютный признак биологической смерти).
При восстановлении во время реанимации самостоятельного кровообращения и дыхания, но при расширенных зрачках и отсутствии их реакции на свет, а также отсутствии сознания, если реанимационные мероприятия продолжаются в течение часа и более, можно также думать о необратимом поражении центральной нервной системы и о наступлении так называемой социальной смерти. Однако окончательное решение этого вопроса должно проводится специалистами. Такой пострадавший должен быть как можно скорее переправлен в медицинское учреждение.
Необходимо помнить: при оказании реанимационного пособия необходимо избегать непосредственного контакта с кровью, слюной, рвотными массами пострадавшего (опасность заражения ВИЧ-инфекцией, сифилисом, гепатитом В, С и т.д.).
Дата добавления: 2018-09-20; просмотров: 409; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
