Предшествующих и сопутствующих кровопотере состояний (охлаждение, травма, заболевания сердца, глубокий наркоз).
Смертельной является потеря крови свыше 60%.
При кровопотере условно выделяют три стадии:
Начальную,
Компенсаторную и
Терминальную.
Начальная стадия характеризуется уменьшением объёма циркулирующей крови – простой гиповолемией, понижением артериального давления, гипоксией преимущественно циркуляторного типа.
Компенсаторная стадия обусловлена включением мощного комплекса защитно-приспособительных реакций, направленных на ликвидацию последствий потери крови.
ПРИНЦИПЫ ЛЕЧЕНИЯ ОСТРОЙ КРОВОПОТЕРИ
Главным для спасения жизни раненого от острой кровопотери является быстрая и надежная остановка продолжающегося кровотечения. Методы временного и окончательного гемостаза при ранениях кровеносных сосудов различной локализации рассматриваются в соответствующих разделах книги.
Важнейшим компонентом спасения раненых с продолжающимся внутренним кровотечением является неотложная операция по остановке кровотечения. При наружных кровотечениях сначала обеспечивается временный гемостаз (давящая повязка, тугая тампонада раны, кровоостанавливающий жгут и др.), чтобы предотвратить дальнейшую потерю крови, а также расширить возможности хирурга по диагностике ранений и выбору приоритета оперативных вмешательств.
Тактика инфузионно-трансфузионной терапии у раненыхоснована на существующих представлениях о патофизиологических механизмах кровопотери и возможностях современной трансфузиологии. Различаются задачи количественного (объем инфузионно-трансфу-зионной терапии) и качественного (применяемые компоненты крови и кровезамещающие растворы) восполнения потери крови.
|
|
|
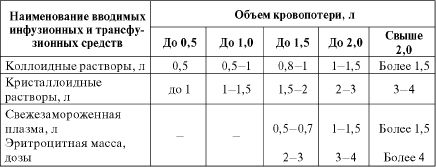
Легкая кровопотеря до 10% ОЦК (около 0,5 л), как правило, самостоятельно компенсируется организмом раненого. При кровопотере до 20% ОЦК (около 1,0 л) показана инфузия плазмозаменителей общим объемом 2,0-2,5 л в сут. Переливание компонентов крови требуется, только когда величина кровопотери превышает 30% ОЦК (1,5 л). При кровопотере до 40% ОЦК (2,0 л) возмещение дефицита ОЦК проводится за счет компонентов крови и плазмозаменителей в соотношении 1:2 общим объемом до 3,5-4,0 л в сутки. При кровопо-тере свыше 40% ОЦК (2,0 л) возмещение дефицита ОЦК проводится за счет компонентов крови и плазмозаменителей в соотношении 2:1, а общий объем вводимой жидкости должен превышать 4,0 л.
Наибольшие трудности представляет лечение тяжелой и крайне тяжелой кровопотери (40-60% ОЦК). Как известно, решающая роль в остановке сердечной деятельности при профузном кровотечении и
острой кровопотере принадлежит критической гиповолемии - т.е. резкому снижению количества (объема) крови в кровяном русле.
|
|
|
Необходимо как можно быстрее восстановить внутрисосудистый объем жидкости, чтобы не допустить остановки «пустого сердца». С этой целью не менее чем в две периферические вены (при возможности - в центральную вену: подключичную, бедренную) нагнетается под давлением с помощью резинового баллона раствор плазмозаменителя. При оказании СХП для быстрого восполнения ОЦК у раненых с массивной кровопотерей катетеризируется брюшная аорта (через одну из бедренных артерий).
Темп инфузии при тяжелой кровопотере должен достигать 250 мл/мин, а в критических ситуациях приближаться к 400-500 мл/мин. Если в организме раненого не произошло необратимых изменений в результате глубокого длительного обескровливания, то в ответ на активную инфузию плазмозаменителей через несколько минут начинает определяться сАД. Еще через 10-15 мин достигается уровень «относительной безопасности» сАД (примерно 70 мм рт.ст.). Тем временем завершается процесс определения групп крови АВ0 и Резус-фактора, производятся предтрансфузионные тесты (пробы на индивидуальную совместимость и биологическая проба), и начинается струйная гемотрансфузия.
|
|
|
Что касается качественной стороны начальной инфузионно-трансфузи-онной терапии острой кровопотери, то принципиальное значение имеют следующие положения.
• Главным при острой массивной кровопотере (более 30% ОЦК) является быстрое восполнение объема потерянной жидкости, поэтому следует вводить любой плазмозаменитель, имеющийся в наличии. •При возможности выбора - лучше начинать с инфузии кристал-лоидных растворов, обладающих меньшим количеством побочных эффектов (рингер-лактат, лактасол, 0,9% раствор натрия хлорида, 5% раствор глюкозы, мафусол). •Коллоидные плазмозаменители (полиглюкин, макродекс и др.), благодаря большому размеру молекул, обладают выраженным воле-мическим эффектом (т.е. длительнее задерживаются в кровяном русле). Это представляет ценность в военно-полевых условиях при длительной эвакуации раненых. Однако следует учитывать, что они обладают и рядом отрицательных черт - выраженными анафилактогенными свойствами (вплоть до развития анафилактического шока); способностью вызывать неспецифическую
• агглютинацию эритроцитов, что мешает определению групповой принадлежности крови; активированием фибринолиза с угрозой неконтролируемого кровотечения. Поэтому максимальный объем полиглюкина, вводимый за сутки, не должен превышать 1200 мл. Перспективными коллоидными растворами являются препараты на основе гидроксиэтилированного крахмала, лишенные перечисленных недостатков: рефортан, стабизол, волювен, инфукол и др.). Реологически активные коллоидные плазмозаменители (реопо-лиглюкин, реоглюман) в начальной фазе восполнения кровопотери применять нецелесообразно и даже опасно. При введении этих плазмозаменителей раненым с острой кровопотерей может развиться трудно останавливаемое паренхиматозное кровотечение. Поэтому они используются в более позднем периоде, когда восполнение кровопотери в основном завершено, но сохраняются расстройства периферического кровообращения. •Эффективным средством для устранения нарушений гемостаза (гипокоагуляции) при кровотечениях является свежезамороженная плазма, которая содержит не менее 70% факторов свертывания и их ингибиторов. Однако размораживание и приготовление к непосредственному переливанию свежезамороженной плазмы требует 30-45 мин, что следует учитывать при необходимости ее экстренного применения. Заслуживает внимания перспективная концепция малообъемной гипертонической инфузии, предназначенной для начального этапа восполнения кровопотери. Концентрированный (7,5%) раствор натрия хлорида, струйно вливаемый в вену из расчета 4 мл/кг массы тела раненого (в среднем 300-400 мл раствора), обладает выраженным гемодинамическим эффектом. При последующем введении поли-глюкина стабилизация гемодинамики еще более возрастает. Это объясняется повышением осмотического градиента между кровью и межклеточным пространством, а также благотворным воздействием препарата на эндотелий сосудов. В настоящее время за рубежом у раненых с острой кровопотерей уже используются 3 и 5% растворы натрия хлорида, а препараты 7,5% раствора натрия хлорида продолжают проходить клинические испытания. В целом применение гипертонического солевого раствора в сочетании с коллоидными растворами представляет большой интерес для применения на этапах медицинской эвакуации.
|
|
|
Переливание кровии ее компонентов производится тем в большем объеме, чем больше величина кровопотери. При этом с физиологической точки зрения предпочтительнее применение эритроцитосодержащих средств ранних сроков хранения, т.к. их эритроциты сразу после переливания приступают к выполнению своей главной функции - транспортировке газов. При длительных сроках хранения эритроциты обладают сниженной газотранспортной функцией, и после переливания требуется определенное время для ее восстановления.
Основным требованием к применению трансфузий донорской крови и ее компонентов при острой кровопотере является обеспечение инфекционной безопасности (все трансфузионные средства должны быть обследованы на ВИЧ, вирусные гепатиты В и С, сифилис). Показания к переливанию тех или иных компонентов крови определяются наличием у раненого дефицита соответствующей функции крови, который не устраняется резервными возможностями организма и создает угрозу гибели. В случаях отсутствия в лечебном учреждении гемокомпонентов необходимой групповой принадлежности, используется консервированная кровь, заготовленная от доноров экстренного резерва.
Начинать трансфузионную терапию желательно после временного или окончательного гемостаза, достигаемого хирургическим путем. В идеале восполнение кровопотери путем гемотрансфузий должно начинаться как можно раньше и в основном завершаться в ближайшие часы - после достижения безопасного уровня гематокри-та (0,28-0,30). Чем позже компенсируется кровопотеря, тем большее количество гемотрансфузионных средств требуется для этого, а при развитии рефрактерного состояния - любые гемотрансфузии уже оказываются неэффективными.
Реинфузия крови.При ранениях крупных кровеносных сосудов, органов груди и живота во время операций хирург может обнаружить значительное количество крови, излившейся вследствие внутреннего кровотечения в полости организма. Такую кровь сразу после остановки продолжающегося кровотечения необходимо собрать с помощью специальных аппаратов (Сell-Saver) или полимерных устройств для реинфузии. Простейшая система для сбора крови во время операции состоит из наконечника, двух полимерных трубок, резиновой пробки с двумя выводами (для соединения с трубками к наконечнику и отсасывателю), электрического отсасывателя, стерильных стеклянных бутылок объемом 500 мл для крови. При отсутствии аппаратов и устройств для реинфузии излившуюся в полости кровь можно собрать
черпаком в стерильную емкость, добавить гепарин, профильтровать через восемь слоев марли (или специальные фильтры) и возвратить раненому в русло циркуляции. Ввиду потенциальной возможности бактериального загрязнения в реинфузируемую аутокровь добавляется антибиотик широкого спектра действия.
Противопоказания к реинфузии крови - гемолиз, загрязнение содержимым полых органов, инфицирование крови (поздние сроки операции, явления перитонита).
Использование «искусственной крови»- то есть истинных кровезаменителей, способных переносить кислород (раствор поли-меризованного гемоглобина геленпол, кровезаменитель на основе
перфторуглеродных соединений перфторан) - при восполнении острой кровопотери у раненых ограничивается высокой стоимостью изготовления и сложностью применения в полевых условиях. Тем не менее, в будущем применение препаратов искусственной крови у раненых является весьма перспективным ввиду возможности длительных - до 3 лет - сроков хранения при обычной температуре (препараты гемоглобина) с отсутствием опасности передачи инфекций и угрозы несовместимости с кровью реципиента.
Главным критерием адекватности восполнения кровопотери следует считать не факт вливания точного объема определенных сред, а, прежде всего, ответ организма на проводимую терапию. К благоприятным признакам в динамике лечения относятся: восстановление сознания, потепление и розовая окраска покровов, исчезновение цианоза и липкого пота, снижение частоты пульса менее 100 ударов/мин, нормализация АД. Этой клинической картине должно соответствовать повышение величины гематокрита до уровня не менее 28-30%.
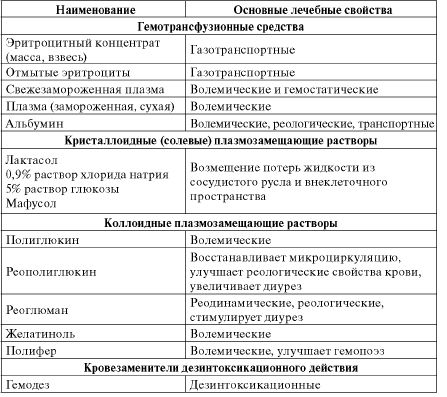
Для проведения ИТТ на этапах медицинской эвакуации используются принятые на снабжение (табельные)
Литература
Дата добавления: 2018-08-07; просмотров: 191; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
