Техника использования кранио-вентрального смещения центра тяжести тела врача
ПРИКЛАДНАЯ КИНЕЗИОЛОГИЯ В ВОПРОСАХ И ОТВЕТАХ
Прикладная кинезиология–наука о движении во всех её формах (механического, химического, энерго-информационного) и проявлениях, в приложении к человеческому организму. Наука о способах диагностики нарушения движения и выборе методов его коррекции (мануальная терапия, гомеопатия, аллопатия, эмоциональная коррекция). Она основана на наличии в организме функциональных связей между любыми функциональными нарушениями организма (явными и скрытыми) и тонусом скелетных мышц.
Что такое функциональные нарушения в организме – нарушение частоты, направления, амплитуды движения эндоритма составляющих его тканей. В результате возникновения нарушения эндоритма одной структуры нарушается эндоритм тканей ассоциированных с поврежденным органом.
Чем они отличаются от органических?Они построены по законам нормальной биомеханики и биохимии, но неадекватно условиям внешней и внутренней среды.
Зачем необходимо изучать эти изменения, если они клинически не проявляются?.Ткани с нарушеннымэндоритмом снижают функциональную активность и формируют компесаторную перегрузку в соседних органах. Функциональная перегрузка органа проявляется на эмоциональном, химическом или механическом уровне в виде клинической манифестации различных заболеваний. Именно поэтому при любом заболевании присутствуют различные варианты функциональных нарушений: например, ограничение подвижности суставов, спазм мышц, интоксикация, воспаление, депрессия. и.т.д
|
|
|
Почему прикладная– потому что любое нарушение в организме отражается на тонусе и возбудимости скелетных мышц. Поэтому, изучая состояние скелетных мышц, можно иметь представление о состоянии разных структур.
Почему именно движение является индикатором функциональных нарушений?
Движение – способ существования живой материи, обмена с окружающей средой Оно представлено разнообразными вариантами и формами.
Варианты обмена организма с окружающей средой – обмен материей, информацией, энергией.
Формы движения – условно разделены на механические, химические, энерго-информационные. Обладают взаимовлиянием и взаимопереходом одного в другое.
Что понимается под механической формой движения?
Механическая форма движения – активная, пассивная, собственныйэндоритм органов.
Активное движение - перемещение костей, мышц, и других частей опорно-двигательного аппарата под воздействием собственной нервной системы.
Пассивное – перемещение элементов организма под воздействием внешних воздействий другого человека или прибора.
|
|
|
Эндоритм – собственный ритм тканей, запрограммированный на генетическом уровне, характеризующийся отличной от других частотой, направлением и амплитудой движения для каждой совокупности элементов, составляющих органы (фотоны - электроны – ядро – атомы – молекулы – клетки – ткани - органы - системы).
Чем отличается механическая форма движения от химической или энерго-информационной?
Химическая форма движения - химические реакции распада и синтеза веществ – фотоны – электроны - ядро - положительно и отрицательно заряженные ионы).
Энерго-информационная форма движения – обмен тепловой, световой, цветовой , электромагнитной энергией с окружающей средой.
Мышечное тестирование – ручной способ диагностики изменения функционального состояния тонуса скелетной мышцы, как универсальной реакции организма на наличие химического, механического или энерго-информационного воздействия на уровне структур, ассоциированных с тестируемой мышцей: висцерального органа, меридиана, позвоночного двигательного сегмента, эмоцией, витаминов, минералов, жирных кислот.
В чем ценность прикладной кинезиологии для врача любой специальности?
Любое заболевание, даже в доклинической стадии, активизирует в организме множество компенсаторных функциональных связей между разными формами движения в организме (висцеро-моторные, вертебро-моторные, висцеро-эмоциональные и и.т.д.). Клиника функциональных связей проявляется манифестацией нарушений на концевом участке функциональных цепей. Например, поражение висцерального органа – болевыми мышечными синдромами позвоночника.
|
|
|
Прикладнаякинезиология. обладает универсальным методом диагностики функционального снижения тонуса мышцы - мышечным тестированием. Любое функциональное нарушение в организме приводит к снижению тонуса конкретной скелетной мышцы, которое диагностируется универсальным методом мышечного тестирования (аналогично сухожильным рефлексам для диагностики нервной системы). При этом тонус мышцы очень мобилен и восстанавливается при подборе правильного лечения. Метод диагностики прост, удобен для использования в практике, применим для диагностики не только у взрослых, но и детей, и новорожденных.
Какие заболевания диагностируются? Прикладнаякинезиология диагностирует функицональные нарушения в структурных, химических и эмоциональных процессах, которые предшествуют, сопутствуют клинически различным заболеваниям и остаются после любого заболевания. Основываясь на диагностике их наличия, прикладнаякинезиология позволяет найти основную причину любого заболевания, подобрать (объективно) лекарство, его дозировку, подтвердить, что заболевание окончательно устранено.
|
|
|
Что является теоретической основой прикладной кинезиологии - представление о патобиомеханических изменениях с позиции преимущественно первичного формирования функционально расслабленной мышцы. Укороченные мышцы и функциональные блоки - проявление компенсаторной реакции на статическую и динамическую перегрузку, которые самостоятельно исчезают при устранении расслабления мышцы. С этих позиций, расслабленная мышца - индикатор функциональных нарушений организма на разных уровнях формирования нейрологической дезорганизации и провокатор болевых мышечных синдромов в разных регионах позвоночника и конечностей, вследствие их компенсаторной биомеханической перегрузки
Ассоциативные связи - явления резонанса между эндоритмами определенной скелетной мышцы - висцерального органа, расположением меридиана, позвоночным двигательным сегментом, испытываемой эмоцией, витаминами, минералами, жирными кислотами (Goodhearth, 1963). В медицине они носят название висцеро-моторные, вертебро-моторные, меридианно-моторные, эмоционально-моторные и др. Эти связи выявлены эмпирически и часть из них подтверждены эксперементами на животных и нейрофизиологическими и клиничскими наблюдениями за пациентами (И. П. Павлов, М.Р.Могендович)
Мото - висцеральные рефлексы–дисфункция висцеральной системы, как реакция на изменение тонической активности мускулатуры для поддержания тела и фазно-тонической активности - связанной с её передвижением (И.А. Аршавский 1941). На этом представлении основана лечебная физкультура.
Висцеро-моторные рефлексы -снижение тонической и фазно-тонической активности мускулатуры, как реакции таламо-паллидарной системы на снижение афферентации из висцеральных органов.
Мануальная терапия является специфической деятельностью врача. Специфика состоит в том, что врачу необходимо не только проводить движение тела пациента, имеющего определенный вес, но и преодолевать активное и пассивное сопротивление его тканей при выполнении движения. Поэтому врач должен прилагать определенное физическое усилие для преодоления этого сопротивления и получения желаемого эффекта.
Обучаясь специфическим приемам обследования или лечения, врач основное внимание уделяет правильности выполнения приема. Он использует различные позы и движения, чаще неоптимальные для своего позвоночника, достигая необходимого результата.
В последующем происходит формирование и закрепление у врача неоптимального двигательного стереотипа. В процессе постоянного повторения закрепление неоптимальных двигательных поз и движений может явиться причиной функционального перенапряжения мышц и повышенной утомляемости врача. Данное функциональное перенапряжение появляется потому, что смещение относительно друг друга частей тела больного, имеющего определенный вес, требует большого физического усилия, кроме того, работа мануального терапевта, в связи со сложностью проведения приемов, требует вовлечения большого числа мышц. Типичные проявления физического перенапряжения у врача проявляются в виде быстрого развития усталости и локальных перегрузок определенных групп мышц с болевыми ощущениями.
Визуальная диагностика неоптимальности статики и динамики у 100 врачей — мануальных терапевтов, имеющих стаж работы 5-10 лет и не обученных гигиене поз и движений, позволила выявить характерные особенности формирования патобиомеханических изменений.
1. Неоптимальная статика в виде остановленного падения вперед и в сторону (86%).
2. Гиперлордосколиоз грудопоясничного перехода с формированием укорочения пояснично-подвздошных мышц (73%), квадратных мышц поясницы (68%).
3. Гипокифосколиоз грудного отдела позвоночника с укорочением малой грудной мышцы справа и мышцы, поднимающей лопатку, а также верхней порции трапециевидной мышцы слева (48%). Поэтому важной задачей является формирование оптимального двигательного стереотипа у врача при выполнении приемов мануальной терапии в двух направлениях:
• использование гигиенически обоснованных поз и режимов движения врача;
• соответствующая подготовка пациента для сведения к минимуму активного и пассивного сопротивлений его тканей.
Основой для формирования оптимального двигательного стереотипа является создание особого контакта врача и пациента, в результате которого возникает качественно новая структура, имеющая единую биомеханическую основу. Особенность состоит в том, что в данной структуре искусственно формируются подвижная и неподвижная ее части. Лечебное воздействие на позвоночный двигательный сегмент осуществляется путем смещения подвижной части комплекса «врач-пациент» относительно неподвижной. Подвижная часть состоит из передвигаемой врачом части опорно-двигательного аппарата больного (включая один из позвонков данного позвоночного двигательного сегмента), тела врача и его руки, фиксирующей эту часть больного и направляющей движение (фиксирующе-направляющая рука).
Неподвижная часть комплекса «врач—пациент» включает остальную часть опорно-двигательного аппарата больного, площадь опоры тела врача и другую руку, которая фиксирует эту часть больного и ограничивает вовлечение ее в движение (фиксирующе-ограничивающая рука).
Врач выполняет мануальный прием посредством смещения центра тяжести своего тела и, следовательно, смещения всей подвижной части комплекса «врач-пациент». Сила, прилагаемая к центру тяжести, должна быть соизмерима с массой передвигаемой части тела больного, прикладываться в направлении, определяемом фиксирующе-направляющей рукой, движение — прекращаться в момент достижения желаемого результата в соответствующем позвоночном двигательном сегменте.
Для формирования оптимального двигательного стереотипа врачу - мануальному терапевту необходимо использовать ряд нижеприводимых вариантов поз и движений.
1. В положении больного сидя выполнение мануальных приемов на шейном и грудном отделах производится посредством выпрямления согнутых ног врача или перемещения центра тяжести его тела (а значит, и всего подвижного комплекса «врач-пациент») с одной ноги на другую в направлении фиксирующе-направляющей руки против своей фиксирующе-ограничивающей руки.
2. В положении больного лежа, при проведении мануальных приемов на грудном, поясничном отделах, сакро-илиакальном сочленении, при тракции по оси шейного отдела, крупных суставов, для воздействия на цервико-торакальный переход, врачу - мануальному терапевту необходимо использовать смещение своего выпрямленного тела за пределы опоры ног, вперед, назад или в стороны, добиваясь свободного падения своего тела, а значит, и подвижной части комплекса «врач-пациент». В результате соответствующий позвоночный двигательный сегмент выступает как бы в роли препятствия, ограничивающего дальнейшее свободное падение.
Наиболее часто используют следующие приемы:
1. Техника использования силы мышц таза.
2. Техника свободного падения тела:
• каудо-дорзальное смещение тела;
• вентро-каудальное смещение;
• вентро-краниальное смещение.
3. Комбинация техники дорзо-каудального смещения центра тяжести и использования силы мышц таза.
4. Использование ротации туловища.
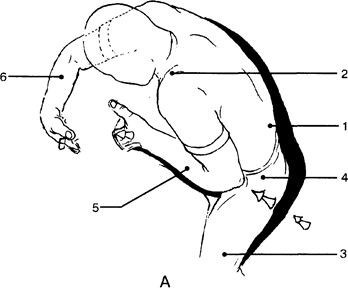
Рис. 1. Гигиена поз и движений врача с использованием силы мышц таза
Положение:
1 - поясничного отдела позвоночника; 2 - надплечий; 3 - ног; 4 - таза; 5 - предплечья фиксирующе-направляющей руки; 6 - предплечья фиксирующе-ограничиваюшей руки
Показание: при трехплоскостной манипуляции на шейном отделе позвоночника.
Врач использует следующую комбинацию движений (рис. 1):
1. Положение тела врача: врач стоит у головного конца кушетки несколько сбоку, стопы на уровне плеч, поясничный отдел позвоночника выпрямлен (1), надплечья опущены (2), ноги полусогнуты в суставах (3) (флексия, ротация, аддукция одной половины таза и экстензия, ротация, абдукция другой половины таза) (4) таким образом, чтобы обеспечить опору локтевому суставу фиксирующе-направляющей руки.
2. Предплечье фиксирующе-направляющей руки располагают вдоль оси совершаемого движения на сустав блокируемого позвоночного двигательного сегмента (ориентировочно ось проходит от плечевого сустава пациента к его носу). Для этого локтевой сустав должен быть отведен кнаружи (для выполнения латерального направления), опущен вниз (для выполнения краниального смещения (5)). Локтевой сустав упирается в область передне-верхней подвздошной ости врача с одноименной стороны.
3. Предплечье фиксирующе-ограничивающей руки расположено вдоль краниальной оси (ориентировочно вдоль шеи пациента).
4. Расположение фиксирующе-направляющей руки. Для этого необходимо учитывать:
а) для проведения толчка на левый сустав используется левая рука, для работы на правом суставе — правая рука;
б) для проведения вентро-краниального смещения необходимо расположить руку соответственно необходимому выполняемому движению. Так, для медиального смещения флексионных суставных блоков необходимо расположить руку в медио-вентро-краниальном направлении (рис. 2). Условно эту линию можно обозначить как линию, идущую от плечевого сустава пациента к его носу. Место контакта - дорзо-латеральная поверхность сустава.
Для вентро-кранио-латерального смещения (экстензионные суставные блоки) необходимо расположить руку в латеро-вентро-краниальном направлении. Условно эту линию движения можно обозначить как линию, идущую от шейно-грудного перехода к уху пациента (рис. 3).
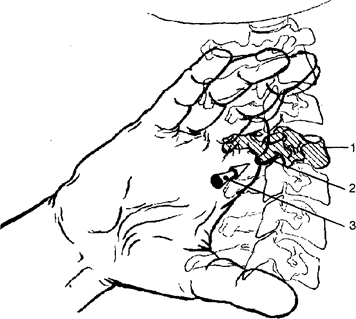
Рис. 2. Положение руки при снятии функционального блока в направлении флексии, латерофлексии вправо, ротации влево шейного позвоночного двигательного сегмента
1 - вышележащий позвонок блокированного позвоночного двигательного сегмента;
2 - положение кисти фиксирующе-направляющей руки;
3 - направление смещения позвонка
5. Расположение фиксирующее-ограничивающей руки. Для коррекции функционального блока в направлении флексии, латерофлексии вправо, ротации влево (рис. 3) линейное смещение в кранио-вентро-латеральном влево направлении (3), в то время как левая фиксирующе-ограничивающая рука (4) ограничивает распространение данного движения (5) в каудо-дорзо-латеральном вправо. Такое исходное положение фиксирующе-ограничивающей руки ограничивает распространение движения за пределы сустава с противоположной стороны позвоночного двигательного сегмента с функциональным блоком, способствуя реализации данного линейного смещения в пределах блокированных суставов. Это позволяет линейное трехплоскостное (кранио-вентро-латеральное) смещение блокированного сустава трансформировать в угловое движение (ротацию и латерофлексию) тела позвонка.
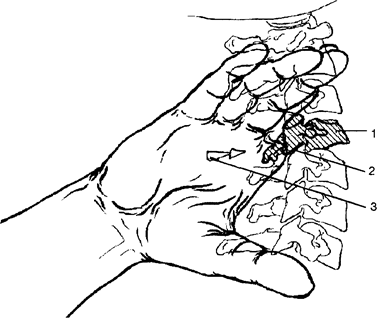
Рис. 3. Положение фиксирующе-направляющей руки шейного позвоночного двигательного сегмента в направлении экстензии, латерофлексии вправо, ротации влево
1 - вышележащий позвонок блокированного позвоночного двигательного сегмента;
2 - положение кисти фиксирующе-направляющей руки;
3 - направление смещения
6. Расположение пальцев рук (рис. 4). Пальцы фиксирующе-направляющей руки (2) фиксируют вышерасположенные позвонки. Ладонная поверхность головки 2-й пястной кости (3) смещает дорзо-латеральную поверхность правого сустава (указано стрелкой) вентро-кранио-медиально (соответственно направлению плоскости сустава). Пальцы фиксирующе-ограничивающей руки (4) фиксируют нижерасположенные позвонки, ограничивая распространение выполненного движения за пределы шейных позвонков. В результате «блокированный» позвонок «разворачивается» в руках врача.
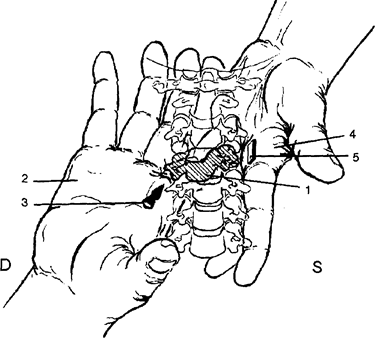
Рис. 4. Положение рук при снятии функционального блока шейного позвоночного двигательного сегмента
1 - вышележащий позвонок блокированного позвоночного двигательного сегмента;
2 - положение кисти фиксирующе-направляющей руки;
3 - направление смещения;
4 - положение кисти фиксирующе-ограничивающей руки;
5 - место фиксации
Проведение движения: техническая реализация такой разноплановости в движении рук возможна при проведении указанных линейных смещений в позвоночном двигательном сегменте посредством ротации и экстензии суставов ног врача. Это движение передается на таз. При этом одна половина таза совершает движение, так что передняя верхняя ость таза со стороны фиксирующе-направляющей руки смещается вентро-кранио-медиально. Это движение передается на локтевой сустав, предплечье, кисть и фалангу II пальца и далее на заднелатеральную поверхность сустава блокированного позвоночного двигательного сегмента пациента.
Ошибки выполнения
1. Руки врача двигаются по кругу так, что правая рука смещается краниально, а левая - каудально. В результате возникает латерофлексия шейного отдела позвоночника, левый суставной отросток смещается каудально, поэтому нет возможности провести вентро-краниальное смещение его суставной поверхности.
2. Врач не использует гигиену поз и движений и выполняет линейные смещения только руками, в результате этого руки совершают движения навстречу друг другу, оказывая медиальное смещение на суставные отростки позвонка. В результате этого позвонок совершает угловое движение вместо линейного
Показание: коррекция функциональных блоков в шейно-грудном переходе.
Исходное положение (рис. 5): врач слегка сгибает ноги в суставах, проводит экстензию таза до исчезновения поясничного лордоза. Фиксирующе-ограничивающая рука (1) фиксирует вышерасположенный позвонок блокированного позвоночного двигательного сегмента, оставаясь неподвижной. Тело врача (2) вместе с фиксирующе-направляющей рукой (3) смещается дорзо-каудо-латерально (направление указано стрелкой).
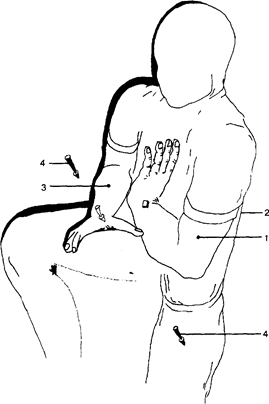
Рис. 5. Гигиена поз и движений врача с использованием техники каудо-дорзального смещения центра тяжести своего тела
1 - фиксирующе-ограничивающая рука;
2 - положение корпуса врача;
3 - положение фиксирующе-направляющей руки;
4 - направление смещения ПДС
Техника использования кранио-вентрального смещения центра тяжести тела врача
Показание: трехплоскостная мобилизация на шейно-грудном переходе.
Исходное положение (рис. 6): ноги в небольшой флексии, поясничный лордоз сглажен. Фиксирующе-ограничивающая рука (1) фиксирует нижерасположенный позвонок блокированного позвоночного двигательного сегмента, оставаясь неподвижной. Тело врача (2) вместе с фиксирующе-направляющей рукой (3) смещается вентро-кранио-латерально (указано стрелкой).
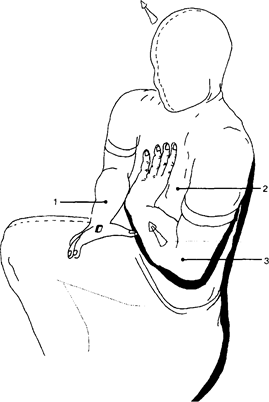
Рис. 6. Гигиена поз и движений врача с использованием техники кранио-вентрального смещения центра тяжести своего тела
1 - положение фиксируюше-ограничивающей руки;
2 - положение корпуса врача;
3 - положение фиксирующе-направляющей руки

Применение: функциональные блоки грудного отдела позвоночника подвздошно-крестцового сочленения.
Исходное положение (рис. 7): врач стоит как можно дальше от пациента, руки расположены на уровне блокированного сустава.
Движение: врач смещает центр тяжести своего тела вперед за счет использования силы «падения» своего тела. Манипуляционный толчок в вентральном направлении осуществляется как «остановка падения» тела врача.
Рис. 7. Гигиена поз и движений врача с использованием техники вентро-каудального смещения центра тяжести своего тела
Дата добавления: 2018-02-28; просмотров: 381; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
