ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ОПУХОЛЕЙ МОЛОЧНЫХ ЖЕЛЕЗ
ОНКОЛОГИЧЕСКАЯ ХИРУРГИЯ
ПРИНЦИПЫ ОНКОЛОГИЧЕСКОЙ ХИРУРГИИ
Хирургия уже давно играет ключевую роль в диагностике и лечении неопластических заболеваний у домашних животных всех видов. Развитие методов диагностической визуализации, совершенствование хирургического инструментария, разработка нехирургических методов лечения вовсе не умаляют значения хирургии в лечении рака, а лишь подчеркивают все возрастающую ее роль. Для ветеринарного врача онкологическая хирургия играет более важную роль, чем для медицинского онколога, из-за ограниченных возможностей использования других методов лечения, например лучевой терапии.
Спектр онкологической хирургии широк и выглядит так: методы биопсии; профилактическая хирургия; эксцизионная хирургия; циторедуктивная хирургия; паллиативная хирургия.
Очень важно, чтобы роль каждой хирургической процедуры была четко определена еще до ее проведения. Это позволит подготовиться к любым неожиданностям во время операции, и ей не помешают неправильная оценка распространения опухоли или нехватка хирургических инструментов. Концепция «давайте разрежем, а потом решим, что можем удалить» не соответствует современным требованиям онкологической хирургии.
Помните! В онкологической хирургии редко бывает возможность для повторной операции.
БИОПСИЯ ОПУХОЛИ
При лечении всех опухолей для прогноза и назначения соответствующего лечения необходима гистологическая диагностика. Хотя из этого правила и есть исключения, но обычно для выбора лечения нужно получить образцы ткани для диагностики.
|
|
|
При биопсии всех видов следует соблюдать следующие правила:
· биопсия не должна подвергать животное риску или вызывать изменения в последующем лечении (уточняющая эксцизия), поэтому место биопсии следует располагать в возможном хирургическом поле так, чтобы последующий биопсийный материал был получен во время операции;
· биопсия не должна создавать риск последующей диссеминации опухоли. Анатомические плоскости не должны быть нарушены или загрязнены опухолевыми клетками как во время операции, так и в момент последующего образования гематом и сером. Если нужно выполнить несколько биопсий в разных местах, при каждой процедуре следует пользоваться новыми инструментами;
· при инцизионной и эксцизионной биопсии следует проводить адекватное выделение опухоли, чтобы не допустить ее разрыва и вовлечения в процесс соседних анатомических структур;
· несмотря на то, что при биопсии может произойти местная диссеминация опухоли, развитие отдаленных метастазов из-за «отсева» опухолевых клеток при биопсии случается крайне редко. Исключением может быть биопсия опухолей, расположенных в полостях тела (в грудной клетке, брюшной полости); здесь нужна крайняя осторожность, чтобы не допустить фрагментации опухоли.
|
|
|
ВИДЫ ОНКОЛОГИЧЕСКОЙ ХИРУРГИИ
Профилактическая хирургия. Профилактическая онкологическая хирургическая операция направлена на снижение ожидаемого распространения опухолей определенного типа и частоты рецидивов опухолевого заболевания после лечения.
Хотя в ветеринарии это направление онкологической хирургии еще не так развито, как в медицине (например, раннее профилактическое лечение предопухолевых заболеваний с целью профилактики карциномы шейки матки), но тем не менее в ветеринарной практике профилактическая хирургия широко применяется и имеет важное значение при ряде онкологических заболеваний у мелких животных, таких, как:
ü опухоли молочных желез у сук. Считается, что овариоэктомия у нестерилизованных сук в препубертатном возрасте снижает возможность развития опухолей молочных желез на 1 %. Это защитное действие в большой степени снижается, если овариоэктомия была проведена после первой течки или в 2 года. Несмотря на то что более половины всех опухолей молочных желез обусловлено эстрогенами и считается, что их рост зависит от выработки гормонов, польза проведения овариоэктомии одновременно с мастэктомией еще не доказана;
|
|
|
ü доброкачественные опухоли влагалища у сук. Овариоэктомия также предотвращает развитие и рецидивы доброкачественных опухолей влагалища у сук. Эту процедуру следует считать частью общего хирургического лечения этих опухолей вместе с местной эксцизией;
ü опухоли яичек у кобелей. Опухоли значительно чаще развиваются в неопустившихся в мошонку яичках. Наиболее распространенными опухолями в крипторхидных яичках являются опухоль из клеток Сертоли, семинома. Считается, что орхидэктомия или хирургическое перемещение яичек в мошонку служат профилактикой развития этих опухолей. Из-за высокой наследуемости крипторхизма у мелких животных приемлемо только первое;
ü дермальная плоскоклеточная карцинома у кошек. Развитие плоскоклеточной карциномы в непигментированных областях кожи (на ушах, на мочке носа и лицевой области) связано с облучением ультрафиолетовыми (солнечными) лучами. Во многих случаях это предрасполагает к развитию предопухолевых нарушений. Удаление предопухолевых нарушений и любых чувствительных непигментированных участков (полная резекция ушной раковины и вертикального слухового прохода, ампутация мочки носа) часто успешно ограничивает развитие более серьезных заболеваний;
|
|
|
ü колоректальные опухоли у кобелей. Есть основания полагать, что, как и у людей, некоторые полиповидные образования в прямой кишке у собак могут претерпевать злокачественную трансформацию в карциноматозную форму. Ранняя местная эксцизия этих нарушений может стать профилактикой рака прямой кишки.
Эксцизионная хирургия. Применяется как единственный метод лечения некоторых неопластических заболеваний. Во многих случаях онкологических заболеваний эксцизионного хирургического вмешательства оказывается достаточно для «местного излечения». В подобных случаях считается, что при операции можно удалить все потенциально клоногенные опухолевые клетки. И действительно, вполне вероятно, что собственные защитные иммунные механизмы справятся с оставшимися в хирургической ране злокачественными клетками.
Эксцизионная хирургия широко практикуется в ветеринарной онкологии; она распадается на две стадии: а) эксцизия опухоли (удаление); б) реконструкция операционной раны. Хирург должен чётко осознавать это деление на стадии и быть морально готовым к двум различным хирургическим операциям.
Рассечение и хирургическое выделение. Свободный доступ к рассекаемому месту необходим для создания адекватных хирургических границ и для того, чтобы избежать фрагментации опухоли во время ненужных манипуляций с тканями. Все рубцы после биопсии или предыдущих попыток удалить опухоль следует считать содержащими опухолевые клетки, поэтому они должны быть не просто удалены, но у них должны быть такие же хирургические границы, как и у основного тела опухоли.
Хирургическая граница. Для успеха единичного хирургического удаления всех опухолевых клеток нужно отсечь и часть окружающих опухоль здоровых тканей, т. е. выбрать правильные хирургические границы иссечения. В нормальную ткань, непосредственно окружающую злокачественную опухоль, часто инфильтруются неопластические клетки. Вероятность такой местной инфильтрации определяется гистологическим типом и градацией опухоли. Другими словами, чем больше вероятность местной инфильтрации, тем шире должны быть хирургические границы эксцизии.
Неправильное определение хирургических границ может иметь очень тяжелые последствия.
Помните! От правильного предоперационного определения хирур гических границ зависит успех полной эксцизии. Применяют три типа хирургических границ.
Местная эксцизия. Удаление опухоли через ее естественную капсулу, в ее непосредственных границах, или включая минимум непосредственно примыкающей к ней ткани, что и дает название «простая», или «местная», эксцизия.
Показания: доброкачественные опухоли, которые не проявляют тенденции к местной инфильтрации (липома, гистиоцитома, аденома сальных желез, аденома щитовидной железы).
Противопоказания: инвазивные доброкачественные опухоли, все злокачественные опухоли.
Несмотря на то что во время местной эксцизии удаляется немного окружающей ткани, есть ряд ситуаций, когда крайне нежелательно удалять соседнюю ткань, так как она имеет важное значение для организма. Сохранение паращитовидной железы при тиреоидэктомии доброкачественной аденомы путем внутрикапсулярного разреза или разрез опухолей ЦНС лазером — вот два примера этих исключений.
Широкая местная эксцизия — удаление опухоли вместе с большим количеством окружающей ткани. Этот тип эксцизии приемлем для злокачественных опухолей с ограниченной потенциальной инфильтрацией в соседние ткани.
Показания: доброкачественные опухоли с местной инфильтрацией (инфильтрирующая липома); злокачественные опухоли с ограниченной инфильтрацией (хорошо дифференцированная плоскоклеточная карцинома).
Противопоказания: злокачественные опухоли с потенциальной инфильтрацией.
Определять хирургические границы следует в каждом индивидуальном случае. Границы должны устанавливаться на основании диагностики поведения опухоли «данного гистологического типа» и изменяться в соответствии с любой новой информацией относительно градации опухоли. Например, при хорошо дифференцированной дермальной плоскоклеточной карциноме границы должны отступать от опухоли примерно на 1 см со всех сторон, а при тучноклеточной опухоли промежуточной градации, включающей кожу, — на 3—5 см. Анатомия также влияет на выбор хирургических границ, но она не является определяющим фактором.
Радикальная местная эксцизия — эксцизия «одним блоком»: удаление опухоли вместе с окружающей тканью, когда хирургические границы распространяются на соседние фасциальные плоскости, которые не нарушены ростом опухолевой ткани. Этот тип иссечения подходит для тех опухолей, рост которых харастеризуется быстрым радиальным распространением, вызывающим сжатие тканей. Так называемая «тканевая псевдокапсула» наполнена неопластическими клетками, поэтому удаление опухоли в ее границах приводит к неизбежным местным рецидивам. Такой характер роста свойствен саркомам, которые чаще распространяются вдоль, а не поперек фасций. Это диктует необходимость удаления целых анатомических блоков, вовлеченных в опухолевый процесс, а не просто создание широких границ из окружающей ткани.
Показания: злокачественные опухоли со значительной потенциальной инфильтрацией в окружающие ткани.
Радикальная местная эксцизия проводится тремя методами:
ü эксцизия одним блоком — удаление опухоли вместе с окружающим ее анатомическим блоком так, чтобы все окружающие опухоль фасции не были нарушены ростом неопластических клеток. Все кровеносные сосуды, нервы, лимфатические узлы, лежащие внутри блока, подлежат удалению. Там, где возможно, следует удалить большие площади кожи. Этот метод применяют при оперировании опухолей конечностей, где группы мышц собраны в блоки, удаление которых не повлечет потери подвижности конечности;
ü эксцизия групп мышц. Применяется для мелких опухолей брюшка мышц, где фасциальные капсулы не нарушены или нарушены с наружной стороны. Эти опухоли удаляют иссечением нетронутой мышечно-сухожильной структуры вместе со связанными с нею кровеносными сосудами и нервами;
ü ампутация. Показана:
· при больших опухолях, когда эксцизия группы мышц или блока неприменима;
· при суперрадикальной эксцизии, когда требуется удалить сустав;
· при рецидивах опухолей, когда анатомические блоки уже нарушены предыдущей операцией так, что невозможно распознать естественные фасциальные плоскости;
· при иссечении, которое может сильно нарушить функции конечности.
Региональные лимфатические узлы. Вопрос об обычном удалении региональных лимфоузлов, а именно профилактическое иссечение микрометастазов, является спорным. Их отсутствие может нарушить местные защитные механизмы в послеоперационный период, т. е. в то время, когда удалено только небольшое количество клоногенных неопластических клеток. Вообще существует мало оправданий полного удаления лимфатических узлов, их удаляют в следующих ситуациях:
если гистологически доказано, что узлы содержат опухолевые клетки;
если во время - операции узлы выглядят аномально увеличенными когда хирургические границы диктуют необходимость их удаления (часть удаляемого блока).
Окклюзия кровеносных сосудов. Временная окклюзия кровеносных сосудов, питающих опухоль, во время ее удаления необходима, чтобы избежать гематогенного рассеивания опухолевых клеток. При фрагментации опухоли кровяной приток к ней должен быть минимальным. В некоторых ситуациях это достигается легко (например, окклюзия почечных сосудов во время нефрэктомии), но польза этого приема еще не доказана.
Уменьшение загрязнения операционного поля опухолевыми клет ками. Хирургические инструменты и материалы, используемые во время удаления опухоли, когда проводят непосредственные манипуляции с опухолевой тканью, могут стать источником повторного загрязнения раны неопластическими клетками. Есть хорошее правило, заменять инструменты, когда операция переходит в фазу реконструкции раны. Считается, что лаваж раны также снижает ее загрязненность опухолевыми клетками. Однако ценность этого метода не подтверждена. Есть мнение, что он способствует распространению неопластических клеток вокруг раны и препятствует нормальному протеканию естественных фагоцитарных процессов в тканях.
Минимизация раневых осложнений. Пока неясно, какова роль клеточных защитных механизмов в удалении остаточных опухолевых клеток из хирургической раны, тем более нужно приложить максимум усилий, чтобы снизить возможность раневых осложнений. Развитие гематом, сером и сепсиса может замедлить исцеление раны и снизить местную жизнеспособность тканей. Предоперационное назначение антибиотиков продолжительного действия, гемостаз, закрытие потенциально мертвого пространства и адекватные системы дренажа помогают сократить эти проблемы.
Реконструкция ран. Удаление опухолей вместе с кожей и соседними тканями может приводить к большим дефектам. Для реконструкции подобных иссечений нужны определенные решения о более эффективных мерах. Без сомнения, отсутствие предоперационного плана реконструкции раны будет затруднять принятие решений о степени удаления опухоли, потому что, как уже было сказано, эффективное удаление опухоли состоит из двух этапов — собственно удаления опухоли и реконструкции раны.
Помните! Эксцизия опухоли часто сопряжена с риском из-за не знания, как реконструировать послеоперационную рану.
Полный обзор всех реконструктивных онкологических методов выходит за границы этой главы, но примеры некоторых простых методов кожного закрытия раны помогут хирургам применять более продвинутые меры удаления опухолей. Для преодоления дефицита кожи используют следующие приемы: заживление раны первичным натяжением;
заживление раны вторичным натяжением;
закрытие дефекта лоскутом на ножке;
закрытие раны свободным трансплантантом.
Заживление раны первичным натяжением происходит после соединения краев раны во время операции, обычно без создания скользящих лоскутов для закрытия дефицита кожи. Небольшой дефицит кожи закрывают простым, или прямым, сопоставлением краев раны. Кожу со стороны сопоставляемых концов слегка подрезают, чтобы увеличить ее подвижность. В стратегических точках для снижения натяжения на линии шва накладывают подкожные «шагающие» швы. Закрытие раны в этом случае может привести к образованию складок лишней кожи, или «собачьих ушей», с каждой стороны разреза, которые нужно удалить с целью создания косметического закрытия. Разрез веретенообразной формы предотвращает образование этих складок и позволяет добиться косметического шва путем простого сопоставления краев кожи.
Там, где удаление лишней кожи для создания косметического шва противопоказано, применяются многочисленные методы создания скользящих лоскутов кожи для заживления раны первичным натяжением. Создание V-образных лоскутов с каждой стороны дефицита кожи, которые затем совмещаются для закрытия раны, называется комбинированной V-реконструкцией и является наиболее простым примером такого метода. В реконструкции «колесо» используют радиальные разрезы вокруг раны для создания четырех лоскутов, которые стягивают вместе и закрывают рану. Ни один из этих методов не создает наплывов кожи, поэтому о них следует помнить и применять в случае образования складок вокруг раны.
Также может возникать проблема при закрытии раны на дистальной части конечности: здесь слишком мало кожи, поэтому нет возможности для ее подрезания и закрытия раны простым сопоставлением. Метод создания скальпелем нескольких отверстий в коже вокруг раны на всю глубину называют сетчатым методом, он позволяет растянуть кожу перед прямым сопоставлением краев раны. Отверстия быстро заживают вторичным натяжением благодаря контрактуре и эпителизации, и часто уже затягиваются ко времени снятия швов с основной раны.
Заживление раны вторичным натяжением представляет собой комбинацию естественных процессов контрактуры и эпителизации без соединения краев раны.
Методы с соединением и без соединения краев ран в основном показаны для заживления загрязненных и травматических ран, когда раннее закрытие может привести к сепсису. Их роль в онкологической хирургии ограничена, но они применяются, когда реконструкция раны невозможна из-за отсутствия кожи. В таких ситуациях лучше позволить ране закрыться вторичным натяжением, чем произвести неполную эксцизию опухоли.
Закрытие раны лоскутом на ножке предполагает создание рядом с раной скользящего лоскута на ножке. Этот метод закрытия имеет множество приложений в онкологической хирургии. Кожные лоскуты включают все слои кожи (эпидермис, дерму и гиподермис), они остаются прикрепленными к коже, чтобы сохранить кровоснабжение в подкожном сплетении через основание ножки. Кожные лоскуты следует отрезать ниже уровня подкожных мышц, чтобы не повредить подкожное сплетение.
Примером обычных лоскутов на ножке является перемещаемый лоскут, имеющий прямоугольную форму, его название указывает, что его передвигают для закрытия раны. С каждой стороны ножки удаляют небольшие треугольные участки, чтобы избежать кожных складок. Без сомнения, использование перемещаемого лоскута является простейшим, но в то же время очень продуктивным методом онкологической реконструкции.
Вращающийся лоскут создают единым круговым разрезом, который отделяет квадрант кожи и дает возможность вращать его по оси, чтобы закрыть рану в соседнем квадранте. Размер лоскута определяют, исходя из того, что длина дугового разреза должна быть в 4 раза больше ширины раны, которую следует закрыть.
Переносной лоскут создают практически так же, как перемещаемый, но его передвигают латерально, чтобы закрыть рану, как в случае вращающегося лоскута.
Последние разработки методов лоскутов на ножке включают использование ножек с одной подкожной артерией и веной вместо диффузии через подкожное сплетение. Такие осевые, или полнослойные, лоскуты на сосудистой ножке можно практически полностью отделить от окружающей кожи, и в то же время оставить нетронутым их кровоснабжение. У этой методики есть два несомненных преимущества. Во-первых, такой лоскут можно мобилизовать гораздо дальше, чем обычный лоскут с кровоснабжением через ножку. Во-вторых, сам лоскут более подвижен из-за малого прикрепления к коже.
Свободный кожный лоскут играет ограниченную, но очень важную роль в онкологической хирургии. Раны на туловище, голове и шее можно закрыть различными лоскутами на ножке, но раны на дистальной части конечностей невозможно закрыть подобным способом из-за отсутствия кожи. В таких случаях используют свободные кожные лоскуты.
Кожу можно брать по всей толщине (полнослойный лоскут) или частично (неполнослойный, расщепленный лоскут). Но поскольку последний взять труднее и обходится это дороже, а косметический результат как в донорском, так и в реципиентном месте хуже, для мелких животных берут полнослойные свободные лоскуты. Применяют сетчатые и целые лоскуты кожи, а также небольшие лоскуты, полученные во время биопсии или в виде тонких полосок шириной 0,5 см. Наиболее широкое применение находят полнослойные сетчатые лоскуты. Использование сетчатых лоскутов улучшает дренирование из нижележащих слоев и позволяет закрыть большие области, хотя они и не очень привлекательны в косметическом смысле.
Циторедуктивная хирургия. При лечении большинства опухолей в основном выбирают полную эксцизию, но есть ряд ситуаций, когда она невозможна:
в случаях, когда полная эксцизия предполагает удаление жизненно важной структуры, например, опухоли захватывают ЦНС, мочевой пузырь или околоносовые пазухи;
когда возобновившийся рост опухоли после неудачной эксцизии делает повторную попытку ее удаления крайне затруднительной;
при определенных типах опухолей (особенно саркоме) очень высока скорость возникновения местных рецидивов даже после агрессивной хирургии. В таких случаях обычно выполняют неполную либо циторедуктивную эксцизию.
В указанных ситуациях основной массив опухоли удаляют путем эксцизии, а оставшиеся опухолевые клетки стерилизуют при помощи дополнительной, или адъювантной, терапии. Необходимость ее в дополнение к хирургической операции вовсе не предполагает, что исцеление невозможно. Такой комбинированный подход дает больше гарантий излечения и желателен в некоторых случаях (например, при многоцелевом лечении сарком). Таким образом, циторедуктивная хирургия используется для повышения эффективности других методов лечения, таких, как химиотерапия, облучение или гипертермия, потому что она снижает количество злокачественных клеток. И химиотерапия, и облучение наиболее эффективны для полной стерилизации малого количества злокачественных клеток. Количественная эффективность гипертермии пока не выяснена.
Очень важно рассмотреть последовательность включения цито-редуктивной хирургии в общий курс лечения.
Послеоперационная адъювантная терапия. Циторедуктивную хирургию следует выполнять перед химиотерапией и облучением, поскольку, как уже упоминалось, эти методы особенно эффективны для стерилизации малого количества неопластических клеток.
Адъювантная терапия во время хирургической операции. Облучение можно использовать во время операции для лечения опухолей, тесно связанных со структурами, которые могут быть необратимо повреждены облучением (например, при карциноме мочевого пузыря).
Предоперационная адъювантная терапия. Применение химиотерапии и облучения до операции иногда используют для уменьшения объема опухоли и упрощения эксцизии, которая должна быть полной, а не циторедуктивной, потому что в данном случае необходимо удалить все неопластические клетки без применения последующей адъювантной терапии.
Таким образом, циторедуктивную хирургию применяют на практике вместе с другими методами лечения опухолей. Неудачи комбинированных методов лечения связаны с неполным удалением опухолей, что неизбежно приведет к рецидивам.
Паллиативная хирургия. Хирургические операции могут рассматриваться и как паллиативные, когда речь идет о поддержании или улучшении качества жизни животного без улучшения прогноза.
Наши представления о злокачественных опухолях не позволяют оставлять без лечения животных в безнадежных случаях. Онколог должен четко распознавать случаи, когда животное может жить полноценной жизнью, несмотря на неизлечимую болезнь. Для таких ситуаций существует ряд сравнительно простых хирургических процедур, которые могут улучшить качество жизни пациента, несмотря на неблагоприятный прогноз. Распространенным примером такой ситуации является удаление больших изъязвленных карцином молочных желез, вызывающих системное заболевание, первичной костной опухоли, вызывающей хромоту; иссечение нижней челюсти для удаления злокачественной меланомы полости рта, вызывающей дисфагию.
Помните! Основным аргументом для использования паллиатив ной хирургии является качество жизни, которое может улучшить это вмешательство, а не ее продолжительность.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ОПУХОЛЕЙ МОЛОЧНЫХ ЖЕЛЕЗ
Особенности роста опухолей молочных желез. Существует множество моделей роста опухолей молочных желез. Некоторые (локальные, хорошо инкапсулированные) растут только локализованно, другие инфильтруют окружающие ткани как на микро-, так и на макроуровне. Метастазы могут распространяться как через кровь и/или лимфу, так и путем прямой инфильтрации. Чаще всего опухоль распространяется в соседние лимфоузлы через лимфу, гематогенное же распространение встречается реже. Обструкция кожных лимфатических каналов может вызывать изъязвление.
Без сомнения, наиболее агрессивной формой опухолей молочных желез является анапластическая карцинома, которая сопровождается сильным воспалением. Частое распространение этой опухоли через срединную линию происходит вместе с ретроградным метастазированием вниз, в дермальные лимфатические коллекторы медиальной стороны бедра.
Клинические признаки. Клиническими проявлениями опухолей молочных желез могут быть как поражение единичных желез, так и множественное поражение одной или обеих их линий. Несмотря на то что у сук имеется пять пар молочных желез, большинство опухолей развивается на двух каудальных парах желез. У кошек они развиваются на краниальных железах. Клиническое течение болезни может быть как продолжительным, так и быстрым. Во многом это зависит от того, когда владелец замечает опухоль и обращается к ветеринарному врачу. Большинство опухолей молочных желез обнаруживают случайно во время осмотра, проводимого по другим причинам. Клиническая же картина карциномы молочных желез бывает очень яркой. Эти опухоли представляют собой большие воспаленные массы, которые причиняют сильные страдания. В большинстве случаев их поверхность покрыта язвами и кровоточит. Эти опухоли часто путают с под острым маститом.
Основные прогностические и клинические признаки карциномы: прикрепление к покрывающей их коже, к нижележащей фасции; язвы на глубину всей кожи; местная диссеминация.
Метастазы, как правило, распространяются по лимфатической системе, но бывает и гематогенным путем. Часто встречаются метастазы в легкие, на которые сразу обращают внимание, хотя они и не вызывают клинических симптомов, пока не достигнут значительного размера. Также часто отмечается распространение в регионарные и связанные с ними более глубокие лимфатические узлы, например паховые. Нужно учитывать и более удаленные места — кожу, глаза и нервную систему. Особого внимания заслуживает распространение опухоли в кости, потому что на это обращают внимание только на поздних стадиях болезни, когда приходится делать рентгенографию скелета.
Идентификация. При идентификации типов опухолей молочных желез и их анатомического распространения необходима гистологическая диагностика. Ткани для анализа получают путем инцизионной или эксцизионной биопсии. В большинстве случаев применяют последнюю, потому что основное лечение опухолей молочных желез — хирургическое удаление.
При оценке распространения опухолей необходимы рентгенограммы грудной клетки и брюшной полости, соответствующее, обследование дренирующих лимфатических узлов и других уплотнений в коже и других тканях.
Из подозрительных уплотнений берут аспираты, чтобы исключить доброкачественное кистозное заболевание, а для исключения воспалительного фиброза и других труднодоступных диффузных заболеваний может потребоваться инцизионная биопсия.
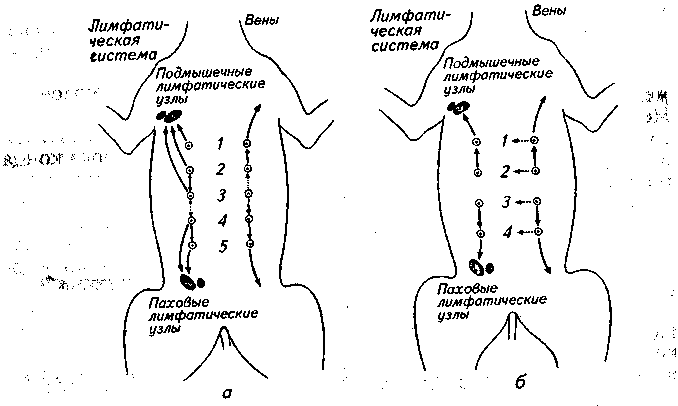
Лечение. Основное лечение — хирургическое вмешательство. (Хирургическая анатомия молочных желез собак представлена на рис. 104, а, а кошек — на рис. 104, б). Для выбора хирургических границ требуется учитывать размер, изъязвление, прикрепление к брюшной стенке, подвижность покрывающей кожи, свидетельство распространения опухоли через кожные лимфатические каналы и вовлечение лимфатических узлов. Хирургические границы остаются спорным вопросом по двум причинам. Нужно ли удалять значительное количество ткани, если опухоль кажется доброкачественной? Есть ли риск, что опухолевая ткань окажется за слишком малыми хирургическими границами? Пока нет значительных клинических данных в пользу эффективности того или иного подхода. Но радикальная хирургическая операция не является определяющим фактором в лечении данного заболевания. Основными для сук являются следующие хирургические операции:
Нодулэктомия —простое удаление маленького узлового уплотнения в молочной железе. Обычно применяют для удаления плотных опухолей диаметром менее 0,5 см. В основном эта процедура рассматривается как биопсия.
Мастэктомия — удаление одной железы из линии. Проводят при подтверждении доброкачественности опухоли.
Частичная, или регионарная, мастэктомия. Железы связаны друг с другом венами и лимфатическими каналами, поэтому их удаляют в следующем порядке (см. рис. 104):
опухоль в первой железе — удаляют первую и вторую железы;
опухоль во второй железе — первую—третью;
опухоль в третьей железе — первую—третью или первую—пятую;
опухоль в четвертой или пятой железах — удаляют эти железы.
 Односторонняя мастэктомия— удаление молочных желез одной линии. Показана при опухолях в нескольких или во всех молочных железах линии. С технической точки зрения это простая операция, которая чаще заключается в удалении всей поаженной ткани через один разрез, а не в серии отдельных мастэк-томий.
Односторонняя мастэктомия— удаление молочных желез одной линии. Показана при опухолях в нескольких или во всех молочных железах линии. С технической точки зрения это простая операция, которая чаще заключается в удалении всей поаженной ткани через один разрез, а не в серии отдельных мастэк-томий.
Рис. Схема операции при мастэктомии: а — у собаки; б— у кошки
Двухсторонняя мастэктомия —удаление молочных желез обеих линий при множественных опухолях с обеих сторон. Не рекомендуется из-за затрудненного закрытия хирургической раны. Существуют методы удаления ткани с краниального конца разреза через грудину. Вначале удаляют более пораженную линию, а через 3—4 нед — вторую. При вовлечении нижележащих мышц или фасций их следует удалить во время операции, какой бы метод ни использовался. В таких ситуациях рекомендуется радикальная односторонняя мастэктомия.
У кошек хирургическое лечение опухолей молочных желез играет важную роль. Для успешного предотвращения местных рецидивов применяют радикальную одностороннюю мастэктомию. Поскольку для кошек размер опухоли — основной прогностический фактор, то наиболее успешным будет радикальное хирургическое вмешательство.
Удаление лимфатических узлов. Поверхностные паховые лимфатические узлы удаляют вместе с пятой молочной железой, так как они лежат в одной с ней жировой ткани, а подмышечные лимфатические узлы экстернируют только в том случае, когда они увеличены или есть цитологические доказательства присутствия в них метастазов.
Дата добавления: 2022-11-11; просмотров: 60; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
