Классификация антиангинальных средств
Лекционное занятие» 9 (19)
Тема «Лекарственные средства, влияющие на коронарное кровообращение. Диуретические средства»
Мотивация к изучению темы.
По данным ВОЗ сердечно-сосудистые заболевания являются основной причиной смерти во всем мире: в 2004 г. от этой патологии умерли 17,1 млн человек, в 2016 году от ССЗ умерло 17,9 миллиона человек, что составило 31% всех случаев смерти в мире, а в 2030 г. такой показатель может составить 23,6 млн. Неутешительная статистика является стимулом начать борьбу с атеросклерозом, артериальной гипертензией, ишемической болезнью сердца, среди грозных осложнений которых — инсульт и инфаркт миокарда. Эти проблемы весьма актуальны для людей пожилого возраста: они традиционно чаще обращают внимание на состояние здоровья, когда сердце пошаливает, а давление скачет.
Место диуретиков в клинике внутренних болезней трудно переоценить. Они находят широкое применение в лечении больных с артериальной гипертензией (АГ) как при плановой терапии (составляя один из классов антигипертензивных препаратов первой линии), так и при экстренных/неотложных ситуациях (гипертензивных кризах). Диуретики используются в качестве базисного класса лекарственных средств в лечении больных с хронической сердечной недостаточностью (ХСН), они также применяются при различных вариантах декомпенсации ХСН (в том числе при кардиальной астме, отеке легких). Активное применение диуретики находят у больных с асцитом при циррозе печени, при нефротическом синдроме, у больных с острой и хронической почечной недостаточностью (ХПН).
|
|
|
Для будущих медработников важны знания по данной теме, так как вы должны быть подготовлены к оказанию медпомощи пациентам с заболеваниями сердечно – сосудистой системы, а, значит, студентам необходимо запомнить те основные классы лекарственных средств, которые широко используются при ишемической болезни сердца, остром коронарном синдроме (остром инфаркте миокарда) и другой патологии.
II . Цели занятия.
Учебные. Знать:
- классификацию и характеристику средств, влияющих на коронарное кровообращение и диуретиков;
- показания к применению, побочные эффектыдиуретиков, органических нитратов и других фармакологических групп;
- рекомендации по правильному применению назначенных ЛС в зависимости от лекарственных форм;
- проводить профилактику побочных эффектов;
- мероприятия по оказанию неотложной помощи при явлениях коронарной недостаточности, острых отравлениях и других неотложных состояниях.
C пособствовать формированию соответствующих профессиональных и общих компетенций:
|
|
|
ОК 1. Понимать сущность и социальную значимость своей будущей профессии, проявлять к ней устойчивый интерес.
ОК 7. Брать на себя ответственность за работу членов команды (подчиненных), за результат выполнения заданий.
ОК 8. Самостоятельно определять задачи профессионального и личностного развития, заниматься самообразованием, осознанно планировать и осуществлять повышение квалификации.
ПК 2.1. Представлять информацию в понятном для пациента виде, объяснять ему суть вмешательств.
ПК 2.2. Осуществлять лечебно-диагностические вмешательства, взаимодействуя с участниками лечебного процесса.
ПК 2.4. Применять медикаментозные средства в соответствии с правилами их использования.
Воспитательные:
- содействовать формированию познавательного интереса к предмету, к выбранной профессии;
- формировать у студентов чувство ответственности за жизнь и здоровье пациента.
Развивающие цели:
- способствовать развитию у студентов понимания сущности и социальной значимости своей будущей профессии, устойчивого интереса к ней;
- развивать творческое мышление, профессиональную речь, познавательную деятельность студентов;
- развивать логическое и клиническое мышление
|
|
|
- развивать умение анализировать и сравнивать;
- развивать умение использовать полученные знания на других дисциплинах.
Список литературы.
Основные источники:
1. Нековаль И.В., Казанюк Т.В. Фармакология. - 3-е изд., перераб. и доп. - К.: ВСВ «Медицина», 2011. – 520 с.
2. Федюкович Н. И. Фармакология: учебник [Текст] / Н. И. Федюкович, Э. Д. Рубан. - Изд. 10-е, испр. и доп. – Ростов-н/Д: Феникс, 2013. – 700 с.
3. Крыжановский С.А. Фармакология. В 2 т.: учебник для студ. сред. проф. учебн.заведений/ С.А.Крыжановский. – М.: Издательский центр «Академия», 2007. – 848 с.
Дополнительные источники:
1. Майский В. В. Фармакология с общей рецептурой : учеб. [Текст] / В. В. Майский, Р. Н. Аляутдин. - 3-е изд., доп. и перераб. - М. : ГЭОТАР-Медиа, 2011. - 238 с.
2. Харкевич Д. А. Фармакология с общей рецептурой : учебник [Текст] / Д. А. Харкевич. - 3-е изд., испр. и доп. - М. : ГЭОТАР-Медиа, 2012. - 459 с.
3. Кузнецова Н. В. Клиническая фармакология: учеб. [Текст] / Н. В. Кузнецова. – М. : ГЭОТАР-Медиа, 2012. – 271 с.
Интернет – ресурсы:
1. Интернет – портал взаимодействие лекарственных препаратов [Электронный ресурс] // http://www.pharmacological.ru/vzaimodejstvie_ls/
2. Интернет – портал энциклопедия лекарств [Электронный ресурс] //
http://www.rlsnet.ru.
|
|
|
Электронный учебник. Федюкович, Н. И. Фармакология : учебник / Федюкович Н. И. , Рубан Э. Д. - Ростов н/Д : Феникс, 2020. - 703 с. (Среднее медицинское образование) - ISBN 978-5-222-35174-1. - Текст : электронный // ЭБС "Консультант студента" : [сайт]. - URL : https://www.studentlibrary.ru/book/ISBN9785222351741.html (дата обращения: 11.02.2022).
План лекции «Лекарственные средства, влияющие на коронарное кровообращение. Диуретические средства»
І. Антиангинальные средства, классификация.
ІІ. Характеристика отдельных групп антиангинальных средств.
ІІІ. Принципы лечения острого инфаркта миокарда .
ІV. Классификация диуретиков, механизм действия, показания к применению, побочные эффекты основных групп мочегонных средств.
Текст лекции «Лекарственные средства, влияющие на коронарное кровообращение. Диуретические средства»
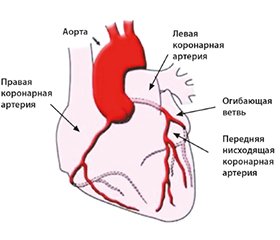
І. Патологические состояния, вызванные недостаточностью коронарного кровотока, объединяют термином ишемическая болезнь сердца (ИБС). В развитых странах ИБС является главной причиной смерти в зрелом возрасте.
Основой патогенеза ИБС является несоответствие между потребностью миокарда в кислороде и возможностью коронарных сосудов обеспечить эту потребность.
Наиболее часто встречающейся клинической формой ИБС является стенокардия или грудная жаба (angina pectoris). Термин предложил в 1772 году Геберден для характеристики синдрома «чувства стеснения в груди и тревоги».
Стенокардия - приступообразно возникающая давящая или сжимающая боль в области сердца или за грудиной с иррадиацией в руки, шею, нижнюю челюсть, спину, эпигастрий, длящаяся 5-10 мин, купирующаяся нитроглицерином.
Атеросклеротическое поражение коронарных сосудов (>90% случаев)
Лекарственная терапия стенокардии является комплексной. Основу лечения составляют антиангинальные средства, необходимы также антиагреганты, гиполипидемические и метаболические средства.
На сегодняшней лекции рассмотрим антиангинальные средства Терапевтическое действие их основано на уменьшении потребности сердца в кислороде и улучшении коронарного кровообращения. Поскольку у подавляющего большинства больных стенокардией коронарные сосуды склерозированы и мало способны к расширению, основной упор в лечении необходимо делать на снижение потребности миокарда в О2. Кислородный запрос миокарда можно уменьшать путем снижения частоты, силы сердечных сокращений, напряжения стенки желудочков, уровня АД.
Классификация антиангинальных средств
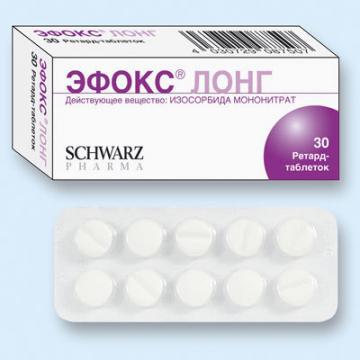
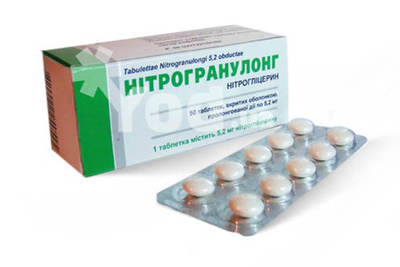
1. Органические нитраты (нитроглицерин, сустак, тринитролонг, нитронг, изосорбида динитрат,изосорбида мононитрат)
2. Средства, блокирующие кальциевые каналы (нифедипин, амлодипин)
3.Разные средства: амиодарон ( ).
4.b-адреноблокаторы (анаприлин (пропранолол), талинолол, метопролол)
5. Коронарорасширяющие средства (молсидомин, дротаверин, дипиридамол), рефлекторного действия (валидол).
6. Антиагреганты (ацетилсалициловая кислота, курантил, клопидогрел (плавикс), тиклопидин).
ІІ. Подробнее рассмотрим механизмы действия основных фармгрупп.
Органические нитраты. Механизм действия. В организме из нитратов образуется газ (NO) (оксид азота или эндотелиальный релаксирующий фактор). Последний, проникает в гладкомышечные клетки сосудов и расслабляет их, вызывая вазодилятацию. Фармакологические эффекты
1. Нитраты в малых дозах расширяют преимущественно вены, что ведет к уменьшению венозного возврата крови к сердцу, т.е. уменьшению преднагрузки.
2. В больших дозах нитраты расширяют и артерии, облегчая этим эвакуацию крови из сердца в артериальное русло, т.е. уменьшают постнагрузку.
3. Уменьшение пред- и постнагрузки вызывает снижение напряжения миокарда и, следовательно, потребности миокарда в кислороде.
Кроме того, нитраты увеличивают синтез в эндотелии простагландинов I2 и снижают выработку тромбоксана А2, что уменьшает агрегацию тромбоцитов и улучшает микроциркуляцию.
Таким образом, основой антиангинального действия нитратов является снижение потребности сердца в О2. К дополнительным факторам относится улучшение доставки О2 в зоны ишемии за счет уменьшения диастолического напряжения стенок миокарда, а также снижение агрегации тромбоцитов с улучшением микроциркуляции. Нитроглицерин также уменьшает тонус гладких мышц внутренних органов.
Применение. Препараты нитроглицерина короткого действия (таблетки, капсулы, 1% раствор) применяют для купирования приступов стенокардии в виде сублингвальных, трансбуккальных, аэрозольных форм. При нестабильной стенокардии и инфаркте миокарда назначают раствор нитроглицерина в/в. Начало действия нитроглицерина через 1-2 мин, длительность - 30-40 мин. Биодоступность нитроглицерина в этих формах - 100%. Пролонгированные препараты нитроглицерина, а также изосорбида динитрата и изосорбида -5-мононитрата применяют для профилактики приступов стенокардии в виде трансбуккальных, оральных, трансдермальных, аэрозольных форм.
Побочные эффекты
1. Головная боль связана с расширением и повышением проницаемости вен мозговых оболочек, ведущими к повышению внутричерепного давления. Через 3-5 дней лечения головная боль, как правило, уменьшается или исчезает, что объясняется возникновением толерантности (устойчивости) вен мозговых оболочек к гемодинамическим эффектам нитратов. Для профилактики головной боли рекомендуется использовать средства, тонизирующие вены мозговых оболочек (валидол, кофеин-бензоат натрия, в крайнем случае парацетамол).
2. Артериальная гипотония (более чем на 10-15 мм рт.ст. от исходного) ведет к ухудшению перфузии органов, в том числе сердца, нарастанию рефлекторной тахикардии. При внутривенном введении нитроглицерина возможно развитие брадикардии вследствие активации блуждающего нерва. 3. Гиперемия лица, чувство жара.
4. Повышение внутриглазного давления.
5. Изжога (расслабление мышц кардиального сфинктра пищевода ведет к попаданию кислого содержимого желудка в пищевод).
6. Местное раздражающее действие (при сублингвальном и трансдермальном приеме)
7. Толерантность развивается чаще через 1,5-2 мес. постоянного приема. Скорость развития прямо пропорциональна величине используемых доз.

Блокаторы кальциевых каналов
Первый представитель этой группы был получен в результате попыток синтезировать более эффективные аналоги алкалоида опийного мака папаверина.
Механизм действия: блокируют поступление Са внутрь клетки по a-потенциал-зависимым кальциевым каналам, которые преобладают в клетках проводящей системы сердца, кардиомиоцитах, в гладкомышечных клетках сосудов, бронхов, матки, мочеточников, желудочно-кишечного тракта, желчного пузыря и в тромбоцитах.
Показания к применению: стенокардия, артериальная гипертензия, суправентрикулярные тахиаритмии (группа верапамила и дилтиазема)
Побочные эффекты: боль, головокружение (чаще вызывает нифедипин, особенно, короткого действия); отеки стоп и лодыжек ног, локтей (обусловлены расширением прекапиллярных артериол, диуретики неэффективны).
b -адреноблокаторы . Это пропранолол (анаприлин), метопролол, бисопролол и др.. Антиангинальное действие обусловлено следующими фармакологическими эффектами:
1. Уменьшение силы сердечных сокращений ведет к снижению работы сердца и, соответственно, потребности миокарда в кислороде.
2. Уменьшение ЧСС вызывает снижение потребности миокарда в кислороде, а также увеличение длительности диастолы, что улучшает перфузию миокарда.
Другие группы лекарственных средств:
Молсидомин (сиднофарм) показан для длительного лечения пациентов с ИБС. Побочные эффекты: ортостатическая гипотензия, головная боль. Длительность действия – до 6 часов.
Валидол содержит ментол, который является раздражителем рецепторов под языком и рефлекторно расширяет сосуды сердца. Показан при кардионеврозе, при приступах стенокардии вместе с нитроглицерином для уменьшения головной боли, неврозах, для профилактики морской и воздушной болезни как противорвотное средство.
Средства, улучшающие метаболизм миокарда: предуктал (триметазидин), АТФ, рибоксин и др.
ІІІ. Принципы лечения острого инфаркта миокарда. Инфаркт миокарда (ИМ) - форма ИБС, обусловленная развитием одного или нескольких очагов ишемического некроза в сердечной мышце вследствие абсолютной недостаточности коронарного кровообращения.
ИМ является одной из основных причин инвалидизации и смерти людей трудоспособного возраста во многих странах мира, в том числе в Украине. Мужчины заболевают ИМ почти в 5 раз чаще, чем женщины. Летальность больных острым ИМ в первые два часа от начала заболевания составляет около 50% всех смертей, связанных с ИМ. Частыми ее причинами являются острая сердечно-сосудистая недостаточность (проявляется в виде сердечной астмы, отека легких и кардиогенного шока), разрыв сердца, тяжелые аритмии сердца. Другие опасные осложнения ИМ - тромбозы и эмболии, острая и хроническая аневризмы сердца, хроническая сердечная недостаточность и т.д.

Для предупреждения развития острого ИМ все больные с нестабильной стенокардией (с предынфарктным состоянием) подлежат обязательной госпитализации с соблюдением строгого постельного режима, назначением антиангинальных, тромболитических препаратов и антикоагулянтов.
Лечение острого ИМ условно делится на три этапа:
1 Немедленное лечение, целью которого является эффективное снятие боли и лечения остановки сердца.
2 Раннее лечение, которое ставит целью ограничения зоны инфарктного очага и предупреждения ранних жизнеугрожающих осложнений (сердечных аритмий, острой сердечной недостаточности).
3 Дальнейшее лечение, цель которого - предупреждение и терапия поздних осложнений ИМ, профилактика повторных ИМ и смерти больных.
В домашних условиях допускается введение под язык нитроглицерина( таблетка, раствор спиртовый, спрей), а также препараты ацетилсалициловой кислоты (аспекард, полокард и т.п.). Для купирования боли на начальном этапе острого ангинозного приступа используют нитроглицерин (по 1 таблетке под язык каждые 7-10 мин. до 3 раз). При неэффективности этой процедуры применяют нейролептанальгезию (фентанил с дроперидолом), морфин, омнопон, промедол (в комбинации с атропином, димедролом, аминазином). Хорошую обезболивающую активность проявляет закись азота в комбинации с нейролептиками. При остаточной боли показан анальгин в сочетании с противогистаминными и нейролептическими препаратами. Для повышения артериального давления при кардиогенном шоке можно применять внутривенное капельное введение дофамина, который в этой ситуации является средством выбора, или норадреналина, мезатона. Как противошоковое средство иногда используют глюкокортикостероиды.
Для ограничения размеров инфарктного очага больным назначают введение 0,01% раствора нитроглицерина. Эта процедура оказывает и обезболивающее действие. Применение у больных с острым инфарктом миокарда b-адреноблокаторов также уменьшает зону поражения.
С целью лечения и профилактики сердечных аритмий, в 90% случаев сопровождают острый инфаркт миокарда, используют антиаритмические средства. При наиболее опасных желудочковых аритмиях больному вводят внутривенно медленно 0,2% раствор ксикаина, можно применять новокаинамид внутримышечно. Ксикаин показан в случаях, когда аритмия уже развилась. Для профилактики желудочковой экстрасистолии или тахикардии его использовать нельзя в связи с негативным влиянием препарата на показатель выживания таких больных. Для предупреждения тяжелых желудочковых аритмий в этом случае применяют магния сульфат (внутривенное капельное введение), b-адреноблокаторы. При аритмиях предсердного происхождения показаны сердечные гликозиды, антагонисты ионов кальция. При брадикардии показаны изадрин, атропина сульфат, алупент (вводятся внутривенно).
Одним из высокоэффективных современных методов лечения острого ИМ является назначение тромболитических препаратов. Их своевременное применение (в пределах 2-4-6 ч от начала ИМ) позволяет в 50-70% больных восстановить кровоснабжение инфарктной зоны. Используют стрептокиназу, актилизе (альтеплаза) - рекомбинантный тканевый активатор плазминогенеза. С целью профилактики повторного тромбирования венечных сосудов после проведения тромболитической терапии осуществляют введение гепарина. Назначают кислоту ацетилсалициловую. Если появляются признаки острой сердечной недостаточности, больному вводят внутривенно фуросемид; хороший эффект дает внутривенное капельное введение нитроглицерина, которое осуществляют длительное время. При прогрессировании симптомов сердечной недостаточности применяют морфин.
Для повышения сократительной способности миокарда при острой левожелудочковой недостаточности показано внутривенное капельное введение дофамина или добутамина. В наше время считается необоснованным применение сердечных гликозидов для лечения острой сердечной недостаточности, сопровождающей острый инфаркт миокарда. Это обусловлено их сердечных гликозидов проводится только при тахисистолической форме мерцательной аритмии или трепетании предсердий на фоне умеренной левожелудочковой недостаточности.
Больному показаны ингаляции кислорода. Осуществляется коррекция кислотно-щелочного равновесия ( внутривенно капельно 4% раствор натрия гидрокарбоната). Выбор оптимальных препаратов из вышеперечисленных осуществляют в конкретном случае, исходя из состояния больного.

ІV.
Классификация диуретиков:
1). Калийсберегающие: а) антагонисты альдостерона – спиронолактон (верошпирон); б)триамтерен, амилорид ;
2). Петлевые диуретики: фуросемид (лазикс), торасемид (трифас), этакриновая кислота (урегит);
3). Тиазидовые и тиазидоподобные: гидрохлоротиазид, хлорталидон, индапамид.
4). Осмотические: маннитол (маннит).
5). Разные диуретические средства:
экстракты и настои из растений, применяемые как мочегонные: плоды можжевельника, листья толокнянки, трава хвоща полевого, листья брусники, цветки василька синего, почки березовые, петрушка; листья черной смороды; спорыш и др.
1) Калийсберегающие диуретикипредставлены двумя классами препаратов: не взаимодействующие с рецепторами альдостерона (амилорид, триамтерен) и конкурентные антагонисты альдостерона (спиронолактон). Механизм диуретического действия этих классов калийсберегающих диуретиков сходный и включает ингибирование абсорбции Na+ в дистальном извитом канальце и начальной части собирательной трубки, а также значительное уменьшение секреции К+ и Н+. Это приводит к умеренному увеличению натрийуреза и экскреции воды, снижению экскреции калия, Н+, для триамтерена и амилорида показано также уменьшение экскреции кальция и магния. Показания к применению спиронолактона: первичный гиперальдостеронизм, или синдром Конна (опухоль или двухсторонняя гиперплазия коры надпочечников); вторичный гиперальдостеронизм (повышенная секреция альдостерона при сердечной недостаточности); сердечная недостаточность; артериальная гипертензия (совместно с тиазидами и тиазидоподобными диуретиками); гипокалиемия.
Побочные эффекты: гиперкалиемия; метаболический ацидоз; гинекомастия и импотенция у мужчин, огрубение голоса и нарушение менструаций у женщин (действие на рецепторы половых гормонов);диарея, пептическая язва желудка.
2)Петлевые диуретики (фуросемид, торасемид, этакриновая кислота) блокируют Na+ K+ 2Cl- — котранспортную систему в мембране эпителия толстого участка восходящего колена петли Генле, вследствие чего существенно увеличиваются натрийурез, калийурез и экскреция воды, в меньшей степени возрастают кальцийурез и магнийурез; экскреция уратов на начальном этапе применения ПД увеличивается, в последующем — снижается. Показания: отек легких, мозга, при отравлениях (метод форсированного диуреза), эклампсии, гипертензивных кризах, лечение хронической почечной недостаточности, гипертонической болезни.
Осложнения терапии: гипокалиемия, гипомагниемия, гипонатриемия, гипохлоремия, ортостатический коллапс, ототоксическим эффектом, риск которого и тяжесть (вплоть до необратимой глухоты) выше при почечной недостаточности, а также при внутривенном введении (особенно быстром). Торасемиду ототоксические эффекты практически не свойственны. Нецелесообразно сочетать его с препаратами, оказывающими нефротоксическое действие (цефалоспорины, гентамицин).
3) Тиазидовые и тиазидоподобные диуретики блокируют реабсорбцию ионов Na+ и Cl- в начальном отделе дистального извитого канальца.
Показаны для комплексной терапии гипертонической болезни (монотерапия или в комбинации с другими гипотензивными средствами), отеки, возникающие при сердечной недостаточности, циррозе печени и нефротическом синдроме. Продолжительность действия позволяет использовать их обычно в режиме однократного приема в течение суток, уменьшают потери кальция и способствуют замедлению развития остеопороза.
4) Осмотические диуретики(маннитол) значительно уменьшают реабсорбцию жидкости на уровне тонкого сегмента петли Генле, кроме того, при их применении уменьшается реабсорбция Na+ в нижележащих отделах нефрона. Использование маннитола приводит к увеличению общего почечного кровотока, кровотока в мозговом слое почки, почечного плазмотока, снижению коллоидно-осмотического давления белков плазмы, повышению уровней клубочковой фильтрации. Повышает осмотическое давление плазмы, способствует переходу жидкости из тканей в сосудистое русло, увеличивает ОЦК.
Применение. Отек мозга, повышение внутричерепного давления при почечной или почечно-печеночной недостаточности, эпилептический статус, острый приступ глаукомы, операции с экстракорпоральным кровообращением, острая почечная (при сохраненной фильтрационной функции почек) и печеночная недостаточность, посттрансфузионные осложнения, вызванные введением несовместимой крови, острые отравления барбитуратами и другими веществами (форсированный диурез). Маннитол вводится только внутривенно
Особые указания. 10% раствор можно готовить при комнатной температуре, 15 и 20% растворы — при подогревании на водяной бане до 37 °C. В 20% растворе маннитола, особенно при его охлаждении, могут образовываться кристаллы, для растворения которых необходимо нагреть флакон в горячей воде или в автоклаве, периодически встряхивая. Перед применением следует охладить до температуры тела или ниже.
 Ортосифон
Ортосифон
Спорыш 
 Можжевельник
Можжевельник
Вопросы для фронтального опроса
1. Какие Вы знаете лекарственные средства – органические нитраты?
2. Какие побочные эффекты имеет нитроглицерин?
3. Какие принципы лечения острого коронарного синдрома (острого инфаркта миокарда) Вы запомнили?
4. На какие четыре основных группы делят мочегонные средства в зависимости от механизма действия?
5. Какие мочегонные средства используются для купирования отека легких, головного мозга?
Домашнее задание. Изучить материал теоретического занятия, запомнить основные фармакологические группы и лекарственные средства, которые были перечислены в предлагаемом материале.
Дата добавления: 2022-06-11; просмотров: 12; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
