Семиотика поражения системы крови и органов кроветворения.
Среди заболеваний крови у детей часто встречается:1.Анемии
Геморрагические синдромы 3. Лейкозы
 Под анемией понимают снижение количества гемоглобина (менее 110 г/л) или числа эритроцитов (менее 4 х 1012 г/л). В зависимости от степени снижения гемоглобина различают легкие (гемоглобин 90—110 г/л), среднетяжелые (гемоглобин 60–80 г/л), тяжелые (гемоглобин ниже 60 г/л) формы анемии. Клинически анемия проявляется различной степенью бледности кожи, слизистых оболочек
Под анемией понимают снижение количества гемоглобина (менее 110 г/л) или числа эритроцитов (менее 4 х 1012 г/л). В зависимости от степени снижения гемоглобина различают легкие (гемоглобин 90—110 г/л), среднетяжелые (гемоглобин 60–80 г/л), тяжелые (гемоглобин ниже 60 г/л) формы анемии. Клинически анемия проявляется различной степенью бледности кожи, слизистых оболочек
При постгеморрагических анемиях отмечаются:
1) жалобы больных на головокружение, шум в ушах;
2) систолический шум в проекции сердца;
3) шум «волчка» над сосудами.
У детей первого года жизни чаще отмечаются железодефицитные анемии, у детей школьного возраста – постгеморрагические, развивающиеся после выраженных или скрытых кровотечений – желудочно-кишечных, почечных, маточных.
Для определения регенераторной способности костного мозга определяют число ретикулоцитов.
Ретикулоци́ты — клетки — предшественники эритроцитов в процессе кроветворения, составляющие около 1 % от всех циркулирующих в крови эритроцитов. Имеют ядро и содержат остатки рибонуклеиновых кислот, митохондрий и других органелл, лишаясь которых, трансформируются в зрелый эритроцит. 
Рисунок 1эритроцит 
Рисунок 2ретикулоцит
Их отсутствие в периферической крови указывает на гипопластическую анемию. Характерно и обнаружение пойкилоцитов – эритроцитов неправильной форм, анизоцитов – эритроцитов разной величины. Гемолитические анемии, врожденные или приобретенные, клинически сопровождаются повышением температуры тела, бледностью, желтухой, увеличением печени и селезенки. При приобретенных формах размеры эритроцитов не изменены, при гемолитической анемии выявляется микросфероцитоз. 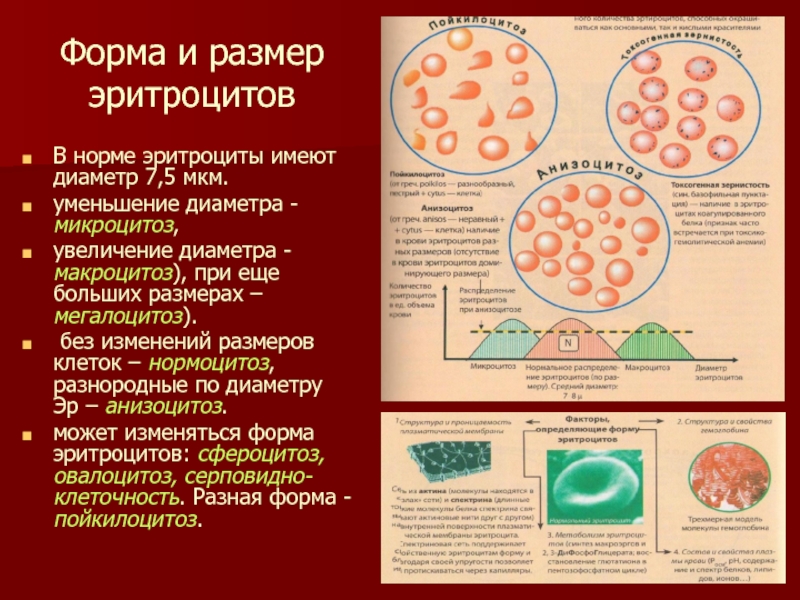
|
|
|
Синдром гемолиза наблюдается при эритроцитопатиях, в основе которых лежит снижение активности ферментов в эритроцитах. Гемолитическая болезнь новорожденных обусловлена антигенной несовместимостью эритроцитов плода и матери либо по резус-фактору, либо по системе АВО, причем первая форма протекает более тяжело. Эритроциты проникают в кровоток матери и вызывают выработку гемолизинов, которые по мере увеличения гестационного возраста трансплацентарно переходят к плоду и вызывают гемолиз эритроцитов, что при рождении проявляется анемией, тяжелой желтухой (вплоть до ядерной), увеличением печени и селезенки.
При особо тяжелых формах может произойти гибель плода.
Синдромы лейкоцитоза и лейкопении выражаются как в увеличении лейкоцитов (> 10 х 109/л – лейкоцитоз), так и в их снижении (< 5 х 109/л – лейкопения). Изменение числа лейкоцитов может происходить за счет нейтрофилов или лимфоцитов, реже за счет эозинофилов и моноцитов. Нейтрофильный лейкоцитоз наблюдается при сепсисе, гнойно-воспалительных заболеваниях, причем характерен и сдвиг лейкоцитарной формулы влево до палочкоядерных и юных форм, реже – миелоцитов. При лейкозах может наблюдаться особо высокий лейкоцитоз, характерной особенностью которого является наличие в периферической крови незрелых форменных элементов (лимфо– и миелобластов). При хроническом лейкозе лейкоцитоз особенно высок (несколько сотен тысяч), в формуле белой крови определяются все переходные формы лейкоцитов. Для острого лейкоза характерен в формуле крови hiаtus lеiсеmiсus, когда в периферической крови присутствуют как особенно незрелые клетки, так и в небольшом числе зрелые (сегментоядерные нейтрофилы) без переходных форм.
|
|
|
Лимфоцитарный лейкоцитоз отмечается при бессимптомном инфекционном лимфоцитозе (иногда выше 100 х 109/л), коклюше (20 х 109/л), инфекционном мононуклеозе. Лимфоцитоз за счет незрелых клеток (лимфобластов) выявляется при лимфоидном лейкозе, относительный лимфоцитоз – при вирусных инфекциях (гриппе, ОРВИ, краснухе). Эозинофильные лейкемоидные реакции (нарастание эозинофилов в периферической крови) обнаруживаются при аллергических заболеваниях (бронхиальной астме, сывороточной болезни), глистной инвазии (аскаридозе), протозойных инфекциях (лямблиозе). При коревой краснухе, малярии, лейшманиозе, дифтерии, эпидемическом паротите выявляется относительный моноцитоз. Лейкопении развиваются чаще за счет снижения нейтрофилов – нейтропении, которая определяется у детей как снижение абсолютного количества лейкоцитов (нейтрофилов) на 30 % ниже возрастной нормы, они бывают врожденными и приобретенными, могут возникать после приема лекарственных средств, особенно цитостатиков – 6-меркаптопурина, циклофосфана, а также сульфаниламидов, в период выздоровления от брюшного тифа, при бруцеллезе, в период сыпи при коре и краснухе, при малярии. Лейкопении характеризуют и вирусные инфекции. Нейтропения в сочетании с тяжелой анемией отмечается при гипопластической анемии, относительная и абсолютная лимфопения – при иммунодефицитных состояниях.
|
|
|
Геморрагический синдром предполагает повышенную кровоточивость: кровотечения из слизистых оболочек носа, кровоизлияния в кожу и суставы, желудочно-кишечные кровотечения  .
.
|
|
|
Типы кровоточивости.
1. Гематомный тип характерный для гемофилии А, В (дефицит VIII, IХ факторов). Клинически выявляются обширные кровоизлияния в подкожную клетчатку, под апоневрозы, в серозные оболочки, мышцы, суставы с развитием деформирующих артрозов, контрактур, патологических переломов, профузные посттравматические и спонтанные кровотечения. Развиваются через несколько часов после травмы (поздние кровотечения).
2. Петехиально-пятнистый, или микроциркуляторный, тип наблюдается при тромбоцитопениях, тромбоцитопатиях, при гипо– и дисфибриногенемии, дефиците Х, V, II факторов. Клинически характеризуется петехиями, экхимозами на коже и слизистых оболочках, спонтанными или возникающими при малейшей травме кровотечениями: носовыми, десневыми, маточными, почечными. Гематомы образуются редко, нет изменений в опорно-двигательном аппарате, не наблюдается послеоперационных кровотечений, кроме после тонзиллэктомии. Опасны частые кровоизлияния в мозг, которым предшествуют петехиальные кровоизлияния.
3. Смешанный (микроциркуляторно-гематомный тип) отмечается при болезни Виллебранда и синдроме Виллибранда—Юргенса, так как дефицит коагуляционной активности плазменных факторов (VIII, IХ, VIII + V, ХIII) может сочетаться с дисфункцией тромбоцитов. Из приобретенных форм может быть вызван синдромом внутрисосудистого свертывания крови, передозировкой антикоагулянтов. Клинически характеризуется сочетанием двух обозначенных выше с преобладанием микроциркуляторного типа. Кровоизлияния в суставы происходят редко.
4. Васкулитно-пурпурный тип является результатом экссудативно-воспалительных изменений в микрососудах на фоне иммуноаллергических и инфекционно-токсических нарушений. Наиболее часто среди этой группы заболеваний встречается геморрагический васкулит (синдром Шенлейна—Геноха), при котором геморрагический синдром представлен симметрично расположенными (преимущественно на конечностях в области крупных суставов) элементами, четко отграниченными от здоровой кожи, выступающими над ее поверхностью, представленными папулами, волдырями, пузырьками, которые могут сопровождаться некрозом и образованием корочек. Возможно волнообразное течение, «цветение» элементов от багряного до желтого цвета с последующим мелким шелушением кожи. При васкулитно-пурпурном типе возможны абдоминальные кризы с обильным кровотечением, рвотой, макро– и микрогематурией.
5. Ангиоматозный тип характерен для различных форм телеангиоэктазий, наиболее часто – болезни Рандю—Ослера. Клинически нет спонтанных и посттравматических кровоизлияний, но имеются повторные кровотечения из участков ангиоматозно измененных сосудов – носовое, кишечное кровотечения, реже гематурия и легочное кровотечение.
Реакция лимфоузлов на болезни крови.
Значительное увеличение лимфатических узлов наблюдается при заболеваниях крови. Как правило, при острых лейкозах отмечается диффузное увеличение лимфатических узлов. Оно проявляется рано и больше всего выражено в области шеи. Его размеры не превышают размеры лесного ореха, но при опухолевых формах могут быть значительными (увеличиваются лимфатические узлы шеи, средостенья, других областей, они образуют большие пакеты). Хронический лейкоз – миелоз – у детей встречается редко, увеличение лимфатических узлов выражено нерезко.
При опухолевом процессе лимфатические узлы увеличиваются часто, они могут становиться центром первичных опухолей или метастазов в них. При лимфосаркоме увеличенные лимфатические узлы прощупываются в виде больших или малых опухолевых масс, которые затем прорастают в окружающие ткани, теряют подвижность, могут сдавливать окружающие ткани (происходят отек, тромбоз, паралич). Увеличение периферических лимфатических узлов является основным симптомом при лимфогранулематозе: увеличиваются шейные и подключичные лимфатические узлы, которые представляют собой конгломерат, пакет с нечетко определяемыми узлами. Они вначале подвижны, не спаяны между собой и окружающими тканями. Позднее они могут быть связанными между собой и подлежащими тканями, становятся плотными, иногда умеренно болезненными. В пунктате обнаруживаются клетки Березовского—Штернберга. Увеличенные лимфатические узлы могут быть обнаружены при множественной миеломе, ретикулосаркоме.
Ретикулогистиоцитоз «Х» сопровождается увеличением периферических лимфатических узлов.
Детский «лимфатизм» – проявление особенности конституции – сугубо физиологическое, абсолютно симметричное увеличение лимфатических узлов, сопутствующее росту ребенка. В возрасте 6—10 лет общая лимфоидная масса детского организма может вдвое превышать лимфоидную массу взрослого человека, в дальнейшем происходит ее инволюция. К числу проявлений пограничного состояния здоровья можно отнести гиперплазию вилочковой железы или периферических лимфатических желез. Значительная гиперплазия вилочковой железы требует исключения опухолевого процесса, иммунодефицитных состояний. Значительная гиперплазия вилочковой железы может развиться у детей с заметно ускоренным физическим развитием, перекормом белком. Такой «акселерационный» лимфатизм отмечается у детей конца первого, второго года, редко в 3–5 лет. Острые лейкозы – самая частая форма злокачественных новообразований у детей, они возникают в основном из лимфоидной ткани, чаще в возрасте 2–4 лет.
Клинически выявляются признаки вытеснения нормального гемопоэза с анемией, тромбоцит 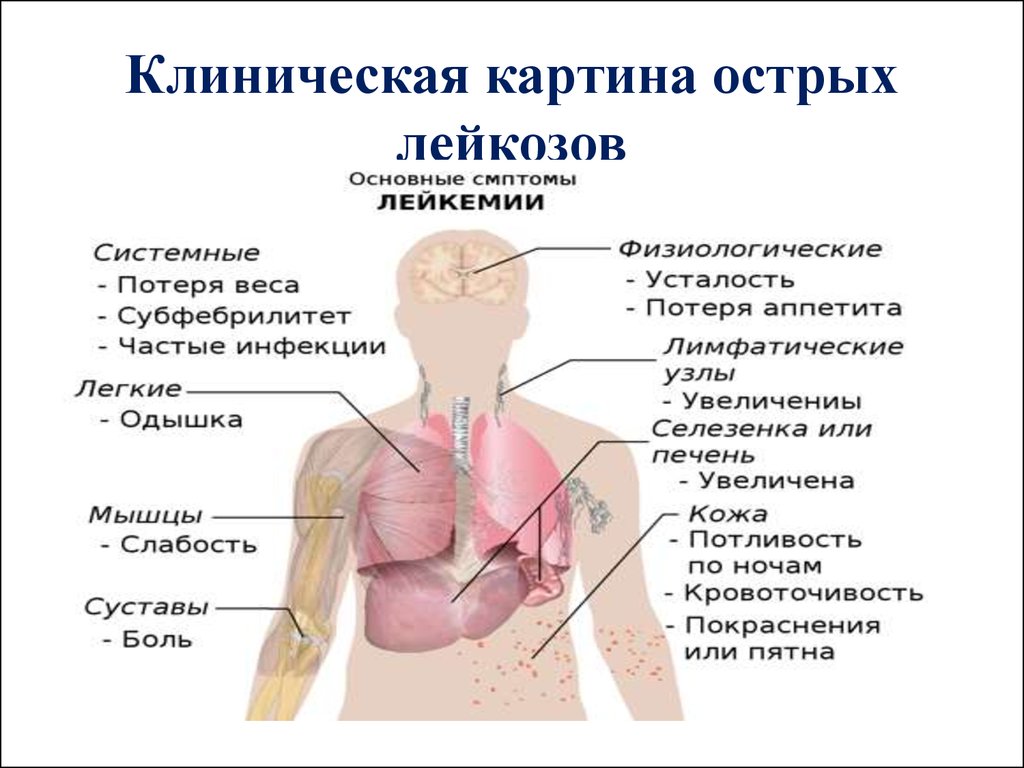 опенией, геморрагическими проявлениями, увеличение печени, селезенки, лимфатических узлов.
опенией, геморрагическими проявлениями, увеличение печени, селезенки, лимфатических узлов.
Ключевым моментом в диагностике является констатация разрастания анаплазированных гемопоэтических клеток в миелограмме или костных биоптатах.
Дата добавления: 2021-12-10; просмотров: 15; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
