Клиническая картина экссудативного плеврита
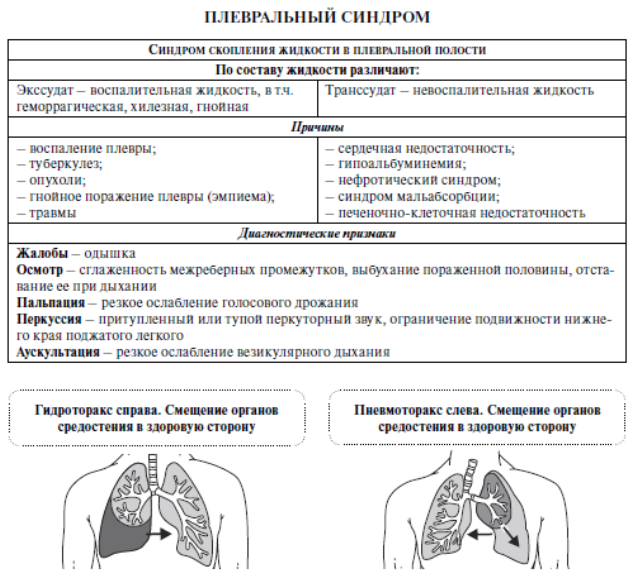
Ведущий клинический синдром – «Синдром скопления жидкости в плевральной полости»
Особенности клинических проявлений экссудативного плеврита также во многом зависят от характера основного заболевания.
Больные жалуются на одышку инспираторного характера, чувство тяжести в грудной клетке или боли в грудной клетке на стороне поражения, усиливающиеся при кашле и глубоком дыхании, уменьшающиеся в положении на больном боку, лихорадка – от ремиттирующей до гектической, озноб, повышенная потливость, утомляемость, мышечные и головные боли.
При осмотре больного с экссудативным плевритом отмечаются асимметрия грудной клетки с выбуханием межреберных промежутков на стороне поражения, отставание соответствующей половины грудной клетки при дыхании.
С помощью физических методов исследования скопление жидкости в плевральной полости можно обнаружить только в том случае, если ее количество превышает 400—500 мл. При перкуссии отмечается зона тупого звука, имеющая дугообразную верхнюю границу (линия Эллиса-Дамуазо-Соколова), верхняя точка которой располагается по задней подмышечной линии. Образование этой линии объясняется тем, что при экссудативном плеврите выпот легче скапливается в области реберно-диафрагмального синуса. Зона тупости, образующаяся при левостороннем плеврите, приводит к исчезновению тимпанического звука пространства Траубе (полулунного пространства). Считается, что если граница тупого звука проходит спереди по уровню IV ребра, то в плевральной полости скопилось 1000-1500 мл жидкости. Последующее смещение границы тупого звука на одно ребро соответствует увеличению количества жидкости на 500 мл.
|
|
|
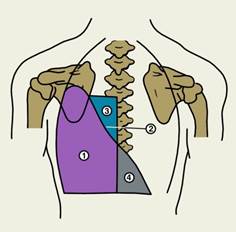
Рис. 1
1 – Зона экссудата (тупой перкуторный звук), 2 – линия Эллиса-Дамуазо-Соколова
3 – треугольник Гарленда (притупленно-тимпанический звук – компрессионный ателектаз), 4- треугольник Грокко-Раухфуса (притупленный перкуторный звук – смещение органов средостения в здоровую сторону)
Кроме линии Эллиса-Дамуазо-Соколова, при экссудативном плеврите различают два треугольника, характеризующихся особенностями получаемого над ними при перкуссии перкуторного звука. Треугольник Гарленда располагается на больной стороне выше уровня жидкости между линией Эллиса-Дамуазо-Соколова и позвоночником и соответствует поджатому экссудатом легкому. При перкуссии над ним отмечается притупленно-тимпанический звук. Второй треугольник Грокко-Раухфуса проецируется на здоровой стороне и представлен зоной тупого звука. Его появление связано со смещением средостения в здоровую сторону. Катетами треугольника Грокко-Раухфуса являются диафрагма и позвоночник, а гипотенузой - условное продолжение линии Эллиса-Дамуазо-Соколова. Признаки смещения средостения и появление описанных выше треугольников наблюдаются обычно при скоплении в плевральной полости не менее 1000 мл жидкости.
|
|
|
При аускультации везикулярное дыхание в зоне экссудата резко ослабевает или не прослушивается совсем. Выше границы экссудата (в области треугольника Гарленда) определяют усиление голосового дрожания и бронхофонии, а также бронхиальный оттенок дыхания, что связано с уплотнением легочной ткани вследствие поджатия легкого. В случае значительного скопления жидкости в плевральной полости у больных могут отмечаться тахикардия, снижение диуреза.
Диагностика
Изменения, выявляемые при экссудативном плеврите в анализе крови, зависят от этиологии заболевания. Так, при парапневмонических плевритах отмечают умеренный лейкоцитоз с нейтрофильным сдвигом, повышение СОЭ. В случае гнойного плеврита лейкоцитоз становится высоким и появляется резкий сдвиг лейкоцитарной формулы влево. При туберкулезном плеврите высокого лейкоцитоза, как правило, не бывает, однако обнаруживается относительный лимфоцитоз.
|
|
|
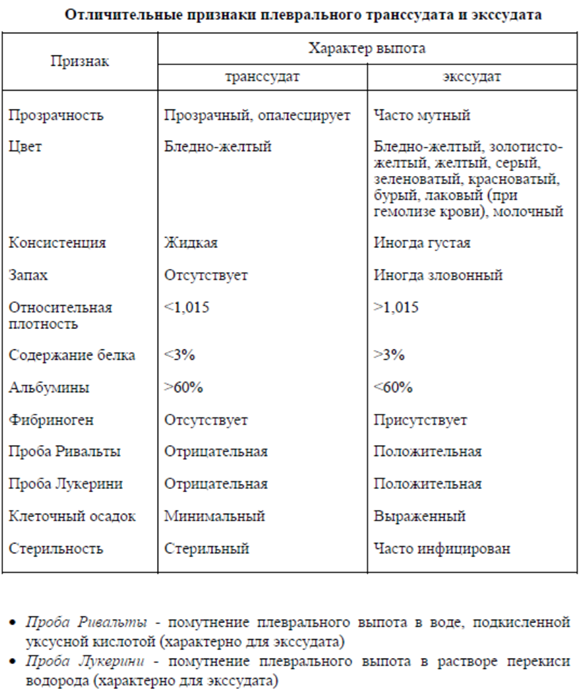
Более точно установить этиологию плеврита позволяет плевральная пункция с последующим тщательным лабораторным анализом пунктата, цитологическим исследованием, посевом на специальные среды и т. д. Оценивается цвет, запах, относительная плотность и содержание белка. Экссудат имеет относительную плотность более 1015, содержание белка свыше 2,5%. Проба Ривальта – положительная (капля пунктата в слабом растворе уксусной кислоты при воспалительном характере пунктата образует «облачко» вследствие выпадения в осадок серомуцина. Микроскопически обнаруженные нейтрофилы указывают на гнойное воспаление, лимфоциты – иммунное воспаление, эритроциты – на гемоторакс, атипичные клетки – опухоль плевры, бациллы Коха – туберкулез. (см. приложение)
При рентгенологическом исследовании обнаруживают гомогенное затемнение с косым расположением верхней границы. В случае небольшого количества выпота затемнение отмечается лишь в реберно-диафрагмальном синусе. При массивном выпоте тень жидкости может занимать практически все легочное поле, а тень средостения смещается в здоровую сторону. Рентгенологическое исследование позволяет также выявить осумкованные плевриты (в виде пристеночного затемнения), междолевой плеврит (затемнение в виде веретена или треугольника по ходу междолевой борозды), диафрагмальный плеврит.
|
|
|
По показаниям применяют также торакоскопию и биопсию плевры.
Течение экссудативного плеврита зависит от его этиологии. Так, в случае проведения соответствующей терапии ревматические плевриты подвергаются рассасыванию уже через 2—3 нед. Более длительным и упорным течением характеризуются плевриты туберкулезной этиологии. Плевриты при онкологических заболеваниях отличаются прогрессирующим течением и плохим прогнозом. Достаточно серьезным является прогноз и при гнойном плеврите.
Нередко после перенесенного экссудативного плеврита остаются спайки в плевральной полости, ограничивающие подвижность диафрагмы на стороне поражения и дающие при аускультации грубый шум трения плевры, выслушиваемый в течение многих лет.
Дыхательная недостаточность (ДН) - состояние, при котором либо не обеспечивается поддержание нормального газового состава артериальной крови, либо последнее достигается за счет ненормальной работы аппарата внешнего дыхания, приводящей к снижению функциональных возможностей организма.
Выделяют острую (например, при приступе бронхиальной астмы, крупозной пневмонии, спонтанном пневмотораксе) и хроническую дыхательную недостаточность. ОДН развивается в течение нескольких минут, часов или дней. ХДН развивается в течение недель, месяцев и лет.
Хроническая дыхательная недостаточность развивается постепенно (хотя часто протекает с обострениями) и не является полностью обратимой.
Причины:
1) заболевания с обструкцией бронхов — ХОБЛ, бронхоэктатическая болезнь, муковисцидоз;
2) хронические интерстициальные заболевания легких — в том числе идиопатический легочный фиброз, саркоидоз, пневмокониозы, поствоспалительный фиброз и цирроз легких (после перенесенного туберкулеза или других [нетуберкулезных] воспалений легких);
3) опухоли дыхательной системы первичные и метастатические;
4) деформации грудной клетки (чаще всего тяжелый кифосколиоз);
5) крайняя степень ожирения;
6) заболевания нервной системы и мышц — боковой амиотрофический склероз, рассеянный склероз, болезнь Паркинсона, хронические полинейропатии, стойкие посттравматические повреждения нервов диафрагмы или шейного либо грудного отдела спинного мозга, хронические миопатии (мышечные дистрофии);
7) заболевания сердечно-сосудистой системы — хроническая легочная тромбоэмболия, цианотичные пороки сердца и крупных сосудов, хроническая сердечная недостаточность.
Классификация:
Патогенетическая классификация ЛН:
I. ЛН вследствие первично-легочных нарушений:
- поражения бронхиального дерева;
- поражения альвеолярного аппарата.
II. ЛН вследствие первично-внелегочных нарушений:
1. центральных - угнетение или возбуждение дыхательного центра;
2. периферических, или нервно-мышечных поражениях нервной системы (ботулизм, полиомиелит, невриты и параличи нервов дыхательных мышц) и самих дыхательных мышц (миозит, миопатия, миастения);
3. торакодиафрагмальных (множественные деформации или переломы ребер, окостенение реберных хрящей, кифосколиоз, метеоризма, ожирения);
4. гемодинамических и диффузионных при нарушении кровообращения в малом круге (хроническая недостаточность левого сердца и др.);
5. при системных заболеваниях (коллагенозы, заболевания иммунной системы).
Также выделяют несколько типов хронической дыхательной недостаточности: вентиляционная, перфузионная и диффузионная.
Вентиляционная недостаточность, помимо случаев центральных нарушений и метаболического ацидоза, может протекать по обструктивному (от obstructio - препятствие) и рестриктивному (от rеstrictio - ограничение) типам.
1) Обструктивные нарушения внешнего дыхания характерны для ХОБЛ.
2) Рестриктивный тип развивается при заболеваниях легких (фиброзы различной этиологии, пневмосклероз, пневмония, инфаркт легкого и др.), и при внелегочных нарушениях (например, периферические, париетальные нарушения и др.).
3) Диффузионный тип нарушений в изолированном виде встречается сравнительно редко. Обычно он сопровождает обструктивный (не очень часто) и рестриктивный (часто) типы и особенно характерен для эмфиземы легких.
4) Перфузионный тип дыхательной недостаточности развивается при васкулитах легочной артерии, эмболизации, после дыхательного пневмоторакса.
По степени тяжести (в зависимости от уровня физической нагрузки, при котором появляется одышка):
1) при I степени одышка возникает при повышенной физической нагрузке;
2) при II степени одышка отмечается при умеренной повседневной физической нагрузке;
3) для III степени тяжести хронической легочной недостаточности характерна одышка в покое.
По степени тяжести в зависимости от уровней показателей газового состава артериальной крови – РаО2 и SaO2 (насыщение гемоглобина кислородом):
Классификация степени тяжести ХДН (С.Н. Авдеев, 2004)
| Степень ХЛН* | РаО2, мм Hg** | SaO2, %*** |
| Норма | >80 | >95 |
| I | 60-79 | 90-94 |
| II | 40-59 | 75-89 |
| III | >80 | >95 |
*ХДН – хроническая дыхательная недостаточность;
**РаО2 – парциальное напряжение кислорода в артериальной крови;
***SaO2 – насыщение гемоглобина артериальной крови кислородом.
Клинически дыхательная недостаточность проявляется одышкой, цианозом, а в поздней стадии - в случае присоединения сердечной недостаточности - и отеками.
При дыхательной недостаточности у больных с заболеваниями органов дыхания организм использует те же компенсаторные резервные механизмы, что и у здорового человека при выполнении им тяжелой физической работы. Однако эти механизмы включаются в работу значительно раньше и при такой нагрузке, при которой у здорового потребности в них не возникают (например, одышка и тахипноэ у больного с эмфиземой легких могут возникнуть при медленной ходьбе).
Включение различных компенсаторных механизмов в борьбе с прогрессирующей дыхательной недостаточностью происходит постепенно, адекватно ее степени. Вначале, в ранних стадиях дыхательной недостаточности, функция аппарата внешнего дыхания в покое осуществляется обычным путем. Лишь при выполнении больным физической работы подключаются компенсаторные механизмы; следовательно, имеется только снижение резервных возможностей аппарата внешнего дыхания. В дальнейшем и при небольшой нагрузке, а затем и в покое наблюдаются тахипноэ, тахикардия, определяются признаки усиленной работы дыхательной мускулатуры при вдохе и выдохе, участие в акте дыхания дополнительных групп мышц. В более поздних стадиях дыхательной недостаточности, когда организм исчерпывает компенсаторные возможности, выявляются артериальная гипоксемия и гиперкапния. Параллельно нарастанию «явной» артериальной гипоксемии наблюдаются также признаки «скрытой» кислородной недостаточности, накопление в крови и тканях недоокисленных продуктов (молочная кислота и др.).
В дальнейшем к легочной недостаточности присоединяются сердечная (правожелудочковая) недостаточность вследствие развития гипертензии в малом круге кровообращения, сопровождающейся повышенной нагрузкой на правый желудочек сердца, а также возникающие дистрофические изменения в миокарде из-за его постоянной перегрузки и недостаточного снабжения кислородом. Гипертония сосудов малого круга кровообращения при диффузных поражениях легких возникает рефлекторно в ответ на недостаточную вентиляцию легких, альвеолярную гипоксию (рефлекс Эйлера-Лильестранда; при очаговых поражениях легких этот рефлекторный механизм играет важную приспособительную роль, ограничивая кровоснабжение недостаточно вентилируемых альвеол).
В дальнейшем при хронических воспалительных заболеваниях легких вследствие рубцово-склеротических процессов (и поражения сосудистой сети легких) еще более затрудняется прохождение крови по сосудам малого круга кровообращения. Повышенная нагрузка на миокард правого желудочка постепенно приводит к его недостаточности, выражающейся в застойных явлениях в большом круге кровообращения (так называемое легочное сердце).
Лабораторно-инструментальная диагностика:
1. Определение газов крови и показателей КОС: оксигенацию крови отражает насыщение гемоглобина кислородом (SpO2), которое можно определить транскутанно с помощью пульсоксиметрии. При SpO2 < 94% и/или ОФВ1 < 50% показано исследование газового состава артериальной (артериализированной) крови и кислотно-основного состояния (КОС) по микрометоду Аструпа («золотой стандарт» функциональной диагностики ХДН). Важнейшие показатели газового состава артериальной крови и КОС: РаО2, РаСО2, рН и уровень бикарбонатов (НСО3-) артериальной крови. Обязательный критерий ХДН – гипоксемия (РаО2 < 60 mm Hg). В зависимости от формы ХДН возможно развитие как гиперкапнии (РаСО2 > 45 mm Hg), так и гипокапнии (РаСО2 < 35 mm Hg).
2. Оценка альвеоло-артериальной разницы парциального давления кислорода (возможна проба с ингаляцией 100% О2)
3. Рентгенография легких – диагностика основного заболевания.
4. Исследование ФВД (рестриктивные, обструктивные нарушения).
5. Оценка функции дыхательных мышц (максимальное инспираторное и экспираторное давление в полости рта).
6. Оценка активности дыхательного центра.
Материалы для самоконтроля
После изучения материала лекции с целью контроля усвоения материала лекции выполните тестовые задания, перейдя по ссылке https://onlinetestpad.com/axhl7pcgk56gm
Результат теста преподаватель получает автоматически
Список использованной литературы:
1. Отвагина Т.В. «Терапия». Ростов-на-Дону. 2012. с.63-67
2. Эльгаров, А. А. и др. Пропедевтика клинических дисциплин [Текст] : конспекты лекций / А. А. Эльгаров, Л. В. Эльгарова, А. М. Кардангушева. – Нальчик : Каб.-Балк. ун-т,2009. – с.35-40
Приложение

Дата добавления: 2021-12-10; просмотров: 13; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
