Техническое задание на автоматизацию технологического процесса
Министерство науки и высшего образования Российской Федерации
Федеральное государственное бюджетное образовательное учреждение
высшего образования
Ивановский государственный химико-технологический университет
Кафедра Технической кибернетики и автоматики
ОТЧЁТ
По производственной практике
(практика по получению профессиональных умений и опыта профессиональной деятельности)
Студент Смирнов Иван Сергеевич
ФИО
Профиль подготовки: Автоматизация технологических процессов и
производств
Группа 4-35
База практики: кафедра ТКиА ИГХТУ
Сроки практики с «01» февраля 2021 г. по «27» февраля 2021 г.
Руководитель
практики от профильной организации_________Зав. каф.ТКиА Зайцев В.А.
ФИО, должность
Руководитель практики от ИГХТУ ст. преп. Г.В.Волкова
ФИО, должность
Оценка работы
Иваново 2021
Федеральное государственное бюджетное образовательное учреждение
Высшего образования
ИВАНОВСКИЙ ГОСУДАРСТВЕННЫЙ ХИМИКО-ТЕХНОЛОГИЧЕСКИЙ
УНИВЕРСИТЕТ
Факультет ТУ и ЦИ
Кафедра Технической кибернетики и автоматики
Направление АТП и П
Профиль АТП и П
УТВЕРЖДАЮ:
Зав. кафедрой ____________В.А.Зайцев
«03» июня 2020 г.
З А Д А Н И Е
На производственную практику
студенту __Смирнову Ивану Сергеевичу__________________________________Гр. 4-35
(Ф.И.О. полностью)
База практики: каф ТКиА ИГХТУ
Сроки практики с «01» 02 2021 г. по «27» 02 2021 г.
Тема: Литературный обзор медицинский автоклав
Содержание задания на практику (перечень подлежащих рассмотрению вопросов):
1.Стерилизующие агенты и обьекты медицинской стерилизации
2.Классификация медицинских стерилизаторов
3.Основы Автоматизации стерилизационных процессов
Индивидуальное задание:
1. Карта заказа микропроцессорного контроллера. 2. Плакат КТС АСУТП
Содержание и планируемые результаты практики: Изучение типового технологического процесса, его особенностей. Получение навыков выбора приборов и средств автоматизации системы управления технологическим процессом.
Дата выдачи задания 01.02.2021.
Рабочий план-график проведения практики
| № п/п | Наименование этапов практики | Срок выполнения этапов практики | Текущий контроль успеваемости |
| 1. | Ознакомление обучающихся с целью, задачами и планом практики, с требованиями к отчетной документации по практике, инструктаж по технике безопасности | 2 дня | |
| 2. | Изучение нормативной документации для проектирования систем управления | 2 дня | |
| 3. | Изучение особенностей стерилизационных процессов | 5 дня | |
| 4. | Перечень контролируемых и регулируемых параметров | 3 дня | |
| 5. | Обоснование выбора КТС АСТУП. Плакат АСУТП | 5 дней | |
| 6. | Разработка схемы автоматизации и рабочих чертежей | 5 дня | |
| 7. | Оформление отчета по практике | 4 дня |
Руководитель практики от ИГХТУ_________________ /___Г.В Волкова _/
подпись И.О.Фамилия
Руководитель практики от профильной организации
Зав. каф.ТКиА _________________________________ / В.А. Зайцев /
должность подпись И.О.Фамилия
Ознакомлен _____________ /_И.С. Смирнов__/
подпись И.О.Фамилия (обучающегося)
«01» 02 2021 г.
Инструктаж по ознакомлению с требованиями охраны труда, техники безопасности, пожарной безопасности, а также правилами внутреннего трудового распорядка проведён
Руководитель практики от профильной организации
Зав. каф.ТКиА _________________________________ / В.А. Зайцев /
должность подпись И.О.Фамилия
О Т З Ы В
о выполнении программы производственной практики
(преддипломная практика)
Студент 4 курса 35 группы
Направление: 15.03.04 АТПиП
Ф.И.О. _____Смирнов Иван Сергеевич _______________________
Срок практики от «01» февраля 2021 г. по «26» февраля 2021 г.
База практики: кафедра ТКиА ИГХТУ
Тема практики: Медицинский Автоклав
Обучающийся освоил программу практики в полном объеме, выполнил все разделы рабочего календарного план-графика. Проявил самостоятельность и творческий подход при освоении и закреплении практических навыков, освоил компетенции, относящиеся к данному виду (типу) практики, уровень форсированности компетенций ______________ __________________________________________________________________
(минимальный, базовый, продвинутый).
Обучающийся заслуживает оценки _______________
Руководитель практики ст. преп. Волкова Г.В_________________
(Ф.И.О., должность) (подпись)
Содержание
Введение………………………………………………………………………….
1.Стерилизующие агенты и объекты медицинской стерилизации
2.Классификация стерилизаторов основные понятия термины и определения
3.Основы Автоматизации стерилизационных процессов
4.Техническое задание на автоматизацию технологического процесса
Введение
Прохождение преддипломной практики является важной частью для формирования квалифицированного специалиста, будущего выпускника учебного заведения. Целью преддипломной практики является сбор, обобщение и анализ материалов, необходимых для подготовки выпускной квалификационной работы (дипломной работы), по защите которой Государственной аттестационной комиссией оценивается готовность будущего специалиста к самостоятельной трудовой деятельности.
Целью прохождения данной преддипломной работы является изучение технологического процесса, протекающего в воздушном стерилизаторе, получение навыков анализа объекта с точки зрения автоматизации, составлении перечня параметров контроля и управления, получения навыков чтения схемы автоматизации и рабочих чертежей. Выполнение индивидуального задания представляет собой выбор первичных измерительных приборов для рассматриваемого процесса и микропроцессорного контроллера.
СТЕРИЛИЗУЮЩИЕ АГЕНТЫ И ОБЪЕКТЫ МЕДИЦИНСКОЙ СТЕРИЛИЗАЦИИ
Стерилизующие агенты
Наличие микрофлоры на медицинских объектах, прямо или косвенно контактирующих с больными, может привести к опасным осложнениям. Поэтому для устранения возможности инфицирования больного необходимо разорвать связь системы: инфекция — медицинский объект — больной. Разрыв связи этой системы в основном достигается стерилизацией медицинского объекта.
Любой метод стерилизации, предлагаемый для широкого практического использования, должен обеспечивать гибель всех даже наиболее устойчивых микроорганизмов, к которым относятся споры. Некоторые споры выживают даже после нагревания их до температуры 125°С в течение 3 мин. Как правило, все микроорганизмы, в том числе и споры, более чувствительны к действию влажного тепла, чем сухого. Вегетативные микроорганизмы типа Е. coli, содержащие большое количество воды, особенно чувствительны к сухому теплу. Предварительное обезвоживание сильно увеличивает их устойчивость к нагреванию. Наукой установлены принятые значения минимального времени, необходимого для стерилизации объектов при данной температуре (время стерилизационной выдержки). Следует, однако, иметь в виду, что к этому времени необходимо прибавить время, требуемое для прогрева загруженного в стерилизатор объекта до заданной температуры стерилизации. Дополнительное время для некоторых стерилизуемых объектов может значительно превосходить само время стерилизации.
Итак, целью стерилизации является уничтожение всех форм микроорганизмов.
Существует несколько способов стерилизации медицинских объектов. Самым простым и надежным способом стерилизации является способ с использованием тепла (влажного или сухого). Использование других фи
 зических агентов, на пример ультра-, гамма- и других лучей или ультразвука, технически намного сложнее.
зических агентов, на пример ультра-, гамма- и других лучей или ультразвука, технически намного сложнее.
Эти агенты могут применяться только в особых условиях, например, в промышленности.
Для стерилизации медицинских изделий из термолабильных материалов в последнее время стали применять чистую окись этилена или в смеси с другими газами, например, с бромидом метила, а также формалин.
Водяной насыщенный пар. Использование водяного насыщенного пара позволяет уменьшить обезвоживание ряда материалов, например тканей, бумаги и т. п., разрушающихся при. нагреве до той же температуры. с помощью сухого тепла·(воздуха, перегретого пара). Очевидно, что для правильной работы стерилизатора по ступающий в рабочую камеру пар должен быть насы щенным, чтобы соприкосновение его с более холодным стерилизуемым предметом вело к немедленной конденсации и нагреванию объекта и не приводило к обезвоживанию последнего.
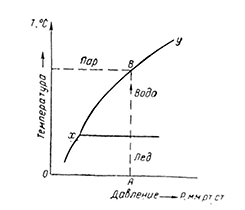
На рис. 1 изображена кривая, показывающая зависимость свойств пара, воды и льда от температуры и давления (так называемая фазовая диаграмма). Пар, вода и лед представляют собой соответственно газообразную, жидкую и твердую фазы одного и ·того. же вещества, и каждый из трех отрезков фазовой диаграммы соответствует границе между двумя фазами, т. е. показывает условия, при которых данные фазы находятся
в равновесии. Например, линия ху проведена через точки, соответствующие давлениям и температурам, при которых пар находится в равновесии с водой, т. е. является насыщенным.
При нагревании воды, находящейся под давлением А, система изменяется в направлении, показанном стрелкой. Как только температура воды достигнет величина
Рис. 2. влияние перегрева на эф· ~

эффективность стерилизации.
физических агентов, например, ультра-, гамма и других лучей или
ультразвука, технически намного сложнее. Эти агенты могут применяться только в особых условиях, например, в промышленности.
Для стерилизации медицинских изделий из термолабильных материалов в последнее время стали применять чистую окись этилена или в смеси с другими газами, например, с бромидом метила, а также формалин.
Водяной насыщенный пар. Использование водяного насыщенного пара позволяет уменьшить обезвоживание ряда материалов, например, тканей, бумаги и т. п., разрушающихся при. нагреве до той же температуры. с помощью сухого тепла· (воздуха, перегретого пара). Очевидно, что для правильной работы стерилизатора по ступающий в рабочую камеру пар должен быть насы щенным, чтобы соприкосновение его с более холодным стерилизуемым предметом вело к немедленной конденсации и нагреванию объекта и не приводило к обезвоживанию последнего.
На рис. 1 изображена кривая, показывающая зависимость свойств пара, воды и льда от температуры и давления (так называемая фазовая диаграмма). Пар, вода и лед представляют собой соответственно газообразную, жидкую и твердую фазы одного и ·того. же вещества, и каждый из трех отрезков фазовой диаграммы соответствует границе между двумя фазами, т. е. показывает условия, при которых данные фазы находятся в равновесии. Например, линия ху проведена через точки, соответствующие давлениям и температурам, при которых пар находится в равновесии с водой, т. е. является насыщенным.
При нагревании воды, находящейся под давлением А, система изменяется в направлении, показанном стрелкой. Как только температура воды достигнет величи-

ны в, вода начинает превра  щаться в пар. Если температура воды превысит значение В хотя бы на бесконечно малую величину, вся вода в конечном счете превратится в пар. Наоборот, когда температура пара станет меньше значения В хотя бы на бесконечно малую величину, весь пар в конечном счете превратится в воду.
щаться в пар. Если температура воды превысит значение В хотя бы на бесконечно малую величину, вся вода в конечном счете превратится в пар. Наоборот, когда температура пара станет меньше значения В хотя бы на бесконечно малую величину, весь пар в конечном счете превратится в воду.
Таким образом, в точке, рас положенной на линии ху и соответствующей, например,
давлению А и температуре В, вода и пар будут находиться в равновесии, и пар, следовательно, будет насыщенным, ибо любой переход в пар будет компенсирован тем же количеством пара, перешедшим в воду.
Если состояние системы соответствует точке, расположенной над границей фаз ху, то такой пар называют
перегретым. Хотя перегретый пар и нагревает любой со
прикасающийся с ним более холодный объект, стерилизации в этих условиях может и не произойти, так как
количество тепла, отдаваемое перегретым паром объекту при его охлаждении без конденсации, намного меньше скрытой теплоты, выделяющейся при конденсации насыщенного пара. Кроме того, при нагреве перегретым па ром влага, содержащаяся в стерилизуемых объектах, переходит в газообразную фазу, что равносильно их стерилизации сухим теплом (рис. 2). Непрерывная линия отвечает состоянию насыщенного пара. Все точки области, расположенной н щ этой линией, соответствуют перегретому пару. Пунктирная линия ограничивает область, в которой стерильность не достигается. Пунктирная и сплошная линии не совпадают, а это означает, что
перегрев не всегда обеспечивает стерилизацию. При средней степени перегрева пара стерилизация обычно не достигается. При дальнейшем увеличении степени перегрева стерилизация снова достигается, но уже, по-видимому, за счет сухого, а не влажного тепла. Итак,
при одной и той же температуре стерилизацщ1 время стерилизации перегретым паром будет значительно больше, чем время стерилизации насыщенным паром.
Большое влияние на качество стерилизации оказывает воздух, находящийся в объектах стерилизации и в рабочей стерилизационной камере.
В случае использования насыщенного пара температура в стерилизаторе лишь тогда соответствует давлению, когда в нем отсутствует воздух. Несоответствие между температурой пара и давлением в камере определяется законом парциальных давлений (закон Даль тона), согласно которому общее абсолютное давление смеси пара и воздуха равно сумме абсолютных давлений каждого из компонентов. Таким образом, чем больше воздуха содержится в смеси, обладающей данным общим давлением, тем меньше будет парциальное давление пара и, следовательно, меньше будет температура смеси. Наличие воздуха в паре резко снижает его бактерицидные свойства и увеличивает время стерилизации·.
Процесс стерилизации водяным насыщенным паром при наличии в стерилизационной камере воздуха состоит из следующих этапов: 1 - удаление воздуха из стерилизационной камеры и стерилизуемых объектов; 2 - прогрев объектов стерилизации после удаления воздуха до заданной температуры стерилизации; 3 - стерилизационная выдержка, определяющая время, затрачиваемое в основном на гибель микроорганизмов; 4 - удаление (десорбция) влаги из стерилизуемого объекта (суш ка).
Каждый из этих этапов оказывает значительное влияние на характер процесса стерилизации и скорость его протекания.
Горячий- воздух. Стерилизация горячим воздухом применяется в медицинской практике довольно широко.
Воздушной стерилизации подвергают объекты, не выдерживающие резкого теплового нагрева (например, стеклянная посуда) или корродирующие в среде водяного пара (например, металлический инструмент). Достоинствами метода является плавный нагрев и отсутствие влаги.
Горячий воздух является плохим проводником тепла
Количество тепла, выделяемое им при охлаждении на 10°С, составляет 0,24 ккал, которое и используется для нагрева объектов. (При фазовом превращении пара в воду выделяется 539 ккал.) Незначительная теплоемкость воздуха приводит к увеличению температуры и
времени процесса стерилизации. Длительность, процесса стерилизации горячим воздухом объясняется также миграцией влаги из микроорганизмов в сухой воздух.
Согласно ОСТ 42-2-2-77, принят следующий ре жим воздушной стерилизации: температура 180°С, время стерилизационной выдержки 60 мин. Предельные отклонения температуры ± 11 °С - для аппаратов с объемом камеры до 25 дм3; +,12°С - для аппаратов с объемом камеры свыше 25 и до 500 дм3; + 14°С - для аппаратов с объемом камеры свыше 500 дм3•
Химические вещества. В настоящее время, как мы уже указывали, в медицинской практике расширяется применение различных изделий из термолабильных материалов. Поэтому интерес к химическим соединениям, обладающим стерилизационными свойствами, возрастает. При использовании химических средств как в рас
творенном, так и в газообразном состоянии стерилизация изделий достигается в том случае, когда химическое средство абсорбируется, (поглощается) стерилизуемым объектом.
Химические соединения в растворенном и особенно в газообразном состоянии обладают незначительной скоростью проникновения в стерилизуемый объект. В связи с этим при химической стерилизации особое значение имеет предварительная обработка (мойка, сушка), Одним из основных методов стерилизации химическими веществами является газовый. Для газовой стерилизации пригодны только те химические соединения, которые обладают спорицидными свойствами. В настоящее время из химических соединений всеобщее признание получили окись этилена, смесь окиси эти
лена с бромидом метила и формальдегид. Каждое из перечисленных соединений имеет только ему свойственные физико-химические особенности. Тем не менее в случае использования их при газовой стерилизации степень бактерицидности зависит от ряда общих факторов: влажности, температуры, давления и т. д.
Адсорбция газов поверхностью идет быстрее на гладких, лишенных пор и капилляров объектах и медленнее - на пористых объектах.
Десорбция из капиллярно-пористых объектов после окончания стерилизации идет медленнее, чем десорбция с поверхности объектов с гладкой поверхностью, где капиллярная адсорбция выражена слабо или практически отсутствует. В основном эффективность газовой стерилизации зависит в большей степени от влажности стерилизуемых объектов, чем от влажности стерилизующего агента.
О к и с ь этилен, а (С2Н40) имеет молекулярную массу, равную 44,05, температуру плавления 111,3°С, температуру кипения 10,7°С, относительную плотность- 0,87 при температуре -20°С. Окись этилена и ее пары обладают высокими бактерицидными свойствами. При концентрации окиси этилена около 555 мг/л стерильность объектов достигается через 2-4 ч. В связи с тем
что окись этилена легко воспламеняется и взрывоопасна (при наличии в воздухе 3-80%), ее чаще всего используют в смеси с инертными газами -углекислым газом, фреоном, бромистым метилом. Этими смесями стерилизуются предметы из резины, пластмасс, оптические приборы и т. д. Температура стерилизации от 37 до 55°С. Бромид метил, а (CH3Br), применяемый для сте реализации,- бесцветная жидкость с молекулярной массой равной 94,95, относительной плотностью 1,73, кипящая при 4,5°С, не горит. Обладает высокими бактерицидными свойствами и флегматизирующим действием, благодаря чему используется в смеси с окисью этилена.
Смесь окиси этилена и бромида мети л а (ОБ) в соотношении 1 . 1,44 применяется для стери лизации медицинских изделий, изготовленных из терма лабильных материалов. Смесь ОБ в 5-6 раз эффективнее каждого из компонентов. Полное удаление смеси ОБ из стерилизуемых объектов зависит от температуры и давления аэрации. Время дегазации смеси ОБ из раз личных материалов зависит от их физико-химических свойств. Нужно заметить, что бромид метила значительно снижает взрывоопасность окиси этилена, но не ликвидирует ее полностью.
В последнее время в ряде стран, в том числе и в СССР, наряду с применением в качестве стерилизующего агента окиси этилена, бромида метила и смеси ОБ используются стерилизационные аппараты,- в которых рабочим агентом является форм альдегид (СН2О).
Температура плавления формальдегида - 118°С, температура кипения 19,2°С, молекулярная масса 80,03, относительная плотность 1,04
В аппаратах с использованием формальдегида стерилизация изделий обеспечивается при температуре 50- 800С, при этом формальдегид в рабочую камеру должен
вводиться с насыщенным водяным паром. Для равно мерного распределения формальдегида и лучшего кон
такта его со стерилизуемыми объектами необходимо удаление воздуха из стерилизационной камеры аппарата.
Объекты медицинской стерилизации В медицинской практике используется большое количество медицинских объектов, которые в обязательном порядке должны подвергаться стерилизации.
Изделия, применяемые в медицинской практике, могут быть подразделены на следующие объекты: 1 - капиллярно-пористые изделия (бинты, марля, вата, операционное белье и другие текстильные изделия); 2 - изделия из резины (хирургические перчатки, шланги, трубки, катетеры, бужи и т. д.); 3 - изделия из пластмасс (катетеры, шланги, трубки, искусственные сосуды и т. д.); 4 - непористые изделия из металла, стекла, пластмасс (хирургические, стоматологические и гинекологические инструменты, хирургические и инъекционные иглы, шприцы, лабораторная посуда, пластмассовые протезы без внутренних полостей и т. д.); 5 - приборы, состоящие из капиллярно0пористых и непористых элементов (эндоскопы, оптические приборы, аппараты для искусственного дыхания и т. д.). 1 Перечисленные медицинские объекты имеют широкий диапазон физико-химических характеристик, в зависимости от которых определяется метод стерилизации.
Основным фактором, определяющим выбор метода стерилизации, является теплостойкость объекта.
Как правило, капиллярно-пористые объекты из текстиля подвергаются термической обработке ДО 130°С, причем для предотвращения деструкции объекта для этих целей используется водяной насыщенной пар. Водяным насыщенным паром стерилизуются также хирурги ческие перчатки и изделия из металла.
Некоторые изделия из металла стерилизовать водяным паром не рекомендуется, так как металл во влажной среде корродирует и нарушаются функциональные свойства изделий. Поэтому изделия из металла, которые-

подвергаются коррозии, стерилизуют сухим горячим воздухом.
Стеклянные изделия также стерилизуют горячим воздухом, так как при этом методе объекту передается незначительное количество тепла, не вызывающее термический удар, опасный для нетермостойкой посуд ы. Изделия из термолабильной резины и пластмасс, также сложные изделия, в которых используются элементы из резины и пластмассы, стерилизуют химическим методом. Объекты стерилизации, классифицированные как капиллярно-пористые и некапиллярно-пористые, имеют значительное влияние на метод стерилизации, длительность процесса и качество стерилизации. Наиболее легко стерилизовать некапиллярное-пористые объекты, так как микрофлора у них сосредоточена на поверхности, поэтому для ее уничтожения не требуется прогрева всей массы объекта, достаточно прогреть до нужной температуры его поверхность.
Для стерилизации капиллярно-пористого объекта не обходимо прогреть его по всему объему таким образом, чтобы температурный перепад (ЛТ) между температурой поверхности объекта и точкой объекта, равноудаленной от его поверхностей, должен стремиться к нулю (ЛТ-+ О). Кроме того, для уничтожения микроорганизмов в глубине объекта не всегда достаточно достижения температуры стерилизации (например, при стерилизации водяным насыщенным паром), зачастую необходимо также удалить из капилляров и пор объекта воздух, затрудняющий теплопередачу и ухудшающий качество стерилизации.
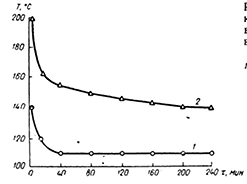
В настоящее время наиболее эффективными методами стерилизации считаются методы, использующие в качестве рабочего агента водяной насыщенный пар, которые позволяют уничтожать практически все виды микроорганизмов за довольно короткий интервал времени. Скорость их гибели определяется тепловым ударом, приводящим к коагуляции белка микроорганизмов.
Скорость уничтожения микроорганизмов при использовании горячего воздуха значительно ниже скорости уничтожения водяным паром, так как при этом методе гибель микроорганизмов происходит за счет их высыхания (обугливания). .
Сравнительно кривые температуры и времени стерилизации водяным паром и. горячим воздухом представлены на рис. 3. Кривые показывают, что насыщенный водяной пар имеет лучшие теплофизические параметры, чем горячий воздух, что определяется его большей теплоемкостью.
Химический метод стерилизации является достаточно перспективным для объектов, имеющих низкую теплостойкость. Однако он обладает низкой скоростью процесса (не менее 2—3 ч) и высокой токсичностью агентов. Особенно сложно этот метод использовать для стерилизации капиллярно-пористых объектов.

как количество тепла, выделяемое водой, значительно ниже количества тепла, выделяемого паром при его фазовом переходе. Таким образом, одним из недостатков метода вакуумирования камеры является повышенная влажность объекта перед стерилизационной выдержкой. Кроме того, в этом случае затрачивается значительное количество тепла, расходуемого не только на прогрев объекта, но и на испарение конденсата стерилизующего пара. Использование пульсирующих методов удаления воздуха позволяет ускорить прогрев объекта за счет импульсного теплового потока, обеспечивающего более полное удаление воздуха и более глубокое проникновение пара в глубь объекта, а также удаление воздуха из капилляров и пор объекта за счет смещения концентрационного равновесия системы пар — воздух в капиллярах и порах объекта ив камере.
Прогрев объекта с использованием гравитационного метода удаления воздуха заключается в вытеснении воз-Till Магнату

эффективен, так как тепло затрачивается только на нагрев объекта. Но при учете, что вытеснить воздух из капиллляров и пор объектов при этом методе довольно сложно, планируют расход пара в большем количестве.
Анализируя рассмотренные методы удаления воздуха с последующим прогревом объектов, можно сделать вы
вод, что удаление воздуха осуществляется лучше всего, пульсирующим методом, а прогрев - гравитационным
методом. Следовательно, на практике целесообразно использовать гравитационно-пульсирующий метод, за ключающийся в непрер1, шном вытеснении воздуха паром с одновременным прогревом объекта и периодическом отсосе смеси вакуум-насосом, обеспечивающим высокую скорость проникновения пара в глубь объекта. Схема предложенного метода изображена на рис. 5.
Д десорбция водяных паров из объектов стерилизации (сушка)
В настоящее время в паровых стерилизаторах для удаления водяных паров из пористых объектов и из самой рабочей камеры используют метод десорбции, основанный на испарении влаги за счет создания разрежения (рис. 6). Этот метод недостаточно эффективен, так как при температуре 90°С влага полностью не испаряется. Увеличить глубину вакуума практически не возможно.
Для улучшения качества сушки и сокращения энергетических затрат целесообразно использовать пульсирующий метод сушки, при котором не так велико влияние герметичности системы (рис. 7), или сушку производить перегретым паром (рис. 8).
Пульсирующая сушка может осуществляться двумя способами: 1) откачкой пара из камеры с последующим

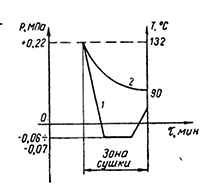
пуском воздуха для вы теснения влаги из капилляров и пор (рис. 7, а);
Первый способ обеспечивает сохранение герметично
сти аппарата, так как разрежение в камере находится
в заданных пределах ее герметичности (К <2,4) *, и смещение концентрационного равновесия между камерой, капиллярами и порами объекта. Однако в этом случае поступающий воздух может охлаждать (до конденсации) пар в капиллярах и поэтому влажность объекта
остается высокой. Второй способ обеспечивает те же преимущества,
что и первый, однако конденсации пара из-за отсутствия контакта с холодным воздухом не происходит. При сушке перегретым паром достигается прогрев влаги в капиллярах и порах объекта и самого объекта.
Пар в этом случае подается под избыточным давлением, которое не требует повышенной герметизации. Однако в практических условиях перегретый пар применяется
очень редко.
Воздушная стерилизация при воздушной стерилизации стерилизующим ·агентом является сухой воздух, нагретый до температуры
18а°С.
Закономерности прогрева медицинских объектов воз духом зависят от многих факторов. Подача тепла от источника нагрева к нагреваемым предметам осуществляется путем теплопроводности, конвекции и излучения.
Особенность воздушной стерилизации состоит в том, что между источником нагрева и стерилизуемым о15ъектом * Эмпирический коэффициент герметичности системы.
 находится воздух. Тепло
находится воздух. Тепло
проводность сухого воздуха невелика, поэтому количество тепла, переда- Р,11П ваемого этим путем, не2 т. С значительно. Теплопро-
водность приобретает значение в передаче тепла
внутри самого объекта
при распространении
тепла от периферии к центру объекта). При этом чем больше коэффициент теплопроводности материала, тем быстрее выравнивается температура в нагреваемом объекте. Значительной теплопроводностью обладают металлические предметы, незначительной - тканевые, резиновые, полимерные.
Передача тепла от воздуха осуществляется главным образом путем конвекции. Конвенция обусловлена неравномерным прогревом воздуха в отдельных зонах точках. Более нагретый воздух, как менее плотный, поднимается вверх и, соприкасаясь с холодными предмета
ми, нагревает их, понижая свою температуру. Остывший воздух опускается вниз, и его место занимает вновь более нагретый, и так происходит до тех пор, пока будет существовать разность температур. При конвекции передача тепла сопровождается перемещением воздуха.
При воздействии на микроорганизм горячего воздуха (при воздушной стерилизации) воздушная рубашка
м1:1кроорганизма в течение многих десятков минут, а
иногда и часов (в зависимости от температуры агента и микроорганизма) ограждает микроорганизм от избыточного действия горячего воздуха.
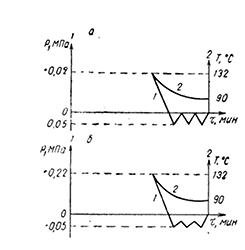
Зачастую этого времени достаточно (при минимальных температурах) для образования из спорообразующих форм микроорганизмов устойчивых спор, которые впоследствии при благоприятных условиях способны дать потомство (рис. 8).
Механизм защитного действия воздушной рубашки
микроорганизма определяется в первую очередь ее теп-

лопроводностью и энергией десорбции, так как воздух обладает низкой теплопроводностью, и поэтому скорость передачи тепла от агента к поверхности микроорганизм а через воздушную рубашку крайне низка.
Скорость передачи тепла к микроорганизму также. зависит от условий массообменная между горячими частицами агента и холодными частицами воздушной рубашки. Для осуществления этого массообмен.а необходимо разорвать сорбционные связи между воздухом рубашки и микроорганизма. Для разрыва сорбционных связей требуется значительная энергия (количество тепла) агента. Следствием того, что частицы воздуха, составляющие воздушную рубашку, связаны с веществом капсулы и ворсинок микроорганизма сорбционными (водо-, родными полярными) связями, является то, что тепло массообмен этих частиц со стерилизирующим агентом осложнен процессами сорбции и десорбции частиц воздуха и агента. Из этого следует, что для нагрева микро организма требуется энергия не только на передачу тела агентом наружной поверхности микроорганизма, но и на десорбцию воздуха воздушной рубашки. При этом медленный постепенный прогрев наружной поверхности
микроорганизма при различии в концентрации влаги внутри микроорганизма и агента приводит к транспортировке влаги через капиллярно-пористую структуру ворсинок и капсул из микроорганизма в окружающую среду. Таким образом, происходит постепенное обезвоживание наружных поверхностей микроорганизма, которое приводит к закрытию на этих поверхностях капилляров и пор и сохранению влаги, необходимой для минимальной жизнедеятельности микроорганизма.
При дальнейшем поступлении тепла к объекту теплообмен должен происходить за счет передачи тепла от агента к поверхности микроорганизма. Низкая теплопроводность воздуха и обезвоженных поверхностей мик роорганизма определяет низкую скорость его прогрева.
Поэтому для обеспечения гибели микроорганизмов не обходимо или значительно повысить температуру агента, что увеличит его тепловую энергию, или удлинить время тепловой обработки микроорганизма. Любой из этих параметров может привести к разрушению или изменению структуры объекта или даже к изменению его функциональных свойств. · Диаграмма процесса воздушной стерилизации медицинских объектов представлена на рис. 9. Как видно из этой диаграммы, время стерилизационной выдержки берется с учетом времени выравнивания температуры по всему объему рабочей камеры. Это время зависит от плотности загрузки камеры, теплофизических свойств объектов. Чем больше плотность загрузки, тем выше должен быть температурный перепад и локальный перегрев стерилизуемых объектов.
При использовании горячего воздуха необходимо учитывать теплопроводность и теплоемкость стерилизуемых объектов. Различные величины их обусловливают различные скорости прогрева объектов. Большое значение для качественного проведения процесса воздушной стерилизации имеет правильная загрузка рабочей камеры объектами стерилизации.
Газовая стерилизация
Газовая стерилизация относится к методам, разрушающим микробную клечку. Газовый метод стерилизации основывается на действии инактивации, оказываемой некоторыми химическими веществами на микроорганизмы.-
КЛАССИФИКАЦИЯ МЕДИЦИНСКИХ
СТЕРИЛИЗАТОРОВ.
ОСНОВНЫЕ ПОНЯТИЯ, ТЕРМИНЫ
И ОПРЕДЕЛЕНИЯ
В лечебно-профилактических учреждениях для стерилизации медицинских изделий используют специальное оборудование, которое имеет много разновидностей, выпускается промышленностью давно и в больших количествах. Однако терминология стерилизационной тех нически не была упорядочена. Отсутствовала также классификация стерилизационного оборудования.
В 1968-1969 rr. в рамках СЭВ была предпринята
первая попытка по уточнению терминологии процессов
стерилизации и стерилизационной техники, которая за вершилась разработкой Рекомендации СЭВ РС 2033-69 «Оборудование медицинское. Стерилизаторы паровые и горяче-воздушные. Термины и определения». Эта рекомендация сыграла определенную роль в упорядочении
существовавших до того времени разнообразных поня тий, но в то же время значительное количество специфических терминов, определяющих виды стерилизаторов по форме рабочей камеры, расположению загрузочного проема, источнику пар снабжения и т. д., не нашло отражения в Рекомендации.
В 1.971 г. в СССР был разработан ГОСТ 17726-72 «Оборудование медицинское. Стерилизаторы паровые, воздушные и газовые. Термины и определения», в кото ром впервые в нашей стране были определены и систематизированы практически все основные термины и определения стерилизационной техники. В 1978 г. в рамках СЭВ был утверждён стандарт СЭВ «Оборудование медицинское. Стерилизаторы паровые и воздушные. Тер
мины и определения».
И наконец, в 1979 г. на основе стандарта СЭВ был переработан ГОСТ 17726-72 «Оборудование медицинское. Стерилизаторы, паровые, воздушные, газовые.
Терминах и определения».
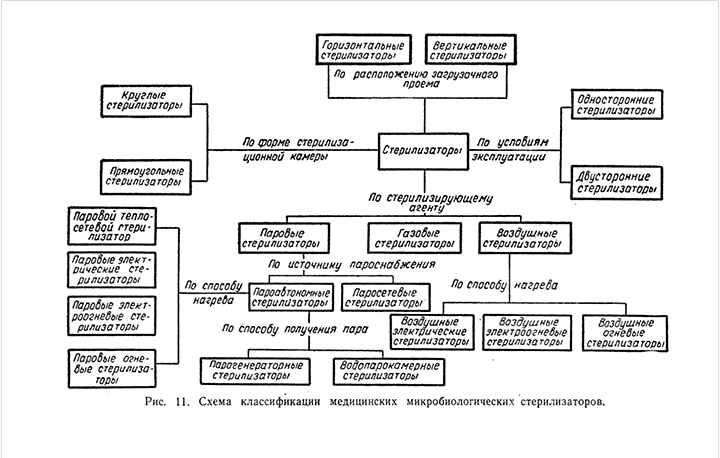
Классификация медицинских стерилизаторов при разработке терминологического стандарта в ос нову была положена следующая схема классификации медицинского стерилизационного оборудования (рис. 11).
В качестве наиболее существенных признаков, взятых за основание деления, привлечены: стерилизующий агент, форма стерилизационной камеры, расположение
загрузочного проема и условия эксплуатации стерилизатора.
По применяемым стерилизующим агентам все стерилизаторы могут быть разделены на паровые, в которых стерилизующим агентом является насыщенный пар, воз
душные, в которых стерилизующим агентом является горячий воздух, газовые, в которых стерилизующим агентом является газ, обладающий стерилизующими свойствами при нормальной температуре.
Термин «паровой стерилизатор» сравнительно редко применяется в отечественной медицинской литературе (чаще «автоклав»), однако широко используется в англо-американской (Steam Sterilizer) и немецкой (Dampf- sterilisator). Термин «автоклав» (от греч. autos - сам и лат. clavis - ключ) можно перевести как «самозапирающийся». Таким образом, буквальное значение тер
мина «автоклав.» не отражает существенные признаки
вкладываемого в него понятия: функциональное назна чение устройства и характер происходящего в нем процесса. Анализ отечественной и зарубежной литературы, относящейся к стерилизаторам, показал, что термину «автоклав» следует предпочесть термин «паровой сте рилизатор», как более мотивированный. Поэтому термин
«автоклав» имеет смысл рассматривать как недопустимый синоним и не употреблять в официальной документации.
Как видно из схемы, в дальнейшем паровые стерилизаторы оказалось возможным по характеру пароснабжения разделить на 2 группы: паросетевые, снабжаемые
паром от сети, и пароавтономные, содержащие конструктивный элемент для образования пара. Термин «паросетевой стерилизатор» - новый, можно рекомендовать по аналогии с англо-американским термином «Main Steam heated Sterilizer», заменив им потребляемый в настоящее время в медицинской практике термин «автоклав постороннего пара» по той причине, что слово «посто-
ранний» употреблено неточно (пар, получаемый от парогенератора, можно рассматривать как «посторонний» в той же степени, как пар, получаемый от сети). Термин «паро-автономный стерилизатор» также новый, но в отличие от термина «паросетевой стерилизатор» пред на значается не для самостоятельного употребления, а только (в качестве родового понятия) для построения классификационной схемы и определения подчиненных ему видовых понятий. Так, «парогенераторный стерилизатор» может быть определен как паро-автономный стерилизатор, образование пара у которого происходит в парогенераторе, а «водопарокамерный стерилизатор» -: - как паро- автономный стерилизатор, образование пара у которого происходит в водопаровой камере.
Под термином «парогенератор» (синонимы: паро образователь, паро-производитель) понимается конструк тивный элемент стерилизатора, служащий для· образования пара, размещаемый обособленно от стерилизационной камеры, а под термином «водопаровая камера» ~ -конструктивный элемент стерилизатора, служащий для. образования пара и размещения стерилизационной камеры.
Другая большая группа стерилизаторов, в которых стерилизующим агентом является горячий воздух, обозначается в практике до настоящего времени несколькими терминами («горяче-воздушные», «суховоздушные», «сухожаровые» и «сухо-жарные»). Можно констатировать, что термин элемент «воздушный» наиболее точно фиксирует существенный признак понятия (вид применяемого стерилизующего агента). Все остальные термин элементы («горяч воздушный», «суховоздушные», «сухожаровой» и «сухожарный») не несут сколько-нибудь существенной информации, так как стерилизация холодным воздухом практически производиться не может.
Исходя из этих соображений, а также учитывая требование краткости, предъявляемое к термину, был введен новый термин «воздушный стерилизатор» вместо перечисленных.
Как было отмечено ранее, в качестве существенных признаков, взятых за основание деления стерилизаторов, помимо стерилизующего агента, были приняты признаки, определяющие их конструкцию: форма стерилизационной (рабочей) камеры (конструктивный элемент стерилизатора, в котором осуществляется стерилиция), расположение загрузочного проема й услония эксплуатации оборудования.
Все стерилизаторы вне зависимости от применяемого в них стерилизующего агента по форме камеры можно разделить на круглые (синоним: цилиндрические), стерилизационная камера которых имеет форму круглого цилиндра, и прямоугольные (синоним: шкафные) со стерилизационной камерой в форме прямоугольного параллелепипеда; по расположению загрузочных проемов – на горизонтальные (загрузочный проем расположен в вертикальной плоскости) и вертикальные (загрузочный проем расположен в горизонтальной плоскости); по ус ловиям эксплуатации - на односторонние ( синонимы: одно-дверной, непроходной, тупиковый, однозональный), загрузка и выгрузка в которых осуществляется с одной стороны, и двусторонние (синонимы: двух-дверной, проходной, двухзональный), загрузка и выгрузка в которых
осуществляются с противоположных сторон. И, наконец, по способу достижения требуемой для
стерилизации температуры все виды паровых и воздушных стерилизаторов (за исключением паросетевых) можно разделить на электрические (нагрев осуществляется электронагревателями), огневые (нагрев осуществляется теплом, получаемым при сгорании топлива) и электроогневые (нагрев может осуществляться как тем, так и ‘другим способом).
Пар автономные стерилизаторы имеют еще один вид - тепло сетевой, при котором нагрев осуществляется теплом, получаемым от тепловой сети.
Основные понятия, термины и определение медицинских стерилизаторов.
Режим стерилизации в зависимости от применяемого стерилизующего агента (насыщенный водяной пар, горячий воздух, газ) характеризуется следующими основными показателями температуры стерилизуемого агента: время стерилизационной выдержки, относительная влажность и величина дозы газа или смеси газов.
Эти показатели регламентированы соответствующими нормативно-техническими документами Министерства здравоохранения СССР и обеспечиваются в специализированных стерилизаторах определенными параметрами режима работы.
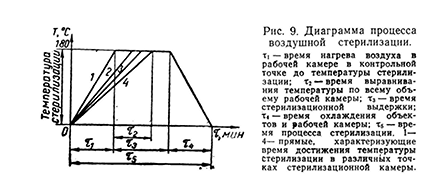
Для всех типов стерилизаторов (паровых, воздушных, газовых) характерным является общность основных фаз или этапов процесса. Диаграммы, характеризующие процессы стерилизации, показаны на рис. 12-14.
Для газовых стерилизаторов диаграмма не приводится, так как процесс газовой стерилизации зависит от применяемого стерилизующего агента и в каждом конкретном случае имеет свою ..диаграмму, характеризующую процесс стерилизации.
Таким образом, мы можем сказать, что процесс стерилизации в любом аппарате обеспечивается при соблюдении следующих основных этапов:
1) времени нагрева стерилизатора (этап 1), под которым понимается интервал времени, необходимый для достижения рабочей температуры стерилизации внутри стерилизационной камеры; при этом под рабочей температурой стерилизации подразумевается температура, устанавливаемая специальным регулирующим устройством, при которой обеспечивается микробиологическая стерилизация объекта; 2) времени стерилизационной выдержки (этап 2), под которым понимается интервал времени, необходимый для микробиологической стерилизации объекта при температуре стерилизации, отсчитываемой . от начала
времени выравнивания температуры стерилизации до
окончания времени повышения надежности микробиологической стерилизации; ' 3) времени охлаждения стерилизатора (этап 3), под которым понимается интервал времени, необходимый для снижения температуры внутри стерилизационной камеры (по окончании времени стерилизационной выдержки) до требуемой. · Время стерилизационной выдержки в свою очередь состоит из времени, необходимого для выравнивания температуры стерилизации (этап 2.1), времени, которое требуется. для микробиологической стерилизации (этап 2.2), и дополнительного времени для повышения
надежности микробиологической стерилизации (этап 2.3).
Паровые стерилизатор:1,1 дополнительно имеют специфические эксплуатационные фазы; а именно: а - время удаления воздуха из стерилизатора и стерилизуемого объекта (этап 1.2); б - время сушки объектов (этап 3.1) по окончании времени стерилизационной выдержки; в - время выравнивания давления в стерили-

зационной камере (этап 3.2) до атмосферного давления.
Для газовых стерилизаторов характерной является фаза введения газа в стерилизационную камеру.
Таким образом, можно сделать следующий вывод:
д~я стерилизаторов всех типов совокупность эксплуатационных фаз, последовательно осуществляемых в стерилизаторах, составляет полное время процесса стерилизации от начала подачи стерилизующего агента до окон чания времени охлаждения или времени выравнивания давления:


В практических условиях-
для определения технических-
параметров сте рилизатор в и их сравни- 4 тельных характеристик
очень важно иметь дан ные о минимальном интервале времени между двумя загрузками стерилизаторов. Согласно действующему стандарту, минимальный
интервал времени между двумя загрузками стерилизатора называется циклом стерилизации.
Для паровых стерилизаторов на процесс стерилизации оказывает определенное влияние способ удаления воздуха и пара из стерилизационной камеры. В современных аппаратах_ используются следующие способы удаления воздуха и пара (табл. 5).

Очень важным показателем медицинских стерилизаторов, характеризующим возможности загрузки стери-
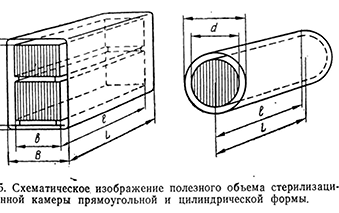
лизационной камеры объектами для стерилизации, являляется так называемый полезный объем стерилизатора, под которым понимается условный внутренний объем; стерилизационной камеры для размещения объекта стерилизации (рис. 15).
В настоящее время в отечественной практике этот объем выражается в кубических дециметрах. В последние годы в ряде стран для характеристики условного объема прямоугольных стерилизаторов применяется новый показатель, так называемая стерилизационная единица (СТЕ), которая соответствует объему параллелепипеда с номинальными размерами ЗООХЗООХбОО мм.
По-видимому, в соответствии с достигнутым соглашением в рамках СЭВ это понятие в ближайшие -годы будет введено и в Советском Союзе.
В соответствии с классификацией и терминами, установленными государственным стандартом СССР в на
стоящее время, номенклатурное наименование всех стерилизаторов отечественного производства образуется путем добавления в указанной последовательности слов,
характеризующих вид использования стерилизующего агента, специальное назначение оборудования и условия использования {стационарный, переносной и т. п.).
Условное обозначение конкретного типового размера стерилизатора образуется набором в указанной последовательности признаков, которым присваиваются буквенные и цифровые обозначения: - расположение загрузочного проема (Г - горизонтальный, В - вертикальный);
- форма стерилизационной камеры (К- круглый, П - прямоугольный); - способ нагрева (С - от паровой сети, Э - электрический, О - огневой, У - электроогневой); - принцип загрузки и выгрузки (О - односторонний, Д - двусторонний); - емкость стерилизационной камеры в кубических дециметрах (перед цифровым обозначением емкости становится дефис).
При этом для сокращения числа слов и знаков не включаются слова «стационарный» и буквенные обозначения: Э - электрический нагрев; О – односторонняя загрузка и выгрузка.
Пример условного обозначения горизонтального прямоугольного электрического двустороннего стерилизатора емкостью 500 л: «Стерилизатор паровой ГПД-560».
В случае модернизации какого-либо стерилизатора сохраняется обозначение первоначальной модели, но в конце условного обозначения добавляется через дефис порядковый номер модели.
Пример условного обозначения горизонтального круглого электрического одностороннего стерилизатора емкостью 100 л, второй модели - «Стерилизатор паровой ГК-100-2».
ОСНОВЫ АВТОМАТИЗАЦИИ СТЕРИЛИЗАЦИОННЫХ ПРОЦЕССОВ
Одним из основных требований, предъявляемых к современным медицинским стерилизаторам, является автоматизация процесса стерилизации. Внедрение в конструкцию стерилизатора средств автоматики повышает надежность стерилизации медицинских объектов, высвобождает обслуживающий персонал.
Параметры процессов стерилизации
Параметры процессов стерилизации различные. Они зависят от метода стерилизации, заложенного в основу аппарата.
В паровых стерилизаторах, где стерилизующим агентом является водяной пар, основными параметрами процесса стерилизации являются давление пара и время стерилизационной выдержки.
В воздушных стерилизаторах такими параметрами являются температура горячего воздуха и опять же время стерилизационной выдержки.
В газовых стерилизаторах параметрами процесса стерилизации являются концентрация стерилизующего агента (газа), его температура, давление и время стерилизационной выдержки.
Принятые режимы паровой стерилизации были приведены в табл. 1. Параметры процесса паровой стерилизации могут быть обеспечены только при максимально однородной паровой среде в стерилизационной камере. В этом случае существует прямое соответствие между давлением водяного насыщенного пара и его температурой (табл. 20).
Наличие в стерилизационной камере воздуха в процессе стерилизации нарушает указанную в табл. 20 -зависимость температуры от давления пара. Для сохранения этой зависимости в паровых стерилизаторах пред-176
усматривают устройства для удаления воздуха из стерилизационной камеры перед началом стерилизации.
Таким образом, от содержания воздуха в камере зависит фактическая температура стерилизации. ·
Таблица 1

В паровых стерилизаторах удаление воздуха из камеры осуществляется либо вытеснением паром, поступающим сверху (продувка), либо вакуумированием. Последний способ позволяет измерять разрежение в камере и оценивать фактическое содержание воздуха. Необходимая величина разрежения перед стерилизацией должна быть не менее 85 кПа (0,85 кгс/см2). При этом разрежении наблюдается соответствие давления и температуры в камере.
При паровом методе стерилизации изделий из пористых материалов. Важное практическое значение имеет удаление влаги из этих изделий (бинты, белье и т. п.) после стерилизации. Для удаления влаги из пористых материалов создают вакуум в стерилизационной камере после этапа стерилизации. Глубина разрежения при этом ваккумировании должна быть не менее —53 кПа (—0,53 кгс/см2).
Сухой горячий воздух как стерилизующий агент менее активен^ чем пар. «Пассивность» воздуха компенсируется более высокой его температурой. Исследованиями и ^медицинской практикой установлено, что сухой горячий воздух должен иметь температуру в пределах
160-180°С, чтобы обеспечить стерилизацию изделий медицинского назначения. Для обеспечения равномерного прогрева объектов в камере, от которого зависит эффект
стерилизации, воздух должен иметь интенсивную принудительную циркуляцию. .
При газовом методе стерилизации используются газовые смеси, например, окись этилена с бромидом мети ла, формальдегида с паром и т. д. Слабая изученность
методов стерилизации с использованием газовых смесей не позволяет пока интенсифицировать процесс стерилизации. В настоящее время поэтому основными параметрами газовой стерилизации (см. табл. 3) приняты
концентрация газов, температура и время стерилизационной выдержки, которое доходит до нескольких часов.
Последующее «проветривание» объектов с целью удаления остатков поглощенного газа обязательно, хотя оно и занимает длительное время (до нескольких суток).
Основы автоматизации процессов стерилизации исключить субъективные факторы из процесса стерилизации и повысить тем самым качество и надежность
стерилизации - основной принцип при решении вопроса о степени автоматизации. Последняя зависит от назначения и конкретных условий эксплуатации стерилизатора,
Стерилизатор ВКО-4 выполнен как простейший аппарат с автоматическим поддержанием лишь одного параметра - давления пара в стерилизационной камере.
Это позволяет использовать его практически в любых условиях, в том числе и в домашних. В качестве автоматического регулятора в данном стерилизаторе работает простой грузовой клапан, ограничивающий верхнее пре дельное давление пара. Небольшая емкость, простота, устройства и эксплуатации В! l9ЛНе оправдывают столь низкую степень автоматизации. По мере увеличения пропускной способности стерилизатора (полезного объема) возрастает и степень автоматизации процесса стерилизации.
Стерилизатор ВК-30-1 оснащен целым набором автоматических регуляторов, в совокупности составляющих систему автоматического регулирования процесса
стерилизации. В этом стерилизаторе явно выделяются части общей системы автоматики: парообразователь с
Техническое задание на автоматизацию технологического процесса
Техническое задание на автоматизацию технологического процесса приведено в таблице №2.
Таблица №2 Техническое задание на автоматизацию
| № п/п | Наименование параметра, место отбора сигнала | Заданное значение параметра, допустимые отклонения | показания | сигнализация | переключение | регулирование | Наименование регулирующего воздействия, место установки регулирующего органа или примечание |
| I | II | III | IV I | V A | VI S | VII C | VIII |
| 1 | Положение двери автоклава. | Закрыто/ Открыто | - | + | + | - | Примечание: При нажатии кнопки старт (HS): Сигнализация открытой двери, ошибка Err3. Если дверь закрыта, включение механизма блокировки открытия дверцы (затвор). |
| 2 | Количество заливаемой дистиллированной воды из резервуара (Е1) | 0.9 ± 0.1 л | + | + | - | + | Управление клапаном залива воды. Между резервуаром с дистиллированной водой (Е1) и камерой автоклава. Примечание. Сигнализация низкого уровня воды, когда количества воды менее 1.8 л. Ошибка Err1. Сигнализация долгого заполнения камеры автоклава, более 5 минут. Ошибка Err5. Индикация стадии залива воды HL1 |
| I | II | III | IV I | V A | VI S | VII C | VIII |
| 3 | Давление в камере автоклава (на стадии удаления воздуха с прогревом) | (-0.6÷1) ± 0.05 бар | + | - | - | + | Управление: - клапаном вакуума перед вакуумом насосом (Р01); - вакуумом наосом (Р01) между теплообменником (Т1) и резервуаром (Е1); - управление ТЕН 1 в камере автоклава. Индикация стадии нагрева с удалением воздуха HL2 |
| 4 | Температура в нижнем секторе камеры автоклава | 134±4°C | + | + | - | + | Управление ТЕН 1 в камере автоклава. Сигнализация отклонения температуры на 4 °C. Ошибка Err4. Индикация стадии стерилизации HL3. |
| 5 | Температура в верхнем секторе камеры автоклава | 134±4°C | + | + | - | + | Управление ТЕН 2 в камере автоклава. Управление ТЕН 1 в камере автоклава. Сигнализация отклонения температуры на 4 °C. Ошибка Err4. Индикация стадии стерилизации HL3. |
| 6 | Давление в камере автоклава (на стадии сброса пара) | 0.1 ± 0.05 бар | + | - | - | + | Управление клапаном сброса пара между камерой автоклава и теплообменником (Т2) в резервуаре (Е1) Индикация стадии «вентиляции» (сбросом пара) HL4. |
Дата добавления: 2021-06-02; просмотров: 68; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
